Хламидийный кольпит при беременности

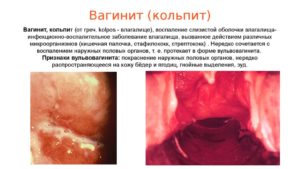
Кольпит – это воспаление слизистой оболочки влагалища и влагалищной части шейки матки, сопровождающееся отеком слизистой и появлением обильных белых или гнойных выделений с неприятным запахом. Возникнуть такое состояние может в результате разнообразных заболеваний, среди которых кандидоз, гонорея, трихомониаз, бактериальный вагиноз (гарднереллез), генитальный герпес, хламидиоз, микоплазмоз, уреаплазмоз и другие инфекции. Нелеченный вагинит, как еще называют это состояние, может перейти и на канал шейки матки, матку, придатки и т.д., что, в свою очередь, приводит к эндометриту, эрозии шейки матки и бесплодию.
Причин возникновения кольпита множество. Среди них неблагоприятная экологическая ситуация, ранняя половая (во многих случаях неразборчивая) интимная жизнь, дорогостоящее, часто для многих недоступное, лечение.
Симптомы кольпита при беременности
В зависимости от формы — острой или хронической — кольпит при беременности проявляется неодинаково. В остром периоде вы точно не оставите без внимания воспаление: признаки ярко выраженные и доставляют сильный дискомфорт. Наиболее характерные из них:
- припухлость и покраснение слизистой оболочки влагалища;
- зуд и жжение в области наружных половых органов;
- боли внизу живота и в области малого таза (ноющие, распирающие, давящие);
- обильные патологические выделения (гнилостные, с неприятным запахом, иногда с примесями крови).
Раздражение может распространяться на окружающие половые органы кожные ткани (на ягодицы, внутреннюю часть бедер), а при запущенном состоянии подниматься выше и поражать репродуктивные органы: шейку матки, матку, придатки.
Хроническое течение кольпита при беременности менее выражено, иногда и вовсе бессимптомно, из-за чего обнаружить болезнь и начать ее лечение бывает затруднительным. В таком случае последствия кольпита могут быть более опасными.
Чем опасен кольпит при беременности?
Во время беременности кольпит создает особое неудобство, но на самом деле не так страшен сам кольпит, как его возможные последствия, например, вероятность возникновения восходящей инфекции (она может навредить развивающемуся плоду в период вынашивания, а также представлять опасность для ребенка во время родов). Кроме того, у беременных женщин воспаление слизистой влагалища может стать причиной невынашивания беременности и инфицирования плода или же привести к заражению околоплодных вод и развитию осложнений беременности (многоводие, преждевременные роды и т.д.).
В будущем женщина может испытывать трудности с зачатием ребенка из-за хронического кольпита. И почти всегда запущенный нелеченный вагинит приводит к эндометриту и прочим поражениям.
Кольпит может быть инфекционным или бактериальным. У беременных женщины он нередко возникает из-за изменения гормонального фона и сбоя в работе иммунной системы.
Лечение кольпита во время беременности
Мы не откроем вам Америку, если скажем, что лечение кольпита нельзя проводить самостоятельно. Только грамотный акушер-гинеколог сможет определить, что стало причиной возникновения кольпита. Исходя из полученных результатов анализов, он назначит лечение. Имейте в виду, что беременная женщина ответственна не только за собственное здоровье, но и за здоровье малыша.
Как правило, для лечения кольпита во время беременности используют химические лекарственные препараты (в том числе, антибиотики), физиотерапию, травяные отвары, ванночки с кислой средой, мазевые аппликации, специальную диету.
Лечение вагинита у беременных женщин осложняется тем, что им не разрешены многие эффективные медикаменты. Например, широкоприменяемые препараты, такие как нолицин, далацин, клиндацин, имеют противопоказания при беременности. А из других системных (те, которые принимаются внутрь и действуют при всасывании в кровь) возможно применение только нистатина и пимафуцина. Они безопасны даже в больших дозах, но, к сожалению, малоэффективны. Поэтому лечение этими препаратами сочетают с местным лечением (спринцеванием отварами трав, принятием сидячих ванн, применением вагинальных и ректальных свечей, кремов или гелей).
Популярное средство бетадин можно применять только до 3 месяца беременности. В то же время не имеют противопоказаний для беременных тержинан, ваготил. Что касается антибиотиков, то их назначают только после определения чувствительности возбудителя к препаратам такого ряда.
Если причиной кольпита послужила инфекция, вызываемая трихомонадами, врач назначает Метронидазол. Правда, это лекарственное средство противопоказано в 1 триместре беременности, но при необходимости может применяться в течение 2-го и 3-го триместров. Беременным в случае заболевания трихомонадным кольпитом, назначают Клотримазол (во влагалище по 100 мг ежедневно в течение недели). Но при этом наступает только ослабление симптомов. Излечение же бывает только у 1/5 части больных.
Хотя в гинекологической практике для лечения вагинитов часто применяют Тетрациклин, беременным женщинам его назначать не следует.
Народные средства лечения кольпита во время беременности
Лечение кольпита травами и народными рецептами может быть эффективным лишь в случае его сочетания с медикаментозным лечением. В таком случае спринцевания отварами трав, обладающими противовоспалительным и ранозаживляющим действием, будет хорошим подспорьем в лечении кольпита. Чтобы приготовить отвар ромашки лекарственной, необходимо взять две столовые ложки травы на 1 литр воды, прокипятить 5-10 минут, настоять, процедить и 2-3 раза в день проводить спринцевание. С этой же целью используют отвар календулы.
Если во время беременности женщина ведет половую жизнь, то сейчас самое время сделать перерыв. Обязательно придерживаться щадящей молочно-растительной диеты, которая исключает острые, соленые, кислые блюда, способные дополнительно раздражать воспаленные стенки влагалища и шейки матки. Также необходимо исключить сладости: конфеты, шоколадки, торты и т.д.
Чтобы повысить защитные силы организма, кроме препаратов, действие которых направлено на лечение самого кольпита, врач должен назначить также общеукрепляющие и иммуномодулирующие лекарственные средства. Проводить назначения следует, учитывая индивидуальные особенности женщины и особенности протекания беременности.

Кольпит при беременности всегда вызывает панику у будущих мамочек. Возникновение каких-либо отклонений от нормы в период вынашивания малыша может быть опасным и требует вмешательства специалиста.
Особенности протекания инфекции в период гестации в том, что после родов она либо проходит самостоятельно (когда повышаются естественные резистентные функции организма) либо переходит в хроническую форму (если лечение не проводится и иммунитет чрезмерно ослабевает). Кольпит является воспалительным заболеванием влагалища и шейки матки. Эта патология является причиной неприятного жжения на поверхности слизистой оболочки наружных половых органов.
Причины и какую угрозу несет
Кольпит во время беременности чем опасен, что это такое, чем грозит для ребенка? Как и иные разновидности воспалительных заболеваний, вагинит может часто появляться в периоды, когда организм особо уязвим к атакам болезнетворных микроорганизмов. При ухудшении защитных функций организма патогенные агенты могут беспрепятственно развиваться.
К возбудителям воспалительных процессов во время вынашивания малыша относят: уреаплазму, генитальный герпес, хламидии, гонококк, трихомонаду, кандиду. Часто гинекология описывает случаи бактериального вагиноза, особенно на ранних этапах развития гестации, когда нарушается баланс между нормальной и патогенной микрофлорой.
К провоцирующим факторам, которые вызывают кольпит, относят:
- Механические микротравмы или повреждения поверхности слизистой или вульвы.
- Отсутствие полноценных мероприятий по уходу за собой. Неполноценные мероприятия по личной гигиене.
- Развитие аллергических реакций на некоторые медикаментозные средства.
- Также, такая патология может быть обусловлена слишком частым спринцеванием, особенно без явных причин (например, если женщина боится развития инфекционных процессов, часто проводит санацию родовых путей, при этом положительные микроорганизмы вымываются, создавая благоприятную микрофлору для развития заболеваний.
- Лечение антибактериальными препаратами.
- Патологические процессы в органах эндокринной системы.
Важно помнить, что кольпит во время гестации может иметь отрицательные последствия для ребенка. Опасность его, прежде всего, в том, что появляется возможность развития инфекционного процесса, если же своевременная терапия отсутствует, могут появляться следующие осложнения:
- задержка во внеутробном развитии;
- преждевременное родоразрешение на третьем триместре либо самопроизвольное прерывание беременности в первом триместре гестации;
- наличие многоводия;
- инфицирование плацентарных тканей, за счет чего развивается фетоплацентарная недостаточность, кислородное голодание у плода и задержка его развития;
- инфицирование малыша во время прохождения по родовым путям в процессе родовой деятельности.
Учитывая опасные осложнения, важно как можно раньше обращаться к гинекологу, ведущему беременность, чтобы он назначил адекватное лечение с помощью препаратов, разрешенных в это время. Нужно помнить, что самостоятельное лечение недопустимо.
Можно ли забеременеть с кольпитом
Многие пациентки гинеколога интересуются, можно ли забеременеть с кольпитом, насколько сложный процесс зачатия и дальнейшее вынашивание малыша? Обычно подобные инфекционные процессы мешают зачатию и полноценному вынашиванию ребенка. Если хронический вагинит находится в стадии ремиссии при хронической форме развития, беременность возможна. Но опять же, нужно учитывать, что во время вынашивания малыша иммунитет ослабевает, болезнь будет обостряться, а это отрицательно будет влиять на плод.
Симптомы и диагностика
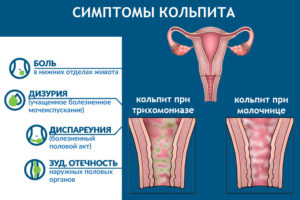
Симптомы при беременности зависят от того, какая форма заболевания развивается – острая либо хроническая. Также, на клинические признаки непосредственно оказывают влияние возбудители недуга.
К основным симптомам развития патологического процесса относят:
- выделения во время беременности, обычно они обильные, вязкие, тягучие, либо прозрачные, либо белесые, желтоватые, творожистые (в зависимости от возбудителя);
- может наблюдаться гипертермия, общее самочувствие ухудшается в любой триместр гестации;
- ощущения жжения, зуда в участке наружных гениталий и в полости влагалища;
- болезненные ощущения ноющего характера, которые ощущаются в нижней части живота.
Кольпит в хронической форме проявляется подобными симптомами, но они менее выраженные. Имеются периоды вспышек и ремиссий, при обострении самочувствие ухудшается, а при ремиссии все жалобы проходят.
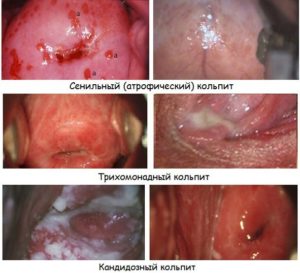
Клинические проявления, в зависимости от возбудителя:
- Неспецифический вид характеризуется густыми неоднородными выделениями, окрашенными в белый либо коричневатый цвет, они не обладают ярко выраженным запахом, при продолжительном развитии могут появляться болезненные ощущения в нижней части живота, присутствует жжение ил зуд.
- Бактериальный вид вагиноза характеризуется появлением обильных, липких, молочно-белых либо серых выделений, они обладают запахом тухлой рыбы, жжение или зуд появляются нечасто.
- Трихомониазный вид отличается обильными, липкими, желто-зелеными выделениями, они неприятно пахнут, может появляться болезненность при опорожнении мочевого пузыря, присутствует зуд и жжение.
- Кандидозный тип отличается обильными, молочно-белыми выделениями, творожистой консистенции, в некоторых случаях они имеют кисловатый запах, зуд и жжение интенсивные.
- Гонорейный тип отличается жидкими, обильными, желтовато-зелеными либо желтыми выделениями, без запаха, присутствует боль при опорожнении мочевого пузыря и боль внизу живота, есть жжение.
Диагностические мероприятия представляют собой внешний гинекологический осмотр, сбор анамнестических данных.
Далее врач назначает такие обследования:
- бактериальный посев выделений на определение возбудителя и формы;
- ПЦР на определение инфекционных агентов.
Далее специалистом назначается правильное лечение с помощью препаратов, разрешенных в этот период.
Кандидозный кольпит у беременных
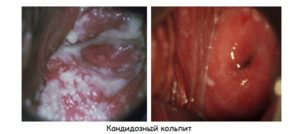
Дрожжевой или кандидозный вагинит развивается под влиянием грибка рода кандида. Чаще всего он хронический. Самые распространенные причины его развития – ослабленность иммунной системы, длительный прием антибактериальных препаратов, сопутствующие инфекционные заболевания, под влиянием которых уменьшаются естественные защитные функции организма.
К симптомам дрожжевого типа недуга относят: наличие обильных выделений творожистой консистенции, кисловатого запаха, интенсивный зуд и жжение во влагалище, дискомфорт, покраснение и отечность слизистой. Лечение проводится с помощью противогрибковых средств различной формы выпуска – крем, мазь, ректальные суппозитории. Терапия должна назначаться только врачом. Самостоятельное лечение недопустимо ввиду присутствия большого количества противопоказаний и опасности развития многих негативных побочных реакций.
Трихомонадный кольпит при беременности
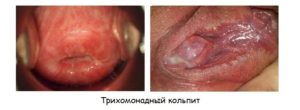
Трихомонадный тип заболевания развивается под влиянием трихомонадного возбудителя. Это бактериальный вид болезни, поэтому для избавления от него специалисты назначают антибактериальные препараты. Их обязательно нужно подбирать именно для беременных, причем параллельно следует назначать бифидо- и лактобактерии, чтобы избежать развития нарушений в микрофлоре и дисбактериоза.
К основным симптомам относят наличие липких, желто-зеленых или желтоватых выделений, которые обладают неприятным, ярко выраженным запахом. Также появляются болезненные ощущения в процессе микции и боль внизу живота.
Методы лечения
Лечение кольпита при беременности и на ранних сроках, и на поздних сроках, и перед родами должно проводиться только врачом. В противном случае можно навредить будущему ребенку, спровоцировать преждевременные роды, поскольку многие препараты могут иметь противопоказания. Что делать и чем лечить, должен решать только специалист.
К основным методам терапевтического воздействия относят:
- обязательно соблюдать диетическое питание, ограничивая употребление острых, жирных и жареных блюд;
- важно исключить интимную близость во время терапии заболевания;
- важно параллельное лечение обоих половых партнеров в том случае, если болезнь спровоцирована инфекционными агентами, которые передаются при интимной близости;
- прием антибактериальных препаратов, которые врач назначает, учитывая срок беременности, возможные опасные последствия для будущего малыша. Чаще всего назначаются такие безопасные антибактериальные препараты, как эритромицин, ровамицин;
- если обнаруживается вагинит кандидозного характера, обязательно назначаются противогрибковые препараты, чаще всего это свечи – пимафуцин, клотримазол;
- если обнаруживается трихомонадный или бактериальный тип, назначаются противопротознойные средства.

Применение медикаментозных средств напрямую обусловлено тем, какой тип недуга обнаруживается. Для санации родовых путей перед родами используется мирамистин или хлоргексидин. Он ликвидирует патогенную микрофлору, помогает избежать инфицирования ребенка во время прохождения по родовым путям, ускоряет выздоровление. Также, назначаются такие средства, как: ливарол, пимафуцин, терапия гексиконом.
Народное лечение предлагает использование травяных отваров для спринцевания на основе ромашки, календулы, мать-и-мачехи, коры дуба.
Профилактика и прогноз
При правильном лечении можно быстро избавиться от симптоматики недуга и облегчить состояние беременной женщины. Для предупреждения развития болезни, рекомендуется своевременно лечить инфекции половых путей, укреплять иммунную систему, соблюдать интимную гигиену, использовать барьерные контрацептивы, носить нижнее белье из натуральных тканей.

Кольпит у беременных – частое явление. Заболевание развивается на фоне бактериальных и вирусных инфекций. Без правильного лечения развивается эндометрит, эрозия шейки матки и другие осложнения. Болезнь негативно влияет и на развитие плода.
Что это за патология

Кольпит при беременности – что это? Это группа гинекологических заболеваний, для которых характерно воспаление слизистой влагалища и влагалищной шейки матки.
Болезнь развивается при размножении на слизистых патогенных или условно-патогенных микробов.
Кольпит (вагинит) протекает в острой, подострой или хронической форме.
Разновидности по типу возбудителя.
| Вид | Возбудители |
| Неспецифический | Кишечная палочка, стрептококки, стафилококки. В небольшом количестве присутствуют в микрофлоре влагалища, но при сильном иммунитете и нормальной кислотности не размножаются |
| Кандидозный кольпит при беременности (молочница) | Развивается на фоне активного роста дрожжеподобных грибков Кандида. |
| Бактериальный (гарднереллез) | Влагалищная гарднерелла – условно-патогенный микроорганизм. |
| Трихомонадный | Венерическая инфекция развивается при заражении трихомонадами. |
| Гонорейный | Венерическое заболевание, следствие заражения гонококками. |
| Хламидийный | Относится к торч-инфекциям, возникает, если в анамнезе есть хламидиоз. |
| Вирусный | Возникает при наличии в крови вируса герпеса, папилломы, цитомегаловируса. |

Причины
При беременности риск возникновения кольпита значительно увеличивается.
- Естественное снижение защитных функций организма – условно-патогенные микробы начинают активно размножаться.
- Во время беременности из-за гормональной перестройки кислая среда во влагалище сменяется щелочной. Создаются благоприятные условия для размножения бактерий, грибков.
Провоцирующие факторы – бесконтрольный прием антибиотиков, ношение узкого белья из синтетических материалов, несбалансированный рацион. Вагинит может быть следствием аллергии на средства женской гигиены, повреждений слизистой влагалища, хронических эндокринных болезней, венерических болезней.
Симптомы
Признаки кольпита сильнее всего проявляются в остром периоде болезни.

- покраснение, отечность слизистой влагалища;
- зуд, жжение в области наружных половых органов, проявляется постоянно или периодически, усиливается во время физической активности;
- боли в нижней части живота давящего, распирающего, ноющего характера, отдают в лобок, поясницу, промежность;
- рези при мочеиспускании;
- при бактериальной форме повышается температура, ухудшается общее самочувствие, беспокоит слабость и головная боль.
Один из характерных симптомов – обильные выделения. Могут быть зеленоватыми или желтоватыми, с неприятным запахом, часто с примесями гноя, крови.

- При дрожжевом кольпите при беременности – густые, тягучие, творожистой консистенции. Имеют резкий кислый запах.
- При неспецифической форме болезни выделения умеренные, без запаха. Цвет от прозрачного белого до бледно-коричневого.
- При гарднереллезе выделения обильные, вязкие, пенистые. Имеют серовато-белый цвет, запах испорченной рыбы.
- Трихомонадный – вагинальный секрет обильный, пенится, имеет желтовато-серый или зеленоватый цвет, резкий запах.
- Гонорейный – жидкие обильные выделения с примесями гноя. Запаха не имеют.
- Хламидийный – выделения молочного цвета.
- Вирусный – увеличивается количество влагалищного секрета, но цвет и запах не меняется.
Хронический кольпит при беременности выражен менее ярко, нередко протекает бессимптомно.
Чем опасен

Во время беременности опасность представляет не сам кольпит, а его осложнения. Многие возбудители вагинита провоцируют развитие у ребенка врожденной пневмонии, пиодермии, увеличивается риск возникновения нарушений умственного развития.
Кольпит при беременности – последствия для ребенка и матери:
- невынашивание беременности – при кольпите риск выкидыша увеличивается на 20-40%;
- инфицирование плода может привести к внутриутробной гибели;
- заражение околоплодных вод – велика вероятность развития хориоамнионита, функциональных нарушений в организме плода;
- плацентарная недостаточность – плод страдает от недостатка кислорода и питательных веществ;
- эндометрит, воспаление фаллопиевых труб и яичников;
- многоводие;
- преждевременные роды;
- при молочнице патологический процесс распространяется на почки и мочевой пузырь.
Кольпит при родах очень опасен. Увеличивается вероятность разрыва тканей – воспаленные и отечные ткани подвержены разрывам, возникают кровотечения.
Без правильного лечения кольпит переходит в хроническую форму. Что опасно развитием гнойных и некротических процессов после родов.
Когда и какому врачу обратиться
Лечением кольпита занимается гинеколог. Поэтому при беременности болезнь часто выявляют случайно во время плановых осмотров.

Диагностика
Диагностика вагинита начинается со сбора анамнеза, осмотра влагалища и шейки матки при помощи зеркал.
- мазок со стенок влагалища и шейки матки для выявления патогенов, лейкоцитов;
- взятие мазка на венерические болезни;
- бакопсев биологического материала на выявление возбудителя инфекции, его чувствительности к антибактериальным препаратам;
- иммуноферментный анализ крови, ПЦР;
Дополнительно назначают УЗИ плода и матки, кольпоскопию.
Кольпит диагностируют у 3 из 4 будущих мам. Зависимости от срока беременности и болезнью нет, можно заболеть в любой период. Для плода наибольшую опасность представляет развитие патологии непосредственно перед родами.
При своевременной диагностике избавиться от заболевания можно без тяжелых последствий.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Воспалительное заболевание слизистой оболочки влагалища, сопровождающееся заметным дискомфортом в области наружных половых органов, носит название кольпит или вагинит. Воспаление часто распространяется на влагалищную часть шейки матки или преддверие влагалища (вульвовагинит). Тем не менее многие о нем никогда не слыхали. Так что такое – кольпит у женщин при беременности?
Это достаточно распространенное заболевание женской половой сферы, вызываемое патогенными либо условно-патогенными микроорганизмами. С кольпитом на протяжении своей жизни сталкивалась практически каждая женщина, и как раз многие – именно в период беременности, поскольку организм будущей мамочки частично теряет способность противостоять инфекции.
Следующий вопрос: что делать? Опасен ли кольпит при беременности? Обязательно нужно прислушаться к рекомендациям лечащего врача. Заболевание сопровождается не только значительным дискомфортом, а может оказать негативное влияние на исход беременности. Опасность представляет собой не столько кольпит, сколько отсутствие его лечения.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Причины кольпита при беременности
Беременность сама по себе является предрасполагающим условием для развития болезнетворных микроорганизмов. Физиологическая иммуносупрессия и снижение кислотности влагалища под воздействием половых гормонов являются специфическими именно для этого периода причинами возникновения кольпита. На этом фоне любой микроорганизм начинает размножаться практически беспрепятственно. А их множество –гонококки, трихомонады, хламидии, стафиллококки и прочие микроорганизмы, населяющие вагинальную слизистую. Ощелачивание влагалищной среды благоприятствует нарушению ее микробиоценоза и развитию кандидоза, гарднереллеза, целых микробных ассоциаций.
К этому добавляются факторы риска воспаления влагалища, не связанные с беременностью:
- повреждение целостности слизистой оболочки влагалища –механическое (тесное белье, джинсы), химическое, термическое или их сочетание;
- дисбактериоз влагалища из-за длительной антибактериальной терапии или приверженности к спринцеваниям как гигиенической процедуре;
- беспорядочная половая жизнь;
- сенсибилизация к средствам интимной гигиены или интравагинальным медикаментам;
- пренебрежение правилами интимной гигиены;
- болезни эндокринной системы, аутоиммунные патологии;
- дистрофия слизистой оболочки влагалища
- анатомические аномалии;
- преобладание в рационе острой пищи, быстрых углеводов (мучное, сладкое);
- перенесенные заболевания, неблагоприятная экологическая обстановка.

[7], [8], [9]
Патогенез
Специфический кольпит развивается, в основном, при инвазии патогенных микроорганизмов во время коитуса. После их внедрения слизистая оболочка влагалища воспаляется – при осмотре обнаруживается отек, гиперемия, кровоточивость при неосторожном прикосновении.
Механизм развития неспецифического кольпита: серозный → слизистый → гнойный катар.
Кроме того, воспаление может быть первичным, когда его развитие происходит в результате инфицирования влагалищной слизистой оболочки, либо вторичным – нисходящим из матки или восходящим из вульвы.
На фоне беременности и прочих упомянутых выше факторов, повышающих вероятность развития воспалительных явлений на вагинальной слизистой оболочке, активизируются болезнетворные микроорганизмы и начинают активно размножаться. Половые железы начинают активно продуцировать влагалищный секрет, чтобы удалить продукты жизнедеятельности микроорганизмов. Это является причиной секреции обильных выделений, в которых обнаруживаются и виновники воспаления, и продукты их метаболизма. Появляется и другая симптоматика, соответствующая виду кольпита.
Заболевание протекает в острой, подострой и хронической форме. Во время беременности может обостриться инфекция, протекавшая латентно. Диагноз кольпит подразумевает, что воспаление ограничено влагалищем.
Статистика заболеваемости утверждает, что у будущих мамочек кольпит диагностируется совсем не редко – более ¾ беременных женщин перенесли это заболевание. Корелляция между сроком беременности и вероятностью заболеть не прослеживается. Это возможно на любом сроке, но наиболее опасным считается острый кольпит или обострение хронического в последние месяцы, особенно, перед родами.
Исследования этиологии заболевания свидетельствуют о том, что почти в 80% случаев кольпита высеваются два и более микроорганизма, причем среди них преобладают представители условно-патогенной флоры. Более того, аэробы, поглощая кислород, создают благоприятные условия для размножения анаэробов. Таким образом, практически все микроорганизмы, кроме лакто- и бифидобактерий, могут принимать участие в развитии воспаления вагинальной слизистой оболочки.

[10], [11], [12], [13], [14], [15]
Симптомы кольпита при беременности
Первые признаки, обращающие на себя внимание, – выделения, загрязняющие нижнее белье и вызывающие дискомфортные ощущения. Они достаточно обильные, цвет и запах зависит от вида возбудителя. Попадая на гениталии, вызывают их раздражение – зуд, отек, гиперемию. Половые органы чешутся снаружи и внутри, кроме того, больные часто жалуются на болевые ощущения, жжение и рези во время опорожнения мочевого пузыря, дискомфорт во время полового акта. Слизистая оболочка покрыта сероватым налетом, который снимаясь обнажает кровоточащую поверхность. Со временем эпителий влагалища покрывается ярко-красными пятнами или бугорками. Женщины жалуются на боли в нижней части живота, отдающие в поясницу. В целом, симптоматика у беременных и не беременных женщин ничем не отличается.
Острый кольпит начинается внезапно и характеризуется выраженными симптомами, иногда у женщины может подняться температура тела, что сопровождается общими признаками интоксикации. При отсутствии лечения симптомы становятся менее выраженными, состояние улучшается, уменьшается количество выделений и болезнь переходит в хроническую форму. При осмотре выявляются распространенные расширения кровеносных сосудов или их очаги. Влагалищная эпителиальная поверхность претерпевает значительные изменения вследствие дегенеративных процессов и может отсутствовать на некоторых участках, визуально это выглядит, как будто гной сочится прямо из шероховатых и уплотненных стенок. Хронический кольпит протекает с периодическими обострениями, которые могут быть вызваны даже сменой рациона.
Виды кольпита различаются в зависимости от возбудителя. Наиболее распространенными считаются воспалительные процессы, вызванные:
- Неспецифицескими возбудителями (кишечной палочкой, стафилококками, стрептококками и прочими бактериями, в малых количествах присутствующими в микробиоценозе влагалища или попадающих туда из заднего прохода и при нормальной кислотности и иммунитете не имеющих возможности развиваться). Такое воспаление встречается чаще всего. Кольпит на ранних сроках беременности принадлежит, в основном, к данному виду. Проявляется умеренными выделениями без запаха, цвет которых варьирует от прозрачно-белесоватого до коричневатого, слабым зудом. Длительно текущий неспецифический кольпит при беременности может вызывать ощущение тяжести, иногда жара, в нижней части живота, отдающее в поясницу.
- Грибками рода Candida – причина их распространения аналогична предыдущей, как и частота встречаемости. Кандидозный, дрожжевой кольпит при беременности сопровождается белыми густыми выделениями консистенции слабо отжатого творога. Творожистые кусочки собираются в складочках наружных половых органов, вызывая достаточно сильный зуд, раздражая эпителий, что проявляется отеком и краснотой. Характерен резкий кисловатый запах выделений, опорожнение мочевого пузыря может сопровождаться жжением или резью.
- Бактериальный вагиноз (гарднереллез) – выделения обильные, серовато-белые, вязкие, с запахом протухшей рыбы, иногда пенятся. Практически не вызывают зуда, боли над лобком возникают в запущенных случаях.
- Трихомонадный кольпит при беременности тоже не является редкостью. Это достаточно распространенная венерическая паразитарная инфекция. Передается при сексуальном контакте. Вагинальный секрет – обильный, пенящийся, желтовато-серого или зеленоватого цвета, с неприятным запахом. Зуд от умеренного до сильного, жжение в процессе опорожнения мочевого пузыря также возможно.
- Гонорейный кольпит – жидкие обильные гнойные выделения без запаха, опорожнение мочевого пузыря сопровождается резями, ощущается боль над лобком. Наружные половые органы чешутся не сильно, иногда зуд может отсутствовать. Часто наблюдаются периодические кровотечения (кровомазания) и боль выше лобка, давление внизу живота. Острая форма заболевания сопровождается выраженными симптомами, болями и повышением температуры, отеком и гиперемией наружных половых органов. Гонорея у женщин часто протекает бессимптомно, поэтому в период беременности признаки заболевания могут беспокоить не слишком сильно. Однако гонорейный кольпит у беременной женщины может иметь самые неприятные последствия для нее и ребенка.
Кольпит в большинстве случаев вызывается микробными ассоциациями, поэтому и симптомы смешанные, например, выделения могут иметь творожистую консистенцию и серо-зеленый цвет, поскольку на фоне колонизации патогенной флорой отлично развиваются и грибки. Трихомонады отлично уживаются с гонококками и такой симбиоз приводит к затрудненной диагностике и достаточно неприятным последствиям. Поэтому при появлении выделений любого вида и консистенции, зуда или умеренных вполне терпимых болей в нижней части живота беременной женщине обязательно нужно поставить в известность об этом своего гинеколога.
Санированный кольпит при беременности, пожалуй, самый опасный. Это недолеченное в свое время воспаление, протекающее в скрытой форме без выраженных симптомов. Его можно выявить только при сдаче мазка, а такую процедуру беременным женщинам проводят дважды. Если в мазке обнаруживается лейкоцитоз, малое количество палочек Додерляйна, кокковая флора, кишечная палочка, а также – специфические возбудители необходимо, не отказываясь, пролечиться, несмотря на отсутствие симптомов, поскольку кольпит при родах, обострившийся в последние дни вынашивания может инфицировать ребенка в момент прохождения по родовым путям.

[16], [17], [18], [19], [20]
Осложнения и последствия
Беременные женщины не должны игнорировать симптомы кольпита, поскольку последствия такого безответственного отношения могут представлять опасность и для самой будущей мамочки, и для ее еще не рожденного ребенка.
Во-первых, необходимо учесть способность возбудителей к восходящему инфицированию. При отсутствии лечения они мигрируют с током крови и лимфы, в матку и придатки, мочевыводящие органы, колонизируя все большие пространства и вызывая воспалительный процесс.
Во-вторых, многое зависит и от вида инфекционного агента. Такие возбудители как трихомонады и сами очень подвижны, мало того, гонококки пользуются ими, как транспортным средством, поэтому сочетанное инфицирование этими микроорганизмами, не являющееся исключительной редкостью, особенно опасно.
В-третьих, наличие кольпита при родах (открытая матка) в разы повышает вероятность инфицирования матки и придатков и появления таких заболеваний как эндометрит, сальпингоофорит, приводящих к развитию спаечных процессов, трубной непроходимости, эктопической беременности и стойкого бесплодия. Это, конечно, отдаленные последствия.
Более близкими по времени являются осложнения при родах в виде разрывов стенок влагалища и шейки матки, поскольку отечные, изъязвленные слизистые теряют эластичность. Возникает вероятность значительных травм родовых путей и развития массивных геморрагий.
Кольпит является очагом инфицирования, и после родов могут долго нагнаиваться швы, развиться вторичные воспалительные процессы с нагноением и некрозом. Гнойное воспаление нередко осложняется образованием инфильтрата во влагалищной стенке и распространяется на прилежащие ткани (паракольпит), изредка – абсцесс.
Вообще, длительно существующее воспаление хронизируется и проявляет себя частыми обострениями с вероятностью развития по восходящей и генерализованного воспаления.
Как утверждает медицинская статистика, достаточно часто кольпит – причина замершей беременности. Вероятность выкидыша у будущих мамочек с кольпитом, особенно специфическим, увеличивается в 1,2-1,4 раза по сравнению с теми, у кого он отсутствует.
Наличие воспалительного процесса во влагалище может иметь и другие негативные последствия для ребенка.
Некоторые возбудители преодолевают плацентарный барьер и инфицируют околоплодную жидкость и плаценту, что может повлечь за собой на ранних сроках – развитие сосудистых и мозговых аномалий у эмбриона, хориоамнионит, плацентарную недостаточность, инфицирование плода. Все это может закончиться рождением ребенка с аномалиями развития, врожденной пневмонией, иммунодефицитом, а также – его гибелью.
Ребенок может заразиться и во время родов, что вызывает ряд осложнений у новорожденного, например, бленнорею.

[21], [22], [23], [24]
Диагностика кольпита при беременности
Диагноз кольпит достаточно очевиден, и врач-гинеколог его устанавливает при визуальном осмотре по специфическим признакам: наличию заметных вагинальных выделений, внешний вид и запах которых позволяет предположить вид кольпита, отечности и красноте гениталий, нередко – обнаружению эрозии шейки матки (как осложнение кольпита), а также – по наличию у пациентки жалоб на определенный дискомфорт.
Обязательно берется мазок влагалищных выделений на предмет определения возбудителя. Это могут быть микроскопические исследования, культуральные анализы, позволяющие к тому же определить чувствительность микроорганизма к определенным антибиотикам. При возможности лаборатории делается анализ ПЦР, позволяющий в краткие сроки определить ДНК возбудителя.
Инструментальная диагностика призвана выявить вероятность выкидыша, аномалии развития плода, плацентарную недостаточность. Беременным женщинам назначают ультразвуковое исследование, со второго триместра – с допплерографией. При необходимости проводится колькоскопическое исследование.

[25]
Читайте также:


