Как быстро человек деградирует при вич деменции

Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В современном мире комплекс СПИД-деменция (КСД), также известный как ВИЧ-деменция, ВИЧ-энцефалопатия и ВИЧ-ассоциированное слабоумие, стало довольно распространённым неврологическим заболеванием. В последние годы в связи со стремительным увеличением количества ВИЧ-инфицированных людей она становится всё более серьёзной проблемой, требующей особого подхода к её решению.
Основные моменты
Деменция развивается тогда, когда когнитивные нарушения (неспособность к восприятию и обработке внешней информации) становятся уже достаточно серьёзными и затрагивают повседневную деятельность человека.
Вирус иммунодефицита человека, сокращённо называемый ВИЧ-инфекцией, представляет собой ретровирус, вызывающий СПИД (синдром приобретённого иммунодефицита). Этот вирус в первую очередь атакует иммунную систему организма, что делает тело человека чрезвычайно уязвимым для оппортунистических инфекций (инфекции, которые возникают у ослабленных людей).
ВИЧ передаётся от человека к человеку через жидкие системы организма (кровь, лимфа). Также он может распространяться при половом контакте с инфицированным человеком, при совместном использовании игл и шприцев с теми, кто заражён или же в результате переливания крови. Последний вид передачи, как правило, очень редко встречается в странах, где проводится скрининг на антитела к ВИЧ. Вирус иммунодефицита человека был обнаружен в очень малых концентрациях в слюне и слезах некоторых больных СПИДом. Тем не менее, не доказано, что контакт с потом, слюной и слезами инфицированных людей приводит к заражению ВИЧ.
Оппортунистические инфекции, которые сопровождают ВИЧ, сами по себе не вызывают КСД. Но вирус иммунодефицита человека потенцирует развитие комплекса СПИД-деменция. Эта патология представляет собой метаболическую энцефалопатию (дегенеративное заболевание головного мозга), которая вызывается ВИЧ инфекцией. Она характеризуется активацией иммунной системы мозга – макрофагов (больших белых клеток крови, поглощающих чужеродные вещества в организме) и микроглии (совокупность клеток мозга, которые переваривают погибшие нейроны). Эти клетки, будучи инфицированы ВИЧ, выделяют токсин, в конечном счёте, уничтожающий нейроны (нервные клетки), которые не могут восстанавливаться. Таким образом, ущерб, причинённый КСД, является необратимым.
В большинстве случаев эта патология развивается через несколько лет после заражения вирусом иммунодефицита человека. Это связано с низким уровнем CD4+ Т-клеток (менее 200/мкл крови) и высокой вирусной нагрузкой плазмы. КСД считается индикатором болезни СПИД. Это означает, что он является первым признаком начала эпидемии этого тяжёлого недуга.
Болезнь проявляется тогда, когда в центральную нервную систему проникает большое количество иммунных элементов - макрофагов и моноцитов (белые кровяные одноядерные клетки). Вдобавок к этому, у больных развивается глиоз (быстрое размножение межтканевых клеток в мозге) и бледность миелиновых оболочек (потеря жирового слоя, окружающего длинные отростки нервных клеток). У таких больных выявляются также аномальные клетки мозга с короткими отростками, которые, как правило, патологически погибают.
Такое поражение провоцирует появление когнитивных нарушений, мышечной слабости, поведенческих изменений и проблем с речью. В то время как прогрессирование моторной дисфункции – это временное явление, КСД может привести к летальному исходу, если его не лечить.
В развитых странах проведение высокоактивной антиретровирусной терапии (ВААРТ) дало хорошие результаты. Частота заболевания КСД снизилась с 30 – 60% до 20% людей, инфицированных ВИЧ. Такое лечение может не только предотвратить или отсрочить начало КСД, но также улучшить психическое состояние пациентов, у которых уже развился этот синдром.
Несмотря на широкое применение ВААРТ, у некоторых людей с ВИЧ это осложнение по-прежнему развивается. Этому причиной может стать плохая переносимость терапии определённой категорией пациентов. Прогноз для этих пациентов, как правило, неутешительный. Деменция прогрессирует в течение нескольких месяцев. Со временем человек становится прикованным к постели, испытывает трудности в общении. Он или она больше не в состоянии заботиться о себе и нуждается в чужой помощи.
Причины
Как было отмечено выше, вирус иммунодефицита человека приводит к развитию слабоумия. Тем не менее, исследователи не знают, каким образом вирус разрушает клетки мозга.
Существует несколько механизмов воздействия ВИЧ на мозговую ткань. ВИЧ-белки могут повреждать нервные клетки прямым или косвенным путём.
Многие учёные считают, что вирус иммунодефицита человека разрушает нейроны косвенно. По мнению некоторых исследователей, ВИЧ заражает или атакует макрофаги и вспомогательные клетки нервной ткани. Затем эти повреждённые структуры головного мозга вырабатывают токсины, стимулирующие ряд реакций, которые программируют нейроны на апоптоз (запрограммированную смерть нервных клеток). Инфицированные макрофаги и вспомогательные клетки мозга начинают вырабатывать цитокины и хемокины (белки, которые опосредуют и регулируют иммунитет, процессы воспаления и кроветворения). Эти вещества тоже отрицательно влияют на нейроны и межтканевые элементы мозга. Пострадавшие межуточные клетки, которые обычно защищают нейроны и питают их, в конечном счёте, могут их повредить.
Симптомы

Хотя этот недуг довольно медленно прогрессирует, ему уделяется огромное внимание. Он рассматривается как очень серьёзное осложнение ВИЧ, и при отсутствии необходимой терапии, может стать фатальным для больного.
К основным симптомам, характерным КСД, относятся когнитивные нарушения, которые вызывают торможение психических функций, проблемы с памятью и ухудшение концентрации. Признаки моторной дисфункции включают потерю способности управлять собственными движениями, плохую координацию и неуклюжесть. Развиваются такие поведенческие изменения как апатия (отсутствие энтузиазма), вялость, снижение эмоциональных реакций и непосредственное поведение.
Кроме того, многие пациенты могут испытывать возбуждение, тревогу, усталость, депрессию и другие психические нарушения. В качестве симптомов или осложнений КСД были также описаны мания и психозы.
Стадии развития КСД
Стадия 0 (нормальная): у пациента все психические и двигательные функции в норме.
Стадия 0.5 (субклиническая): больной жалуется на умеренные когнитивные нарушения и моторные дисфункции, такие как замедление движений в конечностях. Тем не менее, симптомы болезни не влияют на способность пациента выполнять повседневную деятельность. Походка и мышечная сила остаются нормальными.
Стадия 1 (лёгкая): становятся явными характерные при КСД двигательные расстройства и неспособность к умственному восприятию внешней информации. Появляются замедление психической активности, снижение внимания, проблемы с памятью, а также потеря способности контролировать движения, нарушение координации и неуклюжесть. В этой стадии симптомы всё ещё не влияют на повседневную жизнь больного. Несмотря на это, пациент может испытывать трудности с тяжёлой физической и умственной работой.
Стадия 2 (средней тяжести): больной жалуется на умеренные симптомы КСД. В основном, он в состоянии сам о себе позаботиться. На этом этапе пациент может самостоятельно передвигаться, но не способен выполнять сложные движения. Он не может поддерживать более сложные аспекты повседневной жизни.
Стадия 3 (тяжёлая): пациент проявляет серьёзные когнитивные нарушения и не способен участвовать в сложных разговорах. Моторные дисфункции также становятся очень тяжёлыми. Больной не может обходиться без ходунков и поддержки окружающих людей. Движения значительно замедляются и становятся более неуклюжими.
Стадия 4 (заключительная): пациент находится, фактически, в вегетативном состоянии. Интеллектуальные способности, практически, угасают. На этом этапе большинство людей, страдающих КСД, перестают участвовать в общественной жизни и становятся полностью немыми. У больного может развиться парапарез (частичный паралич нижней половины тела) или полное отсутствие чувствительности и движений в нижней части тела. Может появиться недержание физиологических процессов (неспособность контролировать выделение мочи и каловых масс).
Диагностика

Общие принципы: пациенты, которые жалуются на симптомы КСД, в обязательном порядке должны проконсультироваться с квалифицированным невропатологом, который сможет установить точный диагноз. Доктору сначала нужно исключить альтернативные заболевания. С этой целью проводится неврологическое обследование, анализируются результаты сканирования мозга (магнитно-резонансная томография или компьютерная томография) и спинномозговой пункции для оценки цереброспинальной жидкости.
На настоящий момент не существует ни одного эффективного метода диагностики больных КСД. Пациенту можно выставить этот диагноз на основе следующих критериев: выраженное нарушение, по крайней мере, двух важных когнитивных функций (например, ухудшение памяти, внимания и умственная заторможенность). Эти психические отклонения существенно осложняют повседневную жизнедеятельность человека. Они начинают проявляться только после нескольких месяцев прогрессирования болезни и по своим клиническим данным совершенно не отвечают критериям бредового состояния. Кроме того, нет никаких явных доказательств того, что существует какая-либо предшествующая патология, которая связана с деменцией (например, инфекция ЦНС или цереброваскулярные заболевания).
Проводятся следующие исследования:
-
Компьютерная томография (КТ) или магнитно-резонансное сканирование (МРТ). Снимки, сделанные при этих исследованиях, представляют собой детальное, трёхмерное изображение мозга. Эти тесты могут обнаружить признаки атрофии мозга (склероза), которые развиваются у пациентов с КСД.
- Позитронно-эмиссионная томография (ПЭТ). Целью этого метода диагностики, а также однофотонной эмиссионной компьютерной томографии (ОФЭКТ) является обнаружение нарушений обмена веществ в мозговой ткани, что может быть связано с этим заболеванием.
- Поясничная пункция, также известная под названием цереброспинальная пункция, может быть произведена для того, чтобы выявить патологические отклонения в спинномозговой жидкости (СМЖ или ликворе). Во время этой процедуры в нижнюю часть спины (обычно между третьим и четвёртым поясничными позвонками) вводится игла, и из канала позвоночного столба берутся образцы ликвора. Эта прозрачная жидкость образуется в полостях мозга, которые называются желудочками (они видны на снимках КТ и МРТ). Ликвор, окружающий головной и спинной мозг, выступает в качестве защитной подушки для этих структур. СМЖ тщательно проверяется, и в конце даётся заключение о том, имеются ли в ней какие-либо изменения, связанные с деменцией.
- Электроэнцефалография (ЭЭГ). Это исследование предусматривает прикрепление нескольких электродов к определённым кожным участкам головы. Далее измеряется электрическая активность мозга (она регистрируется в виде волн). В более поздних стадиях КСД эта величина увеличивается ниже нормального уровня.
- Нейропсихологическое обследование является наиболее достоверным способом оценки когнитивных способностей пациента. Во время теста больной отвечает на вопросы и выполняет задачи, специально подобранные для выявления отклонений. Невропатолог, психиатр или другой врач, специализированный в этой области, записывает все результаты исследования. Это обеспечивает возможность точной оценки когнитивных функций, таких как память, внимание, ориентация во времени и пространстве, речь и способность следовать инструкциям. Также специалисты проверяют абстрактное мышление, способность рассуждать и решать задачи.
Лечение
Высокоактивная антиретровирусная терапия (ВААРТ), разработанная учёными из Института Аллергии и Инфекционных Заболеваний, сочетает в себе препараты, по крайней мере, двух различных классов противовирусных лекарств. Лечение, которое эффективно в борьбе с инфекцией вируса иммунодефицита человека, также защищает многих ВИЧ позитивных людей от развития комплекса СПИД-деменция. В некоторых случаях ВААРТ может полностью купировать или частично облегчать симптомы КСД.
Было проведено несколько экспериментальных работ, которые доказали, что лечение ВААРТ более эффективно для профилактики КСД, чем терапия одним лекарством - Зидовудином (антиретровирусным препаратом). По данным многих исследований ВААРТ предотвращает прогрессирование слабоумия благодаря проникновению медикаментов в СМЖ. Однако результаты обследования когнитивных функций при лечении одним или более противовирусными препаратами абсолютно не отличается. Кроме того, включение в терапевтическую программу Зидовудина (он лучше всего проникает в СМЖ) не улучшает клиническую эффективность ВААРТ.
В настоящее время официально одобрено 29 антиретровирусных препаратов для лечения ВИЧ-инфицированных людей. Эти лекарственные вещества можно разделить на три основных класса: ингибиторы обратной транскриптазы (ИОТ), ингибиторы протеаз и ингибиторы ферментов слияния/проникновения (ИС).
Ингибиторы обратной транскриптазы (ИОТ) нарушают жизненный цикл вируса иммунодефицита человека на определённом этапе – обратная транскрипция. На этом этапе вышеупомянутый фермент вируса преобразует РНК ВИЧ в ДНК ВИЧ. Существует два основных типа ИОТ. Частицы этого фермента (нуклеозиды/нуклеотиды) выступают в качестве ложных структурных элементов ДНК, и как только они входят в его состав строение цепи прерывается. Таким образом, предотвращается удвоение ДНК внутри клетки. Ложные частицы ИОТ связываются с обратной транскриптазой, предотвращая преобразование РНК.
К утверждённым антиретровирусным препаратам этой группы относятся Комбивир, Эмтрива, Эмпивир, Эпзиком, Хивид, Ретровир, Тризивир, Трувада, Видекс ЕС, Видекс, Виреад, Зерит, Зиаген, Рескриптор (Делавирдин), Стокрин и Вирамун.
Ингибиторы протеазы (ИП) блокируют фермент (протеазу) ВИЧ, который участвует в образовании инфекционных вирусных частиц. Из этой группы одобрены следующие медикаменты: Агенераза, Аптивус, Криксиван, Инвираза, Калетра, Лексива, Норнир, Презиста, Рейатаз, Вирасепт.
Ингибиторы ферментов слияния (ИС) предупреждают слияние вируса с клеточной мембраной, таким образом, блокируя его вход в клетку. Одобрен только один такой препарат – Фузеон.
Зидовудин (Ретровир) является наиболее изученным ингибитором обратной транскриптазы. С тех пор как он был впервые изготовлен в 1987 году, было проведено множество исследований, которые доказали, что его применение приводит к улучшению результатов радиологических обследований, нейропсихологических и клинических тестов у пациентов с КСД. Тем не менее, существуют данные о том, что лечение ВААРТ при деменции эффективнее, чем лечение только Зидовудином. Такое лечение может быть назначено от 3 месяцев до 12 лет.
Применяются также и препараты других фармакологических групп:
Антипсихотические препараты, такие как Флуфеназин (Пролексина деканат) и Мезоридазин (Серентил) могут снять острое возбуждение, агрессию, галлюцинации или бредовое состояние, которые сопровождают КСД.
Антидепрессанты используются для лечения депрессии, связанной с деменцией. Однако они должны использоваться с осторожностью, поскольку могут вызвать белую горячку у больного слабоумием. Ниже приведены медикаменты, которые имеют наименьшее количество побочных эффектов у людей, страдающих деменцией. Это селективные ингибиторы обратного захвата серотонина (СИОЗС): Флуоксетин (Прозак) и Циталопрам (Селекса).
Пациентам, которые имеют тяжёлое течение КСД, может потребоваться стационарное лечение в доме престарелых или других учреждениях подобного характера.
Уход на дому
ВИЧ-ассоциированная деменция — это прогрессирующее ухудшение психических функций человека, из-за заражения мозга вирусом иммунодефицита человека (ВИЧ).
Деменция при ВИЧ

Для ВИЧ-ассоциированной деменции характерны следующие черты:
- в отличие от других форм деменции, ВИЧ-ассоциированная может развиваться у молодых людей;
- зачастую, слабоумие начинается незаметно, но неуклонно прогрессирует в течение нескольких месяцев или лет, как правило, после развития других симптомов ВИЧ-инфекции;
- врачи диагностируют связанную с ВИЧ деменцию на основе симптомов, анализа психического состояния, анализов крови на ВИЧ-инфекцию и визуализационных тестов;
- лечение ВИЧ-инфекции антиретровирусной терапией иногда значительно улучшает функционирование умственной функции, но не излечивает деменцию полностью.
На поздних стадиях ВИЧ-инфекции вирус может инфицировать мозг, тем самым повреждая нервные клетки и вызывая слабоумие.
Деменция – это хроническое, как правило, необратимое снижение когнитивных функций, затрагивающее все аспекты познавательной деятельности. ВИЧ-ассоциированная деменция (СПИД-деменция) может развиваться на поздних стадиях ВИЧ-инфекции. В отличие от других видов деменции, она наблюдается, в основном, у молодых людей.
У людей с ВИЧ-инфекцией слабоумие может также возникать в результате других расстройств (например, лимфома, поражающая мозг) и инфекций, развивающихся на фоне ослабленной иммунной системы. Эти инфекции называются оппортунистическими инфекциями и включают прогрессирующую мультифокальную лейкоэнцефалопатию, токсоплазмоз (паразитарная инфекция), менингит, вызванный грибами и др.
Симптомы ВИЧ деменции
ВИЧ-ассоциированная деменция обычно начинается незаметно, но неуклонно прогрессирует в течение нескольких месяцев или лет. Обычно развивается после других симптомов ВИЧ-инфекции.

Ранние симптомы ВИЧ-ассоциированной деменции включают:
- замедленное мышление и экспрессия;
- сложность с концентрацией внимания;
- апатия.
Движения медленные, мышцы слабые, координация может быть нарушена.
У некоторых людей развивается психоз, включающий галлюцинации, бред или паранойю. Некоторые люди становятся очень беспокойными и сверхактивными. Без лечения ВИЧ-ассоциированная деменция, как правило, прогрессирует и перетекает в более тяжелые формы.
Диагностика ВИЧ-ассоциированной деменции
Для диагностики ВИЧ-ассоциированной деменции врачи, как правило, проводят магнитно-резонансную томографию (МРТ) для проверки других мозговых инфекций, таких как токсоплазмоз. Когда изменение происходит внезапно, причина должна быть выявлена быстро, потому что раннее лечение может продлить жизнь. Без лечения ВИЧ-ассоциированная деменция может привести к смерти в течение 6 месяцев.
Если результаты компьютерной томографии (КТ) или МРТ не выявляют повышенное внутричерепное давление, врачи обычно делают спинномозговую пункцию (люмбальная пункция), чтобы получить образец спинномозговой жидкости, который анализируется и проверяется на наличие инфекции. Результаты помогают подтвердить или исключить диагноз ВИЧ-ассоциированной деменции.
Если у людей с ВИЧ-инфекцией имеется подозрение на слабоумие, связанное с вирусом иммунодефицита человека, врачи делают анализы крови, чтобы измерить следующее:
Данные анализы помогают определить, насколько серьезна ВИЧ-инфекция. Если у человека есть ВИЧ-инфекция и деменция, анализы помогают определить, способствует ли ВИЧ-инфекция развитию деменции.
Лечение и прогноз
Первичным лечением деменции, связанной с ВИЧ, является проведение антиретровирусной терапии, способствующей увеличению числа клеток CD4 и улучшению когнитивных функций.

Без лечения ВИЧ-ассоциированная деменция может привести к летальному исходу. Однако, когда ВИЧ-инфекция лечится антиретровирусной терапией (АРТ), психическая функция иногда значительно улучшается. АРТ состоит из комбинации препаратов, используемых для лечения ВИЧ-инфекции. Однако, поскольку ВИЧ-инфекция не излечивается полностью, слабоумие может повториться.
Лечение также включает общие меры по оказанию поддержки и заботы, поскольку создание безопасной и благоприятной среды для людей с ВИЧ-ассоциированной деменцией, очень важна.
Например, окружение должно быть ярким, веселым и знакомым, и оно должно быть направлено на укрепление ориентации (например, размещение больших часов и календарей в комнате). Меры по обеспечению безопасности пациентов (например, системы мониторинга сигналов для пациентов, которые могут заблудиться) должны быть реализованы.
По мере ухудшения состояния человека с ВИЧ-ассоциированной деменцией лечение, как правило, направляется на поддержание комфорта, а не на продление его жизни.
ВИЧ-деменция – стойкое прогрессирующее снижение интеллектуальных функций, развивающееся на фоне ВИЧ-инфекции. Проявляется триадой синдромов: интеллектуально-мнестическими нарушениями, изменениями поведенческих реакций, двигательными расстройствами. К основным симптомам относятся снижение динамики и целенаправленности познавательной деятельности, забывчивость, трудности концентрации внимания и абстрагирования. Диагностика включает беседу, неврологический осмотр, лабораторное, инструментальное и патопсихологическое обследование. Проводится противовирусная и симптоматическая медикаментозная терапия.
Общие сведения

Причины ВИЧ-деменции
ВИЧ-деменция – результат активности вируса иммунодефицита, JC вируса, вызывающего прогрессирующую мультифокальную лейкоэнцефалопатию, и некоторых других возбудителей, поражающих нервную систему при значительной иммуносупрессии. Точные причины энцефалопатии ВИЧ-инфицированных пациентов не выявлены, но определены факторы риска:
- Возраст. Деменция часто формируется у младенцев, рожденных от инфицированных матерей и перенесших интенсивную медикаментозную терапию. Другим возрастным пиком является пожилой и старческий период – после 55-60 лет вероятность слабоумия возрастает ежегодно.
- Отсутствие лечения. Пациенты, не получающие адекватную противовирусную терапию, наиболее подвержены энцефалопатии. Группу риска составляют жители стран с низким уровнем медицинской помощи и люди, добровольно отказывающиеся от своевременной диагностики и лечения инфекции ВИЧ.
- Токсическое поражение ЦНС. Слабоумие чаще развивается при наркотической и алкогольной зависимости. Осложнение возникает в результате поражения ЦНС токсинами.
Патогенез
ВИЧ обладает лимфо- и нейротропностью – поражает лимфоциты крови, ответственные за активность иммунной системы, а также определенные клетки нервной системы. Неврологическая симптоматика является наиболее ранней в клинической картине у 25% больных. При деменции определяется поврежденность астроцитов, эндотелиальных клеток сосудистых сплетений оболочек мозга и эпендимы желудочков. Наиболее отчетливые морфологические изменения обнаруживаются в субкортикальных структурах – белом веществе, подкорковых ядрах, зрительном бугре, стволе и в спинном мозге. Кора сохраняется относительно нетронутой. Вирусное поражение приводит к васкулиту головного и спинного мозга, воспалению мезенхимы нервной ткани, вторичной демиелинизации. Формируется картина рассеянного склероза, вакуольной миелопатии – возникает триада синдромов, включающая дефицит памяти и интеллекта, изменения поведения, двигательные расстройства.
Классификация
Классификация используется с целью определения стадии болезни, уточнения тактики лечения и составления прогноза. Основанием для различения видов ВИЧ-деменции является выраженность интеллектуальных, двигательных и поведенческих расстройств, способность пациента к выполнению ежедневных ритуалов, самообслуживанию. Выделяют шесть стадий болезни:
- Нулевая. Психические и двигательные функции в норме. Деменция отсутствует.
- Субклиническая. Отмечаются легкие когнитивные нарушения, замедленность двигательных актов. Больной может испытывать трудности при выполнении профессиональных задач. С повседневными бытовыми делами справляется самостоятельно.
- Легкая. Развивается замедленность психических функций, снижается концентрация и устойчивость внимания, с трудом запоминается объемный и слабоструктурированный материал, нарушается координация движений. Большинство бытовых навыков остаются сохранными, становятся недоступными действия, требующие точности движений, применения физической силы, высокого уровня интеллекта.
- Средней тяжести. Обнаруживается умеренный интеллектуально-мнестический дефект – больной не усваивает новый материал, неспособен самостоятельно действовать в незнакомой обстановке. Самостоятельно передвигается, справляется с простыми ежедневными ритуалами.
- Тяжелая. Формируются выраженные нарушения мышления, памяти, речи, движений. Затруднено общение с окружающими, ориентация в пространстве, координация. Ходьба возможна при помощи ходунков, поддержки со стороны. Пациент нуждается в уходе.
- Финальная. Определяются глубокие нарушения интеллекта, практически полное отсутствие двигательной активности. Больной не может принимать пищу, контролировать физиологические отправления, впадает в вегетативную кому.
Симптомы ВИЧ-деменции
В симптоматике доминируют признаки, характерные для субкортикальных деменций – снижение, колебания динамики психической деятельности и нарушения памяти. Пациенты становятся забывчивыми, медлительными, плохо концентрируются на выполнении сложных задач. Проявления нарастающего интеллектуально-мнестического дефицита на ранних стадиях замечаются у людей, занятых умственным трудом. У пожилых людей, детей раннего возраста когнитивное снижение часто выявляется на средних стадиях болезни.
В эмоциональной сфере нарастают симптомы апатии, депрессии. Больные становятся медлительными, социально отгороженными. Иногда развиваются атипичные аффективные реакции – психозы, истероподобные припадки. Поведение характеризуется стремлением к изоляции либо наоборот чрезмерной расторможенностью и дурашливостью. В двигательной сфере нарушения прогрессируют от мышечной слабости и снижения скорости движений в конечностях к частичному и полному параличу. У больных возникает тремор, походка становится неустойчивой и шаткой, движения дискоординированные, неуклюжие. Речь обедняется как результат интеллектуального снижения и дизартрии – нарушений смыслового и моторного компонента.
Осложнения
Отсутствие своевременного лечения ВИЧ-инфекции сопровождается быстрым нарастанием когнитивного дефицита и двигательных расстройств. На заключительной стадии развивается вегетативное состояние – частичный или полный паралич, неспособность есть, разговаривать, контролировать деятельность мочевого пузыря и кишечника. Исход прогрессирующей ВИЧ-энцефалопатии – кома, смерть. Выраженный иммунодефицит быстро завершается летальным исходом, деменция зачастую не успевает перейти в тяжелую и финальную стадии. При медленном течении болезни к стандартным проявлениям слабоумия присоединяются симптомы психоза – бред, галлюцинации, моторное возбуждение.
Диагностика
При диагностике ВИЧ-деменции врачи работают в нескольких направлениях: устанавливают наличие вируса (если диагноз отсутствует), определяют факт инфицирования ЦНС, чтобы исключить другие причины слабоумия, оценивают выраженность когнитивных, поведенческих, двигательных нарушений. Обследования проводятся врачом-инфекционистом, невропатологом, психиатром, клиническим психологом. Используются следующие методы:
- Беседа. Каждый специалист проводит опрос пациента и/или родственников, акцентируя внимание на специфических симптомах. Характерны жалобы на забывчивость, медлительность, трудности при письме, чтении, выполнении бытовых задач, апатию, социальную отгороженность.
- Осмотр. Неврологическое обследование направлено на выявление двигательных дисфункций. Обнаруживается тремор, нарушения координации и глазодвигательных функций, гипертонус мышц, генерализованная гиперрефлексия. Поздние стадии сопровождаются наличием очаговых симптомов, гиперкинезов.
- Лабораторные тесты. Наличие ВИЧ определяется по результатам иммуноферментных анализов и ПЦР. Инфицирование ЦНС подтверждается данными анализа спинномозговой жидкости, забор которой выполняется методом люмбальной пункции.
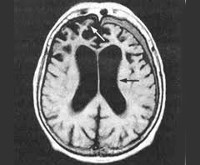
- Инструментальные исследования. Наиболее информативным методом, позволяющим определить факт поражения и структурные изменения ЦНС, является МРТ головного мозга (дополнительно назначается КТ и ПЭТ). Для поздних этапов болезни характерна диффузная гиперинтенсивность белого вещества, атрофия мозга, расширение желудочковой системы.
- Психодиагностика. Проводится патопсихологическое исследование когнитивной сферы. По итогам проб устанавливается снижение и неустойчивость динамики психомоторных процессов, недостаточность механической и смысловой памяти, функций активного внимания, преобладание конкретно-ситуационного типа мышления, недостаточная способность к абстрагированию.
Лечение ВИЧ-деменции
Терапия деменции основана на применении противовирусных препаратов с доказанной высокой эффективностью. По данным последних исследований, наиболее оправдано применение зидовудина – лекарственные средства на его основе препятствуют прогрессированию инфекционного процесса, тормозят развитие интеллектуального дефицита, а при раннем начале лечения отсрочивают развитие СПИД-энцефалопатии на период от 6 до 12 месяцев. Ограничением данного препарата является возникновение плохо переносимых побочных эффектов у ряда больных.
Относительное восстановление памяти и внимания происходит при последовательном или одновременном приеме зидовудина и диданозина. Положительный эффект становится заметен после 10-12 недель приема лекарств. К другим медикаментам с аналогичным действием относятся ламивудин, ставудин, залцитабин. Параллельно с противовирусной терапией проводится симптоматическое лечение деменции. Используются препараты, улучшающие мозговые функции (антагонисты NMDA-рецепторов), антидепрессанты, атипичные нейролептики.
Прогноз и профилактика
У ВИЧ-инфицированных пациентов с признаками деменции, не получающих лечения, прогноз неблагоприятный – высока вероятность летального исхода в течение года. При адекватной регулярной терапии процессы снижения познавательных функций и развития моторных нарушений замедляются, состояние больного стабилизируется, а в отдельных случаях наблюдается улучшение (регресс симптоматики). Снизить вероятность инфицирования клеток ЦНС при ВИЧ можно с помощью своевременной противовирусной терапии. Также существуют меры, позволяющие замедлить развитие деменции. Необходимо сохранять интеллектуальную, физическую и социальную активность. В режим дня нужно включить регулярные физические нагрузки, соответствующие уровню подготовленности, занятия творчеством, чтение научной и классической литературы с последующим обсуждением прочитанного.
Читайте также:


