Капает с конца это вич

Некоторые мужчины замечают, что у них капает с члена.
Причин бывает очень много.
Изначально стоит разобраться, какая жидкость капает с члена.
Это может быть серозный экссудат, гной, секрет простаты, кровь, моча, эякулят.
- Почему капает слизь с члена?
- Если начал капать половой член после секса
- Из члена капает гной
- Капает темная жидкость из члена
- Капает моча с члена
- Капает с члена: сперматорея
- Капает с члена: простаторея
- Капает с члена: принципы диагностики
- Обследование на инфекции, когда капает с члена
- Обследование на заболевания простаты, если капает с члена
- Куда обратиться, если капает с члена
Почему капает слизь с члена?
Прозрачная жидкость может выделяться как по физиологическим, так и патологическим причинам.
В норме половой член капает при половом возбуждении.
Это выделяется предэякулят.
Он представляет собой секрет парауретральных желез.
Инициирует такие выделения близость полового контакта, просмотр эротических фильмов или петтинг.
Иногда у мужчины капает с головки члена из-за длительного отсутствия секса – тогда человек легко возбуждается, едва увидев понравившуюся девушку.
Капать начинает через 5-10 минут после возникновения эрекции.
Иногда предэякулят выделяется и без неё.
Функция этой жидкости заключается в смазывании уретры, облегчении пенетрации пениса во влагалище.
Она также благоприятно влияет на функцию сперматозоидов.
Жидкость в норме полностью прозрачная.
Она может обладать специфическим запахом.
Если начал капать половой член после секса
Далеко не всегда эти выделения физиологические.
Даже если они прозрачные, то вполне могут оказаться патологическими.
Если вы заметили, что после недавнего полового контакта жидкость капает с головки члена, это может быть признаком венерической инфекции.
Выделения могут быть гнойными или прозрачными.
Гнойные чаще всего наблюдаются при гонококковой инфекции.

Их также может спровоцировать трихомонада.
Прозрачные выделения могут вызывать:
Половой член не начинает капать после секса сразу.
Должно пройти определенное время, пока количество возбудителей увеличится.
Этот период называют инкубационным.
Он наиболее короткий для гонореи – всего 3-4 дня.
Для других инфекций он более длительный, и достигает нескольких недель.
При наличии воспалительного процесса всегда есть сопутствующие симптомы.
К ним относятся:
- покраснение, отечность губок уретры;
- жжение при мочеиспускании;
- боль во время секса.
Могут появляться высыпания на головке пениса.
Это пятна, папулы, везикулы, маленькие гнойнички.
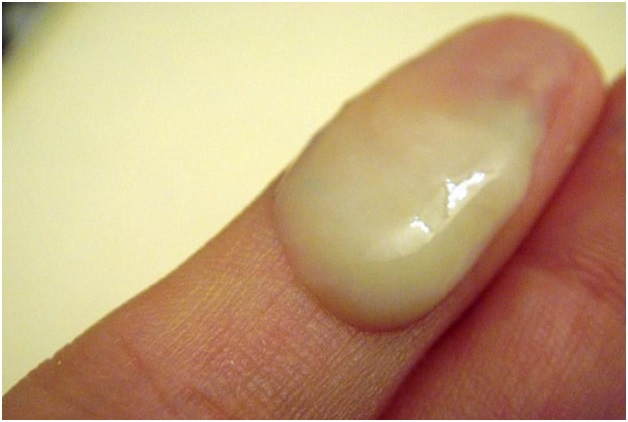
Из члена капает гной
Гнойные выделения характерны не только для венерических инфекций.
Неспецифические воспалительные процессы тоже могут вызывать этот симптом.
Их вызывают микроорганизмы, которые не передаются во время секса.
Они постоянно обитают в организме человека.
Но в силу некоторых обстоятельств могут вызывать гнойное воспаление.
Иногда симптомы тоже появляются после полового контакта.
Потому что в процессе секса могут произойти такие события, увеличивающие риск воспаления:
- травма пениса или уретры;
- химическое раздражение (например, при использовании смазок или презервативов с глицерином);
- механическое раздражение.
Причиной воспаления могут быть медицинские манипуляции.
Чаще всего это длительная катетеризация мочевого пузыря.
Симптомы в целом такие же.
Обычно они выражены не так сильно, как при гонококковом уретрите.
Общих симптомов практически не бывает.
Наблюдается местная воспалительная реакция, но значительных выделений нет.
Гной капает, но для его накопления должно пройти несколько часов.
Патология в целом имеет благоприятное течение.
Возможно самоизлечение даже без применения препаратов.
Но иногда болезнь осложняется или переходит в хроническую форму.
Хронический уретрит лечится дольше и тяжелее.
У женщин болезнь осложняется циститом – воспалением мочевого пузыря.
Это связано с тем, что у них уретра очень короткая.
Поэтому бактерии легко проникают в вышерасположенные органы.
Из мочевого пузыря они могут продолжить свое восхождение и достичь почек.
В этом случае развивается пиелонефрит – тяжелое воспаление с не всегда благоприятным исходом.
Капает темная жидкость из члена
Жидкость темного цвета – это обычно кровь.
Она может капать по разным причинам, большинство из которых достаточно тяжелые.
Рассмотрим некоторые из них.
- Геморрагический цистит.
Это тяжелая форма воспалительного процесса.
С члена капает кровь и выходят кровяные сгустки.
Они могут привести к обструкции уретры.
Обычно патология протекает на фоне выраженной интоксикации.
Хотя при обычном цистите её нет.
Резорбтивная способность стенки мочевого пузыря очень низкая.
Поэтому токсины в кровь не попадают.
Но при геморрагической форме заболевания повреждаются сосуды.
Происходят выраженные некротические процессы.
Поэтому возникают интоксикационные симптомы, лихорадка.
Пациенты жалуются на сильную боль при мочеиспускании.
- Язвы на пенисе.
Иногда капает не с уретры, а с головки члена.
На ней могут появиться язвы в результате инфекционных или других заболеваний.
Например, при герпесе могут появляться везикулы с кровянистым содержимым.
При их разрыве выделяется кровь.
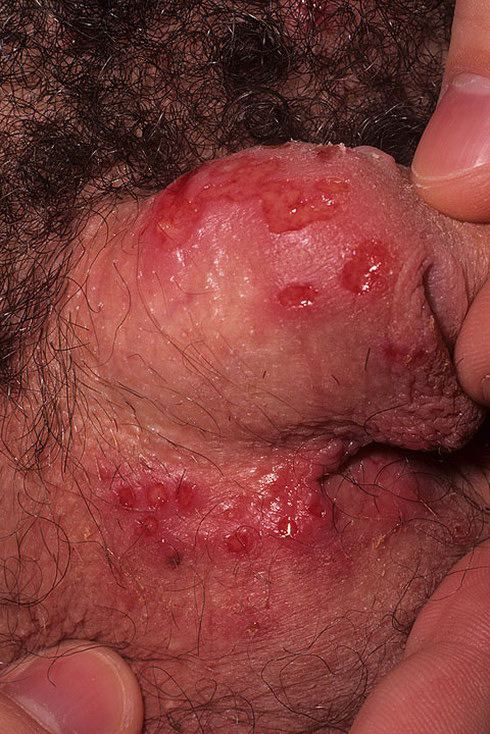
Она также может сочиться при псориазе, если повреждена верхняя часть бляшки.
Пузырчатка приводит к выделению жидкости и крови.
Причиной может быть также травма.
- Онкологические заболевания.
В терминальной стадии сопровождаются распадом опухоли, выделением крови.
Это может быть рак мочевого пузыря, почек, полового члена.
- Почечная колика.
К ней приводит мочекаменная болезнь.
Мочеточник перекрывается конкрементом.
Он повреждает его острыми краями.
В дальнейшем камень может мигрировать в мочевой пузырь, уретру.
Выделения крови обычно незначительные.
- Артериовенозная мальформация почек.
Это патологические соединения вен и артерий.
Иногда они разрываются.
Тогда открывается кровотечение.
- Отрыв кондиломы.
Это мелкие кожные образования, формирующиеся под воздействием вируса папилломы.
Он передается половым путем.
Иногда кондиломы располагаются в уретре.
При их отрыве может выделяться кровь.
Капает моча с члена
Ещё одной жидкостью, которая иногда может капать, является моча.

Если она не льется, а именно капает, то основных причин тому две:
- Подтекание мочи как одна из форм недержания.
- Парадоксальная ишурия.
Подтеканием мочи называют начальную стадию недержания.
Это явление, при котором сфинктер пузыря в целом справляется со своей задачей, но повышенных нагрузок не выдерживает.
Поэтому капли мочи могут выделяться:
- при кашле;
- смехе;
- чихании;
- подъеме тяжестей и т.д.
То есть, в случае, когда возрастает давление в брюшной полости и, соответственно, в мочевом пузыре.
Риск подтекания выше, если он сильно наполнен.
Вторая причина – это парадоксальная ишурия.
Она развивается напротив, при задержке мочи.
То есть, когда мужчина не может помочиться из-за того, что уретра закрыта.
Закрыть её может увеличенная простата, опухоль, рубец, конкремент.
Чаще всего парадоксальная ишурия возникает при заболеваниях простаты.
К ней приводит:
- рак предстательной железы;
- доброкачественная гиперплазия (аденома).
Разрастаясь, простата сдавливает уретру.
Это происходит постепенно.
Но рано или поздно доходит до того, что ток мочи полностью перекрывается.
Мужчина не может помочиться.
Его мочевой пузырь постепенно заполняется.
В результате, когда он оказывается переполненным, давление становится настолько сильным, что моча выделяется каплями.
Капает с члена: сперматорея
Капать с члена может сперма.
Причем, вне полового акта.
Это явление называется сперматорея.
Оно вызвано парезом семявыносящих протоков.
Выделяется сперма не так, как при оргазме.
То есть, не толчками, а медленно вытекает и капает с поверхности пениса.
Встречается этот симптом при неврологических и хронических воспалительных заболеваниях.
Вероятность выделения очередной порции спермы увеличивается при:
- дефекации;
- половом возбуждении;
- физической нагрузке.
Сперматорея не имеет ничего общего с либидогенной уретрореей.
В этом случае выделяется предэякулят, а не сперма.
Эта жидкость отличается тем, что не содержит сперматозоидов.
В случае сперматореи вытекает именно сперма.
Выделяется она из яичек и содержит мужские половые клетки (сперматозоиды).
Капает с члена: простаторея
Простатореей называют вытекание из пениса секрета предстательной железы.
В норме этого не происходит.
Секрет простаты выделяется только при эякуляции – он составляет треть от общего объема эякулята.
Искусственно вызывать простаторею можно путем массажа простаты через прямую кишку.
Именно так и получают секрет простаты для исследования с медицинской целью.
Заболевания, при которых наблюдается простаторея:
- хронический или острый простатит;
- аденома простаты;
- рак простаты.

К ней также приводят опухолевые патологии органов, расположенных рядом с простатой и сдавливающих её в случае увеличения размеров.
Физиологическая простаторея возможна при механическом давлении на простату.
Например, при выполнении массажа предстательной железы или при анальном сексе (у гомосексуалистов).
Медленное и постоянное вытекание секрета простаты может быть обусловлено снижением тонуса её протоков.
Это следствие эндокринных и неврологических заболеваний.
Чаще всего простаторея возникает после дефекации или мочеиспускания.
Капает с члена: принципы диагностики
Необходимо обследование пациента, чтобы выяснить, почему у него капает с члена.
Первоначально врач старается выяснить, какая именно жидкость выделяется.
Обычно это можно сделать даже без диагностических процедур.
Достаточно на неё посмотреть.
Гной выглядит как густая белая жидкость с неприятным запахом.
Кровь отличается от всех остальных выделений по цвету.
Сперматорею и простаторею определить не всегда удается сразу.
Потому что жидкость, которая выделяется, с виду напоминает воспалительный экссудат.
Помогает решить проблему микроскопия.
В микроскоп при выделении секрета простаты врач видит лецитиновые зерна.

В случае сперматореи визуализируются сперматозоиды в большом количестве.
После установления вида жидкости врач старается выяснить, почему она капает с члена.
Обследование на инфекции, когда капает с члена
Самая частая причина выделений – инфекционная.
Воспаляется у мужчин обычно уретра.
Дальше патологический процесс распространяется не так часто.
Первое, о чем подумает врач, если у пациента капает с члена, это гонококковая инфекция.
Она проявляется бурно протекающим уретритом.
Чтобы подтвердить свои догадки, врач берет мазок.
Он изучает отделяемое под микроскопом.
Если выделений много, чувствительность бактериоскопии может достигать 100%.
В образце выявляются гонококки.
Они выглядят как бобообразные бактерии, расположенные парами.
Некоторые расположены внеклеточно, другие – внутри клеток.
Рядом можно обнаружить большое количество лейкоцитов – это признак острого воспаления.
Диагноз может подтверждаться одной только микроскопией.
Дополнительные исследования направлены лишь на выявление сопутствующих половых инфекций.
У пациентов с гонореей они выявляются более чем в 50% случаев.
Слизисто-гнойные выделения могут говорить и о других инфекциях.
Если с члена капает слизь, берут соскоб из уретры и отправляют для исследования при помощи ПЦР.
Эта методика дает возможность выявлять ДНК возбудителя.
Его идентификация проводится с точностью, близкой к 100%.
Может проводиться бак посев.
Его делают при подозрении на неспецифический уретрит.
В этом случае с члена тоже часто капает гной.
Проведение посева позволяет:
- установить вид гноеродной флоры;
- подобрать оптимальный антибиотик для лечения инфекции на основании антибиотикограммы.
Если с поверхности пениса капает кровь, целесообразно провести исследования на вирусные инфекции, в первую очередь на герпес.
Обследование на заболевания простаты, если капает с члена
Клиническое обследование предполагает пальпацию через прямую кишку.
Врач может обнаружить увеличение простаты, изменение её консистенции, болезненность.
В дальнейшем он может взять на анализ секрет предстательной железы.
Он исследуется под микроскопом.
Заболевания простаты могут приводить к:
- гнойным выделениям из уретры (при остром простатите);
- простаторее (при хроническом простатите, доброкачественной гиперплазии и раке простаты).
При наличии гноя проводится обследование на инфекции.
Используется ПЦР или бактериологический посев.
Вне зависимости от выявленной патологии врач назначает УЗИ предстательной железы.
Оно выполняется с помещением датчика в прямую кишку.

Сдается анализ крови на ПСА (простатоспецифический антиген).
По его уровню, а также соотношению общего и свободного ПСА врач может предположить, что стало причиной болезни.
Если ПСА повышен, это может случиться как в результате доброкачественной гиперплазии, так и рака простаты.
Если признаки указывают на высокую вероятность рака проводится биопсия.
Полученный материал отправляют на гистологическую диагностику.
Она позволяет точно определить, есть ли злокачественная опухоль в предстательной железе, и насколько она агрессивна.
Капает с члена: лечение
Нет такого лекарства, чтобы с члена просто перестало капать.
Потому что это лишь симптом – внешнее проявления заболевания.
Лечение подбирается, исходя из выявленной патологии.
При инфекциях назначают антибиотики.
При аденоме простаты – ингибиторы 5-альфа-редуктазы и альфа-адреномиметики.
В дальнейшем может потребоваться хирургическая операция.
При раке простаты применяются различные методы, в зависимости от возраста пациента и степени агрессивности опухоли.
Это может быть гормональная терапия, операция, облучение, химиотерапия и т.д.
В случае мочекаменной болезни конкременты пытаются растворить.
Если они крупные – их можно раздробить на мелкие фрагменты при помощи литотрипсии.
При угрозе осложнений проводят хирургическое удаление камней.
Куда обратиться, если капает с члена
Если у вас капает с члена, не стоит ждать появления более серьезных симптомов.
Сразу же обращайтесь в нашу клинику.
Здесь принимают урологи, дерматовенерологи.

Опытные врачи выяснят причину появления этого клинического признака.
У нас можно сдать все необходимые анализы, пройти инструментальные исследования.
В нашей клинике выполняется ультразвуковая диагностика и эндоскопические методы исследования.
После установления причины выделений с члена мы подберем эффективное лечение.
Оно позволит устранить все симптомы в самые короткие сроки.
Благодаря своевременному лечению риск развития осложнений будет минимальным.
Если у вас капает с члена, обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
Вирус иммунодефицита человека относится к группе ретровирусов, провоцирует развитие ВИЧ-инфекции. Данное заболевание может протекать в несколько стадий, каждая из которых отличается клинической картиной, интенсивностью проявлений.
Стадии ВИЧ
Стадии развития ВИЧ-инфекции:
- инкубационный период;
- первичные проявления – острая инфекция, бессимптомная и лимфаденопатия генерализованная;
- вторичные проявления – поражения внутренних органов стойкого характера, поражения кожного покрова и слизистых, заболевания генерализованного типа;
- терминальная стадия.
По статистике ВИЧ-инфекция чаще всего диагностируется на стадии вторичных проявлений и связано это с тем, что симптомы ВИЧ становятся ярко выраженными и начинают беспокоить больного именно в этот период течения заболевания.
Через какое время проявляется ВИЧ
Первейшие признаки ВИЧ-инфекции остаются незамеченными, но они имеются. И проявляются в среднем в период от 3 недель до 3 месяцев после инфицирования. Возможен и более длительный срок.
Признаки вторичных проявлений рассматриваемого заболевания тоже могут проявиться только через много лет после заражения ВИЧ-инфекцией, но могут иметь место и проявления уже через 4-6 месяцев от момента инфицирования.
Инкубационный период
После того, как человек заразился ВИЧ-инфекцией, никаких симптомов и даже небольших намеков на развитие какой-либо патологии длительное время не наблюдается. Как раз этот период и носит название инкубационный, может длиться, в соответствии с классификацией В.И. Покровского, от 3 недель до 3 месяцев.
Никакие обследования и лабораторные исследования биоматериалов (серологический, иммунологический, гематологический анализы) не помогут выявить ВИЧ-инфекцию, да и сам инфицированный человек абсолютно не выглядит больным. Но именно инкубационный период, без каких-либо проявлений, представляет особую опасность – человек служит источником инфекции.
Острая инфекция
Первые проявления ВИЧ-инфекции в острой фазе течения сильно напоминают симптомы мононуклеоза. Проявляются в среднем в период с 3 недели до 3 месяца с момента инфицирования. К таковым относятся:
Врач при осмотре пациента может определить небольшое увеличение размеров селезенки и печени – больной, кстати, может предъявлять жалобы и на периодически возникающую боль в правом подреберье. Кожные покровы больного могут быть покрыты мелкой сыпью – бледно-розовые пятнышки, которые не имеют четких границ. Нередко поступают жалобы от инфицированных и на длительное нарушение стула – их мучает диарея, которая не снимается даже специфическими лекарственными препаратами и изменением рациона питания.
Обратите внимание: при таком течении острой фазы ВИЧ-инфекции в крови будут выявлены лимфоциты/лейкоциты в повышенном количестве и мононуклеарные клетки атипичного вида.
Вышеописанные признаки острой фазы рассматриваемого заболевания могут наблюдаться у 30% пациентов. Еще 30-40% пациентов проживают острую фазу в развитии менингита серозного вида или энцефалита – симптомы будут кардинально отличаться от уже описанных: тошнота, рвота, повышение температуры тела до критических показателей, мощная головная боль.
Нередко первым симптомом ВИЧ-инфекции является эзофагит – воспалительный процесс в пищеводе, который характеризуется нарушением глотания и болью в области груди.
В каком бы виде острая фаза ВИЧ-инфекции не протекала, через 30-60 дней все симптомы исчезают – нередко больной думает, что полностью излечился, тем более, если этот период патологии протекал практически бессимптомно или их интенсивность была низкая (и такое тоже может быть).
Стадия бессимптомного течения
В период течения этой стадии рассматриваемого заболевания никаких симптомов нет – больной чувствует себя отлично, не считает нужным появляться в медицинское учреждение для профилактического осмотра. А ведь именно на стадии бессимптомного течения в крови могут быть обнаружены антитела к ВИЧ! Это дает возможность диагностировать патологию на одном из ранних этапов развития и начать адекватное, эффективное лечение.
Бессимптомная стадия ВИЧ-инфекции может длиться несколько лет, но только в том случае, если иммунная система больного не подверглась значительному поражению. Статистика довольно противоречивая – только у 30% пациентов в течение 5 лет после бессимптомного течения ВИЧ-инфекции начинают появляться симптомы следующих стадий, но у некоторых инфицированных бессимптомная стадия течения протекает стремительно, длится не более 30 дней.
Генерализованная лимфаденопатия
Для этой стадии характерно увеличение практически всех групп лимфатических узлов, этот процесс не затрагивает лишь паховые лимфоузлы. Примечательно, что именно генерализованная лимфаденопатия может стать основным симптомом ВИЧ-инфекции, если все предыдущие стадии развития рассматриваемого заболевания протекали без каких-либо проявлений.
Лимфозулы увеличиваются на 1-5 см, остаются подвижными и безболезненными, а поверхность кожи над ними абсолютно не имеет никаких признаков патологического процесса. Но при таком ярко выраженном симптоме, как увеличение групп лимфатических узлов, стандартные причины этого явления исключаются. И вот тут тоже таится опасность – некоторые врачи классифицируют лимфаденопатию как труднообъяснимую.
Стадия генерализованной лимфаденопатии длится 3 месяца, где-то через 2 месяца после начала стадии больной начинает терять вес.
Вторичные проявления
Часто случается так, что именно вторичные проявления ВИЧ-инфекции служат основанием для проведения качественной диагностики. Ко вторичным проявлениям относятся:
Больной отмечает внезапное повышение температуры тела, у него появляется сухой, навязчивый кашель, который со временем переходит во влажный. У пациента развивается интенсивная одышка при минимальной физической нагрузке, а общее состояние больного стремительно ухудшается. Терапия, проводимая с использованием антибактериальных препаратов (антибиотиков), положительного эффекта не дает.
К таковым относятся герпес, туберкулез, цитомегаловирусная инфекция, кандидоз. Чаще всего этими инфекциями болеют женщины и на фоне вируса иммунодефицита человека они протекают крайне тяжело.
Это новообразование/опухоль, которое развивается из лимфатических сосудов. Чаще диагностируется у мужчин, имеет вид множественных опухолей характерного вишневого цвета, расположенных на голове, туловище и в полости рта.
Сначала это проявляется лишь небольшими проблемами с памятью, снижением концентрации внимания. Но по ходу развития патологии у больного развивается слабоумие.
Особенности первых признаков ВИЧ-инфекции у женщин
Если инфицирование вирусом иммунодефицита человека произошло у женщины, то вторичные симптомы будут, скорее всего, проявляться в виде развития, прогрессирования генерализованных инфекций – герпес, кандидоз, цитомегаловирусная инфекция, туберкулез.
Часто вторичные проявления ВИЧ-инфекции начинаются с банального нарушения менструального цикла, могут развиваться воспалительные процессы в органах малого таза – например, сальпингит. Нередко диагностируются и онкологические заболевания шейки матки – карцинома или дисплазия.
Особенности ВИЧ-инфекции у детей
Дети, которые были инфицированы вирусом иммунодефицита человека еще во время беременности (внутриутробно от матери), имеют некоторые особенности в течении заболевания. Во-первых, заболевание начинает свое развитие в 4-6 месяцев жизни. Во-вторых, самым ранним и основным симптомом ВИЧ-инфекции при внутриутробном заражении считается расстройство центральной нервной системы – малыш отстает от своих сверстников в физическом и умственном развитии. В-третьих, дети с вирусом иммунодефицита человека подвержены прогрессированию нарушений пищеварительной системы и появлению гнойных заболеваний.
Вирус иммунодефицита человека до сих пор является неизученным до конца заболеванием – слишком много вопросов возникает и при диагностике, и при лечении. Но врачи утверждают, что выявить ВИЧ-инфицирование на ранней стадии могут только сами больные – именно они должны внимательно следить за своим здоровьем и периодически проходить профилактические осмотры. Даже если симптомы ВИЧ-инфекции скрыты, болезнь развивается – только своевременно сделанный тест-анализ поможет сохранить жизнь больного на несколько лет.
Ответы на популярные вопросы по ВИЧ
В связи с большим количеством обращений наших читателей, мы решили сгруппировать в одном разделе наиболее распространённые вопросы и ответы на них.
Признаки ВИЧ-инфекции появляются приблизительно через 3 недели – 3 месяца после опасного контакта. Повышение температуры, боли в горле и увеличение лимфатических узлов в первые дни после инфицирования могут свидетельствовать о любой патологии, кроме вируса иммунодефицита человека. В этот период (врачи называют его инкубационным) не только отсутствуют какие-либо симптомы ВИЧ, но и глубокие лабораторные исследования крови не дадут положительного результата.
Да, к сожалению, такое редко, но бывает (примерно в 30% случаях): никаких характерных симптомов в период острой фазы человек не отмечает, а затем заболевание переходит в латентную фазу (это, фактически, бессимптомное течение на протяжении примерно 8 – 10 лет).
Категорично ответить на этот вопрос невозможно. Во-первых, нужно учитывать период, прошедший после потенциально опасного контакта – если прошло менее 3 недель, то указанные симптомы могут свидетельствовать и о банальной простуде.
Во-вторых, если уже прошло более 3 недель после возможного инфицирования, то не стоит себя нервировать – достаточно подождать и спустя 3 месяца после опасного контакта пройти специфическое обследование.
Существует ряд лекарственных препаратов, которые используются для постконтактной профилактики ВИЧ. Они, к сожалению, в свободной продаже не представлены, поэтому придется отправиться на прием к терапевту и объяснить ситуацию. Никакой гарантии, что подобные меры на 100% предотвратят развитие ВИЧ-инфекции, нет, но специалисты утверждают, что прием подобных лекарственных препаратов вполне целесообразен – риск развития вируса иммунодефицита человека снижается на 70-75%.
Если возможности (либо смелости) обратиться к врачу с подобной проблемой нет, то остается только одно – ждать. Нужно будет выждать 3 месяца, затем пройти обследование на ВИЧ и даже если результат будет отрицательным, стоит еще через 3 месяца сдать контрольный анализ.
Нет, нельзя! Вирус иммунодефицита человека не выживает в окружающей среде, поэтому с людьми, которые относятся к категории ВИЧ-положительных, можно без колебаний пользоваться общими посудой, постельным бельем, посещать бассейн и баню.
Риски заражения есть, но они достаточно малы. Так, при однократном вагинальном половом контакте без презерватива риск равен 0,01 — 0,15%. При оральном сексе риски составляют от 0,005 до 0,01%, при анальном сексе — от 0,065 до 0,5%. Такие статистические данные приведены в клинических протоколах для Европейского региона ВОЗ по лечению и помощи при ВИЧ/СПИДе.
В медицине описаны случаи, когда супружеские пары, где один из супругов был ВИЧ-инфицированным, жили половой жизнью, не используя презервативы, на протяжении нескольких лет, и второй супруг оставался здоровым.
Риски практически равны нулю (если на руках и половых органах партнеров нет открытых ран).
При высыхании биологических жидкостей содержащийся в них вирус иммунодефицита погибает.
Если во время полового акта был использован презерватив, он использовался по инструкции и остался целым, то риск инфицироваться ВИЧ сводится к минимуму. Если же через 3 и более месяцев после сомнительного контакта появились симптомы, напоминающие ВИЧ-инфекцию, то нужно просто обратиться к терапевту. Повышение температуры, увеличение лимфатических узлов может свидетельствовать о развитии ОРВИ и других заболеваний. Для собственного успокоения стоит сдать анализ на ВИЧ.
Чтобы ответить на этот вопрос, нужно знать, в какое время и сколько раз сдавался подобный анализ:
- отрицательный результат в первые 3 месяца после опасного контакта не может быть точным, врачи говорят о ложноотрицательном результате;
- отрицательный ответ анализа на ВИЧ после 3 месяцев с момента опасного контакта – скорее всего обследуемый не инфицирован, но обязательно нужно сделать еще один анализ через 3 месяца после первого для контроля;
- отрицательный ответ анализа ВИЧ через 6 месяцев и более после опасного контакта – обследуемый не инфицирован.
Риски в этом случае крайне малы – вирус быстро погибает в окружающей среде, поэтому, даже если на игле осталась кровь зараженного человека, заразиться ВИЧ, поранившись такой иглой, практически невозможно. В высохшей биологической жидкости (крови) вируса не может быть. Однако спустя 3 месяца, а затем еще раз – спустя еще 3 месяца – все же стоит сдать анализ на ВИЧ.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
Читайте также:


