Капельница при гепатите с и вич

Заразиться одновременно вирусом гепатита С при наличии вируса иммунодефицита (ВИЧ) достаточно легко, у около 35% всех заболевших с ВИЧ статусом обнаруживают гепатит С. Это обусловлено тем, что вирус обоих заболеваний имеет общие пути передачи – через кровь и при незащищенном половом акте.
Если в организме одного пациента обнаруживается сразу ВИЧ и гепатит С, то такое сочетание называют коинфекцией. Если население разделить на группы, то у следующих категорий риск обнаружения коинфекции считается высоким:
- лица употребляющие наркотики – инъекционный способ введения;
- медицинские работники, особенно те, кто работает с элементами крови человека;
- доноры;
- больные, которым в анамнезе делались переливания крови;
- лица с нетрадиционной сексуальной ориентацией – анальный секс;
- дети, рожденные родителями с положительным ВИЧ статусом.
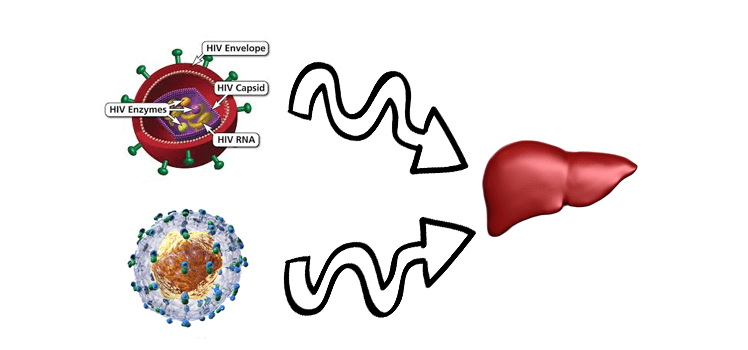
Гепатит С напрямую медленно, но верно разрушает клетки печени.
ВИЧ действует более опосредованно, он угнетает общие иммунные реакции организма и при лечении антиретровирусными препаратами наблюдается выраженная гепатоксичность (некроз тканей печени).
При коинфекции возникают следующие осложнения:
- ускоряются процессы фиброза;
- для развития цирроза требуется в 2-3 раза меньше времени, чем просто при гепатите С;
- риск возникновения гепатоцеллюлярной карциномы (рак) увеличивается в несколько раз;
- при двойном инфицировании токсический эффект, оказываемый на печень увеличивается в разы, особенно при приеме препаратов, только направленных на борьбу в ВИЧ, без комплексного исследования;
- возникновение изменений воспалительного характера в брюшине и асцита;
- нарастание почечной недостаточности;
- увеличивается процент развития депрессии, неврозов, снижается умственная активность, из-за увеличения токсической нагрузки на мозг, пациент может отказываться от терапии.
При несвоевременной терапии коинфекции ВИЧ и гепатита С существуют дополнительные риски развития патологий других органов:
- При проведенном исследовании в США была выявлена прямая взаимосвязь между коинфекцией и развитием сердечной недостаточности, ишемии. Риск развития инсульта и инфаркта увеличивается у больных с ВИЧ и гепатитом почти на 30% по сравнению с пациентами, у которых обнаружен только ВИЧ.
- У ряда специалистов есть мнение, что наличие гепатита С способствует переходу ВИЧ в СПИД – это не подтверждено научными исследованиями, основано только на практических наблюдениях течения заболевания у некоторых больных.
- Простые заболевания (простуда, ОРЗ) переносятся в несколько раз хуже и процесс выздоровления затягивается по времени.
- Риск заражения окружающих людей выше, так как вирусная нагрузка у такого пациента довольно высокая.

Лечение коинфекции
Терапия вирусного гепатита С и ВИЧ – это сложный, поэтапный процесс, который требует комплексного подхода. На сегодняшний нет какой-то утвержденной схемы терапии, что лечить раньше гепатит С или ВИЧ, возможность лечения этих двух заболеваний одновременно не исключается.
Когда принимается решение о порядке назначений какой-то определенной группы препаратов, желательно использовать рекомендации международных экспертов, которые были разработаны при содействии Министерства здравоохранения США и Фонда семьи Генри Кайзера.
Главная цель лечения пациентов, одновременно имеющих гепатит С и ВИЧ – это полное исчезновение вируса гепатита, полное подавление воспалительных процессов в печени для дальнейшего проведения высокоактивной антиретровирусной терапии.
Перед проведением лекарственную терапию производится тщательная оценка лабораторных исследований на вирусологический и иммунологический статус ВИЧ – CD4+. Также оценивается как протекает гепатит С на основании результатов анализов ИФА, ПЦР количественный и качественный, проводится определение генотипа. После того, как все исследования крови закончены и клиническая картина течения заболеваний становится ясной, назначается определенная схема терапии. Алгоритм принятия решения как в итоге лечить вирусный гепатит С и ВИЧ можно увидеть в таблице.
Назначать себе терапию самостоятельно запрещено, в обязательном порядке нужно строго соблюдать лечение, назначенное специалистом.
В большем проценте случаев принимается решение вначале избавиться от гепатита С полностью, а затем приступать к корректировке ВИЧ-инфекции.
| Результаты исследований на ВИЧ | Анализ на гепатит С | Решение о лечении |
| Содержание CD4 + лимфоциты более 500/мкл (симптомы ВИЧ не проявляются). | ИФА на Anti-HCV total положительный, антитела обнаружены, ПЦР качественный – отрицательный результат. | В проведении терапии нет необходимости. Контроль состояния пациента проводится каждые 6 месяцев. |
| CD4 и лимфоциты меньше 500/мкл (вирус иммунодефицита не проявляется). | Ставится диагноз хронический гепатит С. | Принимается решение о лечении в первую очередь гепатита С, если польза от терапии превышает риск осложнений. |
| Показатели CD4 и лимфоциты меньше (равно) 350/мкл. Имеются признаки вторичных заболеваний. | Антитела к гепатиту С обнаружены, но репликация РНК вируса не выявлена. | При наличии одного из условий принимается решение о лечении ВИЧ. |
| Обнаружен ВИЧ с CD4 меньше или равным 350/мкл. | Выявлено наличие хронического гепатита С | Необходимо проводить терапию вирусного гепатита и ВИЧ. |
Самый оптимальный вариант лечения – это применение прямой противовирусной терапии. Прямые противовирусные препараты обладают рядом преимуществ, по сравнению со схемами лечения интерферонами:
- курс терапии составляет 12 или 24 недели, что в 2-3 раза меньше интерфероновых схем;
- полностью избавиться от вирусных вирионов при наличии ВИЧ удается в 93% случаев;
- перечень противопоказаний меньше;
- побочное действие проявляется редко и менее интенсивно.
В основе терапии находится Софосбувир, его сочетают с Даклатасвиром, Ледиспавиром или Велпатасвиром, в зависимости от генотипа вируса гепатита С.
Во время лечения гепатита С с периодичностью в 1, 2, 4 недели и ежемесячно контролируются следующие показатели:
- активность аминотрансфераз;
- билирубин;
- CD4 и лимфоциты.
В случае отрицательных изменений необходимо вносить корректировки в терапевтическую схему лечения.
В клинической практике нередко наблюдается сочетание двух вирусных инфекций, ВИЧ и гепатита С, у одного и того же пациента. Такой сочетанный вариант называют коинфекцией. Оба заболевания наслаиваются друг на друга. Поэтому у пациентов с коинфекцией ВИЧ и гепатита С симптоматика, диагностика, и лечение этих заболеваний имеют свои особенности.
О ВИЧ
Вирус иммунодефицита человека передается, парентерально, минуя ЖКТ (желудочно-кишечный тракт). Конкретные способы заражения связаны с переливанием крови, использованием плохо обработанных инструментов, наркоманией. ВИЧ передается вертикально от матери к ребенку при беременности и грудном вскармливании.
ВИЧ-инфекцию иногда ошибочно отождествляют со СПИДом. Но это не одно и то же. СПИД – это конечная стадия ВИЧ-инфекции с развернутыми клиническими проявлениями. Для того чтобы иммунодефицит заявил о себе, нужны долгие годы.
В течение этих лет ВИЧ поражает Т-хелперы. Это разновидность лимфоцитов, которые помогают (хелпер переводится как помощник) другим клеткам иммунной системы нейтрализовать чужеродные антигены. Эти антигены входят в состав патогенных (болезнетворных) микроорганизмов, аллергенов, токсинов, атипично измененных клеток.
Кроме того, имеются данные, что ВИЧ наряду с Т-хелперами повреждает другие иммунные клетки – Т-киллеры (убийцы), моноциты крови, тканевые макрофаги.
ВИЧ-инфекция протекает в несколько стадий.
- Острая стадия. Развивается после инкубационного периода продолжительностью от нескольких недель до нескольких лет. Болезнь заявляет о себе гриппоподобным синдромом с умеренным повышением температуры и общей слабостью, суставными и мышечными болями. Нередко развивается стоматит и лимфаденопатия, болезненное размягчение увеличенных лимфоузлов. Острая стадия длится до 2 нед. Из-за кратковременности и неспецифичности проявлений на этой стадии болезнь часто остается нераспознанной.
- Латентная стадия. Малосимптомное течение заболевания в течение долгих лет. На этом периоде разрушение Т-хелперов ВИЧ сопровождается угнетением иммунитета, но без ярких клинических проявлений. Отмечается лишь анемия (малокровие), исхудание, расстройства ЖКТ, лимфаденопатия.
- ПреСПИД. Длится 1-2 года. Угнетение клеточного иммунитета сопровождается активизацией оппортунистической или условно-патогенной инфекции. Эта инфекция (вирус герпеса, кандидозный грибок, кишечная палочка) присутствует в организме в норме, но подавляется здоровым иммунитетом.
- СПИД. Генерализованная инфекция поражает ЦНС (центральную нервную систему), органы дыхания, ЖКТ. Развиваются атипичные формы пневмоний, злокачественных новообразований.
О гепатите С
Вирус гепатита С (HCV, hepatitis C virus) передается парентерально с кровью посредством гемотрансфузий, а также через загрязненный инструментарий в лечебных и частных заведениях. Заражение возможно половым или вертикальным путем. Гепатит С, как и ВИЧ, болезнь наркоманов.
Вирус гепатита С поражает гепатоциты, клетки, из которых состоит печеночная ткань. Проникая в гепатоциты, вирус вызывает их гибель. В результате меняется структура печени, ухудшаются ее функции.
Острая стадия заболевания развивается после инкубационного периода продолжительностью 2-26 нед. Пациентов беспокоит:
- общая слабость
- мышечные и суставные боли
- умеренное повышение температуры
- тошнота, эпизодическая рвота
- отсутствие аппетита
- боль, вздутие живота.
- метеоризм.
Характерная для других видов гепатитов желтуха отмечается лишь у трети пациентов. Из-за неспецифичности проявлений гепатит С в острой стадии тоже часто остается нераспознанным.
В отличие от ВИЧ иммунной системе удается справиться с НСV. Правда, спонтанное излечение от гепатита С отмечается лишь у небольшой части пациентов. У остальных острая стадия переходит в хроническую, которая длится долгие годы. Исход хронического гепатита С – цирроз и печеночная недостаточность, а у некоторых пациентов – рак печени.
Разница вирусов и их сходство
ВИЧ – представитель семейства ретровирусов. Существует две разновидности ВИЧ: ВИЧ-1 и ВИЧ-2. Оба представлены несколькими группами и подгруппами. Разница между ними несущественная. Большинство случаев заболевания связано с ВИЧ-1.
Вирусные частицы (вирионы) с размерами 100-120 нм имеют сферическую форму, и снабжены плотным капсидом (капсулой). Внутри капсида находятся две нити РНК. Сложный процесс проникновения ВИЧ внутрь лимфоцита вкратце можно описать так:
- ВИЧ взаимодействует с мембраной лимфоцита. В результате вирион и лимфоцит сближаются.
- Вирион проникает внутрь клетки. РНК вируса высвобождается из капсида.
- Обратная транскрипция. С вирусной РНК синтезируется ДНК, специфичная для вируса.
- Вирусспецифическая ДНК проникает в ядро клетки-хозяина, и встраивается в ее геном.
- Синтез предшественников вирусной РНК.
- Образование вирусной РНК из предшественников. Синтез структурных и неструктурных белков ВИЧ.
- Сборка вирионов, и их выход за пределы Т-хелпера.
ВИЧ не стоек во внешней среде. Да и в крови он живет недолго, не более 8 ч. Время полужизни составляет 6 ч. За это время погибают 50% вирионов, находящихся вне клеток.
Вирус гепатита С тоже РНК-содержащий. Но здесь нить РНК одна. Да и размеры вирионов меньше, 60-80 нм. HCV представлен генотипами и подтипами. Из всех генотипов эпидемиологически значимыми являются 6. Болезнь особенно тяжело протекает при генотипе I подтипе b, а также при III генотипе.
Вирион проникает через мембрану внутрь гепатоцита. После этого в клетке синтезируются структурные и неструктурные белки вируса. Из неструктурных белков значимыми являются NS5A и NS5B.
Белок NS5B участвует в копировании и полимеризации РНК вируса внутри гепатоцита. NS5A обеспечивает сборку вирионов и их секрецию, выход из клетки, и проникновение в новые гепатоциты. В отличие от ВИЧ вирионы HCV могут длительно циркулировать в крови. Да и во внешней среде вирус сохраняет активность в течение долгих дней, и даже месяцев.
Как лечить оба заболевания
Лечение обоих заболеваний направлено на устранение причины, вирусного возбудителя.
Противовирусные препараты для лечения ВИЧ представлены несколькими группами. Эти группы различаются по свойствам и по механизму действия:
- Ингибиторы обратной транскриптазы (нуклеозидные и ненуклеозидные). Препятствуют обратной транскрипции с образованием вирусспецифической ДНК.
- Ингибиторы протеазы. Угнетают образование структурных белков, необходимых для постройки вириона.
- Ингибиторы интегразы. Под действием этих средств затрудняется встраивание вирусной ДНК в геном клетки-хозяина.
- Ингибиторы проникновения. Затрудняют сближение вириона с лимфоцитом.
- Ингибиторы CCR5-корецепторов. CCR5-корецепторы на поверхности клеток иммунной системы обеспечивают проникновение ВИЧ.
Эти группы включают в себя таблетированные препараты:
- Абакавир
- Тенофовир
- Эндовудин
- Зидовудин
- Ламивудин
- Зальцитабин
- Фосфатид
- Маравирок
- Ралтегравир
- другие противовирусные средства.
На основе этих средств разработана ВААРТ – высокоактивная антиретровирусная терапия. В схемы лечения ВААРТ включены несколько препаратов из разных групп, чтобы подавить все основные этапы жизнедеятельности ВИЧ.
Основную роль в лечении вирусного гепатита С принадлежит ПППД – препаратам прямого противовирусного действия. К ним относятся:
Софосбувир ингибирует NS5B. Белок NS5A подавляют Даклатасвир, Велпатасвир, Ледипасвир. Для эффективного лечения гепатита С Софосбувир сочетают с одним из этих препаратов.
ВИЧ и гепатит одновременно
У 40-50% ВИЧ инфицированных обнаруживается гепатит С. А у наркоманов этот показатель равен 90%.
- Уменьшается количество благоприятных исходов гепатита С, когда пациенты спонтанно выздоравливают.
- Гепатит С при ВИЧ инфекции протекает более агрессивно. В пораженной воспалительным процессом печени быстрее развиваются дистрофические и фиброзные изменения.
- Самочувствие пациентов ухудшается. Выражена общая слабость со снижением работоспособности, диспепсией.
- Быстрее развивается цирроз печени и печеночная недостаточность. Соответственно, растет инвалидность при ВИЧ и гепатите С.
- Повышается риск печеночного рака, гепатоцеллюлярной карциномы.
- В несколько раз увеличивается число случаев передачи гепатита С внутриутробно и при половом акте.
ВИЧ утяжеляет течение гепатита С. При ВИЧ-инфекции снижается количество Т-хелперов и других клеток иммунной системы. Из-за этого иммунная система не может даль полноценный ответ, способный уничтожить вирус. Отсюда и небольшое количество спонтанно вылечившихся.
Не подавляемый иммунитетом HCV бурно размножается. Растет вирусная нагрузка, концентрация вирионов HCV в крови. Поэтому структурные изменения в печени по типу фиброза и цирроза с печеночной недостаточностью формируются раньше. Обычно вероятность передачи HCV внутриутробно и при незащищенном половом акте невысока. Но она повышается, если гепатит С и ВИЧ одновременно.
Из-за снижения в крови количества циркулирующих антител гепатит С труднее распознается. ИФА, иммуноферментный анализ, нередко дает ложноотрицательные результаты. Некоторые лекарства, используемые при ВИЧ в рамках ВААРТ, гепатотоксичны, и дополнительно повреждают печень. Многие пациенты с коинфекцией являются инъекционными наркоманами и ведут асоциальный образ жизни. Наркотические препараты и алкоголь провоцируют развитие неинфекционного гепатита, который отягощает течение вирусного гепатита С.
В то же время Софосбувир и другие ПППД не повреждают печень. Да и сам гепатит С почти не влияет на течение ВИЧ. Исключение составляют лишь случаи одновременного заражения несколькими генотипами HCV, что в основном характерно для наркоманов. Наличие вирусов с несколькими генотипами в ослабленном организме утяжеляет общее состояние, и приближает развитие СПИДа.
Если коинфекция ВИЧ и гепатит С, сколько живут? Все зависит от образа жизни, от исходного состояния, и от лечения. С помощью Софосбувира и ПППД можно полностью вылечить гепатит С у 95-99% пациентов. К этим средствам чувствительны все известные генотипы HCV. Лечение можно проводить при осложненном течении гепатита. К тому же ПППД совместимы с препаратами для ВААРТ.
ВИЧ инфекция не излечивается. Пока нет средств, способных полностью уничтожить ВИЧ. Но при своевременном назначении ВААРТ можно отодвинуть стадию СПИД на неопределенно долгое время. Латентная фаза болезни будет длиться десятилетиями вплоть до того, когда смерть пациента наступит от естественных причин, связанных со старением. Таким образом, вирусный гепатит и ВИЧ – не приговор, если полноценное лечение проводить вовремя.
Профилактика ВИЧ и гепатита С – это, прежде всего, здоровый образ жизни, и отказ от наркотиков. Следует избегать случайных половых связей, или защищаться. Не желательно посещать лечебные и прочие заведения с сомнительной репутацией, где могут использовать не обработанные антисептиками инструменты.
Лицам, входящим в группы риска, в т.ч.:
- наркоманам
- ведущим бе6спорядочную половую жизнь
- мужчинам, практикующим однополый секс
- пациентам после многократного переливания крови и ее препаратов
Важно своевременно выявить ВИЧ и гепатит С. Для этого следует ежегодно проводить ИФА с применением тест-систем последнего поколения. Или же вместо ИФА использовать ПЦР (полимеразную цепную реакцию) как более достоверный метод диагностики.
Течение HCV у пациентов с ВИЧ
Лечение гепатита C при ВИЧ – достаточно новое направление в медицине, которому в последнее время уделяется все большее внимание. Связано это с тем, что до появления высокоактивной антиретровирусной терапии тяжелые последствия ВГС наблюдались крайне редко, так как смерть большинства пациентов наступала задолго до развития у них тяжелых форм ВГС. После появления ВААРТ смертность среди ВИЧ-позитивных больных сократилась. В настоящее причиной летального исхода все чаще становятся необратимые поражения печени, исключить которые поможет лечение гепатита C с ВИЧ-инфекцией с использованием противовирусных препаратов нового поколения.
Влияние ВИЧ на прогрессировании HCV
Исследования, проводимые в отношении пациентов данной группы, показали, что ВИЧ оказывает негативное воздействие на развитие гепатита C. При наличии коинфекции фиброз прогрессирует быстрее, так как вирус иммунодефицита способствует повышению его концентраци в крови. Количество спонтанных выздоровлений при острой форме гепатита C у таких пациентов минимально. Еще один негативный фактор – высокий риск наличия у пациентов сопутствующих патологий, к которым относится гепатит B, жировая дистрофия печени, а также алкогольная и наркотическая зависимость.
Влияние ВГС на прогрессирование ВИЧ
В отличие от вируса иммунодефицита, HCV на течение этого заболевания практически не воздействует. Исключением является наличие у пациента сразу нескольких типов гепатита, а также других серьезных патологий. Вирусологические, иммунологические и клинические проявления ВИЧ остаются неизменными. Однако при одновременном лечении ВИЧ и гепатита C следует помнить, что некоторые антиретровирусные препараты оказывают гепатотоксическое действие и усугубляют состояние пациента.
Диагностика и ведение пациентов с ВИЧ/ВГСП
Пациентам, относящимся к зоне риска инфицирования, в обязательном порядке проводится диагностика гепатита C. После ее проведения специалист подбирает оптимальную терапевтическую схему лечения одного или обоих заболеваний.
Первым этапом диагностики ВИЧ-инфицированных пациентов является выявление антител, свидетельствующих о наличии HCV в организме или спонтанном излечении в остром периоде. При этом следует учитывать, что вирус иммунодефицита способен снижать информативность анализа на антитела, поэтому для подтверждения диагноза или его отсутствия назначается иммуноферментный анализ (ИФА). После получения результатов пациенту проводится исследование биохимических показателей. При подозрении на наличие цирроза, тяжесть заболевания определяется по шкале Чайлда-Пью. Дополнительно проводятся УЗИ и биопсия печени.
Схема лечения гепатита C у ВИЧ-инфицированных разрабатывается индивидуально и учитывает степень заражения и клиническую картину обоих заболеваний. Мониторинг состояния без использования терапии назначается при отсутствии симптомов ВИЧ, числе лимфоцитов CD4 >350/мкл, выявлении антител с отсутствием репликации РНК HCV. При аналогичных показателях ВИЧ и наличии хронического или острого течения гепатита C проводится лечение ВГС, так как у пациентов с иммунодефицитом фиброз развивается более интенсивно. Лечение HCV не проводится женщинам при беременности и лактации. Лечение гепатита C совместно с ВИЧ необходимо при высокой вирусной нагрузке, наличии симптомов ВИЧ, диагностике хронического или острого гепатита C.
Противовирусная терапия пациентов с ВИЧ/ВГС
Согласно статистике, совместное лечение гепатита C и ВИЧ в России в зависимости от группы риска, требуется 30-90% пациентов. Наибольшее количество больных с коинфекцией зарегистрировано среди наркозависимых больных, а также пациентов, страдающих гемофилией. Долгое время для их лечения использовалась интерфероновая терапия, которая не давала необходимых результатов, вызывала значительное число побочных эффектов и межлекарственных взаимодействий. В 2014 году на рынке появились новые противовирусные препараты, благодаря которым излечение от HCV стало возможным даже для таких пациентов.
Для лечения гепатита C у пациентов различных групп в современной практике используются новейшие противовирусные препараты: софосбувир, даклатасвир, ледипасвир и велпатасвир. Софосбувир представляет собой ингибитор NS5B-полимеразы, которая необходима вирусу для репликации. Даклатасвир, ледипасвир и велпатасвир – препараты, блокирующие процесс сборки вирионов и синтез новых клеток белка NS5A. Терапевтические схемы, используемые для лечения пациентов с ВИЧ/ВГС, включают прием софосбувира и одного из перечисленных ингибиторов NS5A. Использовать для терапии можно как оригинальные лекарственные средства, обладающие высокой ценой, так и дженерики, изготовленные по лицензии создателей ингибиторов.
Несмотря на то, что пациентам с коинфекцией требуется повышенное внимание со стороны специалистов, лечение гепатита C при ВИЧ проводится по стандартной схеме. Выбор компонентов осуществляется специалистом, исходя из генотипа HCV, а также состояния пациента и тяжести течения обоих заболеваний. Противовирусные препараты прекрасно переносятся пациентами. Мутации вируса и при использовании ПППД наблюдаются крайне редко, благодаря чему удалось свести к минимуму случаи развития резистентности. УВО после 12-недельной комплексной терапии наблюдается у 95-98% пациентов, при этом существенных статистических отличий в зависимости от степени фиброза и наличия цирроза печени не зарегистрировано.

Для избавления печени от токсичных компонентов, ядовитых веществ и восстановления функциональности органа используется медикаментозное очищение с помощью капельниц и таблеток. Но первый вариант лучше, поскольку лекарство попадает непосредственно в кровь, действует быстрее и эффективнее.
Плюсы использования капельниц

Капельница для печени – результативный и быстрый метод, позволяющий очистить орган от вредных соединений – спирта, токсинов, ядовитых компонентов, продуктов метаболизма. Доступность медикаментозных препаратов и материалов позволяет прибегать к этому варианту во многих случаях.
Оптимальный вариант, помогающий избавиться от интоксикации этанолом, – капельница для чистки печени с глюкозой либо препаратом Реополиглюкин.
Медикаменты для внутривенного вливания отличаются составом, имеют свои показания к применению, противопоказания. Назначаются при алкогольной интоксикации, на фоне плохой работе печени, структурных изменений.
Для очищения могут использовать такие средства:
- Физиологический раствор.
- Глюкоза.
- Лекарства против рвоты.
- Средства антидепрессивного свойства.
- Диуретические препараты.
- Витаминные растворы.
- Растворы с добавлением магния, кальция, калия.
Капельница помогает полностью очистить кровь, улучшает функциональность головного мозга, печени, почек и др. внутренних органов, стабилизирует деятельность ССС, ЖКТ.
Преимущества использования капельниц в лечении гепатита С, цирроза и др. патологий печени:
- Быстрый эффект. Препараты поступают в кровеносную систему, поэтому сразу перемещаются в пораженную область, что обеспечивает хороший терапевтический результат.
- Мгновенно восстанавливается водный и солевой баланс в организме.
- Удается полностью очистить организм больного от вредных веществ.
- Эффект тонизирования.
- Восстановление нормальной работы печени, ЖКТ, сердца.
В стационарных условиях практикуют метод гемосорбции – кровь прогоняют через специализированный сорбент или плазмаферез – чистка крови небольшими порциями в аппарате с ее обратным возвращением в кровоток.
Лекарства для печени и их состав

Чтобы очищать биологическую жидкость, медики используют разные составы растворов. Их подбирают индивидуально в зависимости от конкретного диагноза, степени интоксикации организма, выраженности поражения органа.
Для коррекции электролитической функции используются полиионные составы (Дисоль, Ацесоль), составы на базе глюкозы. Для нормализации кислотно-щелочного баланса, нивелирования ацидоза применяют чистый раствор натриевого гидрокарбоната 4%.
С детоксикационной целью внутривенным способом вводят Мафусол. В составе имеются электролиты с кислотами. Иногда применяют тиосульфат натрия с добавлением унитиола. Для регуляции углеводного и липидного обмена вводят Берлитион, в составе которого тиоктовая кислота.
Капельницы при циррозе печени, раке с наличием метастаз ставятся только в условиях больницы. Они призваны облегчить состояние пациента за счет купирования симптомов интоксикации. Путем внутривенного вливания в ослабленный организм поставляют витамины. Для восстановления печени используют лекарства из группы гепатопротекторов.
Капельницы при отравлении алкоголем
При отравлении спиртной продукцией медицинская помощь включает в себя три этапа. Это прием активированного угля (10 таблеток), промывание желудка и прием таблеток, либо делают капельницы для чистки печени.
Для быстрого отрезвления и выведения этанола из крови больного используют схему Стрельчука. Сначала внутримышечным способом вводят 5% раствор витамина В6. Средняя дозировка составляет 10 мл. После внутрь принимают 100 мл жидкости, в которую добавили 100 мг никотиновой кислоты, 0,01 г препарата Фенамин и 0,2 г лекарства Коразол.
Но когда человек не может самостоятельно принимать лекарства в силу сильнейшего алкогольного отравления, лекарства вводятся внутривенным методом:
- Капельница с 40% раствором глюкозы.
- 15 ЕД инсулина.
- 10 мл 5% витамина С.
- 1 мл 1% кислоты никотиновой.
Также применяется капельница с 500 мл физиологического раствора и 10-15 мл препарата Метадоксил.
Посредством капельниц удается быстро расщепить этанол, ускорить процессы его выведения из организма, купировать первичную деструкцию гепатоцитов, предупредить фиброз печени и цирроз тканей железы.
Гепатопротекторы внутривенного введения
Гепатопротекторы в виде растворов – это ощутимая польза для печени.
Они очищают гепатоциты, желчный пузырь и желчевыводящие каналы при поражениях.
Лекарства не предназначены для самостоятельной терапии, дозировку и курс лечения определяет доктор.
В список медикаментов для снижения нагрузки с печени включают Гептрал, Гепадиф, Бренциале Форте, Эссенциале Форте, Лаеннек, Фосфоглив. Рассмотрим особенности применения и полезные свойства подробнее.
Капельница для очистки печени с Фосфогливом способствует восстановлению структуры клеточных мембран, предупреждает потерю ферментов печени, нормализует обменные процессы, жировой обмен. Предупреждает формирование фибрина, угнетает активность вирусов за счет стимулирования выработки интерферона, обеспечивает повышение активности естественных клеток-киллеров.
Капельница ставится на фоне интоксикации любой этиологии, вне зависимости от вида гепатита в анамнезе, при дегенеративных нарушениях железы. Противопоказание – органическая непереносимость. В качестве побочки возможно развитие аллергической реакции.
Иногда лекарство называют Адеметионин (по главному компоненту в составе). Лекарство позволяет добиться таких результатов:
- Нормализуются метаболические процессы в печени.
- Улучшается состав крови.
- Ускоряется оттока желчи.
- Препарат обезвреживает агрессивность желчных кислот, ускоряет выведение из печеночных клеток.
Гептрал защищает печеночные мембраны от негативного воздействия, обладает антидепрессивным воздействием. Не используется при гиперчувствительности, в 1-м триместре беременности, лактации. Побочные действия – диспепсические нарушения, аллергия, гастралгия.
Гепатопротектор, нормализующий липидный и углеводный обмен. Препарат улучшает функциональность печени, очищает кровь, защищает печеночные клетки, способствует восстановлению их структуры, подавляет процесс формирования фибрина в печени.
Рекомендуется капельница на фоне гепатитов любой природы, дистрофии органа, при циррозе, печеночной коме, гестозе беременных. К побочным действиям относят боль в животе, аллергическую реакцию, легкую тошноту.
Читайте также:


