Мононуклеары в общем анализе крови при вич

Болезнь Филатова, иначе инфекционный мононуклеоз, относится к контагиозным инфекционным заболеваниям, спровоцированным герпесвирусами человека: 4-ого типа - вирус Эпштейн-Барр (ВЭБ), либо 5-ого типа – цитомегаловирус (ЦМВ). Наиболее частыми пациентами являются дети с пятилетнего возраста до пубертатного периода.
Группу риска среди взрослых составляют люди со слабым иммунитетом и женщины в перинатальный период. Выраженные клинические признаки болезни определяет специфический анализ крови при мононуклеозе у детей, ОКА (общий клинический анализ) и биохимическое исследование крови.
Показания к проведению анализа крови
Герпесовирус Эпштейна-Барр считается главным возбудителем мононуклеоза. Источником заражения является больной человек или носитель вируса. При открытой форме инфицирования заболевание передается воздушно-капельным путем, при скрытой форме – при поцелуях и гемотрансфузии (переливании крови). Выделяют типичное и атипичное течение болезни.
Показанием для назначения ребенку исследований крови является характерная симптоматика:
- ангиноподобное поражение носоглотки (боли при глотании, отек, гиперемия, грязно-серый налет и др.);
- фебрильная (38-39 ℃) и пиретическая (39-40 ℃) температура тела;
- увеличение шейных, поднижнечелюстных, затылочных лимфатических узлов;
- спленомегалия (увеличение селезенки);
- кожные высыпания;
- интоксикационный синдром;
- гепатомегалия (увеличение печени);
- дисания (расстройство сна).
Стадийность патологии определяется, как инкубационный период, фаза проявления острых симптомов, восстановление (реконвалесценция). Атипичный мононуклеоз протекает в латентной форме, со слабо выраженными соматическими симптомами.
Определить заболевание возможно только по результатам лабораторных исследований. Подробная клинико-лабораторная диагностика болезни Филатова необходима для дифференциации инфекции от тонзиллита, ангины, дифтерии, ВИЧ, лимфогранулематоза и др.
Полная диагностика заболевания
Расширенная диагностика при инфекционном мононуклеозе включает:
- визуальный осмотр зева и кожных покровов;
- аускультацию (выслушивание с помощью стетоскопа);
- пальпацию брюшной полости и лимфатических узлов;
- фарингоскопию;
- мазок из зева;
- ОКА крови;
- биохимический анализ крови;
- ИФА (иммуноферментный анализ) крови;
- ИХЛА (иммунохемилюминисцентный анализ);
- моноспот-тест (для острой формы болезни);
- ПЦР (полимеразную цепную реакцию);
- анализ на ВИЧ;
- УЗИ брюшной полости.
Для определения заболевания у ребенка не всегда требуется использование всех методик. К обязательным лабораторным тестам относятся ОКА, биохимия, ИФА (ПЦР, ИХЛА). На первичном приеме, по предъявляемым жалобам назначается общий клинический и биохимический анализ крови.
Если по совокупности результатов исследования и симптоматических проявлений предполагается наличие инфекционного мононуклеоза, пациент направляется на дополнительное обследование.
Гематологические показатели
ОКА проводится по капиллярной крови (из пальца). Общий клинический анализ позволяет выявить нарушения биохимических процессов, характерные для моноцитарной ангины (другое название мононуклеоза). Важное значение в диагностике заболевания имеют показатели лейкограммы, которую составляют белые клетки крови – лейкоциты (в бланке исследования обозначаются WBC).
Они отвечают за защиту организма от бактерий, вирусов, паразитов и аллергенов. Подгруппы лейкоцитов:
- гранулоциты: нейтрофилы - NEU (палочкоядерные и сегментоядерные), эозинофилы – EOS, базофилы – BAS.
- агранулоциты: моноциты – MON и лимфоциты – LYM.
При расшифровке результатов анализа на инфекционный мононуклеоз повышенное внимание уделяется следующим параметрам:
- наличие лейкоцитоза или лейкопении (завышенных или пониженных значений лейкоцитов);
- сдвиг лейкоцитарной формулы (лейкограммы).
- присутствие атипичных мононуклеаров;
- смещение значений моноцитов и лимфоцитов;
- концентрация гемоглобина;
- изменение скорости оседания эритроцитов – красных клеток крови (СОЭ);
- уровень тромбоцитов (кровяных пластинок, отражающих степень свертываемости крови) и эритроцитов.
Маркером болезни Филатова являются атипичные мононуклеары (иначе, вироциты или монолимфоциты) – молодые одноядерные клетки из группы агранулоцитов. В общем анализе здоровой биожидкости (крови) обнаруживается мизерное количество данных клеток, либо они не определяются совсем.

Отклонение от нормы при мононуклеозе
Изменения в составе крови, сопровождающие моноцитарную ангину, обнаруживаются уже в инкубационный период. Острая фаза заболевания характеризуется ярко выраженными отклонениями показателей от нормы.
| Показатели | Норма | Единицы измерения | Отклонения |
| лейкоциты | 4-9 | 10 9 клеток/л | 15-25 |
| лимфоциты | 19,4-37,4 | % | > 50 |
| нейтрофилы (палочкоядерные/сегментоядерные) | 1,0-6,0 / 40,8-65,0 | % | > 6,0/ 12 |
| атипичные мононуклеары | 12 клеток/л | 9 клеток/л | 109-150 |
Общие выводы при оценке полученных результатов:
- незначительный лейкоцитоз;
- ускорение СОЭ (скорости оседания эритроцитов);
- выраженный лимфоцитоз (рост лимфоцитов);
- моноцитоз;
- значительное увеличение атипичных мононуклеаров;
- умеренная эритропения и тромбоцитопения (снижение концентрации красных клеток и тромбоцитов);
- сдвиг лейкограммы влево (увеличение палочкоядерных нейтрофилов, связанное с образованием в крови незрелых клеточных форм, которые в норме не обнаруживаются за пределами костного мозга).
- несущественная гипогемоглобинемия (понижение гемоглобина).
После соответствующего лечения, основные показатели ОКА восстанавливаются в период реконвалесценции. Мононуклеары могут сохраняться в крови от трех недель до 1,5 лет.
Биохимический анализ
Биохимия венозной крови назначается для выявления патологий, связанных с нарушением функциональности отдельных органов и систем. Биохимический анализ крови при мононуклеозе направлен, прежде всего, на оценку тимоловой пробы, билирубина и активности ферментов, отражающих работоспособность печени.
Для прогрессирующей инфекции характерно поражение печеночных макрофагов (купферовских клеток), и нарушение пигментного обмена.
В возрасте высокой вероятности заражения моноцитарной ангиной, показатели изменяются следующим образом:
- Альдолаза. Нормальное содержание в крови составляет 1,47–9,50 ед/л, при моноцитарной ангине увеличивается в 10-12 раз.
- АЛТ (аланинаминотрансфераза). Нормативные границы - от 33 до 39 ед/л, при инфекционном мононуклеозе до 414 ед/л.
- АСТ (аспартатаминотрансфераза). Референсные значения у ребенка – до 31 ед/л, в случае заражения – до 260 ед/л.
- ЩФ (щелочной фосфатаза). Детские нормы – от 130 до 420 ед/л, при инфицировании – увеличивается до предельно допустимых значений.
- Билирубин прямой. Усредненное значение не более 5,0 мкмоль/л (25% общего количества), во время болезни может повышаться до 40 ммоль/л.
- Тимоловая проба. При норме от 0 до 4 ед. S-H, верхняя граница смещается до 6-7 ед. S-H.
Биохимическое исследование при диагностике мононуклеоза менее информативно, чем общий анализ крови. Однако сопоставление результатов двух экспертиз позволяет получить объективную картину, присущую инфекции.
Иммуноферментный анализ
ИФА проводится для обнаружения иммуноглобулинов (Ig), иначе антител к чужеродному для организма антигену (вирусу Эпштейна-Барр). Иммуноглобулины в организме – это белковые соединения иммунной системы, предназначенные для дифференциации проникнувших антигенов.

Специальное исследование происходит в два этапа. Первично, заготовленный антиген (образец вируса) помещается на лабораторную поверхность, где к нему добавляется биологическая жидкость пациента. Иммуноглобулины реагируют на антиген, и определяют его отношение к иммунной системе. Если агент безопасен, антитело отсоединяется.
В случае опасности вируса, иммуноглобулины мобилизуются, стараясь его обезвредить. По активности антител определяется присутствие инфекции. На втором этапе к комплексу добавляется специфический фермент, окрашивающий исследуемые образцы. Изменение цвета измеряется спецанализатором (колориметром). По интенсивности окраски определяется степень инфицирования.
Вирус Эпштейна-Барр имеет четыре антигена:
- ЕА и капсидный VCA – ранние антигены;
- MA – мембранный агент, проявляется при вирусной активности;
- EBNA – поздний ядерный антиген.
В основе ИФА анализируются ранние и поздние агенты. Расшифровка анализа крови в бланке исследования представлена в форме таблицы далее. Результаты ИФА у детей и взрослых отличий не имеют.
| Стадия | Иммуноглобулины | |||
| IgM к VCA | IgG к VCA | к EBNA (сумма) | к ЕА и VCA (сумма) | |
| отсутствие заражения | - | - | - | - |
| острая фаза | ++ | ++++ | - | ++ |
| перенесенная инфекция (до полугода назад) | + | +++ | - | ++ - |
| перенесенная инфекция (более года назад) | - | +++ | + | -/+ |
| хронический мононуклеоз или реактивация | +/- | ++++ | +/- | +++ |
Иммунохемилюминисцентный анализ
Лабораторный прибор фиксирует и вычисляет концентрацию свечения, по которой определяется наличие и степень инфекции. Положительный результат (присутствие вируса) подтверждается при в IgG к EBV более 40 E/мл. Высокий показатель IgМ кVCA фиксируются в первые 20 дней после заражения. Реконвалесценция характеризуется высокими значениями IgG к EBNA.
Полимеразная цепная реакция
С помощью ПЦР в крови обнаруживается вирус и его генетическая структура. Процедура анализа основана на многократном копировании фрагмента РНК (амплификации) в реакторе (амплификаторе). Биологическая жидкость перемещается в реактор, нагревается до расщепления на ДНК и РНК.
После этого, добавляются вещества, определяющие пораженные участки в ДНК и РНК. При дифференциации нужного участка вещество присоединяется к молекуле ДНК, вступает с ней в реакцию, и копия вируса, таким образом, достраивается. В ходе цикличных реакций формируются многочисленные копии генной структуры вируса.
Моноспот-тест
Моноспот, так же, как ИФА и ИХЛА, базируется на реакции антител. Биологическая жидкость смешивается со специальными реактивами. При наличии инфекции происходит агглютинация (склеивание). Тестирование применяется для диагностики острой фазы мононуклеоза. При хронической форме болезни моноспот-тест диагностической информативности не имеет.
Дополнительно
Чтобы получить максимально объективную картину заболевания, сдать анализы крови необходимо несколько раз, и в обязательном порядке – после выздоровления. Достоверные результаты обеспечивает соблюдение правил предварительной подготовки к анализам.
- за 2-3 суток устранить из рациона жирную пищу, жареные блюда, алкогольные напитки;
- прервать прием медикаментов;
- накануне процедуры ограничить спортивные и иные физические нагрузки;
- соблюдать режим голодания 8-12 часов (сдавать кровь на все анализы нужно строго натощак).
- минимум за час до забора крови отказаться от никотина.
Ознакомиться с результатами биохимии и ОКА можно на следующий день. Для выполнения специальных исследований предусмотрен недельный интервал выполнения.
Итоги
Мононуклеоз (моноцитарная ангина, болезнь Филатова) является инфекционным заболеванием, поражающим лимфатические узлы, печень, селезенку. Герпесовирус Эпштейна-Барр передается воздушно-капельным путем, и при поцелуе. Основной процент зараженных пациентов составляют дети от 5 до 13 лет.

Диагностическую ценность при выявлении инфекции представляют:
- Общий клинический анализ. Наблюдается смещение влево лейкоцитарной формулы, появление в биожидкости атипичных мононуклеаров и другие изменения показателей.
- Биохимический анализ крови. В результатах фиксируется увеличение концентрации ферментов: альдолазы, АЛТ, АСТ, ЩФ. В осложненных случаях – повышение значений билирубина.
- Специальные иммунологические исследования (ИФА, ПЦР, ИХЛА, моноспот). Определяют наличие вируса и степень прогрессирования инфекции.
При несвоевременной диагностике и некорректной терапии мононуклеоз у детей провоцирует осложнения, связанные с поражением лимфатической, дыхательной и центральной нервной системы, печени и селезенки (вплоть до разрыва органа).
Медицинский эксперт статьи


Вироциты являются лимфоцитами с морфологическими особенностями моноцитов. Рассмотрим особенности атипичных мононуклеаров, причины их появления, методы диагностики и анализы на мононуклеары.
Мононуклеарные клеточные структуры содержат одно ядро и считаются молодыми клетками, вступающими в борьбу с вирусами. Их наличие указывает на инфекционное или вирусное поражение организма. В некоторых случаях, даже простая вирусная инфекция вызывает повышение вироцитов в крови. Если уровень атипичных мононуклеаров превышает порог в 10% в лейкоцитарной формуле, то это указывает на инфекционный мононуклеоз.
По размеру, окраске цитоплазмы и форме ядра атипичные клетки похожи на лимфоциты и моноциты периферической крови. Существует два вида вироцитов: лимфоцитоподобные и моноцитоподобные, которые отличаются по своим размерам и составу цитоплазмы. Мононуклеары имеют полиморфизм формы ядра с губчатой структурой, цвет клеток от голубого до выражено-базофильного. Многие ученые считают их низменными Т-лимфоцитами.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Атипичные мононуклеары у детей
Вироциты могут возникать в крови у пациентов любого возраста. Атипичные мононуклеары у детей указывают на вирусное заболевание – мононуклеоз. Недуг возникает из-за вируса Эпштейна-Барра, который поражает паренхиматозные органы и клетки лимфоидной ткани. Инфекционный процесс локализуется в глотке, печени и селезенке. Атипичные клетки появляются при ветряной оспе, так как вирус относится к тому же роду, что и возбудитель мононуклеоза. Его действие снижает защитные свойства иммунной системы, открывая дорогу для других патологий.
Чаще всего атипичные мононуклеары обнаруживают у детей 8-10 лет. Это связано с тем, что данная возрастная категория подвержена многим инфекционным заболеваниям. Меньше всего болеют дети до 1 года, в данном возрасте обнаруживают около 0,5% всех случаев мононуклеаров. Инфекция передается воздушно-капельным путем, при контакте между детьми, но она неустойчива к окружающей среде.
Симптомы атипичные мононуклеаров у детей:
- Повышение температуры тела.
- Увеличение лимфоузлов.
- Увеличение селезенки/печени.
- Изменения общего состава крови.
- Налет на миндалинах.
- Повышенная потливость.
В редких случаях на теле ребенка появляются высыпания петихиального характера (без определенной локализации) и желтушное окрашивание кожи. Согласно медицинской статистике, чаще всего вирус обнаруживают у мальчиков, пик заболеваемости приходится на осенне-зимний и весенний период. Вредоносные микроорганизмы попадают на слизистую оболочку верхних дыхательных путей и распространяются по всему организму, поражая лимфатические узлы, печень и селезенку. Инкубационный период занимает от 5 до 15 дней.
Для восстановления нормального уровня вироцитов в крови, проводится симптоматическая и общеукрепляющая терапия, которые направлены на устранение признаков заражения. Антибиотики не используются, так как они не воздействуют на вирус. Лечебными свойствами обладают витамины группы В, С, Р.

[12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23]
Морфология атипичных мононуклеаров
Строение вирусных клеток во многом определяет механизм их действия и поражения организма. Морфология атипичных мононуклеаров указывает на то, что их возбудителем является вирус Эпштейна-Барр. Данные клетки относятся к герпес-вирусам, имеют сложное строение и содержат ДНК в виде двойной спирали. Вирус устойчив к низким температурам и высушиванию.
Инфекция передается воздушно-капельным, контактным и гемоконтактным путями. Заболевание встречается в форме спорадических вспышек. Как правило, заражение диагностируют у детей дошкольного и школьного возрасту, преимущественно у мальчиков. Дети до одного года не болеют из-за пассивного иммунитета. Недуг является сезонным явлением, обострение наблюдается в зимне-весенний период. Болезнь не рецидивирует, смертность низкая, но имеются данные об единичных случаях разрыва селезенки, поражения ЦНС и стеноза гортани.
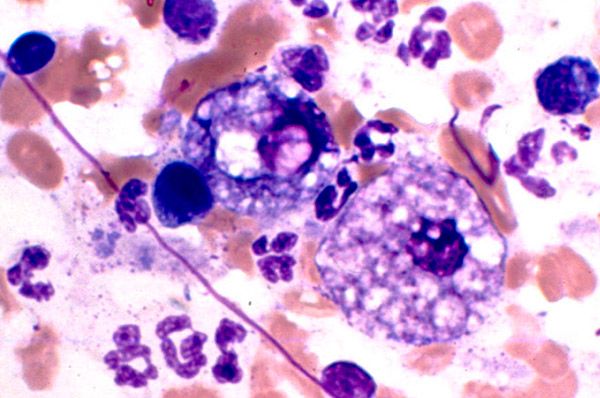
Проникновение вируса осуществляется через слизистую оболочку верхних дыхательных путей и ротоглотки. Адгезия происходит с помощью рецепторов, которые расположены на поверхности клеток эпителия. Размножение вируса приводит к разрушению клеток, что вызывает выброс в кровь новых поколений инфекции. Атипичные мононуклеары являются инфицированными В-лимфоцитами с измененными функциональными и морфологическими свойствами. Патологические изменения в иммунной системе приводят к тому, что организм не способен полностью нейтрализовать вирус, который может пожизненно находится в латентной форме в В-лимфоцитах.
Клетки морфологически сходные с атипичными мононуклеарами
Поскольку вироциты указывают на наличие инфекции в организме, то существуют и другие клеточные структуры с ними схожие. Лимфоциты являются клетками, морфологически сходными с атипичными мононуклеарами. Они подобны по форме и размеру ядра, цитоплазме. Их обнаруживают в крови при различных вирусных заболеваниях (краснуха, грипп, корь, ветряная оспа), аутоиммунных заболеваниях, аллергических реакциях, вакцинации и различных опухолях.
Исходя из этого, различают два типа атипичных мононуклеаров: моноцитоподобные и лимфоцитоподобные. Лимфоцитоподобные отличаются от лимфоцитов тем, что имеют пенистую цитоплазму, им характерен полиморфизм ядра с губчатой структуры. То есть вироциты являются видоизмененными Т-лимфоцитами. В редких случаях обнаруживают клетки с гранулярной а-нафтилацетат зстеразой, не ингибируемой NaF. Вироциты имеют высокую активность кислой фосфатазы, лактата, а-глицерофоефата и дегидрогеназ сукцината.

[24], [25], [26], [27], [28], [29]
Анализ крови на атипичные мононуклеары
Диагностика вирусных и инфекционных заболеваний предполагает проведение различных исследований. Анализ крови на атипичные мононуклеары проводится при клинических симптомах мононуклеоза и схожих с ним болезней. Вироциты определяют с помощью общего анализа крови, который оценивает качественный и количественный клеточный состав, лейкоцитарную формулу, отношение объема плазмы и клеток, цветовые показатели и СОЭ.
Видоизмененные Т-лимфоциты выявляют с помощью лимфоцитарной формулы (процентное соотношение различных видов лейкоцитов). Она используется для диагностики инфекционных, воспалительных и гематологических недугов, а также для оценки эффективности лечения. Мононуклеоз подтверждают в том случае, если в крови присутствует более 10% атипичных клеточных структур.

[30], [31], [32], [33], [34]
Атипичные мононуклеары при мононуклеозе
Присутствие вироцитов в крови указывает на инфекционное заболевание, вызванное вирусом Эпштейна-Барр. Атипичные мононуклеары при мононуклеозе, как правило, превышают порог в 10%. Инкубационный период точно не установлен, он варьируется от 5 до 21 дня, а в некоторых случаях до 1-2 месяцев. Болезнь начинается с резкого повышения температуры, воспаления шейных лимфоузлов, затруднения носового дыхания. Позже у больных можно пропальпировать увеличенную селезенку и печень.
Если мононуклеоз имеет атипичную форму, то клиническая симптоматика смазана, поэтому недуг удается распознать только с помощью лабораторных анализов. Затяжные и хронические формы характеризуются гематологическими изменениями и лимфаденопатией, которые могут сохраняться в течение 4-6 месяцев. Критерием тяжести является выраженность синдрома интоксикации, длительность болезни и наличие осложнений.
Атипичные мононуклеары в крови, требуют специфического лечения. Для терапии используют глюкокортикостероиды и витаминные комплексы. Антибиотики не применяются, так как они не оказывают воздейтсивя на вирус. Если в патологический процесс вовлечена печень, то больному назначают диетический стол №5а/№5. При отсутствии должного лечения, болезнь имеет плохой прогноз и грозит осложнениями. Чаще всего это неврологические нарушения, протекающие как асептический менингит, энцефалит и другие патологии.

[35], [36], [37], [38], [39], [40], [41]
Норма атипичных мононуклеаров в крови
Для выявления первых признаков любых заболеваний, используется анализ крови. Норма атипичных мононуклеаров в крови позволяет диагностировать различные инфекционные и вирусные болезни. В норме у здорового человека их не должно быть. Если их количество превышает 10% барьер, то это указывает на инфекционный мононуклеоз. Клетки могут присутствовать в лимфоцитарной крови и у здоровых людей, в норме их содержится не более 1/6 от общего количества лимфоцитов. Число атипичных мононуклеаров возрастает при:
- Аутоиммунные патологии.
- Онкология.
- ВИЧ-инфекции.
- Инфекционные и вирусные поражения.
- Патологии крови.
- Отравление и длительное употребление медикаментов.
Для выявления уровня вироцитов проводят развернутый анализ крови с определением лейкоцитарной формулы. В норме лимфоцитов должно быть не более 25-35%, а моноцитов 2-6%. У пациентов детского возраста количество клеток выше, чем у взрослых. Пониженный уровень атипичных мононуклеаров и лейкоцитов наблюдается при:
- Печеночная недостаточность.
- Применение цитостатиков.
- Милиарный туберкулез.
- Апластическая анемия.
Их количество существенно колеблется при таких патологиях, как: заболевания крови, отравления, системные коллагенозы, острые инфекции. Они отвечают за иммунный ответ организма на различные раздражители. Вироциты способны к дифференциации, поскольку поглощают поврежденные клетки, вредоносные микроорганизмы и бактерии.
Причины появления атипичных мононуклеаров
В здоровом организме, при нормальном функционировании всех органов и систем вироциты отсутствуют. Причины появления атипичных мононуклеаров разные. Их выявляют во время лабораторного обследования, они определяются в процентном соотношении к количеству лейкоцитарных клеток. Если концентрация атипичных клеток превышает 10%, то вирусная инфекция находится в острой или прогрессирующей форме. В этом случае для уточнения диагноза проводится дополнительное исследование крови и врачебная консультация.
Основная причина появления вироцитов – это инфекционные и вирусные заболевания. Такие недуги сопровождаются лихорадкой, активным увеличением печени, селезенки и лимфоузлов. Мононуклеоз способен менять количественный состав крови. На начальном этапе болезни, наряду с увеличением количества атипичных клеток, наблюдается повышение количества палочкоядерных нейтрофилов, а количество сегментоядерных падает.
Всегда ли мононуклеары, найденные врачом в общем анализе крови, считаются сигналом патологического состояния, и как они обозначаются? При каких болезнях увеличивается число атипичных клеток? Как диагностировать инфекционный мононуклеоз – об этом пойдет речь в данной статье.
Роль мононуклеаров в организме
Мононуклеары или агранулоциты – это одноядерные клетки, отвечающие за иммунные реакции. Они делятся на моноциты и лимфоциты. Первые при поступлении в систему вредоносных вирусов и бактерий поглощают их и распространяют сигнал о вторжении чужеродных клеток. Лимфоциты же продуцируют антитела для борьбы с инфекцией.
Иммунитет ко многим вирусам вырабатывается благодаря В-лимфоцитам, циркулирующим в организме в течение полугода и более. Формируется иммунная память, чтобы при следующей встрече с возбудителями болезнь переносилась легче.
Есть группы вирусов, которые способны усилить синтетическую активность лимфоцитов, что впоследствии приведет к образованию атипичных мононуклеаров. Размер клеток увеличивается в 4-5 раз, при рассмотрении под микроскопом заметна широкая цитоплазма и небольшое по величине ядро.
Атипичные мононуклеары в общем анализе крови часто становятся сигналом наличия серьезных болезней как у взрослых, так и у детей.
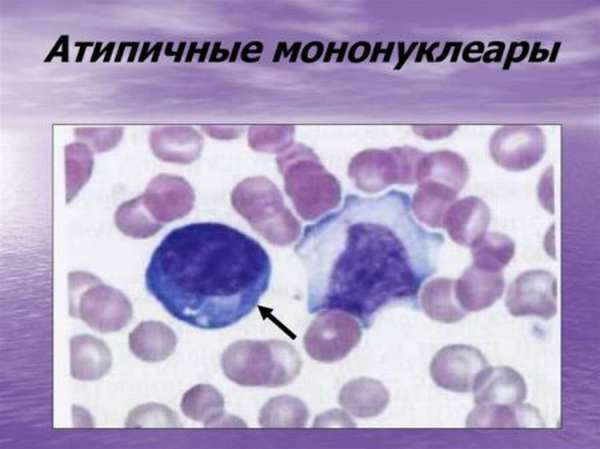
Причины появления в крови атипичных клеток
Возникновению атипичных мононуклеаров способствуют заболевания, выводящие из строя иммунную систему организма. Среди наиболее вероятных причин выделяют:
- заболевания вирусного характера (инф. мононуклеоз, ОРВИ, грипп, ветрянка, цитомегаловирусная инфекция, болезнь Боткина, ВИЧ-инфицирование, коклюш),
- болезни бактериального характера (иерсиниоз, хламидиоз, туберкулез, бруцеллез),
- заражение гельминтами,
- онкология,
- индивидуальная непереносимость мед.препаратов,
- болезни аутоиммунного типа (красная волчанка, васкулит).
Вирус инфекционного мононуклеоза
Чаще других факторов появление патологических клеток провоцирует вирус Эпштейн-Барра. Заражение им происходит через воздух при общении с больным или носителем. Возможен плацентарный путь передачи от матери к ребенку и в результате незащищенного полового акта.
Вирусному заболеванию больше подвержены дети подросткового возраста и молодые люди. По статистике, к 25 годам почти 90% населения перенесли инфекционный мононуклеоз, вызванный данным вирусом.
Характерной особенностью становится поражение лимфоидной ткани при заболевании: это миндалины, печень, селезенка, все лимфатические узлы.
Симптомы мононуклеоза:
- повышение температуры тела до 38,5-39,0 °С,
- болевые ощущения при глотании,
- симптомы общей интоксикации,
- налет на миндалинах,
- заложенность носа, храп,
- увеличенные лимфоузлы, особенно шейные,
- пожелтевшие склеры и кожа,
- увеличение размеров печени и селезенки.
Инкубационный период болезни может длиться от 5 дней до 2 месяцев. По совокупности признаков клиническая картина напоминает ангину.
Ангина + сильный отек носоглотки + увеличение печени + мононуклеары в крови = мононуклеоз. Вирус размножается делением клеток с высокой скоростью, однако во внешней среде он неустойчив. Болезнь у большинства людей протекает в легкой форме.
Именно поэтому диагностика ее затруднена. Анализ забора крови на мононуклеары может быть назначен врачом с диагностической целью при первичном обращении к нему пациента.
Нормы показателей у детей
Норма увеличенных в размере агранулоцитов в крови ребенка составляет 0-1%. Незначительно (до 10%) их число увеличивается при аутоиммунных болезнях, опухолях. Наибольший уровень атипичных мононуклеаров в ОАК у ребенка присутствует при инфекционном мононуклеозе. Иногда их число превышает 50% белых клеток крови.
Для подтверждения диагноза кровь берут дважды с интервалом в пять дней. На начальной стадии заболевания количество атипичных клеток составляет 10%. Через неделю число достигает максимума – 60-80%.
Как определить мононуклеары при диагностике
Если обнаружены атипичные мононуклеары в ОАК, обозначение их может трактоваться врачом в процентах или единицах СИ. В зависимости от предварительного диагноза и состояния больного он может отдать предпочтение нескольким методам:
- ОАК.
Данные клетки крови обнаруживаются при расшифровке лейкоцитарной формулы. Таблица показателей включает все типы клеток. Формула содержит процентное содержание всех лейкоцитов, отдельно моноцитов и лимфоцитов.
Положительный анализ крови на атипичные мононуклеары подтверждает диагноз, определяет степень тяжести инфекции и эффективность назначенного лечения.
Важно! Обнаружить атипичные клетки таким способом можно только на ранней стадии, через две недели после заражения вирусом.
Сдать анализ можно в медицинском диагностическом центре.
- Реакция агглютинации.
Гемотест – это обнаружение в сыворотке крови больного антител к возбудителю методом агглютинации. Эффективность метода составляет 90%.
- Дополнительные методы диагностики.
Вспомогательными методами диагностики является анализ мочи – в биохимическом анализе обнаруживается высокое количество билирубина, АЛТ, АСТ. Это происходит из-за увеличения секреции желчи. Впоследствии желтеют кожные покровы и склеры глаз. Врач может назначить УЗИ органов брюшной полости, провести пункцию костного мозга или лимфоузла.

Процесс восстановления после продолжительной болезни достаточно длительный и трудоемкий. На протяжении месяца наблюдается астения – повышенная раздражительность, усталость, потливость. К концу восстановительного периода нормализуется уровень анализов на мононуклеары.
Обратите внимание, если через месяц количество патологических клеток не приходит в норму, нужно проконсультироваться у врача онколога. При обнаружении атипичных мононуклеаров в общем анализе крови у ребенка необходимо поставить его на учет к онкологу.
Вирус присутствует в лимфоцитах на протяжении всей жизни, но в пассивном состоянии. Его активация происходит только в случае аутоиммунного заболевания или ВИЧ-инфекции в связи с падением иммунитета.
Лечение
Лечение инфекционного мононуклеоза симптоматическое. Покой, свежий воздух, обильное питье, обработка ротоглотки, промывание носа – стандартная терапия вирусной инфекции. После перенесенной болезни ребенок длительное время остается ослабленным, поэтому врач оформляет медотвод от прививок на 6-12 месяцев.
Противопоказаны в восстановительный период дальние путешествия со сменой климата, нельзя загорать. Антибиотики назначаются в случае присоединения бактериальной инфекции: отита, пневмонии.
Своевременное обращение к врачу гарантирует успешное лечение, минимизирует риск осложнений.
В предложенном видеосюжете об этом рассказано подробнее:
Читайте также:


