Производство вакцины от вич
Вакцина против ВИЧ, разработанная группой международных исследователей, за последние годы продвинулась дальше, чем любая другая, и это вселяет надежду на борьбу с вирусом, который может привести к СПИДу.
Дэн Баруш, иммунолог из медицинского центра Beth Israel Deaconess и Гарвардской медицинской школы, возглавляет команду, которая создала вакцину, называемую Ad26.

В июле в британском медицинском журнале The Lancet была опубликована статья о первых испытаниях Ad26 на людях, проведенных в Африке, Таиланде и США. Большинство из 393 взрослых в испытаниях показали усиленный иммунный ответ, а побочные эффекты были минимальными. Исследователи утверждают, что вакцина также защитила 67% макак-резусов, подвергшихся воздействию обезьяньего вируса, похожего на ВИЧ.
В настоящее время Ad26 проходит испытание эффективности с участием 2600 человек в Африке. Исследование определит, может ли вакцина действительно защитить людей от вируса. Начальный этап применения вакцины на людях выглядит многообещающе. Только четыре предыдущие потенциальные вакцины против ВИЧ добрались до такой стадии разработки. Последняя, протестированная в 2013 году в США, была отложена из-за отсутствия результатов. Итоги испытания Ad26 ожидаются через три года. Напомню, что в 2016 году Генассамблея ООН приняла резолюцию, согласно которой к 2030 году эпидемия ВИЧ должна быть остановлена.
![]()
Создание вакцины против ВИЧ
Видео о "мозаичной" вакцине против вируса иммунодефицита человека, разработанной в Лос-Аламосской национальной лаборатории (США) с использованием машинного обучения. В настоящее время безопасность и эффективность этой вакцины проверяется в Африке на 2600 женщинах-добровольцах. Эти клинические испытания получили название Imbokodo, что на зулусском языке означает “скала” - этим словом подчёркивается сила женщин и их важная роль в жизни местных общин.
Ожидается, что результаты испытаний станут известны в 2020-21 годах.
![]()
Медики создали вакцину против ВИЧ
Об этом стало известно из публикации молекулярных биологов из США.
Иммунные клетки с модифицированной ДНК успешно прижились в организме людей, пораженных ВИЧ и стали бороться с инфекцией без побочных эффектов. Об этом стало известно из публикации молекулярных биологов из США. Материал врачей обнародовано на страницах журнала Molecular Therapy.

Как рассказали врачи, спустя 3-4 года после заражения ВИЧ иммунная система человека часто начинает синтезировать так называемые антитела широкого профиля действия (bnAbs), которые могут нейтрализовать сразу несколько разновидностей вируса. Однако это уже мало чем помогает организму, потому что к тому моменту вирус глубоко проникает во все ткани тела и переходит в хроническую стадию, а иммунная система человка необратимо слабеет.
По словам Марголиса, эту проблему можно решить, если "надрессировать" иммунные клетки создавать такие антитела намного раньше, чем произойдет истощение иммунитета, и превентивно ввести их в организм в больших количествах.
Год назад биологи из университета Пенсильвании провели первый такой опыт, модифицировав ДНК этих телец таким образом, что они стали синтезировать антитела, делающие частицы ВИЧ "видимыми" для иммунитета.
Успешное окончание экспериментов на животными открыло путь для клинических тестов на добровольцах, зараженных ВИЧ и постоянно принимающих антиретровирусные препараты. На первом этапе этих экспериментов исследователи проверили, как попадание иммунных клеток с модифицированной ДНК повлияет на их самочувствие и здоровье.
Собрав команду из семи добровольцев, медики выловили "взрослые" Т-клетки из проб крови, отобрали самые активные из них, "натравив" их на обрывки оболочек ВИЧ, после чего они модифицировали их ДНК и размножили их. Получив необходимое число телец, врачи ввели их обратно в кровь пациентов и стали следить за изменениями в их состоянии.
Как продемонстрировали эти эксперименты, клонированные Т-клетки успешно прижились в организме пациентов, не вызвав при этом тяжелых воспалений и других опасных побочных эффектов. Так как все участники эксперимпентов не прекращали приема антиретровирусных препаратов, иммуннотерапия не сильно изменила число вирусных частиц в их организме.
Однако, эксперименты на образцах их крови продемонстрировали что иммунные клетки добровольцев стали гораздо активнее бороться с вирусом, захватывая и уничтожая его частицы и убивая "зараженные" клетки, покрытые напылением из оболочек ВИЧ.
Это, полагает Марголис, дает возможность для проверки эффективности такой терапии в рамках второй фазы клинических испытаний с применением большего числа Т-клеток.
![]()
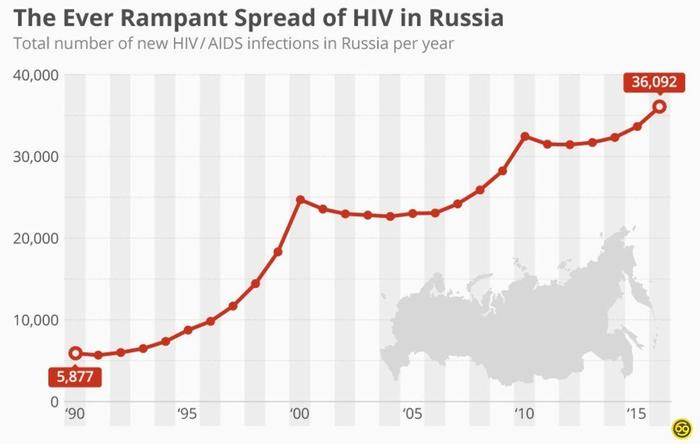
Распространение ВИЧ в России
Наткнулся в инете на график распространения ВИЧ в стране. И если на него глянуть, то обнаруживается, что во времена лихих 90-ых, когда был лозунг:"Секс, наркотики, рок- ин-ролл, количество заболевших было ниже. А сейчас, вроде век цифровых технологий, и уже дети с пеленок знают про безопасный секс, наркоманов колющихся через одну иглу, уже врятли встретишь, пропаганда ЗОЖ, а количество растёт.
Интересно, почему?

![]()
Комбинация антител защитила макак от вируса иммунодефицита на 20 недель
Несмотря на многолетние исследования, вакцины и лечения от ВИЧ пока нет. Однако у людей с ВИЧ обнаружили антитела, блокирующие широкий спектр штаммов этого вируса. Эти антитела тестируют на способность держать инфекцию под контролем и предотвращать заражение. В настоящем исследовании одна инъекция модифицированных антител защитила макак от заражения ВИЧ на срок до пяти месяцев.
![]()
ВИЧ, гепатиты В и С: риски, до- и постконтактная профилактика
Обещанный пост по рискам заражения ВИЧ и вирусными гепатитами и по их профилактики.

Ну, попробую. Да-да-да, мы все видели эти плакаты, рекламу и ТВ-сюжеты, и вынесли из них, что по проституткам не надо ходить без пачки дюрекса, а наркотики - зло. И это правда, но тут всё, оказывается, тоньше.
По ВИЧ, гепатитам В и С, как не удивительно, риски разные. Вся представленная статистика по путям передачи – европейская, так как российская отличается от любой другой на 180, поэтому, мягко говоря, вызывает недоверие. Текст сопровожден ссылками, по большей части, на хорошие и относительно свежие научные исследования.
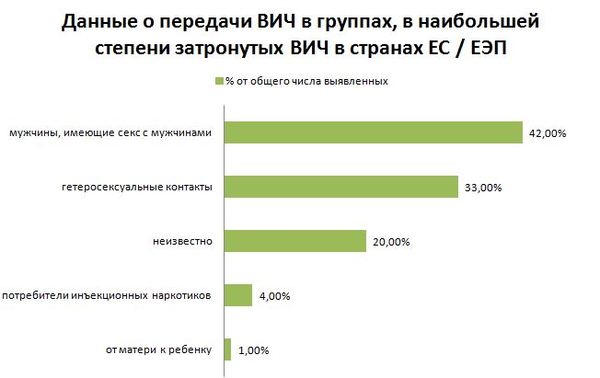
Сразу оговорюсь, в России заражение ВИЧ через потребление инъекционных наркотиков на порядок выше (сказываются неработающие программы снижения вреда и экономическая ситуация в целом), а среди мужчин, практикующих секс с мужчинами, в разы ниже.
Итак, риски по ВИЧ в режиме да/нет и с пояснениями:
1. Инъекционное потребление наркотиков
Инъекционное потребление наркотиков является рисковым поведением в отношении ВИЧ без вариантов. Если вы, или ваши близкие не можете отказаться от наркотиков, используйте одноразовые шприцы однократно, избегайте попадания в вещество чужой крови и нестерильных шприцов, участвуйте в программах снижения вреда (особенно, если вы живете в стране, где разрешена методоновая терапия).
2. Незащищенный секс
3. Медицинские инвазивные процедуры
* Есть единичные случаи заражения ВИЧ в медицинских учреждениях в России. Больше миллиона человек заразилось ВИЧ через иглу и незащищенный секс и единицы в медучреждениях. Поэтому не нужно превращаться в спидофоба – это тот риск по ВИЧ, которого, фактически, нет.
4. Косметические инвазивные процедуры
*Если не используется одна игла на несколько человек, то, однозначно, нет. Вирус вне организма живет считанные часы при самых благоприятных условиях. К тому же для заражения его нужно много – должна быть видна кровь на инструменте, причем свежая, не запекшаяся.
Какие бы фантазии не родило воображение, ответ нет, бытовым путем ВИЧ не передается. А фантазии, к слову, бывают самыми разными (есть, конечно, повеселее, но они с сексуальными подробностями)
6. Вертикальный путь (от матери к ребенку)
Да, но сегодня маловероятен*
* Все беременные в России обязательно проходят тестирование на ВИЧ. Будущим мамам с ВИЧ назначается терапия, профилактическая терапия также назначается новорожденному с первого дня. Всё это снижает риск передачи ВИЧ от матери к ребенку до 1%.
Доконтактная профилактика ВИЧ (ДКП, PrEP)
1) ежедневно по 1 таблетки на протяжении 7 дней, при условии, что рисковый половой акт произойдет на 3-4 день профилактики
2) Ipergay: 2 таблетки за 24 часа до рискового полового акта и два дня по 1 таблетки после. Как видно из названия схемы, разработана она для геев, поэтому для гетеросексуальных пар лучше использовать первую.
Эффективность доконтактной профилактики для гетеросексуальных пар, к сожалению, ниже эффективности использования презерватива, и ниже, чем для МСМ, поэтому защищенный секс в приоритете.
Постконтактная профилактика ВИЧ (ПКП, PEP)
Существуют 2-х и 3-х компонентные схемы для ПКП. Для большинства непрофессиональных рисков подойдут 2-х компонентные:
Есть и другие схемы ПКП, но привожу те 2, которые легче купить и которые не вызовут за месяц тяжелых необратимых побочных эффектов, хотя и не леденцы, конечно. Да, именно купить, бесплатно вам их никто не даст – у нас и больным лекарства бесплатно дают только при серьезном падении иммунитета, а уж здоровым их точно никто дарить не станет. Самое главное: начали пить ПКП, пьем по часам до конца, все 4 недели, никаких пропусков и перерывов – этим только навредите себе.
И, в любом случае, хорошо бы до начала ПКП нужно проконсультироваться в СПИД-центре - вдруг то, что вы сочли риском, риском не было.
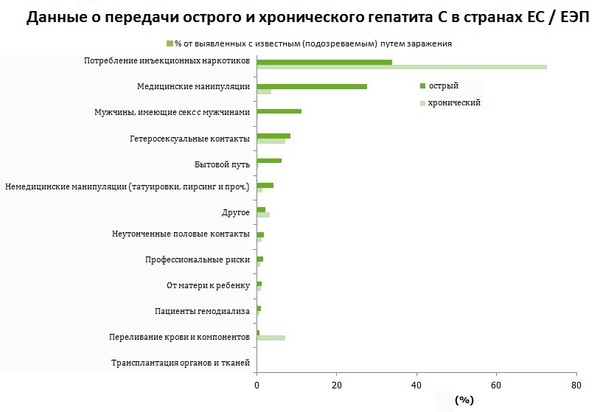
Риски по гепатиту С в режиме да/нет:
1. Инъекционное потребление наркотиков
Инъекционное потребление наркотиков является рисковым поведением и для гепатита С. Повторюсь, если отказ от наркотиков невозможен, нужно, хотя бы, снижать вред.
2. Незащищенный секс
* В достаточной для заражения концентрации вирус гепатита С содержится только в крови и в печени. В вагинальном секрете и сперме его либо нет вообще, либо крайне мало. В 2004 году итальянские исследователи представили результат наблюдения за 776 парами, в которых у одного из супругов был гепатит С (положительно определялась РНК вируса в крови), а второй был здоров. На протяжении наблюдения парам запрещалось использовать презерватив и практиковать анальный секс, а также секс во время менструации. За 10 лет наблюдения заразились лишь 4 человека, и, как выяснилось после проведения генетических тестов вируса, заразились они не от своих супругов – вирусы оказались разные. Последующие исследования с похожим дизайном дают примерно тот же результат. А у итальянцев вывод был однозначный:
Сейчас существует мнение, что, так как половой путь передачи гепатита С плохо дифференцируется с бытовым, поэтому их в статистике разумней объединить.
3. Медицинские инвазивные процедуры
* Шанс получить гепатит С в медицинских учреждениях сегодня гораздо ниже, чем ещё 10 лет назад и совсем несравнима с тем, что было 30 лет назад, когда его ещё толком не диагностировали. Меры по дезинфекции и стерилизации стали жестче, выполняются чаще, многоразовые шприцы заменены на одноразовые, как и многие инвазивные инструменты. Если раньше стоматология была рассадником гепатита, то теперь каждый пациент может проконтролировать, как и откуда доктор берет для него инструменты. Но некоторые медицинские манипуляции остаются риском и сегодня: ФГДС, колоноскопия, операции и др. Можно воспринимать этот факт как плату за все те плюшки, которые мы получаем от доступной медицины, или неизбежное маленько зло, данное нам в обмен на большое. Подчеркну: проблемы только с инструментами, которые нарушают целостность кожи и слизистых, если медицинский сотрудник, например, не поменял перчатки, прежде чем сделать вам укол или осмотреть – это не риск по гепатиту С, так им заразиться не получиться.
Риски для медицинского персонала также остаются значительными.
4. Косметические инвазивные процедуры
* Основной опасностью при косметических процедурах и татуировках всегда были иглы. Сейчас они заменены на одноразовые уже везде. Поэтому риски при каком-нибудь маникюре не выше, чем для бытового пути: не невозможные, но достаточно низкие. А если эти инструменты подержат в дезрастворе и промоют, то рисков по гепатиту С не будет вовсе. Основной проблемой тут по-прежнему остаются работающие на дому частники с одним набором инструментов и водичкой вместо нормального дезинфектора, но они тоже потихоньку уходят в прошлое.
Маловероятен, только в случае контакта с кровью*
6. Вертикальный путь (от матери к ребенку)
Доконтактная профилактика Гепатита С
Постконтактная профилактика Гепатита С
Постконтактной профилактики тоже нет и не будет, по тем же причинам. Есть определенные инструкции для медперсонала и на этом всё. Если был риск по гепатиту С, то ничего не остается, как ждать и сдавать анализ.

Риски по гепатиту В в режиме да/нет:
1. Инъекционное потребление наркотиков
То же самое, бросать, пока не бросим – снижать вред
2. Незащищенный секс
*Гепатит В обнаруживается в крови, сперме, вагинальном секрете, меньше в слюне и других жидкостях организма, поэтому риск при любом виде сексуальной активности значителен. Считается, что гепатит В в плане полового пути передачи заразнее ВИЧ будет.
3. Медицинские инвазивные процедуры
* Шанс получить гепатит В в медицинских учреждениях, хотя и в разы снизился за последние несколько десятков лет, по-прежнему высок. Это связано с тем, что при нормальных условиях, вирус гепатита В может оставаться вне организма до 30 дней. Инактивация вируса возможна только при строгом соблюдении норм СанПиНа.
Медицинскому персоналу проводят вакцинацию.
4. Косметические инвазивные процедуры
* По тем же причинам. Безобидный педикюр нестерильными инструментами – это риск по гепатиту В.
Да, но не то чтобы прям очень*
6. Вертикальный путь (от матери к ребенку)
Да, но сегодня маловероятен*
Доконтактная профилактика гепатита В
Ревакцинация, в принципе, не предусмотрена – прививка может работать и до конца жизни, но лучше сдавать анализ на Anti-HbsAg каждые 10 лет и, в случае падения защиты до 10 антител и ниже, пройти повторный курс прививок.
Если прививки у вас нет, да и сделать её было всё как-то недосуг, то, может быть, вот он, тот момент, когда можно и привиться) И себя защитите, и человечество приблизите к светлому будущему с полной победой над ещё одной болезнью.
Постконтактная (экстренная) профилактика гепатита В
Итак, суть по гепатиту В в картинке:


Это такой несамостоятельный гепатит, небольшой РНК-содержащий инфекционный агент, который является вирусом-сателлитом гепатита В, ходит только с ним под ручку. Для того, чтобы гепатит Д размножился и попал в клетку, ему нужен кусочек вируса гепатита В – его оболочка. Поэтому и опасен он только для тех, у кого есть гепатит В. Способы передачи у него примерно такие же, как и у гепатита В.
Всем больным ХВГВ необходимо регулярно проверяться на наличие этого гада. А для здоровых людей это ещё один повод сделать прививку – видите, она аж от двух гепатитов защищает, ну красота же!

В условиях пандемии многие государства приступили к созданию лекарств и вакцин от нового коронавируса. Сообщается, что в России разработка прошла первую фазу — так ли это? Значит ли, что скоро можно ждать появления препарата? Чтобы разработать новое лекарство от неизвестного заболевания по всем правилам научного поиска нужно от 5 до 15 лет. Разобрали весь процесс на примере COVID-19 вместе с Равилем Ниязовым, специалистом по регуляторным вопросам и разработке лекарств Центра научного консультирования.
COVID-19 — инфекционное заболевание, вызываемое коронавирусом SARS-CoV-2. В тяжелых формах оно поражает легкие, иногда — сердце и другие органы. Особенно тяжело заболевание протекает, если у больного есть другие нарушения со стороны дыхательной или сердечно-сосудистой систем. Молниеносно возникшая пандемия COVID-19 поставила вопрос разработки лекарств и вакцин от новой инфекции. Это долгий процесс с множеством стадий, на каждой из которых исключают вещества-кандидатов. Только одно или небольшая группа таких веществ в итоге сможет стать безопасным и эффективным лекарством.
Шаг 1: понять, как развивается новое заболевание
Любая болезнь нарушает естественные физиологические и биохимические процессы в организме. Причины заболеваний могут быть разными, в том числе — инфекционными. Инфекционный агент (в случае COVID-19 это коронавирус SARS-CoV-2) заимствует и эксплуатирует биохимический аппарат клеток, перехватывая управление им, в результате чего клетки перестают выполнять свою физиологическую функцию. Для вируса SARS-CoV-2 основной мишенью являются клетки дыхательного эпителия, отвечающие за газообмен, то есть за дыхание.
Лекарством для лечения COVID-19 будет считаться любое вещество или комбинация веществ, которое будет способно (1) инактивировать вирус еще до того, как он успеет поразить клетку, или (2) нарушать жизненный цикл вируса внутри зараженной клетки, или (3) защищать новые непораженные здоровые клетки от инфицирования.
Чтобы создать лекарство от SARS-CoV-2, нужно хорошо знать, каков жизненный цикл вируса в организме человека:
- с какими клетками человека и через какие рецепторы на поверхности клеток он связывается, какой собственный вирусный аппарат для этого он использует;
- как вирус проникает в клетку;
- как вирус эксплуатирует биохимический аппарат клетки, чтобы воспроизводить собственный генетический материал и белки, нужные для сборки новых вирусных частиц;
- как вирус покидает инфицированную клетку, чтобы инфицировать новые клетки;
- как формируется иммунитет против вируса и какой вклад иммунитет вносит в тяжесть заболевания (чрезмерная иммунная реакция может вызывать тяжелое поражение внутренних органов).

Всё перечисленное — это совокупность фундаментальных знаний, необходимых для перехода к следующему этапу разработки лекарства — синтезу или биосинтезу веществ, которые могут нарушать свойства вирусных частиц, убивая вирус и при этом не вредя человеку. Например, так работают лекарства от ВИЧ-инфекции или гепатита C. Но при этих заболеваниях важно применять сразу несколько веществ из разных классов, чтобы вирус не становился устойчивым к терапии. Об этом нужно будет помнить и при разработке лекарств против SARS-CoV-2.
Для лечения вирусных заболеваний также могут использоваться иммуносыворотки, содержащие антитела, способные инактивировать вирус. Такие сыворотки можно получать от животных, например, лошадей или кроликов, но также и от человека, уже переболевшего заболеванием.
Однако самый эффективный подход — профилактика заболевания. Для этого используют вакцины — естественные или генетически модифицированные белки вируса, а иногда и живой, но ослабленный вирус. Вакцина имитирует инфекционное заболевание и стимулирует организм к формированию иммунитета. В последнее время также разрабатываются РНК- и ДНК-вакцины, но пока одобренных препаратов нет.
В отличие от традиционных вакцин, РНК-/ДНК-вакцины содержат не вирусные белки, а гены, кодирующие основные вирусные белки. Введение такой вакцины приводит к синтезу клетками белков вируса, на которые должна реагировать иммунная система и вырабатывать иммунитет против этих белков вируса. Гипотетически это должно препятствовать началу инфекционного процесса при заражении настоящим патогенным вирусом. Важно отметить, такие РНК- и ДНК-вакцины не должны кодировать те белки вируса, которые способны были бы привести к настоящей вирусной инфекции.
Шаг 2: поиск хитов
На ранней стадии разработки синтезируют и тестируют множество веществ — библиотеку. Основная цель этого этапа — найти группу хитов (hit — попадание в цель), которые бы связывались с нужной вирусной мишенью. Обычно это один из белков вируса. Иногда отбор идет из библиотек, состоящих из миллиардов низкомолекулярных веществ. Сейчас активно используют компьютерные алгоритмы — машинное и глубокое обучение — чтобы искать новые потенциально активные молекулы. Одна из компаний, успешно работающая в этом направлении, — InSilico Medicine, создана российскими математиками.
Другой источник потенциальных лекарств — выздоровевшие люди: в их крови содержатся антитела, часть из которых способны связываться с вирусом и, возможно, нейтрализовать его.
Шаг 3: поиск и тестирование лидов
Когда находят группу хитов, способную связываться с вирусным белком, переходят к следующему этапу скрининга. На этом шаге исключаются вещества, которые:
- нестабильны и быстро разлагаются;
- тяжелы/затратны в синтезе;
- токсичны для различных клеток человека в условиях лабораторных экспериментов на культуре клеток. Вещества не должны быть токсичны сами, токсичностью также не должны обладать продукты их метаболизма в организме, продукты их разложения и примеси, возникающие в процессе производства; вместе с тем если процесс производства способен с помощью очистки удалять продукты разложения или примеси, то такой хит может и не будет выведен из разработки;
- плохо растворимы в воде — лекарство должно в достаточном количестве растворяться в биологических жидкостях, чтобы распределиться по организму;
- быстро разлагаются в живом организме;
- плохо проникают через слизистые оболочки, клеточные мембраны или внутрь клетки, в зависимости от пути введения лекарства и расположения вирусной мишени.
Хиты, которые выдерживают эти испытания и проходят все фильтры, переводят в категорию лидов (lead — ведущий).
Лиды тестируют в еще более широкой серии экспериментов для принятия так называемых решений Go/No-Go о продолжении или остановке разработки. На этой стадии инициируются испытания на животных. Такая схема отбора нужна чтобы как можно раньше вывести из разработки бесперспективные молекулы, потратив на них минимальные время и ресурсы, поскольку каждый последующий этап является еще более затратным.
Те несколько лидов, которые успешно проходят очередные испытания, становятся кандидатами. К этому моменту разработка может длиться уже от трех до семи лет.
Шаг 4: испытания кандидатов и клинические исследования

Прежде чем перейти к испытаниям на людях, нужно выполнить исследования на животных и подтвердить отсутствие неприемлемой для человека токсичности, подобрать первоначальную безопасную дозу. На этом этапе кандидаты тоже могут отсеиваться — например, из-за генотоксичности (токсичности для генетического аппарата клетки) или канцерогенности (способности вызывать рак). Еще они могут оказаться небезопасными для беременных женщин или женщин детородного возраста, вызывать поражение головного мозга, печени, почек, сердца или легких. В зависимости от природы молекулы исследования проводят на грызунах, собаках, обезьянах, минипигах, кроликах и т.д.
В зависимости от природы заболевания, особенностей его терапии и свойств лекарства, какие-то исследования могут не проводиться или быть не значимы. Например, оценка канцерогенности лекарства не потребуется, если оно будет применяться в лечении краткосрочных заболеваний, как в случае COVID-19. Генотоксичность не оценивают для биопрепаратов или если лекарство предназначено для лечения метастатического рака и т. д. Суммарно доклинические исследования могут занимать 3–5 лет. Часть из них проводится параллельно с клиническими исследованиями.
Если доклинические исследования успешны, начинается клиническая разработка, которая условно делится на фазы. Это нужно, чтобы постепенно и контролируемо тестировать лекарство на все большем количестве людей. И снова стадийность процесса позволяет прекратить разработку на любом этапе, не подвергая риску многих людей.
- Первая фаза: здесь подтверждают первичную безопасность для людей в принципе, изучают поведение лекарства в организме человека, его биодоступность (способность достигать места действия в достаточных концентрациях), его взаимодействие с другими лекарствами, влияние пищи, половых и возрастных различий на свойства лекарства, а также безопасность для людей с сопутствующими заболеваниями (особенно важны заболевания печени и почек — эти органы отвечают за метаболизм и выведение лекарств), проверяют, не вызывает ли лекарство нарушение ритма сердца. Кроме того, на I фазе оценивают безопасный диапазон доз: эффективные дозы не должны быть неприемлемо токсичными.
- Вторая фаза: здесь начинают проверять эффективность лекарства на пациентах с заболеванием. На ранней II фазе оценивают, работает ли кандидатная молекула на людях с изучаемым заболеванием в принципе, а на поздней II фазе подбирают режим дозирования, если кандидатное лекарство было эффективным. При этом вещество, эффективное в лабораторных экспериментах, на животных моделях заболевания и даже в ранних клинических исследованиях на людях, вполне может не быть таким же рабочим в реальной медицинской практике. Поэтому и нужен длительный процесс поэтапной исключающей разработки, чтобы на выходе получить эффективное и безопасное лекарство.
- Третья фаза: здесь подтверждают эффективность и безопасность лекарства, а также доказывают, что его польза компенсирует те нежелательные реакции, которые неминуемо будет вызывать лекарство. Иными словами, в исследованиях третьей фазы надо понять, что баланс пользы и рисков положителен. Это всегда индивидуально. Например, у людей с ВИЧ в целом допустимо, если противовирусные лекарства вызывают некоторые нежелательные реакции, а в случае онкологических заболеваний приемлемы и более выраженные токсические реакции.
В случае вакцин, которые рассчитаны на здоровых людей, и особенно детей, приемлемы лишь легкие нежелательные реакции. Поэтому найти баланс трудно: вакцина должна быть высоко эффективной, и при этом вызывать минимальное число тяжелых реакций, например реже, чем 1 случай на 1000, 10 000 или даже 100 000 вакцинированных людей. Клиническая разработка может длиться до 5–7 лет, однако низкомолекулярные противовирусные лекарства для краткосрочного применения, как в случае COVID-19, можно протестировать быстрее — за 1–2 года.
Разработка многих отечественных противовирусных и иммуномодулирующих препаратов не соответствует такому научно выверенному процессу разработки.
Шаг 5: производство
Важный этап — наладить производство лекарства. Разработка процессов синтеза начинается в самом начале отбора лидов и постепенно дорабатывается, оптимизируется и доводится до промышленного масштаба.
В настоящее время против SARS-CoV-2 разрабатывается много разных методов лечения:
- низкомолекулярные соединения, которые нарушают жизненный цикл вируса. Трудность в том, что может быть нужно применять сразу несколько противовирусных лекарств. Сейчас надежды возлагают на ремдесивир. Есть данные, что может быть эффективен давно известный гидроксихлорохин, действующий не на сам вирус, а влияющий на иммунитет. Информацию, что комбинация лопинавира и ритонавира оказалась неэффективной у тяжелобольных пациентов, стоит интерпретировать с осторожностью: она может быть эффективна при более легких формах, или для профилактики, или у каких-то определенных подгрупп;
- противовирусные, в том числе моноклональные, антитела, которые связываются с ним на поверхности и блокируют его проникновение в клетку, а также помечают вирус для клеток иммунной системы. Антитела можно получать как биотехнологически, так и выделять из крови переболевших людей. Сейчас тестируются препараты, получаемые с помощью обоих методов;
- вакцины. Они могут представлять собой естественные или модифицированные белки вируса (модификации вводят для усиления выработки иммунитета), живой ослабленный вирус, вирусоподобные наночастицы, синтетический генетический материал вируса (РНК-вакцины) для того, чтобы сам организм человека синтезировал некоторые белки вируса и смог выработать антитела к нему. Одна из проблем в случае вакцин — простое введение белков вируса, пусть и модифицированных, не всегда позволяет сформировать иммунитет, способный защитить от реального заболевания — так называемый стерильный иммунитет. Даже образование антител в ответ на введение вакцины не гарантирует защиты: хорошим примером являются те же ВИЧ и гепатит C, хотя вакцина против гепатита B достаточно проста и при этом высокоэффективна. Хочется надеяться, что отечественные разработчики следуют рекомендациям Всемирной организации здравоохранения по проведению доклинических и клинических исследований вакцин, включая исследования провокации и изучение адъювантов;
- препараты для РНК-интерференции. Так называемые малые интерферирующие рибонуклеиновые кислоты (РНК) — это небольшие отрезки синтетически получаемой РНК, которые способны связываться с генетическим аппаратом вируса и блокировать его считывание, мешая синтезу вирусных белков или воспроизведению генетического материала вируса.
Процесс разработки лекарства — это научный поиск с неизвестным исходом. Он занимает много времени и требует участия большой команды профессионалов разных специальностей. Однако только реальный клинический опыт позволит оценить, удалось ли получить не только эффективное, но и безопасное лекарство, поэтому любое точное определение сроков получения лекарства — спекуляция. Получить эффективную и безопасную вакцину к концу года, если следовать всем правилам научного поиска, вряд ли удастся.
Детальные обсуждения процессов разработки новых лекарств и возникающих в связи с этим проблем — на YouTube-канале PhED.
Читайте также:


