Шишки в подмышках при вич
Лимфатические узлы – важные органы иммунной системы у человека. Это своеобразный фильтр, преграда для вредных вирусов и бактерий, они не участвуют в образовании клеток. В обычном состоянии расположение таких узлов едва заметно. Человек может даже не знать о том, что они существуют. Но если вдруг воспалился лимфоузел под мышкой, это может говорить о наличии заболевания в близлежащих органах. При резких движениях и надавливании человек при этом испытает острую боль. Это значит, пора обратиться к врачу.


Что означает шишка под мышкой


Шишка или шарик под мышкой представляет собой твердое уплотнение, которое, как правило, всегда приносит неприятное болезненное ощущение. Увеличение лимфоузлов под мышками обусловлено ношением тесного неудобного белья, несоблюдением гигиенических правил, пореза бритвой. Кроме того, шишка под мышкой болит в результате ослабления иммунитета после тяжелой инфекционной болезни. Подмышечные лимфатические узлы еще могут увеличиться вследствие воспаления молочных желез или из-за обильного потоотделения.
Боль под мышкой может быть резкой. При этом воспаление лимфатических узлов часто развивается медленно. Сначала у человека появляется небольшое уплотнение величиной с горошину, а при пальпации появляется боль. Кожа становится красной и горячей. Если своевременно не принять меры, то у больного сильно могут опухнуть лимфоузлы, резко поднимется температура. Как правило, у женщин и мужчин одинаковые симптомы, если воспаление вызвано лимфаденитом:
- потеря веса;
- покраснение кожи;
- может выскочить гнойник;
- болит подмышка при нажатии;
- может стрелять в области опухшего места слева или справа.
Воспалении лимфоузлов под мышкой не всегда сопровождает боль. Появление данного симптома зависит от внутренней причины, которая спровоцировала уплотнение: если воспалились лимфоузлы под мышкой у пациента с туберкулезом, сифилисом, то сильных ощущений жжения не будет. Дискомфорта не будет ощущать человек, чьи лимфоузлы увеличились в результате онкозаболевания (рак, саркома).
В здоровом состоянии лимфоузлы под мышкой не беспокоят. Если они начинают воспаляться, становятся большими, чувствуется боль, есть припухлость – значит, пошел процесс заражения в организме. Нельзя игнорировать эти признаки и заниматься самолечением. Надо обратиться к врачу, получить консультацию. Уплотнение под мышкой у женщин часто возникает в результате определенных болезней, таких, как:
- краснуха;
- грипп;
- токсоплазмоз;
- мононуклеоз;
- аденовирусные инфекции.


Частая причина боли в подмышечной впадине – растяжение связок. Дискомфорт еще может возникать в результате проблем с молочными железами, перенесенных операций на груди. Цикличный характер боли возникает из-за масталгии, которая появляется перед менструацией. Возникновению неприятных ощущений в подмышках способствует аллергия на дезодорант, а также появление прыща или фурункула. Такой нарыв может прорвать в любой момент. После него может остаться некрасивый шрам.
Красное пятно под мышкой появляется в виде округлой формы, причем не сразу яркого оттенка, сначала наблюдается кирпичный цвет. Для сравнения можно посмотреть фото таких пятен. Они не всегда гладкие на ощупь – иногда можно заметить маленькие чешуйки. Как правило, красные пятна пропадают после того, как человек начинает выполнять комплекс гигиенических процедур. Причины такого появления пятен под мышками:
- раздражение после бритья;
- реакция кожи на солнечные лучи;
- ношение неудобной одежды;
- смена индивидуальных средств гигиены (шампунь, мыло, бритва);
- сильное потоотделение.


Распространенные причины возникновения уплотнения под мышкой:
- злоупотребление дезодорантами, которые предназначены для избавления от пота;
- грубое бритье;
- у ребенка – из-за ношения неудобной, тесной одежды;
- повреждение кожи;
- физическая активность, повышенное потоотделение, недоступность принятия ванны приводит к росту микроорганизмов, которые вызывают воспаление;
- воспаление потовых желез и воспаление фолликулов проявляются острой болью: могут наблюдаться осложнения в виде повышенной температуры и формирования гнойника;
- аллергическая реакция на определенные медицинские препараты.
Что делать при опухоли под мышкой


Чтобы избавиться от опухлой шишки под мышкой, необходимо понять первопричину ее появления. Если она возникла в результате неудачной эпиляции, надо лишь применить лечение с помощью антисептиков. Можно воспользоваться старым народным методом – сделать на область подмышки сетку из йода. Если уплотнение появилось после использования антиперспиранта, нужно от него отказаться, а кожу обработать спиртом. Можно еще использовать специальные мази с антибиотиками. Эффективна в борьбе с такими новообразованиями настойка эхинацеи на спирту.
Если вы не понимаете, почему воспалились лимфоузлы под мышкой, важно срочно обратиться к специалисту – хирургу. На приеме он вас тщательно осмотрит, изучит узлы и даст направление на анализы. После проведения диагностики хирург назначит лечение. Если выясниться, что опухоль доброкачественная, то не надо будет проводить удаление шишки. Ее можно вылечить при помощи препаратов. Если опухоль с гноем, то, врач сделает надрез и гной выйдет наружу. Если же опухоль злокачественная, специалист назначит операцию.
Видео о воспалении подмышечных лимфоузлов
Шишка под мышкой указывает на поражение потовых или сальных желёз, повреждение лимфоузлов. Важно выявить характер новообразований, причину их появления, правильно подобрать методы устранения первопричины.
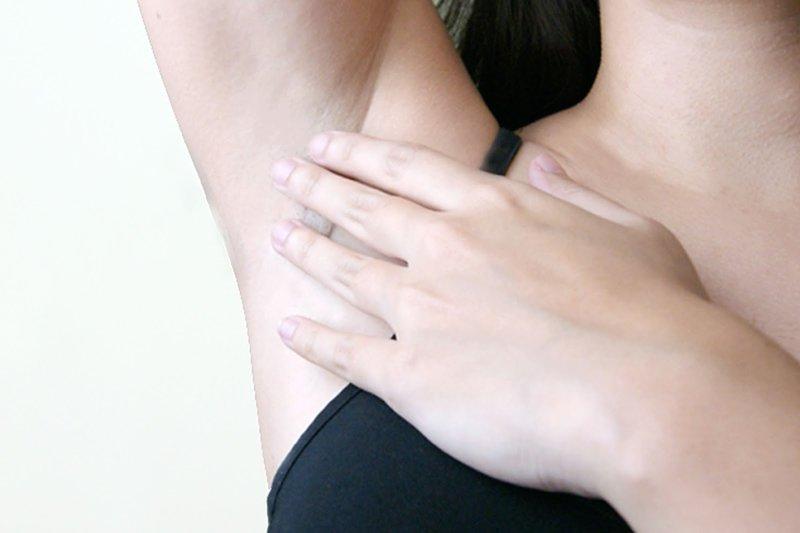
Шишка под мышкой – сигнал проблем с лимфоузлами
Почему появилась шишка под мышкой?
Новообразования в подмышечной впадине вызывают гноеродные воспаления сальных и потовых желез.
К возникновению шишек приводят инфекции, поражающие лимфоузлы:
Заболевание называют бычье (коровье, сучье) вымя на подмышках из-за внешнего сходства с органом животного. При гидрадените воспаляются потовые железы, расположенные подмышкой. Накопившиеся в протоках патогенные микроорганизмы и секрет вызывают закупорку, которая приводит к развитию воспаления.
В очаге поражения образуется нарост, возвышающийся над эпителием. По мере усиления воспалительного процесса новообразование разрастается. Припухлость отекает, кожные покровы краснеют. Железа, пораженная бактериальной инфекцией, нагнаивается.
При гидрадените возникают довольно болезненные уплотнения. Воспалительный процесс сопровождается интоксикацией, высокой температурой, головной болью, быстрой утомляемостью.
Шишки появляются при развитии подмышечного лимфаденита. Патология сопровождается воспалением лимфоузлов. Узелок болит при нажатии на него пальцем.

При нажатии на узелки лимфоузла появляется болезненное ощущение
Лимфаденит развивается по следующим причинам:
- Шарик вылезает после бритья подмышечных впадин, если процедуру проводили неаккуратно.
- Образование формируется при занесении инфекции в царапины, микротрещины, ранки. Грибки, вирусы или бактерии проникают вглубь эпителиальных тканей, вызывают воспаление лимфоузлов.
- Новообразование – результат болезней органов кроветворения.
- Опухоль диагностируют при раке с метастазами и доброкачественными наростами.
- Выпуклость появляется при туберкулёзе, СПИДе, инфекциях.
Лимфангит – осложнение на фоне гриппа, ЛОР-заболеваний, кори, СПИДа. Пациенты жалуются, что у них в подмышечной впадине образовался лимфоузел с горошину. Затвердение мобильное, уплотненное, причиняющее боль.
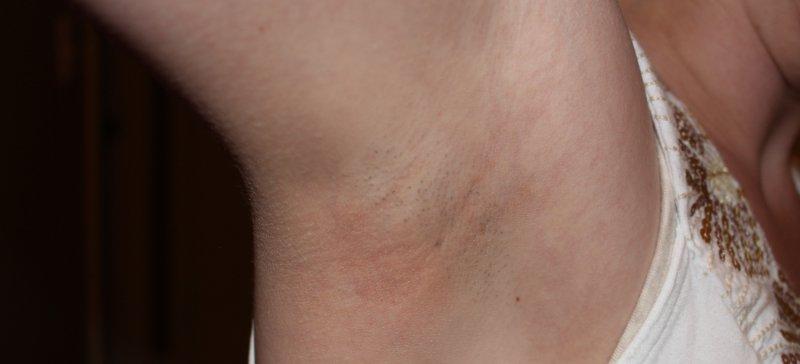
Лимфангит проявляется небольшой горошиной под мышкой на фоне гриппа
При лимфангите наблюдается высокая температура, симптомы интоксикации: усталость, боль в голове, слабость.
Возникает бугорок под кожей при поражении сальных желез.
Закупорка протоков происходит:
- если человек недостаточно уделяет внимания личной гигиене;
- при изменении гормонального фона (после родов, в пубертатный период, при грудном вскармливании, на фоне сахарного диабета, во время беременности).
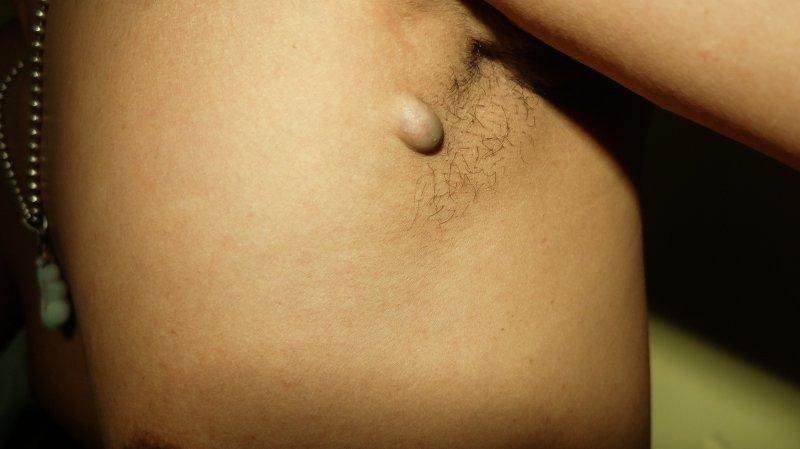
Фурункулы появляются из-за недостаточной гигиены
При фурункулезе появляются маленькие болезненные уплотнения, как будто прыщи. Бугорки красные, отечные, гнойные, сопровождаются повышением температуры.
Липома легко нащупывается при подмывании. Доброкачественная опухоль подвижна, при надавливании и в покое не причиняет боли. Комочек формируется при чрезмерном разрастании жировой ткани. Жировики медленно увеличиваются в размерах. Заболевание течет бессимптомно.
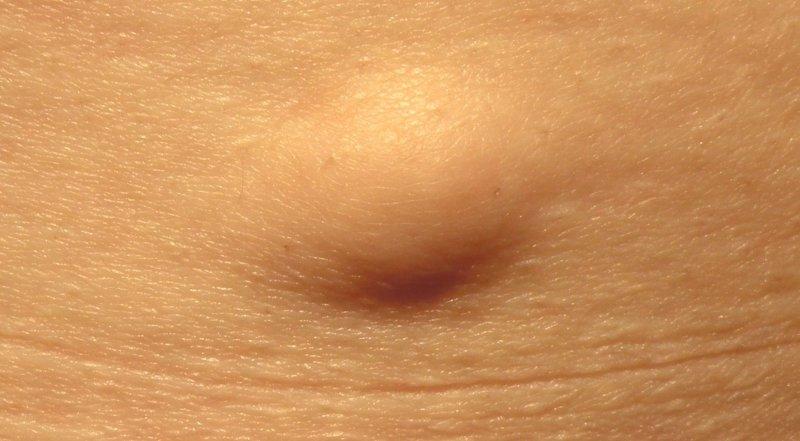
Липома — доброкачественная опухоль
Бугорки в виде шишки появляются у женщин после рождения ребенка. К их появлению приводит гормональная перестройка при беременности и кормлении грудью.
При закупорке сальных желёз развивается атерома – припухлость, похожая на шар величиной с зёрнышко чечевицы. Уплотнённая киста с чёткими очертаниями не срощена с эпителием.
Атеромы не вызывают боль при пальпации, свободно сдвигаются в разные стороны. Максимальная величина этих припухлостей по размерам – не более грецкого ореха.
Такие шишки нагнаиваются, болят, краснеют, сопровождаются отёком при сильном воспалении сальных желез. Нарывающие кисты после созревания самопроизвольно вскрываются, гнойный экссудат выходит наружу. В патологической субстанции содержится холестерин, кожный жир, патогены, ороговевший эпителий, остатки волосков.
Если под мышками появилась опухоль, нужно пройти обследование, которое позволит найти причину патологического образования:
- рак груди (злокачественная опухоль дает метастазы в подмышечные лимфоузлы);
- ВИЧ-инфекцию (при заболевании происходит разрастание лифоузлов);
- гигромы – доброкачественные образования возникают из-за чрезмерных физических нагрузок, растяжения связок, деструктивных изменений тканей, травм;
- лимфомы – раковые опухоли иммунного характера.
К какому врачу обратиться?
С любой припухлостью – большой, покрасневшей, твёрдой, нагнаивающейся, мягкой можно пойти на прием к терапевту. Врач после осмотра новообразования под правой или левой подмышкой, даст направление для диагностики и обследования у узких специалистов.

При появлении опухолей под мышкой обратитесь к терапевту
Лечение новообразований проводят:
- дерматолог;
- иммунолог;
- гематолог;
- фтизиатр;
- инфекционист;
- онколог;
- хирург.
Диагностика
Диагностику заболевания выполняют, используя следующие методики:
- опрос пациента (выясняют: вздутие мешает, болит, растёт, перемещается, дёргается или нет, возникает ли покалывание в области поражения);
- визуальный осмотр припухлости и пальпация (определяют локализацию: ближе к молочной железе, справа или слева, между подмышкой и грудью, с одной стороны или с двух; болезненная или нет, мягкая либо уплотненная, без покраснений, с отеком, нарывом или без них);
- УЗИ (метод позволит определить насколько глубоко внутри залегает шишка, как влияет на близлежащие ткани, степень и стадию развития нароста);
- биопсия тканей (устанавливают природу новообразования – раковое или доброкачественное);
- берут кровь на анализ.
Чем лечить шишки в подмышечной впадине
Новообразования под мышками категорически запрещено лечить самостоятельно в домашних условиях. Используют консервативные и радикальные методы устранения припухлостей.
Мазь Вишневского назначают при опухолях различного рода
Если заболевание невозможно купировать с помощью препаратов, прибегают к хирургическому вмешательству.
Подмышечные опухоли лечат, используя:
- Антибиотики . Принимают Клиндамицин, Зеркалин, Цефтриаксон. Препараты назначают при гидрадените, лимфангите, атероме. Лекарства убивают разные виды бактерий.
- Антисептики . Средства с бактерицидным действием применяют для лечения гидраденита, фурункулёза, после операций. Используют Хлоргексидин, Мирамистин. Растворы дезинфицируют раны, уничтожают патогенных микроорганизмов.
- Мази с антибактериальным и антисептическим эффектом . Для устранения фурункулов делают аппликации с линиментом Вишневского, Ихтиоловой или Салициловой мазью. Местные средства подавляют развитие воспаления, снимают боли, отёчность, гиперемию, ускоряют заживление кожных покровов.
- Противовоспалительные средства . Лекарства снимают боли, отёки, гиперемию. Принимают Найз, Диклофенак, Ибупрофен.
- Иммуномодуляторы . Назначают Иммунал, Иммунорм, настойку элеутерококка, китайского лимонника. Препараты укрепляют защитные механизмы организма, активизируют работу иммунной системы.
- Витамины . Аскорбиновая кислота укрепляет сосудистые стенки, усиливает иммунитет, ускоряет заживление раневых поверхностей. Витамин A восстанавливает пораженные ткани.
- Противоопухолевые медикаменты . Лекарства для химиотерапии назначает только онколог.
Аскорбиновую кислоту применяют для укрепления иммунитета
Народная медицина представляет следующие рецепты:
- Примочки с грецким орехом для лечения лимфаденита. В 200 мл водки добавляют 4 ст. л. кашицы из листьев. Средству дают настояться в течение 3 суток. Перед сном салфетку, пропитанную настойкой, прикладывают к припухлости, утепляют повязкой. Терапевтический курс – 14 дней.
- Луковый компресс. Луковицу, запекают, разминают, смешивают с 15 мл дёгтя. Смесь выкладывают на шишку, фиксируют повязкой. Держат аппликацию 7-8 часов. Лечебный курс – 10 процедур.
- Свекольно-морковный сок. Из свеклы отжимают сок, дают жидкости отстояться в течение 6 часов. Смешивают напиток с морковным соком. Ингредиенты берут в пропорции 2:1. Выпивают 100 мл средства на пустой желудок. Лекарство применяют для лечения воспаленных лимфоузлов и улучшения состава крови. Длительность терапии – 7 дней.
- Китайский лимонник. На 100 мл кипятка берут 5 г ягод. Перед употреблением средство настаивают 6 часов. Выпивают по 10 мл 2 раза в сутки за 30 минут до еды. Вытяжка укрепляет иммунитет, активизирует работу органов.
- Настой календулы. В 250 мл кипятка высыпают 1 ч. л. соцветий, оставляют на 1 час. Лекарство фильтруют, принимают натощак по ¼ стакана 3-5 раз в сутки. Вытяжка очищает лимфу, снимает воспаление. Курс лечения – 10 дней.
При запущенных гнойно-воспалительных процессах проводят хирургические операции. Инфильтраты дренируют. Чтобы наладить отток патогенного экссудата в надрез внедряют резиновую турунду. Гной постепенно вытекает из шишки наружу. После резекции новообразование обрабатывают антисептиками, назначают прием антибиотиков.
Операция рекомендуют только при запущенных формах опухолей
Хирургическое дренирование выполняют при запущенном фурункулезе, гидрадените, атероме.
Вскрывать выпуклые гнойники самостоятельно запрещено. Такие раны легко инфицировать.
Оперативное вмешательство проводят в случае развития раковых опухолей в подмышках. Иссекают все группы новообразований или пораженных лимфоузлов. Перед операцией делают лучевую терапию. Процедура помогает удалить метастазы, стабилизировать течение онкологического процесса.
Опухоли устраняют с помощью лазера, радиоволновой деструкции, классических хирургических операций.
Для устранения образований с гноеродным содержимым используют:
- физиотерапевтические процедуры;
- ультразвуковые волны;
- электрофорез.
Процедуры ускоряют рассасывание гнойников.
Чем опасно уплотнение в области подмышки?
Вздутия указывают на развитие тяжелых инфекционно-воспалительных заболеваний: туберкулёз, СПИД, ВИЧ-инфекцию.

Опухоли указывают на развитие тяжелых заболеваний
Припухлости в подмышечных впадинах способны давать осложнения:
- человек испытывает дискомфорт и раздражение от трения выпуклости;
- пациентов мучает неотступающая боль, жжение;
- припухлости нарывают, вскрываются;
- шишки давят на окружающие ткани;
- новообразования перерождаются в раковые опухоли.
Подмышечные шишки – серьезная причина для посещения врача. Наросты доставляют не только психологический дискомфорт, но угрожают здоровью и жизни, являясь источником опасных инфекций или грозным признаком ракового заболевания. Своевременное обращение к специалисту поможет обойтись без операции, с помощью лечения медикаментозными препаратами: антибиотиками, антисептиками, НПВС, иммуномодуляторами и витаминами.
Нередко ВИЧ-инфекция долгое время никак себя не проявляет, и единственный симптом, по которому можно понять, что в организме что-то не в порядке, это увеличение лимфоузлов. При ВИЧ характерно увеличение сразу нескольких групп лимфоузлов, иногда до пяти сантиметров в диаметре. Периодически ВИЧ-положительные пациенты жалуются на боль в лимфоузлах. 
Лимфатические узлы – это естественные образования организма, расположенные по ходу лимфатических сосудов. Через лимфоузлы по лимфатическим сосудам протекает лимфа, собирая из суставов, мышц и органов микробы, токсины и опухолевые клетки. Лимфоузлы расположены, в основном, группами. На ощупь они могут быть разных размеров – от пшеничного зерна до фасоли.
Лимфа, протекая через лимфоузлы, очищается от инородных частиц и обогащается антителами, препятствующими размножению в нашем организме бактерий и вирусов и нейтрализующими вредные токсины. Таким образом, лимфоузлы – это естественные барьеры нашего организма, которые чутко реагируют на присутствие в организме инфекции.
Причины увеличения лимфоузлов
Причин увеличения лимфоузлов достаточно много: от привычного всем кариеса до онкологического заболевания лимфатической системы. Изменение размеров лимфоузлов может указывать, что в организме:
- инфекция: бактериальная, вирусная или грибковая;
- паразиты;
- системное или аутоиммунное заболевание (ревматизм, васкулит, и т.д.);
- онкологические заболевания лимфатической системы, в том числе поражение системы метастазами при опухолевом процессе.
Увеличение лимфоузлов происходит, когда инородных тел в лимфе – вирусов, бактерий, раковых клеток – становится столько, что защитные силы организма не могут справиться с ними тут же, на месте. В этом случае организм начинает экстренно вырабатывать всё новые клетки иммунной системы, лимфоузлы при этом начинают расти.
Если увеличение лимфоузлов не сопровождается покраснением кожи и болезненностью при надавливании, такие изменения называют лимфоаденопатией.
Лимфоаденопатия при ВИЧ
Как правило, увеличение лимфоузлов наблюдается на всех стадиях заболевания. Иногда пациенты замечают, что на шее выросла внушительная шишка, податливая при нажатии, подвижная, часто безболезненная. Обычно такие шишки при ВИЧ появляются сразу в нескольких местах.
Это связано с тем, что ВИЧ поражает сразу весь организм. Причём, если более двух групп лимфоузлов увеличены на протяжении трёх и более месяцев, то назначается обязательный анализ на определение антител к ВИЧ-инфекции, так как это один из наиболее характерных признаков заражения.
Если к указанным симптомам присоединяется болезненность при нажатии, то речь идёт уже о воспалении лимфоузлов. Воспалительный процесс лимфатических узлов называется лимфаденит. При ВИЧ иммунитет испытывает значительные нагрузки, в отсутствие терапии довольно скоро присоединяются различные инфекции, с которыми организму непросто справиться. Всё это приводит к болезненному воспалению лимфоузлов.
Где воспаляются лимфоузлы при ВИЧ?
Где, насколько и как скоро увеличатся лимфатические узлы у заражённого, обусловлено возможностью иммунитета сопротивляться чужеродным организмам. Если иммунитет серьёзно ослаблен, лимфоаденопатия может проявиться уже в самом начале заболевания, а также может сопровождать ВИЧ-инфекцию в течение многих лет, то появляясь, то снова исчезая.
Иногда увеличение лимфоузлов может быть незначительным и не доставлять дискомфорта больному. Тем не менее, в той или иной степени изменение размеров основной группы лимфоузлов можно заметить при внимательном осмотре.
В первую очередь следует обратить внимание на следующие группы лимфоузлов:
- околоушные,
- подчелюстные,
- затылочные,
- шейные,
- под- и надключичные,
- локтевые.
В норме эти лимфатические узлы практически не прощупываются. При лимфоаденопатии узлы становятся более плотными, но при этом остаются эластичными. Покраснения кожи в районе поражённых лимфоузлов и болезненность при надавливании присутствуют только в случае присоединения инфекции.
При ВИЧ лимфоузлы вырастают в среднем до двух, реже до пяти, сантиметров в диаметре. Иногда увеличенные лимфоузлы могут сливаться между собой, тогда при надавливании ощущается достаточно сильная боль.
Многих ВИЧ-положительных пациентов беспокоит вопрос, насколько сильно увеличатся размеры лимфоузлов и будет ли это заметно окружающим. В основном, значительное увеличение узлов в размере наблюдается на поздних стадиях ВИЧ, в этих случаях на шее, затылке, под челюстью могут вырастать шишки внушительных размеров, заметные невооруженным глазом. В такой ситуации больным приходится маскировать увеличенные узлы волосами, одеждой, аксессуарами.
Лимфоузлы, размерами более двух сантиметров в диаметре, показатель серьёзного снижения иммунитета и повод провериться на наличие сопутствующих инфекций.
Чаще всего увеличиваются лимфоузлы, расположенные выше пояса. Но у ВИЧ-инфицированных рожениц в постродовой период может наблюдаться генерализованная лимфоаденопатия. То есть, увеличение всех групп лимфоузлов, особенно если имеется заражение вирусом герпеса. Если больной обнаруживает у себя значительное увеличение паховых лимфоузлов, это повод провериться на заболевания, передающиеся половым путём (ЗППП), так как увеличение бедренных и паховых лимфоузлов характерно, скорее, для венерических заболеваний, чем для ВИЧ.

Туберкулёз лимфоузлов при ВИЧ
Больные ВИЧ-инфекцией, как лица с ослабленным иммунитетом, особо подвержены туберкулёзу. При попадании бактерии в дыхательные пути образуется первичный очаг болезни. Здесь же происходит заражение лимфы, вместе с током которой бактерия разносится по организму, поражая лимфатические узлы.
Туберкулез лимфоузлов при ВИЧ встречается и при лёгочной форме заражения, и как самостоятельное заболевание. В начальной форме туберкулёз лимфоузлов сложно отличить от лимфоаденопатии, так как узлы, в основном, не превышают одного сантиметра в диаметре и не болят при надавливании. Тем не менее, через некоторое время у больного могут появиться новые жалобы:
- температура достигает 39 градусов;
- кожа излишне бледная;
- больной быстро устаёт;
- появилось излишнее потоотделение.
Вскоре после появления этих симптомов, лимфоузлы начинают напоминать гроздья наростов, при надавливании ощущается острая боль. В последствии могут появляться гнойные свищи, после прорыва которых температура может идти на спад, что затрудняет диагностику туберкулёза лимфоузлов.
Чтобы убедиться в том, что лимфоузлы поражены туберкулёзом, традиционных проб Манту и анализа мокроты может быть недостаточно. Поэтому для подтверждения диагноза рекомендуется провести биопсию или томографию поражённого лимфоузла.

Лимфома и злокачественные опухоли
К увеличению лимфоузлов могут присоединиться и другие симптомы:
- зудящая сыпь;
- ночная потливость;
- потеря веса;
- увеличение печени и селезёнки;
- стойкое увеличение температуры до 37-38 градусов.
Всё это может свидетельствовать о возникновении лимфомы – злокачественного образования лимфатических узлов.
При поражении центральной нервной системы могут также присутствовать периодические эпилептические припадки. В редких случаях у ВИЧ-инфицированных может развиваться лимфома головного мозга. При этом больные часто жалуются, что у них сильно болит голова.
В то же время следует понимать, что головная боль при ВИЧ-инфекции не всегда свидетельствует об онкологических процессах. Причиной головной боли могут быть привычные ОРВИ, повышенное или пониженное давление. А могут и более серьёзные нарушения: менингит, поражение нервных волокон, интоксикация при тяжёлых инфекциях, как, например, пневмония. Если головная боль при ВИЧ продолжается дольше нескольких дней, не реагируя на привычные анальгетики, это серьёзный повод обратиться к врачу.
Для точного подтверждения диагноза помимо врачебного осмотра и общего анализа крови проводят биопсию поражённого лимфоузла. А если лимфоузел расположен в местах, недоступных для осмотра, рекомендуется провести лучевую диагностику, например, томографию. Для определения наличия раковых клеток в костномозговой ткани также проводится исследование костного мозга. В некоторых случаях назначаются дополнительные исследования по усмотрению лечащего врача.
Злокачественное перерождение лимфоидной ткани поражает около трети больных ВИЧ. В основном, лимфомы при ВИЧ-инфекции образуются на последней стадии. Но при отказе от приёма назначенных препаратов и сильном снижении иммунитета, лимфома может образоваться раньше.
Лимфома при ВИЧ-инфекции прогрессирует стремительно, давая метастазы. Большинство ВИЧ-инфицированных при лимфоме умирает в течение года, так как преодолеть это заболевание полностью в этой ситуации весьма трудно, а раковые процессы в организме ухудшают эффективность применения антиретровирусной терапии.
Лечение заболеваний лимфоузлов при ВИЧ
Лечение изменения размера лимфоузлов при ВИЧ зависит от его причины. Иногда бывает достаточно повысить сопротивляемость иммунитета, чтобы лимфоузлы пришли в норму.
В других случаях приходится принимать специальные препараты, чтобы подавить инфекцию, вызвавшую лимфоаденопатию. При туберкулёзе лимфатических узлов назначают антибиотики и противотуберкулёзные препараты.
Лечение при онкологических процессах проходит по стандартным сценариям: если нет противопоказаний, проводятся облучение и/или полихимиотерапия. Среди народных методов лечения при отсутствии индивидуальной непереносимости рекомендуется употребление мёда, сухофруктов, отваров ягод и трав, витаминов и минералов. Использование компрессов на увеличенные лимфоузлы без разрешения врача не рекомендуется.
Одной из важных причин высокой смертности среди больных ВИЧ при присоединении сопутствующих инфекций и злокачественных процессов является выявление болезни на поздних стадиях. Поэтому необходимо своевременно проходить обследования у специалистов и строго следовать назначенной терапии. В этом случае многим больным удаётся вести полноценную жизнь в течение многих лет.
Читайте также:


