Тест вич у кого когда показал тест на беременность
По последним данным ВОЗ, Россия – четвертая страна в мире по числу выявленных новых случаев заболевания вирусом иммунодефицита (опережает многие беднейшие страны Африки) и лидер Европы по количеству новых случаев заражения ВИЧ — 71,1 случая на 100 тысяч населения.
Очень плохая статистика
Всего за год в России зафиксировано 104 тысячи новых заражений (министерство здравоохранения в лице Вероники Скворцовой выступило с опровержением этих данных, в их реестре за этот год 88 тысяч новых заболевших, что, скорее всего, говорит о том, что не все спешат встать на учет).
” На Россию и Украину (37 случаев на 100 тысяч населения) приходится 75% заражений ВИЧ в Европе и 92% заражений в Восточной Европе. Сравним с Западной Европой и Скандинавией: во Франции всего 5000 новых случаев за прошедший год, почти все среди мигрантов, в Норвегии 700 новых случаев за прошлый год, все среди вынужденных беженцев из зоны международных конфликтов.
В основном вирус передавался при гетеросексуальном половом контакте (59%) и употреблении инъекционных наркотиков (30%). Статистика 2017 года говорила, что 51% заражается при гетеросексуальном половом контакте, то есть эпидемия ширится благодаря половому пути передачи инфекции. А это значит…
Почти все в группе риска
Русский вопрос: что делать?
Действительно, что делать? Идея о всеобщем сохранении девственности до брака (и строгой верности – в браке) хороша, но нежизнеспособна в силу несовершенства человеческой природы. Альтернативой в наших условиях может стать 100% охват всех заболевших (а не только тех, у кого число лимфоцитов CD4 падает до критической отметки в 500 ед/мкл) антиретровирусной терапий. Именно так рекомендую сейчас лечить ВИЧ-инфицированных. Ведь источник заражения – не все инфицированные, а только те, у кого высокая вирусная нагрузка. Многоцентровые международные клинические исследования PARTNER2, проводившиеся на протяжении чертырех лет, показали, что в парах, где один партнер ВИЧ-позитивен (с числом вирусных копии 200 и менее в 1 мкл крови), а второй здоров, случаев передачи вируса не отмечено.
” Один пациент, вставший на учете в СПИД-центре и не получающий терапию, по статистике заразит еще двоих человек. Но при своевременной диагностике и начале лечения распространение вируса будет остановлено.
#ТестируемсяСами
Ну а теперь о том, ради чего, в числе прочего, написан этот текст. Я понимаю, что, несмотря на рассказы об эпидемии ВИЧ в России, вы уверены, что к вам это не относится. Вас вообще уже проверяли на ВИЧ во время беременности – год, три, пять назад, после чего вы только с мужем, а муж, святой человек, только с вами. Не пойдете вы просить терапевта о направлении на анализ, в СПИД-центр не поедете, и в очереди в мобильную лабораторию, которая бесплатно делает анализы то в одном, то в другом районе города, стоять не будете. И не надо! Есть возможность все сделать дома.
Сейчас появились достаточно достоверные бытовые диагностические тесты для определения ВИЧ. Это полоски похожие на тесты для определения беременности, только вместо мочи нужно нанести на них капельку крови. Продаются в аптеках и стоят относительно недорого, например, я приобрела за 170 рублей. Вы можете проверить себя дома, самостоятельно, в условиях полной анонимности. Ложноположительные результаты практически исключены. Если все делать по инструкции, то в течение 20 минут можно узнать свой ВИЧ статус.
Я купила такой набор и проверила на себе, насколько удобно его использовать.
Из недостатков этого теста хочется отметить следующее.
Нет отдельного контейнера или емкости для биологически опасных отходов, непонятно, как и куда это выбросить. Я сложила все предметы, загрязненные кровью, в отдельный пакет, и утилизировала с бытовыми отходами, что, вообще говоря, не очень хорошо.



Когда тестироваться?
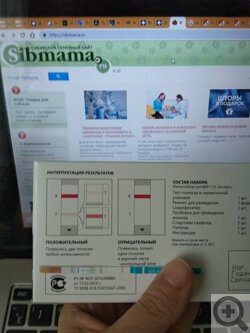
Важно помнить, что антитела к вирусу иммунодефицита появляются в крови самое раннее спустя две недели после заражения, но достоверно статус оцениваю спустя три месяца после контакта с инфицированными жидкостями, хотя в редких случаях появление антител задерживается до полугода.
Вирус переносят кровь, компоненты крови, сперма, влагалищный секрет и грудное молоко, попавшие на открытую рану или поврежденные слизистые оболочки.
Не содержат вирус слезы, слюна, моча и кал.
Если у вас случился курортный роман, то сейчас самое время проверить свой ВИЧ-статус! Вообще же рекомендую пользоваться тестом, если:
был любой сомнительный сексуальный контакт;
вы не использовали барьерную контрацепцию при любом виде контакта (анальный секс –самый высокий риск инфицирования, при оральном сексе - риск минимальный, но тоже есть);
у вас есть причины сомневаться в верности вашего постоянного партнера.
Для полной уверенности тестироваться придется дважды: через три месяца от момента возможного инфицирования и через полгода.
Обязательно нужно протестироваться, если вы подозреваете у себя симптомы ВИЧ инфекции. Вопрос это, вообще говоря, не простой, поскольку они крайне неспецифичны и их можно спутать с любым инфекционным заболеванием: слабость, субфебрильная (до 37.5 С) или фебрильная (38 С и выше) температура, лихорадка, различного вида сыпи, безболезненное увеличение всех групп лимфоузлов, диарея…
” Из ВИЧ-ассоциированных заболеваний отдельно стоит отметить генерализованный кандидоз (молочницу) полости рта и желудочно-кишечного тракта у взрослых, ветрянку и другие детские инфекции у ранее привитых взрослых, генерализованный герпес, опоясывающий лишай, контагиозный моллюск, гнойничковые заболевания кожи и слизистых оболочек вызванные условно-патогенной микрофлорой.
Если вдруг вы или ваши близкие начинают:
болеть детскими болезнями во взрослом возрасте;
обильно покрываются какой-то сыпью;
вдруг открывается неукротимый понос без видимых причин длительностью более 5-7 дней, не поддающийся обычной терапии,
это повод, в том числе, проверить иммунный статус.

АУТОИММУННЫЙ ГЕПАТИТ ПРИ БЕРЕМЕННОСТИ
Аутоиммунный гепатит характеризуется как тяжёлое хроническое заболевание печени, сопровождающееся обширным воспалительным процессом. Поражение органа происходит под воздействием собственной иммунной системы организма. Встречается такой диагноз чаще у женской половины населения. На данный момент заболеваемость аутоиммунным гепатитом стремительно растёт.
Специалисты не могут назвать точную причину развития аутоиммунного гепатита в период беременности. Но врачи предполагают, что развитие аутоиммунного гепатита в период беременности может возникнуть благодаря некоторым факторам:
1. Возбудителями заболевания могут быть вирусы кори, герпеса, гепатитов А, В, С, а также вирус Эпштейн-Барра:
2. Приём лекарственного препарата на основе интерферона.
На фоне этих возбудителей происходит сбой в работе иммунной системы, и собственные клетки печени воспринимаются, как чужие. Одновременно с возникновением аутоиммунного гепатита у беременных может наблюдаться язвенный колит, заболевания суставов и нарушение работы щитовидной железы.
Симптомы
Определить наличие заболевания в организме будущей мамы сложно на первых стадиях. Первое время недуг носит острую форму, симптомы начинаются резко и быстро прекращаются:
Признаки хронической формы аутоиммунного гепатита при беременности развиваются медленно;
Часто определить наличие заболевания у будущей мамы на начальной стадии сложно. Чаще всего диагностировать недуг можно на поздней стадии, когда аутоиммунный гепатит ПЕРЕРАСТАЕТ В ХРОНИЧЕСКУЮ ФОРМУ.
Доктор учитывает предшествующие заболевания и принимаемые ранее лекарственные препараты;

ПРИЧИНЫ возникновения антифосфолипидного синдрома
Антифосфолипидный синдром является сравнительно недавно открытым заболеванием, причины которого еще находятся на стадии изучения. Он может быть первичным, то есть не связанным с другими болезнями, и вторичным. Первый вариант антифосфолипидного синдрома возникает, как правило, у лиц с наследственной предрасположенностью. При этом характерно наличие заболевания у других членов семьи больного, часто в скрыто протекающей форме. Вторичный вариант антифосфолипидного синдрома ассоциирован с другими патологическими состояниями:
* ревматическими заболеваниями (первоначально была выявлена связь антифосфолипидного синдрома с системной красной волчанкой, впоследствии также с ревматоидным артритом, системной склеродермией и синдромом Шегрена)
* острыми и хроническими инфекциями (инфекционный мононуклеоз, ВИЧ-инфекция и паразитарные инвазии)
* злокачественными новообразованиями и лимфопролиферативными синдромами (антифосфолипидный синдром может служить их первым проявлением)
* некоторыми формами акушерско-гинекологической патологии и т.д.
* АФЛС также может возникать при длительном приеме ряда лекарственных средств, в частности, оральных контрацептивов, хинидина и психотропных препаратов.
В основе антифосфолипидного синдрома лежит нарушение иммунной системы и продукция патологических белков – аутоантител, связывающихся с собственными фосфолипидами организма. Это приводит к нарушению баланса между свертывающей и противосвертывающей системами крови. В результате антифосфолипидного синдрома возникает повышенная свертываемость крови, что и сопровождается развитием разнообразных тромбозов.

ГЕСТОЗ — ПРИЧИНА ПОЛОЖИТЕЛЬНОГО ТЕСТА НА ВИЧ
Это клиническое проявление неспособности адаптационных механизмов материнского организма адекватно обеспечивать потребности развивающегося плода.
Среди причин поздних гестозов, особенно тяжелых форм, ведущее место принадлежит экстрагенитальной патологии, аутоиммунным нарушениям, эндокринным заболеваниям, психологической дезадаптации женщины и другим.
ИММУНОЛОГИЧЕСКИЕ ТЕОРИИ гестозов получили свое развитие с решением вопросов тканевой совместимости. В развитии гестозов придают значение различным изоантигенам гистосовместимости – HLA-D17, HLA-D7, HLB-Да4 и т.д. Предполагается, что для развития гестоза необходимо сочетание HLA-гомозиготности и дефекта в рецессивном гене иммунологического ответа. Возможно, что в этих условиях менее устойчивы механизмы, обеспечивающие толерантность материнского организма во время беременности. Наряду с нарушением иммунологических взаимоотношений матери и плода, появились исследования, которые указывают на возможность аутосомно-рецессивного пути наследования и роли генов плода в развитии гестозов.
РАЗВИТИЕ HELLP-СИНДРОМА должно расцениваться как запущенный случай, очень запоздалая диагностика, что можно объяснить лишь плохим, некачественным наблюдением за беременной. Даже при своевременной диагностике HELLP-синдрома и материнская, и перинатальная смертности остаются высокими.
Доказана роль АНТИФОСФОЛИПИДНОГО СИНДРОМА в активации прокоагулянтной и фибринолитической систем и формировании ТРОМБОГЕМОРРАГИЧЕСКОГО СИНДРОМАс последующим развертыванием всего звена патологического ответа на гиповолемию.
Во многих исследованиях особое значение придается ИММУНОЛОГИЧЕСКИМ ИЗМЕНЕНИЯМ ВО ВРЕМЯ БРЕМЕННОСТИ. В настоящее время патогенез гестоза, как иммунокомпетентного процесса, представляется следующим образом. Хронический психогенный стресс, нарушение гормонального статуса или какой-либо другой фактор, дисрегулирующий систему гипоталамус матери-плацента, приводят к недостаточной выработке антител. Это, в свою очередь, способствует нарушению нейтрализации постоянно поступающих в циркулирующую кровь матери плацентарных АНТИГЕНОВ, т.е. образованию НЕПОЛНОЦЕННЫХ ЦИРКУЛИРУЮЩИХ ИММУННЫХ КОМПЛЕКСОВ (ЦИК), которые НЕ МОГУТ БЫТЬ АДЕКВАТНО ВЫВЕДЕНЫ ИЗ ОРГАНИЗМА, к тому же иммунные комплексы (ИК) с антигенами плаценты имеют повышенное сродство с тканями клубочкового аппарата почек.
После выхода известного фильма Дудя большинство ВИЧ-сервисных НКО захлестнула волна желающих провериться. В том числе и СПИД.ЦЕНТР — поток клиентов увеличился почти втрое, а на тестирование пришли люди, раньше никогда не посещавшие открытого пространства фонда на Artplay.
Ввиду большого интереса публики, в том числе и клиентов, дошедших до нашего лофта на Нижней Сыромятнической, сегодня мы рассказываем, как устроены эти и другие тесты на ВИЧ. Почему на ручке тестера появляются полоски, насколько такое тестирование достоверно и надежно, а главное — какие альтернативы ему существуют.
Все, что вы хотели узнать о технологии тестирования на ВИЧ-инфекцию, — в одном материале.
Все анализы на ВИЧ предназначены для того, чтобы либо разыскать части вируса, либо зафиксировать реакцию организма на его присутствие. Поэтому, чтобы понять, как работают тесты на ВИЧ, нужно примерно представлять, как устроен вирус и как он себя ведет, оказавшись в клетке.
Вирус ВИЧ — член семейства ретровирусов (Retroviridae). Представители этого семейства выглядят как крохотные круглые частицы, у которых есть оболочка, усеянная особыми белками. При помощи этих белков вирус распознает клетку-жертву и прикрепляется к ней.
Тестов на ВИЧ очень много, но их можно разделить на несколько больших типов. Те экспресс-тесты, которыми пользуются большинство ВИЧ-сервисных НКО, устроены по принципу иммуноферментного анализа, или ИФА.
Их задача — определить антитела к ВИЧ, которые организм вырабатывает в ответ на проникновение в него вируса.
Как это работает? Когда вирус ВИЧ попадает в организм, иммунная система человека не сидит без дела. Она начинает продуцировать антитела — иммунные белки, которые помогают организму бороться с инфекцией. Эти белки можно обнаружить во многих биологических жидкостях.
Способов обнаружения таких антител существует много. Но наиболее популярным считается именно иммуноферментный анализ (ИФА). За рубежом этот тест называется enzyme-linked immunosorbent assay, сокращенно — ELISA.
В экспресс-тестах, которые используются фондом СПИД.ЦЕНТР и многими другими нашими коллегами для бесплатного и анонимного тестирования, антитела тонкой линией нанесены на специальную поверхность, спрятанную под пластмассовым корпусом тестера.
Сначала клиент промокает десневую жидкость лопаточкой, установленной на конце тестера. А как только жидкость собрана, лаборант опускает лопаточку в реагент, который в течение 15 минут поднимается по тестеру, достигая в итоге полоски с антигенами.
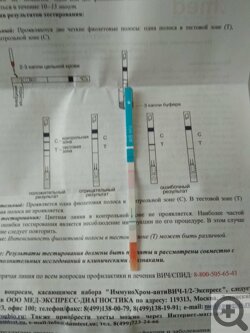
Если антитела в десневой жидкости, смешанной с реагентом, были — полоска краснеет.
Как правило, на ручке тестера имеется и вторая полоса — контрольная, она окрашивается в красный всегда. Так что, как правило, отрицательный результат (вируса в организме нет) маркируется одной полоской на рукоятке тестера, а положительный (вирус в организме есть) — двумя.
Две полоски на тестере — это верный признак того, что человек некоторое время назад получил ВИЧ-инфекцию. А стало быть, клиенту срочно нужно обратиться к врачу за терапией — в областной или городской центр СПИД. Там ему будут назначены подтверждающие анализы и прописана антиретровирусная терапия.
Точно такой же тест (ИФА), только лабораторный, можно сделать и во многих коммерческих клиниках — но за деньги. Технология его в целом выглядит так же, а точность отличается незначительно.
Какие бывают тесты ИФА?
● Лабораторный ИФА-тест — анализ на ВИЧ по форме 50. В нашей стране его применяют в качестве стандартной процедуры лабораторной диагностики ВИЧ-инфекции. Материал для анализа — кровь из вены, которую нужно сдавать в лаборатории. Результаты приходят через 1—5 дней.
Что важно знать об ИФА-тестах?
Подтверждающие тесты: вестерн-блоттинг (WB)
Цель этого теста — подтвердить результаты первичного анализа.
Чтобы провести анализ, у человека берут кровь и добывают из нее сыворотку. Это все та же кровь, только без эритроцитов, иммунных клеток и всего остального, что может образовывать сгустки крови. Потом эту сыворотку наносят на полоску из нитроцеллюлозы, на которой в строгом порядке размещены различные антигены ВИЧ — белки из оболочки и нуклеокапсида вируса. Если в сыворотке крови уже успели появиться антитела, они свяжутся с антигенами, размещенными на полоске.
Какие бывают тесты этого типа? Разные. Некоторые позволяют подтвердить наличие вируса ВИЧ-1, некоторые — ВИЧ-2, а некоторые — обоих вариантов вируса сразу.
Пример: российская тест-система ИФА-Лайн-Блот-ВИЧ-1,2. Эта тест-система участвует в тендерах — закупках в государственные лаборатории, которые действуют при СПИД-центрах.
Что важно знать о вестерн-блоте?
В России вестерн-блоттинг считается золотым стандартом подтверждения ВИЧ-инфекции. Проблема заключается в следующем.
1. Вестерн-блоттинг все равно иногда дает неопределенный результат. В этой ситуации тест придется пересдать, причем только через три недели.
2. Вестерн-блоттинг дорогой и долгий. Тест требует сложного оборудования, кропотливой работы и квалифицированного персонала. А чтобы разобраться с результатами, нужна помощь эксперта.
В чем проблема с российскими анализами на ВИЧ?
В нашей стране для подтверждения ВИЧ-статуса используют лабораторный ИФА-тест и вестерн-блоттинг — это стандартная процедура. Однако Всемирная организация здравоохранения (ВОЗ) отмечает: в странах, где действует эта схема, на определение ВИЧ-статуса тратится очень много времени и средств. Причем ожидание результата настолько изматывает, что некоторые пациенты даже жалеют о решении узнать свой ВИЧ-статус.
Эксперты ВОЗ советуют отказаться от лабораторных ИФА-тестов и вестерн-блоттинга в пользу комбинированных экспресс-тестов, которые дают быстрый и более надежный результат. И это действительно работает.

Комбинированные тесты
Цель комбинированных тестов, как и вестерн-блоттинга, — определить ВИЧ-статус человека.
● Пример лабораторного комбинированного теста — HIV Ag/Ab Combo, который делают в частных лабораториях за деньги.
Что важно знать об этом тесте? Этот анализ относится к четвертому поколению. На сегодняшний день во всем мире именно он считается оптимальным способом выявления инфекции, потому что недорог и позволяет относительно рано узнать ВИЧ-статус клиента.
Если речь идет об определении ВИЧ-статуса, то в Европе и США чаще всего прибегают именно к комбинированным тестам. Если тест дает положительный результат, нет необходимости проводить подтверждающий анализ, его просто через некоторое время сдают повторно — и это считается достаточно надежным.
Дело в том, что антиген — вирусный белок р24 — появляется в крови уже в первую неделю после заражения, то есть задолго до того, как вырабатываются антитела. Поскольку комбинированный тест определяет антиген, шанс узнать свой статус есть уже через 21—28 дней после предполагаемого инфицирования.

После того как начинают вырабатываться антитела, вирусный белок р24 из крови пропадает. Иногда это происходит уже на вторую неделю, но у 90—95 % инфицированных людей антитела появляются в крови в первые три месяца после заражения.
Предсказать, когда именно появятся антитела, невозможно, ведь организм каждого человека по-своему реагирует на вирус ВИЧ. Но даже если антиген р24 из крови успеет исчезнуть, комбинированный тест найдет если не р24, то как минимум антитела, и все равно даст верный ответ.
ПЦР: самый сложный анализ
Тесты, позволяющие определить непосредственно генетический материал вируса ВИЧ, называются полимеразной цепной реакцией с обратной транскрипцией (ПЦР-ОТ).
Методов полимеразной цепной реакции (ПЦР), при помощи которой можно определять вирус ВИЧ, существует много. Но понять, что именно происходит в пробирке, проще всего на примере ПЦР с обратной транскрипцией (ПЦР-ОТ).

Реакцию ПЦР-ОТ можно провести в режиме реального времени. Это помогает достаточно точно понять, сколько вирусных частиц находится в организме. Обычно для этого в реакционную смесь добавляют кусочек ДНК, помеченный химическим веществом, которое начинает светиться, когда кусок ДНК встраивается в молекулу. Так как этот кусочек ДНК подходит только к одному участку вирусной ДНК, можно подсчитать количество вспышек и понять, сколько же вирусной РНК первоначально было в образце.
Видео: как работает ПЦР-тест
Но тест этот очень дорогой и сложный. Впрочем, это не единственная причина, по которой его не используют для определения ВИЧ-статуса для всех, хотя и это можно сделать в частной лаборатории за деньги. Дело в том, что тест подходит для определения только одного типа вируса — ВИЧ-1. ВИЧ-2 он не находит. Поэтому анализы ПЦР на ВИЧ обычно используют только для контроля лечения человека, который уже знает свой ВИЧ-статус.
ВИЧ и СПИД – жизнь и диагноз
Примерно половина всех вопросов, которые возникают на тему ВИЧ, связаны с тестами на ВИЧ и их достоверностью. Сейчас повсеместно в качестве первичного (скринингового) теста на ВИЧ используется тест ИФА (иммуноферментный анализ). Его особенность в том, что он определяет не наличие самого вируса в организме, а наличие антител к нему (что, однако, является полным доказательством того что и сам вирус присутствует, даже если сам вирус из-за низкой вирусной нагрузки не определяется методом ПЦР). Но основная проблема в том, что антитела к ВИЧ появляются не сразу после инфицирования, а с некоторой задержкой. Поэтому возможна ситуация когда инфицирование уже произошло (и возможна передача ВИЧ другим сексуальным партнерам), а тест на ВИЧ еще ничего не показывает. Этот период называется периодом сероконверсии, серонегативным окном или просто – периодом окна. И естественно, что основной вопрос на эту тему – сколько же длиться этот период окна или, другими словами, через какой срок после возможного риска инфицирования, негативный результат теста ИФА можно считать полностью достоверным.
И ответ на этот вопрос действительно очень важен для тех, у кого был риск инфицирования, потому что именно от этого срока зависит, сколько им придется томиться в волнительном ожидании до того момента, когда можно будет сделать тест.
Надо понимать, что если инфицирование произошло, то тест ИФА покажет его, скорее всего, намного раньше срока серонегативного окна, но если инфицирования нет, то полностью уверенным в этом можно быть только в результате негативного теста после окончания периода окна.
В настоящее время почти везде распространены тесты ИФА 4-го поколения, или так называемые комбо-тесты. В них кроме наличия непосредственно самих антител определяется еще наличие специфичного антигена p24, который, в случае инфицирования, появляется на несколько недель раньше антител. Это позволяет утверждать что, что период серонегативного окна для современных ИФА тестов не превышает 3-х месяцев . Другими словами отрицательный тест, сделанный через 3 месяца после риска инфицирования, будет полностью достоверным. Хотя, по существующей статистике в течении первых 22 дней после заражения ИФА уже положителен в 50% всех случаев, а в течении первых 6 недель после заражения ИФА положителен уже в 95%. (Источник Current Medical Diagnosis and Treatment 2008, page 1162).
Поэтому оптимальная схема сдачи теста на ВИЧ такова: через 6 недель после риска (достоверность отрицательного теста 95%) и еще раз, для гарантии, через 3 месяца после риска (достоверность практически 100%).
Есть информация о том, что после периода острой стадии ВИЧ антиген p24 может исчезнуть. Но нужно понимать, что если это происходит, то к этому моменту уже выработаны антитела к ВИЧ и поэтому тест ИФА в любом случае будет положительным и достоверным.
Почему же в Сети, на телефонах доверия и других источниках до сих пор так часто фигурирует срок в 6 месяцев? Одна из причин – просто устаревшие данные, которые касались тестов ИФА более ранних поколений. Еще дело, возможно, в том, что, насколько я знаю, срок в 6 месяцев до сих пор присутствует в официальных рекомендациях для врачей. И поэтому при официальной консультации, чаще всего для перестраховки и для формального соблюдения этих рекомендаций, говорят о 6-месячном периоде окна, заставляя людей ждать и мучаться пол года, вместо 3-х месяцев.
Увеличение периода сероконверсии возможно лишь в некоторых исключительных и поэтому очень редких случаях: если человек принимает постконтактную профилактику от ВИЧ либо иммуноподавляющие препараты – иммунодепрессанты (никакие другие препараты повлиять на период сероконверсии не могут), либо в случае тяжелых заболеваний иммунной системы (никакие другие заболевания также не влияют на размер окна). Но, в последнем случае, не знать о своем заболевании просто невозможно, т.к. без серьезных последствий оно протекать не может. Информация о том, что на период окна может влиять прием наркотиков, - не соответствует действительности.

Каждая будущая мамочка в течение 9 месяцев сдает массу самых разных анализов, и анализ на ВИЧ–инфекцию в том числе. Настоящий шок для женщины, получить положительный ВИЧ – результат во время беременности. Попробуем разобраться, почему у беременных может быть положительный ВИЧ результат при отсутствии ВИЧ – инфекции, и что делать, если анализ дал ложные результаты на ВИЧ при беременности.
· Злая шутка, или сомнительный анализ на ВИЧ при беременности
Когда в женской консультации врач сообщает беременной женщине о том, что у нее положительный анализ на ВИЧ-тест – самое то, впасть в истерику. Умом будущая мама понимает, что не может такого быть, но паника неумолимо застилает глаза. А тут еще и врач, в лучшем случае, с сочувствием, а в худшем – с подозрением смотрит на несчастную женщину, выписывая ей направление в СПИД-центр. В голове будущей мамочки роятся мысли о том, что ее жизнь кончена, то и дело, натыкаясь на возмущение по поводу непонятно откуда взявшейся напасти? Вроде не проститутка, не наркоманка, нормальная порядочная женщина,… что будет с малышом, что будет с ней, и как вообще сказать о таком мужу? Хорошо еще, когда будущий папа вполне адекватный, разумный человек, но даже его реакцию предсказать сложно….
Многое в этой ситуации зависит напрямую от деликатности врача и осведомленности женщины. Во-первых, даже действительно положительный анализ ВИЧ во время беременности совершенно не означает, что он есть в крови на самом деле. Любой единичный анализ на ВИЧ, положительный он или отрицательный – сомнительный. Для получения достоверных данных тест на ВИЧ необходимо сдавать несколько раз. И уж конечно, если получен положительный ВИЧ результат во время беременности, нужно сдать анализы дополнительно (если диагноз не подтвердится, то это ложноположительный результат на ВИЧ). А, во-вторых, ложноположительный результат на ВИЧ у беременных бывает довольно часто, в силу вполне объяснимых с медицинской точки зрения причин.
· Почему бывает ложноположительный тест на ВИЧ при беременности
Оказывается, ложные результаты ВИЧ при беременности – это вполне адекватная реакция теста на некоторые процессы, которые могут протекать в организме здоровой беременной женщины. А если конкретнее, то женский организм может вырабатывать в некоторых случаях антитела к развивающемуся плоду. Малыш, который развивается в материнской утробе, – это слияние двух генетических материалов, женщины и мужчины, и иногда женский организм может воспринимать эту вновь образовавшуюся и растущую в нем ДНК, как чужеродную. И тогда защитный механизм организма начинает вырабатывать антитела, что влияет на положительный анализ на ВИЧ при беременности.
Нередко ложноположительный результат на ВИЧ при беременности получается у женщин, которые имеют в анамнезе какие-то хронические заболевания.
Как уже говорилось, любой тест на ВИЧ, сделанный однократно, вне зависимости о того беременны вы или нет, сомнительный. Именно поэтому анализ на ВИЧ нужно делать несколько раз, особенно при беременности. В любом случае, ложноположительный тест на ВИЧ при беременности, это лучше, чем отрицательный результат, при наличии инфекции. Но не будем о грустном.

· Последствия ложноположительного результата
Безусловно, врачам известно о том, что результат на ВИЧ у беременных женщин часто бывает ложноположительный, но, несмотря на это, они обязаны действовать, согласно рекомендациям Минздрава. На практике, это означает, что беременной нужно повторно сдать анализ.
Вместе с тем, специалисты местного СПИД-центра вряд ли станут разбираться ложноположительный результат на ВИЧ у вас или истинный. Сразу будет выписана медкарта, в которой будет указано, что вас ставят на учет в центр борьбы и профилактики со СПИДом. Спешим успокоить, что все ваши страдания ограничатся обычной сдачей крови на анализ, поэтому не следует реагировать на серьезность выражения лица дамы в регистратуре, смотрящей на вас, как на какую-то прокаженную.
Ничего не поделать, такие мелкие неприятности вполне возможны, если в первой половине вашей беременности пришел ложноположительный результат на ВИЧ-тест. Куда большие проблемы могут возникнуть, если такой диагноз женщине поставят непосредственно перед родами.

· Что делать женщине, если получен ложноположительный результат на ВИЧ
Первое и самое главное, что необходимо сделать молодой маме, при сообщении о ее, якобы положительном тесте на ВИЧ при беременности – выдохнуть, и гнать от себя панику! Интернет переполнен страшными историями о женщинах, которые делают аборт или спрыгивают с крыши 9-этажного дома, получив сомнительный анализ на ВИЧ при беременности.
Само собой, всем не объяснишь, что такой тест может дать ложноположительный результат, сами медики говорят о 50%-ой точности такого анализа, а ведут себя подчас, мягко говоря, некорректно. Поэтому молодой маме следует проявить стойкость. Нужно постараться максимально спокойно, насколько это вообще возможно в данной ситуации, пережить следующую неделю, чтобы дождаться повторного результата. Время пройдет, сомнения рассеются, а переживания могут отразиться на вашей крохе. Поэтому, главная ваша задача – сохранять спокойствие, беречь своего малыша!
Яна Лагидна, специально для MyMom.ru
И еще немного о том, что влияет на положительный анализ на ВИЧ при беременности:
Читайте также:


