Вич во время овуляции

Всего лишь два десятка лет назад желание ВИЧ-инфицированной женщины иметь ребенка считалось, если не противозаконным, но постыдным и безнравственным.
Специалисты были уверены, что ВИЧ-инфекция и беременность – понятия совершенно несовместимые. А возможность передачи инфекции от матери к малышу пугала и самих ВИЧ-инфицированных женщин. Помимо этого, роды могли представлять огромную опасность и для матери. Однако за последние годы появились совершенно новые средства для борьбы с ВИЧ, и в наши дни женщина с подобным диагнозом вполне способна зачать, выносить и родить на свет абсолютно полноценного ребенка.
Как распознать ВИЧ при беременности?
Инкубационный период этого заболевания может длиться от двух недель до нескольких месяцев, в зависимости от состояния иммунитета. Первые признаки ВИЧ могут быть довольно размытыми и чаще всего женщины на ранней стадии их просто игнорируют. Большинство женщин узнает о диагнозе лишь в острой ее фазе, которая характеризуется:
- сильным повышением температуры;
- появлением болей в мышцах;
- неприятными ощущениями в суставах и во всем теле;
- различными видами нарушения работы желудка;
- высыпаниями на коже, теле и конечностях;
- изменениями в размерах лимфаузлов.
Очень часто, беременная ВИЧ-положительная женщина ощущает слабость, головную боль, озноб, быструю утомляемость. Все эти симптомы также присущи и абсолютно здоровым беременным женщинам. Острая стадия постепенно перетекает в латентную, когда болезнь себя практически никак не проявляет. В отсутствии должного лечения иммунитет женщины стремительно падает, и ее организм становится особенно подвержен различным вирусам, грибкам и инфекциям.
Важно! Шанс выносить и родить полноценного ребенка существует у женщин, болезнь у которых находится на первой или второй стадии развития. При этом обязательным условием является непрерывное лечение заболевания.
Диагностика недуга

Если своевременно определить наличие ВИЧ-инфекции у будущей мамы, это даст ей все шансы успешно зачать, выносить и родить здорового ребенка. Именно поэтому, так важно пройти полное обследование на этапе планирования беременности. ВИЧ-инфекция может быть обнаружена следующими методами:
- Полимеразная цепная реакция – для этого необходимо произвести забор крови, а также исследовать сперму и биологические жидкости обоих партнеров. Таким образом, можно установить наличие и разновидность ВИЧ-инфекции, если таковая имеется, а также ее концентрацию. Этот способ позволяет диагностировать болезнь уже через две недели после момента заражения.
- Иммуноферментный скрининг – самый часто используемый и эффективный метод определения ВИЧ. Для этого партнеры сдают венозную кровь на предмет наличия специфичных антител к ВИЧ. Если подобное тестирование дважды дает положительный результат, то наличие инфекции опровергается или подтверждается специальным дополнительным тестом (иммуноблот-тест).
Важно! Диагностику ВИЧ рекомендуется проводить в первом триместре беременности. Однако, риск передачи болезни сохраняется на всем протяжении беременности, поэтому следует обследоваться и на более поздних сроках, а также после рождения ребенка.
Наличие ВИЧ-инфекции может негативно сказываться на течении беременности. В некоторых случаях у беременных с ВИЧ-положительным статусом могут развиваться:
- туберкулез, пневмония, различные болезни мочеполовой системы;
- хламидиоз, герпес, сифилис и другие половые инфекции;
- неправильное внутриутробное развитие плода, в редких случаях – смерть плода;
- отслойка плаценты или нарушение целостности амниотической оболочки;
- частые выкидыши.
У многих ВИЧ-инфицированных случаются преждевременные роды, вследствие чего на свет появляются дети с недобором веса. Помимо этого, в процессе планирования, существует большая вероятность имплантации эмбриона вне полости матки – речь идет о внематочной беременности.

Беременность у ВИЧ-инфицированной женщины должна быть тщательно спланирована. Однако, случается и так, что будущая мама узнает о своем диагнозе уже будучи в положении. В этом случае, ей предстоит пройти курс лечения специальными препаратами, направленными на борьбу с вирусом, регулярно следить на уровнем антител в организме, а также мониторить процесс развития и состояние будущего ребенка.
Безусловно, само сочетание беременности и ВИЧ крайне опасно как для будущего ребенка, так и для матери, однако если женщина готова строго соблюдать все предписания докторов и имеет представление об имеющихся рисках, у нее есть все шансы стать счастливой матерью.
Существует три основных пути, которыми ВИЧ может передаваться от матери к ребенку:
- Через кровь – в период вынашивания плод и будущая мама имеют общую кровеносную систему, таким образом, существует вероятность передачи инфекции во время пребывания в утробе.
- В процессе родов – при достижении максимально допустимых значений инфекции присутствует шанс передачи ВИЧ во время родов через околоплодную жидкость. В большинстве случаев родоразрешение у ВИЧ-положительных беременных происходит путем кесарева сечения.
- В период грудного вскармливания – малыш может заразиться ВИЧ от матери во время кормления грудью. Риск передачи в этом случае равен примерно 25%, поскольку без специальных мер предосторожности материнское молоко содержит довольно высокую концентрацию инфекции. Чаще всего ВИЧ-инфицированные роженицы отдают предпочтение искусственному вскармливанию.
Многие семьи, больные вирусом иммунодефицита человека, изъявляют желание воспроизвести на свет ребенка, иногда даже не одного. В этом случае нужно учитывать даже самые казалось бы незначительные детали, поскольку вероятность заражения плода существует даже во время процесса зачатия. Само собой, половые клетки родителей не могут являться источником заражения, но инфекция присутствует в жидкостях обоих партнеров.
Существует несколько способов относительно безопасного зачатия для таких пар. В случаях, когда носителем вируса является только женщина, ей может быть проведено искусственное оплодотворение, а именно, речь идет об искусственной инсеминации. В семьях, где заражен супруг, можно прибегнуть к одному из следующих вариантов оплодотворения:
- Половой акт во время овуляции – метод применяется довольно редко, поскольку риск заражения женщины остается довольно высоким.
- ЭКО – в этом случае слияние сперматозоида и яйцеклетки происходит в лабораторных условиях, после чего развивающийся эмбрион подсаживается в полость матки женщины.
- Семенная жидкость партнера подвергается специальному очищению, и вводится во влагалище партнерши в период овуляции. Тем самым, угроза передачи вируса женщине и будущему ребенку существенно снижается.
Важно! Наиболее безопасным методом зачатия для ВИЧ-инфицированных женщин является метод искусственного зачатия с участием здорового донорского материала. Однако, далеко все семейные пары готовы пойти на этот шаг.
В процессе вынашивания, родов и в период кормления вероятность инфицирования ребенка довольно высока (порядка 25%) при несоблюдении надлежащих мер предосторожности. Современные методики способны снижать эту вероятность примерно до 2-3%, а это весьма существенный сдвиг. Что же нужно для этого делать?
- Прежде всего, не пренебрегать приемом препаратов от ВИЧ. Как правило, женщина с этим страшным диагнозом должна на протяжении всего периода беременности и после родов принимать средства, которые содержат определенное вещество, направленное на борьбу с ВИЧ. Таким образом, шанс передачи заболевания существенно снижается.
- Роды при помощи кесарева сечения. В этом случае удается существенно минимизировать контакт ребенка с жидкостями матери. Естественные роды у ВИЧ-инфицированных разрешены, но лишь в отдельных случаях.
- Искусственное вскармливание. От кормления малыша грудью ВИЧ-инфицированной женщине скорее всего придется отказаться. На сегодняшний день на полках детских магазинов представлен довольно широкий ассортимент питания для новорожденных, которое практически не отличается по свойствам от натурального грудного молока.
По статистике, беременность в большинстве случаев не способна негативно сказаться на состоянии ВИЧ-инфицированной будущей мамы. Однако, от некоторых препаратов против ВИЧ-инфекции, во время беременности приходится отказываться, поскольку они крайне вредны для развития плода. Помимо этого, как и любая здоровая женщина, женщина с ВИЧ-инфекцией должна уделять особое внимание своему образу жизни на всем протяжении беременности, а именно:
- полностью отказаться от вредных привычек – курения и алкоголя;
- не принимать наркотики;
- пересмотреть свой рацион питания, сделав его максимально сбалансированным;
- строго соблюдать правила приема средств, направленных на борьбу с ВИЧ.
Важно! Существуют препараты, которые могут вызвать развитие врожденных аномалий у плода, именно поэтому их прием необходимо предварительно обсудить с лечащим врачом!
В отделении репродуктологии Лазарева Александра Павловича с уважением и пониманием относятся к желанию ВИЧ-положительных женщин иметь собственных детей. И к счастью даже такой страшный диагноз не способен поставить крест на возможности подарить новую жизнь. Однако, каждая женщина с ВИЧ обязана осознавать, что ей и ее супругу придется пройти непростой долгий путь и приложить массу усилий, чтобы их ребенок появился на свет здоровым.
Современная медицина способна снизить вероятность передачи ВИЧ-инфекции от матери к ребенку до 2%. Отныне, ВИЧ – это вовсе не приговор, и в наше время это заболевание вовсе не ставит крест на мечте о материнстве. Вы можете подарить себе и своему супругу совершенно здорового крепкого малыша, который дарует Вам много счастья и отодвинет на второй план негативные мысли о своем недуге.
Истории двух семей

Интервью: Ольга Страховская
Отсутствие доступной информации о профилактике и сексуального образования привели к тому, что в стране диагностирована эпидемия ВИЧ, а сам диагноз продолжает вызывать ужас и звучит для многих как приговор. Паника (в отличие от здравых мер) неуместна: современные методы терапии дают возможность ВИЧ-положительным людям жить полной жизнью — в том числе иметь детей.
Мы расспросили об опыте беременности и рождения ребёнка в дискордантной паре двух героинь, которым повезло с поддержкой и пониманием друзей и близких — но которые встретили дискриминацию там, где совсем не ждали. А конкретные медицинские рекомендации дискордантным парам, решившим завести ребёнка, дала Анна Валентиновна Самарина — доктор медицинских наук, заведующая отделением материнства и детства Санкт-Петербургского центра СПИД, доцент кафедры социально значимых инфекций ПСПбГМУ им. акад. И. П. Павлова.
Наталия

мама пятилетнего сына
О том, что мой будущий муж инфицирован, я узнала практически сразу — в нашу первую ночь, когда дело дошло до секса. У нас не оказалось презервативов, и он сказал, что мы не сможем без них, никак, вообще, потому что он ВИЧ-положительный и обязан мне об этом сказать. Я это приняла как-то очень легко: его откровенность и честность меня успокоили и расположили, даже как-то привлекли.
Страха не было. Он очень подробно рассказал мне свою историю: как узнал обо всём случайно, проходя обследования, и по цепочке выяснилось, что он заразился от своей девушки, а она, в свою очередь, от своего предыдущего партнёра. У них были серьёзные отношения, не какие-то случайные связи, они даже собирались жениться, но отношения сошли на нет по каким-то не связанным с диагнозом причинам. Как бы то ни было, узнав обо всём, они сразу встали на учёт. Это официальная практика: если ты, например, ложишься в государственную больницу на операцию, ты должен сдать анализ на ВИЧ, и если он положительный, тебя автоматически ставят на учёт в инфекционной больнице на Соколиной горе, в СПИД-центре.
Будущим родителям, проживающим в серодискордантной паре, беременность нужно обязательно планировать. Лучше заранее обратиться к своему инфекционисту и акушеру-гинекологу центра СПИД. Согласно современным рекомендациям, ВИЧ-инфицированному партнёру в дискордантной паре показано назначение высокоактивных антиретровирусных препаратов с целью профилактики передачи ВИЧ неинфицированному партнёру половым путём.

Уже там мой муж прошел все исследования на иммунный статус и вирусную нагрузку. Если всё в порядке, то ВИЧ-положительным людям не нужно ничего делать, только вести нормальный здоровый образ жизни и наблюдаться, регулярно сдавать анализы и проверять, не прогрессирует ли вирус. Если иммунитет начинает падать, назначают терапию. Все показатели мужа оказались в пределах нормы, так что он жил и живёт сейчас полной жизнью, в которой с момента постановки диагноза почти ничего не поменялось. Это лишь приучило нас обоих внимательно относиться к своему здоровью и не пренебрегать плановыми обследованиями, правильно питаться, больше заниматься спортом, следить за собой. Единственное ограничение, которое диагноз привнёс в нашу жизнь, — это защищённый секс, всегда, неважно, в каком мы состоянии. В порыве страсти, уставшие, после вечеринки, мы никогда не теряли контроль, а в квартире всегда был запас презервативов.
Естественно, через какое-то время совместной жизни меня накрыла волна переживаний: что ждёт нас в будущем, я бросилась гуглить, мне было страшно за него, страшно за себя и за возможность иметь детей. Собственно, страшнее всего было оттого, что это очень табуированная тема, о которой ты не можешь спокойно рассказать. Поэтому я долго не разговаривала на эти темы со своими близкими, а вот с просто знакомыми, в чьей адекватности была уверена, было проще. Реакция чаще всего была нормальная, но мне повезло с окружением.
То, что люди информированы слабо, это мягко сказано. Поэтому когда мы решили завести ребёнка, то сначала поехали в СПИД-центр, где мне рассказали об официальной статистике: что вероятность заражения при нормальном состоянии организма и однократном половом акте в дни овуляции минимальная. Я даже помню бумажку, которая была приклеена на столе: вероятность вашего заражения 0,01 %. Да, она всё равно есть, да, это немного русская рулетка, особенно если не удастся забеременеть с одного раза. Можно напрячься и сделать ЭКО, чтобы полностью себя обезопасить, но это нагрузка на организм, сопряжённая с гормональной терапией, которой вполне можно избежать.
Беременность я очень чётко планировала, готовилась, как любая женщина: полностью исключила алкоголь, стала заниматься йогой, правильно питаться, пила витамины, микроэлементы. Муж со своей стороны прошёл все проверки в СПИД-центре, где никаких противопоказаний у него тоже не выявили.
Если пара, где инфицирован только мужчина, планирует беременность, то назначение антиретровирусной терапии обязательно. В данном случае для профилактики инфицирования партнёрши можно прибегнуть к методам вспомогательных репродуктивных технологий: инсеминации очищенной спермой партнёра или экстракорпоральному оплодотворению (в случае если у кого-либо из пары имеются проблемы с репродуктивным здоровьем). При неопределяемой вирусной нагрузке в крови ВИЧ-инфицированного партнёра на фоне лечения риски передачи вируса половым путём без использования презерватива значительно ниже, но исключить возможность инфицирования в данном случае нельзя.

Забеременела я сразу, после первой же попытки, и, узнав, что беременна, сразу пошла и сделала анализ на ВИЧ. Меня пугало только то, какую ответственность я несу за своего ребёнка и его будущую жизнь — если я вдруг заражусь и передам ему вирус. Анализ был отрицательным.
Беременным, не инфицированным ВИЧ, проживающим с ВИЧ-инфицированным партнёром, также рекомендуется обратиться к акушеру-гинекологу центра СПИД для получения консультации и, возможно, проведения дополнительного обследования. В некоторых случаях беременной, проживающей в дискордантной паре, может потребоваться назначение профилактики при беременности, в родах, а также профилактический курс потребуется новорождённому.

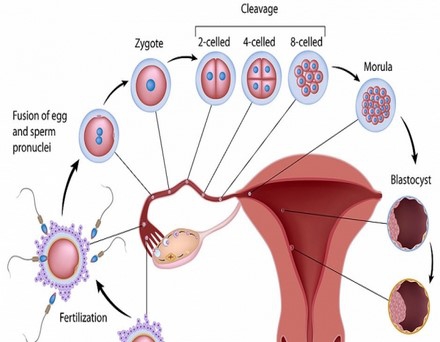
Вопросом о том, что такое овуляция, обычно задаются только планирующие беременность женщины.
Об овуляции просто и понятно
С самого рождения в яичниках девочки, а потом женщины содержится около миллиона яйцеклеток. До периода полового созревания доживают не все яйцеклетки, но те, что созрели, вполне способны выполнить свою главную обязанность – формирование нового человеческого организма.
Но удается выполнить свои функции удается лишь единицам яйцеклеток. С того момента, как у девушки начинается первая менструация, каждый месяц одна из этих яйцеклеток созревает и выходит из яичника.
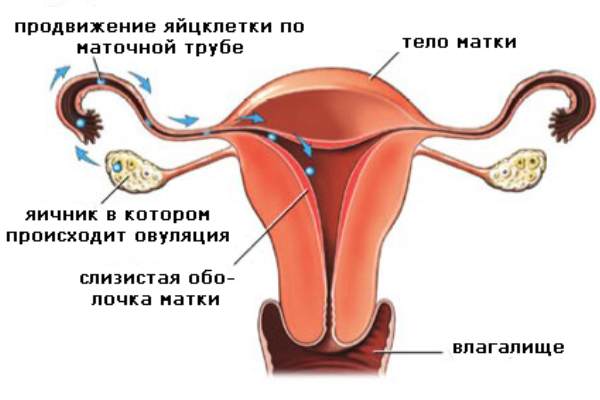
По сути, овуляция — это выход созревшей яйцеклетки из яичника, где-то в середине менструального цикла (в норме за 14 дней до начала менструации). Естественно, во время беременности овуляция не происходит.
В менструальном цикле каждой женщины есть особый день, когда есть наибольшая вероятность забеременеть — это день овуляции.
Овуляция случается 1 раз в месяц, а яйцеклетка живет около 24 часов. Сама овуляция похожа на маленький взрыв, когда в яичнике лопается созревший фолликул и яйцеклетка выходит наружу. Все происходит очень быстро, в течение нескольких минут.
Теперь задача яйцеклетки встретиться со сперматозоидом в течение 24 часов, чтобы произошло зачатие ребенка. Если встреча со сперматозоидом произошла, оплодотворенная клетка проходит по фаллопиевой трубе, и внедряется в матку. В результате этого процесса наступает беременность. Если по-каким то причинам беременность не наступила, то наступает менструация, и яйцеклетка выводится из организма.
В очень редких случаях овуляция может произойти 2 раза в месяц, но примерно в одно и то же время с промежутком между первой и второй не более 2 дней. Именно в этот короткий период времени возможно зачатие. Без овуляции же зачатие невозможно.
Поэтому для успешного планирования беременности нужно хорошо ориентироваться в вопросах овуляции и уметь рассчитать благоприятные для зачатия дни.
Как ловить момент?

Овуляция у каждой женщины происходит примерно в один и тот же день цикла. В какой из них – это уже второй вопрос. Есть простой расчет, от которого нужно отталкиваться.
Яйцеклетка созревает и выходит у каждой женщины примерно за 14 дней (плюс-минус 2 дня) до начала следующей менструации. А в какой это будет по счету день от даты начала последней менструации, зависит от длины цикла конкретной женщины.
Именно здесь кроется вся сложность вычисления овуляции календарным методом. Если у вас цикл 28 дней, овуляция происходит примерно на 14 день цикла. Если у вас цикл 32 дня – на 18 день цикла, и так далее.
Исходя из этих знаний, можно рассчитать дату овуляции с помощью онлайн калькулятора овуляции и зачатия. Но, если же у женщины нерегулярный цикл, то длина его каждый раз меняется, например, от 30 до 40 дней, и вычислить овуляцию таким способом практически невозможно. Потому и придумали тесты на овуляцию, метод базальной температуры, которые помогают в реализации нашего материнского предназначения. Но об этом позже.
Есть такие термины, как ранняя и поздняя овуляция.
В случае, если яйцеклетка выходит, например, на 12-й день вместо 14-го дня менструального цикла, то данная овуляция является ранней. Следовательно, поздняя овуляция — это когда яйцеклетка выходит позже середины цикла. Для подобных явлений существуют несколько причин:
- Нерегулярные месячные
- Гормональный сбой
- Послеродовой период
- Регулярные стрессы
- Перенесенный аборт
- Гинекологические заболевания
- Предклимактерический период у женщин, перешагнувших 40-летний возраст.
Как происходит овуляция
Буквально недавно учеными впервые был запечатлен момент овуляции на видео при проведении операции для ЭКО. Ранее это была тайна, покрытая мраком, и о происходящем в женском организме можно было только догадываться.
Процесс длится всего около 15 минут. На стенке фолликула образуется отверстие, напоминающее ранку, из которого выходит маленькая клетка. Это для нашего глаза она маленькая и незаметная, а на самом деле это самая большая по размеру клетка в человеческом организме.
Некоторые женщины способны почувствовать овуляцию. Они отмечают у себя некоторую тупую или колющую нарастающую боль, которая едва ощутима, если не обращать на нее внимание. Затем происходит достаточно внезапное прекращение боли – это значит, что овуляция произошла.
Яйцеклетка, выйдя из яичника, подхватывается ворсинками маточной трубы, и они направляют ее в сторону матки и навстречу сперматозоидам. Яйцеклетка ждет встречи с ними всего 24 часа, и если ни один сперматозоид так до нее и не добрался, погибает.
Если же в эти 24 часа произошло слияние сперматозоида с яйцеклеткой, можно сказать, что произошло зачатие. Как видите, момент овуляции и зачатия несколько отличаются во времени.
Признаки овуляции
Как уже было сказано, некоторые женщины чувствуют болезненность в яичнике в момент овуляции. Трудно сказать, вызвана ли эта боль лопавшимся фолликулом или просто напряжением в области яичника. Как утверждают врачи, овуляцию нельзя почувствовать, так как фолликул не содержит нервных окончаний.
Но определенно точно можно утверждать, что процессом овуляции управляют половые гормоны, которые влияют на эмоциональное состояние женщины и даже температуру ее тела.
За день-два до овуляции резко повышается уровень гормона эстрогена в крови, благодаря которому чувствуется сильный эмоциональный и физический подъем сил, усиливается чувство сексуальности и уверенности в себе. Этот гормон также способствует усилению выделений из влагалища – цервикальной слизи, которая становится более жидкой и прозрачной.
Все это не зря, ведь именно в эти дни самые благоприятные условия для зачатия. Овуляция еще не произошла, но у сперматозоида как раз есть время для того, чтобы добраться до места пребывания яйцеклетки после ее выхода из яичника. А цервикальная жидкость имеет такой состав, который помогает сперматозоидам добраться до места назначения и дольше сохранять свою активность.
Гормон эстроген также влияет на базальную температуру тела, которая измеряется в состоянии полного покоя сразу после пробуждения в прямой кишке, во влагалище или во рту. Только таким способом измерения можно увидеть, как температура перед овуляцией под действием гормона эстрогена понижается на 0,1 или 0,2 градуса.
В самый момент овуляции температура обычно снова возвращается на прежний уровень, но на следующий день уже значительно повышается на несколько десятых градуса. Именно на этом принципе основан метод определения овуляции по базальной температуре.
Подводя итоги, можно выделить следующие признаки овуляции:
- Болезненность в области яичников (сомнительный признак)
- Улучшение настроения, повышение активности и сексуального влечения
- Жидкие, обильные и прозрачные выделения
- Понижение базальной температуры
Способы определения овуляции
Для определения овуляции есть несколько способов.
Рассмотрим каждый из них.
1 Календарный способ применяется при устойчивом менструальном цикле. Любая девушка сможет выполнить подсчет сама. При менструальном цикле 28 дней овуляция произойдет на 13 – 16 день. Если продолжительность цикла 30 дней, то на 14 – 17 день.
2 Также с определением времени наступления момента овуляции сможет помочь определить УЗИ – ультразвуковая диагностика.
Для этого необходимо наблюдать за процессом созревания в яичнике фолликула, из которого впоследствии выйдет яйцеклетка. Потребуется проведение не менее трех УЗИ, но оно того стоит. В начале цикла в яичнике женщины видно несколько фолликулов примерно одного размера. Фолликул – это такой мешочек в яичнике, в котором находится яйцеклетка.
Затем один из фолликулов начинает расти и становится понятным, что именно из него произойдет овуляция. Его размер увеличивается постепенно с 1 мм до 20 мм. Когда фолликул достигает своего максимального размера, врач делает вывод о скором наступлении овуляции и отправляет женщину домой.
Через несколько дней она снова посещает кабинет УЗИ, и если фолликула больше нет, значит он лопнул и из него вышла яйцеклетка. Иными словами, овуляция произошла.
3 Также есть традиционный метод высчитывания овуляции – ведение календаря базальной температуры.
Нужно каждый день, как только девушка проснулась утром, измерить температуру в прямой кишке (ввести туда термометр).
Обычно температура по окончании месячных держится на отметках 36,6 – 36,9°, перед овуляцией она немного снижается, потом резко поднимается и держится в пределах 37,0 – 37,3° до наступления следующей менструации.
4 Большая часть женщин для определения овуляции использует экспресс-тесты, которые свободно продаются в аптеке. Такие тесты реагируют на содержание в моче женщины особого лютеинизирующего гормона.
При положительном результате теста овуляция начнется через 16 – 26 часов.
Метод определения уровня лютеинизирующего гормона (ЛГ) в моче.
Тот самый пик эстрогена, который наступает в благоприятные дни перед овуляцией, провоцирует выброс этого гормона. Благодаря ему происходит разрывание фолликула и выход яйцеклетки.
ЛГ определяется в моче женщины за 1-2 дня перед овуляцией, и именно на его фиксировании основан аптечный тест на овуляцию.
Его нужно проводить ежедневно в течение нескольких дней, примерно в середине цикла. Важно не пропустить момент, когда уровень ЛГ будет наиболее высоким.
Об этом можно будет судить по очень яркой 2-ой полоске на тесте. После этого момента овуляция произойдет через 1-2 дня.
Чтобы достигнуть успеха в определении овуляции, вовсе не обязательно каждый месяц проводить по несколько УЗИ или бесконечно покупать тесты. Во всем этом есть один плюс – у каждой женщины овуляция происходит примерно в одно и то же время цикла.
Поэтому важно на первых порах определить этот день цикла, а потом просто придерживаться этого времени для осуществления успешного зачатия. Для этого нужно на протяжении нескольких циклов отслеживать свою овуляцию разными способами. Если у вас регулярный цикл, можно только измерять базальную температуру. Если нет – то делать УЗИ.

И пусть этот путь как можно скорее завершится для вас долгожданной беременностью!
Кто чаще болеет ВИЧ–инфекцией – мужчины или женщины?
Регистрация в равных долях по половому признаку в Тюменской области стала отмечаться в 2004 году. А в 2005-2009 годах регистрация случаев ВИЧ-инфекции среди женщин была выше, чем среди мужчин.
Причина этого в повышенной уязвимости женщин перед ВИЧ–инфекций. Так, несмотря на то, что при парентеральном пути заражения мужчины и женщины заражаются одинаково часто, вероятность заражения женщины от мужчины при половом контакте значительно выше, чем мужчины от женщины.
Почему риск заражения женщины ВИЧ–инфекцией половым путем выше, чем мужчины?
Вероятность заражения женщины от мужчины при половом контакте значительно выше примерно в два, три раза , чем мужчины от женщины. Это объясняется следующим:
• объем семенной жидкости, попадающей во влагалище женщины при незащищенном половом акте, в 2–4 раза больше, чем количество выделяемого женщиной секрета, а значит больше и количество попадаемых в женский организм вирусных частиц;
• площадь поверхности, через которую вирус может проникнуть внутрь, у женщины значительно больше (слизистая оболочка влагалища намного больше открытой части головки полового члена);
• у молодых женщин ткани влагалища и шейки матки более ранимы;
• у женщин чаще встречается бессимптомное течение инфекций, передаваемых половым путем, лечение которых не проводится;
• при наличии инфекций, передаваемых половым путем, у женщин передача ВИЧ от женщины к мужчине и наоборот происходит с равной вероятностью.
• в семенной жидкости ВИЧ содержится в большей концентрации, чем в секрециях влагалища;
• гигиенические процедуры после полового акта у мужчин провести легче, и они более эффективны, чем женский туалет: сперма может оставаться во влагалище в течение нескольких дней и послужить источником последующего заражения;
• женщины в меньшей степени управляют обстоятельствами, связанными с особенностями половой жизни (использование презерватива);
• во время полового акта женщина всегда является принимающим партнером, что и обуславливает ее повышенный риск заражения.
Есть ли различия в развитии болезни у мужчин и женщин?
Течение ВИЧ–инфекции зависит не от пола человека, а от состояния его иммунной системы. А так как женщины чаще чем мужчины подвергаются риску снижения иммунитета (беременность, заболевания женской половой сферы), то предсказать течение ВИЧ–инфекции у женщин бывает сложно — в любой момент возможно прогрессирование заболевания.
Развитие ВИЧ–инфекции у женщин в общем протекает аналогично заболеванию мужчин. Однако, имеется ряд особенностей вследствие анатомических, биохимических (например, рН влагалища) или нейроэндокринных различий между мужчиной и женщиной. В течении ВИЧ-инфекции также играют роль сложные гормональные взаимодействия и связанные с этим половые различия в клинических проявлениях присоединившихся инфекций.
Примерно у трети инфицированных женщин наблюдаются различные нарушения менструального цикла. Подобные аменореи и дисменореи, как правило, связаны с гормональными расстройствами, вызванными ВИЧ. Женщины становятся более подвержены повторным рецидивам кандидоза, аднексита и герпеса, протекающих с осложнениями на фоне ослабленных защитных свойств организма.
При ВИЧ–инфекции в 3–8 раз возрастает риск появления или развития злокачественных новообразований, особенно в области женской половой сферы.
Процентное соотношение психических заболеваний среди женщин и мужчин равнозначно (легкая депрессия и страхи у 24%). В этом же исследовании серьезные изменения голоса, суицидальные наклонности или поступления в больницу по психиатрическим причинам не наблюдались у женщин, зато были у мужчин (2%).
Как сохранить здоровье ВИЧ–инфицированным женщинам?
• Регулярно (не менее 2–3 раз в год) проходить медицинское обследование, особенно у гинеколога. Это позволит вовремя выявить и вылечить инфекции половых органов и венерические заболевания, снизить риск развития онкологических заболеваний.
• Заниматься только защищенным сексом – это предохранит от нежелательной беременности и инфекций, передаваемых половым путем. Любая инфекция в области половых органов при ВИЧ–инфекции представляет опасность. А нежелательная беременность и аборт – риск кровотечения и новых инфекций.
ВИЧ и беременность.
Большинство ВИЧ–инфицированных женщин хотят иметь детей. Современные методы медицинского вмешательства во время беременности и родовом периоде помогают снизить риск передачи ВИЧ–инфекции от матери к ребенку практически до нуля. И все же любой ВИЧ–инфицированной женщине следует взвесить все "за" и "против" прежде чем идти на этот шаг. Для ВИЧ–инфицированных женщин, принимающих комбинированное лечение, важно обсудить вопросы зачатия (или контрацепции) с медицинским или другим специалистом. По возможности, это обсуждение следует провести до зачатия.
ВИЧ–инфицированная женщина должна прояснить и предусмотреть многие моменты, связанные с возможным ухудшением личного самочувствия после родов и риском рождения ВИЧ–инфицированного ребенка. Обязательно надо проконсультироваться с лечащим врачом о своем физическом состоянии. Если женщина получает специфическую терапию, то лучше обсудить вопрос о контрацепции, а беременность отложить до стабилизации состояния по ВИЧ–инфекции. Некоторых беспокоит проблема, что ребенок (даже если и не будет инфицирован) может остаться сиротой (из-за смерти одного или обоих родителей) до достижения совершеннолетия. Женщина должна выяснить, кто ей будет помогать в воспитании ребенка, и осознанно принимать решение отказаться ли ей от желания иметь детей, рожать ребенка или прервать беременность. Важно, чтобы мать (и ее партнер, если это имеет значение) принимала решение сама, а не перекладывала его на плечи медицинских работников.
Нет никаких доказательств, что беременность ускоряет течение ВИЧ–инфекции у бессимптомных женщин. Поэтому, ВИЧ–инфицированной женщине, которая хочет забеременеть, есть смысл искать необходимую информацию и обратиться за советом. Знания о передаче инфекции от матери ребенку быстро развиваются. Становится все более очевидно, что некоторые ситуации подходят для зачатия лучше, чем другие, для того, чтобы минимизировать (но не устранить) риск передачи ВИЧ-инфекции плоду.
Некоторые женщины хотят прекратить лечение либо до беременности, либо в момент, когда они понимают, что беременны. Этот вопрос необходимо детально обсудить. Как правило, важно, чтобы женщина продолжала курс лечения. В случае прекращения лечения существует риск быстрого восстановления вирусной нагрузки, и это может повысить риск так называемой вертикальной передачи. Вызывает опасения и риск ненормального развития плода, хотя сегодня единственным свидетельством побочного действия является риск преждевременных родов у матерей, проходящих курс двойной или тройной терапии.
Проблемы ВИЧ–инфицированных женщин, желающих забеременеть от мужчин, не имеющих ВИЧ – инфекции.
Во время незащищенного полового акта существует незначительный риск инфицирования мужчины-партнера. Этого можно избежать, если женщина использует набор для самостоятельного осеменения. В ходе этой простой процедуры женщина осеменяет себя во время овуляции спермой своего партнера, собранной в стерильный сосуд. Большинство больниц и организаций по вопросам женского здоровья могут предложить консультации и необходимое оборудование.
Проблемы женщин, не имеющих ВИЧ – инфекции, желающих забеременеть от ВИЧ–инфицированных мужчин.
Передача инфекции ребенку происходит в тот момент, когда вирус от инфицированной матери передается ребенку в утробе, во время родов или грудного вскармливания. Если отец ВИЧ–инфицирован, а мать - нет, ребенок не будет напрямую инфицирован через отцовскую сперму. Если женщина будет инфицирована во время зачатия, существует значительный риск передачи инфекции ребенку, поскольку вирусная нагрузка женщины во время сероконверсии, скорее всего, будет высокой.
Искусственное оплодотворение
Другим вариантом для женщины, не имеющей ВИЧ–инфекции партнер которой инфицирован, может стать искусственное оплодотворение спермой другого мужчины - анонимного донора или кого-нибудь, известного обоим партнерам (например, члена семьи мужчины-партнера). Этот вариант используют многие женщины, мужья которых бесплодны, могут передать инфекцию или врожденные заболевания.
Некоторые пары, желающие зачать ребенка, могут попытаться минимизировать риск инфицирования женщины, занимаясь незащищенным сексом только тогда, когда шансы забеременеть высоки, и возможность инфицирования ВИЧ низка. Это бывает во время овуляции у женщин, или в тот момент, когда вирусная нагрузка ее партнера не определяется. Однако, теория о том, что в этот период риск передачи ВИЧ снижается, пока не доказана.
Проблемы продолжения беременности в случае обнаружения ВИЧ–положительного статуса
Женщины, которые во время беременности узнают, что инфицированы ВИЧ, должны обдумать много самой разной информации и довольно быстро принять важные решения. Для принятия этих решений важно дать женщинам достаточно времени, точную информацию и хорошую поддержку, а также возможность изучить все возможные варианты. Какие бы решения они ни приняли, результаты их могут быть как положительными, так и отрицательными. Женщины, знавшие о своем ВИЧ статусе до зачатия, должны изучить нижеследующие вопросы.
Риск вертикальной передачи
На основании результатов современных исследований, ребенок останется негативным в шести из семи случаев (в одном случае из семи он будет позитивным, и эту вероятность можно снизить еще больше при условии получения антиретровирусной терапии, кесарева сечения и искусственного вскармливания ребенка). Ключевыми факторами передачи является вирусная нагрузка матери, количество клеток CD4, а также общее развитие болезни, вызванной ВИЧ.
Исследования показали, что ВИЧ может быть передан плоду даже на сроке 8 недель, поскольку его находили в абортированном плоде. Однако исследователи уверены, что, в основном, передача вируса происходит на поздних сроках беременности или около периода родов. Эта уверенность частично основана на том факте, что некоторые младенцы не имели признаков ВИЧ–инфекции при рождении, и это позволило предположить, что они были инфицированы прямо перед рождением или в процессе родов. Существует три периода, во время которых инфицированная мать может передать вирус ребенку.
Период вынашивания плода
Во время беременности мать может передать вирус из своего кровотока через плаценту плоду. Плацента - это орган, соединяющий мать и плод во время беременности. Плацента позволяет питательным веществам из организма матери поступать в организм плода, и в норме защищает плод от инфекционных агентов, таких как ВИЧ, находящихся в материнской крови. Однако, если мембрана плаценты воспалена или повреждена, она уже не так эффективно защищает от проникновения вирусов. В этом случае ВИЧ–инфекция может передаться от матери плоду. Факторы, повышающие или изменяющие риск дородовой передачи вируса во время вынашивания плода:
• высокий материнский вирусный титр (количество вируса в крови матери);
• материнские нейтрализующие антитела (материнские антитела могут инактивировать ВИЧ у плода);
• воспаление плацентарной мембраны (в этом случае она не так эффективна против проникновения вируса);
• условия во время родов, приводящие к усилению воздействия на плод материнской крови;
• (раннее отделение плаценты от матки, повреждение кожи младенца (акушерские щипцы);
• при наркотической зависимости: использование общих игл для введения наркотиков во время беременности;
• другие инфекционные заболевания (другие инфекции ослабляют иммунную систему матери, что увеличивает риск инфицирования ребенка ВИЧ).
Родовой период
Во время прохождения по родовому каналу, младенец подвергается воздействию крови и вагинального секрета инфицированной матери. Раннее отделение плаценты из материнской матки, а также все то, что приводит к повреждению кожных покровов ребенка, (например, применение акушерских щипцов) могут привести к повышению воздействия на ребенка материнской крови.
Послеродовой период
После родов мать может передать вирус своему ребенку при кормлении грудью. Этому может способствовать несколько предпосылок:
• грудное молоко - основное питание новорожденного, которое достаточно богато лейкоцитами, в том числе CD4 клетками;
• желудочно-кишечный тракт новорожденного не совершенен и активно поглощает альбумины;
• во время кормления грудью ребенок может подвергаться воздействию крови, если у матери повреждена кожа вокруг соска.
Статьи для раздела предоставлены:
ГБУЗ ТО "Центр по профилактике и борье со СПИД и инфекционными заболеваниями" (Центр СПИД).
г. Тюмень, ул. Новая, 2/3
Тел.: 8 (3452) 27-66-89
г. Тюмень, ул. Комсомольская, 6
Тел.: 8 (3452) 44-42-07, 44-42-48
Читайте также:


