Врачам удалось победить вич
Вирус иммунодефицита человека – это ретровирус из рода лентивирусов, вызывающий медленно прогрессирующую ВИЧ-инфекцию, приводящую к возникновению у больного синдрома приобретенного иммунного дефицита (СПИД). Учёные всего мира десятилетиями бьются над тем, чтобы найти способ извлечь вирус из клеток иммунной системы человека, вместо того чтобы просто постоянно подавлять его симптомы, продлевая жизнь пациентам. Немецким учёным из Гамбурга, наконец, удалось это осуществить.
Немецкие исследователи сумели полностью извлечь вирус ВИЧ из живых клеток, что открывает перед медициной невероятные перспективы. Прежде всего, в самом недалёком будущем подобная методика может быть использована для того, чтобы победить СПИД. Текущие терапевтические методы лечения этого заболевания заключаются в том, что симптомы ВИЧ просто подавляют в организме пациента, снижая количество заражённых клеток при помощи различных препаратов. Но полностью удалить вирус из тела человека до этого момента было попросту невозможно.

Подвидов ВИЧ вроде как 4, не?
Шта? Простуда может материализовать в тебе вирус из вакуума?
Вирус эпштейна-барра, в простонародье, простуда
Так, и какая связь между этим вирусом и совершенно другим вирусом - вирусом иммунодефицита человека?
Ну тогда он может вызвать СПИД, но никак не ВИЧ
Могли бы еще хер знает когда победить этот недуг просто изоляцией зараженных. А так да, прорыв, если таки смогли.
Ну изолируй заражённых, которые не знают о том, что заражены, и ещё несколько лет не узнают.
На Кубе их отправляют в спец. санатории.
А ещё там послали нахуй копирастов и начали сами делать таблетки от ВИЧ по дешёвке под патронажем государства.
+Самое просто чай потерпели бы годик-другой для такого дела.
Эволюция живых организмов, происходящая прямо на глазах

У эволюции много доказательств:
морфологические, эмбриологические палеонтологические, биохимические, биогеографические, и генетические. Самые наглядные - это филогенетические ряды, на которых можно поэтапно пронаблюдать изменения в строении животных. Правильно расставить порядок скелетов позволяет радиоизотопный и другие виды анализов возраста окаменелостей.

Здесь, например, вы можете посмотреть, как исчезли пальцы, возникли копыта и изменилась форма черепа лошади. Но креационистам мало подобных филогенетических рядов. Они говорят, что пока эволюцию вживую никто не видел, она не может называться фактом. И мутации не бывают полезными. Чтобы это опровергнуть, вспомним историю австралийских кроликов

В Австралию завезли кроликов, и они быстро расплодились, нанося вред сельскому хозяйству. Тогда учёные использовали вирус миксоматоза. Вирус очень быстро выкашивал кроликов, добрался даже до домашних. Часть кроликов, пережившая эпидемию, сново расплодилась. Но у них было отличие от предыдущих поколений. Это мутация в гене, кодирующем интерферон IFN-α21A. Это влияет на иммунную систему и ее борьбу с вирусом. То есть несмотря на то, что мутации чаще редки и приводят к болезням, порой они приводят и к положительным изменениям. Это эволюция.

Ещё более интересна ситуация, произошедшая с итальянской стенной ящерицей. Тут речь идёт о более радикальных изменениях. Экспериментаторы перевезли их с острова Копиште в Адриатике на соседний остров Мрчару. Там было много травы и не было хищников. Через 36 лет у ящериц изменилось страница тела. Поскольку травы было много, насекомоядные рептилии стали травоядными, их челюсти стали более массивными и сильными для переживывания травы. В их пищеварительной системе появилось место для бактерий, которые помогают переварить траву. Поскольку им больше не надо было быть юркими, чтобы убегать от хищников, они стали большими и неповоротливыми.

Но креационистам этого не достаточно. Их ведь и селекция как доказательство не устраивает. Они хотят увидеть более серьезные изменения в строении организмов. Но полезным мутациям нужно накопиться, чтобы изменения было серьезны, поэтому такая эволюция длится миллионы лет. Неужели мы не можем посмотреть на эволюцию? Можем. Благодаря вирусам и бактериям, у которых смена поколений происходит гораздо быстрее. Учёные в лабораториях наблюдают, что кардинальные изменения в строении вирусов и бактерий происходят не мгновенно, по воле божьей, а засчет процесса накопления полезных мутаций. То есть строение вируса или бактерии продиктовано эволюцией.
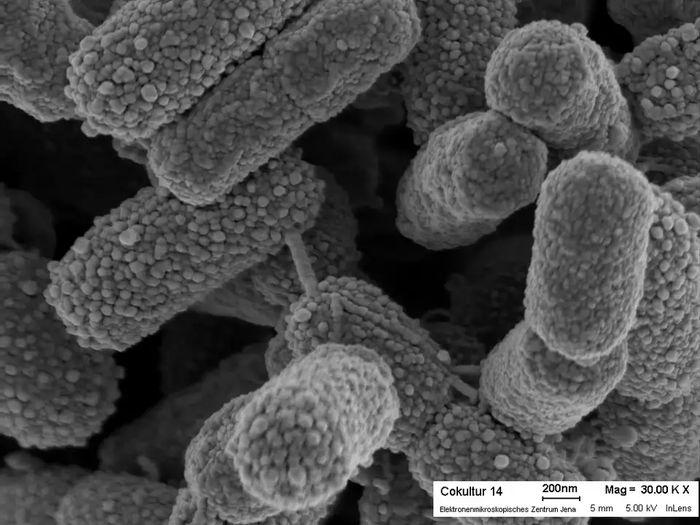
Когда смотришь на то, как совершенно устроены животные, кажется, что такое разумное строение мог обеспечить только разумный создатель. А у вирусов и бактерий, напомню, доказано, что строение обусловлено эволюцией. И они устроены не менее "разумно", чем животные. Порой они даже похожи на роботов.
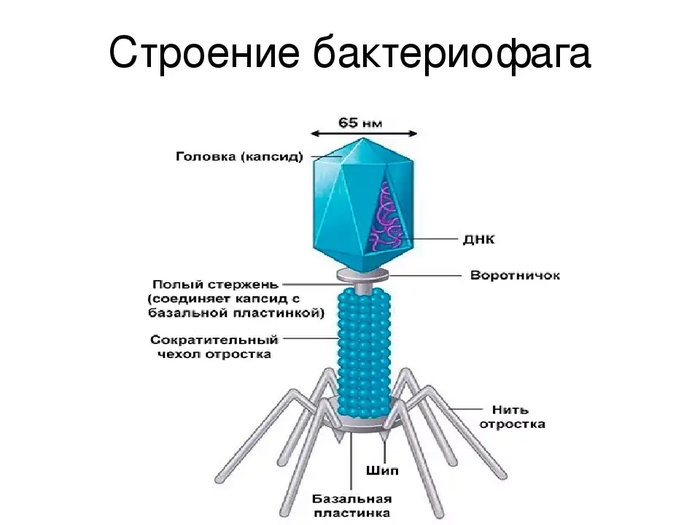
Рассмотрим, к примеру, вирус бешенства. Он поражает мозг заражённого животного именно таким образом, чтобы вызвать у него агрессию. Тогда жертва кусает других и переносит вирус. Разумно? Разумно.

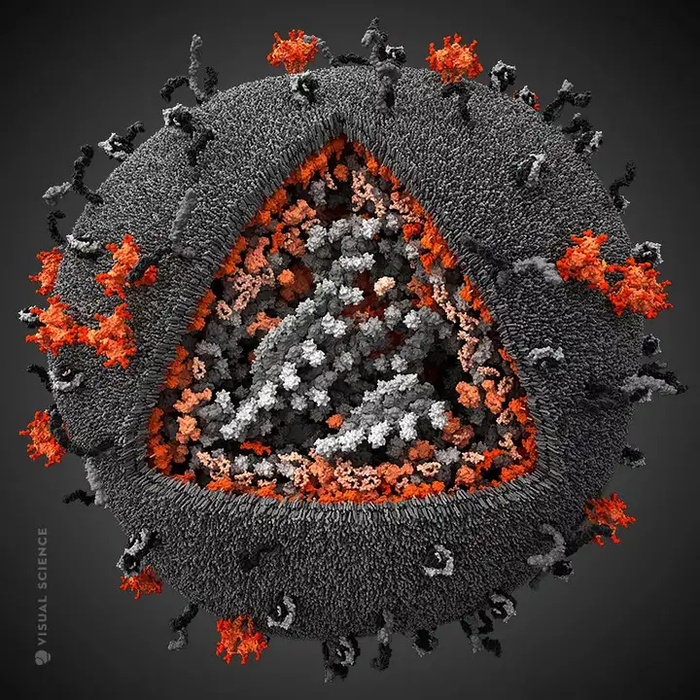
Или вирус СПИДА. Он поражает именно своих главных врагов в теле человека - клетки иммунной системы. В результате организм не способен ему противостоять и выздороветь. Разве не гениально он устроен?
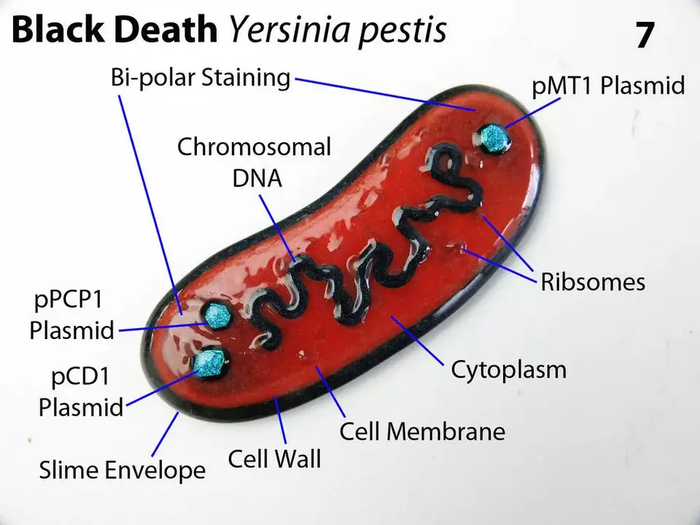
Или чума.. Бубонная чума размножается в глотке блохи и перекрывает ее. Блоха не может пить. В результате насекомое в порыве жажды мечется от жертвы к жертве, отчаянно пытаясь напиться,и заражает чумой больше жертв. Тоже разумно. Но это бактерия, а доказано, что они формируются в процессе эволюции.
А напомню, что с животными происходят те же процессы, что и при эволюции бактерий, только медленные. Мы не можем увидеть в лаборатории эволюцию животных, но благодаря микроорганизмам мы всё же можем пронаблюдать ее вживую.

![]()
В Златоусте для медика, которой в глаза попала кровь ВИЧ-инфицированного, второй день ищут противовирусный препарат
По ее словам, накануне вечером фельдшер в темном подъезде оказывала помощь ВИЧ-инфицированному мужчине, у которого уже развился СПИД. Кровь пациента брызнула в глаза медику.
По словам депутата, главврач станции скорой помощи Златоуста заявила, что давала поручение закупить противовирусные средство еще прошлом году, но почему-то этого сделано не было.
В результате необходимое лекарство нашлось только в областном ВИЧ-центре в Челябинске. Сегодня его передадут в Златоуст.
В Минздраве региона оперативно прокомментировать ситуацию не смогли
![]()
Второй пациент вылечен от ВИЧ: новый рубеж в борьбе с глобальной эпидемией СПИДа
Учёные долго пытались повторить последовательность действий, которые привели к первой долгосрочной ремиссии 12 лет назад. С так называемым “Лондонским пациентом” у них, кажется, получилось.

Уже во второй раз с начала глобальной эпидемии пациент излечен от ВИЧ-инфекции – вируса, который вызывает СПИД.
Новость появилась почти через 12 лет после того, как стало известно об излечении первого пациента – о подвиге, который учёные долго и безуспешно пытались повторить.
Исследователи опубликовали свой доклад в журнале “Nature” и представили некоторые детали на конференции по ретровирусам и оппортунистическим инфекциям в Сиэтле. В данной публикации учёные описывают этот случай как долгосрочную ремиссию. В интервью же большинство экспертов называли это излечением, но с оговоркой, что очень сложно определить, какое слово стоит использовать, так как пока известно только два таких случая.
Оба выдающихся результата достигнуты благодаря пересадке заражённым пациентам костного мозга. Но в обоих случаях трансплантация предназначалась для лечения рака, а не ВИЧ.
Трансплантация костного мозга вряд ли станет предпочтительным вариантом лечения в ближайшем будущем. Сейчас для контроля ВИЧ-инфекции используются сильнодействующие препараты, пересадка же остается рискованным вмешательством из-за серьёзных побочных эффектов, которые могут длиться годами.
Однако, как говорят учёные, замена собственных иммунных клеток организма на специально модифицированные к сопротивлению ВИЧ-инфекции может успешно применяться на практике.
Доктор Венсинг соруководитель “IciStem” – консорциума европейских учёных, изучающих пересадку стволовых клеток в качестве лекарства от ВИЧ-инфекции. Консорциум поддерживается “amfAR” – американской организацией по изучению СПИДа.
Новый пациент предпочел сохранить анонимность, и учёные называют его исключительно “Лондонским пациентом”.
На той же конференции в 2007 году доктор из Германии описал первый случай излечения “Берлинского пациента”, позже идентифицированного как Тимоти Рэй Браун 52-х лет, сейчас проживающего в Палм Спрингс, Калифорния.
Эта новость, размещенная на плакате в задней части конференц-зала изначально не привлекла много внимания. Как только стало ясно, что мистер Браун вылечен, учёные начали попытки повторить этот результат с другими раковыми пациентами, зараженными ВИЧ.
Раз за разом вирус возвращался примерно через девять месяцев после того, как пациенты прекращали антиретровирусную терапию, или же пациент умирал от рака. Неудачи заставляли учёных гадать, останется ли излечение мистера Брауна счастливой случайностью.
У мистера Брауна была лейкемия, и после неудачной химиотерапии ему потребовалась пересадка костного мозга.
Трансплантация была от донора с мутацией белка CCR5, который находится на поверхности определенных иммунных клеток. ВИЧ использует этот белок, чтобы проникнуть внутрь клеток, но не может попасть в их мутированную версию.
Мистеру Брауну давали сильнейшие имуносупрессивные лекарства, которые больше не используются, он страдал от сильнейших побочных эффектов месяцами после трансплантации костного мозга. Его даже погрузили в искусственную кому, и он едва не умер.
У него была лимфома ходжкина, и он перенес трансплантацию костного мозга от донора с мутацией белка CCR5 в мае 2016 года. Ему также была назначена имуносупрессивная терапия, но лечение было менее интенсивным, согласно нынешним стандартам трансплантации.
Он перестал принимать лекарства от ВИЧ в сентябре 2017 года, что сделало его первым пациентом после Брауна, у которого не обнаружен вирус спустя более чем год после прекращения терапии.
Хотя “Лондонский пациент” после трансплантации не был болен так же сильно, как мистер Браун, вмешательство все равно сработало: трансплантация уничтожила рак без разрушительных побочных эффектов. Пересаженные иммунные клетки, устойчивые к ВИЧ, похоже, полностью заменили его собственные уязвимые клетки.
Большинство людей с мутацией устойчивости к ВИЧ, названной “Дельта 32”, североевропейского происхождения. В базе данных “IciStem” насчитывается около 22 тысяч таких доноров.
Пока учёные отслеживают 38 ВИЧ-инфицированных, перенесших пересадку костного мозга, включая шестерых с пересадкой от доноров без мутации. Лондонский пациент 36-й в этом списке. Другой, 19-й номер из списка, называемый также “Дюссельдорфским пациентом”, не принимает анти-ВИЧ терапию уже четыре месяца. Детали этого случая будут представлены на Сиэтльской конференции позже.
Консорциум учёных повторно проанализировал кровь “Лондонского пациента” на наличие вируса. Они увидели слабые признаки инфекции в одном из 24-х тестов, но говорят, что это может быть результатом загрязнения образца.
Большинство экспертов, которые знают подробности, согласны, что этот новый случай выглядит, как легитимное лечение, однако некоторые не уверены в его актуальности для терапии против СПИД в целом.
Несколько компаний стремятся разработать такие генные терапии, но еще не достигли успеха. Изменения должны быть нацелены на нужное количество клеток и в нужном месте – например, только в костном мозге, а не в головном мозге – и менять только гены, связанные с производством CCR5.
По словам доктора МакКьюна, сейчас над преодолением этих трудностей работает сразу несколько групп учёных.
В конце концов, у них может получиться вирусная система доставки, которая, после введения в организм, будет находить и удалять все рецепторы CCR5. А может быть, даже создадут стволовые клетки, устойчивые к ВИЧ, которые можно перенести любому пациенту.
Одним из важных предостережений для любого подхода является то, что пациент всё равно будет уязвим к форме ВИЧ X4, который использует другой белок, CXCR4, чтобы попасть в клетки.
Если у человека есть даже небольшое количество вируса X4, то его количество многократно увеличится в отсутствие конкуренции с его вирусными собратьями.
Существует как минимум один описанный случай пациента, которому пересадили “Дельта 32” от донора, но позже у него был найден вирус Х4. (В качестве предосторожности от вируса Х4 мистер Браун ежедневно принимает таблетки для предотвращения ВИЧ).

Ребята, мы вкладываем душу в AdMe.ru. Cпасибо за то,
что открываете эту красоту. Спасибо за вдохновение и мурашки.
Присоединяйтесь к нам в Facebook и ВКонтакте

Тимоти родился в США, а в 25 лет решил изменить свою жизнь и рванул в Европу. После нескольких лет путешествий Браун осел в Берлине. Здесь он работал официантом и готовился поступить в университет. В 1995 году герой нашей статьи узнал о своем ВИЧ-положительном статусе.
В отличие от других людей с ВИЧ, у Тимоти не было побочных эффектов от лекарств, он смог вести нормальный образ жизни. Браун поступил в Берлинский университет, ходил в спортзал и продолжал работать. Но спустя 10 лет жизнь подкинула ему второе испытание.
В 2006 году Тимоти внезапно почувствовал себя плохо: он не смог проехать на велосипеде даже милю и свалился с высокой температурой. Скоро берлинские врачи нашли у Брауна острый миелобластный лейкоз — агрессивное онкологическое заболевание крови. Так на Тима свалилась вторая болезнь, которая могла убить его за считанные месяцы.
Молодой онкогематолог Геро Хюттер никогда не лечил ВИЧ-инфицированного пациента от рака. Однако он принялся помогать Тимоти с энтузиазмом: доктор нашел информацию о редкой генетической мутации, которая делает клетки крови невосприимчивыми к ВИЧ-инфекции. Мутация гена CCR5 закрывает дверь, через которую вирус пробирается в клетки.

Геро Хюттер и Тимоти Браун.
Геро Хюттер предложил пациенту рискованный шаг — пересадку костного мозга человека с мутацией гена CCR5. Эта операция могла излечить лейкоз и, вероятно, ВИЧ. Операция была опасной: ослабленный организм Брауна мог не выдержать пересадки. Тимоти не принял предложение лечащего врача:

Доктор Хюттер назначил Тиму химиотерапию, которая пошла не по плану. После первого курса у пациента началась пневмония, а после второго Тимоти впал в кому. Лечение пришлось прервать.
Тем временем доктор начал поиски донора: пересадка оказалась единственным шансом Тима на жизнь. Тут и пригодился сумасшедший план с мутацией CCR5. Тимоти повезло еще раз: наибольшая концентрация людей с мутацией этого гена наблюдается именно в Северной Европе. Из 267 подходящих доноров у одного нашли нужную мутацию и взяли материал для трансплантации.

6 февраля 2007 года — второй день рождения Тимоти Брауна: берлинские врачи пересадили ему мутировавшие стволовые клетки. После операции Тим перестал принимать антивирусные препараты, и через 3 месяца ВИЧ исчез из его организма. Браун снова вышел на работу, начал заниматься спортом и заметил, что чувствует себя здоровым. Казалось, удача наконец улыбнулась Тиму. Однако лейкоз вернулся меньше чем через год.
Происходящее дальше иначе как шагом отчаяния не назовешь. Доктор Хюттер и Тимоти приняли решение о повторной пересадке. Шансы на выживание составляли 5 %, но они рискнули.
Вторая операция чуть не убила Брауна. Тимоти парализовало, он почти ослеп, но лейкоз отступил. Для того чтобы встать на ноги, пациенту понадобилось 6 лет реабилитации. Врачи взяли у Тима сотни анализов крови, делали костную и кишечную пункцию, но не нашли ВИЧ.
На помощь пришли журналисты: после заметки в The Wall Street Journal мир узнал о первом человеке, который смог избавиться от ВИЧ-инфекции. Тимоти в один миг стал иконой: врачи со всего мира хотели получить образец его крови, а журналисты умоляли об интервью. Однако Браун долго не решался выступить публично: слишком тяжело ему дались лечение и реабилитация.

Способ, с помощью которого вылечился Браун, — не панацея от ВИЧ. Чтобы повторить успех доктора Хюттера, нужно уничтожить родную иммунную систему пациента с помощью химиотерапии, а потом пересадить ему стволовые клетки стоимостью $ 250 000.
У ВИЧ есть другой штамм, который легко обходит защитные маханизмы мутации CCR5. Ему не нужна та самая дверь в клетке — он проходит в окно. Фактически Тимоти и другие потенциальные реципиенты стволовых клеток CCR5 могут снова заразиться ВИЧ.
Надежда остается, хотя до изобретения доступного и безвредного лекарства очень далеко. История лечения Тимоти дала ученым новый материал для исследований. Возможно, в борьбе с ВИЧ поможет генная терапия или создание некоего суперантитела.
Чуму 20 века почти что побеждают суперантитела
31.10.2013 в 13:42, просмотров: 15616
Человеческие антитела широкого спектра действия против ВИЧ снижают концентрацию вируса в крови до неразличимого уровня. Такой эффект наука наблюдает впервые — правда, пока только в опытах на обезьянах.
Больные СПИДом имеют пока только одну надежду — антиретровирусную терапию, которая основана на препаратах, препятствующих размножению ВИЧ. Геном этого вируса записан в РНК, поэтому после попадания в клетку он с помощью фермента ревертазы (обратной транскриптазы) делает копию ДНК на шаблоне собственной РНК. Потом с этой ДНК собственные белки клетки начинают штамповать вирусную РНК. Если, скажем, подавить работу обратной транскриптазы вируса, то он не сможет размножаться.
Однако даже коктейли антиретровирусных препаратов помогают лишь перевести болезнь из острой фазы в хроническую. Такая терапия ничего не может сделать с вирусом, который плавает в крови или находится в клетке в спящем состоянии. Поэтому исследователи ищут способ избавления от самого вируса, а не просто подавления его способности к размножению. (К слову, обычная антиВИЧ-терапия теоретически позволяет избавиться от вируса, но лишь при особых условиях, и такие случаи, увы, единичны.)
Но когда речь заходит о том, чтобы полностью изгнать ВИЧ, то все соглашаются, что лучше антител тут инструмента не найти. С одной стороны, здесь всё просто, достаточно найти иммуноглобулины, которые узнавали бы белок вирусной оболочки, связывались бы с ним и сигнализировали иммунным клеткам-убийцам о том, что этот комплекс нужно уничтожить. Проблема, однако, в том, что ВИЧ обладает колоссальной изменчивостью, и антитела обычно ловят только некую долю вирусных частиц, ибо тот же самый белок у них наделён рядом отличий, благодаря которым антитела его не видят.
Но наш иммунитет всё же способен справиться с таким разнообразием вируса, создавая антитела широкого спектра действия. То, что иммунитет может вырабатывать иммуноглобулины, распознающие более 90% разновидностей ВИЧ, учёные обнаружили в 2010 году, и это открытие, разумеется, вселило во всех надежду, что СПИД вот-вот падёт. Но со временем выяснилось, что такие антитела возникают редко и через огромный промежуток времени, к тому же исключительно в ответ на настоящую инфекцию — то есть спровоцировать их синтез с помощью вакцины из убитого патогена не получится.
Между тем учёные продолжили работать с подобными антителами. И не так давно удалось обнаружить универсальные антитела, которые появляются гораздо раньше и выглядят проще, чем те, что наблюдались до этого, — правда, и универсальность их оказалась пониже. Но обязательно ли заставлять сам иммунитет вырабатывать такие антитела? Как показали эксперименты двух исследовательских групп — из Медицинского центра дьяконицы Бет Израэль и Национального института аллергии и инфекционных болезней (оба — США), — иммуноглобулины широкого спектра действия, просто введённые в кровь, эффективно понижают уровень ВИЧ.
Группы Дана Баруха и Малкольма Мартина экспериментировали с обезьянами: резусов заражали гибридным обезьянье-человеческим ВИЧ, который размножался в макаках, но выглядел похожим на человеческий вирус. Оружием против него послужили антитела широкого спектра действия, полученные от пациентов со СПИДом.
Барух и его коллеги использовали коктейль из трёх видов антител, и в течение недели уровень вируса упал настолько, что его нельзя было обнаружить. Похожий результат был и тогда, когда вместо смеси иммуноглобулинов применяли только один их вид. После того как содержание таких антител в крови начало снижаться, концентрация вируса снова поднялась, однако у некоторых обезьян она по-прежнему оставалась неразличимо низкой даже без ведения дополнительных порций антител.
В работе Мартина и его коллег речь идёт примерно о том же, только тут исследователи использовали иные разновидности антител против ВИЧ. И вновь концентрация вируса падала у макак в течение семи дней до неразличимого (ещё раз: неразличимого!) уровня и оставалась такой на протяжении 56 дней, пока антитела сами не начинали исчезать. Дальше всё зависело от того, сколько вируса было у обезьян изначально: если мало, то после исчезновения антител вирус оставался под контролем собственного иммунитета животных, если же его изначально было много, то уровень начинал расти.
Как подчёркивают исследователи, вирус исчезал как из крови, так и из других тканей, и никакой устойчивости к вводимым антителам у него не появлялось. (Правда, было одно исключение: когда во втором исследовании вводили лишь одно антитело, и подопытной была макака с 3-летним опытом сожительства с вирусом, у неё возникал устойчивый вирусный штамм.)
Авторы работ полагают, что антитела нужно соединить с обычными антиВИЧ-лекарствами: это снизит стоимость лечения, и, скорее всего, повысит его эффективность — если к антителам добавить также вещества, препятствующие размножению вируса в клетке.
Больше 80 млн человек были инфицированы ВИЧ с момента начала его регистрации. Примерно половина из них погибла. До настоящего времени реальной системы учета ВИЧ-инфекции в мире, в отличие от России, нет. В нашей стране с появлением первого теста была создана очень четкая система учета больных с использованием базы данных с полной информацией о пациентах.
На самом деле в мире существует система учета ВИЧ-инфекции. Глобальный надзор за ВИЧ/СПИД и другими ЗППП осуществляют ВОЗ и ЮНЭЙДС (Объединенная программа Организации Объединенных Наций по СПИДу). Рабочая группа ЮНЭЙДС/ВОЗ по глобальному надзору за ВИЧ/СПИДом и ИППП (инфекции, передаваемые половым путем) была создана в ноябре 1996 года.
Общие цифры выявленных ВИЧ-инфицированных в Москве — порядка 135 тыс. Это тотальный учет, то есть в базе находятся все, кто попал в поле нашего зрения. Значительная доля — иногородние, которые приезжали в наш город за получением медицинской помощи, обращались в больницы и уезжали домой. Учетные данные передаются в те регионы, откуда эти люди приехали. Поэтому мы видим достоверную картину по всей России: сколько реально больных живет в нашей стране.
Когда в Москве был пик выявления ВИЧ-инфекции в 1999 году и вирус попал в среду наркоманов, сразу и достаточно активно началась работа по борьбе с ней, была создана первая программа против ВИЧ, что позволило приостановить рост числа заболевших. В 1999 году выявили 6 356 больных, большая часть из них была наркозависимыми, поэтому мы начали активную работу именно с этой группой. В последние годы происходит снижение числа выявленных больных. По России мы такие данные видим только, наверное, последний год, но различные регионы России также сформировали негативный тренд развития ВИЧ-инфекции в стране. Максимальное количество приезжих пришлось на 2017 год, сегодня иногородних стало чуть меньше. Среди них ВИЧ-инфицированных больше, нежели среди москвичей. Основная категория больных в Москве и России в целом — наркозависимые. Еще один феномен для Москвы, в отличие от России: достаточно большая доля гомосексуалов — более 20% зараженных.

В Москве, как и в большей части регионов страны, создана межведомственная программа по работе с ключевыми группами населения, нацеленная на борьбу с ВИЧ. Ее работу координируют правительство Москвы, департамент здравоохранения, идет активная работа в городских СМИ, задействованы комитеты общественных связей, педагоги в Департаменте образования и НКО, работающие достаточно активно. Каждый больной, который стоит на учете в Московском центре, получает помощь всех организаций города Москвы.
Согласно докладу Роспотребнадзора в 2019 году, сразу в 13 регионах России заражен 1% населения (что составляет более 1 000 на 100 000 человек).
Академик, заведующий отделом по профилактике и борьбе со СПИДом Центрального НИИ эпидемиологии Роспотребнадзора Вадим Покровский назвал ситуацию в наиболее проблемных регионах генерализованной эпидемией (когда количество беременных женщин с ВИЧ от их общего числа среди жителей региона достигло 1%).
В стране продолжают заражаться, причем заражаются в основном через гетеросексуальные контакты. Население не использует презервативы — их продажи падают. Причины я вижу в том, что, с одной стороны, их стоимость высока, а покупательская способность населения падает, с другой стороны, люди не понимают, что эта проблема может коснуться их напрямую. Еще и власть рапортует, что ВИЧ в стране активно побеждается.

Но помогать первым больным, когда еще была только монотерапия МЗТ, оказалось очень сложно. На наших глазах появлялись первые схемы терапии, дававшие возможность больным хотя бы не умереть, а затем и препараты, позволившие инфицированным жить уже более-менее комфортно. Сегодня у нас достаточно большой перечень препаратов, которые можно предложить больным. Тем не менее, есть мультирезистентные формы инфекции и тогда надо решать проблему уже с ними. Если у пациента, кроме ВИЧ, есть наркозависимость, мы только в половине или даже меньшем количестве случаев добиваемся вирусной супрессии. У нас есть карты 33 тыс. больных ВИЧ-инфекцией, но, к сожалению, порядка 5 000 — люди наркозависимые, которые сегодня не лечатся и являются как раз источниками СПИДа.
Важнейшая проблема для нас — создание новых лекарств, в том числе выход на рынок пролонгов. Стараемся выполнить программу ООН по СПИДу, если не полностью вылечить ВИЧ-инфекцию через 10 лет, то хотя бы добиться иммуносупрессии у 90% больных.
Основной способ лечения ВИЧ — антиретровирусная терапия — применение лекарств, подавляющих вирус. Дополнительно проводится симптоматическая терапия — лечение вторичных инфекций.
Типы антиретровирусных препаратов
- Нуклеопрепараты: борются с трансформацией вируса в ДНК.
- Ненуклеозидные ингибиторы обратной транскриптазы: также блокируют трансформацию в ДНК, но другим способом.
- Ингибиторы протеазы: препятствуют формированию новых клеток вируса.
- Ингибиторы слияния: мешают присоединению вируса к клетке.
Поскольку вирус быстро мутирует, для эффективной борьбы с ним больному назначают 3-4 вида препаратов.
Мы долгое время исследовали вирус иммунодефицита, собирая образцы крови больных. Оказалось, что и незараженные клетки выделяют нечто подобное вирусу — экстраклеточные везикулы. И когда мы изучаем ВИЧ, на самом деле это не вирус, а смесь вирусных частиц и экстраклеточных везикул. Считается, что везикулы, выделяемые одной клеткой, несут информацию в виде ДНК и РНК, адресно перенося ее на другие клетки. Раньше мы считали, что так может делать только вирус. Сегодня обнаруживаются всё новые везикулы. По этой теме публикуется примерно 400 новых статей в месяц.
Прежде всего было интересно, влияют ли экзосомы на ВИЧ-инфекцию. Ученые выяснили: да, влияют. Блестящим примером может служить работа Юрия Садовского, показавшего, что устойчивость к вирусу, в том числе к ВИЧ, за счет трофобласта эмбриона можно передать другим клеткам, просто собрав в эти трофобласты везикулы и объединив их в пробирке с другими клетками. И связано это с передачей микроРНК. Везикулы от зараженных клеток несут вирусный белок, связанный с активацией Т-клеток и подавлением апоптоза и down-регуляцией MHC-1 и MHC-2, что тоже отражается на инфекции.
Экстраклеточные везикулы, экзосомы — микроскопические пузырьки, выделяемые клетками разных органов и тканей. Их физиологическая роль — перенос нуклеиновых кислот от одной клетки к другой, регуляция иммунитета за счет обмена сигналами между клетками, активация свертывания крови и другие функции. Влияют на клетки при помощи взаимодействия с рецепторами и переноса микроРНК.
Трофобласт — наружная клеточная масса эмбриона, которая в дальнейшем формирует ворсинки плаценты. Защищает зародыш и переносит питательные вещества и кислород в кровь зародыша из крови матери.
МикроРНК — короткие некодирующие РНК, участвующие в регуляции экспрессии генов. Поддерживают стабильность генома, иммунные реакции, контролируют гены, участвуют в пролиферации (размножении) и апоптозе (уничтожении) клеток.
Апоптоз — генетически запрограммированная гибель клеток, их распад и удаление макрофагами. При апоптозе не развивается воспаление.
MHC I и MHC II — классы генов, являющиеся центральными участниками формирования клеточного иммунитета: если в организм попал вирус, на их поверхности формируются его пептиды, их быстро распознают T-лимфоциты, и иммунная система уничтожает патоген.
Down-регуляция — снижение чувствительности рецепторов к воздействию лекарств, приводящая к необходимости повысить дозу.
Мы создали методику, позволяющую изучать антигенный состав индивидуальной частицы — вируса или везикулы. Мы присоединяем их к магнитным наночастицам размера 10–15 нм, а затем на этот комплекс наливаем различные антитела и смотрим, какие антигены есть на этих частицах.

Как отличить везикулу от вируса? Не все белки входят и в вирус, и в везикулы. Есть и белки, которые, как, например, CD45, присутствуют только в везикуле. Если взять препарат, который, как изначально предполагалось, состоит только из вирусов, а на самом деле — из смеси, и убрать при помощи магнитных частиц хотя бы часть везикул, а затем опять заразить культуру тканей матки или лимфатических узлов, то происходит уменьшение инфекции. Везикулы в данном случае способствуют инфекции: либо активируют клетки, либо действуют каким-то другим способом. Оказалось, что на везикулах, выделяемых зараженными клетками, имеются важнейшие вирусные белки — например, белок, отвечающий за слияние клеток с вирусами.
Все клетки, в том числе инфицированные, выделяют везикулы. Везикулы зараженного организма-хозяина стимулируют ВИЧ-инфекцию. Везикулы, выделяемые вагинальными лактобактериями, препятствуют заражению ВИЧ. То, что мы считали вирусами, на самом деле является смесью инфекционных частиц и везикул, некоторые из них несут вирусные белки. Теперь важно изучить все эти сложные взаимодействия между везикулами и вирусами для понимания патогенеза ВИЧ. И это наверняка приведет к новым подходам в профилактике и лечении вируса.
В какой-то степени инфекцию мы уже победили, другой вопрос — как победить эпидемию. Необходимо создание вакцины, которая сможет предотвратить передачу ВИЧ от человека к человеку.
В 2018 году в Европе поставили 141 тыс. новых диагнозов ВИЧ. А всего в регионе живет 2,2 млн инфицированных людей. Основная нагрузка заболевания приходится на Восточную Европу, потому что на Западе количество новых заражений снижается вследствие профилактических мер, хотя там до сих пор основная причина заражения — наркозависимые, не знающие о своем диагнозе ВИЧ-инфицированные и мигранты.
Тестирование на ВИЧ происходит в государственных больницах и частных центрах на уровне сервисов или сообществ. Это способствует и снижению стигматизации. Даже врачи общей практики могут проводить тестирование и анализы. Сегодня в Европе анализы доступны даже в домашних условиях.
В России также есть возможность пройти тестирование на ВИЧ на дому. Диагностика определяет антигены и антитела через четыре недели после заражения. Купить экспресс-тест можно практически в любой аптеке или заказать по интернету с доставкой на дом.
Существует два типа тестов для домашней диагностики ВИЧ: для анализа артериальной крови и для анализа с исследованием слюны. В набор входят тест-полоска, реагенты, салфетка с дезинфицирующим раствором, скарификатор для прокола пальца, пипетка или пробирка для забора крови либо лопатка для соскоба во рту. Тест дает результат через 15–30 минут после нанесения биоматериала на тест-полоску.
Результат почти 100%, но у беременных женщин, людей, больных онкозаболеваниями, вирусными инфекциями и сахарным диабетом может быть ложноположительный результат. Поэтому после домашней диагностики для точного диагноза стоит сдать кровь на ВИЧ в больнице.
Германия немного не дотягивает до этой цифры. Даже в стране с хорошей медициной, где бесплатно проводят анализы, всё равно идет стигматизация. Люди боятся приходить на анализ, рассказывать о своих сексуальных предпочтениях или признаваться, что употребляют наркотики. Из тех же, кто получает антивирусную терапию, фактически 90% и выше имеют супрессию вируса, что, безусловно, хороший результат.
Сегодня в Германии появились системы для домашнего анализа, их можно купить в аптеке. Это позволяет организовать анонимный анализ для людей, которые боятся стигматизации и не хотят рассказывать семье. Они сами могут заботиться о своем половом здоровье, регулярно тестироваться, поэтому доконтактная профилактика очень важна в тех странах, где она доступна.
Продолжительность жизни человека с ВИЧ практически сравнялась с жизнью обычного человека, особенно заметен эффект в Швейцарии. Если после терапии вирус не определяется, он не передается, и это главная мотивация для того, чтобы пациенты продолжали принимать терапию.
По данным Федерального департамента здравоохранения Швейцарии, в 2017 году было выявлено 447 новых случаев заражения, а в 2018 году — 425, что на 4,5% ниже прошлогоднего уровня. Снижению распространения вируса способствовали активное проведение тестов среди групп риска, прием антиретровирусных препаратов ВИЧ-отрицательными людьми для снижения риска заражения (доконтактная профилактика) и просветительская работа (например, сексуальное просвещение в школах).
Очень важный вопрос — кто именно должен назначать антиретровирусную терапию. Лучше, когда это делают специалисты, прошедшие подготовку в области инфекционных заболеваний.
Многие страны Европы переходят к одним и тем же стандартам медицинской помощи. В Боннском университете подробно описывают, как именно работать с людьми, живущими с ВИЧ, и это не только медицинская помощь — есть масса социальных вопросов. Важно не забывать про лечение сопутствующих заболеваний — туберкулеза или гепатита. Как только диагноз поставлен (и даже просто при большом количестве Т-клеток), можно начинать высокоактивную антиретровирусную терапию.

В борьбе с ВИЧ отлично себя показывают мультидисциплинарные команды: не только врачи, но и социальные службы, психиатры и психологи. Гепатологи и другие узкие специалисты лечат сопутствующие инфекции и заболевания. Нужно формировать мультикоманды — только так можно добиться высокого уровня супрессии, а также обеспечить высокий уровень здравоохранения. В результате их работы всё больше и больше пациентов с ВИЧ достигают преклонного возраста, больше половины наших пациентов старше 50.
Чтобы обеспечить лучшее здравоохранение в Европе, мы проводим совещания, приглашаем людей из различных регионов, наших институциональных партнеров из Объединенной программы ООН по ВИЧ/СПИД, Всемирной организации здравоохранения и многих других.
Мы должны комбинировать вакцины с доконтактной профилактикой ВИЧ, только тогда будет достигнуто стопроцентное предотвращение заболеваемости. Мы должны понимать, что сегодня доконтактная профилактика зачастую показывает стопроцентную эффективность. Поэтому важно понимать, что вакцина не всегда может действовать в одиночку, нужно совмещать усилия.
Для диагностики ВИЧ применяются прямые и косвенные тесты. Косвенные позволяют обнаружить в крови человека антитела к ВИЧ, а прямые — выявляют сам вирус и степень поражения организма.
Методы диагностики ВИЧ в России:
- иммуноферментный анализ — выявление антител к вирусу и его антигенов;
- иммуноблот — выявление антител к вирусным белкам;
- иммунохроматография — обнаружение антител непосредственно к ВИЧ;
- полимеразная цепная реакция — исследование генетики самого вируса.
Тесты на ВИЧ можно пройти в медицинских организациях по месту жительства или в специализированных СПИД-центрах.
Читайте также:


