Эозинофилы при золотистом стафилококке
Для получения подробной информации о здоровье пациента, врачи часто прибегают к общему анализу крови. Иногда, некоторые параметры не укладываются в границы нормы, и тогда следует разбираться с причинами отклонений. О чем следует беспокоиться, если исследования показывает, что эозинофилы повышены?
Общие сведения
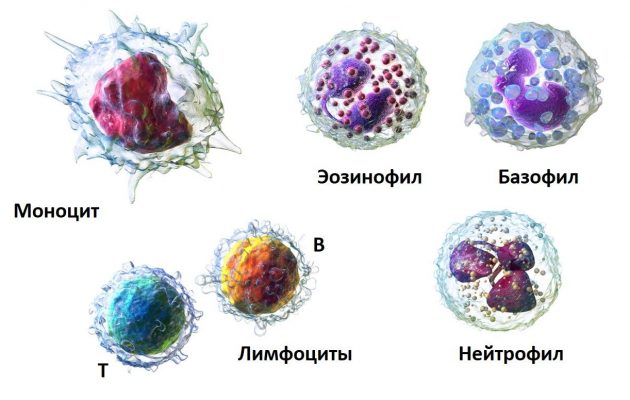
Что такое эозинофилы в анализе крови? Это белые кровяные тельца, разновидность лейкоцитов, отвечающих за борьбу организма с чужеродными белками и микроорганизмами. Данный тип клеток имеет множество функций, среди которых:
- формирование стойкой иммунной реакции;
- борьба с бактериями;
- купирование очагов воспалений;
- нейтрализация аллергенов и паразитов.
Время образования эозинофилов – 72-96 часов. Именно такой промежуток времени требуется для того, чтобы ОАК мог отобразить возникновение ответной реакции организма на раздражитель. Далее эозинофилы проникают в слизистые оболочки и продолжают существовать на них еще 2 недели. Большое количество эозинофилов или состояния, когда эозинофилы ниже нормы требуют особого внимания.
Следует отметить, что незначительно высокие эозинофилы – нормальное проявление у детей дошкольного возраста. Их иммунная система еще недостаточно развита, потому может бурно реагировать на некоторые микроорганизмы. Кроме того, дети активно изучают окружающий мир, что делает неизбежным попадания в организм паразитов и простейших.
Необходимо помнить, что возросшее число эозинофилов не указывает на наличие патологии. Гораздо опаснее, если у малышей выявлены пониженные эозинофилы. Это может говорить о серьезном снижении иммунитета и развитии патологий. Если организму удалось устранить опасность, численное содержание клеток быстро приходит в норму. Состояние, когда эозинофилы повышены у взрослого, обязательно требует консультации специалиста, так как может указывать на опасную болезнь.
Норма эозинофилов в крови составляет:
- до 1 года – 1-6%;
- 1-2 года – 1-7%;
- 2-5 лет – 1-6%;
- от 5 лет — 1-5%.
Норма у женщин и у мужчин одинаковая. Показатели могут немного повышаться. Это, как правило, вызывает опасение у медиков, и требует дополнительных обследований. Однако, необходимо помнить, что однократные изменения в анализе не играют существенной роли в диагностике и требуют проведения дополнительных и повторных исследований.
Причины эозинофилии
Состояние, при котором эозонофилы повышены, называется эозинофилия. Выделяют несколько стадий патологии, в зависимости от которых пациенту назначается дополнительное обследование и лечение:
- легкая (до 10%) – требует только наблюдения, без терапевтических мероприятий;
- умеренная (10-15%) – пациенту назначаются дополнительные обследования для выявления патологии;
- тяжелая (>15%) – требует незамедлительного лечения, присутствует угроза для жизни.
Проявление эозинофилии может иметь местный или системный характер и выражается в повреждении тканей организма с проявлением отечности. У детей эозинофилы выше нормы – чаще всего сопровождаются ринитом или приступами ларинготрахеита, у взрослых могут присутствовать астматические проявления или нарушения со стороны желудочно-кишечного тракта.
Почему эозинофилы повышены? Такой анализ может свидетельствовать о следующих патологиях:
- аллергические реакции любых типов;
- заражение глистами, лямблиями или простейшими;
- заболевания соединительной ткани (красная волчанка, склеродермия);
- заражение бактериями Хеликобактер, с последующим развитием гастрита и язвы;
- кожные поражения и инфекции, в том числе лишай и экзема;
- развитие стафилококков;
- нарушение обмена веществ, сопровождающееся низкой всасываемостью магния;
- онкологические заболевания.
В педиатрической практике, медики чаще всего связывают состояние, когда эозинофилы в крови повышены с глистными инвазиями и аллергическими реакциями. Тем не менее, причины могут быть более многообразны. Что это значит? Вирусные или бактериальные инфекции также могут сопровождаться проявлениями эозинофилли. Повышенное содержание эозинофилов может быть зафиксировано, после тяжелой интоксикации, пищевого отравления, приема ряда лекарственных препаратов. Потому, для адекватной оценки данного параметра, следует придерживаться определенных правил:
- анализ крови на эозинофилы сдается в утренние часы натощак;
- за 7 дней до исследования производится отмена антигистаминных препаратов;
- не рекомендуется употреблять напитки с содержанием алкоголя за 2 дня до проведения анализа;
- следует снизить потребление высокоаллергенных продуктов питания;
- женщинам исследование не проводится в дни менструации, а также в течение нескольких дней после ее завершения из-за того, что в этот период завышенный эозинофильный показатель имеет физиологическую природу.
Диагностика и лечение
Повышенные эозинофилы в крови редко рассматриваются медиками, как отдельный симптом заболевания. Чтобы поставить диагноз и назначить лечение, следует оценить клиническую картину в целом и провести дополнительные обследования. Высокие эозинофилы и их предполагаемый источник может определяться по сопутствующим симптомам:
- отек в носоглотке – свидетельствует об аллергической природе заболевания;
- высыпания на коже, боли в животе – характеризуют глистную инвазию;
- повышение температуры тела, головные боли – указывает на развитие в организме инфекции.
Низкий уровень сопровождается общим упадком сил, головными болями, головокружениями.
Для получения целостной картины, необходимо провести исследование:
- количественного показателя общего иммуноглобулина в крови;
- мазков из зева и носа;
- кала на яйцеглист и простейшие;
Также, по показаниям проводят рентгенографию грудной клетки, УЗИ органов брюшной полости, биопсию поврежденных тканей, биохимический анализ крови. Следует помнить, что сдавая общий анализ крови, эозонофилы должны соизмеряться в комплексе с другими показателями: общее количество лейкоцитов, гемоглобин, лимфоциты, моноциты и прочее.
Одновременное повышение лимфоцитов с эозинофилией свидетельствует о появлении в организме аллергии или паразитарной инфекции. У детей подобное состояние может указывать на развитие вируса Эпштейн Барра. Также повышенные лимфоциты при эозинофилии может наблюдаться во время лечения антибиотиками.
Вирусные и грибковые заболевание, а также заражение мононуклезом у детей приводит к тому, что в ОАК повышены моноциты и эозинофилы. Подобная картина может наблюдаться и при других инфекционных заболеваниях: туберкулезе, сифилисе, саркоидозе.
Лечение пациента полностью зависит от поставленного диагноза и назначается в соответствии с причиной, вызвавшей увеличение эозинофилов. Отдельная коррекция не требуется. После купирования основного патологического процесса, составляющие крови через некоторое время оказываются в норме.
Низкие эозинофилы
Когда в анализе фиксируются значения эозинофилов меньше одного процента, говорят о чрезмерном снижении показателя. Состояние, когда понижены эозинофилы в крови вызывает не меньшее беспокойство у врачей. Медики выделяют следующие наиболее распространенные причины:
- существенное снижение иммунной реакции организма;
- подверженность нервным стрессам;
- инфаркт миокарда (эозинофилы остаются пониженными в первые сутки);
- тяжелые гнойные инфекции;
- болевой шок;
- отравление тяжелыми металлами и химикатами;
- заболевания эндокринной системы;
- травматические поражения;
- обширные ожоги средней и тяжелой степени;
- период после операции;
- острый лейкоз.
Могут быть эозинофилы понижены и при заражении брюшным тифом, дизентерии, остром аппендиците. Близкие к нулю показатели могут наблюдаться у людей с синдромом Дауна. Как и в случае эозинофилии, специальной коррекции подобное состояние не требует. Уровень кровяных клеток повышается, после излечения основного заболевания. Профилактики также не существует.
Причины повышения эозинофилов могут быть достаточно серьезными и требовать незамедлительного лечения. Потому, при появлении отклонений в анализах как в большую, так и в меньшую сторону, не следует заниматься самолечением, принимать противоглистные и антигистаминные препараты. Подобное поведение может не только не способствовать выздоровлению, но и привести к усугублению клинической картины, когда стандартная терапия окажется малоэффективной. Если обнаруживается повышенный уровень эозинофилов в крови, следует незамедлительно обратиться к специалисту и пройти дополнительную диагностику.
Аннотация научной статьи по клинической медицине, автор научной работы — Кудрявцева А.В., Катосова Л.К., Балаболкин И.П., Асеева В.Г.
Авторы наблюдали 70 больных атопическим дерматитом (АД) в возрасте от 4 месяцев до 16 лет. В комплекс обследования больных включено определение общего IgE в сыворотке крови, постановка кожных скарификационных проб, бактериологические посевы с кожи и фекалий; у 5 больных исследовали специфический IgE к эндотоксинам А и В золотистого стафилококка (ЗС). ЗС выявлен на коже у 73% больных АД. Отмечена зависимость между тяжестью и характером поражения кожных покровов и степенью колонизации ЗС, а также между выраженностью обсеменения кожи ЗС и уровнем эозинофилов в периферической крови. У больных с тяжелым течением АД выявлены специфические IgE к стафилококковым эндотоксинам А и В.
Похожие темы научных работ по клинической медицине , автор научной работы — Кудрявцева А.В., Катосова Л.К., Балаболкин И.П., Асеева В.Г.
Role of Staphylococcus aureus in pediatric atopic dermatitis
Authors observed 70 patients with atopic dermatitis (AD) in the ade 4 months 16 years old. Complex examination included determination of total serum IgE, skin tests, skin and stool culture. Specific IgE-antibodies to Staphylococcus aureus (SA) A and В endotoxins were studied in 5 cases. SA skin culture was positive in 73% of patients with AD. Authors noted the dependence between skin lesion character and severity and degree of skin contamination by SA and between degree of skin contamination by SA and number of peripheral blood eosinophiles. Patients with severe AD had high level of specific IgE antibodies to staphylococcal A and В endotoxins.
А. В. Кудрявцева, Л. К. Катосова, И. И. Балаболкин, В. Г. Асеева
РОЛЬ ЗОЛОТИСТОГО СТАФИЛОКОККА ПРИ АТОПИЧЕСКОМ ДЕРМАТИТЕ У ДЕТЕЙ
НИИ педиатрии Научного центра здоровья детей РАМН (дир. акад. А. А. Баранов), Москва
Авторы наблюдали 70 больных атопическим дерматитом (АД) в возрасте от 4 месяцев до 16 лет. В комплекс обследования больных включено определение общего в сыворотке крови, постановка кожных скарификационных проб, бактериологические посевы с кожи и фекалий; у 5 больных исследовали специфический к эндотоксинам А и В золотистого стафилококка (ЗС). ЗС выявлен на коже у 73% больных АД. Отмечена зависимость между тяжестью и характером поражения кожных покровов и степенью колонизации ЗС, а также между выраженностью обсеменения кожи ЗС и уровнем эозинофилов в периферической крови. У больных с тяжелым течением АД выявлены специфические к стафилококковым эндотоксинам А и В.
2А В. Кудрявцева, Л. К. Катосова, И. И. Балаболкин, В. Г. Асеева
ПЕДИАТРИЯ № 6, 2003 г.
Authors observed 70 patients with atopic dermatitis (AD) in the ade 4 months —16 years old. Complex examination included determination of total serum IgE, skin tests, skin and stool culture. Specific IgE-antibodies to Staphylococcus aureus (SA) A and B endotoxins were studied in 5 cases. SA skin culture was positive in 73% of patients with AD. Authors noted the dependence between skin lesion character and severity and degree of skin contamination by SA and between degree of skin contamination by SA and number of peripheral blood eosinophiles. Patients with severe AD had high level of specific IgE antibodies to staphylococcal A and B endotoxins.
Атопический дерматит (АД) относится к числу хронических аллергических заболеваний кожи, характеризующихся упорным течением, часто торпид-ным к проведению традиционной терапии. Несмотря на большое количество научных исследований, проводящихся как в нашей стране, так и за рубежом, больших успехов в лечении этого заболевания достигнуть до настоящего времени не удалось.
Одной из причин, способствующих рецидивирующему, упорному течению АД, является колонизация на поверхности кожи золотистого стафилококка (ЗС), способного поддерживать воспаление и приводить к сенсибилизации организма. Как известно, этот микроорганизм относится к условно патогенной микрофлоре, однако при определенных условиях он способен не только образовывать очаги нагноения, но и поддерживать бактериальную сенсибилизацию и гиперпродукцию [1, 7]. По данным литерату-
ры, у 80—95% больных АД золотистый стафилококк является доминирующим микроорганизмом среди определяемых на пораженных участках кожи. Плотность его на непораженной коже у больных АД может достигать 107 КОЕ/см2 [4 — 6]. Продуцируя ряд токсинов (энтеротоксин А, энтеротоксин В, экс-фолиативный токсин и токсин стафилококкового шокового синдрома), обладающих достаточной молекулярной массой, чтобы выступать в качестве аллергенов, ЗС способен приводить к продукции специфических ]^Е. В научных исследованиях более чем у 50% больных этим заболеванием выявлены антитела к энтеротоксинам [5—7]. Наличие прямой корреляционной связи между тяжестью течения заболевания и численностью колоний ЗС, выделенных с кожи больных, а также выявление специфических 1§Е к энтеротоксинам А и В доказывают наличие влияния этого микроорганизма на течение АД.
Целый ряд научных работ как отечественных, так и зарубежных ученых посвящен изучению влияния ЗС на течение АД у детей и взрослых. Однако, несмотря на большое количество исследований, до настоящего времени не выработано определенного подхода к терапии АД с учетом роли золотистого стафилококка. Одни врачи склоняются в сторону применения наружных и системных антибиотиков, другие ограничиваются использованием антисептиков.
Цель нашей работы состояла в изучении роли ЗС в развитии, поддержании ободрения и утяжелении течения АД у детей и предложении некоторые подходов к терапии этого заболевания с учетом выявленных изменений.
Материалы и методы исследования
Было обследовано 70 детей, страдающих АД, возраст которых составил от 4 мес до 16 лет (средний возраст около 6,5 лет). В основном это были дети со среднетяжелым течением заболевания (62%), легкое течение отмечено в 14% случаев, тяжелое — в 24%. Только АД страдали 57 детей (81%), АД и бронхиальной астмой (БА) — 13 (19%). АД, осложненный пиодермией, отмечался у 3 больных. Еще у 6 пациентов в анамнезе были отмечены неоднократные эпизоды пиодермии неизвестной этиологии. При анализе тяжести течения БА выяснено, что чаще встречались случаи тяжелого течения болезни — 50% детей, реже среднетяжелого — 40% и в 10% случаев — легкого течения. Средняя продолжительность АД приблизительно совпадала со средним возрастом больных в связи с ранним дебютом болезни и составила 5,5 лет. Все дети поступали в отделение в период обострения АД и БА.
В контрольную группу вошли 10 детей с БА, не имеющие в анамнезе и во время исследования заболеваний кожи.
При изучении анамнеза болезни была выявлена наследственная отягощенность по аллергическим заболеваниям в 63% случаев, чаще по материнской линии (75%). Экссудативные изменения со стороны кожных покровов отмечались редко (10%) и только у детей младшей возрастной группы, у остальных изменения носили эритематозно-сквамозный характер, иногда, в основном у подростков, имелись очаги лихенификации. Средний показатель 8СОКАБ составлял 58,76 баллов.
Анализируя данные обследования детей с АД, было выявлено значительное увеличение абсолютного количества эозинофилов в периферической крови, при этом у детей с тяжелым и среднетяжелым течением заболевания отмечался достоверно более высо-
кий уровень эозинофилов, чем при легком течении (р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Количество эозинофилов в периферической крови у больных атопическим дерматитом в зависимости от тяжести заболевания. 1 — легкий АД, 2 — среднетяжелый АД, 3 — АД.
Чувствительность к антибиотикам ЗС, выделенного с кожи
Стафилококковая инфекция – одна из наиболее распространенных. Согласно статистическим данным, она наблюдается почти у 70% населения, при этом может поражать людей абсолютно разных возрастных категорий. Известно около 27 видов стафилококков, однако наиболее опасным возбудителем инфекционных заболеваний является золотистый стафилококк. Он может обитать на слизистых оболочках носоглотки, носа и ротоглотки, а также поражает эпидермис. Этот микроорганизм крайне опасен, поскольку обладает стойким противодействием к влиянию антимикробных препаратов.
Золотистый стафилококк: симптомы и диагностика

Золотистый стафилококк в носу может быть обнаружен даже у абсолютно здоровых людей. Эта условно-патогенная бактерия чаще всего поражает носовые ходы, хотя в некоторых случаях обосновывается в области подмышечных впадин.
Золотистый стафилококк в носу активно развивается у взрослых и детей, если имеет место общее ослабление защитных функций организма. При нормальных условиях человек может долгое время являться носителем стафилококка и даже не догадываться об этом, если нет причин для активизации микроба. Парадоксально, но факт: чаще всего носителями подобной инфекции являются работники медицинской службы.
Причины, которые становятся стимулом развития подобного патогенного микроорганизма, могут заключаться в:
- Наличии очага инфекции непосредственно в полости носа;
- Ранее перенесенных заболеваниях вирусного или инфекционного характера, значительно ослабивших иммунитет взрослого или ребенка;
- Частых переохлаждениях организма;
- Перенесенных стрессах и эмоциональных потрясениях.
Можно сделать вывод, что стафилококк в носу может развиваться практически у каждого человека.
Симптомы стафилококка в носу

Итак, если появились провоцирующие факторы, то стафилококковая инфекция начинает активно развиваться. Проявляется это в следующем:
- Температура тела резко повышается;
- Кожные покровы области носа приобретают красноватый оттенок;
- В полости носа и на внешней его стороне появляются гнойные ранки;
- Появляется зуд в носу, что связано с атрофическими процессами эпидермальных клеток;
- Активно выделяются густые слизистые массы из носовых ходов, которые могут содержать значительное количество гноя;
- Появляется заложенность носа;
- Нарушается обоняние;
- Если инфекция вызвана именно золотистым стафилококком, то состояние осложняется такими симптомами, как головная боль, острые боли в животе, диарея, общая интоксикация.
Эффективно лечить инфекционное заболевание поможет точное определение характера патогенного микроорганизма.
Диагностика наличия патогенного организма подразумевает ряд манипуляций, позволяющих определить вид прогрессирующей бактерии и степень ее развития:
- Опрос пациента и осмотр кожных покровов;
- Бакпосев отделяемого из носа;
- Микроскопические методы определения состава мазка.
Как лечить стафилококк в носу
Лечение стафилококка в носу должно быть начато непосредственно после постановки диагноза. Вылечить стафилококк в носу возможно исключительно на основе комплексного подхода.
Чаще всего попытки лечить такое состояние на основе народных средств приводят к усугублению состояния.
Для результативного лечения важно определить степень чувствительности патогенного организма к тем или иным видам антибиотиков.
Чаще всего в медицинской практике с этой целью используют следующие препараты:
- Оксациллин;
- Ванкомицин;
- Диклоксациллин;
- Амоксиклав.
Преимущество указанных препаратов заключается в том, что все они содержат и антибиотик, и вещество, подавляющее устойчивость стафилококка к антимикробным препаратам.
Кроме антибиотиков, необходимо принимать иммуномодуляторы, которые позволяют восстанавливать защитные функции организма. С этой же целью следует принимать витаминно-минеральные добавки.
Можно ли лечить стафилококки народными средствами?
На самом деле, подобные способы не воздействуют на причину заболевания. В большей степени народные средства позволяют укрепить иммунитет. С этой целью показано употребление отвара шиповника, ягод черной смородины, мякоти абрикоса.
К сожалению, обойтись исключительно народными средствами в процессе лечения стафилококка в носовой полости не удастся.
Мазь при лечении стафилококка
Что касается местного лечения стафилококковой инфекции в носу, то избавиться от нее подобным способом можно, используя мазь Бактробан. Состав мази позволяет нарушать процесс деления бактерий за счет торможения синтеза белков в их клетках.
Если мазь наносится на неповрежденные ткани, то действующие компоненты препарата не поступают в кровь. В противном случае вещества мази метаболизируются в мониевую кислоту, которая впоследствии выводится почками.
Мазь может наноситься на поверхность кожи. Если она выпускается в интраназальной форме, то допустимо ее введение в ноздри.
Какую опасность представляет микроорганизм?
- Стафилококк, развивающийся в полости носа, может стать причиной серьезных патологий, в частности – спровоцировать воспалительные процессы в полости носа.
- Если инфекционный процесс сопровождается активным отделением гноя, то существует высокая степень вероятности, что часть его попадет в желудок. Это чревато развитием таких сложных заболеваний, как гастрит, колит, холецистит, воспаление мочевого пузыря.
- Кроме этого, стафилококк может даже стать причиной заражения крови, который возникает из-за проникновения в кровь большого количества токсинов. Подобное состояние возникает чаще всего из-за попыток лечить это заболевание самостоятельно.
Именно поэтому лечение стафилококковой инфекции обязательно должно быть оперативным и проходить под полным контролем специалиста.
педиатр, консультант по грудному вскармливанию и детскому питанию
Доброго дня. Стафилококк в кале есть всегда, лечить его при аллергии бесполезно. Вам показана диета и подбор смеси, а также гипоаллергенный быт, обсыпать могло на порошок, косметику и даже постановленую елку.
Ребенку 5 месяцев, на ИВ. Смесь НЭННИ.Аллергии не замечено. Стул зеленый со слизью.Запоры. И болит по вечерам живот. Вот результат исследование кала на дисбактериоз: бактероиды 0
Здравствуйте, помогите пожалуйста. Моей дочери 2 года 10 месяцев. Вес 11700 рост 92,5 см. Меня очень беспокоит отсутствие аппетита у дочери и плохая прибавка в весе. Она ест с удовольствием только конфеты(даем редко), хлеб, пьет много жидкости (компот, чай, сок), полностью отказывается от молочных и кисломолочных продуктов, каши, макарон, овощей. Овощи ест только в супе, борще и то с плясками. Кормление растягивается на 1,5 часа. Мясо ест. Фрукты ест плохо. После еды увеличивается животик в объеме. Стул 1 раз в день, оформленный, периодически со слизью. Болеет простудными заболеваниями часто. Родилась с весом 3850 кг. 55 см. До 2 лет и 1 мес. находилась на грудном вскармливании. С 4-х месяцев стала плохо набирать вес. Прикорм стала вводить с 5 месяцев. Прикорм есть отказывалась (подолгу держит пищу во рту). Наблюдающий нас педиатр на мои жалобы прописывал нам ферменты(креон), элькар и пробиотики. Но они не помогали. Кушать лучше она не стала и прибавки в месяц начиная с 4 – го месяца были по 250 грамм. (1 мес. 850 гр., 2 мес. – 600 гр., 3 мес. 400 гр.). В 8 месяцев была проконсультирована гастроэнтерологом . АТ к лямблиям IgG- отриц., затем положит., затем вновь отрицательно (лечение не получали). Кал на дисбактериоз – золотистый стафилококк, снижение лактобактерий. УЗИ абд. – норма. Выставлен диагноз: Функциональное нарушение кишечника. Лямблиоз. Прописаное лечение получили полностью (секстофаг, бифидо-лактобактерии.) после лечение кал на дисбактериоз без патологий. После лечения есть и прибавлять вес лучше она не стала. Временное улучшение аппетита было только на фоне приема хофитола. В мае этого года у нее появилась крапивница (после того как она поела присыпок с пасхальных пасок). Решила отвезти ее к другому гастроэнтерологу в соседний край (г.Ставрополь). Были сданы анализы: Кровь на Ат суммарные к токсокарам, лямблиям, аскаридам – отриц., Крови на Вит.Д. – 23.37. Кровь на Ат к глиадину, тканевой трансглут. IgGIgА – норма. Кал на панкреатич.эластазу – норма. Кал на АГ лямблий – отриц., Б/химия крови – норма. УЗИ абдомин. – контурная деф. ж/п. Метеоризм. Копрограмма: скрытая кровь слабо (+), раст.клетчатка перев. ++, крахмал внутрик. ++, мыш.волокна + . Копрограмма через 2 недели: скрытая кровь – отриц., раст.клетч непер. ++, крахмал +, дрожжевые грибы ++. ОА мочи – норма. ОАК: гемоглобин – 127, лейк. 9.5, СОЭ – 4, С 24% , Э 2%, М 7%, Л 67%. Заключительный диагноз гастроэнтеролога: Функциональное нарушение пищеварения. Нарушение пищевого поведения. Белково-калорийная недостаточность, дефицит массы тела (13,7). Прописано лечение курсами: 1-й курс – мотилиум, энтерол. 2 – й курс – креон, нормобакт L, хофитол. 3-й курс – нормофлорин Д, поливитамины. Все лечение выполнено кроме поливитаминов , на них было сильное высыпание крапивница. Параллельно с обследованием у гастроэнтерологи прошли обследование у аллерголога-иммунолога. В иммунограмме: снижение резервной активности нейтрофилов. Содержание общего IgЕ – не повышено (50.5 МЕ/мл.). Сенсибилизации к пищевым аллергенам не выявлено (по данным специфицеских IgЕ ). Выявлена значительно высокая степень сенсибилизации к коровьему молоку, высокая к яйцу, пшеничной муке (по данным специфических IgG). Антитела IgG к ядерному антигену ВЭБ – отриц. АСЛО – 23 мЕ/л. Диагноз аллерголога: Транзиторная иммунная недостаточность неспецифических факторов резистнентности. Крапивница, рецидивирующее течение. Функциональное нарушение пищеварения. Непереносимость белка коровьего молока, куриного яйца, пшеничной муки. Лечение: Зиртек, Кетотифен, Момат, Ликопид. Ограничить в рационе продукты, содержащие цельное и сухое коровье молоко, куриные яйца, выпечку. Уже 3 месяца мы соблюдаем диету, исключили запретные продукты. Лечение прошли полностью. Аппетит улучшался только на фоне лечения хофитолом. Сейчас все как прежде, кушать она никогда не хочет, с трудом получается накормить 2-3 раза в день, причем 1 из приемов пищи это тертое яблоко. Подскажите, что можно сделать чтобы помочь моему ребенку. Надо ли нам соблюдать строгую безглютеновую и безмолочную диету? Если надо, то в течении какого времени?
Ребенку 6 месяцев. В анализе кала обнаружили золотистый стафилококк. Лечили Бактериофагом, бактисубтилом. Не помогло. Подскажите, как вылечить малыша.

Человеческий организм может служить домом для тысяч микробов и бактерий, причем, такое соседство вовсе не обязательно заканчивается болезнью. Иммунитет надежно защищает нас, сдерживая активность непрошеных гостей и заставляя их следовать правилам хорошего тона. Стафилококк – не исключение; он в норме обнаруживается примерно у трети населения Земли, но ничем себя не проявляет до поры до времени.
Ослабление иммунитета, банальное переохлаждение или наличие в организме другой инфекции, против которой применялись антибиотики, - вот причины, по которым стафилококк может перейти в наступление. Поэтому важно понимать две вещи: нельзя лечиться антибиотиками в случае малейшего недомогания или простуды, и просто бессмысленно использовать их против стафилококка для упреждения. От носительства вы все равно не избавитесь, зато познакомите свой стафилококк с антибактериальными препаратами и сведете на нет их эффективность в будущем, когда они действительно могут понадобиться.
Единственная разумная мера по упреждению стафилококковых инфекций – это местная санация кожи, слизистых оболочек и верхних дыхательных путей в холодный период года, а также приём препаратов, укрепляющих иммунитет. Назначение антибиотиков оправдано лишь в случае тяжелых, опасных для жизни заболеваний: пневмонии, эндокардита, остеомиелита, множественных гнойных абсцессов на коже и в мягких тканях, чирьев на лице и голове (в непосредственной близости к головному мозгу). Но прежде чем выбрать антибиотик против стафилококка, квалифицированный врач всегда производит бактериальный посев.
В санэпидстанции, кожно-венерологическом диспансере или медицинском кабинете профильного специалиста (ЛОРа, дерматовенеролога, гинеколога, уролога, пульмонолога, гастроэнтеролога, инфекциониста) производится забор бактериальной культуры из места локализации стафилококковой инфекции. Это может быть мазок из зева, гнойного абсцесса на коже, влагалища или уретры, а также образец крови, мокроты, мочи, слюны, желудочного сока, спермы и прочих физиологических жидкостей.
Полученный материал помещается в питательную среду, через некоторое время колония стафилококков размножается, и лаборант может определить, к какому типу относится возбудитель, и к каким антибиотикам он чувствителен.
Результат посева выглядит как список, в котором напротив названий всех актуальных противомикробных препаратов стоит одно из буквенных обозначений:
S (susceptible) — чувствителен;
I (intermediate) — умеренно чувствителен;
R (resistant) — устойчив.
Антибиотики и стафилококк
По сути, есть только одна объективная причина для применения антибиотиков против такого устойчивого и гибкого возбудителя, как стафилококк – ожидаемая польза превысит неизбежный вред. Лишь в случае, когда инфекция охватила весь организм, попала в кровь, вызвала лихорадку, а естественных защитных сил не хватает для победы над болезнью, приходится прибегать к антибактериальной терапии.
Зато есть целых три веских причины, чтобы отказаться от антибиотиков при лечении стафилококка:
Справиться с некоторыми типами возбудителя, например, с золотистым стафилококком, могут лишь цефалоспорины второго-третьего поколения, полусинтетические пенициллины (оксациллин, метициллин), да мощнейшие современные антибиотики (ванкомицин, тейкопланин, фузидин, линезолид). Прибегать к крайним средствам приходится все чаще, потому что за последние 5-10 лет стафилококки мутировали и обзавелись ферментом бета-лактамаза, с помощью которого они успешно разрушают цефалоспорины и метициллин. Для таких возбудителей существует термин MRSA (methicillin-resistant Staphylococcus aureus), и уничтожать их приходится комбинациями препаратов, например, фузидина с бисептолом. А если пациент до возникновения обширной стафилококковой инфекции бесконтрольно употреблял антибиотики, возбудитель может оказаться нечувствительным;
Антибиотики не выбирают жертв – помимо тех бактерий, против которых вы их применяете, они уничтожают и другие микроорганизмы, в том числе, полезные. Длительное лечение антибактериальными препаратами почти всегда провоцирует дисбактериоз в органах ЖКТ и мочеполовой сфере, а также усугубляет опасность активизации других инфекций, присутствующих в организме в форме носительства.
Можно ли полностью избавиться от стафилококка?

Почему иммунитет здорового ребенка или взрослого человека не избавляется от этой опасной бактерии? Потому что на то нет объективных причин, пока носительство не переходит в заболевание. Скромно сидящий в уголочке стафилококк не вызывает никакого интереса у иммунной системы, лейкоциты и макрофаги не объявляют на него охоту, и в крови не вырабатываются нужные антитела. Но что же делать, если, например, ребенок каждую осень-зиму болеет стафилококковой ангиной, или девушка, знающая о присутствии зловредной бактерии в своем организме, планирует беременность?
В этих случаях необходимо прибегнуть к иммуностимулирующей терапии и санации доступных проблемных зон: зева, носоглотки, кожи, влагалища. Такие меры не позволят вам избавиться от стафилококка навсегда, но существенно сократят численность его колоний и снизят риск перехода носительства в опасную болезнь.
Чем производится санация стафилококка?
Профилактическая санация – очень действенная мера, к которой рекомендуется регулярно прибегать всем носителям стафилококка. Сотрудники детских образовательных и лечебных учреждений дважды в год сдают мазки из носа, и если результат положительный, проводится санация, а затем анализ берут повторно, стремясь добиться полного отсутствия стафилококка в верхних дыхательных путях. Это очень важно, ведь только так можно застраховаться от распространения возбудителя воздушно-капельным путем.
Если у вас или вашего ребенка ежегодно наблюдаются рецидивы ангины, фурункулеза и прочих гнойно-воспалительных заболеваний, причиной которых (согласно результатам анализов, а не исходя из ваших догадок) служит именно стафилококк, стоит пополнить домашнюю аптечку средствами для местной санации. С помощью этих препаратов производится полоскание горла, закапывание носа, закладывание ватных тампонов в носовые ходы, орошение или спринцевание половых путей, протирание и смазывание кожи или слизистых оболочек, в зависимости от локализации носителя. Для каждого случая нужно подбирать подходящий вариант препарата и строго придерживаться инструкции.
Вот список всех эффективных растворов и мазей против стафилококка:
Масляный раствор ретинола ацетата (витамина A);
Читайте также:


