Остиофолликулит стафилококковое импетиго лечение
Стафилококковое импетиго, или остиофоликуллит, относится к инфекционным заболеваниям кожных покровов. Его возбудителем считается золотистый, в редких случаях белый стафилококк. Из факторов, которые могут спровоцировать патологический процесс, можно назвать профессиональные (механические раздражения, длительный контакт кожных покровов с пылью, грязью, нефтепродуктами, дегтем), мацерацию, небольшие травмы кожи. Спровоцировать импетиго могут остро протекающие инфекционные заболевания, такие как грипп, снижение сопротивляемости организма, нарушение питания или обменных процессов, обильное потоотделение.
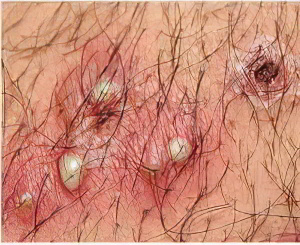
Характерным симптомом стафилококкового импетиго является пустула, величина которой может быть с просяное зерно или с булавочную головку. Воспаление локализуется в центре волосяной луковицы, вокруг пустулы располагается узкий венчик отекшей и покрасневшей кожи. Остифолликулиты могут располагаться в виде отдельных участков или рассеиваться по большей поверхности кожных покровов, в этом случае число воспалительных очагов значительно увеличивается. На первом этапе заболевания участок кожи вокруг фолликула краснеет и болит, через короткий промежуток времени образуется полусферическое припухание, которое в некоторых случаях имеет форму конуса. В центре воспалительного очага можно заметить гнойничок. Покрышка воспаленного участка окрашена в желтый цвет из-за наличия находящегося под ней гноя. Спустя несколько суток содержимое пустулы ссыхается, на поверхности кожи формируется корочка, воспаление проходит и процесс завершается. Никаких следов патологические очаги не оставляют, а пигментация сохраняется после отторжения корочки ещё несколько дней, затем исчезает. Остиофолликулиты не распространяются по периферии, при большом количестве патологических очагов они образуют группы, но при этом никогда не сливаются друг с другом.
В некоторых случаях величина пустул достигает размера горошины, их центр пронизан пушковым волосом. Этот вид импетиго носит название импетиго Бокхарда. Симптомы болезни в данном случае можно заметить на тыльной стороне кисти, само же заболевание развивается как осложнение чесотки.
Местом локализации стафилококкового импетиго чаще всего является кожа лица, область шеи, предплечий, а также голени и бедра.
В педиатрии отмечается максимальная восприимчивость к стафилококковому импетиго у детей в возрасте старше трех лет, хотя дети двух-трех лет также подвержены данному заболеванию. Причиной импетиго у детей служит мацерация кожи, обильное потоотделение, переохлаждение, перегревание, нарушение санитарно-гигиенических требований.
В качестве местного лечения стафилококкового импетиго можно использовать камфорный спирт или спиртовой раствор салициловой кислоты. После вскрытия пустул стерильным инструментом удаляют гной, а место эрозии протирают бриллиантовым зеленым, жидкостью Кастеллани, метиленовым синим, йодом, раствором ляписа, слабым раствором марганцовки, раствором пиоктанина.
Если высыпания обильные, то рекомендуется их не вскрывать, а смазывать 1–2 раза в сутки эмульсией синтомицина, мазью с биомицином, колимицином или гелиомицином. После проведения процедуры накладывают стерильную повязку.
Помогают и физиопроцедуры. Ультрафиолетовое излучение в субэритемных дозах при лечении импетиго признано достаточно эффективным. При рецидивирующих формах заболевания показаны инъекции пенициллина и аутогемотерапия.
Следует исключить мытье до того момента, пока не пройдут высыпания на коже. Из профилактических мероприятий рекомендуется соблюдение требований гигиены при уходе за кожей, защита её от натираний, своевременное лечение пациентов с импетиго, диспансеризация больных с длительно протекающим инфекционным процессом.

Эксперт-редактор: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
Стафилококковое импетиго является кожной инфекцией. Заражаются болезнью во время непосредственного контакта, передается инфекция от человека, явление способно распространяться особенно активно в детских садах, больницах. В этой статье вы найдете подробную информацию о лечении, причинах появления и симптомах стафилококкового импетиго, его фото и узнаете о важных нюансах.
Особенности болезни
Стафилококковым импетиго называют разновидность пиодермии, гнойничковую инфекцию, которую провоцируют кокковые бактерии — золотистый или белый стафилококк. Болезнь, которая по-другому называется остиофолликулит, в основном встречается у грудничков при ошибках ухода, нарушении гигиены.
- Такое кожное заболевание, стафилококковое импетиго, поражает мужчин, возникает из-за нарушения гигиены при бритье, передается через плохо обработанный инструмент в парикмахерских. Высыпания располагается преимущественно на коже лица в местах роста бороды, усов, волос на голове.
- Стафилококковое импетиго наблюдается у молодых женщин с нежной кожей, подростков, обладающих нежной кожей, людей со сниженным иммунитетом.
Про классификацию распространенного фолликулярного импетиго читайте ниже.
Классификация

По типу бактерий, вызвавших болезнь, классифицируют импетиго:
- Буллезное вызывается стафилококками Staphylococcus aulreuls. Бактерии нарушают целостность кожного покрова с помощью токсина эксфолиантина, который растворяет межклеточное клейкое вещество, запечатывающее волосяной фолликул, проникает в подкожные слои, откуда следует в кровоток, оказывая токсическое действие на организм в целом.
- Небуллезное стафилококковое импетиго провоцируется Staphylococcus aulreuls и Staph. pyogenus. По клиническим симптомам небуллезное импетиго обладает сходством со стрептококковой инфекцией, которая имеет несколько форм. При этом не возникают крупные гнойники (булл), отсутствует тенденция к объединению везикул.
Причины появления стафилококкового импетиго
На коже постоянно существуют колонии многообразных микроорганизмов, которые не вызывают болезней. Они мирно уживаются, не проникают в глубокие подкожные слои.
Это происходит благодаря барьерной функции кожного покрова, который обеспечивается:
- роговым слоем;
- клейким веществом, препятствующим проникновению бактерий в волосяной фолликул;
- кислотностью покровов;
- составом пота, который содержит иммуноглобулины.
При нарушении барьерных свойств кожного покрова инфекция легко проникает в волосяной фолликул, вызывая его воспаление, образуя пустулу с гнойным содержимым величиной с просяное зернышко. Стафилококки выделяют токсин, вызывающий отслоение рогового слоя, что облегчает бактериям проникновение под кожу.
Способствуют появлению остиофолликулита:
- заболевания, вызванные нарушением обмена веществ – подагра, ожирение, диабет;
- потливость;
- хронические болезни, снижающие иммунитет.
Иногда может идти речь о смешанном импетиго.
Симптомы
Высыпания пустул отмечаются в основном на лице, открытых участках. Гнойничок пронизан волосом, наполнен желтоватым содержимым, вокруг пустулы — кольцо гиперемированной кожи.
Сначала высыпания незначительные, занимают маленькую площадь, количество пустул небольшое. Но постепенно количество наполненных гнойным содержимым пузырьков увеличивается, кожа вокруг них краснеет, начинает зудеть. Больной, расчесывая высыпания, вызывает разрушение тонкой верхней плоской покрышки, а гной с бактериями распространяется дальше.
Диаметр гнойных пузырей может достигать при стафилококковом буллезном импетиго 1,5 см в поперечнике. После вскрытия пузыря на его месте остается мокнутие, постепенно увеличивающееся в диаметре по периферии в результате отслоения рогового слоя кожи под действием токсина, который выделяют бактерии.
По краю пятна мокнутия появляются меткие пустулы, наполненные гноем, которые имеют тенденцию сливаться, образуя комковатые плотные неопрятные корки, постоянно подпитывающиеся гнойным содержимым из вскрывающихся пустул.
При благоприятном протекании заболевание самоизлечивается. Пустулы через 6-7 дней подсыхают, и после них остается сухая корка, которая отпадает, а на ее месте остается небольшое пятнышко с шелушащейся кожей.
Диагностика
Диагноз заболевания ставят по клиническим симптомам и по данным анализа соскоба из язвочки. Анализ позволяет точно выявить возбудителя и назначить лечение, направленное против бактерий, вызвавших гнойную сыпь.
Лечение
Хирургическое вскрытие гнойников при лечении стафилококкового импетиго практически не применяется. Лечение ограничивается наружной обработкой, компрессами, физиотерапевтическими процедурами (УФО, аутогемотерапией).

При незначительных повреждениях кожи назначают местное лечение мазями с антибиотиком. Обычно применяются препараты с неомицином, бацитрацином, мупироцином, колиомицином, биомицином.
Поверхность кожи можно протереть камфорным спиртом, зеленкой. Считается, что полезно обрабатывать гнойничковые высыпания ультрафиолетовым излучением, применяют метод аутогемотерапии – инъекции собственной УФО-облученной крови.
В таблетках для приема внутрь применяются антибактериальные средства:
- эритромицин;
- пенициллин;
- цефалоспорины – цефалексин.
Лекарства пьют по специальной схеме. Лечение антибиотиками обязательно сопровождается витаминотерапией, правильным питанием с введением всех необходимых нутриентов в рацион. Обязательно должны присутствовать в диете витамины группы В, витамин С.
Крупные пузыри вскрывают стерильным инструментом, очищают ранку от гноя, обрабатывают антисептиком, используя:
Мелкие обильные высыпания обрабатывают антисептиками, после чего накладывают стерильную повязку с антибиотиком. Повязки меняют два раза в день, лечение длится 7-10 дней.
Против стафилококкового импетиго эффективны компрессы из отвара окопника, любистка, семян льна. Для приготовления компресса из отвара окопника листья лекарственного растения:
- измельчают;
- заливают кипятком;
- настаивают 30 минут;
- процеживают, остужают до комфортной температуры.
Компресс накладывают теплым, процедуру проделывают вечером дополнительно к основному лечению.
Полезно принимать витаминные отвары из шиповника, боярышника, родиолы розовой. Внутрь можно принимать отвар семян льна, который готовят следующим образом:
- ложку семян заваривают кипятком (одним стаканом);
- остужают, процеживают;
- пьют по половинке стакана 2 раза в день.
Отвар семян льна можно использовать в теплом виде для примочек. В этом случае в отвар добавляют немного льняной муки. Народные способы используют по рекомендации дерматолога только в качестве дополнения к основному медикаментозному лечению.
Профилактика

Профилактикой заражения служит:
- соблюдение правил личной гигиены;
- ограничение контактов малышей до года с возможными бактерионосителями стафилококкового импетиго;
- своевременное обращение к дерматологу при появлении гнойничковых высыпаний в случае натирания, повреждения кожи.
Про осложнения бактериального импетиго Бокхарта расскажем ниже.
Осложнения
Опасным осложнением стафилококкового импетиго служит синдром обожженной кожи, при котором примерно в 5% случаев отмечается летальный исход. Синдром вызывается стафилококковым токсином эксфолиантином, который накапливаясь в крови в высокой концентрации, оказывает отравляющее действие на организм.
Прогноз
Прогноз при стафилококковом импетиго благоприятный, за исключением особенно запущенных случаев обширного поражения кожи.
В данном видео Елена Малышева расскажет о стафилококковом импетиго и стрептодермии:
Патогенные микроорганизмы окружают нас везде, но при сильном иммунитете организм быстро с ними справляется. При ослабленной работе иммунной системы гноеродные бактерии на поверхности кожи быстро активизируются и приводят к развитию такого заболевания, как пиодермия стафилококковая. Избавиться от патологии можно, но только используя комплексный подход к терапии.
Особенности болезни
Чаще всего возбудителем заболевания является стафилококк. Эти бактерии довольно устойчивы, поэтому их можно встретить в воздухе, на предметах быта, коже человека. При ослаблении иммунитета патогенный микроорганизм быстро приводит к развитию заболевания.
Можно выделить несколько провоцирующих факторов стафилококковой пиодермии:
- Регулярное несоблюдение личной гигиены.
- Постоянные травмы, ссадины и порезы.
- Нарушенный метаболизм.
- Заболевания внутренних систем органов.
Почти 30 % людей являются носителем золотистого стафилококка. Подцепить возбудителя можно где угодно, возможно даже самозаражение, когда бактерия со здорового участка кожи попадает в ранку.
Часто встречается стафилококковая пиодермия у детей и протекает она гораздо тяжелее, учитывая, что у малышей иммунитет еще не полностью сформирован.
Независимо от формы заболевание считается заразным, поэтому требует срочного лечения.
Причины развития патологии
Стрептококковая инфекция попадает в организм через ранки и ссадины на коже, вызывая развитие воспалительного процесса. Патогенные микроорганизмы проникают в сальные и потовые железы, поражают волосяные фолликулы.
Активность размножения возбудителя и глубина проникновения инфекции зависят от силы иммунной системы.
Спровоцировать развитие стафилококковой пиодермии могут:
- Стоматологические проблемы.
- Лимфадениты.
- Гнойные поражения внутренних органов.
Если иммунитет ослаблен, то микроорганизмы размножаются бурно и быстро распространяются по организму. В ходе своей жизнедеятельности вырабатывают токсические вещества, которые и провоцируют развитие характерных симптомов интоксикации.
Важно начать терапию при появлении первых симптомов, чтобы снизить вероятность развития осложнений.
Разновидности патологии
Существует несколько типов стафилококковой пиодермии. Разновидности заболевания врачи выделяют следующие:
- Остиофолликулит. Локализуется патология в районе лица, может затрагивать волосистую часть головы. Поверхностная пиодермия часто проходит за короткий промежуток времени, не оставляя следов на коже. Если воспалительный процесс осложняется, то могут развиваться другие формы патологии.
- Стафилококковый фолликулит. При таком типе болезни воспаляется корень волоса. Из симптомов можно отметить покраснение вокруг фолликула, распространение инфекции на соседние ткани. При осложнении развивается абсцесс, который требует вскрытия. Пустула образуется размером с горошину с волоском в центре. Через несколько дней воспаление утихает, ранка подсыхает, а образовавшаяся корочка вскоре отваливается.
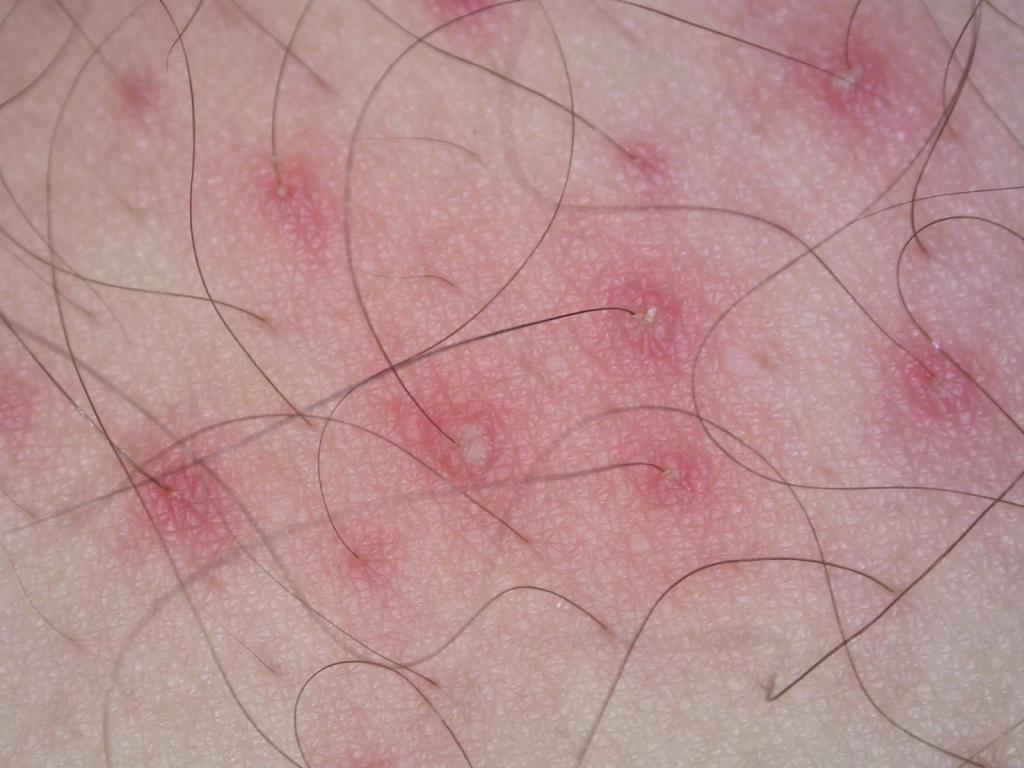
- Сикоз – это еще одна поверхностная форма патологии. Развивается часто на фоне остиофолликулита. Появляются множественные очаги воспаления чаще на лице, но могут затрагивать и подмышечные впадины.
- Фолликулит абсцедирующий. Хроническая форма гнойно-воспалительного процесса. Чаще всего диагностируется у представителей сильного пола. Патология сопровождается появлением угрей, воспалением волосистой части головы. Если вскрываются пустулы с гнойным содержимым, то образуются свищи. Лечение стафилококковой пиодермии сложное и длительное.
По мнению специалистов, наиболее сложными формами патологии считаются гидраденит и фурункулез. Эти разновидности пиодермии сопровождаются выделением большого количества гноя. В патологический процесс вовлекаются соседние ткани.
Если имеет место гидраденит, то появляется повышенное потоотделение. Чаще всего такая форма диагностируется у представительниц женского пола. Фурункулез может развиться после сильного переохлаждения на фоне ослабленной иммунной системы.
Проявления заболевания
Независимо от формы стафилококковая пиодермия проявляет похожие симптомы, которые можно наблюдать сразу после проникновения в организм возбудителя заболевания. Среди основных проявлений отмечаются следующие:
- Покраснение и болевые ощущения.
- Зуд и жжение кожи.
- В районе образования пустул чувствуется покалывание.
- Через несколько дней после заражения появляются множественные высыпания.
- Образуются гнойные пузырьки с красными краями.
- После разрыва пустул ранки заживают и исчезают.
Если патология затрагивает более глубокие слои кожи, то могут появляться рубцы после заживления.
К отличительным симптомам стафилококковой пиодермии можно отнести:
- Зуд кожных покровов.
- Множественные высыпания.
- Склонность к рецидивам.
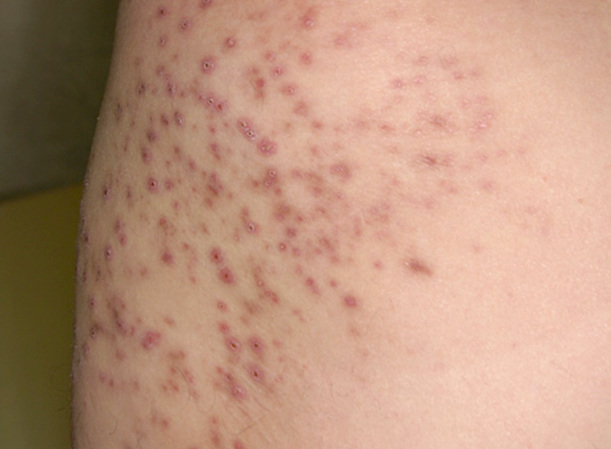
Если заболевание переходит в хроническую форму, то болезненные ощущения становятся не такими выраженными. Кожные покровы становятся бугристыми, увеличивается выделение кожного сала и пота, что провоцирует появление новых образований.
Хроническая пиодермия характеризуется одновременным наличием заживающих ранок и образований с гнойным содержимым.
Стафилококковая пиодермия у взрослых женщин часто диагностируется на фоне гормональных нарушений. Патология может сопровождаться гинекологическими проблемами.
Постановка диагноза
Только тщательная диагностика стафилококковой пиодермии позволит выявить характер возбудителя и назначить адекватную терапию. Она включает следующие анализы и исследования:
- Общий анализ крови и мочи.
- Определение чувствительности возбудителя к антибактериальным препаратам. Для этого берут для исследования гнойное содержимое пустул.
- Обследование на сифилис.
- Если есть необходимость, потребуется консультация эндокринолога и невролога.
- Гормональные исследования на выявление сахарного диабета.
Для уточнения диагноза важно провести дифференциальную диагностику, чтобы отличить фурункулез от гидраденита и карбункула. Фолликулит можно перепутать с плоским лишаем или угревой сыпью.
Хроническую пиодермию необходимо дифференцировать от бромодермы, а сикоз - от трихофитии, но эта патология проявляется с более выраженными симптомами.
Патология у детей
Гнойно-воспалительные поражения кожи часто имеют место у младенцев первых месяцев жизни, что связано с низкой активностью местного иммунитета. Верхний слой кожи у малышей имеет щелочную среду, что является благоприятным для развития патогенной микрофлоры.
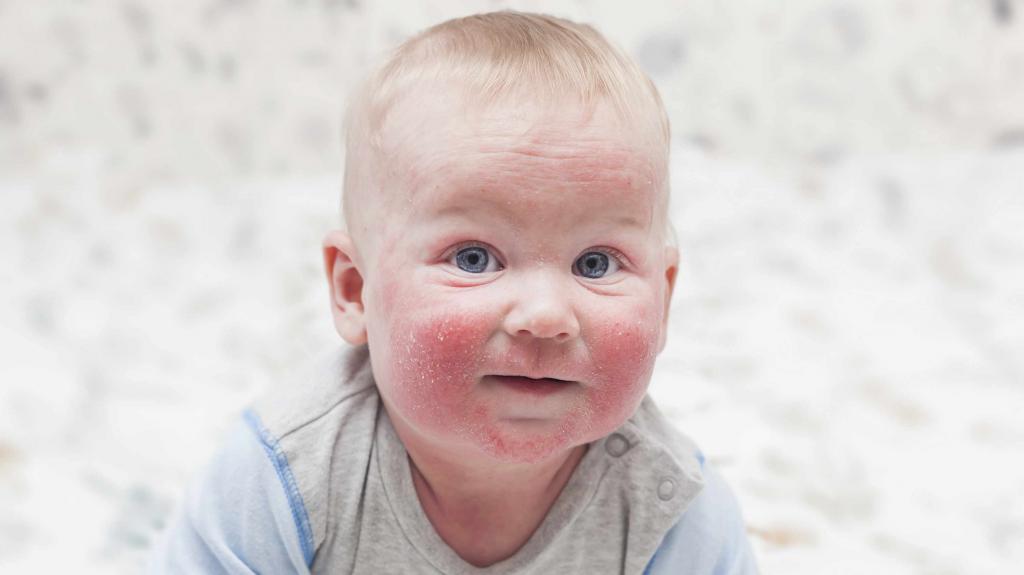
Кожные покровы ребенка еще не приспособились к перепадам температуры, функционирование потовых желез не налажено. Все эти факторы провоцируют развитие патологии, но можно выделить еще несколько причин:
- Нехватка витаминов в рационе мамы, если грудничок на естественном вскармливании или в смесях.
- Заболевания пищеварительного тракта.
- Опрелости на коже.
- Ссадины, ранки на теле малыша.
- Плохое соблюдение гигиены.
- Аллергия.
- Нарушение метаболизма.
- Заболевания нервной системы.
- Интоксикация организма.
- Сахарный диабет.
Многие родители не обращают внимания на симптомы стафилококковой пиодермии. Они отправляют малыша в ясли или сад, не задумываясь, что эта инфекция очень заразна.
Классическое лечение
Стафилококковая пиодермия обязательно лечится с использованием антибактериальных лекарств. Чаще всего их приходится наносить на кожные участки наружно, но при осложненном течении болезни врач назначает прием антибиотиков внутрь.
Если болезнь протекает в острой форме, то препараты принимают на протяжении недели. При переходе патологии в хроническую форму антибактериальная терапия длится не менее 15 дней. Специалисты предпочитают использовать в лечении препараты широкого спектра действия.
Среди наиболее популярных и эффективных лекарств можно назвать следующие:
Лечение стафилококковой пиодермии препаратами должно проводиться только под контролем врача.
Наружное лечение заболевания
Наравне с внутренним приемом антибиотиков каждому пациенту назначается наружное использование лекарственных средств. Эффективными являются:
Длительность терапии определяется лечащим врачом. Если после нанесения наружного средства симптоматика не уменьшается, а появляются признаки аллергической реакции, то необходимо сообщить доктору и подобрать другое лекарство.
Терапия для иммунитета и комбинированное лечение
Для повышения эффективности терапии врачи предпочитают чаще всего назначать пациентам комбинированные лекарства, которые одновременно снимают воспалительный процесс и уничтожают бактерии. С хорошей стороны зарекомендовали себя следующие препараты:
Для ускорения выздоровления показана иммуностимулирующая терапия. Для этого врач вводит пациенту специальную вакцину, которая стимулирует образование иммунных клеток для борьбы с инфекцией.
Иммуностимулирующая терапия показана в случаях, когда заболевание часто рецидивирует. Из препаратов, обладающих таким действием, назначают:
Классическое лечение можно усилить назначением гелий-неонового облучения. Процедуру назначают ежедневно на протяжении двух недель.
Хирургическое лечение
Если патологический процесс протекает с осложнением и налицо симптомы некроза ткани, то без хирургического вмешательства не обойтись. Суть операции заключается в следующем:
- Хирург вскрывает гнойник.
- Вычищает содержимое.
- Осуществляет обработку антисептическими средствами.
- Устанавливает дренаж.
Лечение пиодермии у детей
Если патология протекает без осложнений, то госпитализация малыша не требуется, терапию можно проводить амбулаторно. Правильно выбранная тактика лечения поможет быстро победить патологию. Терапия у детей включает следующие меры:
При осложнениях доктор назначает ребенку следующие препараты:
Для эффективного лечения важно ребенку правильно обрабатывать пораженные участки кожи. Первые процедуры лучше доверить специалисту и провести в поликлинике у дерматолога. Последующие можно проводить в домашних условиях по следующему алгоритму:
- Тщательно помыть руки.
- Надеть одноразовые перчатки.
- Обработать последовательно отдельно каждый пораженный участок, используя ватный тампон.
- Здоровую кожу обработать антисептическим средством.
- После подсыхания эпидермиса нанести прописанную врачом мазь.
- Надеть на ребенка тщательно проглаженную с двух сторон одежду.
По такому алгоритму обрабатывается кожа у детей разного возраста.
Народная медицина против пиодермии
Если заболевание протекает без осложнений, то можно воспользоваться рецептами народных лекарей. Они помогут устранить зуд кожи, приостановить размножение патогенной микрофлоры. Доказали свою эффективность в терапии следующие рецепты:
- Взять 20 г листьев чистотела и залить 100 мл растительного масла. Настоять несколько дней и использовать для обработки пораженных участков три раза в сутки на протяжении 3 недель.

- 2 ложки семян укропа залить кипящей водой в количестве 0,5 литров. После настаивания обрабатывать кожу до 5 раз в день.
- Из сырого картофеля отжать сок, пропитать им салфетку и прикладывать к воспаленной коже на 2 часа.
- Хорошо помогает укрепить организм, повысить его невосприимчивость к инфекциям отвар из корней и листьев одуванчика. Для его приготовления необходимо 2 ложки сырья залить стаканом воды и кипятить на слабом огне 10 минут, потом оставить на несколько часов для настаивания. Пить средство рекомендуется до еды по 100 мл.
Осложнения заболевания
Пускать на самотек или заниматься самолечением пиодермии опасно, так как патология может привести к серьезным последствиям. Среди осложнений могут быть следующие:
- Сепсис.
- Аллергическая реакция с отеком Квинке.
- Гангрена.
- Поражение инфекцией костной системы и внутренних систем органов.
- Лимфангит.
- Воспаление сетчатки глаза.
- Тромбоз сосудов в головном мозге.
- Воспаление мозговых оболочек.
- Медиастинит гнойной формы.
Профилактика заболевания
Любое инфекционное заболевание кожи проще предупредить, чем лечить. Особенно если имеется склонность к пиодермии. К мерам профилактики можно отнести следующие:
- Строго следить за правилами личной гигиены.
- Одежда должна быть из натуральных тканей и не тесная, чтобы не раздражать кожные покровы.
- Любые ссадины, порезы надо тщательно дезинфицировать.
- Использовать средства с антибактериальным эффектом для ухода за кожей.
- Следить за уровнем потоотделения.
- Регулярно стирать верхние вещи, а нижнее белье менять ежедневно.
- Укреплять иммунитет.
- Проводить закаливающие процедуры.
- Устранять своевременно любые очаги воспаления.
- Заниматься лечением патология в хронической форме: тонзиллит, пиелонефрит, холецистит. К мерам профилактики можно отнести следующие: Строго следить за правилами личной гигиены.
- Если кожа склонна к воспалительным реакциям, то любые ссадины, мелкие ожоги надо обрабатывать спиртом, а потом промывать перекисью водорода. После обработки наложить стерильную повязку.
Стафилококковая пиодермия не только портит внешний вид, но и опасна своими серьезными осложнениями. К лечению необходимо приступать сразу же, как болезнь будет обнаружена.
Гнойно-воспалительные заболевания верхней части волосяных фолликулов, а также сальных желез, которые относятся к пиодермиям, классифицируются, как остиофолликулит (стафилококковое импетиго).

Такое заболевание может встречаться в любом возрасте, однако наиболее часто с остиофолликулитами сталкивается такой раздел медицины, как детская дерматология.
В детском возрасте чаще всего симптоматика остиофолликулита локализуется на открытых участках кожи, в местах расчесов, открытых ссадин, укусов и царапин. Среди мужчин наиболее часто отмечается поражение кожи на подбородке и в области усов. Как правило, поверхностный воспалительный процесс единичного фолликула может стать начальной стадией развития сикоза (гнойничковым заболеванием кожи, вызванном золотистыми стафилококками).
Причины развития заболевания
Развитие остиофолликулитов провоцируется золотистым или белым стафилококком, которые в небольшом количестве присутствуют на здоровой поверхности кожи, не доставляя пациенту никакого дискомфорта при отсутствии следующих факторов:
- снижение иммунных сил организма;
- частое развитие ОРВИ;
- заболевания системного характера (гепатит, менингит, туберкулез и т.д.);
- присутствие в организме больного заболеваний хронического характера;
- нарушения обмена веществ;
- любые формы сахарного диабета;
- повышенная чувствительность организма к развитию гнойных инфекций;
- неправильная работа ЦНС;
- остиофолликулит может развиться при повышенной выработке сального секрета;
- несоблюдение гигиенических правил ухода;
- повышенная кислотность кожных покровов;
- неблагоприятные погодные условия (переохлаждения и перегревы).
Кроме того, к активизации воспалительного процесса может привести травмирование кожных покровов при бритье, частом трении и контакте с вредными химическими препаратами.
Диагностика остиофолликулита
При первичном выявлении пустул на коже, которые распространены по всему телу, необходимо обратиться за консультацией к дерматологу.
Как правило, для подтверждения диагноза достаточно визуального осмотра под сильным увеличением (дерматоскопией). При этом отсутствие инфильтрата вокруг конических пустул и гнойное содержимое вверху пустулы указывает на поверхностный характер воспалительного процесса и стафилококковую природу развития.
Причастность стафилококка и определение чувствительности возбудителей к определенному антибиотику проводится при помощи бактериологических исследований пустулезного содержимого. Это необходимо, в первую очередь, для того, чтобы выявить рецидивирующую форму остиофолликулита и подобрать наиболее эффективное лечение.
Кроме того, для уточнения диагноза рекомендуется выполнить бактериальное обследование крови и определить уровень кислотности кожи, а также для подтверждения генерализованности процесса выполняется забор крови на определение стерильности. Важно отличать остиофолликулит от глубоких фолликулитов, псевдофурункуллезов и стрептококкового импетиго.
Симптоматика заболевания
В начальной стадии заболевания образовывается небольшое гнойничковое образование. В центре пустулы проходит волос. Спустя неделю гнойное содержимое подсыхает с образованием корочки, которая со временем отпадает, не оставляя никаких следов. Воспалительный процесс способен распространится в глубокие подкожные слои, вызывая осложнения в виде фурункула или фолликулита. При этом наблюдается повышение температуры тела и общая интоксикация организма.
Остиофолликулит сопровождается покраснением воспаленного участка в области выходов сальных протоков или волосяного фолликула. В области локализации пустулы присутствует легкая болезненность. Высыпания, как правило, появляются множественно. Пустулы располагаются единично или формируются в отдельные группы с обширными поражениями кожного покрова. Тем не менее, даже при близком расположении друг к другу пустулы никогда не объединяются.
В отдельную форму остиофолликулитов можно отнести стафилококковое импетиго (Бокхарта), сопровождающееся увеличенным размером пустулы и локализующемся на участках кожи тыльной стороны кисти. Чаще всего импетиго возникает в качестве осложнения после чесотки. Как правило, заболевание встречается у женщин и у мужчин и у женщин в зоне роста волос и, особенно на голове.
При появлении заболевания на голове фолликул напоминает мешочек, заполненный серозно-гнойным секретом (на фото). При локализации воспалительного процесса именно в области головы, он способен распространится на сальные железы.
При этом наблюдается определенная цикличность:
Фолликулит волосистой части на голове бывает поверхностным и глубоким, но чаще всего встречается именно глубокий вид поражений, который может быть спровоцирован несоблюдением гигиены, заболеванием сахарным диабетом, длительным использованием стероидных препаратов и иммунодепрессантов и другими провоцирующими факторами. Кроме того, провокатором остиофолликулитов могут быть физические повреждения кожных покровов.
Классификация фолликулитов
Причинами возникновения инфекционного процесса при остиофолликулитах являются всевозможные возбудители (грибки, вирусы, бактерии, а иногда даже клещи). Поэтому существуют различные клинические формы остиофолликулитов со свойственной специфической симптоматикой.
Чаще всего встречаются:
ФОЛЛИКУЛИТ СТАФИЛОКОККОВЫЙ — развивается в результате воздействия стафилококковых бактерий. Наиболее часто подобная симптоматика наблюдается после сбривания волос на лице и голове, поэтому чаще всего стафилококковая форма остиофолликулита отмечается среди мужчин. При глубоких кожных поражениях возможно осложнение в виде фурункулеза и образования абсцессов.
ДЕКАЛЬВИРУЮЩИЙ ОСТИОФОЛЛИКУЛИТ — эта форма заболевания имеет стафилококковую природу развития и, как правило, носит хроническое течение. Заболевание способствует развитию атрофических изменений кожных покровов и устойчивой алопеции. Декальтивирующая форма остиофолликуллита поражает височную и теменную область. Очень редко аналогичная симптоматика наблюдается в области подмышек и на лобковой области.
ПОДРЫВАЮЩИЙ ФОЛЛИКУЛИТ (Гофмана) — это достаточно редкое патологическое состояние, этиология которого до сих пор не изучена. Эта форма, как правило, бывает вялотекущей и длительной. Остиофолликулит Гофмана может поражать помимо волосяной луковицы и близко расположенные ткани, образуя обширную воспалительную зону. При этом на пораженных областях невозможен рост волос, так как полностью разрушена ростковая зона волосяного стержня. Это приводит к необратимым последствиям в виде облысения. На поверхности кожного покрова происходит формирование гнойных очагов, которые после заживления образуют грубую рубцовую ткань. Интересен тот факт, что наиболее часто эта форма остиофолликулита встречается у афроамериканцев в возрасте от 25 до 40 лет.
КАНДИДОЗНАЯ ФОРМА ОСТИОФОЛЛИКУЛИТА — этот вид заболевания вызывается грибками Candida. Чаще всего эта форма возникает после применения окклюзивных повязок, особенно если они выполняются с использованием кортикостероидных мазей. Характерной симптоматикой является возникновение крупных пустулезных высыпаний с образованием волосяного фолликула в центре образования. Чаще всего такая форма остиофолликулита наблюдается у пациентов с ограниченной подвижностью в области спины. Как правило, острая симптоматика сопровождается повышением температуры тела.
ГЕРПЕТИЧЕСКАЯ ФОРМА — провоцируется атакой вирусного герпеса с характерным возникновением мелкопузырчатой сыпи в волосяной луковице. Впоследствии на верхушке фолликула образуется струп. Чаще всего такой фолликулит встречается у мужчин в носогубной области и на подбородке (на фото).
УГРЕВИДНЫЙ СИФИЛИД (СИФИЛИТИЧЕСКАЯ) — является проявлением вторичного развития сифилиса и сопровождается гиперемированной папулезной сыпью, способной группироваться в овальные группы. Заболевание характеризуется облысением, волосистой части головы, бороды и усов.
ПАРАЗИТНЫЙ ВИД ЗАБОЛЕВАНИЯ — проявляется в результате деятельности клещей Demodex folliculorum. При этой форме остиофолликулита пораженные участки кожи покрываются гиперемированными папулами и пустулами, а у основания волосяных луковиц отмечается шелушение кожи.
Как правило, остиофолликулиты протекают в легкой форме и не представляют смертельной опасности для пациента. В некоторых случаях, при неадекватном лечении или его отсутствии, а также несоблюдении элементарных правил личной гигиены возможны осложнения остиофолликулита в виде фурункулов, карбункулов, абсцессов, дерматофитий и образования рубцовой ткани.
Лечение остиофолликулита
Лечение остиофолликулита в острой стадии проводится в амбулаторных условиях с применением противобактериальной терапии.
Наиболее часто используются:
- антисептические растворы (р-р марганца, Фукоцин, борный и салициловый спирт, бриллиантовая зелень, метиленовая синь и т.д.). Важно помнить, что можно использовать только 2% и 1% р-р салицилового спирта. Кроме того, кислота Салициловая содержится во многих гигиенических средствах из серии Клерасил;
- антибиотиктериальная наружная терапия в форме эмульсий, геля и мазей для наружного использования (Синтомициновая, Тетрациклновая, Колимициновая, Гелиомициновая мази и т.д.);
- при глубоких формах остиофолликулита рекомендовано наложение компрессов с Ихтиоловой мазью не менее 2 раз в течение суток;
- при распространенных формах остиофолликулита, когда присутствуют множественные высыпания, пустулы можно вскрывать с последующим промыванием 3% водородной перекисью или любыми анилиновыми красителями. После подсыхания накладываются местные антибиотики или пораженная область обрабатывается дезинфицирующими аэрозолями;
- в случаях, когда остиофолликулит часто рецидивирует, проводится общая антибиотикотерапия (Цефалексин, Эритромицин, Диклосациллин и т.д.), учитывая стафилококковую чувствительность;
- хроническое развитие процесса требует использования более сильных антибиотиков и сульфаниламидов (Сумамед, Мадрибон и т.д.). Кроме того, хорошую эффективность показала иммунотерапия.
Кроме того, достаточно часто при остиофолликулите назначается УФО курсами по 6-10 сеансов. Если наблюдается развитие заболевания на фоне сахарного диабета, то требуется соблюдение корригирующей низкоуглеводной диеты.
Лечение народными средствами
Положительного результата можно добиться, используя лечение остиофолликулита при помощи рецептов народной медицины:
- обрабатывание пораженных участков кожи соком из чистотела;
- рекомендуются протирания ромашковым раствором. Этот способ наиболее подходит для лечения детей и женщин;
- эффективно снимает острую симптоматику остиофолликулита настойка, приготовленная из корней одуванчика. Для этого необходимо взять 50 гр. сухого корня, залив его 200 мл горячей воды. После остывания раствор принимается внутрь по 50 мл. ежедневно;
- лук репчатый необходимо запечь в духовке и смешать с измельченным хозяйственным мылом (2:1). Подготовленная масса накладывается на область поражения и выдерживается в течение суток;
- хорошее ранозаживляющее противоэрозийное воздействие оказывает свежевыжатый клюквенный сок в виде примочек на область пустул.
Кроме того, при всех формах остиофолликулитов рекомендуется промывание пораженной области с помощью теплого раствора (1 ч.л. на 200 мл воды) морской соли.
Профилактика болезни
Остиофолликулит вполне можно предотвратить при соблюдении определенных правил по профилактике:
- Следует регулярно выполнять водные процедуры, акцентируя внимание на зонах повышенного потоотделения.
- Рекомендуется носить одежду только из хлопчатобумажных тканей, что предотвратит местное раздражение и обеспечит кожу хорошим воздухообменом.
- Необходимо избегать различных повреждений кожи и пользоваться защитными средствами (перчатки, маски и т.д.).
- Важно не допустить переохлаждения и перегрева организма в связи с климатическими условиями.
- Рекомендуется укрепление иммунитета при помощи витаминизированного питания.
Важно помнить, что при развитии любой формы заболевания в острой стадии запрещены контакты кожи с водой, включая посещение саун, бассейнов и бань. Соблюдение этих нехитрых правил может способствовать максимально быстрому выздоровлению от остиофолликулита и длительной ремиссии.
Читайте также:


