Все о кольпите вызванным стафилококками
Кольпит — это воспаление слизистой оболочки влагалища. В некоторых случаях оно распространяется и на вульву. Чаще всего кольпит развивается у женщин детородного возраста. Также вследствие неправильной гигиены половых органов им могут заболеть и маленькие девочки. А у женщин находящихся в постменопаузе, когда в организме резко падает уровень женских половых гормонов, чаще всего развивается атрофический кольпит.
В большинстве случаев воспаление вызывают инфекции, передающиеся половым путем, чуть реже — неспецифические микроорганизмы — кишечная и синегнойная палочка, стрептококки и стафилококки.
Кольпит обязательно нужно лечить под наблюдением гинеколога. Иначе болезнь перейдет сначала в вялотекущую, а потом хроническую форму. При стрессах, переохлаждении, гормональной перестройке неприятные симптомы будут появляться вновь, вызывая боль, слабость и беспокойство.
Инфекция может подняться по мочеполовым путям и вызвать воспаление мочевого пузыря и почек. Воспалительный процесс в половых путях провоцирует спайки, сухость влагалища, неприятные ощущения во время секса.
Хронический кольпит негативно влияет на способность к зачатию, провоцирует появление внематочной беременности.
Почему развивается кольпит
Микрофлора влагалища здоровой женщины более чем на 90% состоит из лактобактерий (палочки Дедерлейна). Это полезные для организма микроорганизмы, они расщепляют гликоген — вид животного крахмала, который можно выделить из поверхностного слоя эпителия влагалища.
При расщеплении гликогена получается молочная кислота. Она формирует правильную кислотность влагалища. Кислая среда очень важна, она препятствует размножению условно-патогенных микроорганизмов.
Количество лактобактерий зависит от уровня эстрогена в организме женщины. При стрессах, с наступлением менопаузы выработка эстрогенов снижается, это приводит к истончению слизистой оболочки влагалища и часть полезных бактерий гибнет, зато начинают активно размножаться патогенные микроорганизмы.
Возбудители неспецифического кольпита:
- дрожжевые грибки Кандида;
- мико- и уреаплазмы;
- патогенная кишечная микрофлора;
- стафилококки и стрептококки.
Микроорганизмы, которые вызывают заболевания, передающиеся половым путем, достаточно агрессивны и способны вызвать воспаление даже при здоровой микрофлоре влагалища. Это специфический кольпит. Его возбудители:
- трихомонады;
- гонококки;
- хламидии;
- палочка Коха (туберкулез) и др.

В детском возрасте кольпит вызывают представители условно-патогенной микрофлоры, которая попадает в преддверие влагалища из желудочно-кишечного тракта. Так бывает, если девочка неправильно использует туалетную бумагу или часто прикасается руками к зоне промежности. Возможно, родители не слишком тщательно следят за гигиеническими процедурами ребенка и чистотой нижнего белья в течение дня. Кроме того, кольпит могут вызывать возбудители кори, скарлатины, дифтерии. Они попадают во влагалище с током крови.
Женщины и молодые девушки чаще всего заболевают специфическими (инфекционными) кольпитами. В этом возрасте часто встречаются случаи кандидозного кольпита, который нередко возникает в результате гормональной перестройки. Например, во время беременности.
У женщин старшего возраста кольпит могут вызывать стрептококки и стафилококки. А также воспаление может быть кандидозным и атрофическим.
Что способствует развитию кольпита
Даже когда патогенные микроорганизмы проникают во влагалище, не всегда начинается воспалительный процесс. Катализатором выступают следующие факторы:
- несоблюдение норм интимной гигиены: редкие или слишком частые гигиенические процедуры;
- наличие скрытых половых инфекций;
- беспорядочная половая жизнь, особенно без презерватива;
- травмы слизистой оболочки влагалища при грубых половых актах, лишении девственности, при абортах и медицинских манипуляциях;
- заболевания эндокринной системы (сахарный диабет, заболевания щитовидной железы);
- неудобное, тесное белье из синтетических тканей;
- изменения гормонального статуса – беременность, кормление грудью, начало менструации, менопауза;
- онкологические заболевания и их лечение при помощи лучевой и химиотерапии;
- иммунодефицит или временное снижение иммунитета;
- авитаминоз, диеты, несбалансированное питание;
- аллергия;
- бесконтрольный прием антибиотиков, гормоносодержащих или нестероидных противовоспалительных средств;
- нарушения в строении половых органов (опущение стенок влагалища, увеличенная половая щель);
- нарушение функции яичников.
- ношение внутриматочной спирали;
- заболевания желудочно-кишечного тракта;
Симптомы кольпита
Иногда клиническая картина кольпита может быть смазана или болезнь проходит почти незаметно. Но чаще возникают симптомы, которых нельзя не заметить:
- Из влагалища появляются выделения, которые весьма отличаются от обычных. Их объем увеличивается — иногда в несколько раз, иногда ощущается явный неприятный запах. Выделения могут быть водянистыми или пенистыми, содержать гной, творожистые или кровянистые сгустки.
- Половые органы отекают и краснеют.
- Женщина испытывает постоянный зуд и жжение в интимной зоне. Ночью неприятные симптомы не ослабевают.
- Периодически внизу живота возникают боли, которые усиливаются во время полового акта или при попытке опорожнить кишечник.
- Мочеиспускание становится частым, иногда возникает недержание мочи.
- Температура тела держится в пределах 37,1–38 градусов.
Во время острого кольпита симптомы обостряются — выделения становятся более обильными, резь и жжение усиливаются.
Со временем, без лечения процесс переходит в хроническую стадию. В зависимости от типа возбудителя, симптомы угасают и могут стать почти незаметными. На наличие очага инфекции указывает зуд в области половых органов и промежности. Со временем он будет выражен слабее, но не исчезнет даже если выделения уже не обильные, а в пределах нормы.
Диагностика кольпита
Если вы обнаружили у себя хотя бы 2–3 описанных выше симптома, и они не исчезают на протяжении 3 дней, нужно обязательно обратиться к врачу.
Чтобы диагностика была точной, соблюдайте следующие рекомендации:
- За день до визита к гинекологу воздержитесь от секса, даже если вы планируете использовать презерватив.
- За 2 дня до посещения врача не делайте спринцеваний.
- Подмывайтесь теплой водой с обычным мылом. Не используйте никакие гигиенические средства с ароматизаторами.
- Не посещайте баню или сауну за сутки до визита в поликлинику.
- Не используйте вагинальных свечей — ни для лечения, ни для профилактики.
- Не подмывайтесь утром, в день визита к врачу. Микрофлору вашего влагалища нужно сохранить в естественном виде, это необходимо для того, чтобы взять мазок на анализ.
- За 3 часа до сдачи мазка нельзя мочиться. Поэтому постарайтесь пить меньше жидкости.
На приеме врач уточнит, что именно и как давно вас беспокоит, изучит общее состояние здоровья. Затем на гинекологическом кресле осмотрит наружные половые органы и устье мочеиспускательного канала. Ему важно оценить, есть ли отек, покраснение кожи и слизистых оболочек, трещины и эрозии.
Далее врач пропальпирует матку и придатки. Так можно выявить осложнения и сопутствующие заболевания органов малого таза.

Состояние матки и влагалища доктор оценит при помощи гинекологических зеркал. Это позволит оценить состояние слизистой оболочки, обнаружить очаги воспаления, покраснения. А также понять характер заболевания: очаговый или диффузный.
При необходимости врач проведет кольпоскопию — осмотр слизистой оболочки влагалища при значительном увеличении.
Для подтверждения диагноза могут понадобиться дополнительные лабораторные исследования:
- Микроскопия выделений из влагалища. Таким образом можно установить причину воспаления и на основании этого назначить наиболее эффективный антибиотик.
- Бакпосев влагалищного секрета в питательную среду. Так максимально точно можно выявить вид возбудителя и его чувствительность к лекарственной терапии. Для получения результатов понадобится ждать не менее 7 дней.
- Исследование возбудителя при помощи полимеразной цепной реакции (ПЦР). Этот метод позволяет определить причину воспаления в кратчайшие сроки.
- Мазок на цитологию. Он помогает исключить опасные сопутствующие заболевания и выявить осложнения.
Это список специфических исследований. Кроме этого женщина должна сдать общие анализы крови и мочи, анализы крови на наличие ВИЧ и сифилиса.
Осложнения при кольпите
Есть и более опасные последствия недолеченного кольпита. Среди них:
- распространение инфекции на верхние отделы мочеполовой системы: болезни почек, циститы, уретриты;
- образование эрозии шейки матки, воспаления эндометрия (слоя эпителия, который выстилает матку изнутри), канала шейки матки, маточных труб и яичников;
- бесплодие, проблемы с зачатием, внематочные беременности;
- сращивание больших и малых половых губ (у девочек);
- кровоточащие эрозии во влагалище;
- риск развития инфекции после гинекологических обследований или операций.
Лечение кольпита
Чем и как лечить кольпит решает врач. Схема лечения индивидуальна в каждом случае, хороший специалист примет во внимание вид воспаления, наличие сопутствующих заболеваний, возраст пациентки и ее физическое состояние.

Еще на этапе диагностики врач устанавливает вид возбудителей и подбирает эффективные антибиотики. Они могут быть назначены местно, или перрорально. Также могут назначаться противогрибковые, противовирусные или противопаразитарные препараты. При любом виде инфекции назначаются средства для укрепления иммунитета и восстановления микрофлоры.
В качестве местной терапии применяют:
- спринцевание влагалища и наружных половых органов растворами лекарственных препаратов;
- свечи, таблетки, гели для влагалища;
- санацию с отварами трав или сидячие ванночки (в качестве вспомогательных процедур).
На всем протяжении лечения и в период реабилитации женщина должна соблюдать специальную диету. В это время нельзя употреблять копчености, жирные или соленые блюда. Под запретом — алкоголь и газированные напитки. Предпочтение лучше отдавать свежим овощам, фруктам, блюдам из качественного мяса.
Эффективность лечения оценивается по результатам мазков на микрофлору. Их придется сдавать 2–3 раза за время лечения.
Во время лечения необходимо воздерживаться от секса, в том числе — защищенного. Фрикции приводят к еще большему воспалению влагалища.
Если кольпит вызван болезнями, передающимися половым путем, партнер также должен пройти лечение.
Правила личной гигиены во время лечения кольпита нужно соблюдать особенно тщательно. В течение дня необходимо дважды подмывать наружные половые органы, вовремя менять гигиенические прокладки и белье. В случае менструации гигиенические процедуры необходимо проводить после каждой замены прокладки. При этом важно использовать мягкий гель для интимной гигиены с подходящим уровнем рН.
Профилактика кольпитов
Не существует специфической профилактики кольпита, то есть заранее сделать организм невосприимчивым к возбудителям заболевания невозможно. Чтобы свести к минимуму возможность заболеть кольпитом необходимо:
- Выбирать секс с постоянным партнером. Каждый человек имеет свой бактериальный состав в интимной зоне. Для женщины может оказаться критичным контакт с другими, непривычными ее организму, бактериями.
- Соблюдать правила личной гигиены. Подмываться необходимо не реже двух раз в день и после полового акта. Чаще гигиенические процедуры проводить не стоит — это может ослабить полезную микрофлору.
- Для ухода за интимной зоной использовать гигиенические гипоаллергенные средства, без резких отдушек и раздражающих ингредиентов. Можно использовать детское мыло или средство для интимной гигиены.
- Не применять спринцевания без назначения врача. Это приведет к нарушению баланса микрофлоры, а, возможно, занесет инфекцию.
- Исключить контакт с веществами, способными вызвать аллергию.
- Отдавать предпочтению белью из натуральных материалов. Если вы переболели кольпитом — не носите стринги.
- Соблюдать нормы здорового питания: исключить сладкие, соленые, острые продукты, алкоголь и фастфуд.
Что такое кольпит у женщин?
Патология широко распространена в гинекологической практике. Такой диагноз хотя бы единожды выставляется 60% женщин детородного возраста (от 18 до 45 лет). Но болезнь не обходит стороной и девочек, хотя они чаще страдают от вульвовагинита.
Пик заболеваемости среди детей приходится на возраст до 6 лет, а причиной становится неграмотная интимная гигиена. Поражает кольпит и женщин, вступивших в постклимактерический период, что чаще всего связано с естественными процессами старения организма.
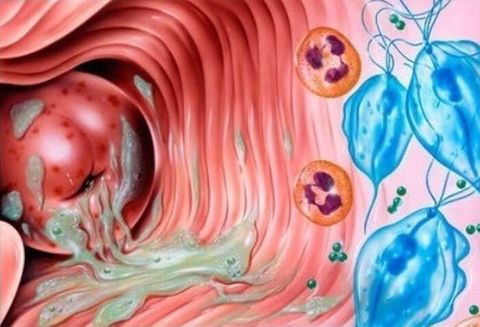
Болезнь может быть как специфического, так и неспецифического происхождения, что обуславливается этиологическими причинами. Специфические кольпиты провоцируют гонококки, микоплазмы, трихомонады, хламидии, кандиды и вирусы. Неспецифический воспалительный процесс вызывают кишечная и синегнойная палочка, стрептококк и стафилококк.
Считая кольпит несерьезным заболеванием, многие женщины полагают, что болезнь в состоянии пройти самостоятельно. Случаи излечения, конечно, встречаются, но происходит это крайне редко и только при условии, что болезнь носит неспецифический характер, а иммунные защитные силы организма не ослаблены.
Чаще всего наблюдается следующая ситуация: женщина, не применявшая никакого лечения, спустя несколько дней обнаруживает, что беспокоящие её симптомы самоустранились. Но это не означает, что воспалительный процесс нейтрализован, он всего лишь перешел в вялотекущую форму. Под действием определенных провоцирующих факторов кольпит спустя какое-то время вновь активизируется. Поэтому не стоит рассчитывать на то, что болезнь пройдет самостоятельно. При обнаружении признаков заболевания необходимо отправиться на приём к доктору, выяснить причину кольпита и начать лечение.
Распространенное мнение о том, что любая инфекционная болезнь должна сопровождаться повышением температуры в отношении кольпита неправомерно. Но это не означает, что заболевание является безопасным и не в состоянии нанести вреда женскому организму.
Высокая температура при воспалительном процессе во влагалище чаще всего отсутствует, даже если болезнь находится в острой стадии. Редко значения на термометре могут подниматься, но лишь до субфебрильных показателей, то есть в интервале от 37 до 38 °C.
Симптомы кольпита у женщин
Среди симптомов воспаления слизистой оболочки влагалища наиболее часто встречаются следующие:
Выделения, характер которых будет зависеть от этиологии болезни и степени выраженности патологического процесса. В любом случае, их объем увеличится по сравнению с тем периодом, когда женщина была абсолютно здорова. Бели могут быть пенистыми, водянистыми, творожистыми, иногда гнойными. При атрофическом кольпите в них наблюдаются кровавые сгустки;
Неприятный запах – преимущественно нерезкий, но кисловатый;
Отечность в области внешних половых органов, их покраснение и раздражение;
Чувство зуда и жжения, которое начинает нарастать во время продолжительной ходьбы, а также в период ночного отдыха и во второй половине дня;
Бессонница, повышенная раздражительность, неврозы, вызванные комплексом постоянно беспокоящих женщину симптомов болезни;
Периодически возникающие боли, локализующиеся в малом тазу. Они могут усиливаться во время акта дефекации или в процессе интимной близости;
Частые позывы к мочеиспусканию, в редких случаях наблюдается недержание мочи;
Повышение температуры тела до субфебрильных значений.
Острая фаза болезни сопровождается усилением симптомов, которые в зависимости от причины кольпита будут несколько отличаться. Когда воспалительный процесс переходит в хроническую форму, признаки становятся слабовыраженными. Но самым стабильным симптомом, доставляющим женщине беспокойство, является зуд, который не прекращается даже на фоне необильных выделений.
Причины кольпита у женщин
Вызывать развитие воспалительного процесса в разном возрасте могут различные причины:
В детском возрасте болезнь развивается преимущественно на фоне попадания во влагалище условно-патогенной микрофлоры из желудочно-кишечного тракта. Провокаторами становятся стрептококки, стафилококки и даже острицы;
В репродуктивном возрасте у женщин чаще выявляются специфические кольпиты, имеющие инфекционную природу. Преобладает трихомонадный вид болезни, который передается половым путем. Несколько реже встречается кандидозный кольпит, причиной которого становится, преимущественно, гормональный сбой при вынашивании ребенка;
У женщин после менопаузы чаще всего наблюдается неспецифический кольпит, вызывают который стафилококки и стрептококки. Однако может быть диагностирован и кандидозный, и атрофический, и иные виды кольпита. Но развиваются они обычно при наличии дополнительных факторов риска.
Итак, в любом возрасте причинами развития болезни становятся либо собственная условно-патогенная микрофлора, либо инфекционные микроорганизмы, относящиеся к группе грибков, вирусов или бактерий.
Виды кольпита
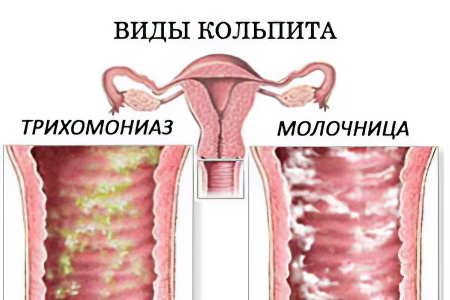
Виды кольпита различают в зависимости от того, что явилось причиной воспаления слизистой. Каждый тип болезни имеет определенные клинические проявления и отличия, что требует специфического лечения.
Самыми распространенными считаются следующие виды:
Трихомонадный кольпит. Воспаление вызывается трихомонадами, простейшими жгутиковыми микроорганизмами-паразитами. Самый распространенный путь передачи – половой акт, однако, заражение возможно и через предметы личного обихода. Болезнь легко диагностируется и не представляет трудностей в лечении. Выделения, как правило, пенистые и обильные, с неприятным запахом и гнойными включениями. Основной препарат, чаще всего используемый для лечения – метронидазол в сочетании с местной терапией;
Кандидозный кольпит. Воспаление вызывается размножением грибков, которые в результате провоцирующих факторов проявляют патологическую активность. Среди наиболее ярких клинических симптомов – творожистые выделения и зуд. Инфицирование может произойти как половым путем, так и в результате ослабления иммунитета. Лечится антимикотическими препаратами в сочетании с местной терапией;
Атрофический кольпит. Это воспаление обусловлено снижением выработки эстрогена в организме. Женщина испытывает жжение и сухость в области половых органов, боли во время интимной близости. Лечение основывается на гормонозаместительной терапии.
Факторы риска развития кольпита
Если причинами развития болезни становятся определенные микроорганизмы, то существуют факторы риска, которые способны помочь им или проникнуть на слизистую влагалища, или начать активно размножаться.
Среди таких пусковых механизмов можно выделить:
Недостаточную или неправильную интимную гигиену;
Отсутствие регулярного партнера, отказ от использования барьерной контрацепции, то есть от презервативов;
Травмы половых органов механического, химического и термического происхождения. Это могут быть разрывы во время родоразрешения, длительное использование внутриматочной спирали, грубые половые акты и пр.;
Ношение некачественного нижнего белья, изготовленного из низкосортных синтетических материалов;
Детские болезни, возбудители которых гемолитическим путем добираются до половых органов девочки. Среди таковых выделяют скарлатину и корь;
Гормональные изменения в организме женщины. Среди них беременность, менструация, кормление грудью, период менопаузы;
Прием некоторых лекарственных средств, чаще всего, антибиотиков. Однако воспаление могут вызвать и гормоносодержащие препараты, и нестероидные противовоспалительные средства;
Прохождение лучевой или химиотерапии при онкологических болезнях;
Гипоэстрогения, то есть недостаточная выработка эстрогена в организме женщины;
Снижение иммунитета или выраженный иммунодефицит при ВИЧ-инфекции;
Недостаток витаминов, жесткие диеты;
Болезни органов желудочно-кишечного тракта, а также заболевания, имеющие аллергическую природу;
Осложнения и последствия кольпита

Отсутствие своевременного медикаментозного лечения любого вида кольпита грозит серьезными осложнениями для женского здоровья.
Среди возможных неблагоприятных последствий особо опасны следующие:
Острая форма болезни может трансформироваться в хроническое вялотекущее заболевание. Хронический воспалительный процесс во влагалище не только трудно поддается медикаментозному воздействию, но и снижает качество жизни женщины частыми рецидивами;
Распространение патогенеза на верхние отделы мочеполовой системы. Среди болезней этой сферы кольпит может вызывать уретриты и циститы;
Образование эрозии шейки матки, эндометрита (воспаления внутреннего слоя матки), цервицита (воспаления канала шейки матки), сальпингоофорита (воспаления маточных труб и яичников);
Все специфические кольпиты, вовремя не диагностированные и нелеченые, в итоге могут привести к бесплодию или серьезным трудностям с зачатием и вынашиванием ребенка. Нередко хронические кольпиты являются причинами внематочной беременности;
Образование синехии у девочек, что выражается в сращении как малых, так и больших половых губ между собой;
Появление на влагалищных стенках кровоточащих эрозивных участков, которые становятся воротами для различных инфекций;
Риск развития осложнений инфекционного характера после проведенных гинекологических обследований и оперативного вмешательства.
Чем быстрее будет осуществлена диагностика и лечение, тем ниже риск развития осложнений.
Как вылечить кольпит?
Лечение болезни должно осуществляться профессионалом. Недопустима самостоятельная терапия кольпита подручными средствами. Прежде чем выбрать то или иное средство, врач проведет определенные диагностические мероприятия и исследования, которые позволят определить причину воспаления. В соответствии с полученными результатами будет разработана схема лечения. Кроме того, влияние на выбор терапии окажет форма и вид болезни, возраст пациентки и состояние её здоровья.
Болезнь требует комплексного подхода, и в первую очередь это – этиотропное лечение. То есть воздействие должно быть оказано на непосредственного возбудителя воспаления слизистой оболочки влагалища. В арсенале врача есть антибактериальные, гормональные, антимикотические и противовирусные средства. Иногда требуется комбинированная терапия, которая подразумевает сочетание нескольких видов лекарств.
Чаще всего для лечения кольпита используют:
Кетоконазол в виде крема. Курс лечения составляет до 5 дней;
Нистатин в форме вагинальных суппозиториев. Лечиться нужно будет не менее двух недель;
Дифлюкан в таблетированной форме. Принимается однократно;
Метронидазол в форме таблеток или вагинальных свечей, лечиться необходимо не менее 10 дней;
Ампициллин в форме таблеток, курс составляет неделю;
Цефалексин в капсулах, принимать нужно одну неделю.
Местное лечение заключается в использовании различных дезинфицирующих растворов и антисептических средств. Женщине назначают вагинальные свечи, например, Бетадин или Йодоксид, а также спринцевания и промывания с растворами борной кислоты, перманганатом калия, содой. Подобное лечение необходимо осуществлять не менее 14 дней.
Кроме местного и этиологического лечения, необходима терапия сопутствующих болезней. Если не устранить провоцирующий фактор, то заболевание будет рецидивировать снова и снова. Так, может потребоваться коррекция гормонального фона при старческом кольпите, терапия сахарного диабета, снижение массы тела, устранение патологии эндокринных желез. В качестве гормонозамещающих средств используют Овестин, Эстрокад. При наличии сахарного диабета необходим постоянный контроль уровня глюкозы в крови, при ожирении – контроль массы тела. Если воспалительный процесс в детском возрасте вызван скарлатиной или корью, то необходима антибактериальная терапия инфекции.
В случае когда врачам удается ликвидировать провоцирующий фактор, то прогноз на полное выздоровление от кольпита является благоприятным.
Кроме того, до момента излечения нужно придерживаться определенных рекомендаций, среди которых:
Отказ от половой жизни на момент прохождения терапии. Подтверждение устранения воспаления должно быть лабораторным, так как исчезновение симптомов не является показателем выздоровления;
При необходимости терапевтический курс необходимо пройти не только женщине, но и мужчине. Так как специфическая форма болезни может бессимптомно протекать у полового партера, существует высокий риск повторного заражения после возобновления половой жизни;
Осуществление гигиенических процедур как минимум дважды в день с использованием антисептических средств;
Если воспалительному процессу подверглась девочка, то родителям необходимо тщательнее следить за её гигиеной. Подмывать ребенка нужно после каждого акта дефекации и мочеиспускания. Белье следует стирать с использованием качественных моющих средств и обязательно проглаживать. Важно следить, чтобы ребенок не страдал от зуда и не расчесывал интимные места. Эти мероприятия позволят избежать повторного инфицирования;
На время терапии следует соблюдать диету. Она сводится к устранению соленых и острых продуктов. В рацион важно включать кисломолочные напитки;
Некоторые препараты подразумевают полный отказ от алкоголя, например, Метронидазол. Но даже если таких противопоказаний не имеется, все равно следует исключить спиртосодержащие напитки на время лечения.
После прохождения полного курса терапии женщине необходимо восстановление нормальной микрофлоры влагалища путем репродукции естественного биоценоза в слизистой оболочке.
С этой целью используются разнообразные препараты, в частности:
Отдельного внимания заслуживает лечение кольпита у беременных женщин. Ведь именно они оказываются наиболее уязвимой категорией пациенток, так как у них не только нарушается естественный иммунитет, но и происходит серьезная гормональная перестройка. Поэтому даже неспецифический кольпит в этот период грозит осложниться бактериальной инфекцией. Тактику лечения в данном случае также может определить лишь врач, но подбор терапевтических средств осложняется положением женщины.
Тем не менее, не лечить болезнь нельзя, так как воспалительный процесс оказывает негативное влияние не только на саму пациентку, но и несет угрозу находящемуся в утробе ребенку. Он подвергается риску инфицирования в процессе родоразрешения.
Чаще всего беременной женщине рекомендуют пройти курс антибактериальной терапии, поддерживать иммунитет с помощью иммуномодуляторов и посещать физиотерапевтические процедуры. Из антибиотиков гинекологи отдают предпочтение Ваготилу, Пимафуцину, Тержинану. Однако и их следует назначать с особой осторожностью и под особым контролем. К тому же, в приоритете остается местное лечение, которое является наиболее безопасным для будущего ребенка.
Профилактика кольпита у женщин
Не менее важна профилактика кольпита, так как она способствует устранению факторов риска развития воспалительного процесса и нередко перемежается с терапевтическим воздействием.
Поэтому важно выполнять следующие профилактические мероприятия:
Регулярно, как минимум раз в год, посещать участкового гинеколога. Современные врачи рекомендуют приходить на профилактические осмотры раз в шесть месяцев. Это позволит своевременно выявить патологические процессы в половых органах и незамедлительно начать лечение. Если признаки болезни начали проявляться во время беременности, то не следует ждать очередной даты визита к врачу, лучше немедленно отправиться в женскую консультацию и сообщить о своей проблеме;
Необходимо тщательно следить за интимной гигиеной, которая сводится к подмываниям с использованием качественных гипоаллергенных дезинфицирующих средств. Особое внимание следует уделить возможности занесения кишечной микрофлоры во влагалище. Часто это происходит из-за неправильного использования туалетной бумаги. Важно, чтобы подтирающие движения были направлены спереди назад. Кроме того, нужно следить за регулярной сменой нижнего белья. Само оно должно быть изготовлено из натуральных тканей, так как синтетика создает благоприятную для размножения бактерий влажную и теплую среду;
Любые лекарственные препараты должны быть назначены только врачом. Особенно это касается использования антибактериальных средств, которые часто принимаются бесконтрольно;
К доктору необходимо отправляться при проявлении первых признаков кольпита. Это обусловлено тем, что на ранних этапах развития воспалительного процесса он устраняется намного проще и быстрее. Такая мера не позволит болезни перейти в хроническую форму и вызвать развитие серьезных осложнений для женского здоровья;
Не следует забывать про укрепление защитных сил организма. Поддержание иммунитета в норме даст возможность не только предотвратить развитие болезни, но и быстрее от нее избавиться. Для этого необходимо отказаться от вредных привычек, придерживаться правильного питания, не забывать о регулярных прогулках и занятиях физической культурой.
Последняя мера в отношении избавления от болезни заключается в прохождении физиотерапевтического лечения. Оно способно значительно улучшить состояние при хронической форме кольпита. Среди всех методов особой популярностью пользуется электрофорез с цинком, ультрафиолетовое облучение с использованием короткой волны и полуванны с окислителем – перманганатом калия.

Автор статьи: Лапикова Валентина Владимировна | Гинеколог, репродуктолог
Читайте также:


