Билирубиновая энцефалопатия уровень билирубина
Билирубиновая энцефалопатия (именуемая также ядерной желтухой) - состояние, характеризующееся гибелью мозговых клеток вследствие токсического влияния на них высокой концентрации билирубина (непрямой фракции). Подобное состояние наиболее часто встречается у новорожденных и требует немедленного лечения, в противном случае может привести к инвалидизации и даже гибели пациента.
Этиология болезни
Возможные причины билирубиновой энцефалопатии у новорожденных следующие:
- гемолитическая болезнь (резус- либо групповая несовместимость мамы и малыша);
- сахарный диабет у матери;
- сепсис новорожденного;
- травматизация ребенка при родах с формированием обширных гематом;
- токсоплазмоз (внутриутробное заражение);
- желтуха у недоношенных деток.
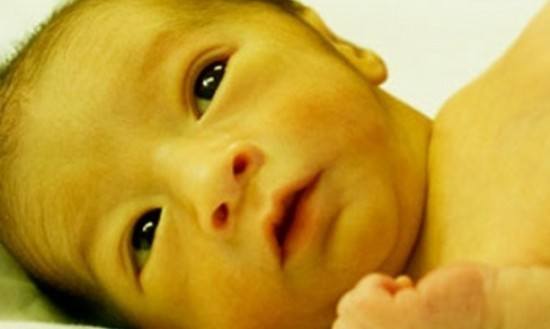
Под влиянием какого-либо из перечисленных процессов непрямой билирубин (то есть непереработанный гепатоцитами) в большом количестве выбрасывается в кровь, оказывая нейротоксическое воздействие на мозговые ткани.
Патоморфологические признаки
Поверхность головного мозга имеет бледно-желтый оттенок. Срез препарата выявляет характерную желтую окраску мозговых структур (мозжечка, гиппокампа, таламуса, ствола и других). Однако непрокрашенные области также претерпевают патологические изменения.
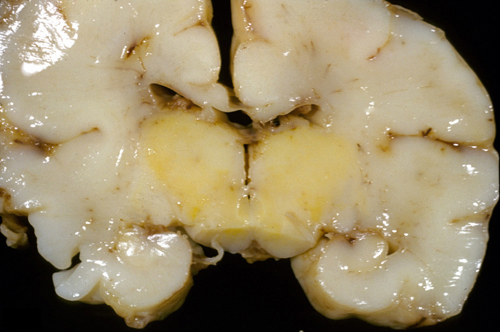
В пораженных областях вследствие гибели нейронов формируется глиоз и происходит атрофия нервной ткани. При этом патоморфологическая картина сходна с таковой при гипоксическом поражении, а значит, с большой долей вероятности можно предполагать, что несвязанный билирубин, повреждая клеточные мембраны, приводит к нарушениям утилизации кислорода в мозговых тканях. А гипоксическое повреждение приводит к еще большему увеличению чувствительности нейронов к токсическим эффектам билирубина.
То есть, ядерная желтуха (билирубиновая энцефалопатия) - это не только изменение окраски мозговых структур под действием билирубина. Это также целый ряд патологических специфических процессов, происходящих на уровне клетки.
Билирубиновая энцефалопатия у взрослых
Причины поражения мозговых структур билирубином у взрослых кроются в тяжелых декомпенсированных патологиях печени (циррозы, гепатиты).
Недуг у взрослых развивается постепенно и сопровождается нарастанием неврологической симптоматики. При этом на первый план выходят нарушения психики и двигательной активности, проявляющиеся бессонницей, когнитивными изменениями, понижением активности и так далее.
Клинические проявления
Чаще всего первые признаки патологии возникают у доношенных деток на 2-5 сутки, а у недоношенных - на 7 сутки. Но присутствие гипербилирубинемии может приводить к развитию недуга в течение всего времени новорожденности (до 28 суток).
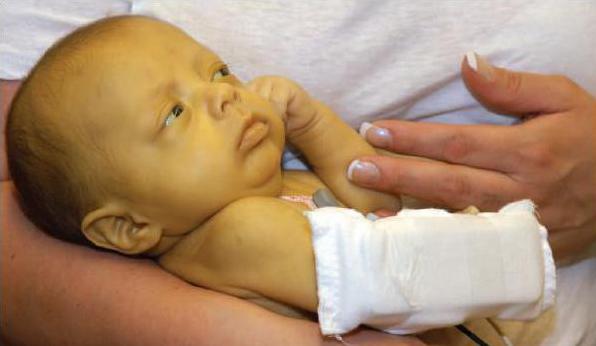
Ранние симптомы такой энцефалопатии неспецифичны и могут совпадать с таковыми при гипогликемии, сепсисе, внутричерепных кровоизлияниях, гипоксии и других патологических острых состояниях новорожденного.
Как правило, первыми признаками начинающегося поражения мозга становятся снижение сосательного рефлекса, сонливость, пропадание рефлекса Моро. По мере ухудшения (прогрессирования) болезни пропадают сухожильные рефлексы, нарушается дыхание, возникает опистотонус, большой родничок напряжен, лицевые мускулы и мышцы конечностей судорожно подергиваются, ребенок пронзительно кричит.
Затем появляются судороги, сопровождающиеся резким разгибанием ручек и поворотом кистей, сжатых в кулачки, вовнутрь.
Дальнейшая активность процесса часто приводит к гибели, в другом случае состояние ребенка улучшается, и развитие соответствует норме. Однако к году вновь возникает ригидность мускулов, опистотонус и гиперкинезы. Ко второму году жизни судороги и опистотонус исчезают, однако непроизвольные беспорядочные движения, сочетающиеся с гипотонией либо ригидностью мускулов сохраняются и приобретают устойчивый характер.
В трехлетнем возрасте билирубиновая энцефалопатия у детей обретает стойкий и четкий характер, что проявляется тугоухостью на звуки с высокой частотой, хореоатетозом, судорогами, дизартрией, косоглазием, олигофренией, экстрапирамидными нарушениями. Иногда встречается атаксия, гипотония и пирамидные расстройства.
При легком течении билирубиновой энцефалопатии последствия могут проявляться в виде тугоухости, умеренных либо легких нарушений двигательной координации, синдрома гиперактивности в сочетании с нарушенным вниманием (минимальная мозговая дисфункция). Такие симптомы могут сочетаться либо присутствовать по отдельности. При этом энцефалопатия может быть не диагностирована вплоть до поступления в школу.
Стадийность процесса
Патология имеет четыре стадии развития:
- Симптомы билирубиновой энцефалопатии неспецифичны: присутствует слабость, рвота, монотонный безэмоциональный крик. Тонус мышц и аппетит снижены.
- Появляются симптомы энцефалопатии, конечности малыша согнуты, разогнуть их при этом невозможно, подбородок приведен к груди, ребенок неестественно вскрикивает. В некоторых случаях возможна гипертермия и эпизоды апноэ.
- Состояние больного (чаще 10-12 сутки жизни малыша) заметно улучшается, однако явление это не связано с выздоровлением, напротив - процесс прогрессирует. Скованность мышц отступает, отсутствуют судороги.
- Развивается на 2 месяце жизни малыша. Симптоматика нарастает. Присутствуют признаки, сходные с таковыми при церебральном параличе. Ребенок значительно отстает в психоэмоциональном и физическом развитии.
Диагностические мероприятия
Гипербилирубинемия может расцениваться как физиологическая только в случаях исключения абсолютно всех патологических факторов ее появления. Беря во внимание тот факт, что гипербилирубинемия наиболее часто является следствием гемолитических либо физиологических причин, обследование пациента должно включать следующие анализы:
- исследование крови (общее) с обязательным вычислением количества ретикулоцитов и микроскопией кровяного мазка;
- проба Кумбса (непрямая и прямая);
- выяснение групповой и резус-принадлежности крови матери и малыша;
- определение количества непрямого и прямого билирубина;
Увеличение содержания в пуповинной крови билирубина, наличие симптомов желтухи в первые сутки жизни, если уровень неконъюгированной фракции более 34 мкмоль/л указывают на присутствие патологической желтухи.
В некоторых случаях могут назначаться при билирубиновой энцефалопатии МРТ, УЗИ и КТ.
Терапия состояния
Терапией ядерной желтухи у малышей (вне зависимости от ее стадии) занимается детский невропатолог. Как правило, таких деток госпитализируют.
Лечение недуга у взрослого также проводится в условиях стационара под постоянным контролем врача.
Лечение заболевания заключается в ликвидации причин гипербилирубинемии и восстановлении нормальной концентрации билирубина в крови. В качестве лечения при этом используется фототерапия.
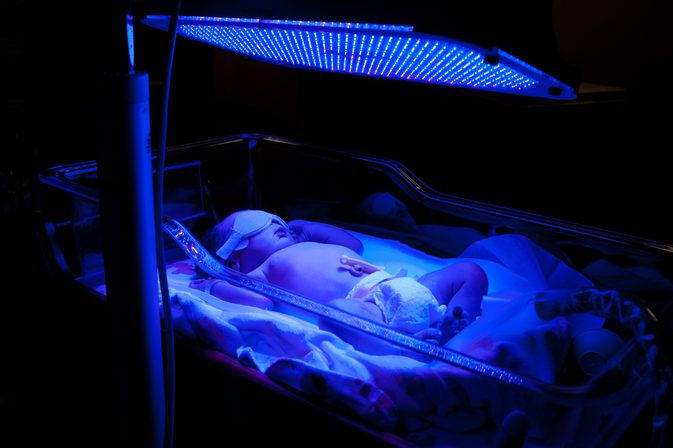
Под влиянием излучения токсичный непрямой билирубин трансформируется в особый изомер, который легко выводится почками и печенью и при этом не связывается с кровяными альбуминами. В случаях, когда концентрация билирубина под влиянием фототерапии не понижается, назначается переливание плазмы.
Если предыдущие методики оказались неэффективными, либо симптоматика стремительно нарастает, пациенту назначаются прямые переливания крови.
Применяемые препараты
Если по каким-то причинам прямое переливание невозможно, назначаются лекарства, влияющие на синтез и трансформацию билирубина ("Протопорфирин").
Вследствие того, что ядерная желтуха - результат токсического воздействия билирубина на нейроны, в лечении ее всегда применяются нейропротекторы.
При наличии показаний назначается противосудорожное лечение.
В случае гемолитической болезни с наличием прямой положительной реакции Кумбса эффективны внутривенные вливания иммуноглобулина.
Частота возникновения, последствия и прогнозы
Согласно данным аутопсии, ядерная желтуха возникает у новорожденных в любом гестационном возрасте при отсутствии адекватной терапии гемолитической болезни и концентрации билирубина свыше 25-30 мг.
Частота возникновения недуга у недоношенных деток с гипербилирубинемией варьируется от 2 до 16 %. Более точные цифры определить невозможно вследствие большого разнообразия симптомов болезни.
Присутствие выраженного неврологического симптомокомплекса является неблагоприятным прогностическим признаком. Так, летальность при этом доходит до 75 %, а 80 % выживших пациентов имеют двусторонний хореоатетоз, сопровождающийся мышечными непроизвольными сокращениями. Кроме того, достаточно часто встречаются осложнения в виде глухоты, олигофрении и спастической тетраплегии.
Детки с гипербилирубинемией в анамнезе должны быть обязательно обследованы на предмет глухоты.
Несмотря на улучшение диагностики, ядерная желтуха все же имеет место. Встречается информация о возникновении ее на фоне гипербилирубинемии без наличия каких-либо причин. А потому специалисты рекомендуют проводить обязательный контроль билирубина на 1-2 день жизни всем новорожденным, дабы выявить пациентов с высокой вероятностью развития тяжелой гипербилирубинемии и, как следствие, энцефалопатии.
Профилактические меры
Важно обязательное исследование концентрации билирубина в случае возникновения желтухи в первый день жизни, а при наличии гипербилирубинемии - исключение развития гемолитической болезни.
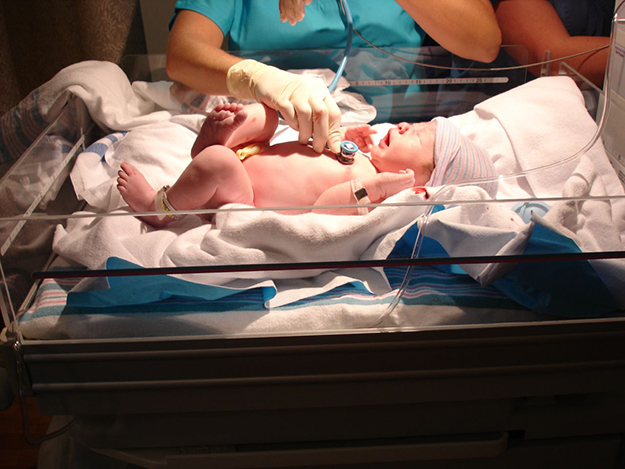
Обязателен контроль состояния младенца в течение 3 суток после выписки, особенно это касается недоношенных (до 38 недель) деток, которые были выписаны из родильного отделения до наступления 2 суток жизни.
Частота наблюдения обуславливается возрастом, при котором малыш был выписан, и присутствием факторов риска. Некоторых деток наблюдают в течение суток. Спрогнозировать риски можно, оценив уровень почасового прироста билирубина.
Проявлением гипербилирубинемии, то есть повышенной концентрации уровня билирубина в крови, является желтушное окрашивание кожных покровов. Популярное название этого состояния – желтуха. По современным классификациям, выделяют более 50 причин ее развития.
В зависимости от возраста пациентов они значительно отличаются. Самое грозное осложнение избыточной концентрации пигмента в крови – билирубиновая энцефалопатия, или ядерная желтуха, для которой характерны тяжелые неврологические проявления.
- Причины возникновения патологии
- Клиническая картина и методы диагностики
- Принципы терапии и прогнозы
Причины возникновения патологии
Ядерная желтуха – поражение центральной нервной системы, которое развивается в связи с токсическим влиянием высокого уровня непрямого билирубина. Чтобы понимать, что происходит, стоит разобраться, что такое билирубин и основы его обмена в организме.

До 75 % билирубина образуется после разрушения гемоглобина, источники еще 25 % – миоглобин и ферменты. Сначала синтезируется непрямой билирубин, который хорошо растворяется в жирах и плохо в воде. Он соединяется со специальным белком альбумином и попадает в печень. Пройдя еще несколько этапов, он поступает в желчные пути уже в виде прямого билирубина.
Обмен билирубина новорожденных детей значительно отличается от обмена у взрослых. Это объясняется несовершенностью ферментных систем ребенка, повышенным уровнем гемоглобина в крови в норме и его естественным умеренным распадом. Только к трехмесячному возрасту формируются ферментные системы печени. О том, что желтуха у новорожденных приобрела аномальное течение, свидетельствуют:
- уровень билирубина выше 220 мкмоль/л;
- желтушность кожи появилась в первый день или после двух недель жизни;
- ежечасный прирост билирубина на 5 единиц;
- длительность более двух недель.
Интересно, что вероятность развития патологии у недоношенных детей (до 32 недель гестации) составляет 25%, а у младенцев, родившихся в срок, только – 2%. Это еще раз подтверждает, что в основе заболевания лежит незрелость системы ферментов.
Билирубиновая энцефалопатия у новорожденных способна возникнуть по следующим причинам:
- Повышенное разрушение гемоглобина у ребенка, или гемолиз. Развивается из-за гемолитической болезни новорожденного, резус-конфликта, массивного кровоизлияния, передозировки витамина К, наследственной анемии с дефектами эритроцитов.
![]()
Нарушение связывания билирубина, то есть превращение из непрямого в прямой. Такой механизм характерен при нарушении обмена веществ (фруктоземия, галактоземия), приеме лекарственных препаратов, высокой кишечной непроходимости.- Нарушение выведения связанного билирубина. Например, при врожденных пороках желчевыводящих путей, муковисцидозе, опухолевых инфильтратах.
- Смешанное происхождение: врожденные инфекции, бактериальные осложнения у ребенка, сахарный диабет у матери.
Поражение нервной системы происходит при концентрации билирубина более 340 мкмоль/л у доношенных детей и 220-270 мкмоль/л – у недоношенных. Но имеет значение не только уровень билирубина, но и время, на протяжении которого сохраняются высокие значения показателя.
Формирование ядерной желтухи у взрослых возможно, но встречается намного реже. Это может произойти при:
- тяжелом течении наследственной гемолитической анемии;
- нарушении проходимости желчных путей, чаще закупорке камнем или опухолью;
- сепсисе;
- переливании крови, неподходящей по группе или резус-фактору.
Клиническая картина и методы диагностики
В течение заболевания выделяют четыре стадии, которые поэтапно сменяют друг друга и имеют различные признаки:
- На первой стадии развиваются у новорожденных симптомы астении. Ребенок вялый, плач носит монотонный характер, снижается аппетит, возможен полный отказ от сосания груди. Мышечный тонус слабый.
![]()
При второй стадии у ребенка проявляются признаки поражения нервной системы. Мышечный тонус повышен (так называемый гипертонус): конечности согнуты в суставах, плотно приведены к телу, возникает ригидность затылочных мышц. Характерна лихорадка, до высоких значений, учащенное сердцебиение, частое и поверхностное дыхание.- Третья стадия – это этап ложного улучшения. Клинические симптомы практически разрешаются, самочувствие ребенка восстанавливается. Этот период наступает примерно на 10 сутки. Но он носит временный характер и сменяется последующим ухудшением.
- На втором месяце жизни ядерная желтуха новорожденных проявляется в полном объеме. На первый план выходит неврологическая симптоматика. Ребенок задерживается в физическом и нервно-психическом развитии по отношению к своим сверстникам.
При появлении первых настораживающих симптомов у ребенка нужно обратиться к специалисту. Своевременная диагностика позволит выявить заболевание на ранних этапах и провести соответствующее лечение, что позволит предотвратить поражение мозга и развитие грубого неврологического дефицита.
Диагностика билирубиновой энцефалопатии комплексная и включает:
изучение истории заболевания. Обращают внимание на семейную предрасположенность, случаи удаления селезенки, группу и резус-фактор родителей и ребенка, течение предыдущих беременностей у матери, случаи спонтанных абортов и выкидышей, перенесенные травмы и операции, переливания компонентов крови, наличие сахарного диабета и других соматических заболеваний.

Врач уточняет, с каким весом и ростом родился ребенок, нет ли признаков гипотрофии и внутриутробного инфицирования, балл по шкале Апгар при рождении, тип вскармливания ребенка (грудное молоко или смеси);
Такой комплексный подход к диагностике позволяет в кратчайшие сроки выявить причину желтухи у ребенка, исключить ее и, значит, препятствовать поражению головного мозга. Уже на этапе диагностики приступают к лечению гипербилирубинемии.
Принципы терапии и прогнозы
Перед началом терапии нужно обязательно определиться с типом вскармливания новорожденного. При гемолитических анемиях, нарушениях обмена веществ ребенок переходит на адаптированные смеси, грудное молоко исключается.

Методы лечения можно разделить на 3 группы:
- направленные на предупреждение роста концентрации билирубина;
- повышающие скорость его выведения;
- влияющие непосредственно на причину гипербилирубинемии.
Оптимальный метод, признанный в медицине – фототерапия. Используют специальные лампы синего света, который способствует превращению непрямого билирубина в прямой.
Ее проводят практически непрерывно, делая паузы для кормления ребенка и переодевания подгузника. При нахождении под лампой синего света у ребенка обязательно должны быть прикрыты глаза и паховая область!
При наличии у ребенка рвоты, срыгивания, жидкого стула, отказа от еды и питья, потерь жидкости при фототерапии проводят инфузионную терапию физиологическим раствором и глюкозой. Для ускорения выведения токсинов из организма назначают энтеросорбенты (Смекта, Полисорб, Энтеросгель). Для улучшения ферментного обмена печени применяют Фенобарбитал. Но его использование в наши дни стоит под вопросом. Многие неонатальные центры отказались от этого средства. Для снижения явлений застоя желчи применяют препараты урсодезоксихолевой кислоты (Урсофальк).

Заменное переливание крови проводят только в крайнем случае, когда неэффективны консервативные методы. Единственное абсолютное показание сегодня – отечно-желтушная форма гемолитической болезни новорожденного.
При подборе правильной тактики лечения симптомы желтухи проходят, негативные последствия для здоровья оказываются минимальными. При отсутствии терапии и прогрессировании ядерной желтухи возникает отставание в умственном и физическом развитии, страдают когнитивные функции. В последующем проявляются так называемые экстрапирамидальные нарушения: расстройства дыхания и глотания, которые могут стать причиной летального исхода.
Острая билирубиновая энцефалопатия (ОБЭ) и ядерная желтуха (ЯЖ) – не синонимы, а острая и хроническая стадии одного состояния, развитие которого можно иногда предсказать, а усугубление предотвратить.
Почему это важно:
Оценка состояния по общему билирубину, ранняя выписка, недооценка факторов риска приводят к гиподиагностике этих состояний, позднему началу лечения и последующей инвалидизации.
Краткое содержание: ОБЭ протекает в течение первой недели жизни имеет три фазы, представляющие собой последовательное утяжеление симптомов.
- 1 фаза (3-5 дней): гипотония, слабый рефлекс Моро, затруднения при кормлении.
- 2 фаза (вариабельно) : ступор, возбудимость, альтернирующий гипертонус экстензоров, опистотонус, мозговой крик
- 3 фаза – (после 1 нед) : гипотонус , спазм пронаторов, “заходящее солнце”, лихорадка, нарушения кормления, апноэ, ДН, судороги, кома.
Вероятность летального исхода ОБЭ составляет 21%, его причиной обычно являются дыхательная недостаточность и рефрактерные судорожные приступы.
Если симптомы были купированы на 1-2 фазе ОБЭ, дальнейшего прогрессирования в ЯЖ не происходит. Однако при достижении 3 фазы картина ЯЖ развивается в 84% случаев.
1 фаза ЯЖ протекает до 1 года – с гипотонией, гиперрефлексией, задержкой развития. Вторая фаза начинается со 2 года жизни и представляет собой тетраду резидуальных явлений – нарушения слуха, зрения, аномалии зубов и экстрапирамидные нарушения. Данные симптомы могут иметь разную выраженность. Нередко слуховую нейропатию принимают за сенсоневральную тугоухость, однако при ЯЖ страдают ядра слухового нерва в стволе, а волосковые клетки интактны. Характерным признаком зрительных нарушений считают “напуганный вид” ребенка – сочетание паралича взора вверх и лицевой дистонии.Для патологии зубов характерно гипоплазия эмали и ее прокрашивание в зеленый цвет. Экстрапирамидные нарушения представлены дистонией, атетозом, хореей. Когнитивная сфера остается относительно сохранной. В качестве возможных механизмов развития ОБЭ и ЯЖ рассматривают нейровоспаление, перекисное окисление липидов, эксайтотоксичность и истощение запаса Выявленные факторы риска можно разделить на группы в зависимости от влияния на звенья патогенеза:
- Сепсис, недоношенность, лихорадка, ацидоз, действия некоторых ЛС приводят к нарушению связывания билирубина с альбумином;
- Гемолиз, связанный с гемолитической болезнью новорожденного, сепсисом и дефицитом Г6ФД являются причиной повышенного уровня свободного билирубина;
- Генетические факторы (дефицит Г6ФД), недоношенность, сепсис, гиперосмолярность, гиперкапния, азотемия обуславливают высокую проницаемость ГЭБ и усиленное проникновение свободного билирубина в нейроны.
В связи с гиподиагностикой ОБЭ и ЯЖ, авторы предлагают использование шкал BIND (bilirubin-induced neurologic dysfunction scale – базовая) и M-BIND (расширенная) для оценки ОБЭ и две шкалы KSD toolkits для диагностики ЯЖ. Первые включают в себя оценку сознания, мышечного тонуса и характера плача (в BIND-M – дополнительно глазодвигательные нарушения) и позволяют характеризовать ОБЭ как стертую, умеренную или выраженную. KSD toolkit состоит из двух частей – первая позволяет определить ЯЖ как возможную, вероятную или достоверную, а вторая – определяет тип (моторная или слуховая) и выраженность ЯЖ. BAER (brainstem auditory evokes response) – АСВП (акустические стволовые ВП) – позволяют выявить нарушения слуха, которые коррелируют с уровнем ОБ, а также оценивать эффективность лечения в динамике.
На МРТ при ОБЭ в Т1-взвешенных изображениях отмечают гиперинтенсивный сигнал от бледного шара и субталамических ядер, в то время при ЯЖ те же области обычно гиперинтенсивны и в Т2-ВИ.
По мнению авторов, определение степени гипербилирубинемии по общему билирубину (ОБ) недостаточно адекватно отражает тяжесть поражения, так как не оценивает саму токсическую фракцию. Уровень свободного билирубина может быть значительным и при невысоких значениях ОБ – в связи с гипоальбуминемией, ацидозом, действием ЛС и другими состояниями. Поэтому необходимо ориентироваться на совокупные данные нескольких диагностических методов. Для лечения в настоящее время применяются фототерапия, заместительное переливание крови, ВВИГ и фенобарбитал, который в последнее время используют все реже в виду его токсичности. Нормальный уровень ОБ у новорожденных – 100-200 мкмоль/л, 300 мкмоль/л – пограничное состояние, рекомендуется наблюдение и при наличии факторов риска – начало лечения , 400 мкмоль/л – показание к началу терапии.
Резюме: ОБЭ и ЯЖ являются континуумом, а не одним заболеванием. ОБЭ представляет собой острую фазу, переходу в хроническую- ЯЖ – способствует реализация факторов риска, таких как сепсис, недоношенность, генетическая предрасположенность и другие. Настороженность и правильная интерпретация минимальных симптомов ОБЭ, раннее начало терапии позволяют предотвратить трансформацию в ЯЖ и избежать инвалидизации.
Что такое желтуха новорожденных

Когда начинать грудное вскармливание. Положение ребенка пр.
Причины возникновения желтухи новорожденных


Нагрубание молочных желез. Травмы и трещины сосков. Кисты .
Другие причины младенческой желтухи
- Внутреннее кровотечение (кровоизлияние)
- Инфекция в крови ребенка (сепсис)
- Другие вирусные или бактериальные инфекции
- Несовместимость крови матери и крови ребенка
- Болезни печени, нарушающие ее функцию
- Дефекты ферментов печени
- Заболевания эритроцитов ребенка, приводящие к их чрезмерному разрушению.
Факторы риска развития младенческой желтухи
Симптомы желтухи у новорожденных

Желтый оттенок кожи и склер глаз. У темнокожих детей желтизн.
- Степень желтухи у вашего ребенка нарастает (кожа становится все более желтой)
- Кожа вашего ребенка выглядит резко желтой как на животе, так и на руках и ногах
- Склеры глаз вашего ребенка становятся все более желтыми
- Ваш ребенок выглядит больным или чрезмерно вялым, или его трудно разбудить
- Ваш ребенок не набирает вес и/или плохо сосет
- Ваш ребенок во время плача издает необычный пронзительный крик
- Ваш ребенок имеет какие-либо иные беспокоящие Вас симптомы
- Желтуха продолжается более трех недель
Осложнения желтухи
Острая билирубиновая энцефалопатия
- Чрезмерная необъяснимая вялость, или трудности пробуждения
- Громкий плач
- Плохое сосание или неполноценное кормление
- Интенсивное разгибание шеи и спины (выгибание тела и запрокидывание головы назад)
- Повышение температуры тела
- Рвота
Ядерная желтуха
- Непроизвольные и неконтролируемые движения (атетоидный церебральный паралич)
- Неподвижный взгляд вверх
- Потеря слуха
- Неправильное развитие зубной эмали
- Уровень билирубина в крови на данный момент
- Наличие недоношенности у ребенка
- Аппетит ребенка, уровень лактации у матери
- Возраст ребенка
- Наличие кефалогематомы или других синяков
- Наличие тяжелой желтухи в анамнезе у старшего брата или сестры ребенка
- Насколько хорошо Ваш ребенок сосет?
- Ваш ребенок получает грудное или искусственное вскармливание?
- Как часто он прикладывается к груди, как долго сосет?
- Как часто он мочит пеленки? (частота мочеиспусканий?)
- Как часто он пачкает пеленки (частота дефекаций?)
- Через какие промежутки времени он просыпается для следующего кормления? Он делает это сам, или Вам приходится его будить?
- Не кажется ли Вам ваш ребенок больным, или чрезмерно вялым?
- Температура тела ребенка является стабильной?
- Эта желтуха является опасной? Указывает ли она на другое заболевание?
- Нужны ли моему ребенку дополнительные анализы?
- Есть ли необходимость в лечении желтухи?
- Требуется ли моему ребенку госпитализация?
- Когда вы планируете осмотреть ребенка в следующий раз?
- Можете ли вы порекомендовать мне печатные материалы или сайты о желтухе и правильном вскармливании младенца?
- Мне следует внести какие-либо изменения в процесс кормления ребенка?
Диагностика желтухи
Лечение желтухи новорожденных
- Световую терапию (фототерапию). Ваш ребенок может быть помещен под специальное освещение, которое имеет высокую интенсивность и сине-зеленый спектр. Суть метода состоит в том, что мощный свет изменяет форму и структуру молекул непрямого билирубина таким образом, что он становится водорастворимым (гидрофильным), хотя и в меньшей степени, чем прямой билирубин, однако этого достаточно, чтобы он начал выводиться с калом и мочой. Иными словами – это превращение непрямого билирубина в прямой – в обход печени. Следует отметить, что фототерапия имеет синий цвет, но не содержит ультрафиолетовое излучение – оно блокируется специальным фильтром и не попадает на ребенка. Это значит, что фототерапия совершенно безвредна для вашего ребенка.
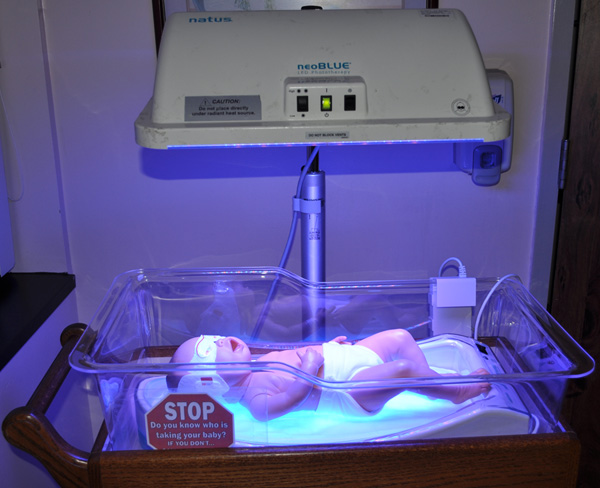
- Введение внутривенного иммуноглобулина (ВВИГ). Желтуха может быть вызвана несовместимостью крови матери и ребенка, то есть воздействием агрессивных материнских антител на эритроциты ребенка. Внутривенное вливание иммуноглобулина (белков крови доноров) может снизить уровень этих антител, и иногда этого достаточно, чтобы устранить необходимость в обменном переливании крови.
- Пероральное введение фенобарбитала. Ранее считалось, что фенобарбитал стимулирует работу ферментов печени, активирует переход непрямого билирубина в прямой и способствует разрешению желтухи. Однако в настоящее время метод признан малоэффективным и токсичным, и к нему прибегают довольно редко.
- Обменное переливание крови. Редко, когда тяжелая желтуха не реагирует на другие виды лечения, ребенку может потребоваться обменное переливание крови. Суть процедуры состоит в многократном заборе небольших количеств крови ребенка, очистке ее от билирубина и материнских антител, разведении ее физраствором и введении обратно в вену ребенку. Иногда может быть использована донорская кровь. Эта процедура проводится в отделении интенсивной терапии и позволяет резко снизить тяжесть желтухи.

Желтуха является частым состоянием у младенцев в первые дни .
Читайте также:




