Техника блокады локтевого нерва
1. Блокада локтевого нерва в области локтя(рис. 17-15). Используют иглу с затупленными краями среза длиной 2 см и размером 23 G. Нерв идентифицируют у медиального надмыщелка, приблизительно на ширину пальца проксимальнее дугообразной связки. Иглу вводят до появления парестезии или индуцированной двигательной реакции (движения пальца). Не рекомендуется вводить анестетик при стойких парестезиях, потому что интраневралъная инъекция может быть причиной тяжелых осложнений.
2. Блокада локтевого нерва на запястье(рис. 17-16). Используют иглу с затупленными краями среза длиной 1,25 см и размером 23 G. На уровне проксимальной ладонной складки запястья пальпируют и маркируют локтевую артерию. При ладонном сгибании кисти с некоторым сопротивлением также определяют и маркируют сухожилие локтевого сгибателя запястья. Иглу вводят медиальнее пульсации локтевой артерии или, если пульс не удалось определить, латеральнее сухожилия локтевого сгибателя запястья. На глубине сухожилия или сразу ниже появляются парестезии, после чего иглу немного оттягивают назад. Если парестезии не появились, то веерообразная инъекция 3-5 мл раствора анестетика обеспечит полноценную блокаду.
Г. Осложнения.При блокаде в области локтя существует риск итраневральной инъекции, при блокаде на запястье — интраневральной и интра-артериальной.
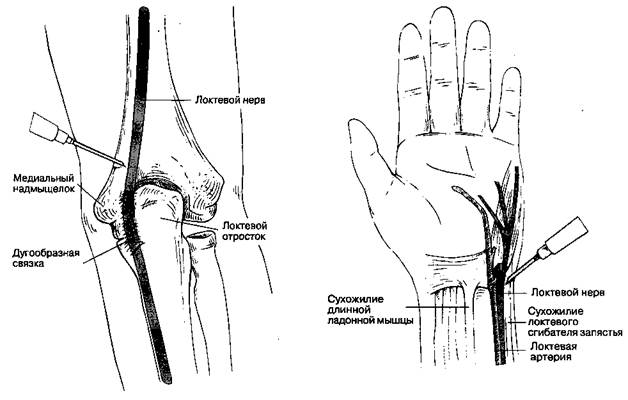
Рис. 17-15.Блокада локтевого нерва в области локтя
Рис. 17-16.Блокада локтевого нерва на запястье
Нервы пальца
А. Показания.Блокада нервов пальца показана при травме или реконструктивной операции на отдельном пальце, а также как дополнение при неполной блокаде плечевого сплетения.
Б. Анатомия.Пальцы иннервируются терминальными ветвями нервов, которые располагаются близко к надкостнице фаланг. Если вообразить, что палец имеет форму прямоугольного параллелепипеда, то нервы проходят вдоль каждой из четырех длинных осей (рис. 17-17).
В. Методика выполнения блокады.В межпальцевой промежуток вводят иглу размером 25 G и направляют ее к основанию пальца. Достигнув надкостницы, иглу немного отводят назад и осторожно инъецируют 2-3 мл раствора анестетика. Вкол производят с тыльной поверхности по направлению к ладонной, после чего при выведении иглы инъецируют анестетик и на тыльной поверхности. Блокаду выполняют с обеих сторон пальца — с лучевой и локтевой, и на двух уровнях — на уровне основной фаланги и на уровне соответствующей пястной кости. Вызывать парестезии не следует, так как они сочетаны с гидростатической компрессией тканей. В растворы анестетиков нельзя добавлять вазоконстрикторы: парестезии и добавление вазоконст-рикторов сопряжены с риском повреждения нервов. Г. Осложнения.Наиболее распространенное осложнение — повреждение нерва.
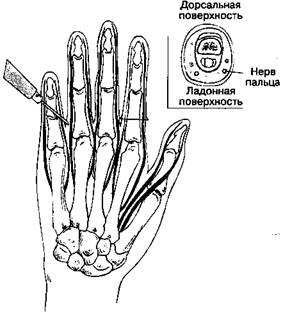
Рис. 17-17.Блокада нервов пальца
Что делать, если локтевой сустав нестерпимо болит? Делать блокаду. Рассказываем всё про этот новый и простой способ купирования боли и лечения повреждений суставов.

Причин для боли в суставе локтя множество: он повреждается из-за травм и спорта, могут начаться осложнения из-за общих заболеваний, например, артрита или остеохондроза. Блокада локтевого сустава поможет избавиться от самого острого приступа боли и избежать осложнений.
Что такое лечебная блокада?
Так называют метод лечения суставов, при котором лекарство вводится непосредственно в больные участки. Врач может сделать инъекцию в разные части поражённого сустава, в окружающие мышцы и даже костную ткань. Это зависит от местоположения основного повреждения.
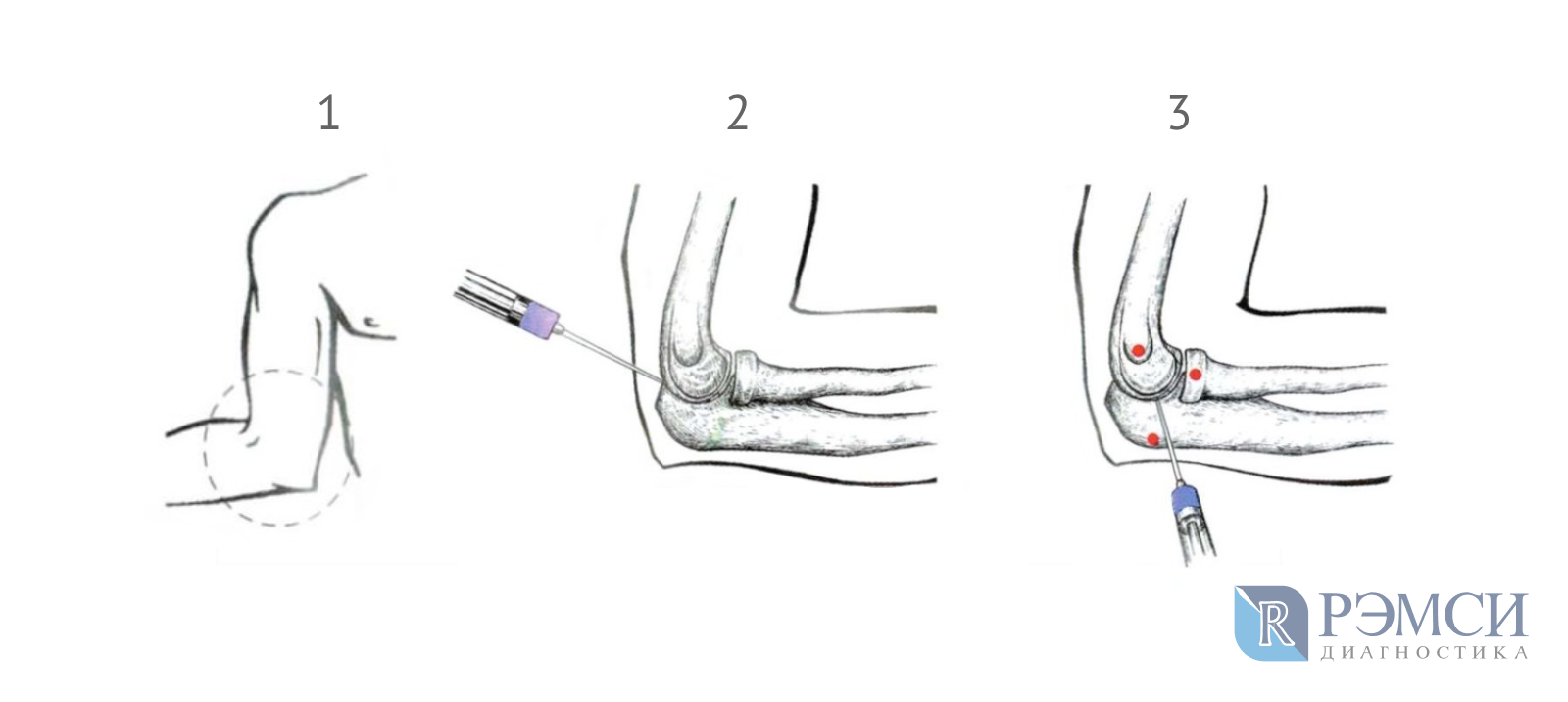
Положение руки во время инъекции (1), а также виды доступа к локтевому суставу: задний (2) и латеральный (3)
Блокада — новый способ лечения, который переносится легче оперативного вмешательства и действует эффективнее мазей и лекарств для приёма внутрь. Применяют её с двумя целями:
- снижение болевого синдрома,
- лечебное воздействие на повреждённый участок.
Благодаря такому методу в больной сустав попадает максимальная концентрация действующих веществ, что даёт наиболее быстрый результат.
Когда применяется блокада локтевого сустава
Блокаду можно применять для купирования боли в локте в самых разных случаях:
Но если боль в локте вызвана заболеваниями позвоночника, то введение блокады в локтевой сустав поможет только временно снять боль. Поэтому перед назначением процедуры врач обязательно должен выяснить причину болей и провести обследование. Оно может включать:
- общий анализ крови — он даст основную информацию о текущем состоянии организма;
- анализ синовиальной жидкости — его результат подробнее всего расскажет о патологическом процессе в суставе;
- рентген сустава — для выявления заболеваний костной ткани;
- компьютерную или магнитно-резонансную томографию локтевого сустава — лучшие обследования для определения состояния суставов и окружающих мягких тканей.
Только после полного осмотра и постановки диагноза специалист может назначить введение блокады в локтевой сустав. Вызвано это в том числе и необходимостью подобрать подходящее под заболевание лекарство. Однако, при нестерпимых болях, блокаду с анестезией могут применить без дополнительных обследований. Так получится ослабить симптомы и восстановить работоспособность сустава.
Как работает лечебная блокада суставов?
При блокаде локтя медицинский препарат попадает непосредственно в повреждённый сустав, что позволяет ему мгновенно воздействовать на организм. Именно поэтому её часто назначают в случаях, если традиционные способы лечения не дали результатов.
В зависимости от места инъекции, блокада локтевого сустава делится на:
- Периартикулярную: препарат вводится в мягкие ткани, окружающие сустав;
- Внутрисуставную;
- Внутрикостную.
Для блокады могут применять анестетики и противовоспалительные препараты различной природы — всё зависит от повреждений и причины боли.
По составу блокады делят на две группы: однокомпонентную и многокомпонентную. Если в первую входит или только обезболивающее, или только противовоспалительное, то вторая поможет и избавиться от воспаления, и снизить болевой синдром.
Дискомфорт при блокаде уходит почти мгновенно, спустя несколько секунд после введения анестетика. Для устранения острой боли (например, после перелома локтя или разрыва сухожилий) блокаду вводят один раз. Для лечения артроза, артрита, остеохондроза врач может назначить курс из нескольких инъекций.
Несмотря на практически полную трудоспособность и подвижность, постарайтесь аккуратно обращаться с больным суставом после проведения блокады. Это особенно сложно, если была повреждена ведущая рука. Но излишняя нагрузка приведёт к дальнейшему разрушению сустава. А это уже может вызвать и новые приступы боли, и серьёзные осложнения с меньшим шансом на восстановление.
Противопоказания и осложнения
Несмотря на кажущуюся простоту процедуры, у неё есть ряд противопоказаний:
- деформация локтевого сустава из-за остеоартроза 4-й стадии;
- менингит, энцефалит и другие заболевания центральной нервной системы;
- нарушения свёртываемости крови;
- инфекционные заболевания в острой форме;
- высокая концентрация алкоголя в крови;
- повреждения в области сустава: раны, порезы, ссадины;
- детский возраст до 12 лет.
Относительные противопоказания — заболевания желудочно-кишечного тракта. Связано это с тем, что применяемые в противовоспалительных препаратах глюкокортикостероидные гормоны нарушают работу желудка, кишечника и почек.
Осложнения из-за блокады проявляются редко. В основном это аллергические реакции на препарат: сыпь, покраснение, в крайне редких случаях — анафилактический шок и отёк Квинке. У части пациентов на месте введения появляются гематомы. Также внутрь может проникнуть инфекция, из-за чего начнётся более серьёзный воспалительный процесс. Однако и болезнетворные бактерии, и механические повреждения сустава после блокады встречаются очень редко. Могут проявиться токсические осложнения из-за неверно рассчитанной дозы препарата или его попадания в просвет сосудов. Чтобы этого избежать, обратитесь к опытному врачу, который точно сделает инъекцию правильно.
Несмотря на все возможные осложнения и противопоказания, лечебная блокада — одно из лучших средств для остановки воспалительных процессов в локтевом и любом другом суставе. Для успешного лечения нужно убедиться в верности диагноза и отсутствии противопоказаний, а также обратиться к опытному специалисту. Грамотно проведённая процедура сможет и избавить вас от боли, и ускорить процесс восстановления сустава.
По мере роста популярности блокады плечевого сплетения, показания для блокад периферических нервов на уровне локтевого сустава значительно сузились. Однако эти методы могут быть полезными в тех случаях, когда требуется локальная анестезия либо существуют противопоказания для блокады плечевого сплетения (такие как инфекция, двусторонние операции, нарушения коагуляции, геморрагический диатез, трудная анатомия) либо когда блокада плечевого сплетения неполноценна.
Анатомия. На уровне свободной верхней конечности можно выделить четыре основных нервных ствола - это срединный, локтевой, лучевой и мышечно-кожный нервы.
Срединный нерв (n. medianus) в верхней части плеча лежит латерально по отношению к плечевой артерии, на уровне средней части плеча пересекает сосуды спереди и оказывается медиально. В таком положении он продолжает свой путь на уровне локтевой ямки. Из локтевой ямки срединный нерв проникает в область предплечья между двумя головками m. pronator teres. Он проходит спереди по отношению к лучевой артерии и спускается между глубокими и поверхностными сгибателями. Блокада срединного нерва обеспечивает анестезию ладонных поверхностей и области ногтевого ложа большого указательного, среднего и радиальной половины безымянного пальцев кисти.
Моторная блокада включает мышцы возвышения большого пальца, червеобразные мышцы первого и второго пальцев, а так же иннервируемые срединным нервом сгибатели, расположенные на предплечье. Локтевой нерв (п. ulnaris) в верхней части плеча лежит вместе с медиальным кожным нервом предплечья медиально по отношению к плечевой артерии и покидают ее на уровне середины плеча. Локтевой нерв через межмышечную перегородку проникает в задний компартмент между перегородкой и медиальной головкой m. triceps brahii, проходит позади медиального надмыщелка спускается на предплечье между двумя головками m. flexor carpi ulnaris. На предплечье локтевой нерв лежит между m. flexor digitorum profundus и m. flexor carpi ulnaris, проходит медиальную часть переднего компартмента, в нижней части предплечья сопровождается локтевой артерией. Блокада лучевого нерва обеспечивает анестезию латеральных участков тыльной поверхности ладони (сторона большого пальца) и проксимальной части большого, указательного, среднего пальцев и латеральной половины безымянного пальца.
Лучевой нерв (n. radialis) покидает подмышечную впадину проходит под m. teres major между плечевой костью и латеральной головкой m. triceps brahii в задний мышечный компартмент плеча. Затем покидает его через латеральную межмышечную перегородку и попадает в латеральную часть локтевой ямки впереди локтевого сустава. Лучевой нерв отдает мышечные нервы медиальной и латеральной головкам m. triceps brahii, m. brahioradialis и длинному разгибателю плеча. Кожные ветви иннервируют латеральную поверхность плеча и заднюю поверхность предплечья. Ветвь, идущая к длинной головке m. triceps brahii, берет свое начало на уровне подмышечной впадины. Блокада лучевого нерва обеспечивает анестезию латеральных аспектов тыльной поверхности кисти (сторона большого пальца) и проксимальной частибольшого, указательного, среднего пальцев и латеральной половины безымянного пальца.
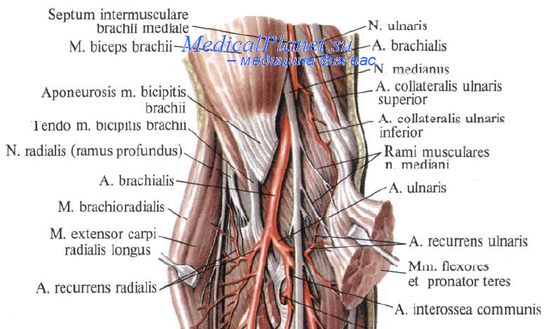
Мышечно-кожный нерв (n. musculocutaneus) — на уровне локтевой ямки продолжается как латеральный кожный нерв предплечья, который лежит поверхностно, проникая через глубокую фасцию между m. biceps brahii и m. brachioradialis. Этот нерв обеспечивает сенсорную иннервацию кожи на лучевой стороне предплечья до лучезапястного сустава. Блокада латерального кожного нерва предплечья выполняется обычно как дополнение при блокаде плечевого сплетения подмышечным доступом.
Срединный нерв. Рука пациента находится в анатомическом пололожении (ладонью вверх). Проводится линия, соединяющая медиальный и латеральный надмыщелки плечевой кости. Главный ориентир - плечевая артерия, которая находится медиально по отношению к сухожилию бицепса на линии соединяющей надмыщелки. Срединный нерв лежит чуть медиальнее артерии и может быть блокирован с помощью 3 - 5 мл раствора, которые вводятся после получения парестезии. Если парестезия не вызывается, раствор может быть введен веерообразно медиально по отношению к пальпируемой артерии.
Локтевой нерв. Хотя локтевой нерв легко доступен в его подкожного положении позади медиального надмыщелка, его блокада в этом месте связана с высоким риском неврита. Здесь нерв окружен фиброзной тканью и для успешной блокады требуется внутриневральная инъекция. Использование очень тонкой иглы наряду с маленьким объемом раствора (1 мл) снижаем риск осложнений. Альтернативно, нерв может быть удовлетворительно блокирован введением 5 - 10 мл раствора местного анестетика на 3 - 5 см проксимальнее локтевого сугтава. Местный анестетик вводится веерообразно без поиска парестезии.
Лучевой нерв проходит по передней поверхности латерального надмыщелка. Для его блокады проводится межмыщелковая линия и маркируется латеральный край сухожилия бицепса. Игла 22 гейдж длиной 3-4 см вводится в точке на 2 см латеральнее сухожилия бицепса и продвигается до контакта с костью, веерообразно вводится 3-5 мл местного анестетика.
Латеральный кожный нерв предплечья может быть блокирован из точки, расположенной на 1 см проксимальнее межмыщелковой линии, в непосредственной близости и латерально по отношению к сухожилию бицепса. Подкожная веерообразная инфильтрация 3 - 5 мл раствора в этом месте обеспечивает превосходную анестезию этого нерва.
Выбор местного анестетика и динамика блокады. Выбор местного анестетика и его концентрации определяется длительностью операции. Данная техника сопряжена с умеренным дискомфортом для пациента из-за множественных введений иглы в нескольких точках. Для создания комфортных условий для больного перед проведением блокады рекомендуется внутривенное введение 2-4 мг мидазолама и 50-100 мкг фентанила. Типичное время развития блока составляет 10-15 минут и зависит, главным образом, от концентрации анестетика. Сенсорная анестезия кожи развивается быстрее, чем моторный блок.
Инфекция. Встречается крайне редко при условии соблюдения правил асептики.
Гематома. Следует избегать множественных введений иглы, использовать иглы малого диаметра (25 гейдж), избегать пункции поверхностных вен.
Повреждение нервов. Не следует вводить раствор анестетика, если больной сообщает о возникновении резкой боли или ощущается высокое сопротивление.
Запирательный нерв является ветвью поясничного сплетения (L2—L4), выходит из полости малого таза через запирательный канал впереди одноименных сосудов. Внутри канала он делится на переднюю и заднюю ветви. Передняя ветвь располагается между короткой и длинной приводящими мышцами, иннервирует переднюю группу аддукторов и кожу на медиальной стороне бедра, задняя — между наружной запирательной и короткой приводящими мышцами, иннервирует глубокую группу аддукторов, верхневнутреннюю поверхность коленного сустава и тазобедренный сустав.
В качества самостоятельной блокада запирательного нерва может применяться для анестезии при артропатиях тазобедренного сустава.
Конечные волокна задней ветви запирательного нерва можно блокировать подкожной серповидной инфильтрацией по внутренней поверхности бедра в области дистальной трети. На это расходуется примерно 15 мл раствора анестетика низкой концентрации.
Наружный кожный нерв бедра (L2—L3) — ветвь поясничного сплетения — располагается под фасцией, прикрывающей наружную косую мышцу живота у передней верхней подвздошной ости. На бедро нерв опускается под латеральной частью паховой связки и через несколько сантиметров, а иногда сразу же через широкую фасцию бедра, почти полностью выходит в подкожную жировую клетчатку.
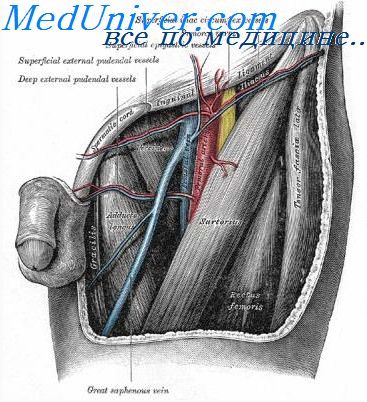
Необходимость в проведении лечебной блокады наружного кожного нерва бедра может возникать при так называемой парестетической мералгии (болезни Рота — Бернгардта). Иногда эту блокаду проводят в дополнение к блокаде бедренного нерва.
Место вкола тонкой иглы длиной 4—5 см определяют под паховой связкой, отступя 2,5 см кнутри от передней верхней подвздошной ости. Иглу вводят под прямым углом к коже. После прокола фасции вводят 5—7 мл 0,5% раствора ксикаина или прилокаина либо 1% раствора тримекаина с адреналином. Затем такое же количество анестетика веерообразно вводят медиальнее точки первоначального введения и также под фасцию.
Способ 1. Блокада в области локтевого канала.
Техника блокады. К медиальному надмыщелку плечевой кости прикрепляется локтевой сгибатель запястья. Часть волокон сухожилия перекидывается от медиального надмыщелка плеча к локтевому отростку локтевой кости в виде поперечной связки. Возникает костно-фиброзный канал: сверху — поперечная связка, сбоку — кость, снизу — суставная капсула. В этом канале проходит локтевой нерв. Руку, разогнутую в локтевом суставе, укладывают на стол так, чтобы внутренний надмыщелок оказался сверху. Нащупывают вершину внутреннего надмыщелка плечевой кости. Иглу вкалывают по направлению от локтевого отростка локтевой кости к медиальному надмыщелку плечевой кости, прокалывают кожу, подкожную клетчатку и связку. Объем вводимого раствора — 2—3 мл.
Способ 2. Блокада в области запястно-локтевого канала. В дистальнои части предплечья локтевой нерв проходит через запястно-локтевой канал (canalis carpi ulnaris). Дорсальной стенкой его служит ладонная связка запястья, вентральной — удерживатель сухожилий сгибателей, медиальной — гороховидная кость. Между указанными связками и гороховидной костью образуется узкая треугольная щель.
Техника блокады. Нащупывают гороховидную кость и вершину шиловидного отростка лучевой кости. Между ними проводят соединяющую линию. В 5 мм медиальнее гороховидной кости по указанной линии послойно прокалывают кожу, подкожную клетчатку, удерживатель сухожилия сгибателей. Кончик иглы поворачивают в дистальном направлении и продвигают на 1—1,5 см. Тыльная ветвь блокируется дистальнее шиловидного отростка на 1,5—2 см ниже. Объем вводимого раствора анестетика — 2—2,5 мл.
1. Блокада лучевого нерва в верхних отделах плеча(рис. 17-10). Лучевой нерв входит в плече-мышечный канал между двумя головками трехглавой мышцы. Проводя пальпацию вдоль линии, соединяющей эти ориентиры и латеральный надмы-щелок, часто можно обнаружить нерв. Используют иглу с затупленными краями среза длиной 2 см и размером 23 G. Иглу вводят на 3-4 см прокси-мальнее надмыщелка прямо по направлению к нерву или до соприкосновения с надкостницей, после чего извлекают ее на 0,5 см и инъецируют 5 мл анестетика. Приемлемы незначительные парестезии, но следует избегать сильной боли — признака интраневральной инъекции. Возможно проведение электростимуляции, ожидаемый ответ — сокращение разгибателей кисти.
2. Блокада лучевого нерва в локтевой ямке(рис. 17-11). Сгибают руку в локтевом суставе, после чего в локтевой ямке пальпируют латеральную границу сухожилия двуглавой мышцы. Используют иглу с затупленными краями среза длиной 2 см и размером 23 G. Иглу вводят почти
параллельно предплечью, направляя ее к головке лучевой кости и латеральному надмыщелку плечевой кости до появления парестезии или контакта с надкостницей. При появлении парестезии иглу извлекают на некоторое расстояние, после чего вводят анестетик, до тех пор пока парестезии не станут более интенсивными. При контакте с надкостницей иглу извлекают на 1 см и вводят 5 мл раствора анестетика. При использовании электростимуляции ориентируются на индуцированный ответ — сокращение разгибателей кисти.

Рис. 17-9.Блокада мышечно-кожного нерва. Продемонстрирована инъекция в клювовидно-плечевую мышцу
3. Блокада лучевого нерва на запястье(рис. 17-12 ). На уровне шиловидного отростка локтевой кости чувствительные ветви лучевого нерва, ин-нервирующие кожу лучевого края тыльной поверхности большого пальца кисти, располагаются между лучевой артерией и сухожилием лучевого сгибателя кисти. Если в этот промежуток глубоко по направлению к сухожилию сгибателя кисти ввести 1-2 мл раствора местного анестетика, то эти ветви будут блокированы. Несколько проксималь-нее отходят тыльные пальцевые ветви. У некоторых людей можно пропальпировать место перехода лучевого нерва с передней поверхности на заднюю; в этом случае для блокады применяют направленную инфильтрационную анестезию 2-3 мл раствора местного анестетика. При невозможности про-пальпировать нерв проводят инфильтрацию тканей на уровне шиловидного отростка от латерального края лучевой кости до приблизительно середины тыльной поверхности предплечья. Эта анестезия обеспечивает блокаду чувствительности на коже тыльной поверхности большого пальца до основания ногтя, на коже тыльной поверхности указательного и среднего пальцев до средней фаланги и коже лучевого края тыльной поверхности безымянного пальца также до средней фаланги.
Г. Осложнения.К возможным осложнениям относят непреднамеренную инъекцию анестетика в лучевую артерию или нерв.

Рис. 17-10.Блокада лучевого нерва. Продемонстрирована инъекция под двуглавую мышцу

Рис. 17-11.Блокада лучевого нерва в локтевой ямке
Срединный нерв
А. Показания.Блокада срединного нерва выполняется обычно в дополнение к блокаде плечевого сплетения, а также в сочетании с инфильтрацион-ной анестезией запястья при хирургическом лечении туннельного синдрома запястного канала.
Б. Анатомия.Срединный нерв образуется из латерального и медиального пучков плечевого сплетения. На плече он располагается медиально от плечевой артерии. В локтевой ямке нерв лежит медиаль-нее плечевой артерии и проходит под апоневрозом двуглавой мышцы плеча. На предплечье срединный нерв иннервирует своими двигательными ветвями сгибатели пальцев и сгибатели кисти. На уровне проксимальной кожной складки запястья срединный нерв проходит на ладонь через запястный канал, сзади от сухожилия длинной ладонной мышцы. В. Методика выполнения блокады.
1. Блокада срединного нерва в локтевой ямке(рис. 17-13). В локтевом сгибе плечевая артерия определяется сразу медиальнее апоневроза двуглавой мышцы плеча. Используют иглу с затупленными краями среза длиной 4 см и размером 22-23 G. Иглу вводят сразу медиально от артерии и направляют ее к медиальному надмыщелку до появления парестезии, возникновения индуцированной двигательной реакции (сгибание запястья) или же до контакта с надкостницей. При контакте с надкостницей иглу извлекают на 1 см, после чего вводят 3-5 мл раствора анестетика (при парестезиях объем меньше, в отсутствие парестезии — больше).

Рис. 17-12.Блокада лучевого нерва на запястье
2. Блокада срединного нерва на запястье(рис. 17-14). На ладонной поверхности запястья в положении сгибания определяется сухожилие
длинной ладонной мышцы. Используют иглу с затупленными краями среза длиной 2 см и размером 25 G. Иглу вводят медиально от сухожилия длинной ладонной мышцы и вглубь, инъецируют 3-5 мл раствора анестетика. Не следует преднамеренно добиваться парестезии.
Г. Осложнения.Наиболее распространенные осложнения — инъекция раствора анестетика в плечевую артерию или нерв.

Рис. 17-13.Блокада срединного нерва в локтевой ямке

Рис. 17-14.Блокада срединного нерва на запястье
Локтевой нерв
А. Показания.Так как локтевой край кисти и предплечья подвержен высокому риску травмы, то избирательную блокаду локтевого нерва часто используют как самостоятельную методику анестезии — например, для открытой или закрытой репозиции при переломе V пястной кости. Когда при операциях на кисти проводят блокаду плечевого сплетения с использованием межлестничного доступа, то очень часто одновременно выполняют и блокаду локтевого нерва (в противном случае велик риск сохранения чувствительности в зоне иннервации нижнего ствола). Блокада локтевого нерва показана и при мозаичной подмышечнойблокаде. Блокаду локтевого нерва выполняют в области локтя или на запястье.
Б. Анатомия.Локтевой нерв, который является продолжением медиального пучка плечевого сплетения, покидает подмышечную область рядом с подмышечной артерией. В дистальной трети плеча нерв смещается медиально и проходит под дугообразной связкой, достигая медиального надмы-щелка плечевой кости. Часто локтевой нерв хорошо пальпируется на 2-4 см проксимальнее медиального надмыщелка. Достигнув дистальных отделов предплечья, нерв расщепляется на тыльную и ладонную ветви. На предплечье нерв отдает мышечные ветви. Анатомическими ориентирами для идентификации нерва на предплечье являются локтевая артерия и локтевой сгибатель запястья. На уровне середины предплечья локтевой нерв лежит между глубоким сгибателем пальцев и локтевым сгибателем запястья. В запястном канале нерв располагается латеральнее сухожилия локтевого сгибателя запястья и медиальнее локтевой артерии.
 |
Техника блокады (по Г. М. Шаброву). Блокируют дорсальные и паль-марные нервы пясти. Ориентиром яв-ляютс:я сухожилия разгибателей пальца, которые нащупывают на дорсальной поверхности пясти ниже запястного сустава на 5—7 см. В этом пункте сбоку латерального и медиального краев сухожилий инъецируют до кости по 20 мл 4%-ного раствора новокаина, стремясь поворотами иглы рассеять раствор на большей площади.
| Рис 210 Блокадамцмиш в области пясти: а по Шаброву; о пи Регнерч |
При блокаде нервов на пальмар-ной поверхности пясш opneiiin(nni служат сухожили^ сгибателей^хорошо п"рШцупш5аёмые под кожеЦ. Игл\ вка-ль7вают
пр¥ согнутой конечности на
5—7 см ниже запястья по краям сухожилий глубокого сгибателя пальцев. Конец иглы под фасцией обращают в сторону запястья. Инъекции производят как с латеральной так и с медиальной сторон сухожилий. На латеральной стороне в этом пункте делают еще подкожную инъекцию. Количество раствора го же, что и в предыдущем'случае (рис. 210, а).
Циркулярная анестезия при операциях на пальцах.Этот способ блокады нервов пальцев исключает учет точной топографии последних.
Фиксация в лежачем положении.
Техника блокады (по Регнери). Производят 2 полуциркулярные инъекции поочередно на медиальной и латеральной поверхностях пясти (плюсны) на 1,5—2 см выше уровня рудиментарных пальцев и несколько дорсально от середины боковой поверхности пясти (плюсны). Иглой проникают под кожу к дорсальной поверхности пясти и, слегка направляя ее книзу, начинают инъецировать раствор. Затем иглу оттягивают и, продолжая инъекцию, поворачивают ее на пальмарную поверхность, продвигают до уровня основания рудиментарного пальца. Здесь также создают депо, увеличивая его непрерывной инъекцией при извлечении иглы. Так поступают и на противоположной стороне (б). На каждую сторону расходуют по 40—50 мл 4%-ного раствора новокаина. Для большей гарантии нечувствительности дополнительно инъецируют по 10 мл дорсально и пальмарно в межпальцевый промежуток; глубина укола 1,5—2 см.
Проводниковая анестезия на грудной конечности лошади.Обычно анестезию выполняют, чтобы выключить чувствительность срединного, локтевого и кожной вет-
 |
 |
| Рис. 211. Блокада срединного нерва лошади: а
лучевой и о — локге вой сгибатели з нсГ"по направлению к медиопальмарной поверхности лучевой кости в означенный желобок. Когда игла коснется кости, ее несколько извлекают и инъецируют в разные стороны 15 мл 3%-ного раствора новокаина. Обезболивается медиопальмарная поверхность пясти и фаланг. Блокада локтевого нерва.Показания. Применяют одновременно с блокадой срединного нерва для определения болезненного очага при хромоте, а также обезболивают области, иннер-нируемые совместно со срединным нервом. Фиксация в стоячем положении с приподнятой противоположной конечностью. Техника блокады. На пальмарнон поверхности предплечья нащупывают локтевой желоб, образ£ва^нный локтевыми сгибателем и разги_бателем запястья. В этом жёлоТ>е, отступя на itur-"рину ладони (10—12 см) выше добавочной кости запястья, производят укол тонкой иглой на глубину 1—2 см так, чтобы под кожей была перфорирована плотная глубокая фасция пред плечья (рис. 212). Инъецируют Ш_мл, раствора. Обезболивается латеральная часть запястья и пясти. Блокада кожной ветви кожно-мышечного нерва. Показания. Обезболивание дистального отдела конечности ниже запястья при одновременной блокаде срединною и локтевом; мервов. Фиксация. Приподнимают противоположную конечность лошади. Техника блокады. На дорсомедиальной поверхности предплечья определяют положение подкожной вены предплечья и добавочной головной вены. В промежутке между венами при тщательной пальпации можно прощупать сквозь кож\ вблизи слияния вен нервный ствол толщиной со скрипичную струну Инъецируют под кожу 10 мл 3%-ного раствора новокаина (рис. 213). Зона обезболивания: медиальная поверхность предплечья, запястья и пясти, а также часть дорсальной поверхности путового сустава, спускающаяся в виде острого клина до его середины. Кроме того, обезболивается медиопальмарнык участок запястья. Блокада пальмарных нервов и их ветвей. Блокада паль-м арных нервов на средине пясти. Показания. Обезболивание фаланг, путового сустава и пальцевого сухожильного влагалища. Техника блокады. Сначала блокируют на медиальной стороне конечности пальмарный медиальный нерв. Помощник сгибает конечность лошади и выводит ее вперед, а затем скрещивает с противоположной конечностью на уровне запястья или верхней части пясти так, чтобы внутренняя поверхность анестезируемой конечности была лучше доступна для инъекции. Иглу вкалывают по направлению к запястью под кожу на медиальном крае сухожилия глубокого сгибателя пальца (рис. 214). Инъецируют 10 мл раствора, стремясь при этом проникнуть к внутренней поверхности грифельной кости, чтобы блокировать глубокий пальмарный метакарпальный нерв. Такое дополнение к технике блокады пальмарного нерва необходимо, особенно при анестезии с оперативной целью. На латеральной стороне блокаду пальмарного латерального нерва производят, вкалывая иглу в противоположном направлении, то есть в сторону путового сустава. Область анестезии распространяется на
Рис. 213. Блокада Рис. 214. Блокада нервов в области пясти и пальца лошади (медиальная сторона): 1 — медиального пальмарного н. на середине пясти; 2— медиального пальмарного н. над путовым суставом; 3 — глубокого пальмарного пястного н. у конца грифельной кости; 4 — паль-марной ветви пальмарного н. пальмарную и боковые поверхности пальца и область пясти да уровня, лежащего несколько выше пунктов уколов. Блокада пальмарных нервов над путовым суставом. Показания те же, что и для предыдущей блокады (без сухожильного влагалища). Однако ее выполняют, если ей не препятствуют анатомические нарушения (отеки, рубцы и т. п.) в данной области. Техника блокады. Сначала инъекцию начинают с медиальной поверхности конечности, приподняв и скрестив ее г противоположной конечностью. Раствор вводят вдоль края сухожилия глубокого сгибателя пальца на уровне нижнего утолщенного конца грифельной кости (2). Из этой же точки укола конец иглы подкожно продвигают к нижнему утолщенному концу грифельной кости и впрыскивают под ним 3—4 см раствора и даже продвигают иглу несколько вперед для блокады кожной ветви кожно-мышечного нерва. Если иглу нельзя подвести к грифельной кости, ее извлекают к после нового укола непосредственно под нижним концом данной кости инъекцию продолжают. Аналогичным образом поступают и на латеральной поверхности. Этими добавочными инъекциями блокируют глубокие метакарпальные пальмарные нервы, обезболивая более обширную зону. элементы челночного блока становятся совершенно нечувствительными, а копытный сустав остается чувствительным, то этот способ обезболивания позволяет дифференцировать заболевание копытного сустава от заболевания других частей копыта, особенно челночного блока. Техника блокады. Иглу вкалывают под кожу возле верхнего края мякишного хряща против контура сухожилия глубокого сгибателя пальца, сзади пальцевой вены (4). Для обезболивания каждого нерва необходимо по 3—4 мл анестезирующего раствора. Невректомия — иссечение кусочка нерва — паллиативная операция, применяемая для устранения боли, обусловливающей хромоту у лошади. Она является крайней лечебной мерой при отсутствии эффекта от применения других способов лечения. В результате невректомин отмечают трофические расстройства ниже места операции, к:отд_рые_выражены тем сильнее, чем выше, на нерве она произведена. Правда, в настоящее время считают, что невректо-мия одного из парных jjep_BOB_B ди-Ст.алышм .отделе, конечности не сопровождается вышеописанными расстройствами и оперированные животные с некоторыми ограничениями могут быть использованы в работе. Невректомия пальмарных (плантарных) нервов. Показания. Хроническая неустранимая хромота вследствие асептических воспалительных процессов в области костей, челночного блока, в результате окостенения мякишных хрящей и др. К невректомии приступают после предварительной проводниковой анестезии пальмарных нервов, посредством которой уточняют сторону попажеии'г. Анестезия имеет прогностическое значение. Ограничиваются резекцией медиального или латерального пальмарного нерва (в зависимости от места поражения). Фиксация. Боковое положение: при резекции медиального нерва — на стороне большой конечности; при резекции латерального — на противоположной. Обезболивание. Хлоралгидратный наркоз и блокада соответствующих пальмарных нервов. Техника операции. Оперируемую конечность выводят вперед и кладут ее на специальную подушку. Накладывают эластический кровоостанавливающий жгут. Место операции — боковая поверхность нижней трети пясти. Разрез кожи длиной 6 см ведут вдоль внешнего края сухожилия глубокого сгибателя пальца. Центральная часть разреза должна соответствовать уровню пуговча того утолщения грифельной кости. Растягивают края кожной раны и в глубине ее хирургическим пинцетом захватывают клетчатку. В толще ее обнаруживают тяж, соответствующий положению пальмарного нерва. Осторожно выделив его из рыхлой соединительной ткани, убеждаются по желтовато-серому оттенку и слабой продольной исчерченности в том, что этот тяж является нервом. Под него лигатурной иглой подводят нить, которую завязывают па нерве и подтягивают последний на уровне раны. Острым ножом или бритвой пересекают нерв сначала у верхнего, а затем у нижнего угла раны. Длина резецируемого участка нерва должна быть не менее 4 см. При ориентировке следует учитывать, что в сосудисто-нервном пучке нерв лежит пальмарно от вены, а между ними и несколько глубже располагается артерия. Рану зашивают 3—4 стежками узловатого шва и накладывают повязку. Швы снимают на 8—10-й день, после чего животное пускают в работу. Невректомия пальмарных ветвей пальмарных нервов.Показания. Хронические асептические воспалительные процессы челночного блока; хромота вследствие костных мозолей, возникающих при переломах и трещинах копытной и челночной костей. Фиксация. Боковое положение на стороне здоровой конечности. Обезболивание. Хлоралгидратное оглушение и двусторонняя проводниковая анестезия пальмарных нервов нал путовым суставом. Резиновый жгут. Техника операции. Конечность вытягивают вперед, разгибают область путового сгиба и на его медиальной (латеральной) стороне нащупывают боковой край сухожилия глубокого сгибателя пальца, вдоль ^того края рассекают кожу и подкожную клетчатку длиной 5 см, несколько выше середины путового сгиба. В глубине раны обнаруживают косо идущий сверху, вперед и вниз тяж толщиной 2 мм. напоминающий нерв, это будет сухожилие,шпоры. Его рассекают и пинцетами отводят в стороны. Под этим сухожилием в рыхлой клетчатке, которую разъединяют пинцетами и ножницами, располагается сосудисто-нервный пучок, состоящий из пальцевых вены, артерии и паль-марной ветви пальмарною нерва Лежащий позади (иальмарно) артерии нерв толщиной со спичку и сероватого цвета осторожно изолируют пинцетом от окружающих тканей и иссекают на протяжении 2 см. На рану накладывают 2—3 стежка узловатого шва и повязку. Аналогично поступают с нервом дру-юй стороны. Швы снимают на 8—10-й день. Читайте также:
|




