Папиллома в хирургической стоматологии
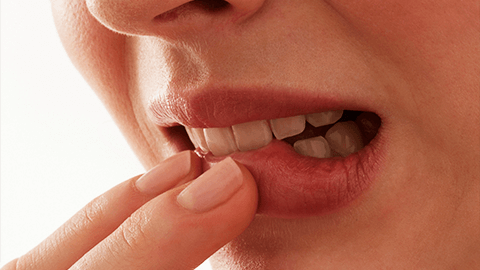
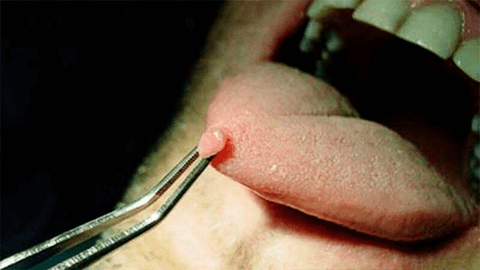
Папилломы полости рта – это доброкачественные новообразования в ротовой полости, вырастающие из эпителиальных клеток. Обнаруживаются папилломы во время стоматологического осмотра и выглядят как отдельные разрастающиеся уплотнения на небольшой ножке, они безболезненны и имеют белый или бледно-розовый цвет.
Эта разновидность новообразований в ротовой полости диагностируется наиболее часто. Около 60% пациентов – это женщины в возрасте сорока лет, около 20% — подростки любого пола. Зачастую у взрослых наблюдается появление отдельных папиллом, в то время как у детей может проявляться так называемый папилломатоз (множественные папилломы). В половине случаев папилломы локализуются на слизистой оболочке языка.
Папиллома во рту: причины появления
Наиболее распространенной причиной появления такого рода новообразований является вирус папилломы человека (ВПЧ).
Факторами, провоцирующими появление папиллом в ротовой полости, считаются, например, постоянные микроповреждения щек и языка. Достаточно относительно небольшого повреждения, чтобы вирусные частицы проникли внутрь и спровоцировали процесс образования папилломы. У детей провоцирующим фактором является слишком короткая уздечка языка – нижние резцы травмируют её, создавая ворота для инфекции.
При анализе папилломы под микроскопом можно отметить, что это новообразование представляет из себя опухоль, которая состоит из множества слоёв эпителиальной ткани, местами значительно орговевшей. На некоторых участках можно отметить следы появления очага воспалительной инфекции.
Классификация папиллом ротовой полости
По количеству и концентрации новообразований дифференцируют папиллому полости рта и папилломатоз – массовое скопление новообразований в одном месте.
По своему происхождению папилломы делятся на следующие типы:
- Травматическая (реактивная) папиллома. Может появиться после травмирующего воздействия механического, химического или температурного характера. Отличительным и характерным признаком папилломы ротовой полости реактивного типа считается то, что их рост прекращается сразу после того, как устранен раздражитель, который их вызвал.
- Истинная (неопластическая) папиллома. Папиллома такого типа начинает развиваться после того, как механизм деления, роста, дифференциации клеток бывает нарушен. В большинстве случаев данный тип папиллом появляется в дистальной части щеки, в зоне, расположенной за молярами и в районе крылонижнечелюстной складки.
- Вирусная папиллома ротовой полости. Может появиться после того, как пациент был инфицирован вирусом папилломы человека. Данный тип заражения происходит при непосредственном контакте с носителем вируса. Когда нарушается целостность слизистой оболочки полости рта (например, при микротравме), появляется путь для проникновения инфекции.
Лечение папиллом ротовой полости
Диагностика данного заболевания включает в себя собрание анамнеза пациента, а также тщательное гистологическое исследование удаленных папиллом.
Лечение папиллом только хирургическое. Новообразование иссекается вплоть до границ здоровых тканей. Такие методики, как электрокоагуляция, криохирургия, склерозирующая терапия и другие используются редко, поскольку в результате их выполнения невозможно провести гистологический анализ удаленной до основания папилломы.
Если обнаруживается большое скопление папилломатозных новообразований, применяется комбинированная техника: скальпелем проводят рассечение самого значительного числа скопившихся в одном месте папиллом, а одиночные папилломы удаляют с помощью электрокоагуляции.
Если папилломы полости рта имели вирусную этиологию, для профилактики рецидивов вместе с хирургическим вмешательством назначается противовирусная и иммуномодулирующая терапия.
В зависимости от этиологии заболевания рецидивы могут возникать с большей или меньшей долей вероятности. Так, при наличии в организме вируса папилломы человека, риск возвращения папиллом после проведения хирургической операции довольно высок.
Данная страница носит информационно-справочный характер и не является публичной офертой.
Плоскоклеточная папиллома — доброкачественная эпителиальная опухоль. Образуется в результате доброкачественной гиперплазии покровного эпителия. Бывают единичные и множественные папилломы. Последние называют папилломатозом. Наиболее часто встречаемая опухоль слизистой оболочки полости рта. Чаще у женщин в зрелом возрасте, однако могут встречаться и в молодом, и даже в юном возрасте. Размеры самые различные от 1 до 2,5 мм, редко больших размеров.
Клиническая картина: наиболее часто встречаются в виде округлого образования, расположенного на ножке, в виде грибовидного узелка или на широком основании в виде полусферы. Поверхность образования из-за ороговения эпителия бородавчатая, складчатая или мелкозернистая. Это заметно при близком рассмотрении. Впечатление, что поверхность шероховатая, в некоторых случаях слизистая оболочка над образованием не отличается от интактной. Цвет папилломы зависит от многих факторов и, в первую очередь, от выраженности процессов ороговения, длительности существования образования, степени развития кровеносных сосудов.
Папилломы, в которых достаточно сильно выражено ороговение первично, или в результате хронической травмы, имеют белесоватый или серо-белый вид. При пальпации безболезненны (если нет воспаления или травмы), легко смещаемы, по консистенции незначительно плотнее, чем окружающая слизистая оболочка. В полости рта локализуются чаще всего на языке, твердом нёбе, слизистой оболочке щек и альвеолярных отростков нижней и верхней челюстей, по переходной складке. На языке в редких случаях может встречаться так называемая погружная папиллома, характерной чертой для которой является врастание эпителиальных сосочков вглубь подлежащих тканей.

Плоскоклеточная папиллома
Множественные папилломатозные разрастания — папилломатозы , не такое уж редкое явление в полости рта. Выделяют несколько видов папилломатозов:
1. Реактивные папилломатозы различной природы:
а) воспалительная гиперплазия слизистой оболочки твердого нёба и альвеолярных отростков;
б) травматический папилломатоз обусловлен длительным действием травмирующего агента, например неправильно изготовленным протезом, пломбой, прикусыванием, ретенцией и дистопией зубов. В этих зонах обнаруживают 3—4 округлых мягких образования, расположенных на широком основании. Иногда отмечается болезненность; в) ромбовидный папилломатоз языка развивается на фоне ромбовидного глоссита. Представлен участком гиперплазии слизистой оболочки спинки языка, плотноэластичной консистенции. Цвет ромбовидного папилломатоза зависит от цвета налета на поверхности языка.
При реактивных папилломатозах, возникающих в результате постоянной травмы и инфицирования с последующим воспалением, возникает стойкая гиперплазия тканей. При устранении травмирующего агента рост новообразования прекращается и отмечается некоторое уменьшение новообразования. Однако оно никогда полностью не исчезает.
Гистологическая картина. Реактивные папилломатозы характеризуются инфильтрацией стромы плазматическими клетками и лимфоцитами, чего не бывает при неопластических папилломатозах. В базальном слое отмечается увеличение числа митозов.
К папилломатозам неопластической природы также относятся папилломатозы, вызываемые вирусами папилломы человека. Возникают путем аутоинокуляции или контактно. Вирусная этиология подтверждается сочетанием папилломатоза слизистой оболочки полости рта с вульгарными бородавками на поверхности кожи. В полости рта встречаются в виде плоских или обыкновенных бородавок. Вследствие выработки антител возможна спонтанная регрессия. При осмотре выявляются плотные безболезненные плоские капсулы с гладкой, но не глянцевой поверхностью, с четкими границами, либо полушаровидные образования, также с четкими границами. И те и другие формы серовато-розового цвета и имеют размеры до 0,5 см. В отличие от реактивных папилломатозов возникают спонтанно на любом месте, а не в местах травм.
Гистологическая картина. Отмечают разрастания пролиферирующего ороговевающего или неороговевающего эпителия, расположенного на соединительнотканной ножке. Соединительнотканные сосочки стромы часто древовидно разветвляются. Соединительная ткань может быть рыхлой или плотной.
Дифференциальный диагноз:
- дифференцируют с ретенционной кистой, которая располагается в местах скопления малых слюнных желез, имеет полушаровидную форму, слизистая оболочка часто бледного оттенка и выражен пузырек с жидкостью. Ретенционная киста более мягкая, часто опорожняется. На поверхности кисты не бывает гиперкератоза и бугристой поверхности, шероховатости;
- с бородавчатым предраком, для которого характерно уплотнение в основании, довольно короткий анамнез. Поверхность бородавчатого предрака покрыта плотно сидящими чешуйками. Папиллома более мягкая и имеет ножку;
- с папулезными высыпаниями при вторичном сифилисе, обычно они более крупные, покрыты серовато-белым налетом, который легко снимается, чего не бывает при папилломах. В соскобе с сифилитических капсул обнаруживают бледные спирохеты, а также у таких больных положительная реакция Вассермана;
- болезнь Дарье отличается тем, что в подавляющем большинстве случаев имеется типичное поражение кожи. В полости рта болезнь Дарье проявляется в виде множественных серовато-белых капсул, плотных, размером до 0,5 см, с пупкообразным вдавлением в центре.
Лечение : устранение травмирующего причинного фактора и удаление папилломы или папилломатоза хирургическим методом, электрокоагуляцией, криодеструкцией или лазеродеструкцией.

Устранение травмирующего причинного фактора и удаление папилломы или папилломатоза хирургическим методом:
а — направление линий разреза; б — границы мобилизации краев раны; в — линия швов
"Заболевания, повреждения и опухоли челюстно-лицевой области"
под ред. А.К. Иорданишвили
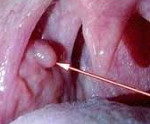
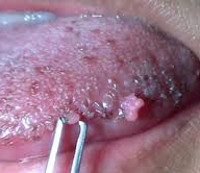
Общие сведения
Папиллома полости рта – наиболее часто диагностируемая истинная доброкачественная опухоль из многослойного плоского эпителия. Основную группу пациентов составляют женщины (в 60% случаев) в возрасте около 40 лет. В 20% случаев папилломы полости рта выявляют у подростков. Среди детей доброкачественное образование встречается в возрастной группе от 7 до 12 лет. У девочек папилломы полости рта диагностируют в 1,9 раз чаще, чем у мальчиков. У взрослых в большинстве случаев выявляют одиночные папилломы, тогда как в детском возрасте превалирует папилломатоз (множественные новообразования). У 50% обследованных пациентов папилломы полости рта локализуются на языке. Вирус папилломы человека (6, 11 типов) становится причиной образования папиллом в 55-70 % случаев.

Причины папиллом полости рта
Доброкачественные опухоли поверхностного эпителия полости рта в большинстве случаев возникают в результате воздействия вируса папилломы человека - HPV-6, 11 типов. Инфицирование происходит при прямом контакте с больным. Развивается новообразование на фоне нейтрализации активности опухолевых супрессорных генов. Запуск патогенетического механизма осуществляется после того, как группы HPV проникают и инфицируют клетки базального слоя эпителия, в результате чего нарушаются регуляторные процессы клеточной пролиферации.
Местными предрасполагающими факторами являются микроповреждения слизистой, глубина которых достигает базального слоя. Для развития инфекционного процесса достаточно внедрения единичных вирусных частиц. Процесс воспроизведения дочерних молекул ДНК на базе родительской происходит исключительно в базальном слое покровного эпителия. В результате инфицирования нарушается механизм дифференцировки клеток. Так как HPV является слабым антигеном, показатели синтеза эндогенного интерферона снижены. Наблюдается дефицит клеточного иммунитета.
Множественные папилломы полости рта возникают в результате хронического повреждения слизистой острыми краями разрушенных зубов, неотполированным базисом съемного протеза. У детей с укороченной уздечкой языка часто диагностируют папилломы полости рта в результате травмирования уздечки нижними резцами.
Микроскопически папиллома полости рта представляет собой опухоль, состоящую из высокодифференцированного многослойного плоского эпителия с признаками ороговения. Сохраняются целостность собственной мембраны, полярность клеток, комплексность. Нарушено соотношение структурных компонентов эпителия и стромы. Местами может наблюдаться очаговая воспалительная инфильтрация.
Классификация папиллом полости рта
В стоматологии различают одиночные папилломы полости рта и множественные новообразования – папилломатоз. По характеру этиологического фактора папилломы полости рта разделяют на 3 группы:
- Травматические (реактивные). Возникают в результате воздействия механических, химических или температурных раздражителей. Отличительной чертой папиллом полости рта реактивного происхождения является остановка их роста после устранения причинного фактора.
- Истинные (неопластические). Развиваются вследствие нарушения механизмов контроля деления, роста, дифференцировки клеток. Чаще диагностируют в дистальных участках щек, в ретромолярной зоне, ближе к крылонижнечелюстной складке.
- Вирусные. Возникают в результате инфицирования вирусом папилломы человека. Заражение HPV происходит после контакта с больным человеком. При нарушении целостности слизистой оболочки открываются ворота для внедрения вирусных частиц.
Симптомы папиллом полости рта
Папилломы полости рта представляют собой разрастание слизистой округлой формы на ножке с мелкозернистой, складчатой или бородавчатой поверхностью. Основание новообразования бывает тонким или широким. Слизистая оболочка вокруг основания папилломы бледно-розового цвета, без видимых патологических изменений. При пальпации доброкачественные новообразования мягкоэластичной консистенции, безболезненные. Слизистая, покрывающая опухоль, может иметь бледно-розовый или белесоватый оттенок, что связано с ороговением эпителия в результате мацерации слюной.
Размеры папилломы варьируют от 0,2 до 2 см. Встречаются как одиночные, так и множественные новообразования. Излюбленной локализацией папиллом полости рта являются язык, твердое и мягкое небо. Реже диагностируют опухоль в участке щеки, в области дна полости рта или в ретромолярной зоне. Множественные папилломы полости рта чаще выявляют на нёбе. После прикусывания зубами папиллома кровоточит, в результате травмирования приобретает темный цвет, что обусловлено кровоизлиянием в нее.
Папилломы полости рта характеризуются медленным экзофитным типом роста. Кожные покровы в цвете не изменены. Открывание рта свободное. Регионарные лимфатические узлы не пальпируются. Общее состояние у пациентов не нарушено. В случае хронической травмы на поверхности папилломы появляются участки изъязвлений, что может сигнализировать о малигнизации новообразования.
Диагностика папиллом полости рта
Диагностика папилломы полости рта базируется на основании жалоб пациента, анамнеза заболевания, данных клинического осмотра. Точное подтверждение диагноза удается получить после проведения гистологического исследования. При физикальном обследовании врач-стоматолог выявляет на слизистой полости рта разрастание в виде узелка округлой формы белесоватого или бледно-розового цвета без признаков воспалительного процесса. При пальпации папилломы полости рта безболезненные, мягкой консистенции. Общее состояние пациентов не нарушено.
При вирусной этиологии папиллом полости рта с помощью метода гибридизации ДНК обнаруживают вирус папилломы человека 6, 11 типов. Проведение ПЦР-диагностики позволяет подтвердить наличие в организме вируса папилломы человека, а также определить его тип и количественный состав. Решающими при постановке конечного диагноза являются результаты гистологического исследования материала, полученного в ходе оперативного вмешательства. При папилломах полости рта в эпителии сохраняется полярность клеток, стратификация, целостность собственной мембраны. Клеточный атипизм выражен слабо. Наряду с пролиферацией шиповатого слоя эпителия присутствуют явления гиперкератоза в сочетании с акантозом. Наблюдается гиперплазия базального слоя. Увеличивается митотическая активность. В соединительной ткани возрастает количество капилляров.
Дифференцировать папилломы полости рта необходимо от фибромы, желез Серра, бородавок, гиперплазии слизистой оболочки в результате соматической патологии. Обследование проводит стоматолог-хирург. При выявлении признаков малигнизации необходимо дополнительное консультирование онколога.
Лечение папиллом полости рта
Лечение папилломы полости рта хирургическое. Оперативным путем иссекают новообразование в пределах здоровых тканей. Методы электрокоагуляции, криохирургии, склерозирующей терапии используются редко, так как после их выполнения невозможно провести гистологическое исследование удаленного материала. При множественных папилломатозных новообразованиях применяют комбинированную технику: производят иссечение скальпелем наибольшего количества сгруппированных папиллом, удаление одиночных новообразований выполняют методом электрокоагуляции.
При папилломе полости рта вирусной этиологии наряду с хирургическим лечением назначают противовирусную и иммуномодулирующую терапии. Выраженными противовирусным и иммуностимулирующим эффектами обладает препарат на основе инозина - синтетического производного пуринов.
В результате высокой митотической активности истинной папилломы полости рта после проведенного хирургического лечения высок риск повторного образования опухоли. Если новообразование возникло вследствие травматизации слизистой, устранение местных раздражающих фактор сводит к нулю вероятность последующих рецидивов.
[youtube.player]В нашей клинике за последние 15 лет находилось на лечении по поводу папиллом лица и полости рта 3.93% всех больных, госпитализированных по поводу доброкачественных опухолей. Подавляющее большинство их страдало па-пилломатозом полости рта; некоторые из них были приняты на стационарное лечение в связи с тяжелым общим состоянием (сопутствующий диабет, нарушения деятельности сердечнососудистой системы, печени, почек и т. д.).
Папилломатозы делят на реактивные и неопластические. К реактивным папилломатозам относят воспалительную папиллярную гиперплазию твердого неба и альвеолярных отростков, никотиновый папилломатоз неба, травматический папилломатоз слизистой оболочки щек, губ и языка, ромбовидный папилломатоз языка. Перечисленные заболевания представляют собой гиперплазию покровного эпителия вследствие хронического воздействия различных раздражителей (механических, термических, химических или микробных).
Неопластические папилломатозы проявляются множественными узслковыми возвышениями, расположенными изолированно или сливающимися друг с другом. Обычно они появля-
Ю. И. Вернадский. Основы челюстно-лчцевоч хирургии и хирургической стоматологии
ются группами, преимущественно в молодом возрасте; иногда неопластическому папиллома-тозу сопутствуют бородавки на коже.
Клиника и дифференциальный диагноз
Папилломы (papillome) встречаются в полости рта и на коже лица. Они обычно бывают одиночными, в виде мягкого образования, округлой или несколько вытянутой формы, на ножке, белесоватые, размером от 0.2 до 2 см. Локализуются на языке, слизистой оболочке щек, мягкого или твердого неба. Слизистая оболочка над папилломой в цвете не изменена. Консистенция опухоли мягкая, она эластичная, однако иногда, особенно на лице, встречаются плотные папилломы, поверхность которых подверглась гиперкератозным изменениям. В ряде случаев поверхность папилломы изъязвляется, уплотняется и начинает кровоточить при малейшем прикосновении. В некоторых случаях наблюдается папилломатоз — несколько плоских папилломных разрастании на слизистой оболочке губы, щеки или неба.
Папилломы слизистой оболочки рта у детей отличаются от опухолей взрослых более выраженной ветвистостью, мягкой консистенцией, незначительностью явления ороговения, редко изъязвляются.
Целесообразно разделить все папилломы слизистой оболочки рта на истинные и ложные. Под истинными понимают экзо- или эндофит-ные разрастания эпителия над соединительно-тканной стромой Все остальные сосочковые разрастания, лишь внешне похожие на папил-лому, а в гистологической основе своей представляющие другую опухольили порок развития, следует относить к ложным папилломам. Окончательный диагноз папилломы ставят только после получения патогистологического исследования. Если в результате обнаружено примерно одинаковое по количеству разрастание эпителиальной и другой какой-то ткани, это должно отмечаться в диагнозе (например:
фиброэпителиома, гемангиоэпителиома, гем-лимфоэпителиома и т. п.).
Одиночные папилломы радикально иссекают скальпелем или электроножом. При реактивных папилломатозах необходимо устранить раздражающий фактор (сменить протез, прекратить курение, исправить нависающие пломбы и т. д.). Если этим не прекращается дальнейший рост новообразований, их радикально иссекают в один или несколько приемов. При неопластических папилломатозах одномоментно или этап-но иссекают все патологические разрастания.
Прогноз
Малигнизация папиллом отмечена у 1.25% больных. После своевременного удаления папиллом прогноз благоприятный.
ЛИМФАНГИОМЫ
Лимфангиома (lymphangioma) — новообразование, исходящее из лимфатических сосудов. Представляет собой порок развития сосудов в эмбриональном периоде, а потому клинически проявляет себя уже, как правило, в самом раннем детском возрасте (у 70% детей диагностируется при рождении либо вскоре после рождения).
По данным нашей клиники, лимфангиомы встречаются у 2.73% больных, госпитализируемых по поводу доброкачественных опухолей че-люстно-лицевой области.
Согласно классификации ВОЗ (Женева, 1974), лимфомы делятся на капиллярные, кавернозные и кистозные; однако, считаем полезным различить еще гемангиолимфомы или, как выражается Н. Н. Бессчастная (1983), лимфангиомы, обладающие пролиферативным ростом.
Лимфангиомы характеризуются медленным, но прогрессивным ростом. Однако, на определенном этапе рост опухоли прекращается и может произойти обратное развитие за счет запус-тевания лимфатических сосудов, разрастания и склероза межуточной ткани. В результате небольшая лимфангиома может превратиться в мягкую рубцовую ткань. Крупные кавернозные опухоли обычно разрастаются еще больше.
Опухоль нередко сочетается с другими пороками развития: гемангиомой, неврофиброматозом, атрофией мускулатуры, отсутствием или задержкой роста конечностей.
Излюбленной локализацией лимфангиом в челюстно-лицевой области являются: губы (рис. 76), щеки, околоушно-жевательные области, нос (рис. 77), язык (рис. 78). Лимфангиома челюстно-лицевой области может распространиться на шею, грудь, в подмышечную ямку. Развившаяся опухоль возвышается над окружающей кожей в виде разрастании, имеющих диаметр 1-2 см и более. Кожа в цвете либо не изменена, либо содержит плотные участки темно-красного цвета. Пальпация безболезненна. Гистологическое строение (см. ниже) определяет клиническую картину. Так, при наличии простой лимфангиомы языка или губы имеет место диффузное увеличение этих органов, приобретающих несколько тестоватую консистенцию. Локализуясь в толще кожи, она выглядит как поверхностная лимфэктаэия.
Кистозная форма лимфангиомы может достигать больших размеров, распространяясь на
Часть V. Доброкачественные новообразования челюстно-лицевойобласти

Рис. 76. Лимфангиома верхней губы.
Рис. 77. Лимфангиома носа:
а — больная до операции; б — после операции.
слизистую оболочку рта, лицо, язык, щеки и шею. При этом кожа в зоне опухоли истончается, через нее просвечивается жидкость, кажущаяся синеватой, хотя она в действительности имеет светло-молочный цвет лимфы.
Пальпация лимфангиомы безболезненна, определяется флюктуация, чего не бывает при пещеристых формах опухоли. Характерным симптомом кавернозных и кистозных лимфангиом является наличие плотных включений, соответствующих соединительно-тканным перегородкам между отдельными пещерами и кистами. Постепенно разрастаясь, Лимфангиома может распространиться на шею и вызвать затрудне-

Рис. 78. Лимфангиома языка.
ния глотания и дыхания, а затем прорасти под ключицу и в средостение. В случае проникновения в кистозную полостьинфекции наступает тяжелое осложнение — воспаление лимфангио-мы: она увеличивается, уплотняется, становится болезненной, отдельные кисты могут нагнаиваться: температура тела при этом повышается, общее самочувствие ухудшается.
В типичных случаях диагноз не вызывает затруднений. Для подтверждения диагноза показана пункция, при которой отсасывается прозрачная желтоватая или светло-молочная жидкость. Если к жидкости примешивается кровь, это свидетельствует о наличии сообщения между опухолью и сосудом или о сочетании лим-фангиомы с гемангиомой. Лимфангиомы губ нужно отличать от хейлитов, синдрома Микули-ча (см. гл. XIX). В этих случаях большим подспорьем является гистологическое исследование (биопсия).
Патологическая анатомия. Гистологически лимфан-гиомы делятся на простые (лимфэктазии, или lymphaiigioma simplex, scu capillarae), кавернозные и кистевидные (lymphangioma varicosum, lymphangioma cysticum).
Лимфэктазии — расширения лимфатических сосудов и щелей, наполненных лимфой и заложенных в соединительной ткани. Иногда такие расширенные лимфатические сосуды и щели локализуются среди мышц языка, губ, щек, дермы лица. Ограниченная и поверхностно расположенная в коже лица Лимфангиома (circumscriptum) состоит из кистозно расширенных лимфатических сосудов в самых верхних слоях дермы, содержащих коагулированную лимфу и лимфоциты. Иногда такая Лимфангиома содержит лимфатические сосуды, полностью окруженные эпидермисом, что напоминает ангиокератому. В других случаях в коже лица встречаются бесцветные родимые пятна, которые, оче-
Ю И Бернадскии Основы челюстно-лчцевои хирургии ч хирургической стоматологии
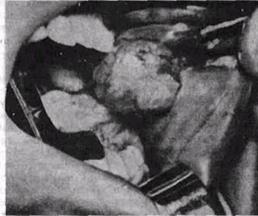
Рис 79 Липома шеки в процессе вылущивания (Oral surgeiy. 1967, 25,4)
Кавернозная лимфангиама (lymphangioma cavemosum) состоит из беспорядочно расположенных полостей, выстланных эндотелием, заполненных лимфой и отделенных друг от друга перегородками (из фиброзной основы, пучков гладких мышечных волокон, включений жировой клетчатки)
Кистевидная лимфангиама (lymphangioma cisticum), или кистозная конгенитальная гигрома, состоит из одной или многих камер, заполненных содержимым молочного цвета, иногда — серозным содержимым с примесью детрита или холестерина В коже лица могут быть образования, известные под названием бесцветных родимых пятен
У маленьких детей при больших кистозных лимфангиомах, распространяющихся на шею, следует попытаться провести скдерозирующую терапию путем пункционного отсасывания содержимого кистозной полости (полостей) и введения (через ту же иглу) 3-5 мл 70% этилового спирта При мелкокамерных лимфангиомах пункция с введением этилового спирта успеха не приносит
Многокамерные и кавернозные лимфангио-мы шеи, сращенные интимно с окружающими тканями, крупными сосудами и нервами, удаляют только при отсутствии явлений нагноения в возрасте не ранее 6-12 месяцев с соблюдением всех противошоковых мер, так как у детей с
лимфангиомами нередко отмечаются изменения со стороны лимфатической системы и вилочко-вой железы (status thymicolymphaticus) Еще до начала операции, осуществляемой под эндотра-хеальным наркозом и при искусственной вентиляции легких, необходимо наладить систему для внутривенного переливания крови, полиглюки-на и других противошоковых растворов Показанием к такой ранней радикальной операции является нарушение дыхания Если полное удаление лимфангиомы оказывается технически трудным, хирург должен ограничиться частичным удалением ее Правда, после этого могут быть рецидивы опухоли на месте частичного ее удаления Метастазов лимфангиома не дает Противопоказана операция в случае присоединения воспалительного процесса, когда следует ограничиться антибиотикотерапией, а при нагноении — рассечь ее и лечить вскрытую кисту по общим правилам Только после полной ликвидации воспалительных наслоений можно предпринять попытку полного пли частичного удаления лимфангиомы под прикрытием антибиотикотера-пии
Лучевую терапию лимфангиом применять не следует, так как излечения она не приносит, а возникающие в результате облучения воспалительные наслоения в окружающей опухоль ткани впоследствии затрудняют радикальную операцию из-за возникших Рубцовых спаек
Прогноз
При небольших лимфангиомах — благоприятный, при обширных лимфангиомах лица, подчелюстной области и шеи у грудных детей — сомнительный
[youtube.player]
Цена: 2990 руб.
Для получения кэшбека 10% пришлите квитанцию об оплате на почту [email protected] Кэшбек начисляется в течение 14 календарных дней!
Книга создана сотрудниками кафедры хирургической стоматологии ФГАОУ ВО “Первый МГМУ им. И.М. Сеченова” Минздрава России.
В ней приведены последние директивные документы и приказы, даны рекомендации по работе врача стоматолога-хирурга, которая осуществляется по принципам этики и деонтологии. Рассмотрены вопросы этиологии и патогенеза каждой нозологической формы. Описаны патологическая анатомия, клиническая картина, диагностика, а также методы лечения и маршрутизация пациента в другие специализированные медицинские учреждения. Уделено внимание принципу онкологической настороженности.
Книга предназначена студентам стоматологических факультетов медицинских вузов.
Оглавление
Список сокращений и условных обозначений
Введение. Хирургическая стоматология: содержание, связь с другими медицинскими дисциплинами и этапы развития
Глава 1. Организация стоматологической хирургической помощи населению (Тарасенко С.В., Ершова А.М.)
1.1. Нормативные требования к учреждениям, оказывающим хирургическую стоматологическую помощь
1.2. Оснащение и оборудование хирургического отделения (кабинета)
1.3. Организация труда и работы в хирургическом отделении, кабинете
1.4. Организация работы хирургического стоматологического стационара
1.5. Профилактика внутрибольничных инфекций. Асептика и антисептика в хирургической стоматологии
1.6. Правовые аспекты амбулаторного хирургического лечения в медицинских учреждениях стоматологического профиля
Глава 2. Особенности оперативных вмешательств в хирургической стоматологии (Ершова А.М., Морозова Е.А.)
2.1. Анатомо-топографические особенности челюстно-лицевой области
2.2. Принципы хирургических вмешательств при операциях в полости рта
2.3. Хирургический инструментарий
2.4. Шовные материалы
Глава 3. Обследование пациентов в клинике хирургической стоматологии (Тарасенко С.В., Ершова А.М.)
3.1. Основные и дополнительные методы обследования
3.2. Ведение медицинской документации, заполнение амбулаторных медицинских карт пациентов
3.3. Деонтология и врачебная этика
Глава 4. Обезболивание в хирургической стоматологии (Тарасенко С.В., Дьячкова Е.Ю.)
4.1. Общее обезболивание
4.2. Местное обезболивание
4.3. Иннервация органов полости рта
4.4. Инфильтрационная анестезия
4.5. Проводниковая анестезия
4.6. Осложнения обезболивания
4.7. Премедикация в хирургической стоматологии
4.8. Выбор метода обезболивания у пациентов с сопутствующими заболеваниями
Глава 5. Удаление зубов (Ашурко И.П.)
5.1. Показания и противопоказания к удалению постоянных зубов
5.2. Подготовка к удалению зубов
5.3. Инструменты для удаления зубов
5.4. Методика удаления зуба
5.5. Удаление зубов с сохранившейся коронковой частью
5.6. Удаление корней зубов
5.7. Удаление зубов и корней с помощью физиодиспенсера
5.8. Обработка лунки удаленного зуба
5.9. Заживление лунки удаленного зуба
5.10. Интраоперационные и послеоперационные осложнения удаления зубов
Глава 6. Одонтогенные воспалительные заболевания (Тарасенко С.В., Морозова Е.А., Ашурко И.П.)
6.1. Классификация, этиология и патогенез
6.2. Особенности местного иммунитета полости рта
6.3. Типы воспалительных реакций
6.4. Острый периодонтит, хронический периодонтит, обострение хронического периодонтита
6.5. Хирургические методы лечения периодонтитов
6.6. Периостит челюстей
6.7. Топическая диагностика абсцессов и флегмон челюстно-лицевой области
6.8. Одонтогенный остеомиелит челюстей
6.9. Лимфаденит, лимфангит
Глава 7. Болезни прорезывания зубов (Тарасенко С.В., Ашурко И.П.)
7.2. Позадимолярный периостит
7.3. Задержка прорезывания и аномалия положения зуба
7.4. Удаление зубов при аномалии прорезывания и положения
Глава 8. Одонтогенный верхнечелюстной синусит (Тарасенко С.В., Дьячкова Е.Ю.)
8.1. Острый одонтогенный верхнечелюстной синусит
8.2. Хронический одонтогенный верхнечелюстной синусит
8.3. Обострение хронического одонтогенного верхнечелюстногосинусита
8.4. Перфоративный верхнечелюстной синусит
8.5. Лечение острого, хронического, перфоративного верхнечелюстного синусита
Глава 9. Специфические инфекционные воспалительные заболевания полости рта (Дьячкова Е.Ю.)
Глава 10. Заболевания и повреждения слюнных желез (Тарасенко С.В., Ларионова Е.В.)
10.1. Классификация заболеваний слюнных желез
10.2. Методы обследования слюнных желез
10.3. Пороки развития слюнных желез
10.5. Воспалительные заболевания слюнных желез. Сиаладениты
10.6. Слюннокаменная болезнь
10.7. Повреждения слюнных желез
Глава 11. Травма зубов (Тарасенко С.В., Гор И.А.)
11.2. Перелом зуба
Глава 12. Заболевания тройничного и других нервов лица (Ларионова Е.В.)
12.1. Классификация и анатомия
12.2. Невралгия тройничного нерва
12.3. Постгерпетическая невропатия (невралгия) тройничного нерва
12.4. Дентальная плексалгия
12.5. Невропатия тройничного нерва
12.6. Невралгия языкоглоточного нерва (синдром Сикара–Робино)
12.7. Невропатия ушно-височного нерва
12.8. Поражения лицевого нерва
Глава 13. Заболевания и повреждения височно-нижнечелюстного сустава (Тарасенко С.В., Бондаренко И.В.)
13.1. Анатомия височно-нижнечелюстного сустава
13.2. Классификация заболеваний височно-нижнечелюстного сустава
13.3. Обследование пациентов с патологией височно-нижнечелюстного сустава
13.4. Вывихи нижней челюсти
13.9. Болевой синдром дисфункции височно-нижнечелюстного сустава
Глава 14. Хирургические методы лечения патологии пародонта (Тарасенко С.В., Ларионова Е.В.)
14.1. Классификация хирургических вмешательств на тканях пародонта
14.2. Показания и противопоказания к проведению хирургических вмешательств на тканях пародонта. Методы неотложной хирургии в пародонтологии
14.3. Операции, направленные на устранение пародонтальных карманов
14.4. Остеопластические материалы, применяемые при оперативных вмешательствах на пародонте
14.5. Мукогингивальная хирургия
14.6. Операции по устранению рецессий
14.7. Виды аутотрансплантатов и техники их забора
Глава 15. Онкологическая настороженность. Диагностика новообразований органов полости рта (Морозова Е.А.)
15.1. Онкологическая настороженность. Ранняя диагностика
15.2. Диагностика новообразований органов полости рта
Глава 16. Доброкачественные образования полости рта (Тарасенко С.В., Морозова Е.А.)
16.1. Плоскоклеточная папиллома
Глава 17. Опухолеподобные образования мягких тканей челюстно-лицевой области. Кисты (Морозова Е.А., Тарасенко С.В.)
17.1. Сосочковая гиперплазия
17.3. Плоскоклеточный кератоз (кератoтическая папиллома)
17.4. Себорейный кератоз
17.6. Фиброзное разрастание
17.9. Диффузный липоматоз
17.10. Системный гемангиоматоз
17.11. Гемангиома грануляционно-тканевого типа (пиогенная гранулема)
17.12. Нейрофиброматоз (болезнь Реклингхаузена)
17.13. Опухолеподобные поражения слюнных желез
17.14. Кисты малых слюнных желез
17.15. Киста подъязычной слюнной железы (ранула)
Глава 18. Опухолеподобные образования челюстей. Кисты челюстей (Тарасенко С.В., Морозова Е.А.)
18.1. Центральная гигантоклеточная гранулема (гигантоклеточная репаративная гранулема)
18.2. Фиброзная дисплазия
18.3. Эозинофильная гранулема
18.5. Деформирующий остеит (болезнь Педжета)
18.6. Неэпителиальные кисты челюстей
18.7. Эпителиальные (одонтогенные) кисты челюстей
18.8. Эпителиальные (неодонтогенные) кисты челюстей
Глава 19. Дентальная имплантация (Тарасенко С.В., Бондаренко И.В.)
19.1. Краткая история дентальной имплантации
19.2. Материалы для изготовления дентальных имплантатов
19.3. Классификация дентальных имплантатов
19.4. Строение внутрикостных имплантатов
19.6. Показания и противопоказания к дентальной имплантации
19.7. Диагностика и планирование лечения пациентов с использованием дентальных имплантатов
19.8. Предоперационная подготовка и обезболивание
19.9. Оборудование и инструменты
19.10. Объем и размеры альвеолярного гребня
19.11. Плотность и архитектоника костной ткани
19.12. Непосредственная и отсроченная дентальная имплантация
19.13. Дополнительные операции при дентальной имплантации
19.14. Осложнения дентальной имплантации
19.15. Гигиенические мероприятия при дентальной имплантации
[youtube.player]Читайте также:


