Статистика заболеваний корь краснуха паротит
Среди болезней, реально управляемых средствами активной иммунизации, видное место занимают корь, краснуха и паротит.
Среди болезней, реально управляемых средствами активной иммунизации, видное место занимают корь, краснуха и паротит. Вакцинопрофилактика привела к существенному снижению показателей заболеваемости этими инфекциями, среди заболевших уменьшился удельный вес детей прививаемых возрастов, снизилась очаговость и пораженность детских дошкольных учреждений. Особенно значительные успехи в этом плане достигнуты в ряде стран за последние два-три десятилетия, что позволило прогнозировать ликвидацию этих инфекций [3, 10, 11].
Несмотря на то что прививки против кори проводятся у нас в стране с 1967 г., а паротита — с 1981 г., приходится констатировать, что, к сожалению, в последние годы во многих областях страны отмечается рост заболеваемости этими инфекциями. Так, уровень заболеваемости корью в России увеличился в 1999 г. по сравнению с 1997 г. более чем в 2,5 раза (5,1 и 2,2 на 100 тыс. населения соответственно), краснухой почти в три раза (399,3 и 143,6 на 100 тыс. населения). Заболеваемость эпидемическим паротитом была высокой в 1998 г. (98,0), в 1999 г. она снизилась на 51,3% и составила 48,2 на 100 тыс. населения. При этом следует учитывать, что основную долю заболевших составляют дети. Так, заболеваемость детей корью составила в 1999 г. 8,6, краснухой — 1810,3, паротитом — 153,9 на 100 тыс. населения. Крупные вспышки заболеваний имели место в организованных коллективах, наиболее полно охваченных иммунизацией. Нестабильность эпидемиологической ситуации в значительной мере связана с упущениями в стратегии вакцинопрофилактики.
В последние два года в Москве также сложилась напряженная обстановка по этим заболеваниям. Среди болезней с воздушно-капельным механизмом передачи (без гриппа и ОРЗ) в 1999 г. корь составила 0,9%, эпидемический паротит — 3,9% и краснуха — 39,6%. За последнее десятилетие показатели заболеваемости корью и краснухой в Москве были в три-четыре раза выше, чем в целом по России. Ежегодно регистрируется 11-70 тыс. случаев поражения краснухой (в 1998 г. этот показатель составил 85 тыс.). По распространенности краснуха уступает лишь гриппу и ОРВИ. По экономическому ущербу эта инфекция в настоящее время также занимает одно из ведущих мест. Несмотря на снижение уровня заболеваемости краснухой в 1999 г.г. в 2,1 раза по сравнению с предыдущим годом, число выявленных больных остается огромным — 40 214 человек, а показатель заболеваемости является одним из самых высоких среди всей инфекционной патологии (в 1999 г. — 465,8 против 971,3 на 100 тыс. населения в 1998 г.). После периода подъема в 1995-1998 г. в многолетней динамике заболеваемость эпидемическим паротитом в 1999 г. снизилась в сравнении с 1998-м в 2,4 раза, до уровня 45,4 на 100 тыс. населения (рис. 1). Характерной особенностью эпидемического процесса является сдвиг заболеваемости в сторону старших возрастных групп. Школьники 7-14 лет составляют 58,3% заболевших, взрослые — 28,4%. Групповые очаги эпидемического паротита с числом пострадавших 10 и более человек зарегистрированы в школах всех округов города, всего же в 33 очагах пострадало 690 человек.
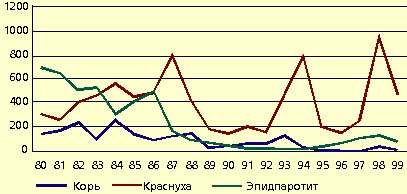 |
| Рисунок 1. Заболеваемость корью, эпидемическим паротитом и краснухой в Москве за 1980-1999 гг. (в показателях на 100 тыс. населения) |
Циклический подъем заболеваемости корью, наблюдавшийся в 1998 г., в 1999-м сменился выраженным спадом (рис. 1). Показатель составил 10,95 на 100 тыс. человек. Среди заболевших преобладают взрослые — 76,9%, в первую очередь подростки 15-19 лет. Следует отметить, что еще в 1995 г. удельный вес взрослых, заболевших корью, составлял 55,0% (рис. 2). Аналогичная тенденция отмечена и при паротите.
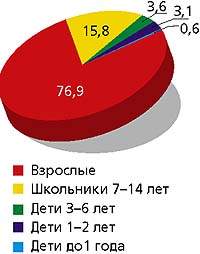 |
| Рисунок 2. Возрастная структура заболеваемости корью населения Москвы в 1999 г., % |
Снижению заболеваемости в немалой степени способствовало повышение охвата вакцинацией детей в календарные сроки: на 1 января 2000 г. в 24 месяца жизни привито против кори 97,3% детей, против эпидемического паротита — 95,8%; проведена ревакцинация против кори в 6 лет у 95,7% детей и против эпидемического паротита у 93,3%, а также осуществлена иммунизация непривитых и неболевших школьников и студентов средних специальных и высших учебных заведений. Всего в 1999 г. было привито против кори — 173647, а против эпидемического паротита 171497 детей и подростков. Охват прививками против эпидемического паротита до 1997 г. значительно отставал от уровня вакцинации против кори (более чем на 20%), и только в последние годы этот разрыв существенно сократился. Следствием этого является более высокий уровень заболеваемости в Москве паротитом, нежели корью.
Особенностью очередного подъема заболеваемости является интенсивное вовлечение в эпидемический процесс детей школьного возраста, учащихся ПТУ с числом заболевших в коллективе от 20 до 50-100 человек, среди которых чаще развиваются тяжелые осложнения, такие как серозный менингит, энцефалит, панкреатит, орхит и др. Известно, что примерно одна четверть всех случаев мужского бесплодия обусловлена перенесенным паротитом.
В ряде случаев для локализации очагов заболевания в качестве вынужденной меры принимались решения о прерывании учебного процесса. Пораженность школ вышеуказанными инфекциями весной текущего года составила 80,6%, высших учебных заведений — 62, 5%. Наиболее высокие показатели заболеваемости краснухой регистрируются в группе детей 3-6 лет и 7-14 лет (2039,6 и 2084,7 на 100 тыс. населения соответственно в среднем за последние пять лет). В последние годы в эпидемический процесс краснухи активно вовлекались взрослые лица, доля которых в общей структуре заболевших ежегодно составляет не менее 15%.
До последнего времени вакцинация против краснухи у нас в стране не проводилась. В соответствии с приказом МЗ РФ от 18.12.97 г. № 375 вакцинация против краснухи внесена в национальный календарь обязательных прививок. Однако, к сожалению, пока не определена тактика и стратегия вакцинации женщин детородного возраста. Кроме того, ситуация остается непростой из-за отсутствия отечественного вакцинного препарата, а закупка существующих импортных вакцин осложняется отсутствием соответствующего финансирования. Для того чтобы реально начать борьбу с краснухой, необходимо изыскать средства на закупку вакцины. Следует помнить, что любые затраты полностью себя окупят в ближайшее время. Известно, что на 1 доллар, вложенный в вакцинацию против краснухи, приходится 7,7 доллара, которые сейчас тратятся на борьбу с этим заболеванием [1, 15]. Экономический эффект удваивается, если используется тривакцина (корь—краснуха—паротит). Вакцинами такого плана, зарегистрированными у нас в стране, являются хорошо известная M-M-R-II — вакцина фирмы Merck Sharp & Dohme, содержащая антигены кори (штамм Enders Edmonston), паротита (штамм Jeryl Lynn) и краснухи (штамм Wistar RA 27/3), и недавно зарегистрированная вакцина Priorix фирмы SmithKline Beecham, содержащая антигены кори (штамм Schwarz), паротита (RIT 4385 штамм) и краснухи (Wistar RA 27/3 штамм). Обе вакцины обладают высокой иммуногенностью и эффективностью. Они хорошо переносятся, имеют небольшое число противопоказаний, способны защитить до 100% привитых. Вместе с тем имеются данные о том, что введение вакцины Priorix сопровождается менее выраженной местной реакцией организма [16]. Возможно, это связано с тем, что в качестве паротитного компонента вакцины взят более аттенуированный штамм вируса паротита, являющийся потомком изолированной порции штамма Jeryl Lynn [17]. Однако также хорошо известно, что избыточная аттенуация микроорганизмов нередко сказывается на способности вызывать длительный и напряженный поствакцинальный иммунитет. В ряде стран, применяющих различные вакцины, возникали вспышки паротита [12, 13] среди привитых вакциной, содержащей аттенуированный штамм вируса паротита. При разработке оригинального штамма Jeryl Lynn исследовались культуры возбудителя с различными степенями аттенуации (ослабления). В результате были отвергнуты штаммы с более и с менее высокими степенями аттенуации — первые по причине своей реактогенности, а вторые по причине недостаточной иммуногенности (12). Таким образом, уровень аттенуации оригинального штамма Jeryl Lynn(tm) представляет собой оптимальное сочетание эффективности и безопасности.
Краснуху принято считать легким заболеванием. Однако такое определение справедливо лишь в отношении детей. Заболевание у взрослых людей характеризуется более тяжелым течением (нередко оно протекает с длительной лихорадкой, суставным синдромом, а также развитием органной патологии). Особую проблему составляет врожденная краснуха. При инфицировании беременных она может вызвать серьезные осложнения и рождение ребенка с тяжелыми пороками развития [2, 4]. По данным различных авторов, риск развития врожденных пороков органов зрения, слуха, сердечно-сосудистой системы и др. составляет от 12 до 70%, или 10% общего числа врожденных аномалий. При инфицировании в первые 3 мес. беременности инфекция плода встречается в 90% случаев. Кроме того, установлено, что при врожденной краснухе могут развиваться такие поздние осложнения, как панэнцефалит, сахарный диабет, тиреоидит. Неблагоприятное влияние краснушной инфекции на плод проявляется также спонтанными абортами (10-40%), мертворождением (20%), смертью в неонатальном периоде (10-25%).
По данным НИИ вирусных препаратов [1], количество серонегативных женщин в некоторых районах России составляет более 30% — при 11% в среднем по стране. Результаты серологического обследования беременных в Москве свидетельствуют о высокой восприимчивости женщин детородного возраста к вирусу краснухи, особенно в возрасте 20-29 лет (в разные годы от 8 до 30% серонегативных). При обследовании 1550 беременных в Москве, оказавшихся в очагах с риском заражения, выявлена 181 серонегативная женщина (11,7%), 18 из которых заболели краснухой. Выборочные серологические исследования, проведенные среди детского и подросткового населения города, показали, что от 42,1 до 59,5% лиц этого возраста являются незащищенными от краснухи. Специфические антитела к вирусу краснухи обнаруживались в среднем среди этой возрастной группы в 46,6% случаев, причем лишь в половине случаев в высоком титре (1:800 — 1:3200). Только к 16-18 годам 2/3 обследованных детей и подростков (71-72%) имели защитные титры к вирусу краснухи.
Широкое распространение краснухи в стране, наносимый ею социально-экономический ущерб обусловливают необходимость обязательной вакцинации против этой инфекции. В США прививки против краснухи вакциной M-M-R II проводятся с 1969 г., заболеваемость сведена к единичным случаям и почти полному отсутствию врожденной краснухи. В Швеции после десяти лет применения вакцины не зарегистрировано ни одного случая заболевания краснухой беременных женщин и возникновения синдрома врожденной краснухи. В настоящее время вакцинация против краснухи проводится практически во всех развитых странах. Для решения этой задачи используются различные подходы, однако наиболее эффективной следует признать стратегию, направленную на использование ассоциированных вакцин (тривакцин) против кори, краснухи и паротита.
Вакцина доказала свою эффективность при использовании в США. Безопасность и эффективность подтверждаются более чем 25-летним опытом использования 300 млн. доз M-M-R II. Заболеваемость корью снизилась на 99,9% по сравнению с пиковой, паротитом — на 99,5% и краснухой — на 99,9% [5, 6, 7, 8].
Основываясь на впечатляющих успехах, достигнутых в США, Финляндия ввела у себя программу двухдозовой иммунизации M-M-R II. Через несколько лет частота кори, краснухи и паротита уменьшилась более чем на 90%, а к концу 12-летней программы всеобъемлющей иммунизации местные случаи кори, паротита и краснухи в Финляндии были ликвидированы. В дополнение заболеваемость детскими энцефалитами снизилась на треть и прекратился рост заболеваемости диабетом первого типа среди детей 5-9 лет, что, по мнению ряда авторов, также может являться результатом кампании по иммунизации [5, 14].
В Швеции к 1988 г. 94% всех детей в возрасте до 12 лет были иммунизированы M-M-R II, и частота заболеваемости корью снизилась с 76 до 1-2 на 100 тыс. населения [9].
Моделирование эпидемического процесса при разных схемах вакцинации показало, что вакцинация детей второго года жизни сможет подавить передачу краснухи и, следовательно, существенно снизить риск заболевания краснухой беременных только при охвате более 80% подлежащих вакцинации. Если учесть, что, по данным ВОЗ, число случаев СВК составляет 0,13% общего числа заболеваний, то несложно подсчитать, что ежегодно в нашей стране рождается 400-500 детей с пороками развития краснушной этиологии. Задача ликвидации врожденной краснухи должна стать делом чести органов практического здравоохранения.
В прошедшем году при активном участии специалистов санэпидслужбы в Москве были проведены профилактические прививки против этой инфекции девочкам 8-х классов общеобразовательных школ в трех округах: Северо-Восточном, Северо-Западном и Северном. Планируется продолжить эту работу и в текущем году, хотя многое будет зависеть от финансирования данного мероприятия со стороны правительства Москвы.
[youtube.player] 
Как правило, детские инфекционные заболевания, поражают детей в холодные времена года, в этой статье родители смогут почерпнуть для себя полезную информацию, для определения симптоматики таких заболеваний как корь, краснуха и эпидпаротит на ранних сроках, и эффективного лечения данных болезней.
Корь у детей: симптомы, лечение
Чаще всего вспышки кори фиксируются на рубеже холодных времен года, хотя реже встречаются и в течение остального периода. Инфекция кори передается исключительно воздушно-капельным путем.
Симптомы кори вначале очень похожи на ОРВИ:
Подтвердит заболевание педиатр: если во рту малыша на слизистой щек присутствуют беловатые высыпания – несомненно, корь. Лишь на 4-6 день проявляется сыпь. Высыпает местами – сначала лицо и шея, далее туловище, в самом конце – конечности. Сходят высыпания в той же последовательности. Очень часто корь сопровождается осложнениями: ларингит, бронхит, отит, стоматит и т.д.
Чаще всего корь лечат дома, в больницу кладут только детей с тяжелым течением болезни. В первую очередь, следует следить за гигиеной кожных и слизистых покровов: промывать и закапывать глаза, промывать нос. Обязательно принимать медикаменты, прописанные педиатром.
Пока держится высокой температура, нужно придерживаться постельного режима. Нужно следить, чтобы ребенок выпивал соответствующее количество жидкости. Питье должно быть теплым.
Инкубационный период длится 21 день. Не допускайте контакта ребенка с посторонними во избежание передачи инфекции. Всем, кто контактировал с больным корью во время инкубационного периода и не был раннее привит, проводится экстренная вакцинация – однократное введение иммуноглобулина внутримышечно.
Краснуха: симптомы и лечение
Краснухой называется инфекционное заболевание, при котором тело покрывается сыпью, увеличиваются лимфатические узлы, происходит повышение температуры тела, при заболевании беременной женщины поражается плод. Вирус краснухи неустойчив к окружающей среде и быстро погибает под воздействием УФ-излучения, при высушивании и под влиянием дезинфицирующих средств. Вирус передается исключительно воздушно-капельным путем, от беременной матери к плоду заражение происходит через плаценту. Вырабатывается пожизненный иммунитет после перенесения заболевания. Краснуха на ранних сроках беременности влечет за собой развитие врожденных патологий в 60 случаях из 100, к началу второго триместра риск развития патологий снижается до 7 %.
Симптомами краснухи являются:
- головная боль, температура 38-39 оС.;
- увеличение лимфоузлов в области шеи.
Сыпь распространяется в течение 4 дней по всему телу и держится примерно 3 дня.
Лечат краснуху, как правило, на дому. Применяют медикаменты для устранения симптомов. Следует обеспечить больному потребление максимально возможного количества жидкости и постельный режим в течение всего периода высыпания. В случае развития осложнений показана госпитализация. Чтобы предотвратить передачу вируса, изолируйте больного на 5 дней от момента начала появления сыпи. Вакцинация от краснухи проводится дважды: в 12-15 месяцев и в 6 лет.
Эпидемический паротит: симптомы, лечение
В простонародье данное заболевание называют свинкой. Паротит – вирусное заболевание, вызываемое парамиксовирусом и поражаемое железы организма (слюнные, поджелудочную, семенные).
Основными симптомами паротита являются:
- иногда присутствует головокружение и рвота.
В результате осложнений может развиться менингоэцефалит – воспаление головного мозга.
Заболеванию подвержены дети до 15 лет. Передается, как правило, воздушно-капельным путем. Период инкубации продолжается максимум до 19 дней. Распространять вирус инфицированный начинает за 2 дня до проявления симптомов заболевания.
Последствиями паротита могут быть: бесплодие у мужчин, проблемы со слухом, сахарный диабет, нарушения со стороны нервной системы.
Лечение не предусмотрено, как таковое. Следует придерживаться постельного режима, употреблять большое количество витаминов, пить как можно больше жидкости. При тяжелом течении болезни следует воспользоваться стационарным лечением.
При перенесении заболевания вырабатывается стойкий пожизненный иммунитет. Для профилактики предусмотрена вакцинация. Как правило, ребенку проводят КПК – комплексная прививка против краснухи, паротита и кори.

Анна, как вы оцениваете ситуацию относительно вакцинации детей в нашей стране в целом?
Прошли времена, когда родители слепо следовали всем рекомендациям врачей. Многие сейчас стараются быть продвинутыми в своем родительстве и разбираться, что к чему и нужно ли это их ребенку. Вопрос с вакцинацией, действительно, не выглядит однозначным ввиду наличия постпрививочных реакций, а иногда и осложнений, а потому вызывает много вопросов и дискуссий.
Взвешивая возможность заболеть — например, таким заболеванием, как паротит с перспективой развития бесплодия у мужчин — и риски от вакцинации — например, манифестация аутоиммунных заболеваний, таких как системная склеродермия или системная красная волчанка — бывает непросто принять верное решение.
Можно выделить ярых сторонников вакцинации, которые делают всегда все согласно срокам, указанным в календаре прививок, и тех, кто полностью отказывается от всех вакцинаций. На мой взгляд, и те, и другие сильно рискуют.
Я говорю о тех случаях, когда независимо от объективного состояния ребенка в точно положенный срок или согласно эпидемиологической обстановке его прививают. Когда не задумываются о каждой конкретной вакцинации и ее влиянии на ребенка. Когда слепо следуют установленному режиму и правилам, перекладывая всю ответственность на врачей и систему здравоохранения. И, как ни парадоксально, подвергают здоровье ребенка риску.

Также перед постановкой прививки можно исследовать кровь на иммуноглобулины и антитела к определенному заболеванию, которые дадут точную информацию, нужна ли конкретная прививка ребенку.
Этот способ видится самым адекватным, но, возможно, в существующем потоковом методе медицинской помощи населению трудноосуществим в силу дополнительных затрат и действий. Тем не менее, например, краснухой можно переболеть бессимптомно. То есть диагноза в мед.карте среди перенесенных детских инфекций нет. Но иммунитет есть, и вакцинация не нужна.
Возможно, к такому подходу придет медицина будущего.
Корь-паротит-краснуха: что важно знать
Предлагаю предметно поговорить о прививке от кори-паротита-краснухи, что важно знать об этих заболеваниях?
Корь — это опасное заболевание, которое часто сопровождается серьезными осложнениями и даже может приводить к летальному исходу. Передается вирус кори воздушно-капельным путем. Заразным считается человек в течение всего инкубационного периода (как правило, он составляет 10 дней) и до 4-го дня высыпаний. Если был контакт с заболевшим корью в первые 3 суток, для профилактики заболевания используется иммуноглобулин.
Вирус кори поражает слизистые глаз и дыхательных путей. Поэтому отмечается светобоязнь, слезотечение, конъюнктивит; осиплость голоса, кашель и насморк. Лицо ребенка отечно. Часто отмечается высокая (до 40°) температура, головная боль. Так как при кори резко снижается иммунитет, то часто присоединяется бактериальная инфекция, и возможны такие осложнения, как бронхит, пневмония, отит, поражения слизистой глаз, кератит. В результате последних может снижаться зрение и слух.
Характерными являются белесые высыпания на гиперемированной слизистой ротовой полости и щек — так называемые пятна Филатова-Коплика. Позже появляется сыпь. Как правило, сначала на лице, на следующий день на руках и туловище, потом распространяется по всему телу. Каждый элемент сыпи через 3 дня угасает и пигментируется. У больных корью очень ранимы слизистые оболочки. Частым осложнением бывает колит и афтозно-некротический стоматит. Реже встречаются осложнения со стороны нервной системы: энцефалит и менингит. Проявляется это потерей сознания, судорогами, головной болью и может сопровождаться неврологической симптоматикой и психотическими реакциями.
Болеют корью, как правило, дети в возрасте до 5 лет. Ввиду высокого риска разных осложнений этого заболевания показана вакцинация. Однако именно у вакцинации против кори часто встречаются постпрививочные реакции и осложнения: это и аллергические реакции (от сыпи, крапивницы, до отека Квинке и анафилактического шока), судороги, в месте укола первые несколько дней может отмечаться покраснение и отек, также могут встречаться общие реакции: снижение аппетита, недомогание, насморк, кашель, конъюнктивит, сыпь, повышение температуры до средних и высоких значений. Возможны и бактериальные осложнения, так как при введении вакцины иммунитет тоже может снижаться. Тем не менее само заболевание гораздо опаснее реакции организма на вакцинацию.
Паротитом по статистике в 2 раза чаще болеют мальчики, чем девочки. Сегодня четверть случаев мужского бесплодия связана с перенесенным в детстве паротитом. Поэтому для мальчиков более актуально наличие защиты от этого заболевания. Хотя сам риск заболеть оценивается как примерно 100 из 100000 человек и является низким.
В нашей стране вакцинация против паротита проводится с 1981 г. Само заболевание характеризуется поражением внутренних желез: слюнных (наиболее часто околоушных — отчего и проистекает название заболевания; реже подъязычных), поджелудочной железы и яичек. Возможные осложнения паротита — бесплодие, как результат перенесенного орхита, глухота в результате отита и повреждения слухового нерва и юношеский диабет после панкреатита. Также редко, но встречаются последствия для центральной нервной системы в виде менингита.
Девочкам показана прививка против краснухи. Краснуха — заболевание, которое сопровождается сыпью и увеличением затылочных лимфатических узлов. Как правило, протекает легко. Возможны и бессимптомные варианты.
Опасность же это заболевание представляет для ребенка во внутриутробном периоде, т.к. приводит к разным тяжелым порокам развития (глухота, порок сердца, гидроцефалия и т.д.) и даже к смерти. В США даже при контакте с заболевшим рекомендуют прерывание беременности ввиду высокого риска развития сильных осложнений для плода. И именно по этой причине лучше заранее, до наступления беременности, сделать профилактику вакциной.
Прежде чем вакцинировать
Нужно ли готовить ребенка к прививкам?
Ничего особенного делать не нужно. Важно соблюдать обычный, размеренный, привычный для ребенка уклад жизни и стараться поддерживать спокойную, дружелюбную атмосферу в семье. Чтобы исключить переутомление, стрессогенные факторы и контакт с возможными инфекциями.
Будьте чуть более внимательными: наблюдайте за состоянием ребенка, чтобы быть уверенным, что малыш на момент вакцинации физически здоров и находится в хорошем настроении.
Важно, чтобы в семье был привычный распорядок жизни — нормальный сон, обычный режим дня и питания.
За несколько дней до вакцинации лучше воздержаться от посещения людных мест, не переезжать, не приглашать шумных гостей и самим не посещать других детей, за пару недель — отложить походы в новые детские коллективы, накануне исключить ссоры родителей.
Первая вакцинация против кори делается в 12-15 месяцев. Учитывая возможность аллергических реакций, лучше не вводить новые виды продуктов (прикорм) минимум за неделю до прививки.
В каких случаях точно есть медотвод от прививки?
Временный медотвод от прививки против кори необходим при:
- Плохом самочувствии в день вакцинации — наличие температуры, ребенок капризен, беспокоен, имеются любые проявления заболевания – кашель, насморк, затрудненное дыхание.
- Наличие острого заболевания.
- Если с момента острого заболевания прошло менее 1-го месяца.
- При обострении хронического заболевания.
- Если ремиссия при наличии хронического заболевания длится менее 1 месяца. Это должно быть подтверждено лабораторными анализами.
- При переливании крови/введении препаратов крови (плазмы, иммуноглобулинов) менее чем за 3 месяца до предполагаемой вакцинации.
Для снижения рисков поствакцинальных реакций и осложнений в течение 1 месяца предшествующего постановке прививки ребенок должен быть здоров.
Говорить об отказе или индивидуально решать о необходимости конкретной прививки необходимо:
- При наличии тяжелого заболевания (онкология, иммунодефицитные состояния, аутоиммуные или генетические заболевания).
- При сильной аллергической реакции на куриный белок, антибиотики аминогликозиды (в частности неомицин).
- При сильной постпрививочной реакции или наличии осложнений от предыдущей дозы вакцины — например, в случае решения вопроса о ревакцинации в 6 лет.
- При получении ребенком лечения препаратами, снижающими иммунитет.
Как выбрать вакцину
Какие вакцины существуют и какие лучше делать — наши или зарубежные, живые или инактивированные?
Можно выделить моновакцины и поливакцины (или так называемую ассоциированную против двух или трех видов болезней). Среди бивакцин наиболее популярны вакцина против кори и краснухи; кори и дифтерии, кори и паротита (Российского производства). Среди комбинированных тривакцин импортного производства против кори-краснухи и паротита наиболее популярны и официально одобрены две: MMR II (вакцина фирмы Merck Sharp&Dohme, США) и PRIORIX или Приорикс (фирмы SmithKline Beecham, Бельгия). MMR происходит от первых букв латинских названий заболеваний корь — Measles, паротит — Mumps, краснуха — Rubeola. Российский аналог называется КПК.
Моновакцина действует только против одного конкретного вируса — противокоревая вакцина, вакцина против краснухи, вакцина против эпидемического паротита. На рынке представлена вакциной против кори российского происхождения и Рувакс — ее аналогом из Франции. Против краснухи отечественной вакцины нет, используется вакцина индийского производства.
Моновакцины можно использовать по отдельности, прививая в разное время, можно одномоментно, делая три разных укола, как правило, в разные части тела. Именно для того, чтобы минимизировать инвазивные процедуры и свести уколы к одному были разработаны поливакцины. Это технически удобнее и для ребенка меньше стресса. Минус их в том, что в случае частых или выраженных постпрививочных реакций, например, в случае с противокоревым компонентом, создается ситуация повышенной нагрузки на иммунитет и повышается риск усиления местных и общих реакций.
Как выбрать между отечественной или импортной, моно- и поли-компонентной вакциной?
Необходимо знать их основные различия. При изготовлении импортных вакцин используется эмбрион куриного яйца. Отечественные готовятся в эмбрионе японских перепелов, что существенно снижает вероятность возникновения аллергических реакций. При наличии у ребенка аллергии на куриный белок от импортных вакцин лучше отказаться.
Импортные вакцины дороже и не везде продаются, при покупке заблаговременно самими родителями требуют определенных условий хранения, российские бесплатны и хранятся в специальных условиях обученным медицинским персоналом.
Поликомпонентные сокращают число походов к врачу и количество необходимых инъекций, то есть более удобны в организации проведения вакцинации и уменьшают стресс для ребенка.
Монокомпонентные направлены на одно конкретное заболевание, что помогает формировать специальный иммунитет, например, при повышенной угрозе данного конкретного заболевания. И, как правило, уменьшают риски возникновения осложнений и степень выраженности реакций на прививку.
Можно ли в реальной жизни заболеть корью или паротитом?
Да. В реальной жизни можно заболеть и корью, и краснухой, и паротитом.
По данным статистики по инфекционной заболеваемости в РФ только за январь 2016 года зарегистрировано 20 случаев эпидемического паротита, 8 случаев краснухи, 6 — кори.
Среди взрослого населения примерно треть не имеют иммунитета против паротита.
Учитывая разные факторы — высокая контагиозность этих заболеваний; тот факт, что чаще болеют дети, которые посещают детские учреждения; а также то, что у этих заболеваний длительные заразные периоды — можно говорить о том, что эти заболевания существуют и могут легко передаваться, создавая очаги повышенной эпидемиологической напряженности.
После вакцинации
Может ли у ребенка после прививки не выработаться иммунитет к болезням?
Бывает так, что прививка сделана, а ребенок все равно заболевает. Объясняется это тем, что сила иммунного ответа бывает разной и зависит от состояния и особенностей иммунитета отдельно взятого ребенка. Кому-то иммунитета против кори после однократной вакцинации хватает на 20 лет, кому-то необходима ревацкинация в 5-6 лет. Заболеть можно при снижении иммунитета. Также причина может быть в качестве вакцины, ненадлежащем ее хранении.
В ситуациях, когда родители сами покупают вакцину, важно инструктировать о способах хранения. Некоторым вакцинам нужны специальные условия в виде температуры не выше 4 градусов выше нуля.
Также прививка могла содержать антиген одного штамма возбудителя, а само заболевание вызвал другой штамм. Например, в составе поливакцины MMR содержатся антигены кори (штамм Enders Edmonston) и паротита (штамм Leryl Lynn), а в поливакцине Priorix антигены кори представлены штаммом Schwarz, а паротит штаммом RIT 4385. При этом в обеих вакцинах содержатся антигены к одному штамму краснухи Wistar RA 27/3.
Еще одна причина: избыточная аттенуация (ослабление) микроорганизмов при изготовлении препаратов. При создании вакцин всегда ищут баланс между низкой реактогенностью (меньше побочных эффектов) и высокой иммуногенностью (крепче защита), что определяется низкой или высокой аттеннуацией выбираемых штаммов вируса.
Важно, чтобы после введения вакцины не возникло заболевания и сильных постпрививочных реакций — для этого выбирают более ослабленные разновидности вируса.
Однако, наблюдения за случаями заболевания ранее вакцинированных скорее говорят о более легком протекании заболевания. Случаи, когда после вакцинации отмечается тяжелое течение болезни отмечаются 1 на миллион заболевших — если говорить о таком серьезном заболевании, как корь.
Что должен знать родитель, когда ставят эту прививку?
Считается, что первые 3 месяца жизни ребенка у него действует иммунитет, переданный от мамы. До 6 месяцев прививку от кори делать категорически нельзя. Это связано со спецификой детского иммунитета. От поливакцины лучше воздержаться до достижения 12 месяцев.
Только при высокой опасности заболеть корью — при эпидемии — могут назначить прививку в 9 или даже 6 месяцев. Однако, при отсутствии противопоказаний лучше прививать против кори, паротита и краснухи в возрасте от 12 до 15 месяцев.
Какой будет нормальная общей постпрививочная реакция?
Небольшое повышение температуры на 2-3 дня, насморк, кашель, слабовыраженная необильная сыпь. Вышеперечисленные симптомы могут возникнуть с 5-го по 15-ый день и длиться 2-3 дня. Ребенок в этот период не заразен.
Бить тревогу надо, при повышении температуры выше 38, появлении судорог, выраженных аллергических реакциях, так как возможен отек Квинке.
Нормально, если в первые дни после прививки в месте инъекции возникает небольшой отек и покраснение, которые проходят самостоятельно на третий день.
[youtube.player]Читайте также:


