Лечение молочницы и бактериального вагиноза у мужчин
Симптомы, признаки, причины и лечение гарднереллеза у мужчин (гарднереллы)

Многие годы безуспешно боретесь с МОЛОЧНИЦЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить молочницу принимая каждый день.

Как самостоятельное заболевание, гарднереллез у мужчин, не встречается. Дело в том, что гарднерелла вагиналис является возбудителем часто встречаемого гинекологического заболевания – бактериального вагиноза. То есть, данному заболеванию подвержены не мужчины, а женщины, у которых оно возникает при дисбалансе гарднереллы и лактобактерий. А бывает ли гарднерелла у мужчин?
Гарднерелла у мужчин (фото) может быть обнаружена после полового контакта с больной, но вызванное данной бактерией заболевание, будет иметь характерные для уреаплазмоза симптомы. К тому же, в большинстве случаев при нормальном иммунном статусе гарднерелла вагиналис (вагинализ) у мужчин может быть обнаружена в уретре, но при этом не будет вызывать какого-либо дискомфорта или приводить к развитию заболевания. Другими словами, молодой человек чаще выступает в роли носителя, сам не подозревая об инфекции и не страдая от неё. Именно поэтому, если у женщины один и тот же постоянный партнёр, и она старается вылечить бактериальный вагиноз, который, не смотря на всё лечение, рецидивирует, рекомендуется обследовать именно молодого человека. Уреаплазма и гарднерелла у мужчин от обычной микрофлоры, полученной при сексе с женщиной, перерастает в инфекцию только на фоне ослабленного иммунитета.
Как появляется гарднерелла у мужчин? А как может бактерия из влагалища попасть в мужской организм? Конечно, только при сексе. В большинстве случаев, для женщины обнаружение гарднереллы не является поводом заподозрить у неё данное заболевание, поскольку эти бактерии считаются условно-патогенными (нормальными в незначительном количестве) в женском организме (микрофлора влагалища). Напротив, любое их обнаружение у представителей сильной половины человечества, должно рассматриваться как половая инфекция, поскольку бактерии не могут выступать в роли нормальной микрофлоры. Особенно это актуально в случаях наблюдения каких-либо воспалительных процессов на слизистой половых органов молодых людей.
Как уже говорилось, бактерия, которая попала в организм юноши, не может являться единственной причиной развития болезни. Инфекция гарднерелла у мужчин, последствия которой могут принять вид простатита или уреаплазмоза, обычно не приживается вне женского организма и пропадает из уретры партнёра на 2-3 день. И только не более чем в 10% случаев бактерия угрожает развитием инфекции представителю сильного пола. Эти несколько процентов приходятся на лиц с ослабленным общим или местным иммунитетом. Остальным же беспокоиться не о чем.

При гарднереллезе симптомы у мужчин, фото этого не передаст, обычно возникают к середине 1-2 недели после инфицирования и сводятся к вялотекущему воспалительному процессу слизистой головки полового члена. Также могут наблюдаться такие признаки как зеленоватые выделения, которые зачастую трудно обнаружить из-за того, что они не доставляют каких-либо неудобств, являясь чрезвычайно скудными. В более сложной или запущенной ситуации, признаками гарднереллы у мужчин будут боль и жжение при мочеиспускании, что характерно при уреаплазме. Все эти симптомы обычно мало беспокоят больных (кроме уреаплазмоза) и через некоторое время пропадают сами по себе. Хоть теоретически гарднереллез у представителей мужского пола может вылиться в таки осложнения как пиелонефрит, эпидидимит или цистит, количество зафиксированных случаев протекания инфекции по столь неблагоприятному сценарию настолько мала, что чаще всего не рассматривается вовсе.
Всё же больным не лишним будет знать симптомы, по которым можно определить развитие осложнений гарднереллеза, и вовремя сообщить об этом врачу. К таким симптомам относят:
- При пиелонефрите – ломота в мышцах, головная боль, стремительное повышение температуры до 39°С, лихорадка с ознобом.
- При эпидидимите больные жалуются на боли, возникающие в районе яичка, которые затем отдают в крестец, поясницу, промежность или пах. Зрительно воспаление придатка яичка проявляет себя увеличением мошонки более, чем в 2 раза на стороне эпидидимита с последующим покраснением кожи и увеличением локальной температуры. Как и при пиелонефрите, общее состояние больного ухудшается, появляется лихорадка, высокая температура, головные боли, озноб, тошнота.
- Симптомы цистита во многом схожи с признаками простатита. Единственная разница в том, что боли наблюдаются только во время мочеиспускания.
Отсутствие признаков гарднереллеза у мужчин или их слабовыраженный характер не делают больного менее опасным переносчиком, чем человек, у которого данная бактерия стала причиной развития простатита или уреаплазмы. А значит, ответом на вопрос: "Нужно ли мужчине лечить гарднереллу?" будет — обязательно! Ведь отказ приведёт к заражению своих половых партнёров.

При гарднереллезе лечение у мужчин состоит из антибактериальной терапии, иммуномодуляторов, витаминов и бифидопрепаратов. Поскольку при лечении гарднереллеза у мужчин препараты локального воздействия не используются, что обычно назначаются женщинам, то общая продолжительность терапии во многих случаях у первых оказывается более длительной, чем у представительниц слабого пола.
При гарднерелле у мужчин препараты подбираются индивидуально на основе полученных данных о чувствительности возбудителя к ним. Самой распространённой назначаемой формой препаратов являются таблетки, но в случае их неэффективности могут быть рассмотрены альтернативные варианты: инстилляции в уретру, капельницы, инъекции и физиопроцедуры.
При гарднерелле у мужчин лечение препаратами левофлоксацин, клиндамицин и доксциклин является наиболее распространённой практикой. Если же такая терапия не приносит должного результата, а мазок показал чувствительность бактерии к данным препаратам, скорее всего, дело в дисбактериозе кишечника и нарушении функции всасывания. Следовательно, необходимо обеспечить попадание действующего антибактериального вещества в кровь, минуя пищевой. А как это вылечить? Для этого назначают уколы, спринцевание.
Ввиду того, что применяемые препараты могут негативно сказаться на эластичности слизистой оболочки органов мочеполовой системы, а также на пищеварительной системе, вызывая дисбактериоз или замедляя процесс усвоение продуктов питания, то существуют определённые рекомендации, которым нужно следовать в период лечения. Самыми важными из них являются: запрет на половую жизнь, потребление острого, копчёного, солёного или жирного, а также алкоголя.

Самолечение при гарднереллезе, как и других ЗППП может иметь необратимые негативные последствия для больного и повлиять на его потенцию и репродуктивную способность. Поэтому гарднереллез у мужчин — чем лечить и как лечить решает только врач. Одним из условий развития данного заболевания является падение иммунитета, а значит, не исключена возможность комбинированного воспаления, причиной которого могут оказаться представители сразу нескольких условно-патогенных бактерий: гарднерелла и уреаплазма или микоплазма. В таком случае ситуация усложняется и схема лечения, а значит и понадобится больше времени для терапии.
Так ли важны иммуномодуляторы: Генферон при молочнице
Не имеет пола, возраста; может прийти в любое время года и суток. Но, несмотря на достаточную распространённость этого заболевания, остаётся множество вопросов, которые требуют дополнительного освящения и профессионального подхода.
Логичный вопрос для сексуально активных женщин. Дело в том, что молочница или кандидоз — это проблема конкретного человека. Она не является венерическим заболеванием.
Передать её партнёру можно лишь в случае, если у него проблемы с иммунитетом: местным и общим. Более того, даже при таких обстоятельствах передача кандидоза половым путём не доказана.
Другая проблема многих женщин, которые не уделяют лечению должного внимания — бесконечные рецидивы. Для того, чтобы излечиться полностью, необходимо обратиться к причине этого заболевания.
Это все хронические заболевания (хр. гастрит, пиелонефрит, заболевания кишечника и др.), хронические не леченные инфекции ( ВИЧ, хламидия, трихомонада и др.)
К сожалению, вылечивая одно, мы с легкостью можем нарушить работу целых систем. Так, антибиотики убивают наряду с вредными инфекциями, микроорганизмами и полезную флору в кишечнике и во влагалище.
Убив полезный биоценоз в кишечнике, антибиотик нарушает всасываемость полезных веществ, тем самым сильно понижает иммунитет.
Так, при сбое в одной системе, остальные тоже терпят изменения в своей работе.
А изменения могут быть связаны не только с беременностью, но и с ежемесячными гормональными колебаниями, также и с заболеваниями щитовидной и других желёз.
В связи с тем, что успешное лечение предполагает комплексный подход, это и есть профессиональных подход к правильной терапии.
Вот мы уже определили основные причины молочницы:

Нарушение иммунитета;- Изменение гормонального баланса (беременность, длительный приём оральных контрацептивов, заболевания щитовидной железы);
- Нарушение диеты (чрезмерное употребление сладкого, жирного, острого, солёного), что также снижает иммунитет;
- Аллергические реакции.
Так или иначе, все причины, в конечном итоге, сводятся к одному — ухудшение работы иммунной системы. Поэтому при лечении важно понимать это.
Если у вас молочница, то наличие всех 5 признаков обязательно:
При длительном вульвовагините может наблюдаться жжение в области уретры при мочеиспускании.
- Кандидоносительство
- Острая стадия
- Хроническая стадия (с частыми повторными — рецидивами)
Также молочница, длительно текущая, переходит на соседние органы, вызывая там сильное воспаление, не вылечив которое можно остаться бесплодным.
Грибы Candida присутствуют в нормальной микрофлоре и обеспечивают ее главные функции. Они являются условно патогенными, так как при изменении микрофлоры, по тем или иным причинам, грибок размножается бесконтрольно и становится патогенным.
А значит, он начинает приносить вред и дискомфорт для нормального человеческого существования.
Для выявления в мазке грибов Candida используют микробиологические и микроскопические методы. Это самые простые и современные методы, помогающие найти и уточнить форму грибов.

В связи с тем, что грибы присутствуют в человеческом организме и в норме, при этом, не вызывая никаких симптомов, сам факт его выявления может ни о чём не говорить.
В таком случае используют культуральный метод исследования. Берётся материал и помещается в углеводсодержащую среду. Далее врач-лаборант оценивает рост и структуру выросших клеток. Эти способы диагностики подходят для мужчин и женщин.
Кандидоз могут вызывать не только грибы рода Candida albicans, но и Candida krusei и Candida tropiсalis. Впервые выявленную молочницу обычно проверяют на избыток облигатных грибов, и только если молочница повторяется два и более раз или не поддается лечению, используют генетический метод выявления полимеразной цепной реакции (ПЦР), для определения ДНК.
Candida krusei и Candida tropicalis самые стойкие типы грибка, на которые почти не действуют противогрибковые препараты. Для их элиминации используют новые методы лечения (свечи Генферон) или же проводят диагностику для определения чувствительности к препаратам.
Лечиться от молочницы можно:
- Стандартным способом;
- Народными средствами;
- Новыми методами.
Существует очень много препаратов для лечения кандидоза. Но, объединяет их основа — это действующее вещество:

Клотримазол (Клотримазол);- Изоконазол (Гино-травоген);
- Натамицин (Пимафуцин);
- Кетоконазол (Ливарол);
- Фентиконазол (Ломексин);
- Имидазол (Гинофорт).
Как правило, эти препараты принимают как внутрь (орально), так и местно. Форма выпуска почти у каждого препарата есть и в виде свечек, и в виде таблеток, кремов.
Лечение следует начинать после консультации врача, который в случае подтверждения диагноза, назначит лечение, которое подходит только вам.
Для диагностики молочницы сдают анализ на микрофлору, где высеивается грибок Candida в большом количестве.
Часто, при рецидивирующей молочнице, женщины прибегают к народным средствам.
Все эти и другие средства хороши только при использовании противогрибковых препаратов внутрь.
Одним из самых эффективных методов, на сегодняшний день, является Генферон. Форма выпуска в виде свечей. Дозировки разные – 250 000, 500 000, 1000 000 единиц.
Свечи Генферон – прекрасный препарат для лечения молочницы, как у мужчин, так и у женщин.

Состав:
В его состав входят — рекомбинантный альфа 2 человеческий интерферон, таурин, анестезин, натрия цетрат, лимонная кислота. И
ммуномодулятором Генферон является из-за альфа человеческого интерферона, который запускает процесс деления лимфоцитов (с последующей выработкой антител), тем самым повышая иммунитет на клеточном уровне.
Таурин — аминокислота, которая является антиоксидантом и положительно влияет на весь организм в целом. Также о веществе таурин можно сказать, как о противовоспалительном и регенерирующем компоненте. А это значит, что при лечении слизистых влагалища он будет способствовать скорейшему заживлению трещин и микроповреждений.
Анестезин — обезболивающее вещество.
Лимонная кислота восстанавливает ту необходимую микрофлору, в которой грибок не может бесконтрольно размножаться.
Можно найти много информации о том , что лучше не использовать, при подмывании, агрессивные щелочные составы (обычное мыло), а отдавать предпочтение специальным средствам для интимной гигиены (Лактоцид).

хламидиоз, трихомониаз;- вульвовагинальный кандидоз;
- герпес;
- микоплазмоз;
- бактериальный вагиноз;
- эрозия шейки матки;
- церцицит, уретрит, простатит и пр.
Свечи удобны при использовании. При вагинальном введении препарат оказывает местное лечение, при ректальном — действует на весь организм, повышая его иммунитет.
В отличие от многих других препаратов от молочницы, свечи Генферон, за счет запуска процесса деления лимфоцитов, направляют организм на борьбу с грибком или любой другой инфекцией.
Также, благодаря иммуномодулирующему свойству, он усиливает действие лекарственных препаратов.
Свечи от молочницы применяют по схемам:
- Иммунные заболевания (СПИД, аутоиммунные состояния, аллергии)
- Первый триместр беременности
- Непереносимость компонентов препарата.
При подобных симптомах передозировки следует отменить препарат на несколько дней и проконсультироваться с врачом по поводу возобновления терапии.

Особенности:
Для большего эффекта свечи Генферон назначают совместно с противогрибковыми препаратами внутрь. Свечи прекрасно взаимодействуют с анальгетиками и витаминами С и Е.
И все-таки, лучше совсем не встречаться с заболеванием кандидоз ни взрослым, ни маленьким, ни мужчинами, ни женщинам. Для этого необходимо знать несколько правил, которые уберегут Вас и Ваших близких от него:
Что такое молочница и каковы ее симптомы?
Молочницу, или вагинальный кандидоз, вызывают дрожжеподобные грибки рода Candida albiсans (именно поэтому по-английски заболевание называется Yeast Infection, то есть “дрожжевая инфекция”). Этот грибок в норме обитает в организме как ни в чем не бывало — он живет на слизистых оболочках кишечника и влагалища. Но под влиянием разных факторов грибок может начать бурно размножаться — так появляется молочница.
Для нее характерны такие симптомы:
— Зуд, раздражение, жжение, покраснение в области гениталий
— Белые выделения, которые по консистенции напоминают творог
— Дискомфорт или боль во время секса
— Жжение при мочеиспускании
Почему беременные — в зоне риска?
Во время беременности иммунитет снижается, и это нередко провоцирует бурное размножение Candida albiсans. В этот период происходит резкий рост эстрогенов, из-за которого слизистая оболочка влагалища производит больше гликогена, и в результате грибкам становится просто там размножаться.
Что делать, если вы обнаружили у себя симптомы молочницы?
Прежде чем приступать к лечению молочницы, проконсультируйтесь с врачом, который ведет вашу беременность, — доктор возьмет анализы, чтобы удостовериться в том, что это именно молочница, а не другое заболевание, и подберет правильное лечение. (Похожие на молочницу симптомы могут быть при хламидиозе, гонорее или трихомониазе).
Может ли молочница навредить плоду?
Нет, эта инфекция не повредит растущему внутри вас ребенку. Но если вы не вылечите молочницу до родов, есть опасность заразить ею младенца во время прохода по родовым путям. Если это произойдет, у него может развиться молочница во рту (обычно она проявляется белым налетом на внутренней стороне щек и на языке), которая может вызвать дискомфорт, но легко лечится и не опасна (впрочем, молочница во рту ребенка может возникнуть и в том случае, если у вас ее нет).
Можно ли заразить молочницей партнера?
Случаи передачи молочницы половым путем настолько редки, что современная медицина не рекомендует лечить партнера, даже если у вас обнаружилась молочница. Тем не менее, если симптомы молочницы проявляются у вашего партнера (у мужчин они включают покраснение, сыпь, зуд или жжение), он тоже должен обратиться к врачу. Скорее всего, в этом случае вам порекомендуют некоторое время воздержаться от секса.
Как выбрать препарат, подходящий для лечения молочницы при беременности?
Противогрибковые средства, которые используются при лечении молочницы для применения внутрь (например, флуконазол), специалисты не рекомендуют применять во время беременности, так как нельзя исключить влияния действующего вещества на плод. С народными средствами от молочницы тоже не стоит экспериментировать: во-первых, это неэффективно, во-вторых, не всегда безопасно, по мнению врачей-гинекологов.
Хорошая новость в том, что, по мнению гинекологов, с молочницей могут справляться препараты для местного применения. Именно их прописывают беременным женщинам. Врач может назначить вам, например, ПРИМАФУНГИН®.
В чем заключается особенность действия ПРИМАФУНГИНА®?
ПРИМАФУНГИН®, который выпускается в виде вагинальных суппозиториев, не всасывается в системный кровоток, воздействует только местно, поэтому его применение возможно на всех сроках беременности и даже при грудном вскармливании. Особенностью вагинальных суппозиториев ПРИМАФУНГИН® является основа суппозитория, благодаря которой действующее вещество начинает работать сразу же после введения и проникает в самые труднодоступные места. Это свойство помогает снять неприятные симптомы молочницы — зуд, выделения и жжение. К тому же, благодаря основе Суппоцир АМ, свеча вспенивается с образованием объемной пенистой массы, легко проникает в самые труднодоступные складки слизистой влагалища, не нарушая привычных планов и активности. Еще одно преимущество суппозиториев ПРИМАФУНГИН® — сравнительно скромная цена по сравнению с аналогичными препаратами.
Как предупредить развитие бактериального вагиноза при планировании беременности?
В связи с гормональными изменениями во время беременности естественная микрофлора ослаблена, а иммунная система женщины подвергается трансформации: подавление специфического ответа, снижение фагоцитарной активности лейкоцитов, угнетение синтеза интерферона и снова по кругу. Именно поэтому беременные женщины более других подвержены высокому риску развития бактериального вагиноза и вагинита.
Бактериальный вагиноз — инфекционный невоспалительный синдром полимикробной этиологии, обусловленный изменением биоценоза влагалища за счет значительного снижения количества или полного отсутствия лактобактерий при увеличении количества условно-патогенных микроорганизмов.
Если заподозрен бактериальный вагиноз, то необходимо немедленно обратиться к врачу-гинекологу для уточнения диагноза и назначения своевременного лечения. Самостоятельно проводить лечение в данном случае не рекомендуется, так как точный диагноз и возбудителей бактериального вагиноза устанавливает только врач-гинеколог.
Бактериальный вагиноз грозит внутриутробным инфицированием плода, может спровоцировать преждевременные роды и влечет за собой нарушения в развитии плода. При бактериальном вагинозе осложнения могут коснуться и женщину: повышается риск гнойных осложнений у рожениц, особенно после кесарева сечения.
Лечение назначает только врач-гинеколог. Одной из наиболее часто назначаемых комбинаций для местного лечения бактериального вагиноза является метронидазол 500 мг и миконазола нитрат 100 мг – это синергия широкого спектра действия метронидазола против наиболее частых возбудителей бактериального вагиноза и миконазола для профилактики кандидозной суперинфекции. Метронидазол 500 мг + миконазола нитрат 100 мг имеют широкую доказательную базу и положительный опыт применения у практикующих врачей-гинекологов.
Как предотвратить возвращение молочницы и бактериального вагиноза?
Существуют рекомендации, которые помогут вам уменьшить риск повторного появления молочницы и бактериального вагиноза. Они совсем несложные.
— Носите свободную одежду из натуральных материалов и хлопковое белье.
— Регулярно ходите в душ, используйте нежное мыло без отдушек, а после душа убедитесь, что интимная зона хорошо высушена.
— Принимайте душ сразу после плавания в бассейне или водоеме (или хотя бы как можно быстрее снимайте мокрый купальник).
— Сразу после тренировок переодевайтесь из спортивного костюма и меняйте белье.
— Не пользуйтесь прокладками или тампонами с отдушкой.
— Не принимайте ванну с пеной.
— Не пользуйтесь парфюмированной или цветной туалетной бумагой.
Что такое бактериальный вагиноз
При нормальных условиях в женском органе множество кисломолочных бактерий (Lactobacillus acidophilus, или палочки и лактобактерии Додерляйна). Благодаря таким микроорганизмам и образуется кислая среда. Как правило, во время полового заболевания число молочно-кислых микроорганизмов снижается, а далее их заменяют болезнетворные, а точнее условно-патогенные бактерии. Такие микроорганизмы провоцируют развитие заболевания при ослабленной иммунной системе. Такое явление является причиной падения уровня кислотности во влагалище. Раньше полагали, что бактериальный вагиноз возникает из-за проникновения какого-либо одного вида микроорганизмов. Следовательно, возникло и второе название бактериального вагиноза – гарднереллезный или гемофильный вагинит. На сегодня определено, что бактериальный вагиноз возникает не из-за одного микроба, а по причине нарушения баланса разных видов бактерий. Вследствие этого бактериальный вагиноз не относится к инфекционным заболеваниям и не передается половым путем. В отличие от вагинитов бактериальный вагиноз не провоцирует воспалительные процессы во влагалище.
Можно ли заразиться бактериальным вагинозом половым путем?
Сразу стоит отметить, что данное половое заболевание не относится к венерическим болезням. Провокаторы бактериального вагиноза (прежде всего гарднерелла) могут передаваться при половых контактах. Тем не менее, их передача от одного носителя к другому еще не служит причиной недуга, так как данные микроорганизмы в малом количестве присутствуют в нормальной флоре влагалища у многих женщин.
Тем не менее, половые контакты, проходящие без применения контрацептивов, сказываются на появлении бактериального вагиноза. Это касается не самого заражения, а того, что при смене партнера меняется флора влагалища.
Факторы риска развития бактериального вагиноза
Допустить то, что присутствует бактериальный вагиноз, можно в следующем случае:
- В недавнем времени менялся половой партнер;
- Не так давно принимались антибиотики;
- В течение нескольких недель происходила частая смена половых партнеров;
- Присутствует внутриматочная спираль;
- Использовались контрацептивные кремы и свечи, в чьем составе есть 9-ноноксинол (например, Ноноксинол, Патентекс Овал);
- Недавно осуществлялось спринцевание;
- Несоблюдение личной гигиены.
Вышеупомянутые факторы не являются основной первопричиной патологического процесса, однако они негативно отражаются на среде влагалища и провоцируют появления бактериального вагиноза.

Симптомы бактериального вагиноза
Основной симптом при бактериальном вагинозе – это обильные сероватые выделения из влагалища. В сутки их может быть до 30 мл. Выделения имеют достаточно жидкую консистенцию, имеют характерный запах рыбы, который становится интенсивнее после полового акта без контрацептива, потому что щелочная рН спермы повышает продуцирование летучих аминов. Иногда в процессе полового акта можно заметить жжение или дискомфорт, а также раздражение вульвы. В некоторых случаях бактериальный вагиноз протекает без дискомфорта.
Бактериальный вагиноз: фото
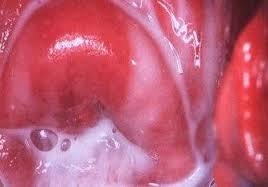
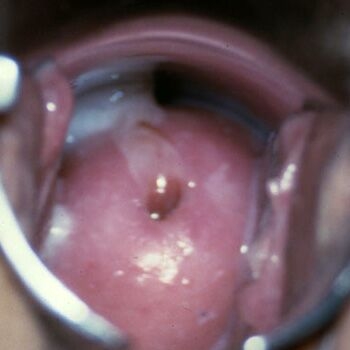
Диагностика бактериального вагиноза
С целью выявления заболевания проводятся такие методы диагностики:
- Анализ мазка под микроскопом;
- Посев на микрофлору влагалища, количественное и качественное исследование с определением степени дисбактериоза;
- Определение вида всех возбудителей заболевания, включая гарднереллы, при помощи современных API-систем;
- Установление чувствительности выделенных возбудителей к антибиотикам и бактерофагам, что дает возможность выбрать медикаменты для лечения;
- Определение генетического материала гарднерелл в цепной полимеразной реакции, наиболее чувствительный тест, но не специфичный для гарднерелл.
Для постановки точного диагноза следует исключить такие заболевания как: уреаплазмоз у женщин, вагинальный кандидоз, трихомониаз у женщин и другие венерические заболевания.
Когда мазок свидетельствует о бактериальном вагинозе
Диагностику бактериального вагиноза проводят обуславливаясь характерными выделениями из влагалища, изменениями во влагалищном мазке, снижением кислотности. Многие пациентки узнают о диагнозе по результату мазка на среду. Если у пациентки присутствует бактериальный вагиноз, то в мазке присутствуют такие изменения:
- Множество ключевых клеток (клетки влагалищного эпителия, которые покрывает большое количество коккобацил);
- Большое количество кокко-бациллярных форм (бактерий в виде кокков и палочек);
- Молочнокислые бактерии практически отсутствуют;
- Лейкоциты находятся на нормальном уровне либо несколько повышены;
- Присутствие мобилункуса (Mobiluncus);
- Уровень рН выделений превышает 4,5.
Дифференциальная диагностика бактериального вагиноза влагалища с трихомониазом, кандидозом и уреаплазмозом
| Признаки | Влагалищный кандидоз или молочница | Трихомониаз | Бактериальный вагиноз | Уреаплазмоз |
| Запах выделений | Кисловато-сладковатый запах | Сильный зловонный запах рыбы | Неприятный рыбий запах | Может быть естественный или аммиачный запах |
| Характер выделений | Обильные, густые, гомогенные, молочного цвета, творожистой консистенции | Обильные, пенистые, гнойные, желто-зелёного цвета | Обильные, жидкие, серо-белого цвета, могут быть пенистые | Обильные, мутные, иногда беловатого цвета, между циклом могут быть коричневые мажущие |
| Ощущения | Жжение и зуд во влагалище, дискомфорт и боль во время мочеиспускания и при половом акте, жжение усиливается, когда женщина сидит нога на ногу | Сильный наружный и внутренний зуд во влагалище и наружных половых органах, гиперемия слизистой влагалища, нарушения процесса мочеиспускания | Вагинальный зуд, дискомфорт во время полового акта | Боль внизу живота, дискомфорт во время полового акта, зуда и жжение в области половых органов |
Лечение бактериального вагиноза
Первая причина, по которой стоит приступать к лечению – это регулярные выделения из влагалища. Помимо того, данное явление через некоторое время перерастает в воспалительно-инфекционный процесс. В ходе лечения нужно, прежде всего, восстановить правильный баланс микроорганизмов влагалища, а не только устранить патогенных микробов.
Длительно протекающий дисбактериоз, который присутствует при бактериальном вагинозе, может плохо отразиться на иммунной системе, дав ей ослабнуть, что в свою очередь может привести к другим заболеваниям или вызвать обострение хронических.
Давайте рассмотрим, как лечат бактериальный вагиноз, если он появился впервые, учтите, если заболевание рецидивирует, то лечение увеличивают или переходят на другие препараты.
Обратите внимание на следующее: нижеуказанные препараты подбираются индивидуально и только врачом. Прежде чем приступить к лечению, важно посетить и проконсультироваться с вашим лечащим гинекологом, а также следует обязательно сдать анализы.
Специфическое лечение направленно на уничтожение микроорганизмов, вызвавших заболевание.
■ Метронидазол (Трихопол) 2 гр. внутрь однократно.
■ Метронидазол (Трихопол) по 250 мг принимать по одной таблетке дважды в сутки (утром и вечером) во время или после еды. Курс составляет 10 дней.
При приеме Метронидазола может наблюдаться окрашивание мочи в красно-коричневый цвет из-за присутствия водорастворимого пигмента, образующегося в результате метаболизма метронидазола.
■ Тинидазол 2 г в сутки, это 4 таблетки по 500 мг (терапия длится 2 дня) или 1 г в сутки - 2 таблетки (лечение длится 5 дней).
■ Клиндамицин 150 мг. Принимать необходимо по 1 таблетке 4 раза в сутки. Длительность лечения – 7-10 дней.
■ Орнидазол (Тиберал) 500 мг. по 1 таблетке или капсуле 2 раза в день. Курс лечения, как правило, составляет 5 дней.
■ Клиндамицин (Далацин)2% 100 мг (вагинальный крем). На ночь следует вводить по одному аппликатору (5 г крема). Длительность лечения – 1 неделя.
■ Метронидазол (Флагил, Метрогил) 500 мг (вагинальные суппозитории). На ночь нужно вводить по одной свечке. Курс лечения – 10 дней.
■ Нео-пенотран форте комбинированный препарат, который состоит из метронидазола и
миконазола. Оказывает противомикробное и противогрибковое действие. 1 суппозиторию вводят глубоко во влагалище на ночь в течение 7-14 дней.
■ Флуомизин по одной вагинальной свечке перед сном в течение 6 дней.
■ Бетадин (повидон-йод) 200 мг. по одной свечке в течение недели.
■ Хлоргекседина биглюканат (Гексикон) по 1 свечке 2 раза в сутки в течение 1 недели.
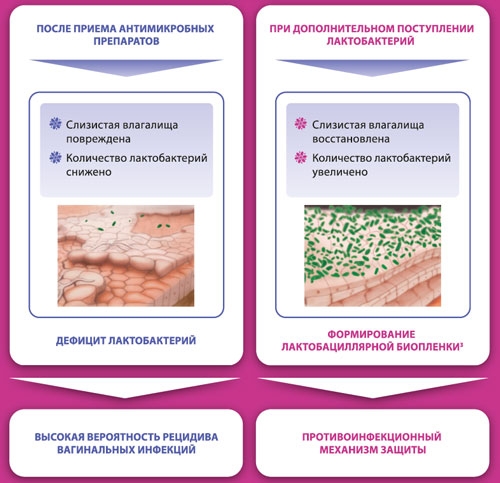
Виферон по 1 ректальной суппозитории 2 раза в сутки через 12 ч ежедневно в течение 5-10 дней.
Ацилакт вставляют по 1 суппозитории 2 раза в сутки в течение 5-10 дней. Ацилакт в свечах противопоказан при кандидозе, так как быстрое смещение pH в кислую сторону способствует росту грибков.
При приеме антибиотиков совместно назначают препараты: линекс или бифиформ.
Биофам —средство для восстановления собственной микрофлоры интимной зоны путем создания наиболее благоприятных условий за счет содержания молочной кислоты, которая поддерживает рН 3,8-4,5. Вагинальные средства, которые содержат в своем составе штаммы лактобактерий, призваны заменить погибшую собственную микрофлору, однако спрогнозировать приживаемость чужеродной микрофлоры трудно. Биофам не только создает благоприятную среду для роста и размножения собственной микрофлоры, но и за счет гликогена – питательного субстрата - поддерживает их жизнедеятельность, а тимьяновое масло снижает вероятность увеличения патогенных штаммов и рецидива.

Пробиотики являются препаратами, включающими в свой состав полезные микроорганизмы, которые важны для микрофлоры влагалища и которые содействуют защите его от инфекций. К ним относятся:
■ Вагилак (таблетки для внутреннего приема).
■ Гинофлор (вагинальные таблетки).
- Неделя приема без перерывов.
- Неделя отдыха.
- Неделя вторичного приема.
Данная схема препаратов дает возможность избежать повторного инфицирования через некоторый промежуток времени по окончанию антибактериальной терапии. Прием пробиотиков не разрешается во время беременности и лактации.
Лечение бактериального вагиноза при беременности
Случается, что бактериальный вагиноз становится причиной ранних родов, потому лечить заболевания важно сразу же. Медикаменты, которые прописываются беременным пациенткам, необходимо принимать с наступлением 2-го триместра беременности, то есть не ранее 13 недели. При беременности разрешен орнидазол по 1 таблетке 2 раза в день в течение 5 дней или метронидазол 250 мг, который следует принимать по 1 таблетка 2 раза в сутки. Длительность лечения – 10 дней. Клиндамицин при беременности противопоказан. Также может быть назначено местное лечение метронидазолом или Нео-Пенотраном форте. Использование только вагинального крема или мази не исключает риск осложнений бактериального вагиноза при беременности. Ацилакт в свечах можно применять на любом семестре беременности (1, 2 и 3), при отсутствии молочницы.

Нужно ли лечиться моему мужу (половому партнеру)?
Как утверждает статистика, у большей части мужского населения, чьи половые партнерши подверглись заболеванию, в мочеиспускательном канале были найдены главные провокаторы бактериального вагиноза (гарднерелла и прочие палочки). Это может говорить о том, что бактерия при незащищенном сексе способна перемещаться из влагалища в уретру мужчины.
Однако мужчины могут не лечиться. Многие исследования продемонстрировали, что терапия у половых партнеров не сказывается на улучшении состояния женщины и вероятность вторичного заболевания не снижается.
Лечение мужчине может понадобиться тогда, когда бактериальный вагиноз у женщины развивается не впервые, или когда были диагностированы венерические заболевания, передающиеся при половом контакте.
Чем опасен бактериальный вагиноз
Бактерии, провоцирующие патологический процесс при бактериальном вагинозе, очень восприимчивы к простому лечению медикаментами, и недуг можно вылечить легко. Тем не менее, при игнорировании заболевания могут развиться такие осложнения:
- Воспаление придатков матки, яичников и маточных труб (аднексит);
- Воспаление матки (хронический эндометрит);
Читайте также:


