Микоплазма и кишечная палочка
Табл. 4.1. Структура (%) возбудителей инфекций мочевых путей у детей
| Возбудители | По данным АРМИД 2001 | Урологическое отделение | Педиатрическое отделение |
| Е. coli | 53 | 32 | 70 |
| Klebsiella spp. | 8 | 9 | 8 |
| Proteus spp. | 8 | 18 | 11 |
| Enterobacter | 6 | 2 | |
| Enterococcus spp. | 9 | 14 | 4 |
| P. aeruginosa | 5 | 21 | 2 |
| Staphilococcus spp | 4 | 4 | |
| Другие | 7 | 4 | 1 |
Инфекция мочевых путей иногда выявляется у новорожденных, более часта в последующие годы, достигая 1-1,5% у мальчиков и до 8% у девочек до 7 лет. Согласно исследованию АРМИД1 и нашим данным, основной возбудитель ИМП — кишечная палочка (Табл. 4.1).
Кишечная палочка
Клебсиеллы и протей
Эти возбудители при острых внебольничных ИМП наблюдаются значительно реже (около 20%), чем кишечная палочка. Они чаще высеваются у детей с рецидивами инфекции, особенно с урологической патологией (30%), наряду с псевдомонадами и энтерококками — по нашим данным, чаще выделяется Е. fecalis (85%), реже Е. fecium (15%). Вирусы рассматриваются как триггеры бактериального воспаления, генитальиые микоплазмы могут способствовать инфицированию мочевых путей.
Лекарственная чувствительность кишечной флоры
Кишечная палочка, изначально чувствительная к цефазолину и ампициллину, в последнее десятилетие приобрела к ним устойчивость. Большинство штаммов энтеробактерий — клебсиеллы в меньшей степени — сохраняют чувствительность к защищенным пенициллинам, цефалоспоринам 3 поколения, аминогликозидам (Табл.4.2 и 4.3). Частота резистентности в педиатрическом отделении ниже, чем в урологическом, хотя для таких препаратов, как имипенем, цефепим, цефоперазон/сульбактам (для клебсиелл) и амикацин (псевдомонады) наблюдается обратное соотношение.
Табл. 4.2. Чувствительность (%) возбудителей внебольничных ИМП к антибиотикам (данные АРМИД-1)
| ПМС | Е. coli | К. pneumoniae | Proteus spp. | P. aeruginosa |
| Ампициллин | 48 | 2 | 26 | |
| Амоксицилин/клавуланат | 96 | 88 | 98 | |
| Цефуроксим | 96 | 76 | 54 | |
| Цефотаксим | 98 | 78 | 92 | |
| Цефтриаксон | 98 | 80 | 92 | |
| Цефоперазон | 96 | 78 | 92 | 71 |
| Цефтазидим | 94 | |||
| Цефтибутен | 100 | 100 | 100 | |
| Гентамицин | 90 | 69 | 84 | 65 |
| Нетилмииин | 95 | 72 | 90 | 62 |
| Амикацин | 100 | 88 | 98 | 94 |
| Ко-тримоксазол | 65 | 71 | 56 | |
| Цтрофлоксацин | 79 |
Табл. 4.3. Чувствительность возбудителей ИМП к антибиотикам (собственные данные)
| ПМС | Е. coli | Klebsiella pneum. | P. aeruginosa | |||
| Педиатр. | Урол. | Педиатр. | Урол. | Педиатр. | Урол. | |
| Ампициллин | 50 | 61 | 12 | |||
| Амоксициллин/клавуланат | 5 | 86 | 87 | 67 | ||
| Цефазолин | 73 | 79 | 79 | 40 | 0 | |
| Цефуроксим | 90 | 67 | 87 | 0 | ||
| Цефотаксим | 100 | 67 | 75 | 80 | 71 | |
| Цефтриаксон | 96 | 91 | 90 | 80 | ||
| Цефоперазон/сульбактам | 100 | 100 | 100 | 100 | 100 | 88 |
| Цефтазидим | 83 | 100 | 82 | 61 | ||
| Цефепим | 83 | 100 | 100 | 87 | ||
| Имипенем | 100 | 100 | 100 | 100 | 94 | 92 |
| Гентамицин | 85 | 86 | 92 | 75 | 82 | 64 |
| Амикацин | 97 | 100 | 100 | 100 | 89 | 95 |
| Ко- тримоксазол | 73 | 64 | 85 | 14 | ||
Гарднерелла
Gardnerella vaginalis — факультативно анаэробная грам-отрицательная палочка, обитающая во влагалище 60% здоровых женщин; многими рассматривается как причина преждевременных родов благодаря наличию активности фосфолипазы А2.
Лекарственная чувствительность: к пенициллину, ампициллину, ванкомицпну и клиндамицину. При устойчивости к метронидазолу in vitro, in vivo этот препарат достаточно эффективен. Гарднереллы устойчивы к неомицину, налидиксовой кислоте.
Клинические проявления. Гарднерелла считается возбудителем бактериального вагиноза (см), т.к. выявляется в большом титре практически у всех больных. Иногда вызывает сальпингит, другие воспалительные процессы женских гениталий; при ИМП выделяется менее, чем в 1% случаев.
Терапия. Метронидазол, ампициллин, клиндамицин.
Гонококк
Neisseria gonorrhoeae — грам-отрицательный диплококк, инфицирует только человека, заражение происходит при внесении на слизистые инфицированных экссудата и секретов. Передается половым путем, редко — контактно-бытовым, у новорожденных — во время родов. Выделение гонококка у ребенка или подростка без сексуального опыта подозрительно на сексуальное насилие. Инкубационный период 2-7 дней.
Лекарственная чувствительность к цефалоспоринам 3 поколения, гонококки устойчивы к пенициллинам и тетрациклинам, а в ряде стран — и к фторхинолонам.
Клинические проявления. У новорожденных — офтальмия, у препубертатных подростков (вследствие эбъюза) — вагинит, аноректальная либо фарингеальная инфекция. У сексуально активных подростков инфекция проявляется как у взрослых — уретритом у юношей, вагинитом, цервицитом, сальпингитом у девушек.
Терапия. При уретрите у подростков и гонококковом фарингите применяют в/м цефтриаксон в дозе 0,25 г или цефотаксим 0,5 г однократно, или внутрь цефиксим 0,4 г однократно. Рекомендуется одновременно проводить и противохламидийное лечение.
При гонобленорее у новорожденных часто промывают глаз физраствором + в/в или в/м цефтриаксон 30-50 мг/кг/сут (макс. 125 мг) или цефотаксим 50-70 мг/кг/сут на 7 дней, хотя и показана возможность излечения после однократного введения.
М. hominis и М. genitalium
Эти 2 вида микоплазм населяют женский генитальный тракт, а также выявляются при ряде воспалительных процессов в нем.
Лекарственная чувствительность обоих к макролидам и тетрациклинам, устойчивые к тетрациклину штаммы М. hominis чувствительны к клиндамицину, джозамицину
Клинические проявления. М. hominis, по-видимому, активна при бактериальном вагинозе и процессах в малом тазу (в т.ч. после родов и аборта). М. genitalium относят к облигатным патогенам, она вызывает негонококковый уретрит, слизисто-гнойный цервицит.
Терапия. При необходимости используют макролиды или клиндамицин.
Папилломавирусы (В97.7)
Имеется более 100 типов вирусов папилломы человека (ВПЧ), их делят на кожные и слизистые. Онкогенные ВПЧ (типы 16, 18, реже 31, 45 и др.) вызывают рак шейки матки, влагалища, вульвы через годы после заражения. Инфекция не онкогенными ВПЧ (тип 6, 11 и др.) поражает гениталии, анальную область, слизистую рта, гортань, конъюнктиву. Аногенитальная инфекция, в т.ч. онкогенными типами, связана с половыми контактами и может выявляться у половины сексуально активных девушек.
Вирусы также вызывают папилломы гортани как следствие заражения в родах. Инкубационный период от 3 месяцев. Кожные ВПЧ вызывает бородавки, чаще у детей школьного возраста, пораженность может достигать 30%.
Лекарственная чувствительность к подофиллину (чистотелу); проводят прижигания грихлоруксусной кислотой, жидким азотом.
Клинические проявления. Инфекция онкогенными типами чаще всего течет субклинически и оканчивается самоизлечением, но в определенном числе случаев происходит прогрессирующая неопластическая трансформация слизистой (рак in situ) с последующим инвазивным ростом. Время появления рака на месте хронической инфекции — 10 лет и более. Не онкогенные типы вызывают образование кондилом.
Терапия. Лечение генитальных поражений проводится местными средствами, при выявлении предраковой трансформации слизистой шейки матки прибегают к хирургическим методам.
Профилактика: вакцина Церварикс (типы ВПЧ 16 и 18) на 70-80% снижают риск рака шейки матки, а вакцина Гардасил (типы ВПЧ 6, 11, 16, 18) — также и кондиломатоза. Прививки (3 дозы с интервалом 1-2 мес.) оптимальны у девочек 12-13 лет.
Трихомонады
Trichomonas vaginalis — жгутиковое простейшее, возбудитель одного из самых частых заболеваний, передаваемых половым путем, часто сопутствует другим возбудителям (гонококкам, хламидиям и пр.). Наличие трихомонад у препубертатных девочек должно служить основанием думать о сексуальном насилии.
Лекарственная чувствительность: к нитроимидазолам.
Метронидазол, орнидазол или тинидазол 2 г однократно (подростки) дают почти 100% излечения, в случае неуспеха те же препараты дают в половинной дозе в течение 7 дней. Важно одновременное лечение полового партнера.
Уреаплазма
Ureaplasma urealyticum — частый обитатель урогенитального тракта сексуально активных взрослых (50% женщин и 20-30% мужчин), реже подростков.
Клинические проявления: негонококковый уретрит, имеющий тенденцию к самоизлечению. Роль уреаплазмы как возбудителя инфекции новорожденных не доказана.
Диагностические тесты. Обнаружение возбудителя — посев или ПЦР, последний получил более широкое распространение. Серологические методы не надежны.
Терапия. Для лечения уретрита используют доксициклин, у детей до 8 лет — макролиды. Уреаплазма у ребенка без признаков патологии — не повод для лечения.
Хламидии
Серовары Chlamydia trachomatis (см. также раздел 2.1.2) В и D-K поражают урогенитальный тракт, серовары А-С вызывают трахому (хроническое поражение конъюнктивы и роговицы), серовары L1-L3 — венерическую лимфогранулему.
Клинические проявления. Поражения урогенитального тракта девочек-подростков проявляется вагинитом, уретритом, сальпингитом, эндометритом (у препубертатных возможно сексуальное насилие). Для юношей характерны уретрит и эпидидимит. Уретрит может сочетаться с конъюнктивитом и артритом (синдром Рейтера). Венерическая лимфогранулема возникает при нарушении целостности кожи и проявляется односторонним гнойным лимфаденитом — паховым или феморальным. При анальном сексе развивается проктоколит, часто геморрагический, как при болезни Крона.
Терапия уретрита и цервицита у подростков: азитромицин 1 г 1 доза, джозамицин 0,5 г 3 раза в день или доксициклин 100 мг 2 раза в день в течение 7 дней. Макролиды и доксициклин при лечении венерической лимфогранулемы вводятся в течение 3 недель.
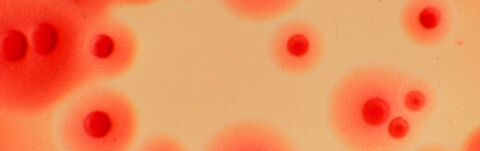
Микоплазмы — это такие микроорганизмы, которые занимают промежуточное звено между бактериями, вирусами и грибами. По свой форме такие бактериальные клетки напоминают мелкие шары или коротки нити, они лишены клеточной стенки и имеют небольшой размер, примерно 125-150 нм.
В большинстве случаев микоплазмы внедряются в клеточный эпителий мочеполовой и дыхательной системы человека, то есть паразитируют в клетках хозяина.
Виды микоплазм
Микоплазма относится к семейству Mycoplasmataceal. Данное семейство можно разделить на 2 вида.
К виду Mycoplasma относится свыше 100 видов микроорганизмов, но наиболее широко известны:
- Mycoplasma genitalium;
- Mycoplasma pneumonia;
- Mycoplasma hominis;
- Mycoplasma species.
Ureaplasma в свою очередь делится на 2 вида: ureaplasma parvum и ureaplasma urealiticum.
На сегодняшний день существует 6 видов микоплазм, которые наиболее часто вызывают различные заболевания: Mycoplasma pneumonia, Ureaplasma urealiticum, Mycoplasma genitalium, Mycoplasma species, Mycoplasma hominis и Mycoplasma incognita, которую выделили у больных СПИДом.
По сравнению со всеми другими видами микоплазм, Mycoplasma genitalium имеет наиболее выраженный патогенный потенциал.
У мужчин с гомосексуальными наклонностями Mycoplasma genitalium наблюдается намного чаще, примерно на 30%, по сравнению гетеросексуальными мужчинами, у которых микоплазма бывает только в 11% случаев.
Mycoplasma hominis менее патогенна, но встретить ее можно намного чаще при инфекционно воспалительных заболеваниях мочеполовой системы. Микроорганизм рода Mycoplasma hominis очень часто наблюдается при воспалительных заболеваниях у женщин, нежели у мужчин.
Mycoplasma pneumoniae является возбудителем атипичных форм пневмонии и служит причиной возникновения внутриутробных инфекций.
Как передается микоплазма
Данный микроорганизм занимает лидирующую позицию в отношении заболеваний урогенитальной системы, которые передаются половым путем. Заражение микоплазмой может происходить и непрямым путем, это касается женщин и девочек.
Инфекционный агент может быть занесен с помощью предметов домашнего обихода, например, через постельное белье, медицинский инструментарий в гинекологических и урологических кабинетах. Микроорганизмы могут проникать и в верхние отделы половых органов - в цервикальный канал, эндометрий, фаллопиевы трубы вместе с зараженной микоплазмой спермой.
Имеются сведения о внутриутробном инфицировании плода и заражении новорожденных во время прохождения сквозь инфицированные микоплазмой родовые пути матери.
Если говорить о микоплазмозе, то его можно встретить повсеместно. Довольно часто наблюдаются смешанные формы микоплазменных инфекций при гонококковых, трихомонадных и хламидийных заболеваниях мочеполовой системы, а также при острых и рецидивирующих воспалительных заболеваниях женских половых органов.
Симптомы микоплазмоза
Существует бессимптомная форма заболевания (микоплазмозоносительство). В группу риска входят:
- Женщины фертильного возраста;
- Пациенты с воспалительными процессами генитальной области;
- Беременные женщины.
Клиническая картина микоплазмоза
Микоплазмоз характеризуется специфической локализацией, чаще всего наблюдается микоплазменный уретрит, цервицит, простатит, эндометрит, а также сальпингит. Микоплазменные мочеполовые инфекции могут протекать в острой, хронической и бессимптомной форме.
Если говорить о бессимптомном течении микоплазмоза, то цервициты, вульвовагиниты и уретриты очень часто имеют длительное течение с периодическими ремиссиями, например, негонококковый уретрит и воспалительные процессы в фаллопиевых трубах.
У пациентов, больных микоплазмозом, возникает специфическая симптоматика: зуд в области половых органов, необильные серозные выделения, которые отличаются переменным течением. Если говорить об остром урогенитальном микоплазмозе, то данная форма наблюдается крайне редко.
У мужской половины населения микоплазменные инфекции вызывают поражения предстательной железы, мочеиспускательного канала, придатков яичек, семенных пузырьков, а также почек и мочевыводящих путей. При подозрении на мужское бесплодие следует провести исследование (бактериальный посев) на предмет наличия микоплазм и уреаплазм.
Именно женщины являются скрытыми носителями данного инфекционного агента. Под воздействием определенных факторов бессимптомное течение заболевание может перерасти в острую форму.
Существуют следующие факторы риска:
- Присоединение вторичной бактериальной, вирусной или грибковой инфекции;
- Изменения в гормональном фоне в связи с овуляцией или беременностью.
Принято различать микоплазменные поражение наружных и внутренних органов, к наружным относится уретрит и вульвовагинит, к внутренним — андексит, сальпинит, эндометрит и абсцесс яичников.
Если говорить о микоплазменном эндометрите, то данное заболевание протекает по той же схеме, как и эндометриты, вызванные иными инфекционными агентами. Основные проявления такого эндометрита заключаются в нарушениях менструального цикла и ановуляторных кровотечениях. Под осложнениями микоплазменного эндометрита подразумевается бесплодие и самопроизвольные выкидыши.
Заражение Mycoplasma hominis наблюдается при пиелонефритах и циститах. Скрытая инфекция вызванная этим видом микоплазмы представляет собой большую опасность, она имеет свойство постоянно активизироваться и является причиной тяжелых заболеваний крови, к примеру, перитонит, а также послеродовой и послеабортный сепсис.
Присутствие Mycoplasma hominis у беременных женщин и пациенток с инфекционными гинекологическими заболеваниями представляет собой определенную опасность в связи с повышенным риском внутриутробного инфицирования плода. В связи с этим у таких женщин возрастает перинатальная смертность плода.
Информация о распространенности микоплазмоза
Лидирующую позицию занимает вид Mycoplasma hominis, его обнаруживают на половых органах примерно у 25% грудных детей, преимущественно девочек. У мальчиков данный показатель значительно ниже.
Довольно часто, у детей, с внутриутробным заражением со временем происходит самоизлечение. Особенно часто это наблюдается у мальчиков. У девочек, которые не живут половой жизнью, Mycoplasma hominis обнаруживается в 9 -17% случаев.
У людей, живущих активной половой жизнью, риск инфицирования Mycoplasma hominis значительно возрастает, это связано с заражением во время половых контактов.
Носителями Mycoplasma hominis в 20-50% являются женщины. У мужчин данный микроорганизм встречается реже.
Если говорить о Mycoplasma genitalium, то данный вид распространен значительно реже, по сравнению с Mycoplasma hominis.
Наиболее часто встречаемое заболевание — уретрит (воспаление мочеиспускательного канала), чаще всего вызывается Mycoplasma genitalium.
Бактериальный вагиноз, воспалительные заболевания матки и придатков, пиелонефрит в большинстве случаев вызывает Mycoplasma hominis.
Существуют мнение что микоплазма играет роль и в развитии простатита у мужчин, но это пока не имеет точного подтверждения.
С целью выявления бактериальных агентов, то есть микоплазм, применяется ПЦР. Методики диагностирования ИФА и ПИФ хоть широко и распространены в нашей стране, но отличаются невысокой степенью точности (примерно 50-70%).
Данные зарубежных авторов относительно возможности развития внутриутробного микоплазмоза говорят о том, что данное заболевание развивается у 8-25% детей. Довольно часто клиническая картина имеет крайне тяжелый характер и прогноз не всегда бывает благоприятным.
Микроорганизм может поражать дыхательную систему, к примеру, бронхопневмония, а также глаза, ЦНС, печень, почки, в некоторых случаях может иметь место снижение массы тела новорожденных. Микоплазма может проникать как из наружных половых органов, так и передаваться через кровь матери.
Течение микоплазменной урогенитальной инфекции у каждого ребенка протекает по-разному, с частыми ремиссиями и обострениями. Микоплазмоз может иметь и бессимптомное течение, микоплазмоносительство в данном случае может проявиться и в период полового созревания еще до наступления половых контактов.
Для того чтобы поставить диагноз необходим материал для исследования из цервикального канала или влагалища, но у детей до полового созревания взять такой анализ довольно трудно.
Профилактика микоплазмоза заключается в целенаправленном обследовании всех беременных женщин на разных этапах беременности. В случаях, если результат на микоплазменную инфекцию оказывается положительным необходимо провести санацию беременной женщины, а также ее супруга.
- Рядом с метро Кропоткинская
- Работаем каждый день с 9:00 до 20:00
- Стоимость консультации 900 рублей
Вы здесь
Микоплазма: последствия
Последствия микоплазмы для организма человека могут быть достаточно неприятными и даже опасными.
Их риск выше при сопутствующем ВИЧ, слабом иммунитете, большой давности инфицирования, наличия других ЗППП.

Микоплазма опасна для беременной женщины.
Она может вызывать осложнения.
Заражение ребенка во время родов чревато поражением респираторной и центральной нервной системы.
Микоплазма может быть кофактором для неспецифических инфекций.
То есть, в присутствии этого микроорганизма усиливается рост и повышается патогенность другой микрофлоры, что чревато тяжелыми инфекционными процессами.
При длительном течении микоплазма может спровоцировать аутоиммунные процессы в организме.
В результате сильной антигенной стимуляции происходит поражение суставов, кожи, а иногда и внутренних органов.
Последствия микоплазм для мочеполовой системы
После инфицирования микоплазмой воспалительные процессы развиваются не всегда.
Микроорганизм может длительное время персистировать в урогенитальном тракте, не вызывая симптомов.
В иных случаях признаки воспаления развиваются сразу.
Инкубационный период продолжается около 1 месяца.
Затем появляются симптомы уретрита.
У представителей обоих полов именно уретра обычно становится первичным очагом инфекции.
Хотя в дальнейшем микроорганизм способен распространяться в другие структуры урогенитального тракта.
У женщин воспаляются:
- мочевой пузырь
- слизистая влагалища, цервикса
- фаллопиевы трубы
- эндометрий
- яичники
У пациентов мужского пола микоплазмы обнаруживаются в предстательной железе, яичках, семявыносящих протоках.
Нередко они выявляются и в парауретральных железах.
При поражении внутренних органов мочеполовой системы не всегда развиваются выраженные воспалительные процессы.
Однако значительно повышается риск присоединения неспецифической микрофлоры.
В связи с этим часто возникают хронические или острые воспалительные заболевания репродуктивной системы.
Последствия Микоплазмы хоминис
Более патогенным микроорганизмом считается микоплазма гениталиум.
В то время как Микоплазма хоминис значительно реже вызывает воспалительные процессы.
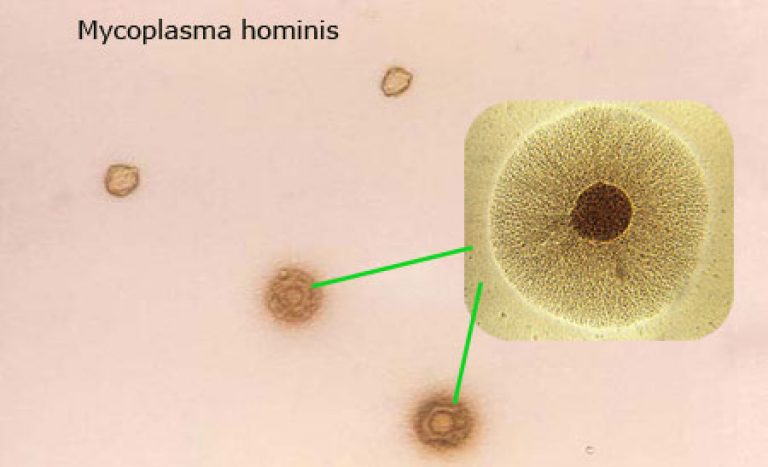
Для неё характерна длительная бессимптомная колонизация.
Некоторые авторы даже относят эту бактерию к условно-патогенным.
Потому что она часто выявляется у клинически здоровых женщин.
Тем не менее, не подлежит сомнению тот факт, что Микоплазма хоминис:
- нарушает баланс нормальной микрофлоры влагалища, провоцируя дисбактериоз
- может вызывать воспалительные процессы в случае снижения иммунитета, наступления беременности, присоединения вторичной бактериальной флоры
- повышает риск заражения другими ЗППП
- может вызывать осложнения после инвазивных манипуляций на половых органах (диагностических процедур или хирургических операций)
Микоплазма хоминис остается одним из возбудителей послеабортного эндометрита.
Вот почему в случае её обнаружения проводится санация половых органов.
Особенно если женщине предстоит:
- гистеросальпингография
- гистероскопия
- диагностическое выскабливание
- аборт
- операции
- лазерные процедуры и т.д.
Дисбактериоз как последствие микоплазм
Различные виды урогенитальных микоплазм часто обнаруживаются у женщин, страдающих дисбактериозом влагалища.
Они выявляются на фоне бактериального вагиноза гораздо чаще, чем у женщин с нормальным составом микрофлоры.
Это говорит о том, что эти бактерии играют немаловажную роль в подавлении жизнедеятельности лактопродуцирующей флоры.
В итоге при длительном, пусть даже субклиническом течении микоплазмоза нарушается соотношение нормальных и условно-патогенных, в том числе анаэробных микроорганизмов.
Появляется ряд симптомов: выделения, неприятный запах, зуд.

Увеличивается риск воспалительных процессов.
Выявление дисбактериоза является показанием к назначению антибактериального лечения.
На первом этапе терапии проводится уничтожение микоплазм, анаэробов и других резидентных микроорганизмов.
Через несколько недель назначаются пробиотики.
Лактобациллы в дальнейшем будут защищать влагалище от других микроорганизмов, в том числе микоплазм, путем поддержания в нем кислой среды и продукции перекиси водорода.
Но на процесс восстановления нормофлоры уходит немало времени.
Лучше не допускать развития дисбактериоза.
Для этого нужно время от времени обращаться к гинекологу или венерологу, сдавать мазок на флору.
В случае выявления признаков дисбактериоза и обнаружения скрытых инфекций желательно сразу проходить курс антибактериального лечения.
Женское бесплодие - последствия микоплазм
Ещё одним негативным последствием может стать женское бесплодие.
Оно развивается в случае воспаления фаллопиевых труб или матки.
При трубном бесплодии требуется либо хирургическое лечение, либо ЭКО.
В матке могут появиться спайки в результате инфекционного процесса.
Для восстановления фертильности требуется санация репродуктивных органов.
Кроме того, при появлении спаек может понадобиться гистероскопия для их рассечения.
Цистит как последствие микоплазм
Микоплазменная инфекция может поражать не только репродуктивную систему.
Она также способна паразитировать в структурах мочевыделительной системы.
Чаще всего цистит на фоне микоплазмоза развивается у женщин.

Это связано с особенностями строения уретры.
Она у представительниц прекрасной половины человечества имеет больший диаметр, и значительно меньшую длину.
Поэтому инфекция гораздо легче попадает восходящим путем в мочевой пузырь.
Там микоплазма сама по себе может вызывать воспалительные процессы.
Но их тяжесть значительно усугубляется в случае присоединения вторичной бактериальной флоры.
Чаще всего это кишечная палочка.
После инфицирования микоплазмой мочевого пузыря, его воспаление протекает с такими симптомами:
- боль в надлобковой области
- рези
- частые мочеиспускания
- боль в его конце
- выделение капли крови (терминальная гематурия)
- неполное выведение мочи
- непродуктивные позывы к мочеиспусканию
- императивные позывы, вплоть до эпизодов недержания мочи
Она может подниматься гораздо выше и достигать чашечно-лоханочной системы почек.
В таком случае значительно повышается риск развития пиелонефрита.
Его микоплазма обычно вызывает в ассоциации с другими микроорганизмами, чаще с грамотрицательной флорой.
Последствия микоплазмы при беременности
Наличие микоплазменной инфекции ассоциируется со множеством осложнений, возникающих в период гестации.
Основные из них:
- риск самопроизвольного аборта
- хориоамнионит
- многоводие
- рождение легковесных детей
- преждевременные роды

У родившихся преждевременно детей значительно выше риск инвалидности.
Потому что их органы не успевают полноценно развиться и подготовиться ко встрече с внешним миром к моменту появления ребенка на свет.
Кроме того, возможно инфицирование малыша.
Он может заразиться как внутриутробно, так и во время родов.
Последствия микоплазмы для ребенка
Микоплазмоз у женщин может передаться её малышу.
У детей это заболевание протекает с поражением структур бронхолегочной системы.
Возможно развитие пневмонии.
Изредка происходит поражение ЦНС.
У детей возникают менингиты микоплазменной этиологии.
В большинстве случаев эти инфекции успешно излечиваются, без остаточных явлений.
Тем не менее, большинство женщин не желают таких последствий для своего ребенка.
Поэтому от микоплазмоза желательно избавляться ещё до наступления беременности.
Осложнения после родов возможны и у матери.
Микоплазма увеличивает риск послеродового эндометрита.
Последствия микоплазмы у мужчин
Для пациентов мужского пола микоплазмоз тоже нередко протекает с неблагоприятными последствиями.
У них могут воспаляться внутренние репродуктивные органы: яички, простата.
Иногда развивается мужское бесплодие.
Оно возможно при воспалительном поражении:
- яичек
- предстательной железы
- придатков яичек и семявыносящих путей
При воспалении яичек с придатками бесплодие может быть обструктивным или секреторным.
В первом случае фертильность снижается из-за наличия препятствий на пути движения сперматозоидов.
В придатках яичек и протоках формируются рубцы.
Если процесс двусторонний, сперматозоиды вообще не попадают в эякулят.
Как результат, оплодотворение яйцеклетки произойти никак не может.
Проблема решается хирургическим методом.
Ещё одним вариантом остается искусственное оплодотворение.
Сперматозоиды для этой процедуры получают непосредственно из яичка при помощи пункции.
В случае воспаления яичек может нарушаться выработка сперматозоидов.
Их в эякуляте становится меньше, они менее качественные.

Поэтому шанс наступления беременности снижается.
Страдает фертильность и в случае воспаления простаты.
Потому что её секрет играет важную роль в поддержании оплодотворяющей способности спермы.
Простатит как последствие микоплазм
На фоне микоплазмоза у мужчин может развиться простатит.
Сами микоплазмы при этом являются не столько возбудителем, сколько кофактором – инициатором воспаления, вызванного другими бактериями.
Виновником воспалительного процесса обычно становится кишечная палочка.
Развивающийся при этом острый простат может протекать достаточно тяжело.
Он может осложниться абсцессом простаты.
Это состояние требует хирургического лечения.
Последствия микоплазм для потенции
В большинстве случаев микоплазменная инфекция не влияет на потенцию мужчины.
Она не способна оказывать влияние на эректильную функцию.
Но половые нарушения всё же возможны.
При воспалении простаты с поражением семенного бугорка возможно:
- отсутствие ощущений при оргазме
- преждевременная эякуляция
Как результат, уменьшается половое влечение.
Может развиться психогенная эректильная дисфункция.
Последствия микоплазм для суставов
Болезнь Рейтера – так называется патология, которая развивается на фоне некоторых инфекционных процессов.
Её вызывают не только ЗППП, но также энтерококки и некоторые другие бактерии.
Микоплазма – одна из наиболее частых возбудителей.
Среди половых инфекций это вторая по частоте причина болезни Рейтера после хламидий.
Она вызывает около 15% всех случаев этой патологии.
При болезни Рейтера начинаются реактивные воспалительные процессы.
Они обусловлены не самими бактериями, а неадекватной, избыточной реакцией иммунитета на присутствие микоплазм в организме.
В результате у человека болят суставы.

На половых органах и других участках кожи появляются пятна.
Могут поражаться половые органы.
Болезнь Рейтера – опасное заболевание с реально существующим риском летального исхода.
Потому что поражаться могут жизненно важные органы, в том числе сердце.
Исходом патологии могут быть клапанные пороки сердца, инфаркт миокарда.
Хотя в большинстве случаев болезнь протекает хоть и неприятно, но не оставляет после себя последствий.
Тем не менее, в течение нескольких месяцев человек страдает от боли в суставах.
Затем симптомы сами по себе уходят.
Но если микоплазма не уничтожена, с высокой вероятностью наступит рецидив.
Чтобы этого не произошло, лечиться от микоплазмоза нужно своевременно.
Последствия микоплазм для иммунитета
На общий иммунитет микоплазмы значительного влияния не оказывают.
Тем не менее, пациентам с микоплазмозом достаточно часто назначается иммуномодулирующая терапия.
Причин тому несколько:
1. Развитие микоплазменной инфекции может говорить о существующем иммунодефиците.
Люди достаточно часто заражаются микоплазмозом.
У многих эти бактерии годами персистируют в урогенитальном тракте.
При этом никакие симптомы не развиваются.
Но у некоторых болезнь манифестирует.
Появляются выделения, зуд, признаки воспаления в мазке.
Чаще всего причиной становится снижение иммунитета.
Если он не сдерживает рост бактерий, топ популяция микоплазм увеличивается настолько, что эти патогены начинают оказывать значительное негативное влияние на состояние репродуктивной системы пациента.
2. Микоплазмоз провоцирует местные иммунные нарушения.
Хотя на общее состояние иммунитета инфекция не влияет, она снижает местные защитные барьеры.
Как итог, возрастает вероятность инфицирования другими ЗППП.
Кроме того, у женщин появляются признаки дисбиоза влагалища.
У представителей обоих полов возникают неспецифические воспалительные процессы репродуктивных органов и структур мочевыделительной системы.
Чтобы уменьшить риск осложнений, применяются иммуномодуляторы.

Они усиливают реакцию иммунитета, способствуя защите от любых микроорганизмов.
3. Хронический микоплазмоз тяжело поддается лечению.
Антибактериальные препараты часто назначаются на длительный срок.
Дополнительно требуются лекарства для повышения эффективности антибиотикотерапии.
Назначаются ферменты, улучшающие проникновение антибиотиков в ткани.
Используются антисептические растворы.
Применяются также иммуномодуляторы.
Они помогают организму более эффективно противостоять микоплазменной инфекции.
Последствия микоплазм: куда обратиться?
Чтобы обследоваться на микоплазмоз и другие ЗППП, обратитесь в нашу клинику.

Мы рекомендуем показаться врачу всем женщинам, которые:
- ощущают любые симптомы со стороны половых органов (выделения, зуд, боль и т.д.)
- имеют больше 2 половых партнеров за год, и не всегда пользуются презервативами (в этом случае риск инфицирования какой-либо половой инфекцией превышает 50%)
- планируют беременность
- недавно сменили полового партнера или планируют это сделать в ближайшее время
Наши врачи возьмут необходимые анализы.
Они проверят вас на микоплазмоз и другие ЗППП.
Доктор также оценит состояние биоценоза влагалища.
В случае выявления микоплазменной инфекции вы можете сразу пройти курс лечения.
Непродолжительная антибактериальная терапия позволит избавиться от этих патогенов.
Как результат, будут предотвращены все возможные негативные последствия микоплазмоза.
Мы используем современные схемы терапии, которые дают хорошие результаты практически у всех пациентов.
В том числе при хронических или осложненных формах микоплазменной инфекции.
При подозрении на последствия микоплазмы обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также:


