Операции на предплечье доступы
а) Основные показания:
• Переломы
• Корригирующие остеотомии
• Воспаление
• Опухоли

Латеральный доступ к локтевой кости (правая сторона). Разрез кожи.
б) Положение пациента и разрез при латеральном доступе к локтевой кости. Пациент лежит на спине. После наложения жгута руку укрывают с возможностью свободного движения и укладывают на столе. Локтевой сустав отогнут, предплечье в положении пронации. Разрез кожи идет на 1 см дорсальнее параллельно пальпируемому дорсальному краю локтевой кости.
в) Выделение локтевой кости. После рассечения подкожного слоя рассекают фасцию и надкостницу между локтевым разгибателем и сгибателем запястья над костью. В дистальной части раны оберегается дорсальная ветвь локтевого нерва. С помощью распатора локтевую кость выделяют на необходимую длину. При необходимости используют крючки Хомана. Следует избегать кругового поднадкостничного обнажения кости на больших участках.
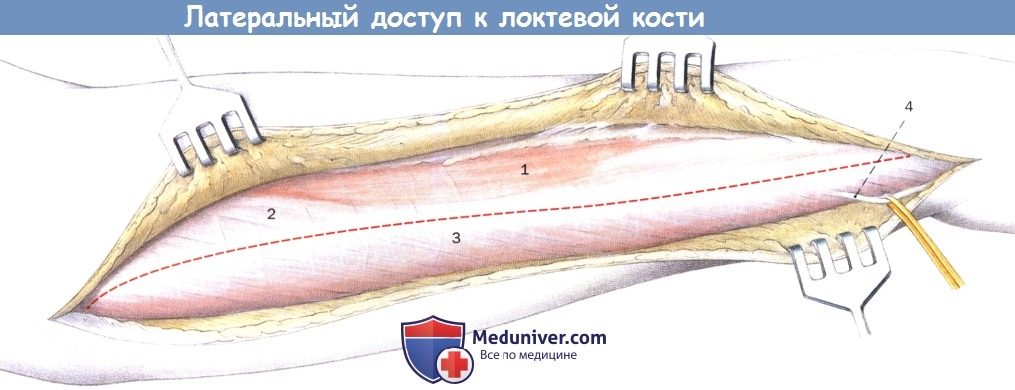
Рассечение надкостницы над локтевой костью по пунктирной линии.
1. Локтевой разгибатель запястья
2. Локтевая мышца
3. Локтевой сгибатель запястья
4. Дорсальная ветвь локтевого нерва 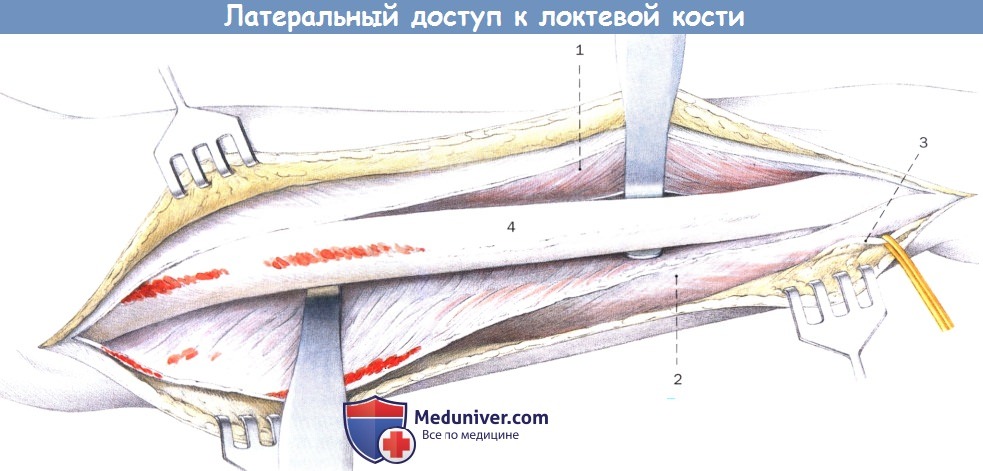
Выделение тела локтевой кости.
Круговое поднадкостничное обнажение кости нежелательно.
Высвобождение и ретракция дорсальной ветви локтевого нерва.
1. Локтевой разгибатель запястья
2. Локтевой сгибатель запястья
3. Дорсальная ветвь локтевого нерва
4. Тело локтевой кости
г) Анатомия. На рисунке ниже представлена схема поперечного среза от средней до дистальной части предплечья. Доступы к локтевой и лучевой кости обозначены стрелками.
Обратите внимание на положение локтевой кости и взаимосвязь с локтевым сгибателем запястья, глубоким сгибателем пальцев и локтевым разгибателем запястья. В дистальной трети тела вместо глубокого сгибателя пальцев находится лучевой сгибатель запястья по обе стороны локтевой кости.
д) Ушивание раны. Фасция и надкостница ушиваются однослойно, в остальном выполняется обычное закрытие раны.
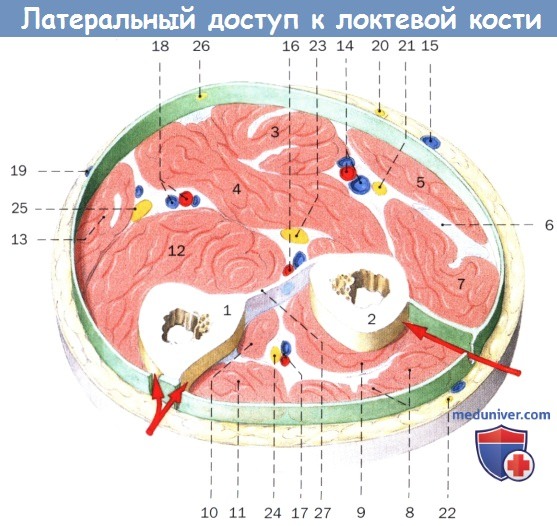
Анатомия. Схематический поперечный срез предплечья между средней и дистальной третью.
Доступы к кости предплечья помечены стрелками (правая рука, вид из проксимального направления).
1. Локтевая кость
2. Лучевая кость
3. Лучевой сгибатель запястья
4. Поверхностный сгибатель пальцев
5. Плечелучевая мышца
6. Короткий лучевой разгибатель запястья
7. Длинный лучевой разгибатель запястья
8. Разгибатель пальцев
9. Длинная и короткая мышцы, отводящие большой палец кисти
10. Длинный разгибатель большого пальца кисти
11. Локтевой разгибатель запястья
12. Глубокий сгибатель пальцев
13. Локтевой разгибатель запястья
14. Лучевая артерия, сопутствующие вены
15. Головная вена
16. Передняя межкостная артерия, вена
17. Задняя межкостная артерия, вена
18. Локтевая артерия, сопутствующие вены
19. Медиальная подкожная вена руки
20. Латеральный кожный нерв предплечья
21. Поверхностная ветвь лучевого нерва
22. Задний кожный нерв предплечья
23. Срединный нерв
24. Задний межкостный нерв
25. Локтевой нерв
26. Медиальный кожный нерв предплечья
27. Межкостная мембрана
Доступ к локтевой кости
Большая часть заднего края локтевой кости расположена подкожно так, что кость можно обнажить рассечением кожи, подкожной жировой клетчатки и надкостницы.
Доступ к верхним отделам лучевой и локтевой костей
- Положение больного — на спине, рука на груди.
- Разрез начинают в точке, расположенной на 2,5 см выше наружного надмыщелка, вне области сухожилия трехглавой мышцы.
- Сначала разрез ведут по латеральному краю локтевого отростка, затем — вниз по гребню локтевой кости до границы между верхней и средней третями этой кости.
- После рассечения кожи, подкожной жировой клетчатки и фасции доходят до пучков локтевой мышцы (m. anconeus) и локтевого разгибателя кисти, расположенных латеральнее гребня локтевой кости. Эти мышцы отделяют от кости и отводят латерально, обнажая суставную сумку. В этом месте можно вскрыть капсулу, чтобы проникнуть к головке лучевой кости.
- Для того чтобы обнажить верхнюю часть лучевой кости, разрез необходимо продлить в дистальном направлении. Отделяют супинатор до локтевой кости у места его прикрепления и вместе с локтевым разгибателем кисти отводят латерально и дистально. При этом глубокая ветвь лучевого нерва, которая проникает через волокна супинатора, не повреждается, так как она защищена мышечными волокнами.
Задний доступ к верхней трети лучевой кости
- Положение больного — на спине, рука лежит на боковом столике в поло-жении пронации, согнута в локтевом суставе. Разрез начинают в точке, расположенной над латеральным надмыщелком плечевой кости, ведут книзу между коротким лучевым разгибателем кисти и общим разгибателем пальцев до границы между средней и дистальной третями предплечья.
- Рассекают фасцию и проникают глубже между коротким лучевым разгибателем кисти и общим разгибателем пальцев. Таким образом обнажают волокна супинатора и выходящую из-под его дистального края глубокую ветвь лучевого нерва, которая в этом месте делится на три мышечные ветви.
- Далее лучевую кость или ее отломки выделяют субпериостально.
Передненаружный доступ к верхней и средней третям лучевой кости
- Положение больного — на спине, рука лежит на подставке и находится в положении разгибания и супинации.
- Разрез кожи начинают от локтевой складки, ведут вниз по пёредненаружной поверхности предплечья до границы между средней и нижней третями предплечья.
- После вскрытия фасции находят плечевую мышцу и проникают внутрь между ней и лучевым сгибателем кисти. Необходимо следить за тем, чтобы не поранить лучевой нерв, который залегает под плечелучевой мышцей. Нерв отводят кнаружи, а лучевой сгибатель запястья — кнутри.
- Следующий слой состоит также из двух мышц: из супинатора, расположенного в верхней половине операционной раны и имеющего косо направленные волокна, и сухожилия круглого пронатора. Раздвигая эти мышцы (круглый пронатор медиально, а супинатор — латерально), получают доступ к лучевой кости.
- Далее отломки кости выделяют субпериостально. При отделении круглого пронатора от лучевой кости в последующем его необходимо вновь подшить к лучевой кости, чтобы не нарушить ротационную фукнцию предплечья.
Передний доступ к средней трети локтевой части
- Положение больного — на спине, рука выпрямлена и в положении супинации лежит на подставке.
- Разрез длиной около 12 см начинают немного выше средней трети предплечья и ведут по проекции локтевого сгибателя запястья, которую можно прощупать на всем протяжении.
- Рассекают фасцию предплечья и находят локтевой сгибатель запястья. Эту мышцу отводят медиально, а поверхностный сгибатель пальцев — латерально.
- Находят локтевой нерв и локтевую артерию, локтевой нерв берут на резиновую держалку. Между волокнами глубокого сгибателя пальцев проникают к диафизу локтевой кости.
- Далее отломки выделяют субпериостально, отслаивая прикрепляющийся к ним глубокий сгибатель пальцев. Надкостницу рассекают в продольном направлении. Этот доступ применяют в тех случаях, когда необходимо произвести ревизию локтевого нерва и локтевой артерии наряду с остеосинтезом отломков локтевой кости.
Передненаружный доступ к дистальной трети лучевой кости
- Положение больного — на спине, рука находится на подставке, согнута в локтевом суставе. Разрез кожи длиной 12 см начинают непосредственно над шиловидным отростком и продолжают кверху по переднему краю плечелучевой мышцы.
- Рассекают фасцию предплечья и под ней находят два сухожилия: одно расположено радиально и принадле-жит плечелучевой мышце, а другое расположено ульнарно и относится к лучевому сгибателю запястья.
- Между этими сухожилиями проходит лучевая артерия. Затем сухожилие плечелучевой мышцы вместе с залегающей под ним ветвью лучевого нерва от-водят кнаружи, а сухожилие лучевого сгибателя запястья вместе с лучевой артерией — кнутри. Во втором слое проходят длинный сгибатель большого пальца и квадратный пронатор.
- Руку переводят в положение пронации, для того чтобы в операционную рану попала та часть лучевой кости, которая расположена латеральнее квадратного пронатора и длинного сгибателя большого пальца.
- Делают продольный разрез надкостницы точно между волокнами квадратного пронатора и длинным сгибателем пальца с одной стороны и сухожилием длинного лучевого разгибателя запястья — с другой. Костные отломки репонируют субпериостально.
Доступ к дистальному концу локтевой кости
- Положение больного — на спине, рука на подставке.
- Разрез кожи начинают от шиловидного отростка локтевой кости и ведут в проксимальном направлении на протяжении 5—7 см по медиальному краю локтевой кости.
- После рассечения кожи, подкожной жировой клетчатки и фасции предплечья про-никают до кости между сухожилиями локтевого разгибателя запястья и локтевого сгибателя запястья.
- Во время операции следует помнить о тыльной ветви локтевого нерва, которая проходит под сухожилием локтевого сгибателя кисти на 2—3 см проксимальнее шиловидного отростка. Дистальный конец локтевой кости выделяют субпериостально.
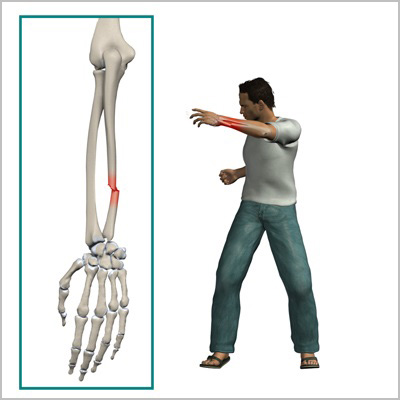
Предплечье формируют две кости: локтевая и лучевая. Средняя или центральная часть кости называется диафизом. Диафизарными называются переломы, которые локализуются в средней части предплечья.
Предплечье имеет сложную анатомию. Кости предплечья окружены множеством мышц и сухожилий, через предплечье в сторону кисти проходят важные нервы и сосуды. Все эти анатомические образования способствуют нормальному функционированию кисти и всей верхней конечности. Для того чтобы полностью восстановить функции предплечья после травмы, кости должны быть установлены в правильное анатомическое положение и в этом положении должны срастись.
В этой статье мы поможем Вам понять как устроено предплечье, какие переломы бывают в области предплечья и как их лечить.
Есть две кости предплечья. Локтевая кость более тонкая и прямая, она образует ось вращения предплечья. Лучевая кость вращается вокруг локтевой кости при движениях в предплечье.
Если кости предплечья срослись со смещением или анатомия костей не была точно восстановлена после операции, вращение лучевой кости относительно локтевой будет происходить неправильно. Исходом будет резкое ограничение движений во всей конечности.
При переломах предплечья чаще всего повреждаются обе кости. В большинстве случаев предплечье ломается при падении на руку или при сильном скручивании и сгибании костей. Иногда в результате прямой травмы ломается только одна кость, например, изолированный перелом локтевой кости происходит при ударе палкой или дубинкой по области предплечья, когда человек пытается отразить атаку и прикрыть лицо рукой.
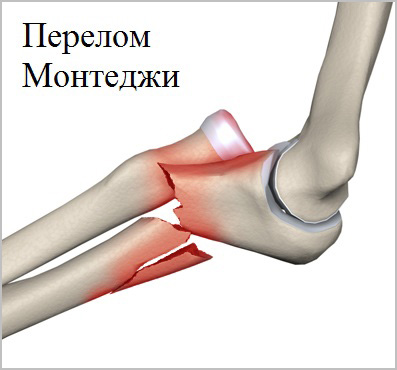
Также существует особая группа повреждений костей предплечья, которая в медицинской литературе называют переломо-вывихи Монтеджи и Галеацци.

При этих повреждениях перелом локтевой сочетается с вывихом лучевой кости в локтевом суставе или наоборот перелом лучевой кости сочетается с вывихом локтевой кости в области лучезапястного сустава. Подобные повреждения обусловлены особой анатомией и пространственным расположением костей предплечья.
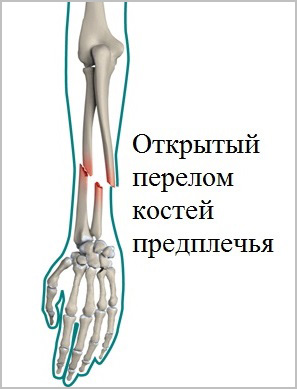
На сегодняшний день все чаще встречаются переломы костей предплечья, причиной которых становятся спортивные занятия или дорожно-транспортные происшествия. При травмах в области предплечья широко встречаются открытые переломы. Открытыми переломами называются травмы, при которых кость повреждает кожу и выходит наружу. Такие переломы требуют особого лечения и чаще осложняются.
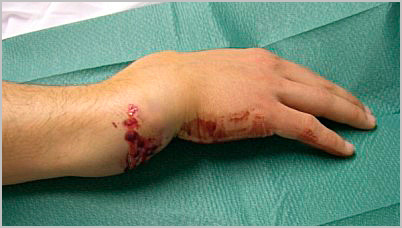
Боль и отечность сразу после травмы, являются наиболее распространенными симптомами переломов предплечья. Иногда определяется деформация контуров предплечья. После перелома значительно теряется функция конечности. При тяжелых открытых травмах, в области перелома можно увидеть рану с торчащими из нее костными отломками.
Онемение руки является симптомом того, что нерв в области предплечья, возможно был поврежден во время травмы.
Пациенты с переломами предплечья незамедлительно должны быть доставлены в больницу.
Диагноз устанавливается на основании собранного анамнеза, физикального осмотра и данных инструментальных методов обследования. Как правило, диагноз перелома лучевой или локтевой устанавливается без особых сложностей. Рентгенография позволяет уточнить характер перелома и степень смещения отломков.
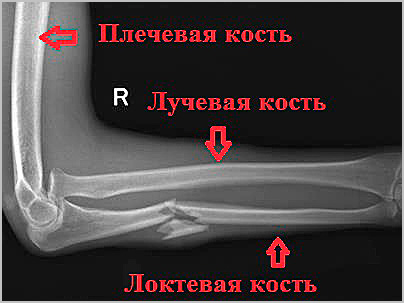
Грубое смещение отломков врач устраняется при закрытой репозиции, конечность фиксируется гипсовой повязкой. После госпитализации в клинику проводится предоперационное обследование и подготовка к оперативному вмешательству.
Переломы костей предплечья можно лечить оперативно или консервативно.
Консервативный метод лечения переломов костей предплечья чаще всего применяется при переломах без смещения, или когда состояние пациента делает операцию рискованной для его жизни.
Подобный способ лечения требует длительного нахождения в гипсе и очень часто ведет к порокам сращения. Исходом консервативного лечения является стойкое нарушение функции конечности.
Некоторые переломы изначально нестабильны и достигнуть точной репозиции при консервативных методах лечения в этих случаях не представляется возможным без операции.
На современном этапе развития травматологи во всем мире чаще применяется оперативный метод лечения подобных травм. Большое распространение получили малоинвазивные методики операций на лучевой и локтевой кости, когда во время операции производится закрытая репозиция костей и осколков в правильное положение, а соединение их осуществляется путем введения фиксаторов внутрь кости через небольшие проколы кожи под постоянным контролем рентгеновской установки.

Благодаря такой технике операции не нарушается целостность и соотношение мягких тканей в области перелома, достигается более ранее восстановление после травмы, снижаются сроки нахождения в больнице, уменьшается риск развития осложнений.
Для лечения переломов предплечья используется различные разновидности фиксаторов. Например, блокируемые интрамедуллярные (внутрикостные) стержни используются при переломах диафизов лучевой и локтевой кости и позволят достигнуть стабильной фиксации при минимальной травме мягких тканей.
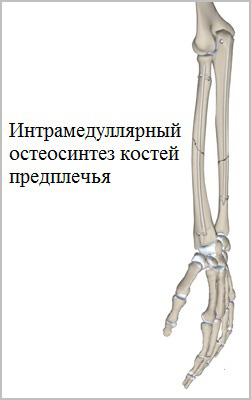
Рубцы после подобных операций настолько маленьких размеров, что заметить их не всегда удается даже специалисту.
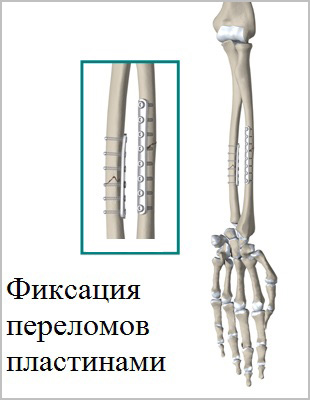
Современные пластины и винты позволяют зафиксировать отломки в области перелома в правильном с анатомической точки зрения положении, а также стабильно удержать это положение до сращения перелома.
Абсолютным показанием к операции являются открытые переломы. В таких случаях на первом этапе мы стабилизируем переломы с помощью аппаратов внешней фиксации.
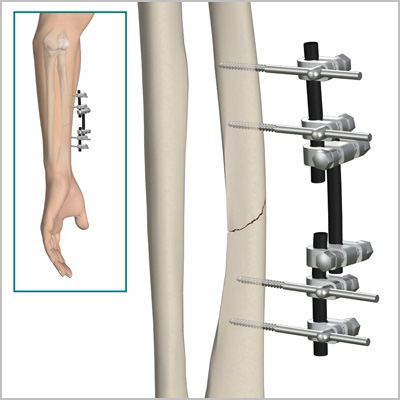
По заживлению ран, вторым этапом мы удаляем аппарат и производим окончательную фиксацию интрамедуллярным стержнем или пластиной. При таком подходе окончательная фиксация перелома осуществляется после заживления ран после травмы, тем самым вероятность инфекционных гнойных осложнений значительно уменьшается.
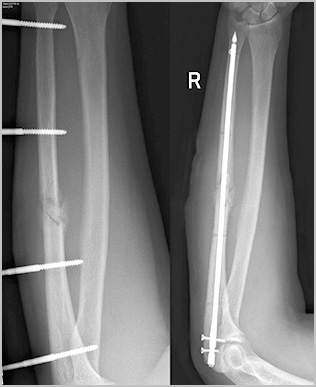
Операции в области предплечья крайне опасны с точки зрения повреждения сосудов и нервов. Исходом подобных осложнений может стать необратимое нарушение движений и чувствительности в области кисти. Возможность развития подобных осложнений накладывает на хирурга большую ответственность во время планирования и проведения операции при таких переломах.
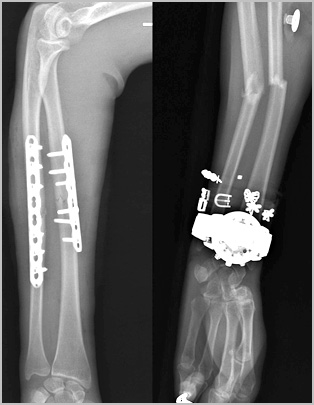
Сращение диафиза кости у взрослого занимает много времени. Через шесть недель на рентгене можно увидеть первые признаки костной мозоли. Через 10 недель прочность кости в области перелома достигает до 80 процентов от исходной. Полная консолидация и перестройка кости может занять до нескольких лет.
После того как перелом сросся, можно задуматься о удалении металлофиксатора, хотя это и является необязательным. В некоторых случаях металлофиксатор может вызывать дискомфорт, ощущение болезненности. Обычно стержни и пластины из лучевой и локтевой кости удаляются не ранее чем через 2 года, при условии наличия рентгенологических признаков консолидации перелома.
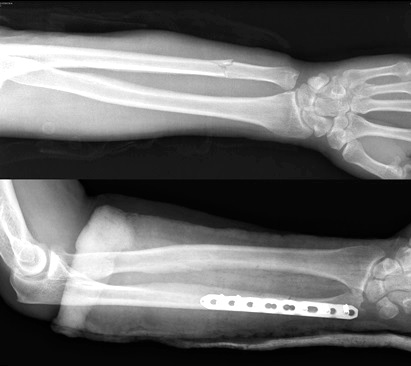
В нашей клинике мы можем предложить Вам специально разработанные металлоконструкции для фиксации переломов лучевой и локтевой кости, изготовленные из различных материалов, а также подобрать наиболее подходящий в Вашем конкретном случае.
Результат операции в большой степени зависит не только от качества импланта, но и от навыка и опыта хирурга. Специалисты нашей клиники имеет опыт лечения нескольких сотен переломов данной локализации в течении более 10 лет.
Мы также применяем минимально инвазивные методики операций на костях предплечья. Пациенты, которым выполнялась операция в условиях нашей клиники, возвращаются к двигательной активности уже на следующий день после операции.
- Раздел:Термины на О
- | E-mail |
- | Печать
Оперативные доступы к нервам конечностей.
Доступы к плечевому сплетению.
Передний проекционный доступ к нервам.
Передний проекционный доступ — линейным разрезом проводят от середины заднего края грудино-ключично-сосцевидной мышцы вниз через середину ключицы, далее по грудино-дельтовидной борозде и после пересечения подключично-подкрыльцовой области, продолжают по передней подкрыльцовой линии до шестого межреберья. Доступ пригоден для широкого обнажения первичных и вторичных стволов сплетения, начальных отделов периферических нервов руки, что крайне необходимо при преганглионарных повреждениях плечевого сплетения для выделения межреберных нервов, используемых в качестве невротизаторов. Широкий доступ значительно облегчает подход к межреберным нервам, позволяет выделить их на достаточном протяжении для прямого анастомозирования с начальными отделами периферических нервов руки.
Задне-боковой доступ к нервам.
Задне-боковой доступ — позволяет подойти с помощью микрохирургической техники, обеспечивающей сохранение кровоснабжения поврежденных стволов сплетения. Наружная яремная вена, как правило, сохраняется; в ряде случаев ее используют для аутовенопластики поврежденных участков подкрыльцовой и плечевой артерий.
В подключичной области пересекают поперек волокон большую и малую грудные мышцы с сохранением передних грудинных нервов, проникающих в малую грудную мышцу с ее задней поверхности. При частичных параличах верхнего типа эти нервы могут быть использованы для невротизации.
После выделения из рубцового конгломерата первичных, вторичных стволов, начальных отделов периферических нервов руки и подкрыльцовой артерии, производят идентификацию структур плечевого сплетения по оценке топографических взаимоотношений структур интраоперационной электростимуляции.
Оперативные доступы к нервным стволам верхней конечности.
Обнажение лучевого нерва в подмышечной впадине.
Выделение лучевого нерва в этой области представляет большие трудности в виду глубокого залегания его под сосудисто-нервным пучком. Положение больного на спине, руку укладывают на приставной столик. Разрез кожи начинают от наиболее глубокой точки подмышечной впадины по направлению к латеральной ножке трехглавой мышцы на уровне верхней трети плеча. Рассекают фасцию сосудисто-нервного влагалища и оттягивают тупым крючком локтевой нерв, плечевую артерию и срединный нерв. После этого обнаруживают лучевой нерв. В зависимости от характера его повреждения производят невролиз или иссечение невромы.
Обнажение лучевого нерва в средней трети плеча.
Положение больного на животе, рука отведена и помещена на приставной столик. Можно также уложить больного на здоровый бок. Разрез кожи длиной 10-12 см начинают от середины заднего края дельтовидной мышцы и продолжают по направлению к наружному краю двуглавой мышцы плеча. Рассекают собственную фасцию, расслаивают и рассекают скальпелем промежуток между длинной и латеральной головками трехглавой мышцы. Раздвинув широко крючками головки мышцы, подходят к плечевой кости, где и находят лучевой нерв. В этой области он может быть ущемлен (при переломах плечевой кости) и спаян с костной мозолью. В таком случае для обнажения нерва трепанируют плечевую кость и выполняют невролиз или шов нерва в зависимости от характера повреждения. Вмешательство завершают иммобилизацией локтевого сустава гипсовой лонгетой.
Обнажение лучевого нерва в локтевой области.
Разрез кожи длиной 10-12 см начинают от латерального края двуглавой мышцы у перехода ее в сухожилие и продолжают вниз на предплечье по внутреннему краю плече-лучевой мышцы. Рассекают фасцию и оттягивают крючком плече-лучевую мышцу латерально, а сухожилие супинатора — медиально. Выходящий из-под латерального края двуглавой мышцы лучевой нерв разделяется в локтевой области на поверхностную и глубокую ветви. При выделении основного ствола нерва в локтевой области от спаек необходимо иметь в виду возможность повреждения поверхностной его ветви. Осторожной препаровкой избегают этого осложнения. Выделяют центральный и периферический концы лучевого нерва и осуществляют необходимый вид оперативного вмешательства. Прикрывают мышцами область шва и послойно зашивают операционную рану. Руку иммобилизуют в локтевом суставе при помощи гипсовой лонгеты.
Обнажение срединного нерва.
Положение больного на спине, руку укладывают на приставной столик. Срединный нерв на плече имеет такую же проекционную линию, как и плечевая артерия. Поэтому оперативные доступы к срединному нерву почти аналогичны доступам к плечевой артерии, при которых придерживаются внепроекционных разрезов.
Обнажение срединного нерва в верхней трети плеча.
Топографо-анатомические условия для выделения нерва из спаек на этом уровне вызывают большие технические трудности. Здесь, в вилке, образованной двумя ножками плечевого сплетения (латеральная и медиальная), из которых формируются срединный нерв, проходит подкрыльцовая артерия. Поэтому обнажение нерва сопряжено с опасностью повреждения этой артерии. Иногда наблюдается сочетанные их повреждения. Хирургическое вмешательство в таких случаях может вызвать необходимость одновременной операции на подкрыльцовой артерии и срединном нерве.
Обнажение срединного нерва в средней трети плеча.
Разрез кожи длиной 8-10 см производят по медиальному краю двуглавой мышцы. Рассекают фасцию плеча и переднюю стенку двуглавой мышцы, являющуюся передней стенкой сосудисто-нервного влагалища. Из-за близкого расположения плечевой артерии и срединного нерва необходимо весьма осторожно разъединить рубцовую ткань, в которую нередко вовлекаются одновременно кровеносные сосуды и нерв. В зависимости от характера повреждения производят невролиз, шов нерва либо аутотрансплантацию. Конечности иммобилизуют при помощи гипсовой лонгеты.
Обнажение срединного нерва в верхней трети предплечья.
Положение больного на спине, руку больного укладывают на приставной столик. Разрез кожи длиной 8-10 см начинают от середины локтевой ямки и проводят вниз на предплечье по проекционной линии. Края раны растягивают крючками и рассекают скальпелем фасцию предплечья между лучевым сгибателем кисти и круглым пронатором. Сомкнутыми анатомическими пинцетами проникают в межмышечный промежуток и отыскивают нерв, проходящий между головками круглого пронатора. В верхнем участке разреза (в локтевой ямке) следует иметь в виду поверхностное расположение нерва, впереди него проходит локтевая артерия.
Обнажение срединного нерва в нижней трети предплечья и на кисти.
Положение больного на спине. Руку больного укладывают на приставной столик. Разрез кожи длиной 6-8 см проводят по срединной линии предплечья, что соответствует медиальному краю лучевого сгибателя кисти. Рассекают фасцию предплечья и разводят крючками сухожилие лучевого сгибателя кисти с латеральной стороны, а сухожилие длинного и поверхностного сгибателя пальцев — с медиальной: между ними на небольшой глубине находят ствол срединного нерва. При необходимости обнажить ствол срединного нерва в области перехода его на кисть, разрез удлиняют по проекции срединного нерва.
После выполнения операции на нерве накладывают швы на фасцию предплечья. Предплечье и кисть иммобилизуют гипсовой лонгетой.
Обнажение локтевого нерва.
Доступы к нерву на протяжении верхней и средней трети плеча аналогичны таковым к срединному нерву. При этом не следует повреждать коллатеральную локтевую ветвь лучевого нерва к медиальной головке трехглавой мышцы, располагающуюся на небольшом расстоянии под локтевым нервом.
Обнажение локтевого нерва в нижней трети плеча.
Разрез кожи длиной 8-10 см проводят от середины медиальной двуглавой борозды по направлению к внутреннему надмыщелку плеча. Рассекают фасцию плеча по краю внутренней головки трехглавой мышцы. После этого тупыми крючками оттягивают ее край кзади, а медиальную головку двуглавой мышцы — кпереди. На медиальной поверхности внутренней головки трехглавой мышцы находят локтевой нерв.
Перемещение локтевого нерва в локтевую ямку.
При наличии больших дефектов нервного ствола в нижней трети плеча, где не удается непосредственное сопоставление отрезков нерва, прибегают к перемещению центрального и периферического отрезков в область локтевой ямки. Для этого удлиняют вертикальную часть разреза и продолжают его на предплечье, на 6-7 см ниже локтевой ямки и приступают к выделению отрезков нерва. Сначала выделяют из спаек проксимальный отрезок вместе с центральной невромой, затем рассекают внутреннюю межмышечную перегородку и переводят этот отрезок в среднее мышечное ложе. Выделенную часть нерва с невромой обертывают марлевой салфеткой, смоченной теплым изотоническим раствором, и приступают к обнаружению периферического отрезка локтевого нерва в верхней трети предплечья. Выделенный периферический отрезок прошивают толстой нитью через неврому и протягивают его в область локтевой ямки через тоннель, проделанный корнцангом под группой мышц сгибателей предплечья. При этом необходимо периферический отрезок нерва осторожно выделить, чтобы не повредить двигательных ветвей, отходящих здесь к мышцам - сгибателям. Чтобы осуществить безболезненно эту процедуру, вводят под мышцы-сгибатели предплечья значительное количество раствора новокаина. Удаляют центральную неврому, иссекают рубец и сшивают отрезки нерва посредством интерфасцикулярного шва или аутотрансплантации. Локтевой сустав иммобилизируют гипсовой лонгетой.
Обнажение локтевого нерва на кисти.
Разрез кожи начинают на 4 см выше и на 0,5 см латеральное гороховидной кости и проводят его вниз на кисть в виде дуги по ее краю. Пересекают утолщенный листок собственной фасции, имеющий вид связки. Разводят крючками края раны, после чего становится видна глубокая ветвь локтевого нерва, идущая вместе с локтевой артерией в толщу мышц возвышения V пальца.
В зависимости от состояния выделенного нервного ствола выполняют операцию невролиза либо накладывают шов нерва.
Оперативные доступы к нервным стволам нижней конечности.
Обнажение седалищного нерва в ягодичной области.
Проекционная линия седалищного нерва проходит от середины расстояния между седалищным бугром и большим вертелом. Положение больного на здоровом боку. Дугообразный разрез кожи (выпуклостью кпереди) начинают от гребня подвздошной кости и продолжают спереди большого вертела через ягодичную складку на бедро. Надрезают ягодичную фасцию у верхнего и нижнего краев большой ягодичной мышцы и проникают пальцем под эту мышцу. Под защитой зонда или пальца пересекают мышцу вблизи апоневротического растяжения. Далее рассекают глубокий листок ягодичной фасции, после чего оттягивают кверху и медиально большой кожно-мышечный лоскут. Тампоном расслаивают межмышечную клетчатку и у нижнего края большой ягодичной мышцы находят седалищный нерв. Далее приступают к освобождению нерва от спаек по ходу раны и выполнению операции невролиза или же удаления невромы с последующим наложением эпиневральных швов (5-6). После этого сшивают края большой ягодичной мышцы и фасцию. Швы на кожу. Иммобилизация конечности.
Обнажение седалищного нерва в средней трети бедра.
Положение больного на спине. Разрез кожи длиной 10-12 см проводят по проекционной линии: рассекают фасцию, проникают тупым инструментом между мышцами. Крючками отводят длинную головку двуглавой мышцы кнаружи, а полусухожильную и полуперепончатую мышцу — кнутри. Раздвигая клетчатку между этими мышцами, находят седалищный нерв. Следует помнить, что длинная головка двуглавой мышцы бедра пересекает нерв косо снутри кнаружи. При наличии спаек нерва с мышцей разделяют рубцы, оттягивая двуглавую мышцу кверху и латерально или книзу и медиально. В случаях крупных дефектов нерва, образовавшихся после иссечения невромы (6-8 см), для сопоставления центрального и периферического отрезков нерва и наложения швов необходимо согнуть конечность в коленном суставе или прибегнуть к аутотрансплантации. Послойное зашивание раны. Иммобилизация конечности гипсовой повязкой.
Обнажение большеберцового нерва в верхней трети голени.
Положение больного на животе, колено слегка согнуто. Срединный разрез кожи по задней поверхности голени, переходящий на область подколенной ямки. Рассекают фасцию, прикрывающую сосудисто-нервный пучок в подколенной ямке, и приступают к разделению головок икроножной мышцы, начиная от уровня мыщелков бедра. При разрезе фасции оберегают от повреждения крупные сосуды и медиальный кожный нерв голени. В подколенной ямке высвобождают большеберцовый нерв из клетчатки либо от спаек и берут его на держалки. Проникая пальцем между головками икроножной мышцы, разделяют их скальпелем или ножницами, строго придерживаясь срединной линии, достигая середины голени. При растягивании икроножной мышцы крючками хорошо видны ветви большеберцового нерва, проникающие в каждую из головок этой мышцы. Находят сухожильную дугу камбаловидной мышцы, под которую проходит большеберцовый нерв. Рассекают сухожильную дугу и камбаловидную мышцу вдоль ее пучков. При манипуляции на нерве следует помнить о близком его соседстве с подколенной веной и артерией.
Обнажение общего малоберцового нерва в верхней трети голени.
Малоберцовый нерв, выходя из подколенной ямки на передне-боковую поверхность голени, огибает шейку малоберцовой кости и разделяется на глубокую и поверхностную ветви. На этом участке чаще всего и происходят повреждения малоберцового нерва. Положение больного на здоровом боку, нога слегка согнута в коленном суставе. Разрез кожи длиной 8-10 см начинают от нижней части легко пальпируемого сухожилия двуглавой мышцы бедра и продолжают его книзу, на боковую поверхность голени, огибая головку малоберцовой кости сзади. Позади и ниже головки осторожно рассекают фасцию и находят нерв непосредственно над ней на шейке малоберцовой кости, дистальнее — место деления нерва на глубокую и поверхностную ветви.
Обнажение глубокого малоберцового нерва.
Разрез кожи длиной 8-10 см проводят вниз от середины расстояния между бугристостью большеберцовой кости и головкой малоберцовой кости, т. е. по линии проекции передней большеберцовой артерии. Прежде чем рассечь собственную фасцию голени, стараются найти на ней беловатую полоску, обозначающую межмышечный промежуток между передней большеберцовой мышцей и длинным разгибателем пальцев. Рассекают по этой линии собственную фасцию голени, а также частично мышцу и проникают тупым инструментом в промежуток между указанными образованиями. Нерв располагается на межкостной связке вместе с передними большеберцовыми сосудами.
Читайте также:


