Для лечения малярии применяют следующие этиотропные средства
Возбудителями малярии являются плазмодии, имеющие два цикла развития. Бесполый цикл (шизогония) проходит в организме человека, половой (спорогония) - в теле комара. Противомалярийные средства, как правило, избирательно влияют на определенные стадии развития плазмодия, что позволяет выделить следующие группы:
2. Гистошизотропные средства - подавляют развитие тканевых форм и применяются для:
а) индивидуальной (личной) химиопрофилактики используют средства, поскольку действуют на преэритроцитарные формы, например, хлоридин и прогуанил (бигумаль);
б) предупреждения рецидивов - примаквин (примахин), хиноцид - они останавливают рост параэритроцитарных форм.
3. Гамонтотропные средства, влияющие на гаметы (половые формы плазмодия) - примахин, хиноцид, бигумаль и хлоридин, назначают для "общественной" химиопрофилактики малярии.
Так как в организме больного плазмодий находится на различных стадиях развития, используется сочетание препаратов из этих трех групп.
Наиболее широко применяется хингамин, превосходящий по влиянию на эритроцитарные формы плазмодия все противомалярийные средства. Из желудочно-кишечного тракта хингамин всасывается быстро и полностью, связывается с белками плазмы крови, выделяется в основном почками. Принимают хингамин при всех формах малярии. Кроме того, он обладает амебоцидным действием (назначают при внекишечном амебиазе), проявляет иммунодепрессивные и противовоспалительные свойства (полезен при ревматизме и коллагенозах). Хингамин нетоксичен и редко дает побочные эффекты, лишь при длительном применении в высоких дозах могут развиваться дерматит, поседение волос, диспепсические явления, гемолитическая реакция, нарушения зрения, поражения печени и системы гемопоэза.
Алкалоид хинного дерева - хинин - был первым противомалярийным препаратом, однако применяется и сейчас для индивидуальной профилактики и лечения приступов малярии. Он действует на эритроцитарные шизонты, практически не влияя на тканевые формы (гистошизонты). Механизм действия обусловлен нарушением интеркаляции: связывает две спирали ДНК и препятствует расплетению цепей, в результате чего останавливает синтез ДНК и матричной РНК.
Хинин обладает местным анестезирующим, раздражающим эффектами, оказывает угнетающее действие на нервную ткань и миокард, возбуждает гладкие мышцы, способен подавлять возбудимость центров терморегуляции и болевой чувствительности и нередко вызывает токсические явления (головокружение, нарушение слуха и зрения, угнетение функции почек, тошноту, рвоту, аллергические реакции); у отдельных лиц наблюдается идиосинкразия.
Акрихин (синтетический заменитель хинина) по эффективности уступает хинину, но лучше переносится. При его использовании возможно желтое окрашивание кожи и слизистых, исчезающее после прекращения приема; иногда развиваются "акрихиновые психозы". Наряду с противомалярийным, акрихин оказывает противолямблиозное действие.
Для предотвращения рецидивов и общественной профилактики малярии используется хиноцид, действующий на параэритроцитарные формы плазмодия и гамонты. Его обычно назначают после проведения курса лечения шизонтоцидными средствами. Хиноцид может вызывать тошноту, головную боль, цианоз губ и ногтевого ложа, лихорадку, лейкопению, раздражение почек и мочевого пузыря, острый гемолиз (у лиц с повышенной чувствительностью).
Активным средством, действующим на шизонты, половые и параэритроцитарные формы всех видов малярийного плазмодия, является примахин. На эритроцитарные формы плазмодия 3- и 4- дневной малярии он не влияет и поэтому не купирует ее приступов. Применяется (в сочетании с хингамином) для профилактики рецидивов, для общественной и личной химиопрофилактики. Иногда дает диспепсию, боли в животе, сердце, цианоз (метгемоглобинемия), редко - гранулоцитопению и гемолиз.
Бигумаль как шизонто-гамонтоцидное средство используют при всех формах малярии. Он сравнительно мало токсичен, но к нему относительно быстро развивается привыкание плазмодия. Сходным с бигумалем (но более сильным и продолжительным) действием обладает хлоридин.
В последние годы в сочетании с противомалярийными средствами используют производные сульфаниламида и сульфона (они позволяют уменьшить дозы вводимых препаратов).
Задание <<492>> ТЗ 492 Тема 1-27-0
Возбудителем малярии является:
- простейшие отряда кокцидий
- простейшие рода энтамеб
+ простейшие класса споровиков
- простейшие рода лейшманий
Задание <<493>> ТЗ 493 Тема 1-27-0
Тропическую малярию вызывает:
Задание <<494>> ТЗ 494 Тема 1-27-0
Неправильным утверждением является:
- малярия является инфекционной болезнью с трансмиссивньм механизмом передачи
- единственным переносчиком малярии являются комары рода Анофелес
- на территории России регистрируется преимущественно завозная малярия
- малярия наиболее распространена в странах с тропическим и субтропическим климатом
Задание <<495>> ТЗ 495 Тема 1-27-0
Правильным утверждением является:
- половая стадия развития (спорогония) происходит в организме человека
+ бесполая стадия (шизогания) происходит в организме человека
- в организме комара образуются мерозоиты
- тканевая шизогония происходит в селезенке
Задание <<496>> ТЗ 496 Тема 1-27-0
Неправильным утверждением в отношении возбудителя малярии является:
- половые формы плазмодия образуются в организме человека
- стадию шизогонии проходит в организме человека
- в организме комара образует спорозоиты
- в организме человека проходит две фазы шизогонии - тканевую и эритроцитарную
+ основной хозяин – комары
Задание <<497>> ТЗ 497 Тема 1-27-0
Малярия не может передаваться следующим путем:
Задание <<498>> ТЗ 498 Тема 1-27-0
В патогенезе малярии не имеет значение:
- внедрение в организм спорозоитов
- образование в гепатоцитах мерозоитов
- эритроцитарная шизогония, продолжительность которой составляет от 48 до 72 часов, в зависимости от вида возбудителя
- тканевая шизогония, происходящая во время инкубационного периода
+ возникновение рецидивов болезни, обусловленное циркуляцией в крови гамонтов
- продукты распада эритроцитов и плазмодиев
Задание <<499>> ТЗ 499 Тема 1-27-0
Неправильным утверждением в отношении патогенеза малярии является:
- малярийные приступы возникают при достижении пирогенного уровня паразитемии
- развитие приступа обусловлено лизисом эритроцита и поступлением в кровь возбудителя и продуктов его метаболизма
+ при высокой интенсивности тканевой шизогонии также возможно развитие приступов
- при всех формах малярии возможно развитие ранних рецидивов
Задание <<500>> ТЗ 500 Тема 1-27-0
Процесс параэритроцитарной шизогонии при трехдневной малярии обусловливает:
- появления тяжелых осложнений
+ развитие поздних рецидивов
- присоединение интеркуррентных инфекций
Задание <<501>> ТЗ 501 Тема 1-27-0
Для малярии характерна лихорадка:
+ перемежающая лихорадка, интермиттирующая
Задание <<502>> ТЗ 502 Тема 1-27-0
Клиническая картина малярии не характеризуется:
+ выраженной интоксикацией во время приступа
- продолжительностью приступа от 48 до 72 часов
- частым развитием рецидивов
- стойкой спленомегалией и гепатомегалией
Задание <<503>> ТЗ 503 Тема 1-27-0
Для малярийного приступа характерна триада симптомов:
+ озноб, лихорадка, потоотделение
- озноб, головная боль, потоотделение
- головная боль, лихорадка, рвота
- миалгия, озноб, лихорадка
Задание <<504>> ТЗ 504 Тема 1-27-0
Типичным симптомом малярии является:
- лихорадка постоянного типа
Задание <<505>> ТЗ 505 Тема 1-27-0
Основными особенностями тропической малярии не являются:
+ наличие пятнисто-папулезной сыпи
- острая почечная недостаточность
Задание <<506>> ТЗ 506 Тема 1-27-0
Гемоглобинурийная лихорадка при малярии связана с:
- острой почечной недостаточностью
+ внутрисосудистым гемолизом, вызванным приемом противопаразитарных средств
- развитием гиперхромной анемии
- токсическим поражением костного мозга
Задание <<507>> ТЗ 507 Тема 1-27-0
Не характерные осложнения при тропической малярии:
+ острая печеночная недостаточность
- острая почечная недостаточность
Задание <<508>> ТЗ 508 Тема 1-27-0
Ранние рецидивы малярии обусловлены:
+ сохранившимися эритроцитарными шизонтами
- поступлением в кровь тканевых шизонтов
Задание <<509>> ТЗ 509 Тема 1-27-0
Тяжелое течение малярии с развитием комы характерно для малярии, вызванной:
Задание <<510>> ТЗ 510 Тема 1-27-0
Не нуждаются в обследовании на малярию:
- все лихорадящие больные с неясным диагнозом
+ лихорадящие больные с лимфоаденопатией
- лихорадящие больные, прибывшие из стран, неблагоприятных в эпидемиологическом отношении по малярии
- лихорадящие больные, в анамнезе у которых имеются указания на перенесенную в прошлом малярию
Задание <<511>> ТЗ 511 Тема 1-27-0
Неправильным утверждением в отношении диагноза малярии является:
- подтверждается обнаружение возбудителя в толстой капле крови, позволяющей дать ориентировочное заключение
- обнаружением возбудителя в мазке крови, позволяющем дифференцировать отдельные виды возбудителя
- может быть подтвержден серологическими исследованиями
- помимо обнаружения возбудителя включает подсчет интенсивности инвазии
+ может быть поставлен на основании выделения культуры возбудителя
Задание <<512>> ТЗ 512 Тема 1-27-0
Основным методом диагностики малярии является:
Задание <<513>> ТЗ 513 Тема 1-27-0
Последовательность развития жизненного цикла малярийного плазмодия
1: образование тканевых трофозоитов из спорозоитов
2: образование тканевых шизонтов
3: эритроцитарная шизогония
4: образование эритроцитарных мерозоитов и гамонтов
5: образование спорозоитов при слияние микро - и макрогаметоцитов в организме комара
Задание <<514>> ТЗ 514 Тема 1-27-0
Для лечения малярии не применяют следующие этиотропные средства:
Задание <<515>> ТЗ 515 Тема 1-27-0
Не используют для лечения малярии следующие препараты:
Задание <<516>> ТЗ 516 Тема 1-27-0
Основным препаратом для купирования приступов трехдневной малярии является:
Задание <<517>> ТЗ 517 Тема 1-27-0
С целью радикального излечения больного трехдневной малярией после купирования пароксизмов необходимо назначить курс лечения:
Не нашли то, что искали? Воспользуйтесь поиском:
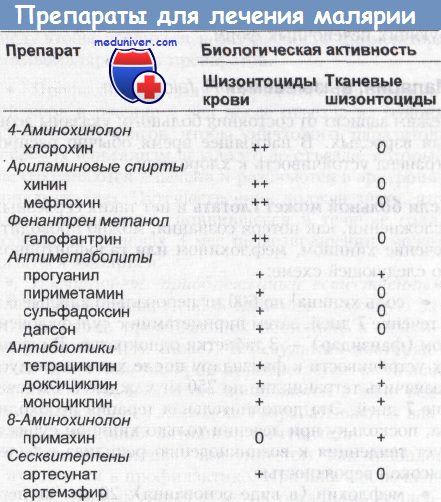
В настоящее время наиболее эффективными шизонтоцидными лекарственными средствами являются производные 4-аминохинолина. Другие группы химиопрепаратов применяются в зависимости от цели воздействия на ту или иную стадию развития паразита. Различают препараты: шизонтотропные(шизонтоциды); гематошизонтотропные, действующие на кровяные шизонты; гистошизонтотропные, действующие на тканевые формы плазмодиев; гамонтотропные, действующие губительно на гамонты. Имеются следующие противомалярийные лекарственные средства:
1. 4-аминохинолины (Delagili-Chloroquine diphosphates; Resochine, Aralen; Nivaqune - chloroquine sulfates; Flavoquine-Amodiaquine, Camoquine).
2. Хинолинметанолы (Chinini hybrochloridum, Chinini dihydrochloridum, Chinini Sulfas, Quinimax, Quinoforme, Arsiquinoforme, Malarquine-Quinine Lafran, Mefloquine-Lariam, Eloquine).
3. Фенантренметанолы (Halfan-Halofantrine).
4. Производные артемизинина (Artemizinine и др.).
5. Антиметаболиты (Proguanil-Paludrine Bigumalum, Pyrimethaminechloridin, Daraprim; Tindurin, Sulfadoxine, Sulfalene и др.).
6. Комбинированные препараты (Fanzidar, Pyrimethamine+Sulfadoxine; Fanzidar+Mefloquine; Savarine и др.).
7. 8-аминохинолины (Primachine).
8. Антибиотики тетрациклинового ряда (Tetracyclin, Doxycycline, Vibramycine).
Лечение больного малярией следует начинать немедленно при установлении диагноза или серьезном подозрении на малярию с учетом клинико-эпидемиологических данных сразу после взятия крови для исследования на кровепаразиты. Для лечения применяют наиболее доступный препарат - хлорохин (делагил), выпускаемый в таблетках по 0,5 г. Наиболее распространена следующая схема: первая доза -1,0 г, через 6 ч еще 0,5 г; в последующие 2 дня по 0,5 г. Препарат дают внутрь после еды. Для предупреждения ранних рецидивов на протяжении 6-8 недель 1 раз в неделю дают делагил по 0,5 г.
Для радикального излечения больным трехдневной малярией после проведения лечебного курса делагилом назначают гистиошизонтотропный препарат примахин в дозе 0,25 мг/кг внутрь ежедневно в течение 14 дней. В тяжелых случаях делагил, выпускаемый по 10 мл 5% раствора, вводят внутримышечно (суточная доза 20 мл) и даже внутривенно капельно. При лечении хлорохином (делагилом) приступы малярии прекращаются через 24-48 ч, а паразиты исчезают из крови через 48-72 ч. Перед назначением препарата необходимо выяснить, принимал ли больной противомалярийные средства раньше, чтобы подобрать наиболее адекватное из существующих противомалярийных средств.
Следует учитывать также возможную резистентность штаммов PI. vivax к хлорохину у больных малярией, заразившихся в местностях с наличием лекарственно-устойчивых возбудителей (например, в Бирме, Индонезии, Новой Гвинее и некоторых других странах). При назначении примахина у лиц с дефицитом Г-6-ФДГ возможно развитие внутрисосудистого гемолиза. Этим лицам примахин следует назначать не каждый день, а 1 раз в неделю по 0,75 мг/кг на протяжении 8 недель.
Лечение хронической малярии более сложное. По рекомендации ВОЗ после установления степени паразитемии и в случаях плохого прогноза (кома, судороги, почечная недостаточность, отек легких; гиперпаразитемия (>250 000 паразитов на 1 мкл крови, или более 5% пораженных эритроцитов), возраст до 3 лет, беременность - лечение малярии следует проводить комбинацией препаратов со сменой лекарственных средств. Препаратами выбора являются производные хинина (кинемакс, киноформ), т.к. они до сих пор эффективно действуют на большинство штаммов PI. falciparum.
При тяжелом и осложненном течении больные малярией должны быть госпитализированы в отделение интенсивной терапии или реанимации. Средством выбора для их лечения по-прежнему остается хинин, который следует вводить внутривенно из расчета 10-20 мг/кг массы тела в сутки в 2-3 приема с интервалом 8 или 12 ч. Суточная доза для взрослого не должна превышать 2,0 г. Обязательным условием должно быть медленное введение хинина (!) в большом объеме жидкости (5% раствора глюкозы или 0,9% раствора хлорида натрия). Введение хинина продолжают до выхода больного из тяжелого состояния, затем переходят на прием хинина внутрь до завершения полного курса лечения. Кинемакс и киноформ вводят внутривенно так же с соблюдением всех условий, как при введении хинина.
1) трёхдневную малярию (вызывается Plasmodium vivax или Plasmodium ovale; приступы развиваются через 48 ч),
2) четырёхдневную малярию (вызывается Plasmodium malariae приступы развиваются через 72 ч), и
3) тропическую малярию (наиболее тяжёлая форма малярии, вызывается Plasmodium falciparum; приступы развиваются через 36–72 ч).
После укуса человека комаром, заражённым плазмодием малярии, в кровь человека попадают спорозоиты, которые примерно через 30 мин проникают в клетки печени, где превращаются в преэритроцитарные формыплазмодия. По окончании преэритроцитарного цикла (первичный тканевой цикл) тканевые мерозоиты выходят из клеток печени и внедряются в эритроциты, образуя эритроцитарные формы.
Эритроцитарные циклы развития плазмодия в зависимости от вида малярии через 2–3 суток заканчиваются разрушением эритроцитов. Это проявляется в форме приступа заболевания с повышением температуры, ознобом. Эритроцитарные циклы повторяются длительное время.
Часть эритроцитарных форм образует половые формы плазмодия – гамонты. При укусе комаром больного малярией гамонты проникают в организм комара, где проходят половой цикл развития, который заканчивается образованием сиорозоитов. Таким образом, больной малярией может быть источником заражения других людей.
При трёхдневной малярии часть эритроцитарных мерозоитов внедряется в клетки печени, где происходит параэритроцитарный (вторичный тканевой) цикл развития. Параэритроцитарные формы плазмодия могут давать начало эритроцитарным формам и таким образом быть причиной рецидивов заболевания (рис. 89).
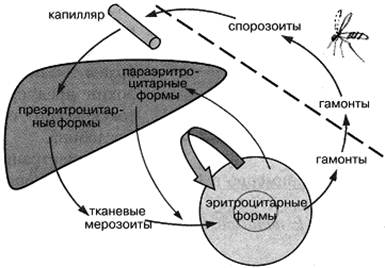
Рис. 89. Схема развития трёхдневной малярии
Наиболее опасным проявлением малярии являются приступы заболевания, особенно тяжёлые при тропической малярии. Разрушение эритроцитов ведёт к закупорке капилляров с нарушением функций различных тканей. Поэтому при лечении малярии прежде всего применяют средства, действующие на эритроцитарные формы плазмодиев и предупреждающие (личная химиопрофилактика) или прекращающие приступы заболевания.
Для предупреждения заболевания малярией используют средства, действующие на преэритроцитарные формы плазмодиев, – личная химиопрофилактика.
При трёхдневной малярии для предупреждения рецидивов заболевания применяют средства, подавляющие параэритроцитарные формы плазмодиев.
Чтобы предупредить распространение малярии, больным малярией назначают препараты, действующие на гамонты (гамонтотропные средства), – общественная химиопрофилактика.
Препараты, действующие на эритроцитарные формы и гамонты, называют гематошизотропными препаратами, а препараты, действующие на преэритроцитарные и параэритроцитарные формы, – гистошизотропными препаратами (табл. 21).
Таблица 21. Классификация противомалярийных средств по влиянию на формы плазмодиев
| Формы плазмодиев | Препараты |
| Преэритроцитарные | Пириметамин, прогуанил |
| Эритроцитарные | Хлорохин, гидроксихлорохин, мефлохин, хинин, пириметамин, прогуанил, артемизинин, артеметер, артесунат, доксициклин, мепакрин |
| Параэритроцитарные | Примахин |
| Гамонты | Примахин, пириметамин, прогуанил |
Хлорохин (Chloroquine; хингамин, делагил) – производное 4-аминохинолина; противомалярийное, противоамёбное, иммуносупрессорное и противовоспалительное средство. Действует на эритроцитарные формы плазмодиев.
Плазмодии получают аминокислоты в основном из гемоглобина эритроцитов, расщепляя гемоглобин протеазами. При этом, помимо аминокислот, высвобождается токсичный для плазмодия гем (феррипротопорфирин IX), который быстро полимеризуется и утрачивает свою токсичность, превращаясь в нетоксичным гемозоин.
Хлорохин (слабое основание) проникает в пищеварительные вакуоли плазмодия, подвергается протонированию, в связи с этим депонируется в вакуолях, связывается с феррипротопорфирином IX, препятствуя его полимеризации, и таким образом усливает его токсическое действие на плазмодий (разрушение мембраны плазмодия). Таким образом, хлорохин предупреждает детоксификацию токсического продукта метаболизма гемоглобина.
Концентрация хлорохина в эритроцитах, заражённых плазмодиями, примерно в 100 раз выше, чем в эритроцитах, не заражённых плазмодиями.
К хлорохину чувствительны P. malariae, P. vivax, P. ovale. Во многих регионах P. falciparum устойчив к действию хлорохина.
Курс лечения малярии хлорохином составляет 3 дня. Препарат назначают внутрь. Для купирования приступов малярии хлорохин вводят внутривенно капельно.
При 3-дневной малярии после применения хлорохина проводят 14-дневный курс лечения примахином (уничтожение параэритроцитарных форм плазмодия). Для профилактики заболевания малярией хлорохин принимают 1 раз в неделю за неделю до, во время и 4 недели после пребывания в очаге заболевания.
Побочные эффекты хлорохина:
- нарушение атриовентрикулярной проводимости;
- нарушения зрения (ретинопатия);
- кожный зуд, сыпи, депигментация волос, алопеция;
- при высоких дозах возможны дезориентация, судороги, угнетение кроветворения.
Гидроксихлорохин (Hydroxychloroquine; плаквенил) обладает сходными с хлорохином свойствами. В случаях устойчивости плазмодиев к хлорохину применяют мефлохин, хинин, фансидар, доксициклин.
Мефлохин (Mefloquine) – производное 4-метанолхинолина. По механизму действия мефлохин, по-видимому, сходен с хлорохином. Действует на эритроцитарные формы плазмодиев; особенно эффективен в отношении P. falciparum. Резистентность плазмодиев к мефлохину развивается реже, чем к хлорохину. Назначают мефлохин внутрь при устойчивости плазмодиев к хлорохину.
Побочные эффекты мефлохина:
- тошнота, рвота, диарея;
- головная боль, головокружение;
- бессонница, ночные кошмары;
- нарушения атриовентрикулярной проводимости (оказывает хинидиноподобное действие), аритмии;
Хинин (Quinine) – алкалоид коры хинного дерева (род Cinchona). Эффективен в отношении эритроцитарных форм плазмодиев малярии. Так же, как хлорохин, ингибирует метаболизм гема. Кроме того, соединяется с ДНК плазмодиев, препятствует её транскрипции и поэтому нарушает развитие и размножение плазмодиев. Назначают хинин внутрь; в очень тяжёлых случаях – внутривенно.
Побочные эффекты хинина:
- цинхонизм (звон в ушах, головная боль, расплывчатое видение, снижение остроты слуха, дезориентация, тошнота, диарея, гиперемия кожи, сыпи);
- нарушения функции сердечно-сосудистой ситемы;
- нарушения функции почек;
- нарушения системы крови.
Пириметамин (Pyrimethamine; хлоридин) – производное диаминопиримидина – нарушает обмен фолиевой кислоты плазмодиев (ингибитор дигидрофолатредуктазы). Эффективен в отношении преэритроцитарных, эритроцитарных форм плазмодиев и гамонтов. Эффективен также в отношении токсоплазм. Действие пириметамина постепенное и длительное (t1/2 – 4 дня). При малярии пириметамин применяют в основном для индивидуальной химиопрофилактики в районах, где распространена малярия. Эффективность пириметамина повышается в сочетании с сульфаниламидами.
Пириметамин + сульфадоксин (Pyrimethamine + sulfadoxine; фансидар) назначают внутрь при резистентности плазмодиев к хлорохину, а также при токсоплазмозе и пневмоцистной пневмонии. В тяжёлых случаях препарат вводят внутримышечно. Сходными свойствами обладает комбинированный препарат пириметамин + сульфален (Pyrimethamine + sulfalen; метакельфин).
Прогуанил (Proguanil; бигумаль) – производное бигуанида. В организме превращается в активный метаболит циклогуанил, который ингибирует дигидрофолатредуктазу. Прогуанил эффективен в отношении преэритроцитарных (особенно P. falciparum) и в меньшей степени – эритроцитарных форм плазмодия; оказывает угнетающее действие на гамонты. Применяется в основном для профилактики тропической малярии совместно с хлорохином. К прогуанилу быстро развивается устойчивость плазмодиев. В настоящее время во многих регионах прогуанил как противомалярийное средство малоэффективен.
Побочные эффекты прогуанила:
– стоматит, язвы рта;
Артемизинин (Artemisinin) – алкалоид полыни. Эффективен в отношении эритроцитарных форм плазмодиев, резистентных к другим противомалярийным средствам. Механизм действия неясен. Побочное действие: нейротоксичность, кардиотоксичность.
Для лечения малярии предложены производные артемизинина: артеметер (Artemeter), артесунат (Artesunat).
Мепакрин (Mepacrine; акрихин) действует на эритроцитарные формы плазмодиев, лямблии, лейшмании. В настоящее время применяется редко.
Доксициклин (Doxycycline) – препарат из группы тетрациклинов, назначают при неэффективности других противомалярийных средств в отношении эритроцитарных форм плазмодиев, особенно при лечении тропической малярии.
Примахин – производное 8-аминохинолина. В митохондриях плазмодиев превращается в хинон, который, воздействуя на убихинон (транспортер электронов дыхательной цепи), ингибирует цепь транспорта электронов. Действует на параэритроцитарные формы плазмодиев трёхдневной малярии, а также на гамонты.
Применяют примахин для профилактики рецидивов трёхдневной малярии и для общественной химиопрофилактики заболевания. Назначают курсом 14 дней после применения средств, действующих на эритроцитарные формы плазмодия (хлорохин, мефлохин, хинин).
Побочные эффекты примахина:
При биотрансформации примахина образуются метаболиты, способные вызывать оксидативное повреждение мембран эритроцитов. Этому препятствует глюкоза-6-фосфатдегидрогеназа. У людей с дефицитом глюкоза-6-фосфатдегидрогеназы примахин может вызывать острую гемолитическую анемию (гемолиз эритроцитов). Противопоказан примахин при беременности (может вызывать гемолиз у плода) и в период грудного вскармливания.
49.2. Противоамёбные средства
Различают две формы дизентерийной амёбы (Entamoeba histolytica): трофозоиты и цисты. Трофозоиты могут находиться в просвете толстого кишечника (питаются бактериями) и внедряться в слизистую оболочку кишечника, вызывая её изъязвления. В стенке кишечника происходит размножение трофозоитов; возможно их проникновение в системный кровоток и печень с возможным образованием абсцессов печени. Различают соответственно кишечный амёбиаз (амёбную дизентерию) и системный амёбиаз.
В кишечнике из трофозоитов образуются цисты, которые не способны внедряться в слизистую оболочку кишечника, выводятся из организма; могут существовать вне организма и быть источником заражения.
В действии противоамёбных средств различают их влияние на амёбы в просвете кишечника, в стенке кишечника, в печени.
Хиниофон(Chiniofon; ятрен), тетрациклины действуют на амёбы в просвете кишечника. Тетрациклины оказывают на дизентерийные амёбы непрямое действие: подавляют нормальную микрофлору кишечника и таким образом нарушают условия для существования амёб.
Эметин (Emetine) – алкалоид ипекакуаны. Действует на амёбы в стенке кишечника и в печени; нарушает синтез белков. Вводят эметин под кожу или внутримышечно при амёбной дизентерии и внекишечном амёбиазе.
Хлорохин (Chloroquine; хингамин; действует на амёбы в стенке кишечника и в печени. Не влияет на просветные формы амёб. Применяют хлорохин при амёбной дизентерии и амёбиазе печени.
Метронидазол(Metronidazole; трихопол; клион) – производное 5-нитроимидазола, эффективное в отношении амёб, трихомонад, лямблий и анаэробных бактерий.
У анаэробных бактерий и простейших энергетический механизм иной, чем у аэробных бактерий. В качестве компонента, обеспечивающего транспорт электронов, функционируют ферредоксины (белки, содержащие железо и серу) с низким редокс-потенциалом. Нитрогруппа производных 5-нитроимидазола является активным акцептором электронов. При восстановлении нитрогруппы образуется высокореактивный свободный радикал, который оказывает повреждающее действие на ДНК анаэробных бактерий и простейших.
Метронидазол оказывает универсальное действие на амёбы любой локализации (за исключением цист). При назначении внутрь быстро всасывается и поэтому недостаточно эффективен в отношении просветных форм амёб. Назначают метронидазол внутрь или вводят внутривенно капельно.
Побочные эффекты метронидазола:
– тошнота, рвота, стоматит, металлический привкус;
– нарушения системы крови;
– окрашивание мочи в коричнево-красный цвет.
При применении метронидазола возможна дисульфирам-подобная реакция на приём алкоголя.
Сходны с метронидазолом по свойствам и применению тинидазол (Tinidazole), секнидазол (Secnidazole) и орнидазол (Ornidazole; тиберал). Орнидазол, в отличие от метронидазола, не вызывает дисульфирам-подобной реакции.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
891. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ОСНОВНЫМ МЕТОДОМ ДИАГНОСТИКИ МАЛЯРИИ ЯВЛЯЕТСЯ:
Г. паразитологический,
Д. кожно-аллергическая проба.
892. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ МАЛЯРИИ СЛЕДУЕТ ПРОВОДИТЬ С:
Б. инфекционным мононуклеозом,
Г. вирусным гепатитом,
893. Больной К., 37 лет, поступил в клинику 13.06.92 г. на 3-й день болезни. При поступлении жаловался на головную боль, периодические подъемы температуры с ознобами. Заболел 11.06.92 г., почувствовал недомогание, температура тела повысилась к вечеру до 37,4°С. В ночь на 13.06.92 г. с сильным ознобом температура поднялась до 40°С и держалась около 4-х часов. Снижение температуры сопровождалось обильным потоотделением. В дальнейшем аналогичные приступы наступали через день по вечерам и сопровождались сильным потрясающим ознобом, потом, головной и мышечной болью, иногда рвотой. Больной 10.06.92 г. вернулся из Эфиопии.
УКАЖИТЕ НАИБОЛЕЕ ВЕРОЯТНЫЙ ДИАГНОЗ:
А. острый бруцеллез,
В. малярия,
894. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ЛЕЧЕНИЯ МАЛЯРИИ ПРИМЕНЯЮТ СЛЕДУЮЩИЕ ЭТИОТРОПНЫЕ СРЕДСТВА:
В. хинидина сульфат,
895. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. НЕОБХОДИМЫЕ ПРЕПАРАТЫ ДЛЯ ЛЕЧЕНИЯ МАЛЯРИИ:
Г. хинидин,
896. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ЛЕЧЕНИЕ БОЛЬНОГО ТРЕХДНЕВНОЙ МАЛЯРИЕЙ ДЕЛАГИЛОМ С ЦЕЛЬЮ КУПИРОВАНИЯ ПРИСТУПОВ ДОЛЖНО ПРОДОЛЖАТЬСЯ В ТЕЧЕНИЕ:
Д. 3 дней.
897. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ОСНОВНЫМ ПРЕПАРАТОМ ДЛЯ КУПИРОВАНИЯ ПРИСТУПОВ ТРЕХДНЕВНОЙ МАЛЯРИИ ЯВЛЯЕТСЯ:
А. делагил,
898. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. С ЦЕЛЬЮ РАДИКАЛЬНОГО ИЗЛЕЧЕНИЯ БОЛЬНОГО ТРЕХДНЕВНОЙ МАЛЯРИЕЙ ПОСЛЕ КУПИРОВАНИЯ ПАРОКСИЗМОВ НЕОБХОДИМО НАЗНАЧИТЬ КУРС ЛЕЧЕНИЯ:
Г. примахином,
899. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ПРЕПАРАТАМИ ПРОТИВОРЕЦИДИВНОГО ДЕЙСТВИЯ ПРИ МАЛЯРИИ ЯВЛЯЮТСЯ:
А. примахин,
900. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. В ЭНДЕМИЧНЫХ РАЙОНАХ МАЛЯРИИ ДЛЯ ИНДИВИДУАЛЬНОЙ ХИМИОПРОФИЛАКТИКИ РЕКОМЕНДУЕТСЯ ПРИНИМАТЬ ПРЕПАРАТЫ:
А. примахин,
901. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ КУПИРОВАНИЯ МАЛЯРИЙНОГО ПРИСТУПА ПРИМЕНЯЮТ:
В. хинина гидрохлорид,
Г. примахин,
902. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ИНДИВИДУАЛЬНОЙ ПРОФИЛАКТИКИ МАЛЯРИИ ПРИМЕНЯЮТ:
Г. тетрациклины,
ЧУМА.
903. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ВОЗБУДИТЕЛЬ ЧУМЫ:
А. относится к роду иерсиний,
Б. относится к роду листерий,
Г. быстро гибнет при замораживании,
904. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ВОЗБУДИТЕЛЬ ЧУМЫ ЯВЛЯЕТСЯ:
А. Listeria monocytogenes,
Б. S. enteritidis,
В. Yersinia enterocolitica,
Г. Clostridium perfringens,
Д. Yersinia pestis.
905. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ПРИ ЧУМЕ:
А. в природных очагах источником возбудителя являются грызуны,
Б. в антропургических очагах основным источником являются крысы,
В. переносчиком могут быть любые кровососущие членистоногие,
Г. переносчиком являются только блохи,
Д. возможно заражение воздушно-капельным путем.
906. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ПРИ ЧУМЕ ЗАРАЖЕНИЕ ОТ ЖИВОТНЫХ ПРОИСХОДИТ СЛЕДУЮЩИМИ ПУТЯМИ:
Г. парентеральным,
907. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ЧУМЫ ХАРАКТЕРНО:
А. серозно-геморрагическое воспаление в очагах поражения в лимфатических узлах,
Б. серозное воспаление лимфатических узлов,
В. гематогенное распространение возбудителя,
Г. токсическое поражение сердечно-сосудистой системы,
Д. токсическое поражение нервной системы.
908. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ЧУМА МОЖЕТ ПРОТЕКАТЬ В СЛЕДУЮЩИХ КЛИНИЧЕСКИХ ФОРМАХ:
Д. менингоэнцефалитическая.
909. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ЧУМЫ ХАРАКТЕРНО:
А. интенсивные боли в животе,
Б. бледность кожных покровов,
В. судорожный синдром,
Г. увеличение печени и селезенки,
910. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ЧУМЫ ХАРАКТЕРНЫ:
А. острое начало,
Б. гиперемия лица и конъюнктив,
В. обложенность языка темно-коричневым налетом,
Г. высокая лихорадка,
911. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ЧУМНОЙ БУБОН ХАРАКТЕРИЗУЕТСЯ:
А. отсутствием болевой чувствительности,
Б. локализацией преимущественно в паховой и подмышечной области,
Г. гиперемией кожи над бубоном,
Д. вскрытием с образованием свища.
912. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ХАРАКТЕРНЫМИ СИМПТОМАМИ ЛЕГОЧНОЙ ЧУМЫ ЯВЛЯЕТСЯ:
А. резкая интоксикация,
Б. высокая лихорадка,
В. выраженная одышка,
Г. интенсивные боли в суставах,
Д. пенистая кровянистая мокрота.
913. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ЛЕГОЧНАЯ ФОРМА ЧУМЫ ХАРАКТЕРИЗУЕТСЯ:
А. резко выраженной интоксикацией,
Б. наличием множественных бубонов,
В. выраженной дыхательной недостаточностью,
Г. выделением кровянистой мокроты,
Д. нарастающей сердечно-сосудистой недостаточностью.
914. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ХАРАКТЕРНЫМИ ОСОБЕННОСТЯМИ БУБОНА ПРИ ЧУМЕ ЯВЛЯЕТСЯ:
А. формирование к 3-5 дням болезни,
Б. резкая болезненность,
В. спаянность с окружающей клетчаткой,
Г. отсутствием лимфангита,
Д. гиперемированная кожа над бубоном.
915. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ХАРАКТЕРНЫМИ ПРОЯВЛЕНИЯМИ БУБОННОЙ ЧУМЫ ЯВЛЯЕТСЯ:
А. резко выраженная интоксикация,
Б. подвижность бубона,
В. гепато-лианальный синдром,
Г. гиперемия лица,
Д. резкая болезненность бубона.
916. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ДИАГНОСТИКИ ЧУМЫ ИСПОЛЬЗУЮТСЯ СЛЕДУЮЩИЕ МЕТОДЫ:
В. биохимический,
917. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ДИАГНОСТИКИ ЧУМЫ ИСПОЛЬЗУЮТ:
А. бактериоскопический метод,
Б. бактериологический метод,
В. внутрикожную аллергическую пробу,
Г. серологические методы,
УКАЖИТЕ НАИБОЛЕЕ ВЕРОЯТНЫЙ ДИАГНОЗ:
А. легочная форма туляремии,
Б. легочная форма сибирской язвы,
В. легочная форма чумы,
Г. крупозная пневмония,
Д. гриппозная пневмония.
919. Больной Н., 31 год, чабан, поступил на 2-й день болезни. Накануне заболевания возвратился с пастбища в связи с появлением озноба, повышения температуры, головной боли, сильной болезненности с подмышечной области справа. Ночью усилилась головная боль, боль в подмышечной области. При поступлении: температура 38,1°С, в правой подмышечной области резко болезненный конгломерат, спаянный с окружающими тканями, кожа над ним напряжена; рука приподнята из-за сильной боли. УКАЖИТЕ НАИБОЛЕЕ ВЕРОЯТНЫЙ ДИАГНОЗ:
Б. гнойный лимфаденит,
В. сибирская язва,
Г. чума,
Д. доброкачественный лимфоретикуллез.
УКАЖИТЕ НАИБОЛЕЕ ВЕРОЯТНЫЙ ДИАГНОЗ:
А. гнойный лимфаденит,
Б. туляремия, бубонная форма,
В. чума, бубонная форма,
Д. сибирская язва.
921. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ПРИ ЧУМЕ ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ПРОВОДЯТ С:
Г. туберкулезом легких,
Д. сибирской язвой.
922. Больной С. проживает в сельской местности в Забайкалье. Заболел остро: озноб, высокая температура, головная боль. Обнаружен паховый лимфаденит, болезненный, с нечеткими контурами (с признаками периаденита), кожа над бубоном багрово-красная, лоснится. Общее состояние тяжелое. УКАЖИТЕ НАИБОЛЕЕ ВЕРОЯТНЫЙ ДИАГНОЗ:
А. гнойный лимфаденит,
Б. туляремия, бубонная форма,
В. чума, бубонная форма,
Д. сибирская язва.
923. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ЛЕЧЕНИЯ ЧУМЫ ПРИМЕНЯЮТ:
А. препараты тетрациклинового ряда,
Г. бисептол,
Д. дезинтоксикационную терапию.
924. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. АНТИБАКТЕРИАЛЬНЫЕ СРЕДСТВА ЛЕЧЕНИЯ ПРИ ЧУМЕ:
Г. оксациллин,
925. ОДНИМ ИЗ ПРЕПАРАТОВ ДЛЯ ЭТИОТРОПНОГО ЛЕЧЕНИЯ БОЛЬНЫХ ЧУМОЙ ЯВЛЯЕТСЯ:
А. противочумная сыворотка,
Б. противочумная вакцина,
Г. стрептомицин,
926. В поселке К., находящемся в районе природного очага чумы, врачом выявлен больной с подозрением на легочную форму чумы. Больной проживает в частном доме в семье, где двое взрослых (мать и жена больного) и ребенок (сын 5 лет). ЧЛЕНОВ СЕМЬИ СЛЕДУЕТ ИЗОЛИРОВАТЬ НА:
Г. 7 дней,
927. В поселке В., находящемся на Алтае, в природном очаге чумы, выявлена больная с легочной формой чумы. Она проживает в частном доме, в семье, состоящей из 4-х человек (больная, мать, муж, сын).
НЕОБХОДИМО ПРОВЕСТИ ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ В ОТНОШЕНИИ ЧЛЕНОВ СЕМЬИ. ИЗ НИХ НЕПРАВИЛЬНЫМИ ЯВЛЯЮТСЯ:
А. изоляция в течение 7 дней,
Б. вакцинация живой вакциной,
928. В поселке В., находящемся на Алтае, в природном очаге чумы, выявлена больная с легочной формой чумы. Она проживает в частном доме, в семье, состоящей из 4-х человек (кроме больной – мать, муж, сын)
НЕОБХОДИМО ПРОВЕСТИ ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ В ОТНОШЕНИИ ЧЛЕНОВ СЕМЬИ. ИЗ НИХ НЕПРАВИЛЬНЫМИ ЯВЛЯЮТСЯ:
А. изоляция в течение 7 дней,
Б. вакцинация живой вакциной,
В. ежедневное медицинское наблюдение,
Г. санитарно-эпидемиологические мероприятитя (дезинф., дезинс., дерат.),
ТУЛЯРЕМИЯ.
929. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ПРИ ТУЛЯРЕМИИ:
А. возбудителем является бактерия, относящаяся к роду бруцелл,
Б. источником инфекции является многие виды животных,
В. главным источником являются различные виды грызунов,
Г. источником инфекции могут быть некоторые виды грызунов,
Д. заражение возможно алиментарным путем.
930. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ.
А. при туляремии больные могут быть источником инфекции,
Б. при туляремии возможен трансмиссивный путь передачи инфекции,
В. туляремия относится к анторопонозам,
Г. туляремией чаще всего болеют работники птицефабрик,
Д. туляремия характеризуется преимущественным поражением опорно-двигательного аппарата.
931. Больной К. 45 лет, перед заболеванием охотился на ондатр, обрабатывал шкурки в домашних условиях. Заболел через 5 дней. Появился озноб, быстро повысилась температура тела до 39°С, появились головная и мышечные боли. В правой подмышечной области увеличенный лимфатический узел, слабо болезненный, не спаянный с окружающими тканями. Кожа над бубоном не изменена. Поставлен диагноз туляремии.
УКАЖИТЕ НАИБОЛЕЕ ВЕРОЯТНЫЙ ПУТЬ ЗАРАЖЕНИЯ:
Г. контактный,
932. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ СПЕЦИФИЧЕСКОЙ ДИАГНОСТИКИ ТУЛЯРЕМИИ ПРИМЕНЯЮТ:
А. посев материала из зева и носа на твердые питательные среды,
Б. люминисцентную риноцитоскопию смывов из носоглотки,
В. выделение вирусов в культуре тканей,
Г. внутрикожную аллергическую пробу,
Д. реакция Пауля-Буннеля.
933. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ПРИ ТУЛЯРЕМИИ:
А. передача инфекции происходит при контакте с грызунами и их выделениями,
Б. заражение возможно при употреблении пищевых продуктов и воды, загрязненных выделениями больных животных,
В. переносчиками инфекции могут быть вши,
Г. переносчиками могут быть различные виды клещей,
Д. возможен воздушно-пылевой путь заражения.
934. УКАЖИТЕ ПОЛНОЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ЗАРАЖЕНИЕ ТУЛЯРЕМИЕЙ ВОЗМОЖНО:
А. контактным, трансмиссивным, алиментарным путями,
Б. контактным, водным, алиментарным, половым, аспирационным путями,
В. контактным, водным, алиментарным, аспирационным и трансмиссивным путями,
Г. водным, алиментарным, парентеральным, трансмиссивным и аспирационным путями,
Д. алиментарным, трансмиссивным, вертикальным, водным, контактным путями.
935. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ХАРАКТЕРНЫЕ СИМПТОМЫ ТУЛЯРЕМИИ:
А. лихорадка, интоксикация,
Б. гиперемия лица и конъюнктивит,
В. токсический нефроз,
Д. гепато-лиенальный синдром.
936. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ТУЛЯРЕМИЯ МОЖЕТ ПРОТЕКАТЬ В СЛЕДУЮЩИХ ФОРМАХ:
Д. геморрагической.
937. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ПРИ ТУЛЯРЕМИИ:
А. инкубационный период составляет 2-3 недели,
Б. общая интоксикация выражена слабо,
В. наиболее ярким симптомом является пятнисто-папулезная сыпь,
Г. характерным симптомом является лимфаденит,
Д. нередки летальные исходы.
938. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ХАРАКТЕРНЫМИ ОСОБЕННОСТЯМИ БУБОНА ПРИ ТУЛЯРЕМИИ ЯВЛЯЮТСЯ:
А. спаянность с окружающими тканями в остром периоде болезни,
Б. четкие контуры,
В. умеренная болезненность,
Г. медленное рассасывание,
Д. иногда нагноение в поздние сроки болезни.
939. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ КОЖНО-БУБОННОЙ ФОРМЫ ТУЛЯРЕМИИ ХАРАКТЕРНО НАЛИЧИЕ:
В. острого тонзиллита,
Г. первичного аффекта в виде малоболезненной язвочки,
940. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ТУЛЯРЕМИЯ ПРОТЕКАЕТ В СЛЕДУЮЩИХ КЛИНИЧЕСКИХ ФОРМАХ:
Д. менингеальной.
941. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ГЛАЗО-БУБОННОЙ ФОРМЫ ТУЛЯРЕМИИ ХАРАКТЕРЕН:
Б. двусторонний кератит,
В. односторонний кератоконъюнктивит,
Г. односторонний кератит,
Д. двусторонний конъюнктивит.
942. Больной В., 27 лет, инженер, доставлен в инфекционное отделение на 4-й день болезни. Заболел остро. Температура повысилась до 38°С, пульс 96 ударов в 1 мин., АД 110/70 мм рт. ст. В правой подмышечной области увеличенный до 3 см лимфатический узел с четкими контурами, не спаянный с окружающими тканями, мало болезненный.
За 5 дней до заболевания был на охоте в течение 2 суток в районе лесного озера.
УКАЖИТЕ НАИБОЛЕЕ ВЕРОЯТНЫЙ ДИАГНОЗ:
Б. геморрагическая лихорадка с почечным синдромом,
В. туляремия,
Г. сибирская язва,
943. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ТУЛЯРЕМИЮ СЛЕДУЕТ ДИФФЕРЕНЦИРОВАТЬ С:
Б. сибирской язвой,
В. болезнью Лайма,
Г. острыми пневмониями,
Д. инфекционными болезнями, протекающими с ангиной.
944. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДИАГНОЗ ТУЛЯРЕМИИ ПОДТВЕРЖДАЕТСЯ:
А. реакцией агглютинации,
Б. вирусологическими методами,
В. реакцией непрямой гемагглютинации,
Г. кожно-аллергической пробой,
Д. биопробой на лабораторных животных.
945. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ЛЕЧЕНИЯ ТУЛЯРЕМИИ ПРИМЕНЯЮТ:
Г. пенициллин,
946. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ПРОФИЛАКТИКИ ТУЛЯРЕМИИ ПРОВОДЯТ:
Б. обработку воды из открытых водоисточников,
В. иммуоглобулинопрофилактику,
Г. защиту пищевых продуктов от грызунов,
Д. мероприятия по защите от кровососущих членистоногих.
ГЛПС.
947. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ВОЗБУДИТЕЛЕМ ГЛПС ЯВЛЯЕТСЯ:
А. вирус,
948. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ГЕМОРРАГИЧЕСКАЯ ЛИХОРАДКА С ПОЧЕЧНЫМ СИНДРОМОМ:
А. вызывается вирусом,
Б. является природно-очаговым заболеванием,
В. передается аэрогенным путем,
Г. может передаваться от больного человека,
Д. может передаваться алиментарным и контактным путем.
949. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ОСНОВНЫМ ИСТОЧНИКОМ ГЛПС ЯВЛЯЕТСЯ:
Б. рыжая полевка,
950. НАИБОЛЬШИЙ ПОДЪЕМ ЗАБОЛЕВАЕМОСТИ ГЛПС НАБЛЮДАЕТСЯ В:
Д. июне-сентябре.
951. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ГЕМОРРАГИЧЕСКАЯ ЛИХОРАДКА С ПОЧЕЧНЫМ СИНДРОМОМ:
А. распространена преимущественно в сельской местности,
Б. встречается на территории России от западных регионов до Дальнего Востока,
В. характеризуется преимущественным поражением сосудов,
Г. сопровождается тяжелым поражением почек,
Читайте также:


