Кесарево сечение при токсоплазмозе
Токсоплазмоз – это тяжелое заболевание человека и животных, вызываемое внутриклеточным паразитом Toxoplasma gondii. Токсоплазмоз относится к повсеместно распространенным заболеваниям, встречающимся на всех материках. Особую опасность представляет токсоплазмоз при беременности или непосредственно перед зачатием. Такое первичное заражение может привести к поражению токсоплазмами плода и рождению ребенка с тяжелой врожденной патологией.
Как можно заразиться токсоплазмозом
Многие считают, что заразиться токсоплазмозом можно только через контакт с кошкой, но это не так. В настоящее время известны четыре способа инфицирования людей токсоплазмами:
- алиментарный (фекально-оральный, пищевой);
- трансплацентарный (передачу инфекции от матери к плоду через плаценту);
- трансфузионный (возможен при переливании инфицированной крови);
- трансплантационный (при пересадке органов).
Жизненный цикл токсоплазмы проходит внутри клеток организма-хозяина. Окончательный хозяин возбудителя - заражённые кошки и прочие представители семейства кошачьих. Они выделяют с испражнениями особую форму токсоплазм – ооцисты, которые устойчивы во внешней среде. Попавшие в организм промежуточного хозяина (грызуны, птицы, скот, человек) ооцисты продолжают жизненный цикл, в мышечной и других тканях организма, где образуются псевдо- и истинные цисты.
Алиментарный путь заражения наиболее частый. Основной фактор передачи – сырое или недостаточно термически обработанное мясо, мясные продукты. Наиболее часто токсоплазмозом заражаются женщины, которые пробуют мясной фарш при приготовлении пищи на вкус для определения количества необходимой соли и пряностей. Овцы, свиньи и кролики являются наиболее частыми промежуточными хозяевами, от которых токсоплазмоз передается непосредственно к человеку. Важным источником токсоплазм служит мясо этих животных при его недостаточной кулинарной обработке.
Плохая кухонная гигиена: для разделки сырого мяса на кухне должна быть отдельная доска, нож должен быть тщательно вымыт.
К дополнительным факторам передачи инфекции относятся плохо вымытая зелень, овощи, фрукты (поднятые с земли), непастеризованное молоко, молочные продукты, сырые яйца; плохое соблюдение правил личной гигиены.
Заражение может наступить и при проглатывании ооцист, (при дотрагивании грязными руками до рта) после контакта с кошачьими испражнениями, при контакте с землей, песком и др. Дети младшего возраста легко инфицируются при контакте с почвой и песком, загрязненными фекалиями кошек.
Даже у домашней кошки может быть токсоплазмоз, если хозяйка угостит её кусочком сырого мяса, заражённого токсоплазмами или кошка время от времени выходит на улицу.
Трансплацентарная передача токсоплазмоза возможна только при условии заражения женщины во время данной беременности. Паразиты в неиммунном организме беременной поражают миометрий, что может привести как к внутриутробной гибели плода, так и рождению ребенка с врожденным токсоплазмозом.
Инкубационный период длится от 5 суток до 23 дней, в среднем 12–14 дней. Первичное инфицирование T. Gondii приводит в 95–99% случаев к выработке специфических антител и формированию иммунитета без каких-либо клинических проявлений заболевания (это заболевание протекает бессимптомно и остается недиагностированным). Такое состояние называется первично-латентным токсоплазмозом и, как правило, выявляется лишь при исследовании крови.
Больной токсоплазмозом человек не выделяет возбудителя во внешнюю среду и не представляет никакой опасности для окружающих.
Токсоплазмоз при беременности: последствия для плода
Токсоплазмы могут поражать плод на любых сроках беременности. Передача токсоплазм от матери плоду происходит при первичном инфицировании неиммунной беременной, то есть у женщин, которые заразились токсоплазмами во время беременности. Паразитемия у беременных развивается только в случаях острого заболевания, что может привести к поражению плаценты, органов плода. У иммунных беременных, то есть женщин, инфицированных токсоплазмами задолго до беременности и имеющих специфические антитела, передача инфекции плоду не происходит.
Если женщина инфицирована до беременности (за 6 месяцев и более), то внутриутробного поражения плода не наступает, а если заражение произошло незадолго до наступления беременности, риск инфицирования плода очень мал.
Риск передачи инфекции резко возрастает с увеличением срока беременности. При инфицировании беременной в первом триместре, возможно самопроизвольное прерывание беременности; вероятность инфицирования плода составляет не более 15%, но тяжесть неврологических дефектов у плода выше, если инфекция возникла у женщины в первом триместре беременности. Передача инфекции плоду начинается только с третьего месяца беременности (17% всех случаев врожденного токсоплазмоза). В случае заражения в третьем триместре беременности, вероятность инфицирования плода повышается до 65%, в этом случае врождённый токсоплазмоз проявляется поздно.
Показания к обследованию на токсоплазмоз
- Планирование беременности,
- Наличие беременности (анализ на ТОРЧ инфекции),
- Акушерско-гинекологическая патология при текущей беременности (угроза прерывания беременности, хроническая фетоплацентарная недостаточность, многоводие, маловодие, патология плода, выявленная при УЗИ-обследовании, задержка внутриутробного развития плода – ЗВУР).
- Подозрение на врожденный токсоплазмоз (затяжная желтуха новорожденных, гепатоспленомегалия (увеличение печени и селезенки) новорожденных, пороки развития, поражение ЦНС, судороги, наличие у матери токсоплазменного заражения во время беременности).
- Подозрение на приобретенный токсоплазмоз: длительное (более 3 недель) повышение температуры до субфебрильных цифр неустановленного происхождения. Увеличение периферических лимфатических узлов (шейных, затылочных, подмышечных, локтевых), если оно не может быть объяснено другими причинами. Гепатит и миокардит неясного генеза. Прогрессирующая близорукость.
Перечень ситуаций, когда показано обследование на токсоплазмоз, не исчерпывается приведенными.
Анализ на токсоплазмоз
Обследование беременных на токсоплазмоз проводится в женской консультации при первичном обращении. Существует два эффективных метода, которые могут быстро и точно определить наличие токсоплазмоза в организме, это:
- иммуноферментный анализ (ИФА). Иммуноферментный анализ на токсоплазмоз основан на выявлении в сыворотке крови антител классов IgМ и IgG к T. gondii.
- полимеразная цепная реакция (ПЦР). Материал для исследования, в котором предполагается наличие фрагментов возбудителя (кровь, моча, околоплодные воды, слюна). Полимеразная цепная реакция (ПЦР) имеет высокое диагностическое значение, особенно при остром и врожденном токсоплазмозе. Использование его для скрининга беременных (без оценки специфического иммунитета) нецелесообразно.
Специальной подготовки к сдаче анализа не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приема пищи.
Расшифровка анализа крови на токсоплазмоз
Выявление в сыворотке крови антител классов IgМ и IgG к T. gondii. Каждая лаборатория определяет свои нормы, расшифровка которых приводится на бланке результата анализа.
Антитела класса IgM к токсоплазме (Anti-Toxo-IgM). Обнаружение антител класса IgМ, которые относятся к маркерам острой фазы заболевания, позволяет дифференцировать активную инфекцию от латентно протекающей. IgM к токсоплазмам можно выявить уже с первой недели после инфицирования.
Антитела класса IgG к токсоплазме (Anti-Toxo-IgG). Антитела класса IgG, вырабатываются на антиген токсоплазмы при острой, хронической и латентной формах токсоплазмоза по истечении 3 - 4 недель с момента инфицирования. Антитела класса IgG выполняют защитную функцию, предотвращают повторное инфицирование и обычно в плазме крови сохраняются пожизненно.
| IgM | IgG | Значение |
|---|---|---|
| отрицательно | отрицательно | Нет иммунитета к токсоплазме. Заражения на данном этапе нет. Женщина оказывается в группе риска. Риск инфицирования во время беременности. Обследование должно проводиться каждый триместр. Рекомендации по профилактике заражения. |
| отрицательно | положительно | Стойкий иммунитет к токсоплазме. Если тест был проведен в 1 триместре. Иммунитет к болезни был получен давно (инфицирование произошло задолго до беременности). Риска инфицирования плода нет. Обследование прекращается. Если тест был проведен во 2 и 3 триместре. Невозможно установить, когда произошло заражение (до беременности или после зачатия). Необходима консультация специалиста. |
| положительно | отрицательно | Недавнее инфицирование. Повтор анализа через 2 недели. При беременности есть риск внутриутробного инфицирования плода. Необходима консультация инфекциониста. |
| положительно | положительно | Острая стадия инфицирования. Необходимо провести исследование авидности антител IgG. Необходима консультация инфекциониста. |
Исследование авидности IgG антител. Авидность – показывает, насколько давно была инфекция, авидность в анализе будет выше тогда, насколько рано столкнулся организм с инфекцией.
Определение низкоавидных IgG-антител к T. gondii с расчетом индекса авидности (ИА) позволяет установить (исключить) первичную инфекцию, что важно для беременных женщин. Чем выше показатель авидности, тем выше иммунитет к той или иной болезни.
Авидность – низкая. Вероятность первичного инфицирования в период беременности нельзя исключить. При инфицировании в течение последних 3-х месяцев, предшествующих тестированию, индекс авидности определяется менее 30%. При индексе авидности менее 40% можно предполагать заражение в течение последних 6 месяцев и сопоставлять этот показатель со сроком беременности. Необходима повторная диагностика и лечение.
Авидность – высокая. В организме есть хороший иммунитет к токсоплазмам. Вероятность недавнего первичного инфицирования (за предшествующие 3-4 месяца) можно исключить.
Беременным с подозрением на токсоплазмоз обязательно проведение ультразвукового исследования плода для обнаружения органной патологии: изменений ЦНС (гидроцефалия, кальцификаты, аномалии развития), глаз, сердца и других органов.
Лечение беременных проводят не ранее 14–16-ой недели беременности из-за тератогенных свойств лекарств (которые приводят к возникновению различных аномалий развития плода).
Результаты анализа на токсоплазмоз должен интерпретировать (комментировать) исключительно специалист, особенно у женщины в период беременности.
Профилактика токсоплазмоза
Профилактика токсоплазмоза наиболее важна при беременности, причем тем женщинам, которые никогда ранее не встречались с токсоплазмой и не имеют к ней иммунитета.
- Исключить дегустацию сырого мясного фарша. Не пробуйте мясо в процессе кулинарной обработки!
- Готовить мясо для себя полностью термически обработанным (тщательно прожаривайте или проваривайте мясо, от бифштексов с кровью в период беременности следует отказаться).
- Использовать разные разделочные доски: для сырого мяса должна быть отдельная доска. Тщательно мыть все разделочные кухонные доски и ножи после каждого использования.
- Тщательно мыть руки водой с мылом после каждого контакта с землей, песком, сырым мясом любых животных и немытыми овощами.
- Избегать контакта с кошачьими туалетами, если это невозможно, то использовать перчатки. Экскременты кошек удалять из лотка ежедневно. Можно сдать на анализ фекалии животного, чтобы установить, не заражено ли оно токсоплазмозом.
- Не выпускать на улицу домашних котов и не гладить бродячих котят и собак.
- Не кормить кошку сырым мясом, а только консервированным или сухим кормом или хорошо термически обработанной пищей.
- Не стоит целовать любимого питомца, так как при остром заражении кошки токсоплазмы могут выделяться у нее со слюной и с выделениями из носа.
Похожие темы научных работ по клинической медицине , автор научной работы — Зуева Г. П., Артымук Н. В., Орлов Н. М.
■ СЛУЧАЙ ИЗ ПРАКТИКИ
Г.П. Зуева, Н.В. Артымук, Н.М. Орлов
Кемеровская государственная медицинская академия, Кемеровская областная клиническая больница,
КЛИНИЧЕСКИЙ СЛУЧАЙ ВРОЖДЕННОГО
По данным литературы, частота внутриутробного инфицирования составляет около 10 % всех беременностей и в значительной мере влияет на показатели репродуктивных потерь. Так, частота ранней неонатальной заболеваемости и смертности при внутриутробном инфицировании колеблется от 5,3 до 27,4 %, а мертворождаемость достигает 16,8 %.
При врожденном токсоплазмозе плод инфицируется трансплацентарно. Токсоплазма проникает через плаценту в 40-50 % случаев инфицирования матери во время беременности при отсутствии лечения. Заражение беременных женщин происходит, как правило, во время беременности, может происходить незаметно и остаться неустановленным.
В связи с тем, что заболевание не имеет четких специфических симптомов, отличающих его от других видов внутриутробных инфекций, а также в связи с нередким стертым течением заболевания, клинический диагноз основывается, в основном, на лабораторных методах исследования. Наибольшее клиническое значение имеют иммунологические методы обследования, которые основаны на определении JgM и JgG [1].
Приводим случай собственного наблюдения врожденного токсоплазмоза новорожденного.
Повторнобеременная, повторнородящая К., 17 лет, поступила в областной родильный дом 23 марта 2005 года в 12 часов 50 минут с жалобами на обильные водянистые выделения из половых путей с 5 часов 30 минут 23 марта 2005 года, повышенную двигательную активность плода. На момент поступления регулярной родовой деятельности нет.
Из анамнеза известно, что настоящая беременность 3-я, предстоящие роды — вторые. Первая беременность в 2002 году закончилась самопроизвольным абортом в 8 недель беременности, с последующим выскабливанием полости матки. Вторая беременность закончилась в 2003 году срочными родами, ребенок здоров, масса при рождении 3960 г. В I триместре беременности имели место клинические признаки угрожающего аборта, herpes labialis; по данным ультразвукового исследования — низкая плацентация. Во II триместре в сроке 16 недель беременности регистрировался дрожжевой кольпит, повторное обострение herpes labialis. В 23 недели беременности выявлена гестационная анемия. В течение беременности на TORCH-инфекции не обследована.
При поступлении в родильный дом выставлен диагноз: Беременность 33-34 недели. Дородовое из-литие околоплодных вод. Гестационная анемия. Хроническая фетоплацентарная недостаточность. Хроническая гипоксия плода. Юная повторнородящая. Носитель ВПГ. Хроническая никотиновая интоксикация. Нейроциркуляторная дистония по гипотоническому типу.
При поступлении в экстренном порядке проведено ультразвуковое исследование плода и плаценты. Выявлено увеличение толщины плаценты до 40 мм, определялись эхографические признаки хронической гипоксии плода. Учитывая продолжительность безводного периода (9 часов на момент поступления), с целью профилактики гнойно-септических осложнений начата антибиотикопрофилактика.
Первый период родов осложнился развитием дис-координации родовой деятельности. Коррекция гипер-динамической дисфункции матки проводилась путем острого токолиза внутривенным капельным раствором гинипрала. Обезболивание I периода родов проводилось с применением двусторонней паравертебраль-ной блокады. В родах постоянно проводился постоянный кардиомониторный контроль за состоянием плода, лечение его гипоксии.
В 23 часа 00 мин. диагностирована слабость родовой деятельности при открытии маточного зева 9 см. Принимая во внимание удовлетворительное состояние матери и плода, решено продолжить консервативное ведение родов и начать родостимуля-цию внутривенным капельным введением оксито-цина.
В 23 ч. 55 мин., на фоне инфузии окситоцина со скоростью 16-18 капель в мин., диагностирована преждевременная отслойка нормально расположенной плаценты. Объем кровопотери составил 500 мл. В связи с преждевременной отслойкой нормально расположенной плаценты, отсутствием условий для родоразрешения через естественные родовые пути, принято решение об экстренном родоразрешении путем операции кесарево сечение.
В 0 ч. 7 мин. на операции извлечен живой недоношенный плод мужского пола, массой 2080 г, 46 см, с оценкой по Апгар 4-6 баллов. Плацента располагалась по левой боковой стенке с переходом на заднюю стенку матки. Размеры плаценты 16 х 14 х 1,5 см, с участком отслойки 8 х 7 см. Пуповина длиной 35 см. Новорожденный умер в 1-е сутки жиз-
КЛИНИЧЕСКИЙ СЛУЧАЙ ВРОЖДЕННОГО ТОКСОПЛАЗМОЗА У НОВОРОЖДЕННОГО
ни. Послеродовый период у пациентки протекал без осложнений, на 8-е сутки женщина выписана домой с рекомендациями.
Основной: Врожденный токсоплазмоз с поражением головного мозга (рисунок 1), легких (рисунок 2), сердца (рисунок 3), печени (рисунок 4), селезенки, тимуса, почек (рисунок 5), надпочечников, поперечно-полосатой мускулатуры (рисунок 6).
Сочетанные: Интерстициальная пневмония. Гиалиновые мембраны, ателектаз легких.
Фоновое: Недоношенность 33 недели.
Результат гистологического исследования плаценты:
Незрелая плацента с картиной хронической плацентарной недостаточности по гипертоническому типу и признаками острой ишемии. Воспалительных изменений нет. Токсоплазменные цисты в вартоновом студне пуповины.
Риск для ребенка — высокий по кардиопатии и гипоксическим осложнениям.
Поражение токсоплазмозом головного мозга (токсоплазменные цисты)
Поражение токсоплазмозом сердца (токсоплазменные цисты)
Новорожденный в сроке 33 недели у юной первородящей родился в тяжелом состоянии путем операции кесарево сечение, обусловленной острой гипоксией плода в родах и наличием врожденного токсоплазмоза на фоне генерализации цист — форм возбудителя. В послеродовом периоде развился тяжелый респираторный дистресс-синдром (ателектазы легких, гиалиновые мембраны) с наличием интерстициальной пневмонии и гипоксической кардиомиопа-тии. Смерть наступила через 8 часов после родов от полиорганной недостаточности.
По данным литературы, развитие токсоплазмен-ной инфекции в плаценте сопровождается появлением токсоплазменных цист в строме ворсин хориона, париетальном трофобласте, амнионе, децидуальной ткани. Выраженные патологические изменения в плаценте возникают после разрыва и диссеминации ток-соплазменных псевдоцист, в связи с чем развиваются локальные сосудисто-клеточные реакции в пораженных тканях [2].
Поражение токсоплазмозом легких (токсоплазменные цисты)
Поражение токсоплазмозом печени (токсоплазменные цисты)
с/^т>и^!ііявс7Іузбассе №1(28) 2007
■ КЛИНИЧЕСКИЙ СЛУЧАЙ ВРОЖДЕННОГО ТОКСОПЛАЗМОЗА У НОВОРОЖДЕННОГО
Поражение токсоплазмозом почек (токсоплазменные цисты)
Поражение токсоплазмозом поперечно-полосатой мускулатуры (токсоплазменные цисты)
Токсоплазма наиболее часто проникает к плоду при наличии первичного инфицирования матери во время беременности. Если заражение предшествует беременности, то инфекция передается плоду гораздо реже. Риск поражения плода зависит от вирулентности возбудителя, его исходной локализации и времени инфицирования, а также от состояния иммунной защиты матери и самого плода. При заболевании матери острым токсоплазмозом опасность для плода нарастает по мере увеличения срока беременности, поскольку плацентарный барьер более проходим для токсоплазмы на поздних сроках гестации. Основная опасность токсоплазмоза заключается в спонтанном прерывании беременности и реальной возможности внутриутробной гибели плода. Ребенок может родиться мертвым, больным, первые признаки болезни могут появиться в течение первых недель, месяцев после рождения.
При обнаружении токсоплазменной инфекции у беременной женщины показаны дополнительные диагностические мероприятия, направленные на выявление внутриутробного инфицирования плода. Для этого используют повторные ультразвуковые исследования с целью выявления внутричерепных петри-фикатов, а также для оценки состояния плаценты и печени. Высокой информативной способностью об-
ладает исследование околоплодных вод методом ПЦР. Объективное подтверждение диагноза внутриутробной токсоплазменной инфекции у плода является основанием для прерывания беременности по медицинским показаниям в связи с высоким риском рождения нежизнеспособного ребенка.
Таким образом, наличие токсоплазменной инфекции у пациентки К. привело к тяжелой форме токсоп-лазмоза с поражением всех внутренних органов у новорожденного. Особенностями течения родов у данной пациентки явилось дородовое излитие околоплодных вод и аномалии родовой деятельности (дискоор-динация и слабость), а поражение плаценты токсоплазмами привело в ее отслойке при попытке лечения слабости родовой деятельности введением утеротони-ческих препаратов. Для предупреждения подобных неблагоприятных перинатальных исходов следует отметить необходимость строгого соблюдения стандарта обследования всех беременных на TORCH- инфекции.
1. Перинатальные инфекции: Практическое пособие /Под ред.
А.Я. Сенчука, З.М. Дубоссарской. - М., 2QQ5. - 318 с.
2. Глуховец, Б.И. Патология последа /Б.И. Глуховец, Н.Г. Глуховец. -

О подготовке к зачатию, ведении беременности и послеродовом периоде я рассказываю на вебинарах:




Беременность является одним из самых волнительных этапов в жизни женщины. Однако спокойствию будущей мамы могут угрожать различные инфекции, в первую очередь, опасные для плода. О диагностике, лечении и профилактике одной из таких инфекций (токсоплазмозе) пойдет речь в этой статье.
Возбудитель токсоплазмоза
Возбудителем является токсоплазма (Toxoplasma gondii) - внутриклеточный паразит, размножение которого происходит в кишечнике домашних животных (чаще кошек) с последующим выделением наружу с калом. При этом возбудители попадают в почву в виде цист (яиц), покрытых толстой оболочкой и устойчивых к воздействию факторов окружающей среды. Вот основные пути заражения человека токсоплазмой:
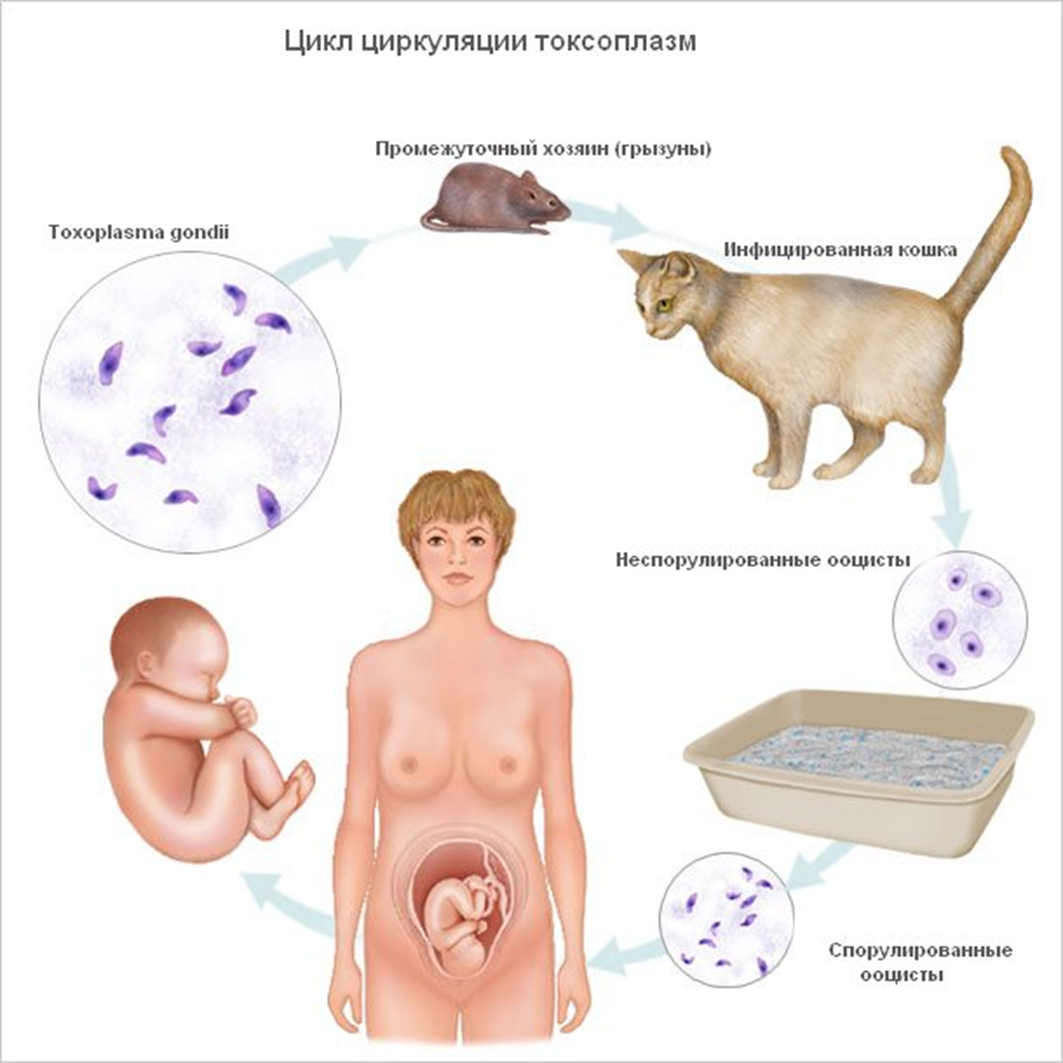
- употребление в пищу термически необработанного мяса зараженных животных, содержащих тканевые цисты токсоплазм, а также продуктов питания (овощей и ягод) и воды, загрязненных кошачьим калом,
- проникновение возбудителей через поврежденную кожу и слизистые оболочки при уходе за инфицированным домашним животным,
- контакт с зараженными шкурами или мясом больных животных при их обработке у ветеринарных врачей, работников боен, мясокомбинатов, продавцов мяса,
- передача возбудителя от матери плоду через плаценту,
- переливание крови или пересадка органов больного человека.
Попадая в кишечник, токсоплазмы начинают активно размножаться и распространяться по всему организму с кровью и лимфой. Инкубационный период составляет 3-14 дней. Токсоплазмоз может сопровождаться высокой температурой, головной болью, судорогами и рвотой. Острая стадия заболевания длится несколько недель, иногда месяцев. У большинства заболевших инфекция протекает бессимптомно. При длительном течении и хронической форме могут быть увеличены лимфоузлы, печень и селезенка, присутствовать слабость, субфебрильная температура, боли в суставах, пятнистая сыпь, поражения глаз, запор, тошнота. Также могут откладываться кальцинаты и появляться уплотнения в мышцах.
Опасности для беременных
При инфицировании токсоплазмой до зачатия приобретается пожизненный иммунитет к этой инфекции. Впервые возникший в период беременности токсоплазмоз опасен. Если заражение произошло в первой половине беременности плод, как правило, погибает вследствие несовместимых с жизнью пороков развития, либо развивается тяжелая форма заболевания. При инфицировании матери во второй половине беременности возможно рождение ребенка с аномалиями развития.
При врожденной форме заболевания имеются поражения нервной системы, глаз, олигофрения (умственная отсталость), микро- и гидроцефалия, желтуха, увеличение печени и селезенки, снижение тромбоцитов. Факторы, влияющие на исход беременности при токсоплазмозе:
- срок беременности, на котором произошло инфицирование, и длительность контакта возбудителя с плодом;
- генетически обусловленная восприимчивость матери и плода к инфекции;
- тип токсоплазмоза (первичное заражение переносится тяжелее, чем повторное);
- состояние иммунной системы матери в момент инфицирования (иммунодефицит негативно влияет на исход);
- уровень материнских антител, перешедших плоду через плаценту (чем их больше, тем легче заболевание);
- степень созревания и поражения плаценты;
- сопутствующие инфекции, особенно вирусные (усугубляют течение болезни).
Диагностика токсоплазмоза
Основным методом диагностики токсоплазмоза, как любой ТОРЧ-инфекции, является анализ крови на количество (титр) защитных антител к токсоплазме методом иммуноферментного анализа.
Если при первом обращении к врачу у беременной из группы риска (домашние животные и пр.) антитела к токсоплазмозу не обнаружены (п. 4), обследование повторяют на 10-12-й и 20-22-й неделях, так как отсутствие защитных антител является фактором риска развития инфекции.
Если у беременной выявлен острый токсоплазмоз и Ig M (п. 1 и 3), ей не ранее чем через 4 недели рекомендуется пройти пренатальную диагностику. Необходимо выяснить: заразился ли малыш, и каково его состояние. Для начала проводится УЗИ плода и оценивается наличие различных аномалий: внутричерепных кальцификатов, микроцефалии, гидроцефалии, асцита (жидкости в животе), увеличения печени и селезенки, тяжелой внутриутробной задержки роста.
При обнаружении перечисленных УЗ-маркеров токсоплазмоза и при положительном или сомнительном серологическом тесте на антитела выполняется амниоцентез (рис.) – прокол плодных оболочек для получения околоплодных вод с последующим определением в них возбудителей методом ПЦР. Исследование может быть выполнено не раньше 18 недели беременности.
Тактика ведения беременности при токсоплазмозе
Общество Акушеров и Гинекологов Канады (Society of Obstetricians and Gynaecologists of Canada, SOGC) в своем практическом руководстве (2013) рекомендует назначение антибиотика спирамицина для предотвращения распространения паразитов через плаценту от матери к плоду, если у матери уже обнаружен острый токсоплазмоз, а инфицированность плода пока не установлена.

При выявлении у малыша инфекции и отсутствии УЗ-признаков патологии, по мнению SOGC, лечение продолжается противопротозойными препаратами (пириметамином и сульфаниламидами в сочетании фолиевой кислотой для устранения их побочного действия). Лечебные курсы проводятся вплоть до родов и в течение первого года жизни ребенка. Сульфаниламиды отменяют за 2 недели до предполагаемых родов.
Если по данным обследования в околоплодных водах выявляется инфекция, и имеются УЗ-признаки повреждения у ребенка, не исключено прерывание беременности. Из-за высокого риска развития тяжелого токсоплазмоза у ребенка аборт по медицинским показаниям также может быть рекомендован женщине, заболевшей в I триместре беременности.
Если пациентка настаивает на сохранении беременности, до 14 недели ей назначают спирамицин, далее чередуют с курсами пириметамина в сочетании с сульфаниламидами. Терапию проводят до окончания беременности.
Берегите себя! Соблюдайте рекомендации специалистов, и токсоплазмоз вам не грозит!
статья опубликована в ЕВА.РУ
Всегда с вами, Панкова Ольга
Подготовка будущих мамочек к родам и адаптация к беременности проводится на он-лайн курсе в "ШКОЛЕ ЖЕНСКОГО ЗДОРОВЬЯ ОЛЬГИ ПАНКОВОЙ". Приходите, и вы узнаете о родах все!

Курс можно смотреть в записи:

Если у Вас есть вопросы, Вы можете задать их мне ЛИЧНО во время дистанционной консультации

Подробную информацию о ведении беременности и послеродовом восстановлении читайте в моих книгах:
С наступлением беременности изменяется не только гормональный фон, но и эмоциональное состояние женщины. Появляется повышенная плаксивость, раздражительность, резкие перепады настроения, принимаются совершенно неожиданные решения. Ну как в таком состоянии пройти мимо умилительной бродячей кошки, не почесав ее за ушком и не угостив колбасой? Однако даже мимолетный контакт с животным может обернуться довольно печально. Токсоплазмоз при беременности – распространенное явление. Согласно данным статистики сообщества акушеров и гинекологов, с ним сталкивается как минимум 25% женщин.
И если для самой беременной последствия будут минимальны, то вред для плода довольно существенный. Удивительно, но токсоплазмоз, заражение которым встречается нередко, отнесен к группе забытых болезней. Что же представляет собой заболевание? Возможно ли предупредить развитие опасной инфекции?
Как происходит заражение токсоплазмозом?
Токсоплазмоз – это паразитарное заболевание, которое вызвано проникновением в организм Toxoplasma gondii. Этот микроорганизм может существовать в трех основных формах: тахизоит, ооциста и тканевая киста. Последние две являются инвазивными для человеческого организма.
Заразиться токсоплазмозом проще, чем может показаться на первый взгляд. Часто инфицирование происходит при контакте с землей либо песком, употреблении плохо промытых овощей, фруктов, ягод или зелени. Также источником токсоплазмы может быть сырое или плохо термически обработанное мясо, фарш. Многие женщины заражаются при контакте с бродячими и домашними животными, уборке кошачьих лотков.
Особенно высокий риск инфицирования наблюдается при посещении регионов, эндемичных по токсоплазмозу. Это Африка, Бразилия и Франция. Однако исследования доказывают, что токсоплазмоз при беременности встречается в любой точке мира, но не всегда удается его вовремя диагностировать.
Основные симптомы заболевания у беременных

Особенностью токсоплазмоза является его практически бессимптомное течение. Будущая мама может даже не подозревать о наличии опасного возбудителя, который причиняет существенный вред плоду. Чаще всего признаки инфекции наблюдаются у истощенных и ослабленных женщин с другими осложнениями беременности.
Острый токсоплазмоз сопровождается резким повышением температуры тела до 38,5-39 градусов по Цельсию, а также гриппоподобным синдромом. Женщина ощущает беспричинную слабость, боли в мышцах и суставах, общее недомогание. Изредка появляются кашель, головные боли, увеличиваются лимфатические узлы и печень.
Однако все эти симптомы являются неспецифичными. Чтобы диагностировать токсоплазмоз при беременности, необходимо провести обследование. Для этого определяют наличие в организме иммуноглобулинов класса M и G. Если они не обнаруживаются, то диагноз не подтверждается. Постепенное нарастание титра иммуноглобулина M свидетельствует о первичном инфицировании, а высокий титр иммуноглобулина G – о латентном течении болезни.
В 2019 году группа ученых из Франции провела исследование, целью которого было сравнить эффективность пренатального и неонатального скрининга новорожденных при токсоплазмозе. Пренатальный скрининг был признан экономически более эффективным, а также он позволял организовать наблюдение за женщинами из группы высокого риска.
Это заболевание относится группе TORCH-инфекций, оказывающих непосредственное воздействие на плод. Особенную опасность для ребенка представляет первичное заражение матери, хронический и длительно существующий токсоплазмоз редко передается внутриутробно. Заражение происходит в период с 1-го до 4-го месяца: тахизоиты проникают в плаценту, где начинают активно размножаться.
При инфицировании в первом триместре может случиться спонтанный аборт, а также наблюдается развитие патологий, не совместимых с жизнью. Если же женщина заразилась на позднем сроке, последствия будут куда страшнее. К ним относят водянку головного мозга, появление судорог, микроцефалии, гепатомегалии и поражения глаз. Также ребенок может значительно отставать в физическом и психическом развитии от сверстников.
Тактика лечения и выбор способа родоразрешения
В большинстве случаев здоровый человек самостоятельно излечивается от токсоплазмоза. Однако в случае с беременной женщиной бездействие может привести к печальным последствиям. Основу терапии составляют антибиотики из подгруппы макролидов и сульфаниламидов, в ряде случаев применяются противомалярийные препараты. Так как такое лечение имеет множество побочных эффектов, его назначает только врач, он же подбирает дозировки и определяет длительность приема.
Токсоплазмоз при беременности не является показанием для кесарева сечения: оно проводится только при наличии специфических показаний со стороны матери либо плода. В большинстве случаев родоразрешение происходит естественным способом.
Многих пациенток интересует вопрос, насколько же эффективна терапия и стоит ли вообще принимать столь серьезные препараты. В 2019 году ученые из Калифорнии сравнили состояние детей, чьи матери получали лечение во время беременности, с теми малышами, чьи матери по каким-то причинам отказались от терапии. Результаты показали, что у младенцев из первой группы гораздо реже наблюдались микроцефалия, поражения глаз и задержка развития в дальнейшем. Эти данные являются дополнительным доказательством того, что противопаразитарное лечение, назначенное во время беременности, действительно эффективно.
Оставьте свой email, чтобы всегда получать важную информацию и сервисы для сохранения вашего здоровья
Читайте также:


