Обезыствление по окружности тел позвонков
Обызвествление - это (синоним: петрификация, кальциноз) отложение известковых камней в тканях, что находятся в глубоком истощении либо омертвевших. Развивается данное явление вследствие многообразных причин: инфекций, травм, нарушений обмена и так далее.
Механизм развития
Данный процесс местный, то есть затрагивает определенную область. Основная причина обызвествления - это тканевые изменения, что провоцируют усиленное всасывание кальция (извести) из тканевой жидкости и крови. Основным фактором в развитии данного процесса является ощелачивание среды, а также повышение активности ферментов, что высвобождаются из мертвых тканей. При дистрофическом типе обызвествления в ткани происходит формирование петрификатов (скоплений извести различных размеров и имеющих каменную плотность).
Возникают петрификаты в:
- хронических воспалительных очагах;
- туберкулезных некротических очагах;
- местах гибели клеток;
- гуммах;
- инфарктах.
В случае появления петрификатов на плевре набюдаются "панцирные легкие", на перикарде - "панцирное сердце".
Классификация
1. В соответствии с этиологией:
- травматические;
- дегенеративные;
- воспалительные.
2. По локализации:
- обызвествление мозга;
- петрификаты суставов, связок;
- обызвествление сосудов и так далее.
3. В соответствии с расположением петрификатов в той либо иной системе (части) тела:
- обызвествления в тканях/органов системы сердца и сосудов (кровеносных и лимфатических);
- петрификаты в органах/тканях нервной системы;
- органах дыхания;
- опорно-двигательном аппарате;
- мочеполовой системе;
- ЖКТ и железах;
- системе кроветворения и внутрисекреторных органах;
- прочие обызвествления.
4. В соответствии с рентгенологической картиной:
- в виде массивных регионарных образований, что чаще занимают часть органа (обызвествления перикарда либо плевры) либо (реже) множественных петрификатов (при оссифицирующем прогрессирующем миозите);
- отдельные очаги, что могут быть множественными либо единичными, крупными либо мелкими (обызвествленные легочные туберкулезные очаги, обызвествленые лимфоузлы и так далее);
- петрификаты в виде камней (панкреатических, желчных, слюнных и др.)
Стоит отметить, что и регионарные, и очаговые обызвествления могут быть органными (то есть располагаться в одном органе) либо системными (то есть присутсвовать во всей системе).
5. Кроме того, кальциноз может быть:
- физиологическим, то есть развивающимся вследствие старения (инволюции);
- патологическим, развивающимся в местах различных новообразований.
Причины возникновения
Дистрофическое обызвествление развивается как следствие:

Кальциноз эпифиза
Обызвествления - это (как упоминалось выше) формирование скоплений из нерастворенных кальцинатов в разнообразных органах либо тканях, в которых подобные соли не должны содержаться в норме.
Причиной возникновения кальциноза шишковидного тела могут стать врожденные патологии, различные инфекции и расстройства метаболизма. Физиологическое обызвествление шишковидной железы наиболее часто (40%) обнаруживается у пациентов до 20 лет. В этом случае в органе формируются компактные новообразования диаметром до 1 см.
В случае, когда кальцинаты имеют значительные размеры, стоит детально изучить их, так как они могут стать основой для злокачественных новообразований. Дистрофическое (патологическое) обызвествление в эпифизе возникает вследствие травм, химиотерапии, ишемии и так далее, и характеризуется отложением холестерина и извести в новообразованиях.
Обызвествление эпифиза сопровождается дисфункцией последнего, что может спровоцировать развитие рака, рассеянного склероза и шизофрении, вследствие блокады синтеза мелатонина. Заполнение шишковидной железы (обызвествление) кальцинатами повышает вероятность развития нервного истощения, тревожности, депрессий и патологий ЖКТ.
Кальциноз связок
Обызвествление связок - достаточно частое явление, связанное с возрастными изменениями в организме, травмами и воспалением. Кальциноз связок часто протекает бессимптомно и обнаруживается случайно при рентгенологических исследованиях.
Подобные инволютивные процессы в хрящах и связках при обызвествлении суставов сопровождаются потерей амортизирующих свойств, пластичности и эластичности в суставах.
Наиболее часто обызвествление сухожилий развивается в позвоночнике (спондилоз деформирующий шейного/поясничного отделов), вследствие надрывов в районе присоединения фиброзного кольца и продольной позвоночной связки к краю позвонка, в результате чего межпозвоночный диск смещается, отрывая связку от позвонка. В этом месте и развиваются обызвествления/окостенения.
Кроме того, подобные процессы часто обнаруживаются и в позвоночно-реберных сочленениях (9-10 ребро), тазобедренном и фаланговых суставах (узлы Эбердена и Бушара), являясь локальной демонстрацией старения организма.
Шпоры
Обывествление сухожилий в местах их присоединения к костям, имеющих вид шипов и заострений, именуют шпорами. Возникают подобные образования в тазовых, локтевых, затылочных, пяточных костях.
Причиной кальциноза в этом случае являются воспалительные процессы, физические нагрузки и возрастные изменения. Наиболее часто диагностируется пяточная шпора (в месте присоединения ахиллова сухожилия).
Формирование шпор часто сопровождается болью и ограничением движения, на рентгенограммах видны деформации стопы, замещения мягких тканей жировыми и превращение сухожилий в костную ткань.
Кальциноз клапанов сердца
- Обызвествление аортального клапана. Причиной данного недуга является ревматический вальвулит, приводящий к дегенеративным изменениям в тканях. Створки клапана при этом деформируются и спаиваются меж собой. При этом на них происходит образование кальцинатов, что перекрывают аортальное устье. В некоторых случаях процесс распространяется на межжелудочковую перегородку, створку митрального клапана и стенку желудочка (левого). В итоге развивается аортальная недостаточность.
Кальциноз сосудов
- Обызвествление аорты. Развивается у пациентов старше 60 лет. Клиника заболевания зависит от уровня поражения сосуда.
- Кальциноз мозговых сосудов. Обызвествление - это в данном случае синоним атеросклероза. Вследствие скопления липидов на стенках возникает недостаточность кровообращения головного мозга, чреватого развитием инсультов, деменции и так далее.
- Обызвествление коронарных артерий. В этом случае на стенках данных сосудов оседают холестерин и жиры, то есть формируются атеросклеротические бляшки, что приводит к потере эластичности и изменению формы сосуда, в результате чего нарушается кровоснабжение миокарда, а в случае полного перекрытия просвета - некрозу тканей.
Обызвествление мозга
Кальциноз может затрагивать различные структуры головного мозга:
- кору бльших полушарий;
- мозговые сосуды;
- твердую оболочку.
Подобные изменения развиваются вследствие разнообразных причин, основными из которых являются:
- Перенесенные либо имеющиеся инфекции (туберкулез, цистицеркоз, ВИЧ).
- Внутриутробные (врожденные) инфекции (TORCH).
- Травмы.
- Атеросклероз.
- Воспаление.
- Опухоли.
- Метаболические, эндокринные нарушения.
Клиника
Симтоматика обызвествления зависит от локализации и распространенности процесса.
Так, кальциноз эпифиза протекает бессимптомно, а отложение извести в других структурах мозга характеризуется выраженной неврологической симптоматикой, повреждения же мозговых сосудов приводят к инсультам и другим опасным последствиям.
Обызвествление: лечение
Терапия обызвествления зависит от локализации и распространенности процесса, а также выраженности симптоматики и возраста пациента.
- Для нормализации обмена кальция рекомендуется восстановление баланса кальция и магния в крови. Магний контролирует поступление кальция и растворяет кальцинаты, а также способствует выведению излишков микроэлемента и его правильному усвоению. А потому больному, кроме мочегонных средств, рекомендуется прием препаратов магния.
- Соблюдение диеты. Пациенту необходимо избегать продуктов, что обогащены кальцием (овощи, молоко и так далее) и витамином Д.
- В случае массивных очагов обызвествления (в частности на коже и подкожной клетчатке) рекомендуется их хирургическое лечение.
Профилактика
Профилактические меры сводятся к выявлению (диагностике), адекватному и своевременному лечению инфекций, опухолей и травм, коррекции метаболических и эндокринных нарушений; правильному питанию; регулярной сдаче крови для определения количества кальция, а при его избытке - выяснению причины данного состояния и назначению соответствующего лечения.
Обызвествления в межпозвонковом диске наблюдаются во всех его отделах - в фиброзном кольце, мякотном ядре и в хрящевых гиалиновых пластинках. Наиболее часто наблюдаются обызвествления в фиброзном кольце и исключительно редко - в гиалиновых пластинках.
Межпозвонковый диск на рентгенограмме представляется косвенно - щелью между телами позвонков. Об его состоянии можно судить лишь на основании грубых данных - пространственных соотношений между телами позвонков и костных реактивных изменений в последних.
Как известно, межпозвонковый диск играет чрезвычайно важную роль в статике и динамике позвоночника. Он является не только буфером, пружиной между позвонками, но и суставом. Об этом говорит его сложное анатомическое строение. Так, мякотное ядро и полость, в котором оно помещается, рассматриваются как сустав (Люшка, Шморль), фиброзное кольцо - как суставная сумка, связки, гиалиновые пластинки - как суставные хрящи. Межпозвонковый диск весьма рано, ранее всех других отделов позвоночника, подвергается процессам старения - дегенеративным изменениям, что обусловливается сложной в смысле нагрузки и движений его работой, недостаточным питанием (диск у.взрослых не имеет сосудов) и недостаточной способностью его тканей к регенерации.
Дегенеративные изменения в межпозвоночном диске проявляются разнообразными процессами - понижением сопротивляемости гиалиновых пластинок, уменьшением тургора мякотного ядра, увеличением элементов волокнистого хряща, уменьшением воды, разволокнением и надрывом фиброзного кольца. Такие изменения в разной степени выраженности обусловливают ряд патологических состояний в позвоночнике. В некоторых случаях дегенеративные изменения тканей приводят к обызвествлениям.
Обызвествление межпозвонковых -дисков известно в литературе под названием межпозвонкового кальциноза. Однако такое название в рентгеновской практике не нашло широкого применения как не дифференцирующее обызвествлений определенных отделов диска, т. е. фиброзного кольца, мякотного ядра, гиалиновых пластинок.
Обызвествления в межпозвонковом диске давно известны анатомам (Люшка) как случайные находки на секции. В настоящее время такие обызвествления легко обнаруживаются при рентгенологическом исследовании у живых людей и связываются с наблюдающимися при них клиническими проявлениями. Таким образом, обызвествления межпозвонкового диска приобретают клиническое значение. И действительно, многие авторы (А. А. Цейтлин, И. Е. Казакевич, Барсони и Шильхоф, Коппенштейн, Ревекамп) отмечают боли в спине и ограничение движений позвоночника.
Некоторые авторы считают причиной обызвествления травму, воспалительные процессы. Барсони и Польгар предложили даже дифференцированные названия - межпозвонковый травматический и воспалительный кальциноз, но эти названия не применяются в практике.
Обызвествление фиброзного кольца межпозвонкового диска встречается обычно в вентральном отделе его и представляется на боковой рентгенограмме позвоночника в виде круглой тени величиной от конопляного зерна до горошины. Эти обызвествления чаще бывают множественными и локализуются преимущественно в дисках между нижними грудными и верхними поясничными позвонками. Они легко отличаются от костных краевых разрастаний тел позвонков при деформирующем спондилозе тем, что представляются обособленными тенями, не связанными с позвонками. Иногда эти обызвествления ошибочно трактуются как несросшиеся апофизы тел позвонков. Однако считать их таковыми нет никаких оснований, так как форма и положение их иные, чем у апофизов позвонков.
Причиной обызвествлений фиброзных колец диска следует считать или первичные возрастные дегенеративные изменения, или вторичные, являющиеся последствиями травм. Шморль считает, что мелкие разрывы в фиброзном кольце являются наиболее частой причиной некротических изменений и последующих обызвествлений.
Фиброзное кольцо состоит из крепко связанных фиброзных волокон, перекрещивающихся между собой в разных направлениях. В межпозвонковом диске уже в возрасте 25 - 30 лет возникает ряд структурных изменений. Так, в фиброзном кольце появляется разволокнение, гиалинизация волокон, отечные состояния и разрывы. В свете этих изменений понятны и обызвествления в фиброзном кольце - последствия указанных изменений.
Обызвествления фиброзного кольца известны в рентгеновской литературе под названием вставочных костей. Этим названием не следует пользоваться, так как в данных случаях речь идет не о костях, костных элементах, а об обызвествлениях и, может быть, только в некоторых случаях об окостенениях. Обызвествление мякотного ядра межпозвонкового диска на рентгенограмме представляется в виде интенсивной и гомогенной тени в межпозвонковом пространстве, чаще всего овальной формы (рис. 65). Эти обызвествления видны чаще всего в грудном отделе позвоночника - в межпозвонковых пространствах ближе кзади, на границе средней и задней трети пространств, в местах локализации мякотных ядер. Они наблюдаются как в одном межпозвонковом диске, так и в нескольких и встречаются преимущественно у мужчин пожилого возраста.
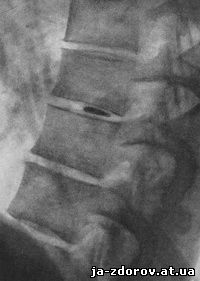
Рис. 65. Обызвествление мякотного ядра межпозвоночного диска между 7 и 8 грудными позвонками. Обызвествление овальной формы, локализующееся на границе средней и задней третей позвонка.
Обызвествления мякотных ядер чаще бывают самостоятельными, но иногда они наблюдаются в сочетании с обызвествлениями во всех отделах диска - в фиброзном кольце и хрящевых пластинках. В межпозвонковых дисках при обызвествлениях мякотных ядер обычно не обнаруживается изменений в толщине, т. е. тургор их сохраняется.
Причины обызвествления мякотного или студенистого ядра неясны. Одни авторы видят причину обызвествления в инфекционных заболеваниях - тифах, скарлатине, кори и др., - другие - в токсических влияниях, третьи - в инволютивных изменениях. Некоторые авторы отмечают частое обызвествление мякотных ядер при анкилозирующем спондилартрите. На нашем материале такой взгляд не подтверждается.
Исключительно редко наблюдаются обызвествления мякотных ядер в детском возрасте. По данным Валькера, в литературе имеется всего лишь 7 описаний обызвествлений мякотных ядер у детей. Эти обызвествления имеют ряд особенностей в локализации, течении и клинических проявлениях по сравнению с таковыми у взрослых. Очень часто они локализуются в шейном отделе позвоночника и характеризуются динамичностью: быстрым появлением и быстрым исчезновением - рассасыванием до полного исчезновения, выраженностью клинических симптомов, предшествующих обызвествлению - внезапно появляющимися болями, деформациями и ограничениями движений позвоночника. Так как обызвествления мякотных ядер межпозвонковых дисков в детском возрасте обычно связываются с рядом заболеваний - тонзиллитами, отитами, инфекциями и пр. - то в связи с наличием кровеносных сосудов в межпозвонковом диске в детском возрасте возникает мысль о метастатическом инфекционном процессе в диске как причине обызвествления.
Межпозвонковый диск имеет артериальное питание лишь до 20 лет, в дальнейшем его питание осуществляется диффузно из тел позвонков, при этом существенно меньшее количество воды и протеогликанов поступает в диск, а степень деполимеризации имеющихся гликопротеинов увеличивается. Те же процессы происходят и в суставном хряще. Таким образом, процесс старения м/п диска и суставного хряща весьма закономерный и заложен в природе его существования.

Стадии старения и дегидратации (иссыхания) межпозвонкового диска, как это видно на МРТ при исследовании в динамике:


Феномен наличия газообразного содержимого в толще хряща связан с дегенеративными изменениями, происходящими в полимерах, при которых возникает деполимеризация мукополисахаридов с наличием свободного азота, скапливающегося в толще межпозвонкового диска.

Отложение кальция в центре пульпозного ядра межпозвонкового диска не имеет существенного клинического значения для лечения и прогноза, однако является не редко встречаемым изменением в ходе рентгеновского исследования и свидетельствует о дегенеративном процессе, происходящем в диске.

Кальцификация межпозвонковых дисков:
- Дегенеративные заболевания позвоночника
- Посттравматические
- БОКДПК
- Гемохроматоз
- Охроноз
- Акромегалия
- Амилоидоз
- Гиперпаратиреоз
- Параплегия (например, полиомиелит)
- Сращение позвонков любой этиологии (например, врожденное, хирургическое, травматическое, воспалительное, инфекционное, дегенеративное и опухолевое)
Обызвествление пульпозного ядра так же можно наблюдать и на МРТ, но с существенно меньшей достоверностью, чем на КТ в связи со спецификой получения изображения на основе его физических параметров.


Фиброзная дегенерация пульпозного ядра и протрузия м/п диска

Дисцит - воспалительный отёк межпозвонкового диска с нарушением его структуры, частичным разрушением внутренних волокон фиброзного кольца и гипергидратацией пульпозного ядра с нарушением устойчивости.

Автор статьи: врач-рентгенолог Власов Евгений Александрович
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник
Список используемой литературы
- Лучевая анатомия / Под ред. Т.Н. Трофимовой. - СПб.: Издательский дом СПбМАПО, 2005.
- Меллер Т.,Райф Э. Карманный атлас рентгенологической анатомии. - М.: БИНОМ, 2006.
- Баев А.А., Божко О.В., Чураянц В.В. Магнитно-резонансная томография головного мозга. Нормальная анатомия. - М.: Медицина.
- Ринкк П.А. Магнитный резонанс в медицине. - М.: Геотар-Мед, 2003.
- Weir J., Abrahams P.H. Imaging atlas of human anatomy. 2nd ed. Mosby-Wolfe, 1997.

Остеоартроз считают дегенеративным заболеванием синовиальных суставов. Отклонения, однако, преобладают в хрящевых и костных тканях, тогда как повреждение в синовиальной оболочке в целом легкое.

Периневральная киста - представляет собой врожденную аномалию развития арахноидальной оболочки с формированием локальных эктазий периневральной паутинной оболочки в виде разного размера радикуломенингоцеле. Данный тип поражения не имеет отношения к дегенеративно-дистрофическим поражениям позвоночника, однако часто встречается и требует внимания

Перечень и общая характеристика дегенеративных и дистрофических изменений позвоночника. КТ и МРТ диагностика, морфологические маркёры, проявления и описание.

Появляются смещения, развивается хондроз, остеохондроз, спондилоз и спондилоартроз, а так же развиваются компенсаторные механизмы, в виде костных разрастаний, приводящих к стенозу позвоночного канала, а так же гипертрофии жёлтых связок, усиливающих данный стеноз. Это со временем приводит к неврологическим расстройствам.

Листез - смещение тел позвонков. Наиболее часто встречается антелистез, то есть смещение тела позвонка вперед (относительно нижележащего позвонка). При этом антелистез может быть истинный, то есть возникающий на фоне спондилолиза (дефект в области прикрепления нижних суставных отростков к дужке позвонка) и ложный (при сохранности целости структуры позвонка, но наличия выраженной дегенеративной деформации заднего опорного комплекса позвонка, не способной обеспечить его стабильность.

Морфологически узлы Шморля представляют собой полусферические участки импрессии в замыкательных пластинках тел позвонков разного размера и формы. Встречаются почти всегда. Этиологически все узлы имеют разную причину.

Спондилоартрит (дегенеративный или реактивный спондилоартрит). В данном случае приставка "дегенеративный" добавлена специально, что бы отличать данный тип спондилоартрита (как проявление обострения дегенеративных изменений позвоночника) с анкилозирующим спондилоартритом.

Стеноз позвоночного канала означает сужение его просвета со сдавление нервных структур и возникновением неврологической симптоматики. Стеноз позвоночного канала может быть врожденным, чаще всего обусловленном короткими ножками позвонков, что так же часто встречается при пластипондилии (широкие и низкие тела позвонков), а так же приобретенным, когда некоторое заболевание приводит к сужению просвета позвоночного канала и сдавливает нервы или спинной мозг.

Грыжа межпозвонкового диска. Схемы и томограммы.

Диагностика и интерпретация грыжи межпозвонкового диска на МРТ и КТ. Основные сведения, находки, морфологическая характеристика. Стеноз позвоночного канала, показания к оперативному лечению и рекомендации к консервативному ведению. Контроль на МРТ. Описание МРТ дегенеративных изменений межпозвонковых дисков.

Остеохондроз - обширный термин, отражающий патологический дегенеративно-дистрофический процесс, затрагивающий позвонки и межпозвонковые диски, приводящий к ограничению функции и неврологическим осложнениям, развивающийся на фоне избыточных нагрузок, предшествующих травм или нарушений физиологической оси позвоночника.

Межпозвонковый диск имеет артериальное питание лишь до 20 лет, в дальнейшем его питание осуществляется диффузно из тел позвонков, при этом существенно меньшее количество воды и протеогликанов поступает в диск, а степень деполимеризации имеющихся гликопротеинов увеличивается
Наиболее важным с точки зрения клиники и детально изученными в отношении рентгенодиагностики представляются следующие формы дегенеративно-дистрофических поражений позвоночника: остеохондроз, деформирующий спондилез, фиксирующий лигаментоз (болезнь Форестье), грыжа диска (задний хрящевый узел), грыжи Шморля, спондилоартроз.
Остеохондроз – один из наиболее часто встречающихся видов поражения двигательных сегментов позвоночника и являющихся причиной спондилогенных заболеваний нервной системы. В рентгенологической литературе встречаются и другие термины, обозначающие этот процесс: хондроз, дискоз, дископатии. Однако эти термины отражают лишь отдельные фазы течения процесса, за которыми традиционно установилось наименование – остеохондроз.
На рентгенограммах с функциональными пробами могут выявляться смещение позвонков вперед, назад. Одновременное смещение двух или более позвонков в одном направлении обозначают как лестничное смещение. Эти изменения свидетельствуют о потере фиксационной способности диска, о начальных проявлениях остеохондроза.
Гипермобильность проявляется в условиях максимального сгибания в том, что в пораженном сегменте передние отделы смежных позвонков сближаются больше, чем соседние позвонки или высота переднего отдела диска уменьшается более, чем на ?. В положении максимального разгибания при гипермобильности наблюдаются обратные соотношения. При этом оценивается состояние задних отделов дисков и смежных позвонков.
Гипомобильность проявляется сближением позвонков в меньшей степени, чем соседних сегментов или отсутствием изменения высоты диска при сгибании или разгибании – адинамия двигательного сегмента позвоночника.
Нестабильность - появление смещений позвонков вперед, назад, в сторону, несвойственное неизмененному двигательному сегменту. При нестабильности возникает угловая деформация на уровне дисков за счет смещения позвонков. Существует мнение, что смещение позвонка в пределах 2 мм является вариантом нормы. У детей существует повышенная подвижность сегмента С2 – С3, но оценивать нестабильность диска в пределах 2 мм следует с учетом клинических симптомов.
Гипермобильность двигательного сегмента позвоночника, по мнению большинства исследователей, может считаться достоверным признаком остеохондроза. Гипомобильность связана как с выражением болевого синдрома (болевая контрактура), так и с фиброзом диска.
Появление нестабильности может быть проявлением остеохондроза, свидетельствующим о потере тургора и эластичности желатинозного ядра, является снижение высоты м/п диска. Снижение высоты диска может наблюдаться и при воспалительных процессах в позвонках (туберкулез, остеомиелит) и при гипоплазии диска. Для уточнения характера изменений необходимо тщательно оценивать состояние замыкающих пластинок тел позвонков, отграничивающих этот диск. При воспалительном процессе замыкающие пластинки истончаются, а затем разрушаются частично или полностью.
При гипоплазии диска четкая замыкающая пластинка прослеживается на всем протяжении тела или фрагмент ее.
Группа рентгенологических признаков остеохондроза отражает изменения в телах позвонков, которые проявляются в виде дегенеративно-атрофических изменений и дегенеративно-реактивных.
Дегенеративно-атрофические изменения отражают распад диска, разрушение замыкающих пластинок тел позвонков и внедрение распавшегося диска в тело в виде мелких узелков Поммера.
Дегенеративно-реактивные изменения в телах позвонков проявляются в виде краевых костных разрастаний (остеофиты) и субхондрального склероза.
Краевые костные разрастания являются проявлением компенсаторной приспособительной реакции в позвонках на нагрузку, которая падает на измененный диск.
Особенностью таких остеофитов является перпендикулярное их расположение оси позвоночника. Они параллельны горизонтальным площадкам тел позвонков. Как известно, анатомической особенностью строения задне-наружных краев верхней поверхности тел С3 – С7, а также Т1 является наличие крючковидных (полулунных) отростков. На задней рентгенограмме они имеют вид треугольников, расположенных симметрично, проецируясь на боковые отделы м/п дисков. Высота отростков варьирует в норме от 3 до 7 мм. Структура их такая же как и тел позвонков. При развитии остеохондроза шейного отдела полулунные отростки удлиняются, заостряются, склерозируются, отклоняются в сторону. Щель между полулунным отростком и вышележащим позвонком сужается. В теле вышележащего позвонка развиваются реактивные изменения, формируется артроз унковертебральных соединений, как проявление остеохондроза.
Другим рентгенологическим признаком, отражающим функциональную перегрузку позвоночника является реактивный склероз тел позвонков (субхондральный склероз), иногда распространяющийся на треть его высоты.
К рентгенологическим признакам, связанным с изменениями в телах позвонков относится скошенность углов тел позвонков, которая может быть обусловлена дегенеративным процессом в краевом канте (лимбус) тела позвонка. Скошенность чаще проявляется в области передне-верхнего угла тела позвонка.
При остеохондрозе позвоночника наблюдается сужение и деформация межпозвонковых отверстий, особенно это отчетливо выявляется в шейном отделе. Можно выделить три причины, которые приводят к деформации м/п отверстия.
1. Артроз унко-вертебральных соединений (сужение поперечного размера отверстия);
2. Подвывих суставных отростков при снижении высоты диска, при этом верхний суставный отросток смещается вперед и вверх и упирается в ножку дуги вышележащего позвонка;
3. Деформирующий артроз дугоотростчатых суставов (спондилоартроз).
Остеохондроз м/п дисков и спондилоартроз осложняются смещением позвонка (спондилолистез), который выявляется в нейтральном положении больного, но может усиливаться при сгибании или разгибании.
В шейном отделе позвоночника спондилолистез чаще развивается выше измененных дисков и степень смещения позвонка колеблется в пределах 2-4 мм. В поясничном отделе позвоночника спондилолистез развивается на уровне измененных м/п дисков, чаще L4-5 и L5 – S1.
В таких случаях следует проводить дифференциальную диагностику между спондилолизом, осложненным спондилолистезом (истинный спондилолистез) и спондилоартрозом в сочетании с остеохондрозом, осложненным спондилолистезом (псевдоспондилолистез). При истинном спондилолистезе в междусуставной области позвонка выявляется щель (спондилолиз) врожденного или приобретенного характера. Травма, поднятие тяжести, силовые манипуляции в области поясницы способствуют разрыву спондилолиза и приводят к спондилолистезу части позвонка – тело, поперечные и верхнесуставные отростки. Вследствие этого увеличивается размер позвонка, от его передней поверхности до вершины остистого отростка. При псевдоспондилолистезе смещается позвонок полностью со всеми отростками.
В основе псевдоспондилолистеза прежде всего лежат дегенеративные изменения в дугоотросчатых суставах, когда ось сустава приобретает косогоризонтальное положение.
Существует целый ряд предположений по оценке стадий процесса при остеохондрозе, когда учитываются такие признаки: нестабильность диска, степень снижения высоты диска и выраженность реактивных изменений в телах позвонков.
Можно рекомендовать для практического применения модифицированную А. А. Скоромцом с соавт. схему, разработанную Ю. Н. Задворновым.
I стадия: на боковой рентгенограмме определяется выпрямление лордоза и, в ряде случаев, скошенность передне-верхнего края тела позвонка, а на задней – начало деформации одного или двух полулунных отростков, верхушки которых заострены или отклонены кнаружи. Верхушка отростка склерозированна, может быть склероз на смежной поверхности вышележащего позвонка. Иногда определяется незначительное снижение межпозвонкового диска.
II стадия: деформация полулунных отростков выражена больше, отчетливо определяется субхондральный склероз замыкающих пластинок, поражено большее число полулунных отростков, отчетливо выступает снижение межпозвонкового диска. Иногда определяются краевые костные разрастания, направленные кзади и кпереди.
III стадия: все симптомы выражены более значительно в большем числе позвонков. Выражено отклонение полулунных отростков кнаружи и кзади. Отчетливы симптомы приспособления измененных участков тел полулунных отростков, что может создать впечатление сустава.
Деформирующий спондилез связан с травматизацией передней продольной связки выпячивающимся фиброзным кольцом, которое отрывает ее от места прикрепления к телу позвонка ниже лимбуса. В ответ на травму передняя продольная связка, играющая роль надкостницы, отвечает костеобразованием. Рентгенологически выявляются клювовидные костные разрастания, имеющие вертикальную направленность. При этом в самой начальной фазе деформирующего спондилеза появляются заострения передних углов тела позвонка, однако не на самой вершине угла, а несколько отступая от края, т. е. у места прикрепления продольной связки к телу позвонка. По мере нарастания процесса клювовидные разрастания увеличиваются и, огибая диск, направляются к телу смежного позвонка, от которого часто также отходит навстречу другое клювовидное разрастание. В отличие от остеохондроза деформирующий спондилез не сопровождается снижением высоты диска и субхондральным склерозом. (Г. А. Зедгенидзе и П. Л. Жарков выделяют III стадии деформирующего спондилеза).
I стадия – костные клювовидные разрастания не выходят за плоскость площадки тела позвонка, располагаясь на уровне краевого канта (лимбуса).
II стадия – костные разрастания огибают межпозвонковый диск. Иногда идущие друг к другу остеофиты образуют неоартроз.
III стадия – образование мощной костной скобы, соединяющей тела между собой и полностью блокирующей двигательный сегмент.
Если деформирующий спондилез передней продольной связки позвоночника является саногенетическим процессом, направленным на фиксацию позвоночного двигательного сегмента, то оссификация задней продольной связки позвоночника всегда отражает выраженную патологию диска с тенденцией пролабирования его кзади.
Деформирующий спондилез следует дифференцировать с фиксирующим лигаментозом (болезнь Форестье) и анкилозирующим спондилоартритом (болезнь Бехтерева).
Фиксирующий лигаментоз – выраженная оссификация передней продольной связки на большом протяжении в виде клювовидных разрастаний. Это мощные костные напластования, достигающие толщины 0,5 – 1,0 см, изменяющие форму и размеры тел позвонков. Они огибают диски в виде клювовидных разрастаний. Иногда изменения наблюдаются на протяжении всего позвоночника. От деформируещего спондилеза фиксирующий лигаментоз отличается выраженностью и распространенностью процесса. Фиксирующий лигаментоз чаще наблюдается у лиц старше 55 – 60 лет.
Анкилозирующий спондилоартрит начинается, как правило, с поражения крестцово-подвздошных сочленений (сакроилеит), а затем в процесс вовлекается позвоночник.
Клиническая симптоматика предшествует рентгенологичеким изменениям в позвоночнике. Изменяется статика позвоночника: выпрямляются физиологические изгибы (ригидная форма) или усиливается кифоз грудного отдела (кифотическая форма). Структура позвонков становится остеопорозной, замыкающие пластинки тел позвонков истончаются. Через несколько лет течения болезни рентгенологически выявляется оссификация всего связочного аппарата и анкилоз дугоотростчатых и реберно-поперечных суставов. При болезни Бехтерева не наблюдается клювовидных разрастаний, приводящих к увеличению размеров тел позвонков. Оссификацию передней продольной связки при болезни Бехтерева сравнивают с бамбуковой палкой. Течение анкилозирующего спондилоартрита носит чаще восходящий характер. Локализация болей в пояснично-крестцовом отделе позвоночника приводит к установлению неправильного диагноза.
Деформирующий спондилоартроз. Этот термин используется в литературе в узком и широком его значении. В узком смысле термином спондилоартроз обозначают дегенеративно-дистрофический процесс в дугоотростчатых сочленениях, являющихся истинными межпозвонковыми суставами. В широком понимании термин спондилоартроз включает также поражение атланто-затылочного и атланто-осевых, реберно-позвоночных и крестцово-подвздошных суставов. Г. А. Задгенидзе и П. Л. Жарков еще более расширительно толкуют этот термин. Они включают в понятие спондилоартроз и дистрофическое поражение во вновь образованных суставах между остистыми отростками поясничных позвонков и неоартроз в сочленении между боковыми массами крестца или крыльями подвздошной кости и аномально развитыми поперечными отростками V поясничного позвонка.
Независимо от локализации деформирующего спондилоартроза он характеризуется тремя основными признаками: сниженем высоты рентгеновской суставной щели, субхондральным остеосклерозом эпифизов и образованием краевых костных разрастаний. Из перечисленных признаков наибольшие трудности возникают в оценке состояния рентгентовских суставных щелей дугоотростчатых суставов. С этой целью целесообразно использование рентгенограмм позвоночника в косых проекциях, а иногда томографии. Краевые костные разрастания удлиняют и деформируют суставные отростки, которые меняют свое положение из вертикального в горизонтальное и все это дополняется картиной остеосклеротической перестройки их структуры. Краевые костные разрастания уменьшают просвет и деформируют межпозвонковые отверстия.
В шейном отделе позвоночника начальные проявления дефорирующего спондилоартроза локализуются преимущественно в задних отделах суставов. При этом у заднего края суставной поверхности верхнего суставного отростка определяется небольшое углубление, окруженное зоной остеосклероза, куда упирается верхушка соответствующего нижнего суставного отростка.
Деформирующий спондилоартроз чаще всего сочетается с остеохондрозом дисков и при этом поражаются межпозвонковые суставы, расположенные ниже или на уровне пораженного диска.
Хрящевые узлы тел позвонков (грыжи Шморля) могут быть одним из проявлений дистрофических поражений в позвоночнике. Дистрофические изменения в гиалиновой пластинке ведут к ее разрывам и сопровождаются внедрением ткани диска в губчатое вещество тела позвонка. Наряду с дистрофическим генезом, причиной хрящевых узлов позвонка может быть травма, а также ряд особенностей развития, создающих функциональную неполноценность диска (например, при ювенильном чрезмерном грудном кифозе – болезни Шейермана-Мау).
На рентгенограммах в задней и боковой проекциях выявляется углубление в губчатом веществе позвонка в виде ямки, отграниченной замыкающей пластинкой. Она образует третий отчетливо определяющийся контур протяженностью чаще всего в 2 – 5 мм по поверхности тел позвонка, либо выглядит как углубление второго контура, обусловленного замыкающей пластинкой площадки тела позвонка. Хрящевые узлы в теле позвонка чаще всего наблюдаются в нижнегрудном и верхнепоясничном отделе.
Грыжи диска (заднебоковые и задние хрящевые узлы) возникают также при наличии дистрофических изменений в заднебоковых отделах, создающих благоприятные условия для их разрывов. Ткань желатинозного ядра прорывается в направлении позвоночного канала через разрушенный краевой кант (лимбус), отесняя, а иногда и прорывая заднюю продольную связку.
При наличии клиники компрессии корешка оценивают и ранние признаки остеохондроза как умеренное снижение высоты диска, так и нестабильность диска.
Прямым рентгенологичеким признаком грыжи диска является выявление на боковой рентгенограмме тени, выступающей в позвоночный канал, морфологическим субстратом которой является уплотнение, обызвествление или окостенение заднего хрящевого узла. В трудных для диагностики случаях, при наличии клинических данных, свидетельствующих о грыже диска целесообразно применение пневмомиелографии (ПМГ), миелографии (МГ), эпидурографии, веноспондилографии, компьютерной томографии (КТ), магнитно-резонансной ядерной томографии (ЯМР).
ПМГ при нормальном состоянии диска и подоболочечного пространства имеет свою характерную картину. Обычно на ПМГ хорошо выражен столб газа, на уровне дисков образуется легкий волнообразный контур, на уровне диска высота его достигает 1 – 2 мм. При задних грыжах диска отчетливо выявляется дугообразное выпячивание на уровне диска. В пресакральном отделе на фоне отека тканей и сужения дурального мешка выявление грыжи затруднено. Однако большинство авторов указывают, что при ПМГ грыжи диска не устанавливается или диагноз был ошибочным в 20 - 40% (А. Дзяк, 1979).
Главный недостаток ПМГ заключается в том, что не выявляются изменения в самом диске.
Миелография (МГ), производимая водорастворимым контрастным веществом, является более точным методом, позволяет выявить маленькую грыжу диска.
В настоящее время в диагностике грыж диска приобретает значение методы лучевой диагностики КТ и ЯМР.
Н. Н. Охрименко с соавторами показали большую информативность КТ по сравнению с ПМГ.
Компьютерная томография выявляет грыжи диска, уточняет их структуру, обнаруживает вторичные реактивно-воспалительные изменения в подоболочечном пространстве, определяет сужение позвонкового канала за счет костных разрастаний.
В сложных диагностических случаях КТ и ЯМР помогают провести дифференциальную диагностику между отдельными заболеваниями.
С позиции мануальной терапии необходимо помнить о существовании большой группы патогенетических факторов, которые приводят к поражению позвоночника и сопровождаются болевыми ощущениями различной локализации и нервномышечными расстройствами. Кроме широко распространенных дегенеративно-дистрофических поражений позвоночника нередко встречаются воспалительные процессы в позвоночнике и паравертебральных тканях (спондилиты – первичные, вторичые, остеомиелиты позвоночниа, эпидуриты, паравертебральные инфильтраты, абсцессы, эхинококки и т. п.), опухолевые (первичные и вторичные – метастатические при злокачественных процессах в легких, желудке, почках, предстательной железе и др., гемангиомы), травматические поражения позвоночника, остеодистрофии и др. При длительном сдавлении доброкачественной опухолью в позвоночном канале наблюдается уменьшение размеров корня дуги позвоночника – симптом Эльсберга-Дайка. Такое разнообразие патологических процессов в позвоночнике требует до проведения курсов мануальной терапии рентгенологического исследования позвоночника у каждого пациента с длительным или нарастающим болевым синдромом в области позвоночника и с иррадиацией боли в конечности.
Читайте также:


