Адренергическая нервная система. Надпочечник
Добавил пользователь Alex Обновлено: 08.01.2026
Надпочечники - это две маленькие эндокринные железы, прикрепленные к верхним полюсам обеих почек. Около 90% надпочечников составляют их корковая часть, 10% — мозговая часть. Корковая часть вырабатывает не менее 50 различных гормонов. Мозговая часть производит катехоламины.
Корковая часть состоит из нескольких слоев. Ниже капсулы надпочечников находится область клубочков, составляющая 15% коры. Этот слой производит альдостерон. Ниже клубочковой зоны находятся ретикулярная и фасцикулярная зоны, вырабатывающие кортизол и андрогены.
Функция надпочечников регулируется АКТГ гипофиза, также они зависят от уровня ангиотензина II и калия в крови.
Кортизол
Кортизол ранее известен как гидрокортизон, «компонент F» Кендалла, «вещество М» Рейхштейна. Он синтезируется в среднем слое коры надпочечников - фасцикуле - под влиянием гипофизарного АКТГ. Синтез кортизола имеет сильный циркадный ритм. Концентрация кортизола наиболее высока ранним утром около 6 утра, самый низкий - около полуночи.
Нормальный уровень кортизола в крови
нормальный уровень кортизола, нмоль/л
Причины повышенного уровня кортизола:
- синдром Иценко-Кушинга;
- острый психоз;
- тяжелые стрессовые эффекты;
- продолжительная депрессия;
- острая инфекция;
- лечение эстрогенами, амфетаминами;
- некоторые злокачественные новообразования - опухоли легких, поджелудочной железы;
- длительное лечение кортикоидами;
- получение противосудорожной терапии - если пациенты принимают фенитоин;
- некомпенсированный диабет;
- астматические состояния;
- шок;
- ожирение;
- беременность.
Причины пониженного значения кортизола:
- первичная надпочечниковая недостаточность;
- недостаточная функция гипофиза;
- гипотиреоз;
- длительный прием АКТГ и глюкокортикоидов;
- дефицит некоторых ферментов - в основном 21-гидроксилазы;
- неспецифический инфекционный полиартрит, остеоартроз;
- бронхиальная астма;
- ревматоидный артрит;
- спондилит - воспалительное заболевание позвоночника;
- подагра.
Обычно 70-80% кортизола связывается с кортикостероид-связывающим глобулином, 10-20% — с альбумином, а 5-10% кортизола остается несвязанным. Уровень кортикостероид-связывающего глобулина и, следовательно, общего кортизола увеличивается во время беременности (от 2 до 5 раз во 2-3 триместре беременности) и при терапии, требующей высоких доз эстрогена.
Низкий уровень кортикостероид-связывающего глобулина может быть связан с редким врожденным дефектом, но чаще встречается у пациентов с низким уровнем сывороточного белка - заболевание печени, нефротический синдром, гипотиреоз, миелома. Состояния, связанные с изменениями концентраций кортикостероид-связывающего глобулина, увеличивают или уменьшают общий уровень кортизола, но не влияют на поведение кортизола в динамических тестах.
Поскольку кортизол имеет ярко выраженный циркадный ритм и его концентрация зависит от широкого спектра стрессов, включая стрессы, связанные с болезнью, однократное определение уровня кортизола в сыворотке не имеет большого диагностического значения.
Спонтанный циркадный ритм секреции кортизола обеспечивается АКТГ. По мере изменения уровня АКТГ в крови секреция кортизола также изменяется в течение нескольких минут.
Обычно уровни АКТГ и кортизола повышаются за 1-2 часа до пробуждения и снижаются в течение дня, достигая минимума в полночь.
У людей с различными синдромами, включая синдром Кушинга, кортизол синтезируется в повышенных концентрациях, поэтому его уровень не снижается ночью. Изменение уровня кортизола днем и ночью также может быть снижено во время беременности.
Нормальная реакция гипофиза на различные виды стресса - это высвобождение гипофизарного АКТГ, что влечет за собой повышение и уровня кортизола.
Неспособность кортизола повышаться при стрессе, вызванном заболеванием, может указывать на гипофизарно-надпочечниковую недостаточность.
Нормальный ответ гипофиза на повышение уровня кортизола - снижение секреции АКТГ.
Надпочечники: кто виноват в усталости и страхе?
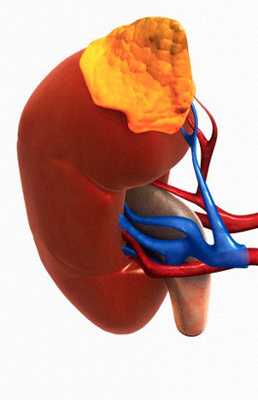
Лишний вес всегда связывают с огрехами питания и обжорством, а усталость — с напряженным ритмом жизни. Приступы необъяснимых страхов списывают на модные ныне панические атаки и вегето-сосудистую дистонию или же на психологические проблемы. Все это может быть правдой, а может быть признаком нарушения гормонального фона. И виной оказываются надпочечники. А что мы знаем о них и их роли в нашем психическом состоянии? И куда идти, если невролог и психолог не помогают?
МАЛ ЗОЛОТНИК
ОБЯЗАННОСТИ ОРГАНОВ
КАКИЕ ГОРМОНЫ КУЮТСЯ
Какие же гормоны вырабатывают надпочечники? Они работают в единой связке вместе с гипофизом, гипоталамусом.
В ответ на стресс производятся адреналин и кортизол. Адреналин отвечает за кратковременную реакцию — собраться и убежать или броситься в бой. Кортизол же отвечает за устойчивость к стрессу и приспособление к обстоятельствам. Одновременно он же снижает количество холестерина в крови, угнетает иммунитет, влияет на состав крови, увеличивает сахар в крови. В норме в организме кортизол больше всего вырабатывается с утра, а меньше всего — ночью. При появлении стрессирующего обстоятельства выброс кортизола увеличивается. Но если человек живет в состоянии стресса постоянно, то постепенно выработка кортизола снижается. Это признак истощения надпочечников.
Также именно надпочечники производят гормон альдестерон, отвечающий за регуляцию давления крови и водный баланс организма и DHЕА-S, из которого потом строятся эстроген и тестостерон. В результате гипотиреоза, нарушения работы щитовидной железы, надпочечники тоже могут дать сбой и начать вырабатывать мало альдестерона.
ПОЧЕМУ ОНИ СТРАДАЮТ
Из всего вышесказанного становится понятно: надпочечники страдают из-за того, что мы много и постоянно нервничаем. Кратковременный стресс им не страшен — они и созданы для того, чтобы справляться с ним.
А вот многолетний, хронический стресс, постоянное нервное напряжение или работа на износ влияют на надпочечники катастрофически. И самое опасное заключается в том, что мы это замечаем далеко не сразу.
В результате многолетнего нервного напряжения надпочечники начинают истощаться, и образуется слабость надпочечников. На первых порах это проявляется чувством непреходящей усталости, которая не проходит даже после сна. Кстати, считается, что распространенный ныне модный диагноз "синдром хронической усталости" является не чем иным, как ослаблением функций надпочечников.
Недостаточное питание, постоянные диеты, ограничение поступления в организм в нужном количестве белков, жиров, углеводов, витаминов и минералов тоже могут плохо повлиять на способность надпочечников справляться с выработкой гормонов.
У женщин надпочечники могут страдать из-за приема оральных контрацептивов. По крайней мере, так считают некоторые исследователи, предполагающие, что вмешательство в гормональную сферу яичников приводит и к сбою в работе надпочечников впоследствии. Синтетические гормоны — явление малопроверенное. До конца их воздействие на организм не выяснено. Оральные контрацептивы подавляют работу репродуктивной системы. Это ведет к некой разбалансировке эндокринной системы. В результате может в конце концов наступить ослабление надпочечников.
Вызвать нарушение их работы могут инфекционные заболевания, сильные стрессы. При этом если наблюдается врожденная слабость надпочечников, то внешние воздействия гораздо быстрее подействуют на них.
Хорошей новостью является то, что надпочечники на самом деле долго сопротивляются стрессам и обладают большими компенсационными возможностями. Поэтому мы и способны жить в затяжном стрессе годами. Однако расплата будет неминуема, если не остановиться вовремя и не начать осознавать, что постоянные авралы, беспокойство, ярость, страх, ненависть и зависть в первую очередь ударяют по надпочечникам.
ПРИЗНАКИ ПРОБЛЕМ
Первыми признаками истощения надпочечников являются слабость, чувство усталости, апатия, раздражительность, сниженный иммунитет и «цепляние всех простуд и гриппов».
О том, что надпочечники работают с перегрузкой, говорят следующие симптомы: частая тревожность без повода, нервозность и неспособность справляться со стрессом; раздражительность, дрожь в руках, головокружение, сердцебиение, головные боли, просыпание по ночам, тошнота во врем стресса, беспричинное потоотделение, слабость, тяга к соленому и сладкому, периодически случающиеся панические атаки, неспособность сосредоточиться, приступы гнева, неадекватная эмоциональная чувствительность. Выражается это в том, что любые события принимаются близко к сердцу и возводятся в катастрофические и в том, что становится все труднее и труднее находить общий язык с окружающими людьми. Выдержка равна нулю, и любое событие переживается долго.
При этом образуется замкнутый круг: человек, склонный «пережевывать» события и переживать по каждому пустяку, истощает свои надпочечники нахождением в постоянном стрессе, а затем истощенные надпочечники провоцируют точно такие же реакции.
При проблемах с надпочечниками может наблюдаться гипотиреоз, изменение массы тела, падение глюкозы в крови, немотивированные боли в теле, боль в коже головы, неуклюжесть, одышка, частое мочеиспускание, мышечная слабость, боли в пояснице.
Истощение надпочечников может привести к их заболеваниям. О том, что уже развились серьезные болезни, может говорить неконтролируемый подъем артериального давления, который сложно поддается купированию, и резкое изменение массы тела. Монтаж систем охраны периметра в Москве При определенных видах болезней надпочечников растет масса тела, а жировые подушки формируются в области плеч, талии, лица. Снизить вес при этом крайне сложно. Иногда нарушения работы надпочечников, напротив, могут привести к потере веса. Изменение цвета кожи тоже говорит уже о появившихся болезнях. Появляющиеся пигментные пятна часто называют бронзовой болезнью.
НА ЧТО ОБРАТИТЬ ВНИМАНИЕ
Если человек постоянно чувствует слабость и вялость, то стоит проверить надпочечники. Даже в преклонном возрасте такое состояние не является нормальным. Если же слабость испытывает человек в активном трудоспособном возрасте, то это не лень, а признак болезни.
В некоторых случаях человек может вести сколь-нибудь активную деятельность всего несколько часов. Если слабость сочетается с нервозностью, нервными срывами, раздражительностью и головными болями, то проверить кровь на гормоны стоит обязательно.
ЧТО ДЕЛАТЬ, ЧТОБЫ ЗАЩИТИТЬ НАДПОЧЕЧНИКИ
Надпочечники - зачем они нужны?
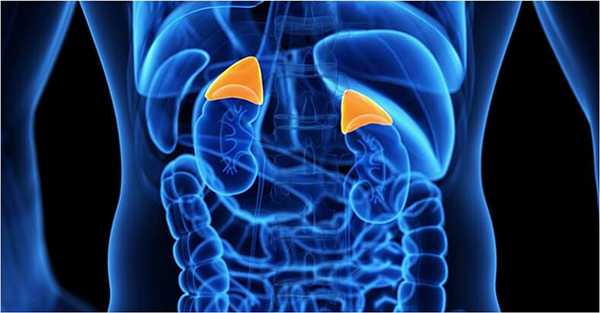
«Железы страха и смелости», «бойцы эндокринной системы» - такая контрастная метафора в отношении этих органов вполне объяснима, потому что именно они принимают непосредственное участие в формировании двух базовых человеческих эмоций - страха и гнева. Что такое надпочечники, какова их роль в организме, где они расположены? Попробуем разобраться.
Привлекавшие издавна внимание учёных, эти железы внутренней секреции были впервые описаны выдающимся итальянским врачом и анатомом Бартоломео Евстахием в середине 16 века. В настоящее время наука располагает подробной информацией о строении и функциях надпочечников, однако знаем мы о них, вероятно, ещё далеко не всё.
Как устроены надпочечники?
Надпочечников (иначе адреналовых желёз) в организме человека два. Расположены они в забрюшинном пространстве в области поясницы, и представляют собой небольшие «шапочки» над почками. Несмотря на то, что роль у надпочечников единая, они имеют разную форму. Железа, расположенная слева, визуально похожа на полумесяц, а правая напоминает треугольник.
Снаружи железы покрыты капсулой из соединительной ткани. Взглянув на железу в разрезе, можно обнаружить в ней два слоя. Первый располагается на периферии органа и называется корковым веществом. В центральной области железы находится мозговое вещество.
Чтобы ответить на вопрос, к каким железам относятся надпочечники, достаточно обратиться к их строению. Надпочечники вырабатывают биологически активные вещества - гормоны, которые поступают прямо в кровь. Выводящих протоков у надпочечников нет, поэтому эти органы относят к железам внутренней секреции.
Корковое вещество составляет около 90 % от общей массы желёз. Его образуют клетки, продуцирующие кортикостероидные и половые гормоны.
В корковом слое выделяют три зоны, отличающиеся друг от друга строением составляющих их клеток.
1. Клубочковая - занимает около 15% всего коркового слоя. В её состав входят мелкие клетки, собранные в «клубочки», и синтезирующие минералокортикоиды - альдостерон, кортикостерон, дезоксикортикостерон. Эти гормоны участвуют в регуляции артериального давления и водно-солевого баланса.
2. Пучковая - её структуру составляют длинные пучки крупных клеток, занимающих две трети коры надпочечников. Они вырабатывают глюкокортикоиды - гормоны, влияющие на иммунитет, подавляющие рост соединительной ткани, а также снижающие интенсивность воспалительных, аллергических реакций в организме. К ним относят, в частности, кортизол и кортизон.
3. Сетчатая - состоит из тонкого слоя мелких клеток различной формы, образующих сетчатую структуру. Здесь происходит образование половых гормонов - андростендиона, ДЭАSO4, которые ответственны за развитие вторичных половых признаков человека, имеют значение для вынашивания плода.
Мозговой слой, расположенный в центре надпочечников, состоит из хромаффинных клеток. Несмотря на малую долю в общем объёме желёз, именно клетками мозгового слоя продуцируются катехоламины - адреналин и норадреналин - которые управляют работой организма в условиях стресса.
Для чего нам нужны надпочечники?
Для жизни. И это не высокопарные слова. Безусловная значимость надпочечников подтверждается тем, что при их повреждении или удалении наступает смерть.
Образование гормонов и биологически активных веществ, которые непосредственно влияют на рост, развитие и функционирование жизненно важных органов - основная функция надпочечников. Благодаря гормонам, вырабатываемым мозговым и корковым слоем надпочечников, происходит регуляция различных обменных процессов. Кроме того, они принимают участие в иммунной защите организма, адаптации человека к внешним неблагоприятным условиям и изменяющимся внутренним факторам.
Сегодня известно более 50 стероидных соединений, вырабатываемых только корой надпочечников. К примеру, гидрокортизон обеспечивает накопление гликогена в печени и мышцах, тормозит синтез белка в одних тканях и ускоряет его образование в других. Он влияет также на обмен жиров, угнетает деятельность лимфоидной и соединительной тканей. Альдостерон отвечает за регуляцию водно-солевого обмена, поддерживая соотношение натриевых и калиевых солей.
Кортизол стимулирует иммунитет. Если организм подвергается непредвиденным нагрузкам, то в срочном порядке начинает вырабатываться данный гормон. Благодаря ему улучшается работа мозга, укрепляется сердечная мышца, организм обретает способность противостоять стрессам разного типа.
Количество адреналина и норадреналина, которые продуцируются клетками мозгового слоя надпочечников, обычно увеличивается в ситуации стресса. Повышение уровня адреналина в крови помогает запустить процессы, которые мобилизуют организм и делают его способным к выживанию в неблагоприятных условиях. При этом учащается дыхание, ускоряется поступление кислорода к тканям, повышается уровень сахара в крови, тонус кровеносных сосудов и давление. За счёт стимулирующего воздействия этих гормонов увеличивается мышечная сила, скорость реакции, выносливость и повышается болевой порог. Это позволяет реагировать на угрозу одним из вариантов - «бей» или «беги».
Регулируя важнейшие жизненные функции, надпочечники помогают нам быстро приспосабливаться к изменениям окружающей среды. Чтобы снизить риски нарушений работы надпочечников, следует по возможности избегать стрессов, быть физически активным, соблюдать режим труда и отдыха, правильно питаться и своевременно обращаться к врачу при появлении жалоб и с профилактическими целями.
Заболевания вегетативной нервной системы
Вегетативная (автономная) нервная система (ВНС) иннервирует гладкую мускулатуру сосудов и внутренних органов, экзо- и эндокринные железы и отдельные паренхиматозные клетки. ВНС регулирует артериальное давление, кровоток и тканевую перфузию, метаболические процессы, объем и состав внеклеточной жидкости, функцию потовых желез и тонус гладкой мускулатуры внутренних органов. Центральные представительства ВНС в гипоталамусе регулируют прием пищи (чувство голода и насыщения), температуру тела, жажду, циркадные ритмы
Анатомия
ВНС делят анатомически и функционально на два отдела — симпатический и парасимпатический. Преганглионарные нейроны симпатической нервной системы расположены в промежуточных рогах от 8 шейного до 1 поясничного сегментов спинного мозга. Нейроны парасимпатической нервной системы расположены в стволе мозга и крестцовом отделе спинного мозга и покидают ЦНС в составе III, VII, IX и X черепных нервов и 2,3 и 4 крестцовых нервов. Ответная реакция на раздражение симпатической и парасимпатической систем часто бывает диаметрально противоположной, например, на скорость сердечных сокращений и кишечную перистальтику. Эти антагонистические функции отражают высоко координированные взаимодействия в пределах ЦНС.
Медиаторы
Ацетилхолин (АХ) — медиатор преганглионарных нейронов обоих отделов ВНС, а также медиатор постганглионарных парасимпатических нейронов и симпатических нейронов, иннервирующих потовые железы. Норадреналин (НА) — медиатор симпатических постганглионарных нейронов. Мозговой слой надпочечников выделяет в кровоток адреналин (А) под влиянием холинергической регуляции симпатической нервной системы.
Синтез и метаболизм катехоламинов
Катехоламины синтезируются из тирозина 1) гидроксилированного до леводопы, 2) декарбоксилированного до дофамина, 3) гидроксилированного до НА. Гидроксилирование тирозина является этапом биосинтеза, ограничивающим его скорость. Адреналин образуется в результате Nметилирования НА в мозговом слое надпочечников. Основными метаболитами катехоламинов являются Зметокси4гидроксиванилилминдальная кислота (из НА и А) и гомованилиновая кислота (ГВК) из дофамина. Катехоламины депонируются в секреторных пузырьках мозгового слоя надпочечников и окончаниях симпатических нервов и высвобождаются при деполяризации клеток. Выделенный медиатор частично инактивируется за счет обратного проникновения в нервные окончания. Ингибиторы этого процесса (трициклические антидепрессанты) способствуют функции катехоламинов путем усиления уровней нейротрансмиссии в синапсе.
Синтез и метаболизм ацетилхолина
Парасимпатические нейроны и преганглионарные симпатические нейроны синтезируют АХ из холина и ацетата. АХ депонируется в синаптических пузырьках и высвобождается при деполяризации. В основном, метаболизм АХ происходит в синаптической щели, и механизмы обратного поглощения не имеют большого значения.
Рецепторы
Катехоламины воздействуют на два типа рецепторов, а и р. Существует два субтипа — а1 и а2. А1рецептор служит промежуточным звеном в процессе вазоконстрикции (фенилэфрин и метоксамин являются избирательными агонистами; празозин — избирательным антагонистом). A2рецептор — промежуточное звено в процессе пресинаптического торможения высвобождения НА из адренергических нервов, он тормозит высвобождение АХ из холинергических нервов, липолиз в липоцитах, секрецию инсулина и стимулирует аггрегацию тромбоцитов. Специфические агонисты а2рецепторов — клонидин и аметилнорэпинефрин, йохимбин — специфический антагонист, ррецепторы подразделяются на два типа. р,рецептор чувствителен к воздействию и НА, и А и опосредует кардиостимуляцию и липолиз. а2рецептор более чувствителен к А, чем к НА и опосредует расширения сосудов и бронхов. Изопротеренол стимулирует оба типа рецепторов, а пропранолол блокирует оба типа. Избирательные антагонисты Pjрецепторов — метопролол и атенолол. В дальнейшем были выделены несколько подтипов как a1, так и а2рецепторов и у каждого была обнаружена типичная семикомпонентная трансмембранная структура. АХ воздействует на холиномиметические (нейромышечные и ганглионарные) и мускариновые рецепторы, каждый из которых имеет несколько молекулярных подтипов. Фармакологическое применение агонистов и антагонистов катехоламинов сведено в табл. 1751.
Поражения ВНС (табл. 1752)
Гипоталамические нарушения. Расстройства терморегуляции, питания (anorexia nervosa, ожирение), циркадного ритма и половой функции могут возникать в результате заболеваний, поражающих гипоталамус (врожденных или наследственных, опухолей, травмы, субарахноидального кровоизлияния). У детей такие состояния включают синдром Прадера-Вилли (ожирение, гипогонадизм, мышечная гипотония, нерезкая умственная отсталость), синдром Клейне-Левина (сонливость гиперсексуальность и булимия у подростков) и краниофарингиому. У взрослых травмы, аневризмы с субарахноидальным кровоизлиянием (аневризма передней соединительной артерии), глиомы гипоталамуса могут вызвать центральные расстройства ВНС.
Таблица 1751 Препараты, наиболее часто используемые в лечении заболеваний ВНС
| Препарат | Показания | Дозы и схема лечения |
|---|---|---|
| Андренергиеские агонисты | ||
| Адреналин | Анафилаксия | 100-500 мкг подкожно или внутримышечно (0,1-0,5 мл раствора 1:1000 на растворе хлорида Na), 25-50 мкг внутривенно медленно каждые 5-15 мин |
| Норадреналин | Шок, гипотензия | 2-4 мкг/мин НА внутривенно в разведенном виде |
| Изопротеренол | Кардиогенный шок, брадиаритмии, АВ-блокада Астма | 0,5-5,0 мкг/мин внутривенно, в развернутом виде Ингаляция |
| Тербуталин | Астма | 2,5-5,0 мг внутрь 3 раза/сут, 0,25-0,5 мг подкожно, ингаляции каждые 4-5 ч |
| Албутерол | Астма | 2,04,0 мг per os 34 раза/сут, ингаляции каждые 4-6 ч |
| Дофаминергические агонисты | ||
| Допамин | Шок | 25 мкг/кг/мин внутривенно (дофаминергический диапазон) 5-10 мкг/кг/мин внутривенно (дофаминергический и р-диапазон) 10-20 мкг/кг/мин внутривенно (р-диапазон) 20-50 мкг/кг/мин внутривенно (адиапазон) |
| Бромокриптин | Аменорея-галакторея Акромегалия Болезнь Паркинсона | 2,5 мг внутрь 2-3 раза/сут 5-15 мг per os 3-4 раза/сут 15-75 мг ежедневно |
| Центральные симпатические ингибиторы | ||
| Клонидин | Гипертензия | 0,1-0,6 мг внутрь 2 раза/сут |
| Препараты, блокирующие адренергические нейроны | ||
| Гуанетидин | Гипертензия | 10-100 мг per os ежедневно |
| Бетаблокаторы | ||
| Пропанолол | Гипертензия Стенокардия Инфаркт миокарда Аритмии Гипертрофическая кардиомиопатия Феохромоцитома Эссенциальный тремор Мигрень Тиреотоксикоз | 40-160 мг внутрь 2 раза/сут (или больше) |
| Метопролол | Гипертензия Инфаркт миокарда | 50-200 мг per os 2 раза в день, 100 мг per os 2 раза в день |
| Надолол | Гипертензия Стенокардия | 80-320 мг per os 4 раза в день, 80-240 мг per os ежедневно |
| Тимолол | Гипертензия Инфаркт миокарда | 10-30 мг per os 2 раза в день, 10 мг per os 2 раза в день |
| Атенолол | Гипертензия | 50-100 мг per os ежедневно |
| Альфаблокаторы | ||
| Феноксибензадин | Феохромоцитома | 10-60 мг per os 2 раза/сут, подбирать дозу по мере необходимости |
| Фентоламин | Феохромоцитома | 5 мг внутривенно (после пробной дозы 0,5 мг) |
| Празозин | Гипертензия Хроническая сердечная недостаточность | 1-5 мг per os 2-3 раза/сут, 2-7 мг per os 4 раза/сут |
| Ганглиоблокаторы | ||
| Триметафан | Гипертонический криз (расслаивающая аневризма аорты) | 1-3 мг/мин внутривенно |
| Холинергические агонисты | ||
| Бетанекол | Задержка мочи (необструктивная) 10-100 мг per os 3-4 раза/сут, 5 мг подкожно | |
| Антихолинэстеразные препараты | ||
| физостигмин | Центральная холинергическая блокада | 1-2 мг внутривенно (медленно) |
| Пиридостигмина бромид | Myasthenia gravis | 60-120 мг 2-3 раза/сут |
| Холинергичские блокаторы | ||
| Атропин | Брадикардия и гипотензия | 0,4-1,0 мг внутривенно каждые 12 ч |
Постуральная гипотензия
Первичные нарушения, вызывающие постуральную гипотензию, воздействуют либо на уровне ЦНС, либо на уровне периферической нервной системы. Синдром Шая-Дрейджера возникает в результате дегенеративного процесса в ЦНС (мультисистемное заболевание), включающего утрату нейронов в базальных ганглиях, стволе мозга и интермедиолатеральном клеточном тяже спинного мозга. Постуральная гипотензия иногда развивается при фиксированной частоте сердечных сокращений и признаках дисфункции ЦНС (тремор, паркинсонизм и мозжечковая атаксия). На поздних стадиях заболевания часто встречается недержание мочи. Лечение включает умеренное увеличение объема потребляемой жидкости и назначение флудрокортизона 0,05-0,1 мг ежедневно. Периферическая Дегенерация нейронов ВНС также может вести к постуральной гипотензии. Постуральная гипотензия может возникать как острое состояние при синдроме Гийена-Барре, при дегенерации постганглионарных вегетативных нейронов (неизвестной этиологии) или как хроническое состояние при невропатии с преимущественным поражением тонких волокон (сахарный диабет, амилоидная невропатия). Опухоли мозгового слоя надпочечников (феохромоцитомы) приводят к приступообразной гипертензии и тахикардии.
Прочие заболевания ВНС
Часто встречаются нарушения функции мочевого пузыря. Они могут быть вызваны поражением спинного мозга выше крестцовых сегментов; при этом состоянии мочевой пузырь может опорожняться рефлекторно, но утрачен произвольный контроль мочеиспускания. Поражения, разрушающие спинной мозг ниже уровня Т12 (менингомиелоцеле, некротическая миелопатия), ведут к тому, что мочевой пузырь становится атоничным, рефлекторнонечувствительным, неспособным к опорожнению. Нарушения моторной иннервации (крестцовые нейроны, нервные корешки или периферические нервы) в форме поражений периферических мотонейронов сопровождаются затрудненным мочеиспусканием при нормальном восприятии наполненности мочевого пузыря. Чувствительная денервация ведет к потере ощущения наполненности мочевого пузыря и его атонии (сахарный диабет, сухотка спинного мозга).
Стресс и надпочечники
Н адпочечники представляют парные эндокринные железы, расположенные поверх каждой почки. Железы имеют треугольную и полулунную формы. Каждый надпочечник состоит из двух слоев: коркового и мозгового. В корковом слое синтезируются гормоны кортизол, альдостерон и небольшое количество эстрогенов и тестостерона. В мозговом слое образуются катехоламины, норадреналин и адреналин.
Кортизол выполняет множество важных функций. Гормон определяет, как быстро организм превращает жиры, белки и углеводы в энергию. Кортизол участвует в регуляции кровяного давление, сердечно-сосудистой функции, отвечает за иммунные реакции и реакции воспаления. Наиболее значимая функция гормона — это адаптация организма к стрессовым воздействиям и ситуациям.
Функция надпочечников в значительной степени контролируется специальными областями мозга — гипоталамусом и гипофизом. Ось гипоталамус-гипофиз-надпочечники формирует реакцию на стресс.
При столкновении с угрозой, в коре головного мозга появляется сигнал тревоги, который поступает в гипоталамус. Гипоталамус синтезирует гормон, воздействующий на гипофиз. Итогом реакций является стимуляция надпочечников и выброс ими в кровь кортизола и адреналина.
Адреналин увеличивает частоту сердечных сокращений, повышает кровяное давление и увеличивает расход энергии. Кортизол, основной гормон стресса, увеличивает уровень сахара в крови, улучшает использование мозгом глюкозы и повышает доступность веществ, которые восстанавливают ткани.
Кортизол ограничивает функции, которые были вредными в антистрессовых реакциях. Он определяет иммунный ответ, угнетает деятельность пищеварительной и репродуктивной системы, замедляет процессы роста. Сложная система реагирования тесно взаимодействует с отделами мозга, которые контролируют настроение, мотивацию и страх.
Система стресс-реакции организма способна к самоограничению. Как только воспринимаемая угроза проходит, уровни гормонов возвращаются к прежним значениям. По мере снижения уровня адреналина и кортизола, частота сердечных сокращений и артериального давления достигают исходных значений, остальные системы возобновляют свою деятельность.
Когда стрессовый фактор присутствует постоянно, организм оказывается в условиях постоянного напряжения. Система антистрессового реагирования остается во включенном состоянии долгое время.
Что такое усталость надпочечников?
При длительно существующем стрессовом факторе, надпочечники истощаются и происходит их дезадаптация. В медицине это состояние называется «синдром стресса надпочечников» или «синдром усталости надпочечников». Наблюдается снижение выработки кортизола, его количества становится недостаточным для поддержания нормального здоровья.
- аутоиммунные состояния;
- хроническую усталость (всегда чувство усталости);
- выпадение волос;
- гормональный дисбаланс;
- резистентность к инсулину;
- головокружение;
- снижение сексуального влечения/либидо;
- нестабильное настроение;
- депрессия;
- проблемы с кожей;
- нарушения сна;
- увеличение веса;
- тяга к сладкому и соленому.
- напряженная жизненная ситуация (смерть близкого человека, развод, переезд);
- хронические болезни;
- хронический стресс (финансовый стресс, вредные условия труда, плохие семейные отношения, злоупотребление алкоголем);
- нездоровая диета и отсутствие физических упражнений;
- плохой сон и т. д.
Диагностика состояния
Врач на основании тщательно собранного анамнеза, жалоб, назначает исследование уровня кортизола. Анализ можно выполнить по крови и по слюне .
Читайте также:
- Диагностика лейшманиоза. Лечение лейшманиоза. Профилактика лейшманиоза.
- Посткастрационный синдром: причины, механизмы развития
- Как справиться с ПМС? Народные методы с предменструальным синдромом (ПМС) без лекарств
- Рентгенограмма, КТ при расширении пространства периодонтальной связки зуба челюсти
- Ретинит глаза
