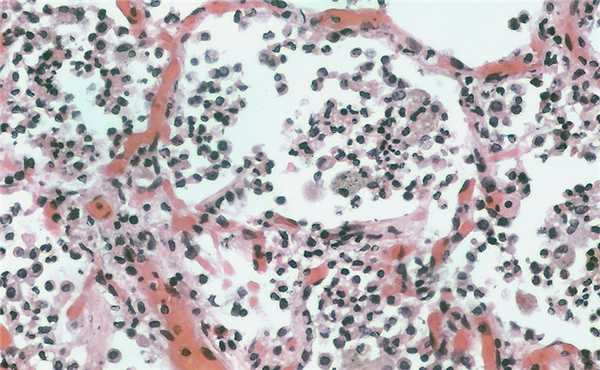
Активация и функция при воспалении в легких.
Добавил пользователь Владимир З. Обновлено: 01.02.2026
Цель обзора. Рассмотреть некоторые приоритетные патогенетические механизмы формирования хронической обструктивной болезни легких.
Основные положения. Продемонстрировать приоритетное действие цитокинов в очаге воспаления и на территории реагирующих лимфоидных органов, а также связь реализации неспецифических и специфических иммунных реакций при хронической обструктивной болезни легких (ХОБЛ) с влиянием на различные гомеостатические системы организма целого ряда универсальных медиаторов, среди которых особое место занимает цитокиновая сеть, контролирующая процессы реализации иммунной и воспалительной реактивности.
Заключение. Изучение хронического альвеолярного/бронхиального воспаления является ключевым фактором в развитии теории патогенеза многих легочных патологий.
Хроническая обструктивная болезнь легких (ХОБЛ) - одна из важнейших проблем современного здравоохранения, причем это характерно практически для всех стран в связи с постоянно возрастающей распространенностью и смертностью от этого заболевания. ХОБЛ является единственной болезнью, от которой смертность продолжает увеличиваться. По данным исследования, проведенного Всемирной организацией здравоохранения и Мировым банком, к 2020 г. ХОБЛ будет занимать 5-е место по заболеваемости и 3-е место в структуре смертности среди всех болезней.
Известно, что острое или хроническое альвеолярное/бронхиальное воспаление является ключевым фактором в развитии патогенеза многих легочных патологий, таких как бронхиальная астма, ХОБЛ, респираторный дистресс-синдром взрослых, идиопатический фиброз легких. Локализация и специфические особенности воспалительного ответа могут быть различными для каждого из этих заболеваний, однако, для всех них характерно привлечение в легочную ткань и активация воспалительных клеток. Эти активированные клетки могут продуцировать цитокины, оксиданты и многие другие медиаторы, которые вовлечены в воспаление 1.
Основу патогенеза ХОБЛ составляет хроническое, диффузное, неаллергическое воспалительное поражение дыхательных путей, которое проходит с участием нейтрофилов, с повышенной активностью миелоперексидазы, нейтрофильной эластазы, металлопротеиназ. Воспалительная реакция связана с нейтрофильной инфильтрацией в очаге воспаления при повышенной активности интерлейкинов-6 и -8 и фактора некроза опухоли-альфа (TNF-альфа) 5. Процесс воспаления имеет многофакторную природу и представляет собой сложную систему взаимодействия клеток воспаления, продуцируемых ими цитокинов и факторов роста, а также активации рецепторного ответа каждой группы клеток, вовлеченных в воспалительный процесс. Повышение симпатической активности у больных ХОБЛ способствует активации ренин-ангиотензин-альдостероновой системы (РААС) и других нейрогормонов и медиаторов (цитокинов, эндотелинов, вазопрессина и др.).
Цитокины - это гормоноподобные белки, вырабатываемые различными клетками (лимфоцитами, моноцитами, гранулоцитами, мастоцитами, эндотелиоцитами, фибробластами, и др. клетками), обладающие широким спектром биологической активности, осуществляющие межклеточные взаимодействия при гемопоэзе, иммунном и воспалительном ответах, межсистемных взаимодействиях 18.
Цитокины традиционно делят на интерлейкины (Ил-1 - ИЛ-15), факторы некроза опухоли (TNF-альфа и -бетта), фактор, ингибирующий миграцию, интерфероны, хемотаксические факторы, ростовые факторы (фактор роста фибробластов, трансформирующий фактор роста - ТФР-бетта, эпителиалные и эндотелиальные факторы роста и т.д.) [7,8,19,20].
Основная часть провоспалительных цитокинов продуцируется нейтрофилами, активированными лимфоцитами, эндотелитальными и гладкомышечными клетками. В норме провоспалительные цитокины не должны находится в циркуляции, однако в ряде случаев они могут появляться, являсь проявлением вялотекущих скрытых воспалительных процессов, а также иммунопатологических состояний. ФНО-aльфа обладает широким спектром эффектов. Благодаря ФНО-опосредованной индукции генов факторов роста, цитокинов, факторов транскрипции, рецепторов, медиаторов и белков острой фазы воспаления, пирогенов, он вовлечен в индукцию кахексии. Существуют экспериментальные подтверждения того, что активация системы цитокинов, главным образом продукция ФНОальфа, связана с высокой активностью САС, РААС и состоянием хронической гипоксии [13]. Повышенная активность нейрогуморальной системы стимулирует выработку цитокинов, обладающих провоспалительным действием, что определяет развитие патологических изменений. Ведущая роль в патогенезе воспаления при ХОБЛ отведена нейтрофилам. Как показывают уже существующие данные, в регуляции апоптоза нейтрофилов крайне важно соблюдение баланса между провоспалительными и противовоспалительными цитокинами, который обеспечивает своевременное устранение “излишних” гранулоцитов после исполнения их функции в очаге воспаления. Если же происходит торможение апоптоза нейтрофилов, то появляется риск развития персистенции воспаления окружающих тканей, так как нейтрофилы крайне агрессивно вырабатывают цитокины воспаления, что наблюдается у больных с гнойно-септическими заболеваниями при исследованиях различных маркеров апоптоза в бронхо-альвеолярном лаваже, при биопсии в слизистой бронхов и в крови [5,9,15,21].
В развитии и функционировании нейтрофилов можно выделить три стадии, когда наблюдаются наиболее существенные различия по готовности клеток к реализации процесса апоптоза: 1) созревание в костном мозге; 2) пребывание в циркуляции; 3) нахождение в тканях, в том числе сюда необходимо отнести и экссудативные нейтрофилы (саливарные, перитонеальные, раневые, интраназальные, вагинальные, бронхоальвеолярные) [22,23].
Таким образом, активация системы цитокинов у больных ХОБЛ является маркером прогрессирования заболевания с вовлечением в патогенез все новых и новых составляющих, включая нейрогуморальную систему организма человека, приводящую к появлению и прогрессированию ЛГ, что требует особой фармакотерапевтической тактики в ведении этих больных [6].
При исследовании нейтрофилов у больных с тяжелыми гнойно-септическими заболеваниями обнаружен интересный факт - наличие высокого процента нейтрофилов (по сравнению со здоровыми людьми) с выраженной экспрессией CD95 (АРО-1, Fas) на мембранах клеток, что означало высокую готовность клеток к реализации апоптоза. Однако, при этом обнаружено торможение гибели нейтрофилов по времени (по сравнению с нейтрофилами, CD95-экспрессированными у здоровых людей), что означает наличие несостоятельности иммунитета у больных с тяжелыми гнойно-септическими заболеваниями в связи с дисбалансом между проапоптическими и антиапоптическими цитокинами.
Известно, что уровень некоторых циркулирующих в крови цитокинов и острофазных белков у пациентов ХОБЛ выше нормы. Пока не исследовалось, как базисная терапия ХОБЛ влияет на их динамику. Задачей исследования Malo O., Sauleda J. и др.[9,17,23] было описание изменений, происходящих в системе взаимодействия некоторых провоспалительных цитокинов, циркулирующих в крови во время обострения заболевания у больных ХОБЛ тяжелого течения и оценка потенциального эффекта проводимой кортикостероидной терапии. Исследователи определяли уровень TNF-альфа, ИЛ-6 и ИЛ-8 сыворотки крови и СРБ у 10 больных с ХОБЛ тяжелого течения в первые 24 ч. госпитализации по поводу внезапно нараставшей дыхательной недостаточности; повтороное лабораторное исследование проводили при выписке больного и спустя 2 месяца. Была набрана контрольная группа из 8 здоровых человек того же возраста [24]. По результатам исследования уровень сывороточного ИЛ-6 были значительно выше у пациентов с ХОБЛ по сравнению с группой контроля, а уровни ИЛ-8 в сыворотке крови в группе контроля и у больных ХОБЛ были похожими. Не было статистически значимого изменения исследованных показателей ни во время улучшения течения заболевания (несмотря на кортикостероидную терапию), ни спустя 2 месяца. Таким образом, полученные результаты продемонстрировали наличие системного воспаления во время обострения ХОБЛ, которое практически не изменилось даже под действием внутривенного введения кортикостероидов [23]. Определение TNF-альфа методом тест-системы ELISA является мало чувствительным, и не рекомендуется применять для подобного исследования.
Интересное исследование проведено группой испанских ученых - M.Miravitlles и соавт. [17], целью которого было определение роли повышенного уровня сывороточного ИЛ-6 или его растворимого рецептора (sRIl-6) в активации системы воспаления у больных с дефицитом альфа1-антитрипсин Обследованы 7 человек с дефицитом альфа1-антитрипсина и 23 человека с диагнозом ХОБЛ с такой же степенью обструкции по данным ФВД (ОФВ1 35.5-38.3%). Пациенты обеих групп были сопоставимы во возрасту (51-63 года). При сравнении показателей сывороточного ИЛ-6 и его растворимого рецептора в этих двух группах оказалось, что у больных с дефицитом альфа1-антитрипсина уровни ИЛ-6 сыворотки и растворимого рецептора ИЛ-6 в среднем составляли 4.7 pg/ml и 129.1 ng/ml соответственно, а у больных ХОБЛ с нормальным значением альфа-1-антитрипсина уровни ИЛ-6 и sRIl-6 - 4.1 pg/ml и sRIl-6 140.8 ng/ml соответственно. И только у одного больного с дефицитом альфа1-антитрипсина уровень ИЛ-6 был выше нормы. Таким образом, были обнаружены статистически не значимые различия значений уровня ИЛ-6 и рецептора ИЛ-6 сыворотки крови в обеих группах пациентов, что означает отсутствие разницы между этими показателями. Однако, динамическое исследование этих цитокинов на фоне терапии не проводилось [7-9,21,25].
В настоящее время альвеолярный макрофаг считается централь¬ной клеткой воспаления и регулятором сложных межклеточных взаимодействий. В результате активации альвеолярных макрофагов происходит скопление лимфоцитов, фибробластов, моноцитов, а также значи¬тельно активируются Т-лимфоциты. Активированные Т-лимфоциты выделяют интерлейкин-2, под влиянием которого Т-эффекторные лимфоциты активируются и продуцируют ряд лимфокинов. Наряду с этим Т-лимфоциты, как и альвеолярные макрофаги, вырабаты¬вают ряд веществ, стимулирующих пролиферацию фибробластов и, следовательно, развитие фиброза.
Альвеолярные макрофаги гиперпродуцируют ряд биологически активных веществ, в том числе интерлейкин-1, который стимулирует Т-лимфоциты и привлекает их в очаг воспаления, т.е. интерстициальную ткань легких и альвеолы [26].
Роль макрофагов в иммунитете исключительно важна - они обеспечивают фагоцитоз, переработку и представление антигена Т-клеткам, секретируют лизоцим, нейтральные протеазы, кислые гидролазы, аргиназу, многие компоненты комплемента, ингибиторы ферментов (антиактиватор плазминогена, альфа2-макроглобулин), транспортные белки (трансферрин, фибронектин, трансбаламин II), нуклеозиды и цитокины (ФНО альфа, ИЛ-1 ,ИЛ-8, ИЛ-12). ИЛ-1 выполняет много важных функций: воздействуя на гипоталамус, вызывает лихорадку; стимулирует выход нейтрофилов из костного мозга; активирует лимфоциты и нейтрофилы. Макрофаги являются одним из орудий врожденного иммунитета. Кроме того макрофаги, наряду с В- и Т-лимфоцитами, участвуют и в приобретенном иммунном ответе, являясь «дополнительным» типом клеток иммунного ответа: макрофаги являются фагоцитирующими клетками, чья функция - «проглатывание» иммуногенов и процессирование их для представления Т-лимфоцитами в форме, пригодной для иммунного ответа [27].
Т-лимфоциты распознают инфицированный макрофаг по экспонированию на его поверхности микробного антигена, находящегося в комплексе с гликопротеином МНС класса II, который в данном случае служит сигналом макрофага. В результате распознавания Т-клетки выделяют лимфокины, стимулирующие внутриклеточное уничтожение возбудителя макрофагом.
Таким образом, терапия, направленная на коррекцию моноцитарно-макрофагальной системы, является приоритетной у больных, имеющих воспалительную природу заболевания, на всех этапах воспалительного процесса и независимо от его локализации, как в бронхолегочной системе, так и в других.
Оценку прогрессирования хронической обструктивной болезнь легких необходимо проводить, сравнивая клинические показатели состояния пациента с показателями функции внешнего дыхания и с биомаркерами воспаления как специфическими, так и неспецифическими, так как прогрессирование заболевания у данной группы больных обусловлено особенностями процессов ремоделирования стенок бронхов [28]. Для оценки возможности влияния медикаментозной терапии на замедление прогрессирования заболевания важно изучить динамику уровня провоспалительных цитокинов [5,19].
Известно, что коварство ХОБЛ заключается в медленном, но неуклонном прогрессировании. Выраженная клиническая симптоматика появляется лишь в развернутой стадии болезни (2 стадия). На ранних стадиях ХОБЛ протекает скрыто, без постоянных клинических симптомов.
Совершенствование наших представлений о сущности заболевания - патогенеза ХОБЛ - является важнейшим инструментом, влияющим на основные подходы к классификации ХОБЛ, лечнению и профилактике заболевания.
С ХОБЛ нужно и можно бороться. Существуют лечебные мероприятия, способные уменьшить симптомы болезни, замедлить ее прогрессирование и улучшить качество жизни пациентов.
Патогенетическое лечение пневмонии
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
При тяжелой острой пневмонии, резком нарушении дренажной функции бронхов или абсцедировании проводят санационные бронхоскопии 1% раствором диоксидина или 1% раствором фурагина. Такие мероприятия выполняются в отделении или блоке интенсивной терапии.
Восстановление дренажной функции бронхов
Восстановление дренажной функции бронхов способствует быстрейшему рассасыванию воспалительного инфильтрата в легких. С этой целью назначают отхаркивающие средства и муколитики. К этим средствам прибегают, когда кашель становится "влажным". Хорошим эффектом обладают раствор калия йодида (запивать щелочными растворами, боржоми, молоком), корень алтея, мукалтин, ацетилцистеин, бромгексин (бисольвон). Особое значение придается бромгексину, который стимулирует продукцию сурфактанта - важного компонента системы местной бронхопульмональной защиты. С целью разжижения мокроты и очищения бронхов используют также протеолитические ферменты.
Нормализация тонуса бронхиальной мускулатуры
Нередко у больных острой пневмонией наблюдается выраженный бронхоспазм, что нарушает вентиляционную функцию легких, способствует развитию гипоксемии, задерживает рассасывание воспалительного очага.
Для снятия бронхоспазма применяются бронходилататоры. Наиболее часто используется эуфиллин внутривенно капельно, в свечах, иногда внутрь. В последние годы широко используются препараты теофиллина продленного действия.
Для купирования приступа удушья могут использоваться также селективные стимуляторы бета2-адренорецепторов в виде дозированных аэрозолей (беротек, вентолин, сальбутамол и др.), некоторые бета2-стимуляторы могут применяться также внутрь (алупент и др.).
Иммуномодулирующая терапия
Большую роль в развитии острой пневмонии играет функциональное состояние иммунной системы организма. Нарушение иммунологической реактивности является одной из ведущих причин затяжного течения острой пневмонии. Как правило, пневмония, особенно острая, протекает на фоне вторичного иммунодефицита со снижением активности NK-клеток (натуральных киллеров), нарушением активности Т-супрессоров, Т-хелперов. Отмечено также снижение фагоцитарной функции нейтрофилов.
Антибактериальные средства, применяемые при пневмонии, также оказывают влияние на состояние иммунной системы организма и на неспецифические защитные механизмы.
Большинство бета-лактамных антибиотиков существенно усиливают фагоцитоз. В последние годы выявлены иммуномодулирующие свойства цефалоспоринов. Особенно эффективен в этом отношении цефодизин (модивид), который обладает иммуностимулирующей способностью. Подобный эффект присутствует у цефаклора.
При острой пневмонии применяются следующие иммунокорригирующие средства.
Продигиозан - бактериальный полисахарид, усиливает фагоцитоз через продукцию интерлейкина-1, повышает активность различных субпопуляций Т-клеток. В связи с тем, что интерлейкин-1 является эндогенным пирогеном, при лечении продигиозаном возможно повышение температуры тела. Стимулирует Т-хелперы и В-лимфоциты.
Продигиозан назначается в постепенно возрастающих дозах с 25 до 100 мкг внутримышечно с интервалами 3-4 дня. Курс лечения - 4-6 инъекций. Лечение продигиозаном в сочетании с антибиотиками и иммуноглобулином приводит к положительной динамике заболевания.
Широко применяются препараты иммуномодулирующего действия, полученные из тимуса.
Т-активин - усиливает фагоцитоз, продукцию интерферона, стимулирует функцию Т-киллеров. Назначается подкожно по 100 мкг 1 раз в день 3-4 дня.
Тималин - обладает такими же свойствами, что и Т-активин. Назначается по 10-20 мг внутримышечно 5-7 дней.
Тимоптин - эффективный иммунномодулирующий препарат тимуса, содержащий комплекс иммуноактивных полипептидов, включая а-тимозин.
Препарат нормализует показатели Т- и В-систем иммунитета, индуцирует пролиферацию и дифференцировку предшественников Т-лимфоцитов в зрелые иммунокомпетентные клетки, нормализует взаимодействие Т- и В-лимфоцитов, активизирует фагоцитарную функцию нейтрофилов, стимулирует мегакариоцитарный росток.
Тимоптин применяется подкожно из расчета 70 мкг/м 2 поверхности тела, т.е. взрослым вводят обычно 100 мкг 1 раз в 4 дня. Курс лечения - 4-5 инъекций. При необходимости его повторяют.
Побочных эффектов не выявлено.
Выпускается во флаконах в виде стерильного лиофилизированного порошка по 100 мкг, перед введением растворяется в 1 мл изотонического раствора натрия хлорида.
Анабол - бактериальный полисахарид, продуцируемый лактобактериями. Повышает активность натуральных киллеров, функцию Т-клеток, малотоксичен, хорошо переносится. Анабол стимулирует также фагоцитарную функцию нейтрофилов. Применяется внутрь по 1.5 г в день в течение 2 недель.
Натрия нуклеинат - получен при гидролизе дрожжей. Выпускается в порошках. Принимается внутрь по 0.2 г 3-4 раза в день после еды. Препарат стимулирует кооперацию Т- и В-лимфоцитов, повышает фагоцитарную функцию макрофагов, в том числе альвеолярных, продукцию интерферона и содержание лизоцима в бронхах.
Зиксорин - стимулирует функцию Т-лимфоцитов-киллеров и является индуктором цитохрома Р450 в печени. Применяется по 0.2 г 3 раза в день в течение 1-2 недель.
Задитен (кетотифен) - умеренно повышает функцию Т-лимфоцитов-супрессоров и тормозит дегрануляцию тучных клеток, тем самым предупреждая выход из них лейкотриенов и других медиаторов аллергии и воспаления.
Назначается препарат по 0.001 г 2 раза в день, прежде всего больным с затяжной пневмонией, протекающей с бронхоспастическим синдромом.
Катерген - гепатопротектор, кроме того, обладает антиоксидантным эффектом, повышает активность натуральных киллеров. Назначается в таблетках по 0.5 г 3 раза в день в течение 3-4 недель. Побочных действий практически не имеет.
Левамизол (декарис) - восстанавливает функцию Т-лимфоцитов, прежде всего стимулируя Т-лимфоциты-супрессоры.
Назначается по 150 мг 1 раз в день в течение 3 дней, затем 4 дня -перерыв. Курсы повторяют 3 раза, на весь курс лечения назначается 1350 мг препарата.
В ходе лечения левамизолом следует помнить о возможном развитии лейкопении и агранулоцитоза.
Диуцифон выпускается в таблетках по 0.1 г, стимулирует функцию Т-лимфоцитов (преимущественно Т-супрессоров), назначается по 0.1 г 3 раза в день в течение 5-7 дней с последующим перерывом 4-5 дней. Количество курсов определяется течением болезни.
Препарат уступает в иммунокорригирующей активности левамизолу, но не вызывает развития агранулоцитоза.
Показания к назначению иммуномодуляторов
Селективное уменьшение активности натуральных киллеров
Применяются также оксиметацил, эхиноцин, ликопид, рибомунил.
Перед назначением иммунокорректоров необходимо определить иммунный статус больного и дифференцированно назначить иммуномодуляторы с учетом иммунологических нарушений.
По мнению В. П. Сильвестрова (1985), назначение иммунорегулируюших препаратов оправдано даже в начальном периоде инфекционного процесса при резко сниженных показателях отдельных звеньев иммунной системы. В стадии реконвалесценции эти препараты применяют, когда отмечается неполное восстановление активности иммунокомпетентных клеток. В период ремиссии хронического процесса стимуляция защитных реакций организма при помощи иммуностимуляторов может предупредить обострение заболевания. Иммуностимуляторы особенно показаны больным с затяжной пневмонией, когда отсутствие полного восстановления показателей иммунного статуса способствует значительному удлинению сроков выздоровления.
Е. В. Гембицкий, В. Г. Новоженов (1994) рекомендуют применение сандоглобулта в дозе 0.1-0.4 г/кг/сут внутривенно капельно (10-30 капель/мин) по следующим показаниям:
- антибиотикорезистентность;
- генерализация инфекции;
- тяжелая стафилококковая деструкция легких;
- дефицит IgG3 и lgG4 - подклассов Ig.
Лицам пожилого возраста иммунорегуляторы левамизол и диуцифон следует назначать с осторожностью, так как у них, напротив, возможно подавление того иммунного механизма, на который направлено действие препарата. В этих случаях более целесообразно применение "мягких" иммуномодуляторов - анабола, натрия нуклеината.
Слабо выраженным иммунокорригирующим действием с практически отсутствующими побочными действиями обладают адаптогены. Их полезно назначать при любом варианте острой пневмонии. Применяются экстракт элеутерококка по 1 чайной ложке 2-3 раза в день, настойка женьшеня по 20-30 капель 3 раза в день, настойка китайского лимонника по 30-40 капель 3 раза в день, сапарал по 0.05-0.1 г 3 раза в день, пантокрин по 30 капель 3 раза в день. Адаптогены назначаются на все время болезни, до выздоровления.
Положительное, но слабо выраженное влияние на иммунную систему могут оказать средства, повышающие неспецифическую резистентность - экстракт алоэ, стекловидное тело, фибс, биосед. Они вводятся подкожно или внутримышечно по 1 мл 1 раз в день в течение 15-20 дней.
При снижении функции В-лимфоцитов и недостатке иммуноглобулинов целесообразно лечение иммуноглобулином, γ-глобулином по 3-4 мл 1 раз в 3 дня (4-5 инъекций). Существуют также препараты γ-глобулина для внутривенного введения - 0.2-0.4 г/кг ежедневно или через день.
В качестве иммуномодулирующих средств применяются также препараты интерферонов.
Интерфероны - эндогенные низкомолекулярные белки с молекулярной массой от 15,000 до 25,000, обладающие противовирусными, иммуномодулирующими и противовоспалительными свойствами. Известны α-, β-и у-интсрфероны.
α-Интерферон продуцируется В-лимфоцитами и лимфобластами, β-интерферон - фибробластами, у-интерферон - Т-лимфоцитами.
Методом генной инженерии получен препарат реаферон, соответствующий человеческому а2-интерферону.
Интерфероны вводят внутримышечно (содержимое 1 ампулы растворяют в 1 мл изотонического раствора натрия хлорида) по 1.000.000 ME 1-2 раза в день ежедневно или через день в течение 10-12 дней. Препарат высокоэффективен, не токсичен, сочетание реаферона с антибиотиками повышает их эффективность. Наилучшие результаты достигаются при одновременном применении интерферона с антибиотиками.
В комплексной терапии острой пневмонии, особенно при затяжном ее течении, возможно использование и таких иммуномодулирующих методов, как лазерное и ультрафиолетовое облучение крови. Последний метод обладает также бактерицидным эффектом. Использование этих методов особенно целесообразно при необходимости быстрого воздействия на иммунный статус.
Положительное влияние на иммунную систему оказывают поливитаминные комплексы.
Антиоксидантная терапия
Активация процессов перекисного окисления с образованием избытка свободных радикалов имеет важное патогенетическое значение в развитии острой пневмонии, так как приводит к повреждению мембран бронхопульмональной системы. Коррекция мембранных нарушений производится с помощью экзогенного антиоксиданта - витамина Е.
Витамин Е можно принимать внутрь по 1 капсуле 2-3 раза в день на протяжении 2-3 недель или вводить внутримышечно его масляный раствор по 1 мл в день.
С этой же целью в комплексную терапию острой пневмонии целесообразно включать эссенциале в капсулах по 2 капсулы 3 раза в день в течение всего периода заболевания. Препарат содержит эссенциальные фосфолипиды, входящие в состав клеточных мембран, витамин Е, другие витамины (пиридоксин, цианкобаламин, никотинамид, пантотеновая кислота). Препарат обладает мембраностабилизирующим и антиоксидантным действием.
В последние годы в качестве антиоксидантной терапии применяется эмоксипин 4-6 мг/кг/сут внутривенно капельно на изотоническом растворе натрия хлорида.
Улучшение функции системы местной бронхопульмональиой защиты
Нарушение функции системы местной бронхопульмональиой защиты имеет важное значение в патогенезе острой пневмонии. Местная бронхопульмональная защитная система включает в себя нормальную функцию мерцательного эпителия, продукцию сурфактанта, лизоцима, интерферона, защитного иммуноглобулина А, нормальное функционирование альвеолярных макрофагов и бронхопульмональной иммунной системы, представленной всеми субпопуляциями Т-лимфоцитов, большим количеством натуральных киллеров, а также В-лимфоцитами. При острой пневмонии функция системы местной бронхопульмональной защиты резко снижается, что способствует внедрению в легочную ткань инфекционного возбудителя и развитию в ней воспаления.
Нормализация функции системы местной бронхопульмональной защиты способствует быстрейшему выздоровлению больного. Но возможности врача в этом отношении пока ограничены.
В определенной мере улучшение функции системы местной бронхопульмональной защиты наступает при лечении иммуномодуляторами, применении бромгексина, амброксола (стимулирует образование сурфактанта). Сурфактант - поверхностная мономолекулярная пленка на поверхности альвеол, которая состоит преимущественно из фосфолипидов, вырабатывается альвеоцитами. Она регулирует поверхностное натяжение альвеол и предупреждает их спадение, предупреждает коллапс мелких бронхов, противодействует развитию эмфиземы легких, участвует в абсорбции кислорода, обладает бактерицидной активностью.
Ведутся исследования по эндобронхиальному применению культуры альвеолярных макрофагов, интерферона, иммуноглобулина.
Борьба с интоксикацией
В качестве дезинтоксикационных мероприятий при острой пневмонии, особенно тяжело протекающей и с выраженной интоксикацией, используется внутривенное капельное вливание гемодеза (400 мл 1 раз в день), изотонического раствора натрия хлорида, 5% раствора глюкозы, а также лечение коферментами (кокарбоксилазой, пиридоксальфосфатом, липоевой кислотой), что значительно улучшает метаболизм тканей и способствует уменьшению интоксикации. При выраженных явлениях вторичной гипоксемической и токсической энцефалопатии рекомендуется внутривенное вливание 5 мл 20% раствора пирацетама в 10 мл изотонического раствора натрия хлорида 1 раз в день в течение 5-6 дней, затем по 0.2 г пирацетама в таблетках 3 раза в день.
С целью дезинтоксикации больному рекомендуется питье клюквенного морса, отваров шиповника, фруктовых соков, минеральных вод. При интоксикационном синдроме, резистентном к дезинтоксикационной терапии, применяют плазмаферез, гемосорбцию, обладающие также иммуномодулирующим действием.
Виды, симптомы и лечение инфекционных пневмоний
Легкие - важнейший парный орган, выполняющий не только функцию дыхания (газообмена), но и принимающий участие в других процессах организма. Нарушение их работы приводит к необратимым тяжелым последствиям вплоть до смертельного исхода. Воспаление легких, называемое на языке медицины «пневмонией», является сегодня одним из самых распространенных заболеваний. Согласно статистическим данным, инфекционная пневмония становится причиной около 7% смертей во всем мире.
Виды инфекционного воспаления легких
Возбудителями инфекционной пневмонии могут являться бактерии, вирусы, грибковые культуры, внутриклеточные паразиты. Риск развития болезни повышают следующие факторы:
- курение;
- чрезмерное употребление алкоголя;
- травмы или неправильное строение грудной клетки;
- патологии органов пищеварения;
- иммунные нарушения;
- хронический стресс, затяжные депрессии;
- болезни сердечно-сосудистой системы;
- онкологические заболевания;
- длительное нахождение человека в малоподвижном положении лежа;
- искусственная вентиляция органов дыхания;
- хронические заболевания дыхательных путей;
- ослабленное состояние организма после операции;
- постоянное нахождение в экологически неблагоприятной обстановке;
- сырой климат;
- возрастные особенности (особенно опасно инфекционное воспаление легких маленьким детям и людям в возрасте).
Рассмотрим причины развития пневмонии.

Факторы риска пневмонии
Вирусное воспаление
Вирусной пневмонией называют воспаление легких, при котором причиной поражения конечных легочных структур - альвеол - становится воспалительный процесс, вызванный вирусом либо же являющийся следствием иммунного ответа организма на вирус. Наиболее распространенными вирусами, вызывающими или же провоцирующими инфекционную пневмонию являются:
- гриппы А и В;
- парагрипп;
- коронавирусы;
- аденовирусы;
- цитомегаловирус;
- вирус герпеса;
- вирус Эпштейна-Барр;
- энтеровирус;
- вирус кори;
- вирус ветряной оспы;
- респираторно-синцитальный вирус.
Пик развития вирусных пневмоний совпадает, как правило, с периодами эпидемии острых респираторных заболеваний.
Бактериальное воспаление
Причиной бактериальной инфекционной пневмонии являются бактерии. Наиболее часто возбудителями становятся:
- пневмококки;
- стрептококки;
- стафилококки;
- моракселла;
- гемофильная палочка;
- анаэробные бактерии.
Бактериальная пневмония часто становится осложнением вирусной инфекции.
Атипичное воспаление
Атипичным воспалением легких называют инфекционную пневмонию, вызванную нехарактерными возбудителями, такими как микоплазмы, хламидии, легионеллы, коксиеллы, сальмонеллы, клебсиеллы и другие. Кроме того, атипичная пневмония может быть спровоцирована вирусами (в том числе коронавирусами). Коварство атипичных пневмоний заключается в схожести их симптомов с симптомами респираторных заболеваний.
Инкубационный период инфекций
Период инкубации - это время от момента заражения до проявления первых признаков заболевания. У взрослых инкубационный период инфекционной пневмонии составляет в большинстве случаев от одного до трех дней. На длительность периода будут влиять такие факторы как:
- причина инфекции (вирусы, бактерии, прочие возбудители);
- возраст больного;
- его иммунитет;
- общее состояние здоровья пациента до начала заболевания;
- образ жизни (стрессы, повышенная нагрузка на организм, неправильное питание).
Инфекционная пневмония, вызванная стрептококком или стафилококком, может развиться уже через несколько часов после заражения. В некоторых случаях болезнь проявляет себя только через пять дней, а иногда лишь через несколько недель или даже месяцев. Знание продолжительности инкубационного периода помогает врачам поставить верный диагноз.
Как передаются возбудители
Нужно иметь в виду, что большинство инфекционных пневмоний являются заразными. Для того чтобы минимизировать возможность заражения этим заболеванием, необходимо знать, как передается воспаление легких. Возможных путей передачи инфекции три:
- воздушно-капельный - патогенные организмы попадают в легкие человека через микроскопические частички слюны, выделяемые при кашле, чихании или разговоре;
- гематогенный - возбудитель проникает в организм вместе с кровью в случае ее заражения другими тяжелыми инфекциями;
- эндогенный - живущие в носоглотке бактерии активизируются и становятся причиной развития инфекции.
Кроме того, инфекция может передаваться при контакте с вещами заболевшего, попадая с кожи рук на них, а затем в дыхательные пути или в глаза здорового человека.
Гигиене рук уделяется повышенное внимание. Больному рекомендуется пользоваться отдельной посудой, полотенцем и персональными средствами гигиены.
Симптомы у взрослых людей
Симптомы инфекционной пневмонии зависят от возбудителя, ее вызвавшего. Кроме того, на течение заболевания влияют и особенности организма зараженного. Так, симптомы у взрослых здоровых людей могут совсем отсутствовать, организм самостоятельно справится с инфекцией, проникшей в легкие. Тогда как люди с ослабленным иммунитетом наверняка заболеют, но и у них симптомы могут различаться. Наиболее часто при инфекционном воспалении легких у взрослых симптомы бывают следующими:
- кашель (чаще всего сухой, приступообразный);
- слабость, головная боль, болезненные ощущения в мышцах;
- повышенная температура (классическим симптомом инфекционной пневмонии считается стремительно растущая температура, однако иногда градусник может держаться на отметке 37,0-37,5 градусов);
- покалывания в средней части спины, внизу груди;
- прослушивающиеся хрипы при дыхании;
- одышка.
Однако не всегда симптомы выражены явно. Зачастую на первых порах болезнь напоминает обычную простуду. Тем не менее крайне важно вовремя диагностировать заболевание - от этого во многом зависит длительность и эффективность лечения инфекционной пневмонии. Основным методом диагностирования является рентген легких.
Лечение
В случае появления специфических симптомов у взрослых лечение инфекционной пневмонии всегда проводят антибиотиками. Не тяжелые пневмонии начинают лечить препаратами пенициллиновой группы:
- Флемоклав;
- Аугментин;
- Амоксиклав.
В случае их непереносимости пациентам назначают макролиды:
- Сумамед;
- Кларитромицин;
- Азитромицин;
- Хемомицин.
Могут назначаться фторхинолоны:
- Таваник;
- Моксифлоксацин;
- Глево;
- Левофлоксацин.
- Супракс;
- Цефотаксим;
- Цефтриаксон.
Эффективность выбранной терапии оценивают через 2-3 суток и при отсутствии улучшения состояния пациента меняют антибиотик.
Выбор конкретной схемы производится лечащим врачом. Он зависит от возраста пациента, а также его состояния и течения болезни. Самолечение или отступление от назначенного лечения могут стоить пациенту здоровья или даже жизни.
Кроме антибиотиков, при инфекционной пневмонии необходимы жаропонижающие, противовоспалительные и отхаркивающие средства. Вместе с антибиотиками рекомендуют принимать лекарства, налаживающие работу желудочно-кишечного тракта, а также препараты для восстановления водного баланса и очищения крови, назначаются физиотерапевтические процедуры. Для больного важен постельный режим, проветривание помещения, обильное питье. В большинстве случаев лечение проводится в стационаре.
Что происходит с легкими при этой болезни и после лечения
Во время инфекционной пневмонии в альвеолах легких накапливается специфический секрет, образуются спайки. Из-за этого происходит сужение просвета альвеол, блокируется газообмен и нарушается дыхание. Иногда на некоторых участках легких возникают отверстия. Наиболее опасным осложнением может стать отек легких, обусловленный попаданием части крови в легочную ткань.
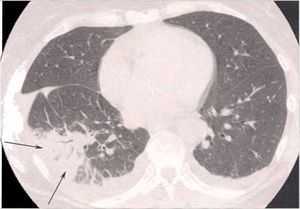
Возможными последствиями инфекционной пневмонии могут стать:
- одышка;
- адгезивный плеврит;
- эмпиема плевры;
- сепсис;
- абсцесс легкого;
- полиорганная недостаточность;
- рубцы на легких.
В случае возникновения осложнений врач может порекомендовать методы укрепления легких, а частности лечебную гимнастику. Пациента научат таким приемам, как глубокое и диафрагмальное дыхание, а также специальным лечебным упражнениям.
Прогноз и летальность
На сегодняшний день летальность от инфекционной пневмонии в России близка к 1,2%. При этом летальный исход возникает не столько от воспаления легких, сколько от вызванных им осложнений:
- заражения крови (сепсиса);
- инфекционно-токсического шока;
- абсцесса легкого;
- дистресс-синдрома.
Наиболее неблагоприятный прогноз при сепсисе - каждый год от него умирает 4-6 миллионов людей в мире.
Риск смертельного исхода возрастает при наличии:
- сердечно-сосудистых заболеваний;
- таких заболеваний легких, как ХОБЛ, туберкулез, первичная гипертензия;
- вредных привычек;
- сахарного диабета;
- почечной недостаточности, хронического гломерулонефрита;
- пожилого возраста (старше 65 лет).
Прогноз зависит от состояния иммунной системы пациента, а также восприимчивости возбудителя к лекарственной терапии. Кроме того, чем раньше будет начата антибактериальная терапия инфекционной пневмонии, тем ниже будет вероятность летального исхода. При отсутствии лечения прогноз может быть крайне неблагоприятным.
Полезное видео
Как вовремя распознать воспаление легких и как его лечить:
Воспаление легких: симптомы и лечение
Пневмония (воспаление легких) - это острый воспалительный инфекционный процесс, локализирующийся в легочной ткани. Пневмония может быть типичной и атипичной, и при неправильно подобранном лечении может перетечь в хроническую форму или даже привести к летальному исходу. Ежегодно пневмония уносит жизни сотен тысяч людей, а главной причиной этому является именно не своевременное лечение.
Первые признаки воспаления легких у взрослых
Существуют следующие симптомы, наличие которых свидетельствует о развитии пневмонии:
- лихорадка (до 40 градусов);
- озноб (мышечная дрожь);
- сдавливающая боль в грудной клетке;
- кашель разного вида;
- головные боли, головокружения;
- бледность кожных покровов;
- снижение аппетита;
- цианоз (синюшность носа);
- хрипы при дыхании;
- судороги;
- тошнота, рвота;
- диарея;
- отдышка;
- сбитое дыхание;
- повышенное потоотделение;
- общая слабость и пониженная трудоспособности.
Обнаружив у себя несколько вышеперечисленных симптомов, необходимо немедленно обратиться к врачу, объяснив ему свои жалобы, в том числе и обнаруженные признаки заболевания воспаления в легких. У взрослых пневмония развивается очень стремительно, и при ненадлежащем лечении способна привести к еще более серьезным патологиям, порой даже к летальному исходу.
Какие симптомы при воспалении легких у взрослых?
Количество и интенсивность первичных признаков может варьироваться, однако существует ряд наиболее часто встречающихся случаев течения воспаления легких:
Воспаление легких без температуры: симптомы у взрослых
При воспалении легких симптомы у взрослых без температуры могут возникать вследствие многих причин, заболевание может быть определено на основании следующих признаков:
- при минимальных физических нагрузках человек испытывает жар, а также усиливается потоотделение;
- беспокоит кашель, который длится более 2-х недель и сопровождается выделением мокроты;
- болезненные ощущения в груди возникают при поворачивании корпуса;
- снижение аппетита, жажда;
- чувство слабости;
- учащенное дыхание;
- румянец, который может проявляться только на одной щеке, со стороны воспаленного легкого;
- подъем при дыхании одной половины грудной клетки, боль при дыхании.
При пневмонии без температуры характерным признаком является то, что грудная клетка может разворачиваться только влево или вправо. При обнаружении данного симптома необходимо незамедлительно обратиться к пульмонологу. Клиника терапии работает ежедневно 24 часа в сутки, поэтому медицинский персонал всегда готов к приему пациентов.
Воспаление легких (симптомы без температуры): лечение
Самолечение при пневмонии без температуры недопустимо, пациент для получения положительной динамики при лечении должен ежедневно выполнять рекомендации специалиста. Симптомы пневмонии у взрослых без температуры схожи с простудой, которая лечится под контролем врача.
При пневмонии выполняется комплексное лечение, которое направлено как на ликвидацию возбудителей, так и на устранение симптомов. Для борьбы с патогенными микроорганизмами применяются антибиотики, при выборе которых учитывается устойчивость микробов к лекарственному средству. Длительность медикаментозного лечения данными препаратами составляет от 7 до 10 дней.
Насколько эффективна флюорография при воспалении легких
Флюорография - это метод рентгенологического обследования, который позволяет посредством рентген-лучей проникнуть через тело человека, фиксируя полученную картинку на экране изображения. Качество и однородность снимка флюорографии обусловлены способностью разных тканей тела поглощать эти лучи. На снимке светлыми пятнами выглядят сердце, бронхиолы, ребра и сами бронхи. Неравномерность легочной ткани и белые пятна в ненадлежащем месте могут свидетельствовать о наличии различных патологий: флюорография показывает пневмонию, эмфизему, туберкулёз, обструктивную болезнь легких и другие заболевания легочной системы.

Воспаление легких: рентген или флюорография?
Принято считать, что показывает флюорография легких показывает воспаление, а рентген может это лишь подтвердить. На самом деле, флюорография - это скорее профилактический метод, чем метод обследования конкретной патологии.
Ответ на вопрос “Показывает ли флюорография воспаление легких и бронхит?” - спорный, так как полученная картинка всецело зависит как от серьезности самой патологии, так и от толщины тканей, через которые проникают радиоактивные лучи.
Профилактический снимок флюорографии обезопасит от хронического воспаления легких или атипичной его формы и предупредит развитие другие патологий, однако именно рентген поможет определить локализацию воспалительного процесса и его сложность. Более того, метод рентгена является более безопасным, так как его доза облучения не так велика, как доза облучения при флюорографии.
Рентген легких при пневмонии
Рентген при пневмонии проводится в случае, если врач зафиксировал все видимые признаки заболевания и, если лабораторные анализы (анализы крови, мочи) это подтвердили. Противопоказаний к рентгену не существует, однако данного исследования рекомендуется избегать женщинам во время беременности.
Но в случаях, когда ожидаемая польза для здоровья матери превышает вред ребенку, рентген все же используют и во время вынашивания ребенка, при этом делая все возможное, чтобы минимизировать попадание радиоактивных лучей.
Флюорография: воспаление легких, фото и диагноз
Снимок флюорограммы также является действенным методом обследования, в особенности за неимением других способов. Существует ряд изменений, который может показать флюорография:
- изменение корней легких и легочного контура;
- фиброз;
- очаг воспаления легких и его локализацию;
- петрификаты и кальцинаты;
- увеличение лимфатических узлов;
- инфильтрат и очаги за тенью сердца.
Снимки флюорограммы являются достаточно информативными, однако они не способны уточнить диагноз в полной мере. Например, на них трудно увидеть тонкие линейные тени, присущие воспалению легких, а также некоторые виды пневмонии, вызванные определенными инфекциями.
Может ли флюорография показать пневмонию?
Пневмонию возможно увидеть, как на флюорографическом, так и на рентгеновском исследованиях. Проводить обследование, должен квалифицированный специалист, ведь от того, как он прочтет снимок легких при пневмонии, будет зависеть дальнейшее лечение пациента и, как следствие, его самочувствие.
Опытные врачи Юсуповской больницы определяют пневмонию и ее разновидности как по флюорографическим, так и по рентгеновским снимкам. Пульмонологи в свою очередь смогут внимательно и грамотно прописать лечение, включающее в себя качественные и проверенные многолетним опытом препараты. Записаться на прием возможно по телефону либо на нашем сайте, обратившись в круглосуточный онлайн сервис.

Что показывает анализ крови при воспалении легких?
Одним из решающих анализов в обследовании также является общий анализ крови (ОАК). Анализ крови при воспалении легких помогает определить интенсивность воспалительного процесса в организме. Особое внимание уделяется количеству лейкоцитов, скорости оседания эритроцитов (СОЭ) и установлению лейкоцитарной формулы, которая и помогает определить возможную этиологию заболевания (бактериальное оно или вирусное).
Общий анализ
Кровь при пневмонии может характеризоваться следующими показателями:
- лейкоциты при воспалении легких повышены, возникает лейкоцитоз. В норме содержание белых кровяных телец в крови здорового взрослого человека варьируется от 4 до 9 Г/л. Однако при пневмонии этот показатель может возрасти до 40-60 Г/л, поскольку начинается сопротивление организма инфекции;
- эритроциты находятся в пределах нормы или слегка уменьшаются. Значительное сокращение количества эритроцитов может быть только при условии тяжелого течения болезни в результате обезвоживания;
- снижение числа лейкоцитов (лейкопения) - характерна для вирусной пневмонии;
- в случае если лейкоцитарная формула показывает пониженное количество лимфоцитов и повышенное количество нейтрофилов - это в большинстве случаев обозначает наличие пневмонии вирусного характера;
- уменьшение процентного соотношения моноцитов, базофилов и эозинофилов;
- СОЭ при воспалении легких (или реакция оседания, РОЭ) превышает нормальные показатели. Нормой СОЭ для женщин является 2-15 мм/ч, для мужчин 1-8 мм/ч, в то время как при пневмонии этот показатель у обоих полов может превышать 30 мм/ч;
- тромбоциты, как правило, находятся в пределах нормы.
Показатели крови при заболевании и во время выздоровления
Сразу после выздоровления пациента показатели ОАК улучшаются, однако не приходят в норму полностью. Воспалительный процесс такого характера не проходит быстро, поэтому беспокоиться об изменениях ОАК после выздоровления не стоит, так как они будут сохраняться еще достаточно долго, пока иммунитет полностью не восстановится.
Пневмонию очень важно начать лечить вовремя, во избежание развития более серьезных вторичных патологий. Своевременное и качественное лечение определяет скорость выздоровления и легкость течения самой болезни.
Какой кашель при воспалении легких у взрослых?
Кашель при пневмонии у взрослых является одним из факторов, помогающих определить разновидность заболевания и даже его возбудителя. К основным видам кашля относят:
- влажный или сухой - наиболее распространенные типы кашля, часто встречающиеся как у взрослых, так и у детей;
- спастический - кашель, сопровождающийся свистящими звуками и спазмами в области грудной клетки. Может присутствовать вне зависимости от времени суток, однако наиболее явен в период бодрствования;
- лающий - редкий вид кашля, возникающий, как правило, при развитии осложнений со стороны других органов легочной системы;
- коклюшеподобный - приступообразный кашель, доводящий организм человека до крайней степени изнеможения. Может также ранить гортань или горловую область;
- кашель с синкопами - приступообразный кашель, сопряженный с внезапными обморочными состояниями;
- битональный - кашель, по звучанию чередующий низкие и высокие тона. Данный вид кашля наиболее часто свидетельствует о попадании в дыхательные пути инородного тела;
- стаккато - сухой, звонкий кашель;
- сиплый - как правило, не формируется при воспалении легких, а является его побочным симптомом, свидетельствующим о недостаточном лечении.

Профилактика возникновения воспаления легких
Во избежание развития пневмонии, следует регулярно выполнять следующие рекомендации:
- соблюдать правила личной гигиены - не есть и не касаться лица и рта немытыми руками;
- ежедневно выполнять легкую физическую нагрузку, делать зарядку, либо много гулять на открытом воздухе;
- употреблять пищу, обогащенную клетчаткой, витаминами и минералами (особенно в период эпидемии);
- регулярно отдыхать, по возможности избегать стрессов, вести режим дня;
- проветривать помещение несколько раз в день;
- закалять организм (только не в период любой болезни);
- избавиться от вредных привычек, в особенности от курения, так как эта вредная привычка повышает риск развития воспаления легких;
- во время сезонных эпидемий необходимо избегать общественных мест с большим скоплением людей;
- не переохлаждать и не перегревать организм;
- при возможности сделать прививку.
Своевременное обращение к грамотному специалисту гарантирует в будущем отсутствие вторичных заболеваний. Пульмонологи Юсуповской больницы обеспечат пациенту быстрое восстановление, максимально обезопасив его от развития осложнений. Обратиться к доктору можно, предварительно записавшись на консультацию на сайте нашей клиники, либо позвонив по телефону.
Питание при воспалении легких
Выбор продуктов питания и блюд зависит в острый период пневмонии от того, насколько долго длится лихорадка. При воспалении легких зачастую у больных снижен аппетит, поэтому следует выбирать продукты, которые легко усваиваются и являются достаточно питательными.
Питание при воспалении легких может включать:
- бульоны. Главным преимуществом бульонов является высокое содержание жирорастворимых витаминов, белков и жиров. В бульонах содержится большое количество воды, которая необходима организму при пневмонии для восстановления водного баланса. При воспалении легких ингредиенты для бульона необходимо выбирать с особой осторожностью. Для детей рекомендуется использовать мясо индейки, свежую зелень, лук и морковь. Детям до одного года бульоны противопоказаны, как и людям с заболеваниями поджелудочной железы, желчного пузыря и печени;
- овощи, такие как болгарский перец, томаты, огурцы, листовой салат и зелень показаны больным пневмонией. Если у больного отсутствует желание употреблять овощи, они могу быть заменены фруктами на непродолжительный период;
- блюда из круп. Наиболее полезными среди круп считаются овсянка и гречка, употребление которых может быть в виде гарниров;
- молочные продукты. Кисломолочные продукты при антибактериальной терапии нормализуют деятельность желудочно-кишечного тракта и микрофлору. Наиболее полезными продуктами являются: биокефир, айран, мацони;
- паровые котлеты, блюда из курицы, индейки, рыбы белых сортов. Блюда из мяса, птицы и рыбы должны быть легкоусвояемыми. Они содержат собственные белки, такие как иммуноглобулины, которые повышают сопротивляемость организма в борьбе с инфекцией.
Питьевой режим при пневмонии
При определении оптимального объема жидкости, который следует выпивать при пневмонии, специалисты руководствуются несколькими характеристиками:
- масса тела пациента;
- температура тела человека в период болезни;
- температура окружающей среды;
- активность больного;
- интенсивность потоотделения.
- Примерная физиологическая потребность людей различных возрастов составляет:
- ребенку возрастом 3 месяца необходимо количество жидкости на 1 кг 140-160 мл;
- ребенок, достигший одного года, должен выпивать в день на 1 кг веса 120-135 мл жидкости;
- детям до 10 лет в сутки рекомендуется выпивать не менее 70-85 мл жидкости на 1 кг массы тела;
- для взрослых оптимальный объем жидкости в сутки определен 30-45 мл на 1 кг массы тела.
В острый период воспаления полезно употреблять как чистую питьевую воду, так и морсы из клюквенного, брусничного и малинового варенья, настои трав, оказывающих противовоспалительное действие, компоты из сухофруктов.

Последствия воспаления легких
Если не лечить воспаление лёгких, какие последствия могут быть? У пациентов с воспалением лёгких могут развиться абсцесс и гангрена лёгкого.
Вследствие закупорки просвета бронха и нарушения его проходимости может развиться ателектаз лёгкого. Стенки лёгкого сжимаются, воздух из пораженного сегмента выходит. Спадаются альвеолы во всем лёгком либо на ограниченном участке спадаются. Дыхательный орган перестаёт участвовать в газообмене.
Серьезным последствием пневмонии являются остаточные бронхоэктазы. Обильная вязкая слизь закупоривает заложенные бронхи, они патологически расширяются. Развивается бронхоэктатическая болезнь.
Слабость после воспаления легких
Слабость после воспаления легких, а также ряд других последствия заболевания, хорошо устраняются физиотерапевтическими методами, физическими процедурами, диетой, а также медикаментозным курсом. Лучше всего применять все методы комплексно.
Почему слабость долго не проходит?
Слабость после пневмонии напоминает астенический синдром после тяжелой болезни. Она может преследовать пациента до четырех недель.
Чтобы быстрее привести свой организм в норму, необходимо пройти курс общеукрепляющей терапии. Доктора Юсуповской больницы назначают своим пациентам прием витаминов, курс хвойных ванн, а также препараты брома с кофеином. Также благоприятно сказываются на общем самочувствии ежедневные прогулки на свежем воздухе.
Читайте также:
