Амелобластома: причины, симптомы и лечение
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Что такое амелобластома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куфтарева Виталия Александровича, стоматолога со стажем в 10 лет.
Над статьей доктора Куфтарева Виталия Александровича работали литературный редактор Вера Васина , научный редактор Елена Страндстрем и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Амелобластома (Ameloblastoma) — это доброкачественная опухоль, которая развивается из зубообразующих тканей. По мере её роста деформируются черты лица, смещаются и расшатываются зубы.
Амелобластома развивается медленно и бессимптомно, чаще возникает в области угла и ветви нижней челюсти. Почти никогда не вызывает воспаления.
![Амелобластома [11]](https://probolezny.ru/media/bolezny/ameloblastoma/ameloblastoma-11_s.jpg)
Существует редкий аналог данной опухоли — злокачественная амелобластома, относящаяся к группе одонтогенных раков. Она может давать метастазы в другие органы, например в кости, селезёнку, печень и лёгкие [1] .
Распространённость амелобластомы
Амелобластомы составляют примерно 1 % от всех случаев опухолей лица. В большинстве случаев они возникают в возрасте 30-40 лет. Мужчины и женщины болеют одинаково часто [1] [10] .
Причины развития амелобластомы
Точные причины появления амелобластомы не установлены. По одной из версий, она возникает из-за патологии развития зубного зачатка, по другой — происходит из одонтогенных эпителиальных остатков (островков Малассе).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы амелобластомы
Чаще всего амеобластома возникает в области угла и ветви нижней челюсти, в области зубов мудрости [9] . На ранних стадиях заболевание протекает без симптомов.
Амелобластома относится к доброкачественным опухолям, которые развиваются внутри кости нижней челюсти. Как правило, она растёт медленно [10] . Если болезнь не лечить, то расшатываются и смещаются зубы, деформируется прикус. В дальнейшем, при достижении больших размеров опухоли, нарушается симметрия лица. Таким пациентам требуются обширные хирургические вмешательства и длительная реабилитация.
Иногда амелобластомы сочетаются с зубными кистами и непрорезавшимися зубами [9] . Но эти процессы могут развиваться и независимо друг от друга.
Патогенез амелобластомы
Амелобластома возникает из-за бесконтрольного деления клеток-предшественников тканей зуба (эмалевого органа), которые остались после его формирования. В большинстве случаев сами клетки не меняются, от нормальных они отличаются расположением относительно друг друга и высокой скоростью роста. В результате образуется опухоль, которая постепенно увеличивается, но не причиняет беспокойства, пока не достигнет больших размеров.
Что именно запускает развитие амелобластомы, пока неизвестно [10] .
Классификация и стадии развития амелобластомы
По Международной классификации болезней (МКБ-10) амелобластоме присвоены коды D16.4, D16.5: доброкачественное новообразование костей черепа и лица; доброкачественное новообразование нижней челюсти костной части.
Выделяют два типа амелобластом:
- Доброкачественные:
- солидная (поликистозная);
- уникистозная;
- внекостная (периферическая);
- десмопластическая.
- Злокачественные:
- метастазирующая амелобластома;
- амелобластная карцинома [1][10] .
Все эти формы проявляются одинаково: растут и деформируют лицо. Они различаются только по своему строению, что определяет тактику лечения.
Поликистозная форма встречается чаще всего, как правило поражает нижнюю челюсть. Возникает из остатков однотогенного эпителия, из которого образовались зубы. По структуре напоминает пчелиные соты или мыльные пузыри. Опухоль состоит из каркаса эпителиальных клеток, между которыми содержатся коллагеновые волокна. В клеточном компоненте выделяют периферическую и центральную части. Периферическая часть состоит из вытянутых и многоугольных клеток (столбчатых и звёздчатых). Клетки центральной части по своему строению отдалённо напоминают зубной зачаток.
Если рассматривать срез опухоли под микроскопом, можно условно выделить шесть подтипов:
- фолликулярную амелобластому — состоит из множества мелких островков клеток, при таком строении чаще всего формируется киста (пустое ограниченное пространство, заполненное жидкостью);
- плексиформную — образована из « склеившихся » островков эпителия с двойными рядами клеток-столбиков, расположенных « спина к спине » ;
- акантоматозную — полигональные клетки ( « звёздочки » ) теряют свои отростки и образуют кератиновый жемчуг в центре опухоли;
- базально-клеточную — клетки менее столбчатые, расположены в виде листов;
- гранулярную — в цитоплазме звёздчатых клеток появляются крупнозернистые включения (гранулы);
- десмопластическую — наблюдается плотная коллагеновая строма.
![Формы амелобластом: A, E — фолликулярная; B, F — плексиформная; C, G — акантоматозная; D, H — десмопластическая [12]](https://probolezny.ru/media/bolezny/ameloblastoma/formy-ameloblastom-a-e-follikulyarnaya-b-f-pleksiformnaya-c-g-akantomatoznaya-d-h-desmoplasticheskaya-12_s.jpg)
Уникистозная форма — вторая по распространённости после поликистозной амелобластомы. Эта опухоль, как правило, развивается в возрасте 20-30 лет. Часто возникает повторно, примерно раз в семь лет [1] . На рентгеновском снимке опухоль выглядит как фолликулярная киста, но без зачатка зуба. Делится на два подтипа: люминальный и интралюминальный. В первом случае стенка кисты выстилается эпителием амелобластомы, во втором — эпителий выступает внутрь полости. Чаще всего на рентгенограмме определяется одна такая полость, но может быть и несколько.
Периферическая форма — самый редкий вариант. Мужчины болеют примерно в два раза чаще, чем женщины, средний возраст пациентов составляет 50 лет [10] . Опухоль возникает в мягких тканях и не проникает в кости, ограничивается слизистой оболочкой десны и альвеол. Растёт медленно и безболезненно. При исследовании среза опухоли напоминает акантоматозный тип поликистозной амелобластомы [1] .
Десмопластическая форма отличается от остальных необычным гистологическим и рентгенологическим рисунком. На рентгенограмме у неё нет чётких границ, чередуются плотные и прозрачные структуры с неровными краями. Это говорит о большей агрессивности такой формы по сравнению с остальными доброкачественными вариантами. Под микроскопом видна изменённая рыхлая соединительная ткань, окружающая островки эпителиальных клеток. Иногда изменения заметны и в костной ткани.
Метастазирующая амелобластома появляется как следствие озлокачествления одной из доброкачественных форм. Даёт метастазы во внутренние органы, чаще всего в лёгкие. По своему рентгенологическому или гистологическому строению может не отличаться от доброкачественной формы.
Амелобластическая карцинома может развиваться самостоятельно или в результате озлокачествления доброкачественной формы. Амелобластная и амелобластическая — по сути одно и то же, хотя есть незначительные отличия на клеточном уровне. Клетки карциномы становятся низкодифференцированными, т. е. после деления никак не развиваются и не меняются. Опухоль быстро и агрессивно растёт, её клетки обладают повышенной митотической активностью — стараются быстрее разделиться пополам, образуя две опухолевые клетки из одной. Новообразование становится болезненным, может выходить за пределы костной ткани. Диагностируется гистологически, т. е. изучается срез под микроскопом.
Характерные признаки амелобластической карциномы:
- много незрелых клеток с ярко выраженными ядрами (ядерный гиперхроматизм);
- есть очаги некроза — часть клеток опухоли может погибать из-за неадекватного обмена питательных веществ и выведения продуктов жизнедеятельности [1][4][6][10] .
Осложнения амелобластомы
Все осложнения амелобластомы связаны с её инвазивным ростом. При запущенных доброкачественных опухолях может деформироваться лицо и зубные ряды.
К отдалённым осложнениям относится озлокачествление опухоли. Этот процесс протекает бессимптомно, вплоть до поздних стадий, на которых диагностируется несколько опухолей и в других органах. При этом резко снижается вес, появляются сильные боли. Может нарушиться работа поражённых органов, например:
- при поражении лёгких будут проблемы с дыханием [1] ;
- при запущенном поражении костей возникают патологические переломы;
- при метастазировании в область ворот печени может возникнуть механическая желтуха; на ранних стадиях патология выявляется только с помощью биохимического анализа крови (уровня АСТ, АЛТ и щелочной фосфатазы).
Диагностика амелобластомы
При подозрении на амелобластому применяются следующие методы:
- Рентгенограмма (ортопантомограмма) — на двухмерном снимке видна опухоль с характерными признаками амелобластомы (поражение в виде мыльных пузырей), что позволяет предположить этот диагноз.
- КЛКТ (конусно-лучевая компьютерная томография) — трёхмерный снимок даёт больше информации о положении опухоли в костной ткани, её размерах и строении. Но даже с помощью этого метода можно поставить лишь предварительный диагноз [2][3] .
- МРТ (магнитно-резонансная томография) — покажет патологию в мягких тканях.
- Цитологический и гистологический метод — пункция и трепан-биопсия.
Выбор способа диагностики зависит не столько от оснащения лечебного учреждения, сколько от клинической ситуации и информации, которая нужна в данный момент. Первые три метода приведут врача к финальному гистологическому методу, который чаще всего проводится уже после того, как опухоль была удалена хирургическим путём. С его помощью можно установить форму амелобластомы.
Хотя амелобластома крайне редко становится злокачественной (описано около 30 случаев метастазирующей амелобластомы [1] ), целесообразно провести комплексное обследование: МРТ всего организма и анализ крови на онкомаркеры (Ki-67, SOX2). Эти исследования помогут заподозрить наличие злокачественной амелобластомы. Достоверно определить злокачественность опухоль можно только гистологическим методом после операции.
Только проведя весь комплекс диагностических мер и тщательно проанализировав результаты, можно поставить окончательный диагноз и назначить адекватное лечение [2] [3] [7] [9] [10] .
Дифференциальная диагностика
Лечение амелобластомы
Доброкачественные амелобластомы удаляются хирургически с иссечением 1 см здоровых тканей. Чтобы избежать рецидива, очень важно удалить всю опухоль целиком. Как правило, одновременно проводят реконструктивную пластику нижней челюсти с использованием титановых пластин и аутотрансплантата.
Амелобластная карцинома тоже удаляется хирургически, но иссекается больше здоровых тканей — 2-3 см. Затем проводится химио- и лучевая терапия: участок, где располагалась опухоль, облучают рентгеновскими лучами и принимают специальные препараты — цитостатики, которые замедляют пролиферацию (размножение) клеток , но, к сожалению, не только опухолевых, но и и всех быстро делящихся клеток организма.
Злокачественная амелобластома удаляется с иссечением 1-2 см здоровых тканей. Химио- и лучевая терапия обычно не требуются. Злокачественная амелобластома может давать метастазы, в остальном у неё сохраняются признаки доброкачественной опухоли, т. е. сами клетки не претерпевают злокачественного изменения. Лучевая терапия в этом случае не нужна.
Операцию должен проводить хирург, прошедший специальную подготовку: челюстно-лицевой хирург, пластический хирург, хирург-онколог, оториноларинголог.
Целесообразно выбрать более щадящий хирургический метод, сохраняющий функцию нижней челюсти, не обезображивающий лицо пациента и позволяющий избежать рецидива. При расположении опухоли в костном массиве производят частичную резекцию нижней челюсти с сохранением её непрерывности. При обширных амелобластомах, распространяющихся на край нижней челюсти, показана сквозная резекция нижней челюсти, при значительном разрушении ветви с поражением мыщелкового отростка — экзартикуляция нижней челюсти (вместе с опухолью) в пределах здоровых тканей [13] .

Хирургическое лечение зачастую не ограничивается непосредственно операцией по удалению опухоли. Из-за полного отсутствия симптомов на ранних сроках амелобластому обычно диагностируют достаточно поздно, когда она достигает крупных размеров. После её удаления могут оставаться значительные дефекты, нарушающие работу зубочелюстной системы и внешний вид пациента. Поэтому после удаления опухоли, как правило, следуют одна или несколько реконструктивных операций с длительной реабилитацией [5] [7] .
К реконструктивным операциям относятся:
- пересадка костного трансплантанта;
- пересадка кожи и тканевых трансплантантов — проводится, если деформированы мягкие ткани.
После таких операций пациентам рекомендуется находиться в стационаре или дома на больничном. Чаще всего требуется иммобилизация челюстей, т. е. их обездвиживание.
Прогноз. Профилактика
Доброкачественная амелобластома очень часто возникает повторно. В таких случаях снова требуется операция и, вероятнее всего, восстановительная хирургия. Метастазирующая амелобластома и амелобластная карцинома встречается очень редко, поэтому о прогнозе говорить сложно [1] [10] .
Профилактика амелобластомы
Профилактики нет, так как до сих пор не известны причины заболевания. Главным фактором в лечении будет ранняя диагностика, поэтому при появлении первых симптомов следует обратиться к врачу. Ранней диагностике также способствуют регулярные визиты к стоматологу (каждые полгода). Особенно внимательно нужно следить за своим состоянием пациентам, у которых уже была обнаружена и удалена амелобластома.
Опухоли челюстей
Опухоли челюстей - новообразования челюстных костей, исходящие непосредственно из костной ткани или структур одонтогенного аппарата. Опухоли челюстей могут проявлять себя клинически болевым синдромом, деформацией кости, асимметрией лица, смещением и подвижностью зубов, нарушением функции ВНЧС и глотания, нередко - прорастанием в полость носа, верхнечелюстную пазуху, орбиту и т. д. Диагностика опухолей челюстей предполагает рентгенологическое обследование, КТ, сцинтиграфию; при необходимости консультации окулиста, отоларинголога, риноскопию. Лечение доброкачественных опухолей челюстей - только хирургическое (выскабливание, резекция фрагмента челюсти, удаление зубов); злокачественных - комбинированное (лучевая терапия и операция).
МКБ-10


Общие сведения
Опухоли челюстей - остеогенные и неостеогенные, доброкачественные и злокачественные новообразования челюстных костей. На долю опухолей челюстно-лицевой области приходится около 15% всех заболеваний в стоматологии. Опухоли челюстей могут возникать в любом возрасте, в т. ч. довольно часто они встречаются у детей. Опухоли челюстей разнообразны по своему гистогенезу и могут развиваться из костной и соединительной ткани, костного мозга, тканей зубного зачатка, околочелюстных мягких тканей.
По мере своего роста опухоли челюстей вызывают значительные функциональные нарушения и эстетические дефекты. Лечение опухолей челюстей представляет собой технически непростую задачу, требующую объединения усилий специалистов в области челюстно-лицевой хирургии, отоларингологии, офтальмологии, нейрохирургии.

Причины
Вопрос о причинности возникновения опухолей челюстей находится в процессе изучения. На сегодняшний день доказана связь опухолевого процесса со следующими состояниями:
- одномоментной или хронической травмой (ушибом челюсти, повреждением слизистой оболочки полости рта разрушенными кариесом зубами, зубным камнем, краями пломб, некорректно подогнанными коронками и протезами и пр.)
- длительно текущими воспалительными процессами (хроническим периодонтитом, остеомиелитом челюсти, актиномикозом, синуситами и т. д.)
- не исключается вероятность развития опухолей челюсти на фоне инородных тел верхнечелюстной пазухи: пломбировочного материала, корней зубов и пр.
- воздействием неблагоприятных физических и химических факторов (ионизирующего излучения, радиойодтерапии, курения и пр.).
Вторичные злокачественные опухоли челюстей могут являться метастазами рака молочной железы, предстательной железы, щитовидной железы, почки, результатом местного распространения рака языка и др. Рак челюсти может развиваться на фоне предраковых процессов - лейкоплакии полости рта, доброкачественных опухолей полости рта (папиллом), лейкокератоза и т. п.
Классификация
Среди опухолей челюстей различают одонтогенные (органоспецифические) новообразования, связанные с зубообразующими тканями, и неодонтогенные (органонеспецифические), связанные с костью. Одонтогенные опухоли челюстей, в свою очередь, могут быть доброкачественными и злокачественными; эпителиальными, мезенхимальными и смешанными (эпителиально-мезенхимальными).
- Доброкачественные одонтогенные опухоли челюстей представлены амелобластомой, обызвествленной (кальцифицирующейся) эпителиальной одонтогенной опухолью, дентиномой, аденоамелобластомой, амелобластической фибромой, одонтомой, одонтогенной фибромой, миксомой, цементомой, меланоамелобластомой и др.
- Злокачественные одонтогенные опухоли челюстей включают одонтогенный рак и одонтогенную саркому. К остеогенным опухолям челюстей относятся костеобразующие (остеомы, остеобластомы), хрящеобразующие (хондромы), соединительнотканные (фибромы), сосудистые (гемангиомы), костно-мозговые, гладкомышечные и др.
Симптомы опухолей челюстей
Доброкачественные одонтогенные опухоли челюстей
Амелобластома - наиболее частая одонтогенная опухоль челюстей, склонная к инвазивному, местно-деструирующему росту. Поражает преимущественно нижнюю челюсть в области ее тела, угла или ветви. Развивается внутрикостно, может прорастать в мягкие ткани дна полости рта и десны. Чаще проявляется в возрасте 20-40 лет.
В начальном периоде амелобластома протекает бессимптомно, однако по мере увеличения размеров опухоли возникает деформация челюсти, асимметрия лица. Зубы в области поражения часто становятся подвижными и смещаются, может отмечаться зубная боль. Опухоль верхней челюсти может прорастать в полость носа, гайморову пазуху, орбиту; деформировать твердое нёбо и альвеолярный отросток. Нередки случаи нагноения, рецидивирования и малигнизации амелобластомы. Клиническое течение таких опухолей челюсти, как амелобластическая фиброма и одонтоамелобластома, напоминает амелобластому.
Одонтома чаще возникает у детей в возрасте до 15 лет. Обычно опухоли имеют небольшие размеры, протекают бессимптомно, однако могут вызывать задержку прорезывания постоянных зубов, диастемы и тремы. Опухоли большой величины могут приводить к деформации челюсти, образованию свищей.
Одонтогенная фиброма развивается из соединительной ткани зубного зачатка; чаще возникает в детском возрасте. Рост опухоли медленный; локализация - на верхней или нижней челюсти. Одонтогенная фиброма обычно бессимптомна; в некоторых случаях могут отмечаться ноющие боли, ретенция зубов, воспалительные явления в области опухоли.
Цементома - доброкачественная опухоль челюсти, практически всегда спаянная с корнем зуба. Чаще развивается в области премоляров или моляров нижней челюсти. Протекает бессимптомно или с нерезко выраженной болезненностью при пальпации. Изредка встречается множественная гигантская цементома, которая может являться наследственным заболеванием.
Доброкачественные неодонтогенные опухоли челюстей
Остеома может иметь внутрикостный или поверхностный (экзофитный) рост. Опухоль может распространяться в верхнечелюстную пазуху, полость носа, глазницу; препятствовать припасовке зубных протезов. Остеомы нижнечелюстной локализации вызывают боль, асимметрию нижней части лица, нарушение подвижности челюсти; верхнечелюстной локализации - нарушения носового дыхания, экзофтальм, диплопию и другие нарушения.
Остеоид-остеома сопровождается интенсивным болевым синдромом, обостряющимся по ночам, во время приема пищи; асимметрией лица. При осмотре полости рта определяется выбухание кости (чаще в области премоляров и моляров нижней челюсти), гиперемия слизистой оболочки.
Остеобластокластома (гигантоклеточная опухоль челюсти) преимущественно встречается в молодом возрасте (до 20 лет). Развитие клинической картины характеризуется нарастанием боли в челюсти, асимметрии лица и подвижности зубов. Ткани над опухолью изъязвляются; образуются свищи; отмечается повышение температуры тела. Истончение кортикального слоя приводит к возникновению патологических переломов нижней челюсти.
Гемангиома челюсти сравнительно редко бывает изолированной и в большинстве случаев сочетается с гемангиомой мягких тканей лица и полости рта. Сосудистые опухоли челюстей проявляются повышенной кровоточивостью десен, кровотечениями из корневых каналов при лечении пульпита или периодонтита, из лунки при удалении зуба и пр. При осмотре может выявляться флюктуация, расшатанность зубов, синюшность слизистой оболочки.
Злокачественные опухоли челюстей
Злокачественные опухоли челюстей встречаются в 3-4 раза реже доброкачественных. При раке челюсти рано возникают боли, имеющие иррадиирующий характер, подвижность и выпадение зубов, возможны патологические переломы челюсти. Злокачественные опухоли челюстей разрушают костную ткань; прорастают околоушные и поднижнечелюстные железы, жевательные мышцы; метастазируют в шейные и поднижнечелюстные лимфоузлы.
Карцинома верхней челюсти может прорастать в глазницу, полость носа или решетчатый лабиринт. В этом случае отмечаются рецидивирующие носовые кровотечения, односторонний гнойный ринит, затруднение носового дыхания, головные боли, слезотечение, экзофтальм, диплопия, хемоз. При вовлечении ветвей тройничного нерва беспокоят оталгии.
Злокачественные опухоли нижней челюсти рано инфильтрируют мягкие ткани дна полости рта и щек, изъязвляются, кровоточат. Вследствие контрактур крыловидной и жевательной мышц затрудняется смыкание и размыкание зубов. Остеогенные саркомы отличаются стремительным ростом, быстро прогрессирующей инфильтрацией мягких тканей, асимметрией лица, нестерпимой болью, ранним метастазированием в легкие и другие органы.
Диагностика
В большинстве случаев опухоли челюстей диагностируются уже в поздних стадиях, что объясняется неспецифичностью симптоматики или бессимптомным течением, низкой онкологической настороженностью населения и специалистов (стоматологов, отоларингологов и др.). В выявлении опухолей челюстей могут помочь тщательный сбор анамнеза, визуальное и пальпаторное исследование мягких тканей лица и полости рта. Обязательным этапом диагностики является:
- Рентгенологическое обследование. Рентгенография и КТ челюстей, рентгенография и КТ придаточных пазух носа. Определенную диагностическую ценность может представлять сцинтиграфия, термография.
- Биопсия. При обнаружении увеличенных шейных или подчелюстных лимфоузлов выполняется пункционная биопсия лимфатического узла.
- Консультации смежных специалистов. При подозрении на злокачественную опухоль челюсти необходима консультация отоларинголога с проведением риноскопии и фарингоскопии; офтальмолога с комплексным офтальмологическим обследованием.
- Диагностические операции. В ряде случаев приходится прибегать к диагностической гайморотомии или диагностической пункции околоносовой пазухи с последующим цитологическим исследованием промывных вод. Окончательная гистологическая верификация осуществляется с помощью морфологического исследования биоптата.

Лечение опухолей челюстей
Лечение большей части доброкачественных опухолей челюстей - хирургическое. Наиболее оптимальным является удаление новообразования с резекцией челюстной кости в пределах здоровых границ; такой объем вмешательства позволяет предотвратить рецидивы и возможную малигнизацию опухоли. Зубы, прилегающие к опухоли, также часто подлежат экстракции. Возможно удаление некоторых доброкачественных опухолей челюстей, не склонных к рецидивированию, щадящим методом с помощью кюретажа.
При злокачественных опухолях челюстей используется комбинированный метод лечения: гамма-терапия с последующим хирургическим лечением (резекцией или экзартикуляцией челюсти, лимфаденэктомией, экзентерацией глазницы, операцией на околоносовых пазухах и пр.). В запущенных случаях назначается паллиативная лучевая терапия или химиотерапевтическое лечение.
В послеоперационном периоде, особенно после обширных резекций, больным может потребоваться ортопедическое лечение с помощью специальных шин, реконструктивные операции (костная пластика), длительная функциональная реабилитация для восстановления функций жевания, глотания, речи.
Прогноз
При своевременном и радикальном лечении доброкачественных одонтогенных и неодонтогенных опухолей челюстей прогноз для жизни хороший. В случае нерадикально выполненной операции или неправильной оценки характера опухоли есть вероятность рецидива или малигнизации. Течение злокачественных опухолей челюстей крайне неблагоприятное. При раке и саркоме челюсти пятилетняя выживаемость пациентов после комбинированного лечения составляет менее 20%.
Одонтома
Одонтома - это доброкачественная опухоль из элементов зубных тканей, которая развивается в костях челюстей. Симптомы одонтомы зависят от места локализации опухоли, ее размеров и выраженности воспалительных явлений в окружающих тканях. Чаще всего одонтома развивается безболезненно и характеризуется медленным ростом. Такая опухоль выявляется врачом-стоматологом случайно при рентгенографии или при удалении зуба. В некоторых случаях одонтома прорастает в костную ткань, и тогда в полости рта образуется язва, нередко сопровождающаяся формированием гнойных свищей. Рентгенологические и гистологические методы исследования позволяют дифференцировать опухоль. Лечение одонтом - хирургическое.

Одонтома - это одонтогенное образование, которое является результатом аномалии развития тканей зубов. С греческого языка одонтома переводится как «опухоль, состоящая из зубов». Уже из этого определения становится ясно, что эта опухоль органоспецифическая и развивается только в челюстных костях. Чаще всего одонтома поражает кость в области премоляров и моляров, как на верхней, так и на нижней челюсти. Максимальный рост опухоли наблюдается либо в возрасте от 6 до 11 лет, что связано с периодом прорезывания постоянных зубов, либо позднее - на этапе прорезывания третьих моляров. Наиболее часто опухоль выявляется в молодом возрасте (до 20 лет) с равной вероятностью у лиц обоих полов. Её рост прекращается с окончанием формирования зубного зачатка, поэтому у взрослых опухоль обнаруживается случайно при рентгенологическом исследовании или при развитии воспалительного процесса в тканях новообразования. Одонтома составляет около 22% от всех одонтогенных опухолей и является одним из самых частых заболеваний этой группы. Ранняя диагностика и лечение одонтомы способствует предотвращению развития осложнений.

Причины одонтомы
Существует две теории возникновения одонтом. Одни стоматологи считают, что одонтома - это порок развития одного или нескольких зачатков зубов, которые состоят из эпителиальных или мезенхимальных тканей, представляющий собой смешанную одонтогенную опухоль. Другие полагают, что этот вид опухолей является исключительно тканевой аномалией развития, потому что эпителиальные и мезенхимальные клетки могут встречаться и в здоровых тканях. Большую роль в развитии одонтом отводят общим факторам - генетической предрасположенности, а также местным причинам - наличию инфекции в тканях полости рта, травмам.
Морфологическая основа опухоли, по данным разных авторов, различается; в основном выделяют клетки Маляссе, ткань зубной пластинки, слизистую оболочку полости рта и все ткани зуба (нормальных и сверхкомплектных зубов). При гистологическом исследовании опухоли часто можно увидеть части тканей зуба: пульпу, дентин, эмаль, цемент, расположенные в хаотичном порядке. Иногда между тканями зуба находятся прослойки соединительной ткани. Также одонтома может быть представлена однородной тканью зуба. Таким образом, важным фактором в этиологии одонтом является высокая одонтобластическая активность, отвечающая за развитие зачатков зубов.
Классификация одонтом
На сновании гистологического строения в стоматологии различают мягкие одонтомы, твердые, простые, кистозные и сложные. Разделение одонтом по клинико-морфологическим признакам играет важную роль в диагностике опухолей челюстно-лицевой области. Мягкая одонтома - это начальная стадия развития твердой. Гистологически мягкая одонтома выполнена эпителиальными разрастаниями и нежно-волокнистой соединительной тканью в виде тяжей. Такой вид новообразования наиболее часто встречается у детей раннего возраста на этапе формирования зачатков зубов.
Твердые одонтомы также наблюдаются чаще всего в раннем возрасте. Эти новообразования обызвествленные и чаще всего локализуются в области ветви или угла нижней челюсти или в области центральных зубов верхней челюсти. В состав этой опухоли могут входить разные части зуба: эмаль, дентин, цемент, периодонт, пульпа. Эти ткани могут находиться на разной стадии развития и обызвествление. Твердая одонтома покрыта плотной капсулой.
Простая твердая одонтома включает части одного зачатка, сложная одонтома представлена сочетанием различных тканей зуба, а кистозная - это фолликулярная киста, в полости которой находятся части зубного зачатка. Также существует классификация по гистопатологическим признакам ВОЗ (2005), при этом новообразования разделяются на составные и сложные. Сложные одонтомы могут включать несколько частей зуба, а составные заполнены зубоподобными образованиями.
Симптомы одонтомы
Симптомы одонтомы отличаются в зависимости от типа опухоли. Так, течение мягкой одонтомы клинически напоминает амелобластому, однако одонтома наблюдается чаще в раннем возрасте. Рост опухоли медленный, но он ограничен, и его прекращение связано с окончанием формирования зубов. Непрерывный рост встречается только у твердой сложной одонтомы. В результате увеличения размера опухоли кость вздувается и увеличивается, затем происходит разрушение кортикальной пластинки, и новообразование проникает в надкостницу, а затем в мягкие ткани. При сильном истончении костной ткани может определяться такой симптом как «пергаментный хруст». Выбухающая ткань имеет темный цвет и мягкоэластичную структуру, при пальпации может появляться кровоточивость. Со временем опухоль может изъязвляться.
Клиника твердой одонтомы зависит от локализации опухоли. Новообразование характеризуется экспансивным ростом, однако остается безболезненным. Первым признаком служит появление опухоли с неровной, бугристой поверхностью. Постепенно одонтома повреждает костную ткань, надкостницу и слизистую оболочку. Нередко возникает декубитальная язва с дном из тканей зуба. Такие опухоли могут часто инфицироваться, что приводит к появлению очага хронического воспаления в мягких тканях, которые окружают новообразование. Развитие инфекции в мягких тканях протекает с обострениями, поэтому часто появляются свищи с отделением гноя. Регионарный лимфаденит сопровождает воспалительные явления в области одонтомы. Твердые одонтомы могут сдвигать и повреждать сформированные зубы и зачатки.
Диагностика и лечение одонтомы
Для диагностики одонтомы, в первую очередь, используются данные клинического осмотра пациента. Для уточнения диагноза обязательно проводится рентгенологическое исследование (ортопантомограмма, КТ челюсти), на котором выявляется ограниченная гомогенная тень. Также используется гистологическое исследование для исключения озлокачествления опухоли. Дифференциальную диагностику проводят с другими опухолями характерными для данной области челюстно-лицевой системы (например, амелобластомой), а также с хроническим остеомиелитом.
Лечение этих новообразований только хирургическое и проводится в стационаре челюстно-лицевыми хирургами. Тщательно удаляется опухоль с капсулой, ложе выскабливается. Образовавшаяся полость постепенно заполняется костным веществом. Нерадикальное хирургическое лечение может являться причиной рецидивов одонтом. При одонтомах больших размеров чаще всего производят резекцию челюсти. В том случае, если отсутствует хроническое воспаление, произошло полное обызвествление одонтомы, и отсутствуют признаки функциональных нарушений, то такая опухоль не удаляется. После удаления опухоли очень важно дальнейшее рациональное протезирование и наблюдение за пациентом.
Раннее выявление опухолей - одна из основных задач современной стоматологии и медицины в целом. При своевременном оказании помощи прогноз благоприятный. Одонтомы - это доброкачественные опухоли, но приблизительно в 4% случаев возможно озлокачествление, чаще всего мягкой одонтомы. Основой профилактики является регулярное посещение врача-стоматолога, санация очагов хронической инфекции, диспансеризация.
Одонтома - симптомы и лечение
Что такое одонтома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чаманяна Роберта Михайловича, стоматолога со стажем в 12 лет.
Над статьей доктора Чаманяна Роберта Михайловича работали литературный редактор Елизавета Цыганок , научный редактор Елена Страндстрем и шеф-редактор Маргарита Тихонова

Одонтома (Odontoma) — это доброкачественная опухоль челюстных костей, образованная из зубных тканей, которая растёт быстро и безболезненно.
![Одонтома [21]](https://probolezny.ru/media/bolezny/odontoma/odontoma-21_s.jpg)
Согласно определению Всемирной организации здравоохранения (ВОЗ), одонтома не является частью зуба, но состоит из тех же тканей: эмали, дентина, цемента и пульпы. В зависимости от типа одонтомы ткани могут располагаться хаотично или упорядоченно, напоминая структуру настоящего зуба [1] .
Распространённость одонтомы
Среди одонтогенных опухолей, которые развиваются из зубных тканей, одонтома встречается чаще всего. Средний возраст выявления составляет 14,8 лет, но обычно одонтому находят у пациентов от 10 до 20 лет. У мужчин встречается чаще, чем у женщин (59 % против 41 %). На верхней челюсти сложные одонтомы развиваются в 67 % случаев, а на нижней — в 33 % [2] [3] .
Причины развития одонтомы
Причины развития таких опухолей остаются неизвестными, однако проведённые исследования позволили выявить следующие факторы риска:
- локальные травмы;
- воспаление и/или инфекция полости рта (например, остеомиелит челюсти);
- увеличение количества зрелых амелобластов (клеток, из которых формируется эмаль зубов);
- клеточные остатки зубных пластинок;
- наследственные аномалии (например, синдром Гарднера или синдром Германа);
- гиперактивность одонтобластов (клеток пульпы, ответственных за образование дентина);
- изменения в участке ДНК, который контролирует развитие зубов, что зачастую задерживает смену молочных зубов на постоянные;
- химиолучевая терапия [4][5][6] .
Большинство одонтом протекают бессимптомно, однако к линическая картина зависит от типа новообразования. Мягкая одонтома растёт медленно и только пока формируются зубы. Твёрдая одонтома развивается непрерывно.
Основные симптомы мягкой одонтомы:
- кость челюсти увеличивается в размерах и вздувается;
- иногда новообразование разрушает кортикальную пластинку и развивается уже в надкостнице, проникая в мягкие ткани, при этом процесс протекает бессимптомно;
- поражённая ткань кости темнеет, её структура становится мягкой;
- при надавливании на зону поражения может пойти кровь.
![Мягкая одонтома [22]](https://probolezny.ru/media/bolezny/odontoma/myagkaya-odontoma-22_s.jpg)
Основные симптомы твёрдой одонтомы:
- быстрый рост;
- появление на кости опухоли с бугристой поверхностью;
- образование язвы, дно которой выстилает зубная ткань;
- сдвижение и повреждение зачатков или самих зубов при развитии твёрдой одонтомы.
![Твёрдая одонтома [23]](https://probolezny.ru/media/bolezny/odontoma/tvyordaya-odontoma-23_s.jpg)
Патогенез одонтомы
Сейчас у учёных нет исчерпывающих сведений, которые бы объясняли механизмы развития болезни от появления до первых видимых симптомов. В большинстве случаев одонтома развивается в зоне клыков и резцов верхней челюсти, второе место по распространённости занимает нижне-передняя область нижней челюсти, третье — нижне-задняя область нижней челюсти [7] [8] .
Имеющиеся результаты исследований позволяют лишь выделить три стадии развития однотом в зависимости от объёма отложений кальция (степени кальцификации):
- I стадия — начальная, зубные ткани не кальцифицированы, пропускают рентгеновские лучи, т. е. рентгенопрозрачны;
- II стадия — промежуточная, характеризуется частичной кальцификацией;
- III стадия — конечная, одонтому можно увидеть с помощью рентгена, на снимке она окружена рентгенопрозрачным (тёмным) ореолом [9][10] .
Классификация и стадии развития одонтомы
Первую классификацию одонтом предложил Б. Брокас в 1866 году [11] . После неё появилось много других классификаций, но наиболее популярной и часто используемой является классификация, составленная представителями ВОЗ. В её основе лежит тип новообразований, который состоит из дентина и эмали и часто выглядит нормально. Всего классификация включает в себя 4 типа опухолей:
- амелобластическую фиброодонтому — состоит из кальцифицированной зубной и зубной сосочковой ткани, которая напоминает фиброму, считается незрелым предшественником сложной одонтомы;
- одонто-амелобластому — очень редкое новообразование, которое по структуре и клиническим проявлениям напоминает амелобластому, но содержит эмаль и дентин;
- сложную одонтому — беспорядочную массу зубных тканей с отложениями солей кальция;
- составную одонтому — упорядоченное скопление зубоподобных структур, которое состоит из всех зубных тканей [12] .
Врачи также разделяют одонтомы по макроскопическим, рентгенологическим и микроскопическим признакам:
- составные — все ткани зуба в новообразовании упорядочены, у пациента находят несколько аномальных миниатюрных зубов, иногда окружённых фиброзным мешочком, которые состоят из эмали, дентина, цемента и пульпы.
- сложные — образованы из беспорядочной массы кальцифицированной эмали и дентина [15] .
На основе содержания новообразований одонтомы также делятся на три типа:
- эпителиальные — преимущественно состоят из эпителия;
- композитные — состоят из мезодермы и эпителия;
- соединительнотканные — состоят из соединительной ткани [13] .
В зависимости от расположения в челюсти выделяют следующие типы:
- внутрикостные — возникают внутри кости и могут прорываться в ротовую полость;
- внекостные, или периферические, — возникают в мягких тканях, покрывающих части челюстей, которые несут зубы, такие одонтомы имеют тенденцию к расслаиванию [14] .
Осложнения одонтомы
Если вовремя не найти одонтому и не начать её лечить, опухоль может сдавить нервные окончания и зубные корни, что приводит к острой боли. Из-за роста новообразований во рту появляются места, которые трудно очистить зубной щёткой и другими способами. Это повышает риск развития кариеса и воспалений, особенно дёсен.
Иногда развитие одонтомы приводит к неправильному развитию и формированию зубного ряда, что заметно мешает пациенту в повседневной жизни. Например, ему приходится менять пищевые привычки (выбирать жидкую и мягкую пищу, которая не будет причинять дискомфорт при жевании), также пациент чувствует себя неуверенно из-за внешнего дефекта.
Наряду со сверхкомплектными зубами одонтома является основной причиной патологии, при которой не могут прорезаться постоянные резцы, так как опухоль преграждает им путь [19] . Поэтому при выявлении первых признаков болезни необходимо сразу обратиться к стоматологу для дальнейшей диагностики и лечения [7] .
Диагностика одонтомы
Обычно одонтомы находят на плановых профилактических приёмах у стоматолога или в ходе рентгенологических исследований при диагностике других болезней. Растущую одонтому можно обнаружить с помощью обычной рентгенографии, но её тяжело опознать без отложений кальция, т. е. на начальной стадии развития опухоли.
Определить тип одонтомы только на основе визуального осмотра практически невозможно, так как новообразование обычно находится в костных структурах и никак не проявляется внешне, например объём кости остаётся прежним. Даже в редких случаях, когда опухоль прорывается в полость рта и может быть исследована визуально и вручную, сложно определить тип новообразования, так как сложная и составная одонтомы выглядят одинаково [16] . Поэтому при диагностике всегда используют инструментальные методы исследования.
Инструментальная диагностика
В случае сложной одонтомы на рентгенографическом изображении сравнительно хорошо видно организованные деформированные зубы или зубоподобные структуры, похожие на рентгенопрозрачные кисты. Сама одонтома выглядит как образование неправильной овальной формы. Обычно она окружена чётко очерченной тонкой рентгенопрозрачной зоной.
![Сложная одонтома [24]](https://probolezny.ru/media/bolezny/odontoma/slozhnaya-odontoma-24_s.jpg)
Составная одонтома выглядит как многочисленная группа маленьких деформированных зубов или зубоподобных структур. Рентгенография не всегда показывает детальные различия, поэтому изображение составной одонтомы может быть похоже на снимок сложного новообразования. Это затрудняет дифференциацию между двумя типами опухоли, от которой зависит тактика лечения и прогноз [17] .
Чтобы установить точный диагноз, врачи используют дополнительные диагностические методы, в том числе гистологическое исследование. Однако даже оно не всегда даёт максимальную точность при определении типа одонтомы.
![Составная одонтома [25]](https://probolezny.ru/media/bolezny/odontoma/sostavnaya-odontoma-25_s.jpg)
В этом случае наиболее эффективным методом диагностики является микрорентгенография. Она помогает различить гистологические структуры на основе их рентгеноконтрастности и/или рентгенопрозрачности. При этом снимки с большим увеличением, которые демонстрируют даже самые мелкие дентинные канальцы, по своей точности сопоставимы с гистологическими изображениями. Но, ксожалению, несмотря на эффективность метода на данный момент он доступен не всем пациентам [1] .
Одонтому часто путают с фиброзно-костными поражениями, кальцифицирующими кистозными опухолями, образованным из зубной ткани, хроническим остеомиелитом и фиброзной дисплазией, при которой здоровая челюстная кость заменяется соединительной тканью. Дифференциальную диагностику также необходимо проводить с амелобластной фибромой, амелобластной фиброодонтомой и одонтоамелобластомой.
Если одонтома располагается в области зубных корней, врач дифференцирует её с очаговым остаточным воспалением кости (оститом), цементомой, кальцифицирующей эпителиальной и аденоматоидной одонтогенной опухолью, сверхкомплектным зубом, цементированием фибромы или доброкачественной остеобластомой.
Предположительную одонтому в зоне зубной коронки различают с аденоматоидной и кальцифицирующей эпителиальной одонтогенной опухолью, амелобластной фибродентиномой или одонтоамелобластомой.
При расположении в верхнечелюстной пазухе одонтому можно спутать с синуситом, периапикальной инфекцией с полипами в верхнечелюстной пазухе (антральными полипами), антральным микозом, смещением корня или зуба, инородным телом, периферической остеомой, доброкачественным разрастанием зародышевых клеток, инвертированной папилломой, антральной карциномой или саркомой [3] [9] [17] .
Отличить одонтому от всех перечисленных заболеваний можно только на основании структуры новообразования.
Лечение одонтомы
Одонтома развивается только в пределах кости и надкостницы челюсти и не поражает другие ткани. Однако чтобы избежать проблем с прорезыванием постоянных зубов и дальнейших осложнений, например кистозных изменений или разрушения челюстных костей, одонтому необходимо вовремя лечить.
Основной метод лечения — хирургическое удаление новообразования. Так как одонтому окружает ткань, её удаление представляет собой простую хирургическую процедуру, похожую на удаление зуба. Аккуратная, правильно проведённая операция поможет избавиться от опухоли с минимальным риском осложнений и рецидивов, что особенно актуально при незрелых сложных одонтомах.
Согласно статистике, одонтомы легко удаляются, при этом костная перегородка снижает риск повреждения соседних зубов. Однако встречаются случаи, когда одонтома прорастает в соседний зуб или зубы, которые при лечении повреждаются, но впоследствии их можно легко восстановить [6] [18] .
Реабилитация после операции протекает по-разному, поэтому общих правил о том, что разрешается делать, а чего делать нельзя, не существует. Врач даёт индивидуальные рекомендации в зависимости от типа одонтомы, тактики лечения и особенностей пациента.
При своевременном корректном лечении поражённая область постепенно восстанавливается. В редких случаях новообразования появляются повторно. К сожалению, сейчас нет точной статистики по соотношению исходов и прогнозов одонтом. В литературных источниках упоминаются отдельные клинические случаи с тем или иным исходом, но этого недостаточно для составления достоверной статистики.
Отсутствие лечения влечёт за собой развитие осложнений: ретинированные зубы, заложенность носа, отодентальный синдром (увеличение зубов в сочетании с тугоухостью). Однако более подробных сведений относительно этих осложнений и исследований, посвящённых разбору тех или иных случаев, не существует.
В исключительных случаях, при отсутствии лечения, одонтома может спонтанно прорезаться в мягкие ткани. Это сопровождается острой болью, воспалением прилегающих мягких тканей или инфекцией, связанной с нагноением. Прорезавшаяся одонтома может вызвать кариес и абсцесс.
Профилактика одонтомы
Наиболее эффективной мерой профилактики является ранняя диагностика: тщательный осмотр у стоматолога, а также рентгенографическое обследование пациентов с признаками задержки прорезывания, отсутствия или временного смещения зубов, вне зависимости от наличия травмы в истории болезни. Особенно это актуально для детей и подростков.
Ранняя диагностика помогает избежать более сложного и дорогого лечения, обеспечивает лучший прогноз, минимизирует риск развития рецидивов, позволяет избежать смещения или удаления пульпы соседнего зуба [20] .
Амелобластома
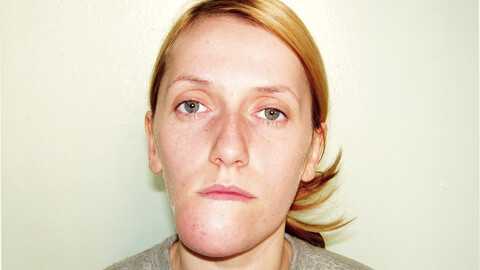
Амелобластома (адамантинома) - челюстно-лицевое новообразование (опухоль) доброкачественного характера, вызывающее деструкцию костных тканей. Вследствие развития новообразования может возникнуть асимметрия лица, происходят деформации челюсти, расшатывается и смещается зубной ряд и нарушается жевательная функция.
Симптомы
Амелобластома - одна из самых часто встречаемых форм одонтогенных опухолей в стоматологической практике. В 80% случаев поражается нижняя челюсть. Амелобластома редко встречается в детском или подростковом возрасте, по половому признаку статистических различий нет (встречается одинаково часто).
Рецидивы амелобластомы достаточно часты, а в случаях запущенности патологии и предрасположенности к онкозаболеваниям образование может стать злокачественным.
Развитие опухоли до видимых размеров занимает от года до нескольких лет, и поначалу протекает бессимптомно. Затем последовательно проявляются:
- Ассиметричность лица. В большинстве случаем опухоль сопровождается изменением пропорций и черт лица, однако при опухоли верхней челюсти нарушение симметричности не так выражено, поэтому может пройти незаметно.
- Периодические боли в районе челюсти (часто принимаемые за зубную боль), в некоторых случаях - непроходящие и постоянные.
- Расшатывание зубов, смещение части зубного ряда, нарушение прикуса. Может начаться массовое выпадение зубов.
- Изменение кожных покровов. Этот симптом наблюдается не у всех пациентов, чаще всего сопровождает воспалительный процесс, осложняющий амелобластому.
- Видимые деформации челюстно-лицевых структур. При сильных изменениях нарушается речь и жевательная функция.
На ранних стадиях патология достаточно часто диагностируется благодаря рентгенографии, назначенной из-за других стоматологических заболеваний, благодаря характерным изменениям костной структуры.
Рентгенографические снимки пораженного участка в различных проекциях дают возможность определения степени и размера образования, структуры очага, границ опухоли и состояния кортикальной пластины.
В случае, когда рентгенография дала повод для подозрений на амелобластому, назначается цитологическое исследование. На основании этого анализа, при наличии специфических для этого новобразования клеток, ставится диагноз.
Лечение
Амелобластома лечится путем хирургического удаления пораженных челюстных тканей, объем которых обусловлен локализацией и запущенностью патологии. При обнаружении заболевания на ранней стадии современные методы оперативного вмешательства позволяют минимизировать вмешательство в челюстно-лицевые структуры.
В случае, когда опухоль достигла массивных размеров и затронула большую часть костной ткани, объемы оперативного вмешательства могут достигать удаления части челюсти и даже целого зубного ряда.
Операция проходит под местной (в легких случаях) или общей анестезией. Перед проведением полость рта подлежит санации.
При воспалительных осложнениях амелобластомы с образованием гнойного экссудата, во время операции ликвидируется очаг воспаления и дренируется содержимое абсцессов.
Поскольку эпителиальные клетки опухоли достаточно активны, для предотвращения рецидивирующих процессов и перерастания их в злокачественные, после удаления опухоли полость обрабатывается фенольными препаратами.
Последующий уход
После удаления новообразования назначается медикаментозная терапия, направленная на профилактику послеоперационных осложнений и рецидивов заболевания. Реабилитационный период после операции требует изменения рациона (ограничение твердой и грубой пищи, в случае массивных удалений костной ткани показано жидкое питание). В некоторых случаях для восстановления жевательной функции изготавливаются специальные пластинки, челюстные протезы.
Своевременное обнаружение амелобластомы на ранних стадиях позволяет сохранить челюстно-лицевые структуры и удалить опухоль без серьезных потерь костной ткани. Поэтому самым важным профилактическим фактором является регулярное посещение врача и внимательное отношение к своему организму.
2019 © Хорошая стоматология — сеть стоматологических клиник.
Стоматологические услуги около м. Верхние Лихоборы, м. Митино, м. Тушинская, м. Речной вокзал, м. Отрадное, м. Щелковская
Данная страница носит информационно-справочный характер и не является публичной офертой.
Читайте также:
