Анализ вегетативных заболеваний. Рубцы как причина страданий пациента
Добавил пользователь Morpheus Обновлено: 28.01.2026
Рассматриваются принципы диагностиики и лечения психовегетативного синдрома. Комплексный подход существенно улучшает результаты лечения: целесообразно сочетание любых психотропных средств с вегетотропной терапией.
Ключевые слова: психовегетативный синдром, психотропные средства, вегетотропная терапия, этил-метилгидроксипиридина сукцинат.
- Possibilities of treatment of psychovegetative syndrome
O.V.Kotova
First Moscow Medical State University named by I.M.Sechenov, Moscow
Principles of diagnosis and treatment of psychovegetative syndrome are considered. Complex approach may significantly improve results of treatment: it is reasonable to combine any psychotropic medications with vegetotropic therapy.
Key words: psychovegetative syndrome, psychotropic medications, vegetotropic therapy, ethylmethylhydro-xypyridine succinate.
Синдром вегетативной дистонии (СВД) - диагноз, который ставится врачами различных специальностей огромному количеству пациентов.
К сожалению, часто врачи забывают, что СВД -это совокупность нескольких клинических единиц, а именно:
• психовегетативный синдром (ПВС) - наиболее частая форма СВД;
• синдром периферической вегетативной недостаточности;
• ангиотрофоалгический синдром.
В данной статье речь пойдет преимущественно о ПВС.
В середине прошлого века немецкий исследователь W.Thiele для обозначения надсегментарных вегетативных расстройств предложил термин «психовегетативный синдром». В отечественной литературе данный термин закрепился благодаря работам академика А.М. Вейна, и до сих пор его используют для обозначения СВД, связанного с психогенными факторами, и как проявление эмоциональных и аффективных расстройств [1].
Несмотря на то, что ПВС не является самостоятельной нозологической единицей, большинство врачей используют этот термин для синдромального описания психогенно-обусловленных полисистемных вегетативных нарушений. Последние включают разнообразные по происхождению и проявлениям нарушения соматических (вегетативных) функций, связанные с расстройством их нейрогенной регуляции. Поэтому термины «нейроциркуляторная дистония» или «вегетососудистая дистония» являются частным случаем ПВС и указывают на вегетативные нарушения с акцентом на нарушения в сердечно-сосудистой системе [4, 5].
Чаще всего для пациентов с такой патологией характерна высокая вероятность повторного посещения специалистов, связанная с неудовлетворенностью назначенным лечением.
На приеме у врача больные предъявляют жалобы, прежде всего, на соматовегетативные расстройства: упорные кардиалгии, длительную и «необъяснимую» гипертермию, постоянную одышку, непроходящее ощущение тошноты, изнуряющее потоотделение, головокружения, драматичные для больных вегетативные пароксизмы или, по современной терминологии, «панические атаки» (ПА) и т.д.
СВД может развиваться в результате многих причин и иметь разную нозологическую принадлежность.
СВД может иметь наследственно-конституциональную природу. В этом случае вегетативные нарушения дебютируют в детском возрасте, нередко носят семейный, наследственный характер. С возрастом вегетативная нестабильность может компенсироваться, однако эта компенсация бывает, как правило, нестойкой и нарушается при любых нагрузках (стрессовые ситуации, физические нагрузки, смена климатических условий, профессиональные вредности, а также большое число внутренних факторов - гормональные перестройки, соматические заболевания и др.).
СВД может возникать в рамках психофизиологических реакций у здоровых людей под воздействием чрезвычайных, экстремальных событий и в острой стрессовой ситуации.
СВД может возникать в периоды гормональных перестроек (пубертат, преклимакс и климакс, беременность, лактация), а также при приеме гормональных препаратов.
СВД встречается при разных профессиональных заболеваниях, органических соматических и неврологических заболеваниях. Лечение основного заболевания приводит к уменьшению или полному исчезновению признаков СВД.
В подавляющем большинстве случаев причиной ПВС являются психические нарушения тревожного или тревожно-депрессивного характера в рамках невротических, связанных со стрессом, нарушений, реже эндогенного заболевания. Психические расстройства - тревога и депрессия, наряду с психическими симптомами, в своей клинической картине имеют соматические или вегетативные нарушения. У одних пациентов вегетативные симптомы являются ведущими в клинической картине заболеваний, у других на первое место выходят психические расстройства, которые сопровождаются яркими вегетативными нарушениями, однако такие больные считают их закономерной реакцией на имеющееся «тяжелое соматическое заболевание». По этой причине пациенты обращаются за помощью к врачу терапевту, кардиологу, гастроэнтерологу или неврологу, что делает проблему ПВС междисциплинарной, и врачам разных специальностей необходимо не только уметь диагностировать болезнь, но и суметь помочь пациенту избавиться от его страданий [1, 6].
Анализ особенностей субъективных и объективных соматических или вегетативных проявлений помогает предположить их психосоматический или психовегетативный характер.
Одной из важнейших особенностей ПВС является полисистемность вегетативных расстройств. Умение врача увидеть, помимо ведущей жалобы, закономерно сопровождающие ее расстройства других систем, позволяет уже на клиническом этапе понять патогенетическую сущность этих нарушений. Например, кардиалгия при ПВС чаще всего связана с мышечным напряжением грудных мышц и тесно связана с усилением дыхания и гипервентиляцией.
Синусовая тахикардия от 90 до 130-140 уд/мин является частым проявлением ПВС. Субъективно больные ощущают не только учащенное сердцебиение, но и то, что сердце «ударяется о грудную клетку», перебои, толчки, замирания (экстрасистолы). Помимо указанных кардиоаритмических расстройств пациенты испытывают общую слабость, головокружения, нехватку воздуха, парестезии [7].
Расстройства желудочно-кишечного тракта (ЖКТ) психогенной природы выявляются у 30-60% больных, находящихся в отделении гастроэнтерологии. Наиболее серьезным проявлением является абдоминалгия. Особенностью абдоминалгий при ПВС является их склонность к пароксизмам, а также яркое психовегетативное сопровождение (гипервентиляция, повышение нервномышечной возбудимости, усиление моторики ЖКТ).
Наличие определенной связи между субъективными переживаниями больного, динамикой психогенной ситуации и появлением или усугублением тех или иных соматических симптомов является одним из критериев ПВС. Редукция соматических жалоб обычно происходит под влиянием седативных средств - валидола, корвалола, валерианы, бензодиазапинов и др.
При тщательном расспросе пациента можно выявить необычность клинических проявлений и непохожесть на известные соматические страдания. При наличии жалоб на наличие болевого синдрома - кардиагии или абдоминалгии - характер болевых ощущений может варьировать в широких пределах. Боль может носить колющий, давящий, сжимающий, жгучий или пульсирующий характер. Это могут быть также ощущения, далекие по их характеристикам от болевых (дискомфорт, неприятное ощущение «чувства сердца»). Они могут носить нетипичную локализацию для органических болей и более широкую иррадиацию. Например, при кардиалгии боль иррадиирует в левую руку, левое плечо, левое подреберье, под лопатку, в подмышечную область, в отдельных случаях может распространяться на правую половину грудной клетки; она продолжительнее, чем при стенокардии. При абдоминалгии боль локализована, как правило, по средней линии живота.
Соотношение представлений больного о своем заболевании (у пациентов с ПВС внутренняя картина болезни «разработана», отличается фантастичностью) и степени их реализации в поведении позволяет определить роль психических расстройств в их патогенезе.
При обследовании пациента с ПВС нет объективных клинических и параклинических признаков, свидетельствующих о наличии органической патологии в той или иной системе [8].
Дифференциальный диагноз СВД следует проводить с тиреотоксикозом, так как при повышении функции щитовидной железы могут появляться вторичные тревожные нарушения, имеющие необходимые объективные и субъективные проявления.
Наиболее ответственной является дифференциальная диагностика кардиалгического и кардиаритмического синдромов со стенокардией, особенно атипичных ее вариантов, и аритмиями. Пациенту в таких случаях следует пройти специализированное кардиологическое обследование. Это необходимый этап негативной диагностики СВД. В то же время при обследовании этой категории больных необходимо избегать малоинформативных многочисленных исследований, поскольку их проведение и неизбежные инструментальные находки могут поддерживать катастрофические представления пациента о своем заболевании.
Важно также помнить, что проявления СВД в ряде случаев могут быть связаны с побочным действием лекарственных препаратов: амфетаминов, бронходилататоров, кофеина, эфедрина, леводопы, левотероксина, антидепрессантов с выраженным активирующим действием. При их отмене происходит регресс вегетативных расстройств.
В большинстве случаев вегетативные нарушения являются вторичными и возникают на фоне психических. Необходимо помнить, что психовегетативный синдром является первым этапом диагностических размышлений врача, который может быть завершен постановкой нозологического диагноза. В этом случае неоценимую помощь врачу общей практики или неврологу окажет психиатр, определив тип психического расстройства [9].
В настоящее время в терапии психовегетативного синдрома используют следующие группы препаратов:
• вегетотропные средства;
• антидепрессанты;
• транквилизаторы (бензодиазепины типичные и атипичные);
• малые нейролептики.
В лечении ПВС, учитывая преимущественно его психогенное происхождение, приоритет имеет психотропная терапия. Лечить нужно не симптом или синдром, а болезнь. В случае ПВС это тревожные и депрессивные нарушения [10].
Необходимо отметить, что применение любых психотропных средств целесообразно сочетать с вегетотропной терапией, так как комплексный подход существенно улучшает результаты лечения. Среди широко применяемых для данных целей средств - этилметилгидроксипиридина сукцинат (2-этил-6-метил-3-гидроксипиридина сукцинат) (ЭС) - ингибитор свободнорадикальных процессов. В спектр действия входят мембранопротекторный, антигипоксический, стрессопротекторный, ноотропный, противоэпилептический, анксиолитический эффекты. Этилметилгидроксипиридина сукцинат модулирует активность мембраносвязанных ферментов, рецепторных комплексов (бензодиазепинового, ГАМК, ацетилхолинового), что способствует их связыванию с лигандами, сохранению структурно-функциональной организации биомембран, транспорта нейромедиаторов и улучшению синаптической передачи. ЭС хотя и не является ГАМК, но повышает количество этого нейротрансмиттера в головном мозге и/или улучшает его связывание с ГАМКА-рецепторами [11].
ЭС повышает концентрацию в головном мозге дофамина через повышение активности дофаминовых нейронов в центральной нервной системе, а уровень дофамина важен для таких эмоций, как удовлетворение, радость и т.д. [12].
ЭС повышает резистентность организма к воздействию различных повреждающих факторов при патологических состояниях (шок, гипоксия и ишемия, нарушения мозгового кровообращения, интоксикации этанолом и антипсихотическими лекарственными средствами).
ЭС оказывает церебропротекторное, антиалкогольное, ноотропное, противогипоксическое, транквилизирующее, противосудорожное, противопаркинсоническое, антистрессорное, вегетотропное действие. Из чего следуют показания к применению: лечение острых нарушений мозгового кровообращения, дисциркуляторная энцефалопатия, психовегетативный синдром, невротические и неврозоподобные расстройства с проявлением тревоги, лечение острой интоксикации нейролептиками и ряд других заболеваний.
Если говорить о терапии ПВС, то этилметилгидроксипиридина сукцинат обладает выраженным транквилизирующим и антистрессорным действием, способностью устранять тревогу, страх, напряжение, беспокойство. ЭС оказывает потенцирующее действие на эффекты других нейропсихотропных препаратов, под его влиянием усиливается действие транквилизирующих, нейролептических, антидепрессивных, снотворных и противосудорожных средств, что позволяет снизить их дозы и уменьшить побочные эффекты [13].
По спектру действия ЭС можно отнести к дневным транквилизаторам, который эффективен как в условиях стационара, так и в амбулаторной практике, при этом отсутствуют седативный, миорелаксантный и амнезирующий эффекты [14].
Другое не менее ценное лекарственное средство для лечения ПВС, которое применяют в качестве вегетопротектора - пиридоксин (витамин B6) является предшественником глутамата и ГАМК - главных нейротрансмиттеров в ЦНС.
Выраженный дефицит пиридоксина может сопровождаться развитием судорог, которые обычно не поддаются лечению обычными средствами. Кроме того, наблюдаются повышенная раздражительность, такие симптомы, как дерматит, а также хейлоз, глоссит и стоматит. В психиатрии описано состояние В6-зависимой тревожности [15, 16].
Врач в своей практике всегда пытается выбирать эффективные препараты с комбинированным действием, имеющие разные точки приложения на патогенез заболевания, так как это повышает приверженность пациента к лечению. Среди таких лекарственных средств - МексиВ 6. Это комбинированный препарат, который выпускается в таблетках (№30), содержит 125 мг этилметилгидроксипиридина сукцината и 10 мг пиридоксина, и благодаря такому уникальному составу оказывает вегетотропное, анксиолитическое и антистрессорное действия без седативного эффекта и эффекта привыкания, что позволяет эффективно нормализовать психоэмоциональный фон пациента.
Кроме фармакологического лечения крайне важно объяснять пациенту суть заболевания, при этом необходимо убеждать больного, что оно излечимо; объяснять происхождение симптомов, особенно соматических, взаимосвязь их с психическими нарушениями; убеждать, что нет органического заболевания (после тщательного обследования). Кроме того, необходимо рекомендовать регулярные физические упражнения, прекращение курения, уменьшение употребления кофе и алкоголя.
Сведения об авторе:
Котова Ольга Владимировна - к.м.н., старший научный сотрудник кафедры нервных болезней Первого МГМУ
Шрамы, или рубцы
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Шрамы, или рубцы: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Шрам, или рубец - это видимое, пальпируемое изменение кожи, образовавшееся после заживления ран и представляющее собой грубую соединительную ткань, в которой отсутствуют волосяные фолликулы и потовые железы.
Рубец проходит несколько стадий формирования.
1-я стадия - воспаление и эпителизация. Ее продолжительность составляет от недели до 10 дней - края раны сближаются за счет образования грануляционной ткани.
Если в этот период не произошло инфицирования или повторного травмирования раны, а также если повреждение кожи не было слишком глубоким, то на месте травмы появится еле заметный шрам.
2-я стадия - формирование «молодого» рубца. Она может длиться до месяца с момента травмы. «Молодой» рубец имеет ярко-розовый цвет и легко растягивается. Начинают образовываться новые коллагеновые и эластиновые волокна.
3-я стадия - формирование «зрелого» рубца. Ее продолжительность - до трех месяцев. В это время волокна коллагена и эластина организуются в пучки, кровоснабжение рубца снижается и он становится менее ярким.
4-я стадия - окончательное созревание рубца, которое происходит примерно через год после получения травмы. Рубец становится плотным и бледным (по сравнению с окружающей кожей) - это объясняется избыточным натяжением коллагеновых волокон и очень малым количеством кровеносных сосудов в зоне рубца.
Разновидности шрамов (рубцов)
Деление рубцов происходит по признаку их соответствия уровню поверхности кожи.
Нормотрофические рубцы расположены вровень с поверхностью окружающей их кожи. Они, как правило, белесые, плоские и не выходят за края повреждения.

Атрофические рубцы расположены ниже уровня окружающей здоровой кожи, что объясняется недостатком в них коллагеновых и эластиновых волокон. К таким рубцовым изменениям относятся, например, стрии (растяжки), последствия ветряной оспы и рубцы постакне.
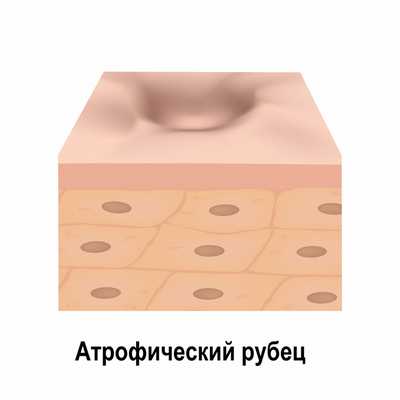
Гипертрофические рубцы выступают над поверхностью кожи, но не выходят за границы раны. Их цвет совпадает с цветом окружающей кожи или немного розовее. К гипертрофическим рубцам относятся и келоиды - рубцы, склонные к постоянному росту, который сопровождается зудом, болезненностью и жжением. Они сильно возвышаются над поверхностью кожи, выходят за границы раны, могут быть красными, бордовыми или синюшными, что объясняется их богатым кровоснабжением.
Возможные причины появления шрамов
Шрамы могут остаться на коже после любой травмы, проникающей в дермальный слой, - гнойного воспаления, глубокого разреза (в том числе после хирургического вмешательства), термического или химического ожога, воздействия радиации.
Рубцовые изменения кожи формируются после некоторых заболеваниях кожи и подкожной жировой клетчатки, например, после акне и демодекоза.
Особую группу составляют пациенты с дисплазией соединительной ткани. Патологическое рубцевания в виде гипертрофических и келоидных рубцов, стрий, широких атрофических рубцов по типу «папиросной бумаги» объясняется у них особенностью коллагенообразования.
К каким врачам обращаться при появлении шрама
Коррекцией рубцовых деформаций кожи занимаются дерматокосметологи, лазеротерапевты и хирурги.
Диагностика и обследования при появлении рубцов
Для выбора тактики лечения врач проводит осмотр рубцовой ткани, выясняет «возраст» шрама и обстоятельства, при которых была получена травма - резаные раны заживают более гладко, размозженные, рубленные и рваные заживают с худшим прогнозом.
Инструментальная диагностика требуется в тех случаях, когда необходимо определить состояние подлежащих тканей.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
Длительное заживление раны
Длительное заживление раны: причины, диагностика и способы лечения
Определение
Регенерация (восстановление) кожи и тканей - важный и сложный физиологический процесс. Он зависит от площади и глубины повреждения, сопутствующих заболеваний и многих других факторов.
Длительно незаживающие раны привносят существенный дискомфорт в повседневную жизнь, поскольку им сопутствуют боль, отек, истечение из раны прозрачной жидкости, крови или гноя, неприятный запах из раны, чувство распирания в поврежденной области.
Разновидности незаживающих ран
В зависимости от причины возникновения все длительно незаживающие раны можно разделить на травматические (появившиеся в результате механической травмы, ожога и т.д.) и трофические (появившиеся в результате нарушения кровообращения в пораженной области).
Возможные причины длительного заживления ран
Длительное заживление ран является симптомом многих патологических состояний, характеризующихся нарушением нормальных физиологических процессов регенерации тканей.
Факторы, влияющие на заживление ран:
- Возраст оказывает прямое влияние на процесс восстановление тканей. У детей раны заживают гораздо быстрее, чем у пожилых людей. Это связано с более активным обменом веществ в организме ребенка по сравнению с взрослыми.
- Масса тела влияет на обменные процессы в организме. Жировая ткань не нуждается в интенсивном кровообращении, поэтому увеличение ее количества в несколько раз относительно нормы (ожирение) ведет к замедлению регенерации тканей и частым осложнениям течения раневого процесса. При крайне низкой массе тела наблюдается замедление обмена веществ в организме за счет уменьшения количества энергии, следовательно, все раны заживают медленнее.
- Адекватное кровообращение в области повреждения обеспечивает ткани достаточным количеством питательных веществ и кислорода для восстановления. Недостаточный приток артериальной крови и нарушенный отток венозной крови существенно замедляют течение раневого процесса и способствуют развитию различных осложнений. Длительное сдавливание тканей при нахождении в вынужденном положении (например, у лежачих больных) приводит к развитию пролежней, которые также характеризуются продолжительным заживлением.
- Инфицирование раны нарушает процесс регенерации за счет активного размножения микроорганизмов, их воздействия на ткани и постоянной активации выраженного воспалительного процесса. Образуется большое количество гнойного экссудата, формируются участки некроза и нарастает общая интоксикация.
- От состояния иммунитета зависит адекватность воспалительной реакции и способность организма противостоять присоединению вторичной инфекции.
- Сопутствующие заболевания, такие как сахарный диабет, тяжелые инфекции, нарушения в системе кроветворения, сердечная и дыхательная недостаточность, замедляют регенерацию за счет нарушения образования и доставки необходимых веществ в область раны, а также выведения токсичных продуктов обмена из организма.
- Применение некоторых лекарственных средств и видов лечения может оказывать существенное влияние на нормальное течение процесса заживления раны. Так, бесконтрольное применение обезболивающих (нестероидных противовоспалительных препаратов) может привести к замедлению регенерации из-за подавления воспалительных процессов, которые в норме происходят в любой ране. Применение лучевой и химиотерапии также может стать причиной замедленного заживления ран, так как погибают не только опухолевые клетки, но и клетки, отвечающие за регенерацию тканей. При этом сама злокачественная опухоль забирает большое количество питательных веществ на свой рост, что негативно сказывается на всех процессах в организме.
- Хроническая венозная недостаточность (также проявляющаяся варикозным расширением вен) - одна из самых распространенных причин длительно незаживающих ран на ногах. Нарушается венозный отток от нижних конечностей и доставка питательных веществ к тканям, нарастает гипоксия (снижение притока кислорода к тканям). Впоследствии возникают обменные нарушения в тканях и формируются длительно незаживающие трофические язвы.
Людям, страдающим хронической венозной недостаточностью, требуется постоянный тщательный уход за кожей, а при возникновении трофической язвы - профилактика увеличения раневой поверхности и ее инфицирования.
Диагностика и обследования при длительном заживлении ран
В большинстве случаев врач назначит необходимый комплекс лабораторно-инструментальных методов исследования.
- Клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Что скрывается за вегетососудистой дистонией?
Вегетососудистая дистония: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Термином «вегетососудистая дистония» (ВСД) врачи обычно описывают ряд симптомов, указывающих на дисбаланс вегетативной нервной системы, который может наблюдаться при различных заболеваниях.
Вегетативная нервная система - это та часть нервной системы, которая регулирует работу внутренних органов, желез внутренней и внешней секреции, кровеносных и лимфатических сосудов. Она поддерживает уровень артериального давления, сократительную способность сердца, работу почек, отвечает за температуру тела, регулирует обменные процессы и т.д.
Вегетативная нервная система состоит из симпатического и парасимпатического отделов, чьи функции по большей части противоположны. Так, влияние симпатического отдела вегетативной нервной системы приводит к учащению сердцебиения во время выполнения физических упражнений или эмоционального напряжения. Активация парасимпатического отдела происходит, когда человек отдыхает - понижается давление, пульс становится реже.
Кроме термина «вегетососудистая дистония» используются и другие, но описывающие те же самые состояния, - «нейроциркуляторная астения» или «нейроциркуляторная дистония» (НЦД).
По сути, ВСД - не заболевание, а синдром, при котором отсутствует органическая патология конкретного органа или системы, а нарушения носят функциональный характер.
В нашей стране ВСД остается одним из самых популярных диагнозов, в то время как в 80% случаев за ним стоят серьезные патологии, на выявление которых должно быть направлено внимание специалистов. Заметим, что за рубежом диагноз «вегетососудистая дистония» практически не звучит.
Международная классификация болезней 10-го пересмотра (МКБ-10) не включает такие диагнозы как «ВСД» и «НЦД» и им не присвоен отдельный код, а МКБ 11-го пересмотра для обозначения функциональных расстройств нервной системы предлагает термин «Нарушения вегетативной нервной системы неуточненные».
Симптомы вегетососудистой дистонии
Пациенты, которым выставляется диагноз «ВСД», «НЦД» или «соматоформная дисфункция вегетативной нервной системы», обычно предъявляют широкий спектр жалоб. Они обращаются к врачу с такими симптомами как ощущение слабости, утомляемость, учащенное сердцебиение или перебои в работе сердца, повышение или снижение артериального давления, периоды нехватки воздуха, повышенная тревожность, раздражительность, пугливость, могут отмечаться даже обмороки, боль или неприятные ощущения в области сердца, дискомфорт в животе, диспепсические расстройства.
За этими жалобами может скрываться ряд серьезных заболеваний (анемия, заболевания щитовидной железы, артериальная гипертензия, ишемическая болезнь сердца, панические атаки, депрессивное или тревожное расстройство, и др.), которые нетрудно пропустить, объясняя симптомы пациента тем, что у него наблюдается расстройство вегетативной нервной системы.
При каких заболеваниях возникает вегетососудистая дистония
Железодефицитная анемия
Железодефицитная анемия (ЖДА) - это заболевание, характеризующееся снижением содержания железа в сыворотке крови, костном мозге и тканях и приводящее к нарушению синтеза гемоглобина и эритроцитов, развитию трофических расстройств.
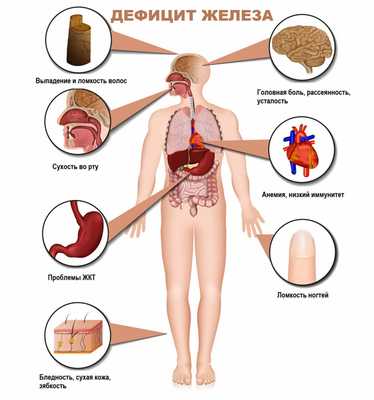
Для латентного железодефицита характерно истощение запасов железа в организме при нормальном уровне гемоглобина крови. Симптомами латентного дефицита или анемии являются слабость, повышенная утомляемость, сниженная работоспособность, бледность кожных покровов, головная боль, учащенное сердцебиение, низкое артериальное давление, сухость кожи, ломкость волос и ногтей, неприятные ощущения в животе.
Дефицит железа при анемии может быть вызван недостатком его поступления в организм, нарушением усвоения или повышенной потерей.
Основные причины ЖДА у женщин: обильные менструальные кровотечения, беременность, роды (особенно повторные) и лактация. Для женщин в постменопаузе и мужчин основная причина - кровотечения в ЖКТ. Дефицит железа может развиться в период интенсивного роста детей, при следовании растительной диете, после резекции желудка или кишечника, а также в результате нарушения всасывания железа у лиц с воспалительными заболеваниями ЖКТ.
Заболевания щитовидной железы
Нарушение выработки гормонов щитовидной железы (ЩЖ) могут приводить к их избытку (гипертиреоз) или недостатку (гипотиреоз) в крови. При гипотиреозе пациент ощущает апатию и сонливость, быструю утомляемость, снижение памяти, испытывает трудности в концентрации внимания, депрессию, зябкость, плохо переносит холод, у него наблюдается интенсивное выпадение волос, ломкость ногтей, отечность, боль в мышцах, повышение массы тела при сниженном аппетите, запоры. При избыточной выработке гормонов пациенты жалуются на учащенное сердцебиение, тремор конечностей, потливость, чувство жара и плохую переносимость жары, плаксивость, суетливость и раздражительность, снижение массы тела при повышенном аппетите, бессонницу.
У одних пациентов преобладает неврологическая симптоматика, у других повышается артериальное давление, у кого-то ведущими симптомами являются желудочно-кишечные расстройства - тошнота, метеоризм, запоры.
Ряд других соматических заболеваний, например, артериальная гипертензия или ишемическая болезнь сердца, также могут лежать в основе жалоб, которые врач расценивает как дисфункцию вегетативной нервной системы (особенно, если на приеме пациент молодого возраста). Когда обследование не выявляет никаких органических нарушений, а лабораторные анализы находятся в пределах или на границе нормы, это не означает, что пациент «выдумывает» свое плохое самочувствие.
Функциональные расстройства нервной системы могут сопутствовать таким психическим расстройствам как панические атаки, тревожные или депрессивные расстройства и пр.
Паническое расстройство
Паническое расстройство - это распространенное заболевание, имеющее тенденцию к затяжному течению. Оно в 2-3 раза чаще наблюдается у женщин и начинается обычно в молодом возрасте. Основное проявление панического расстройства - повторяющиеся приступы тревоги, которые называют паническими атаками. Паническая атака - это необъяснимый, мучительный приступ плохого самочувствия, который сопровождается различными вегетативными симптомами, страхом и тревогой. Раньше таким пациентам часто выставлялся диагноз «ВСД с кризовым течением» или «симпатоадреналовый криз».
Присутствие у пациентов хотя бы четырех из приведенных ниже симптомов должно навести врача на мысль о возможном паническом расстройстве (а в некоторых случаях достаточно и двух):
- пульсация, сильное сердцебиение, учащенный пульс;
- потливость;
- озноб, тремор, ощущение внутренней дрожи;
- ощущение нехватки воздуха, одышка;
- удушье или затрудненное дыхание;
- боль или дискомфорт в левой половине грудной клетки;
- тошнота или дискомфорт в животе;
- ощущение головокружения, неустойчивость, легкость в голове или предобморочное состояние;
- ощущение деперсонализации и непонимание реальности происходящего;
- страх сойти с ума или совершить неконтролируемый поступок;
- страх смерти;
- ощущение онемения или покалывания (парестезии) в конечностях;
- ощущение прохождения по телу волн жара или холода.
Тревога при панической атаке может быть как выраженной, так и едва ощутимой - в этом случае на первый план выходят вегетативные симптомы. Продолжительность приступа составляет 15-30 минут.
Паническое расстройство характеризуется повторным возникновением панических атак, оно не обусловлено действием каких-либо веществ или соматическим заболеванием (нарушением ритма сердца, тиреотоксикозом, гипертоническим кризом), для него характерна постоянная озабоченность человека по поводу повторения атак. Обычно первая атака производит на пациента тягостное впечатление, приводит к постоянной тревоге и ожиданию повторов. Чем катастрофичнее человек оценивает первый эпизод (к примеру, считает, что у него развивается инфаркт или инсульт), тем тяжелее протекает паническое расстройство и тем быстрее могут присоединиться сопутствующие заболевания (депрессия, агорафобия, алкоголизм и др.).
Генерализованное тревожное расстройство
Генерализованное тревожное расстройство (ГТР) - это распространенная и устойчивая тревога и напряжение, которые не вызваны и не ограничены каким-либо окружающими обстоятельствами - так называемая «свободно плавающая тревога». Среди взрослого населения около 5% страдают таким расстройством, чаще пациентами являются женщины. Заболевание обычно проявляется в возрасте 20-35 лет.
ГТР может иметь хроническое течение с периодами обострений и ремиссий. Тревожное состояние при ГТР длится минимум 6 месяцев, не поддается сознательному контролю (пациент не в состоянии подавить тревогу усилием воли или рациональными убеждениями), а интенсивность переживаний несоразмерна с реальностью жизненных обстоятельств.
Основной симптом генерализованного тревожного расстройства - диффузная тревога, не связанная с конкретными ситуациями, то есть пациент постоянно напряжен в ожидании чего-то плохого, беспокоен, озабочен по разным причинам.
Другими симптомами являются раздражительность, повышенная бдительность, больному трудно сосредоточиться, он чувствителен к шуму. Заболеванию свойственно мышечное напряжение, которое сопровождается тремором конечностей, неспособностью расслабиться, повышенным мышечным тонусом, головной болью, ноющими мышечными болями.
При генерализованном тревожном расстройстве очень распространены симптомы, связанные с повышенной активностью вегетативной нервной системы: сухость во рту, трудности при проглатывании пищи и воды, дискомфорт в животе, метеоризм, диарея, тошнота. Пациенты жалуются, что им тяжело делать вдох, ощущают дискомфорт в области сердца, перебои в его работе, пульсацию шейных сосудов. Кроме того, описаны случай нарушения эрекции, снижения либидо, задержки менструации, учащенного мочеиспускания.
Депрессивное расстройство
Депрессия - одно из самых распространенных расстройств психики. Эпизоды депрессии характеризуются ежедневным плохим настроением и длятся не менее 2 недель. У пациента наблюдается снижение интереса к работе, семье, повышенная утомляемость. Человеку в депрессивном эпизоде трудно сосредоточиться, у него занижена самооценка, он пессимистичен, у него нарушаются аппетит и сон.
Депрессия может проходить в так называемой скрытой форме, когда на первый план выходит не сниженное настроение, а ощущение физического нездоровья.
Пациенты жалуются на отсутствие сил, разбитость, недомогание, отмечают появление неприятных ощущений или боли в теле, учащенное сердцебиение, тошноту, повышенную потливость. Врачи в таких случаях назначают ряд обследований и консультаций, и в случае обнаружения даже незначительных отклонений от нормы, никак не связанных с текущим состоянием пациента, начинают его лечить. Неправильно назначенное лечение не приводит к облегчению состояния пациента, но может стать причиной побочных эффектов и повысить тревожность. Именно таким пациентам часто ставят диагнозы «вегетососудистая дистония», «остеохондроз позвоночника», «кардионевроз» и др. Но если эти пациенты приходят на прием к психиатру, то обычно врач сразу понимает, что перед ним человек с депрессивным расстройством и назначает психофармакологическое лечение.
Диагностика при вегетососудистой дистонии
При подозрении на нарушения обмена железа в организме необходимо провести следующие обследования:
- общий анализ крови с определением гематокрита, уровня эритроцитов в крови, исследование уровня ретикулоцитов в крови с определением среднего содержания и средней концентрации гемоглобина в эритроцитах, определение размеров эритроцитов;
Вегетососудистая дистония (ВСД) - симптомы и лечение
Что такое вегетососудистая дистония (ВСД)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Патриной Анны Викторовны, невролога со стажем в 17 лет.
Над статьей доктора Патриной Анны Викторовны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
От редакции: вегето-сосудистая дистония (ВСД) — устаревший диагноз, которого нет Международной классификации болезней (МКБ-10). Дисфункция вегетативной нервной системы не является заболеванием сама по себе. Симптомы, при которых зачастую ставят диагноз ВСД, говорят о спектре заболеваний, для обнаружения которых нужна дополнительная диагностика. Некоторые из этих заболеваний — неврозы , панические атаки , тревожно-депрессивные расстройства — относятся к проблемам психиатрического профиля. Более корректным и современным термином для части расстройств, относимых к ВСД, является «соматоформная вегетативная дисфункция нервной системы». Этот диагноз идёт в МКБ-10 под кодом F 45.3.
Вегетососудистая дистония (ВСД) — это синдром, представленный в виде разнообразных нарушений вегетативных функций, связанных с расстройством нейрогенной регуляции и возникающих по причине нарушения баланса тонической активности симпатического и парасимпатич еского отдела в егетативной нервной системы [3] . Проявляется функциональными нарушениями, но обусловлены они субклеточными нарушениями [5] .
Краткое содержание статьи — в видео:
Что такое вегетативная нервная система (ВНС)
Вегетативная (автономная) нервная система (ВСН) является частью нервной системы организма, контролирующей деятельность внутренних органов и обмен веществ во всём организме. Она располагается в коре и стволе головного мозга, области гипоталамуса, спинном мозге, и состоит из периферических отделов. Любая патология этих структур, а также нарушение взаимосвязи с ВСН могут стать причиной возникновения вегетативных расстройств [1] .
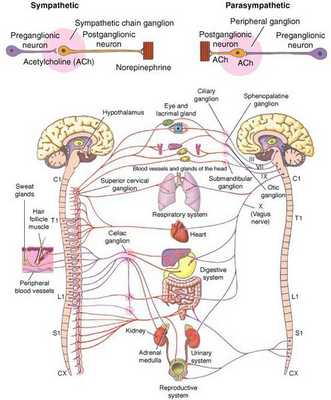
Вегетососудистая дистония может возникнуть в разном возрасте, но преимущественно она встречается у молодых [5] .
Особенности проявления заболевания
- У мужчин и женщин. Женщины страдают от ВСД в два раза чаще мужчин, но различий в проявлениях болезни нет [3] .
- У подростков. ВСД распространена у подростков из-за активной гормональной перестройки организма.
- У беременных. ВСД у беременных также возникает в связи с гормональными изменениями. Опасные последствия: при гипотоническом типе ВСД — плацентарная недостаточность, гипоксия плода; при гипертоническом — гестозы, преэклампсия, эклампсия; отслойка плаценты; гипертонус матки, преждевременные роды.
Причины ВСД
ВСД — многопричинное расстройство, которое может выступать в качестве отдельного первичного заболевания, но чаще оно является вторичной патологией, проявляющейся на фоне имеющихся соматических и неврологических заболеваний [15] .
Факторы риска развития вегето-сосудистой дистонии подразделяются на предрасполагающие и вызывающие.
Вызывающие факторы:
- Психогенные[5] — острые и хронические психо-эмоциональные стрессы и другие психические и невротические расстройства [3] , которые являются основными предвестниками (предикторами) заболевания [10] . ВСД — это, в сущности, избыточная вегетативная реакция на стресс [9] . Часто психические расстройства — тревожный синдром депрессия — параллельно с психическими симптомами сопровождаются вегетативными: у одних пациентов преобладают психические, у других на первый план выходят соматические жалобы, что затрудняет диагностику [10] .
- Физические — переутомление, солнечный удар (гиперинсоляция), ионизирующая радиация, воздействие повышенной температуры, вибрация. Часто воздействие физических факторов связано с осуществлением профессиональных обязанностей, тогда они позиционируются как факторы профессиональной вредности [1] , которые могут вызывать или усугубить клиническую картину вегетососудистой дистонии. В таком случае имеются ограничения по допуску к работе с указанными факторами (приказ Минздрава РФ от 2021 года № 29).
- Химические — хронические интоксикации, злоупотребление алкоголем, никотином, спайсами и другими психоактивными веществами [5] . Проявления ВСД также могут быть связаны с побочными действиями некоторых лекарственных препаратов: антидепрессантов с активирующим действием, бронходилататоров, леводопы и препаратов, содержащих эфедрин и кофеин [10] . После их отмены происходит регресс симптомов ВСД.
- Дисгормональные — этапы гормональной перестройки: пубертат, климакс [3] , беременность, дизовариальные расстройства [5] , приём противозачаточных средств с периодами отмены [10] .
- Инфекционные — острые и хронические инфекции верхних дыхательных путей, мочеполовой системы, инфекционные заболевания нервной системы (менингиты, энцефалиты и другое) [5] .
- Иные заболевания головного мозга — болезнь Паркинсона, дисциркуляторная энцефалопатия (ДЭП), последствия черепно-мозговой травмы и другие [3] .
- Иные соматические заболевания — гастрит, панкреатит, гипертоническая болезнь, сахарный диабет, тиреотоксикоз [1] .
Предрасполагающие факторы:
- Наследственно-конституциональные особенности организма — заболевание возникает в детстве или в подростковом возрасте, со временем расстройство компенсируется, но восстановление нарушенных функций нестойкое, поэтому ситуация легко дестабилизируется под воздействием неблагоприятных факторов [10] .
- Особенности личности[5] — усиленная концентрация внимания на соматических (телесных) ощущениях, которые воспринимаются как проявление болезни, что, в свою очередь, запускает патологический механизм психо-вегетативной реакции [6] .
- Неблагоприятные социально-экономические условия — состояние экологии в целом, низкий уровень жизни, экономический кризис в стране, жилищные условия отдельных людей, культура питания (приверженность фастфуду, удешевление производства продуктов питания за счёт использования ненатурального сырья), культура спорта (несмотря на активное строительство спортивных комплексов, всё-таки полноценная интеграция спорта в повседневную жизнь населения не происходит) [5] . Также речь идёт об особенности климата в центральной части России с дефицитом ультрафиолетового излучения в холодное время года, что приводит к обострению многих хронических заболеваний в осенне-весенний период, в том числе и ВСД [1] .
- Патологии перинатального (дородового) периода — внутриутробные инфекции и интоксикации, резусконфликты, внутриутробная гипоксия (кислородное голодание), гестозы матери, фетоплацентарная недостаточность и другие [6] .
Мясищев В.Н., выдающийся отечественный психотерапевт, полагает, что ВСД развивается в результате влияния психо-эмоциональных нарушений на имеющиеся вегетативные аномалии [13] .
Также заболевание может возникать и у здоровых людей как транзиторная (временная) психофизиологическая реакция на какие-либо чрезвычайные, экстремальные ситуации [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вегетососудистой дистонии
ВСД характеризуется проявлением симпатических, парасимпатических или смешанных симптомокомплексов [1] . Преобладание тонуса симпатической части ВСН (симпатикотония) выражается в тахикардии, бледности кожи, повышении артериального давления, ослаблении сокращений стенок кишечника (перистальтике), расширении зрачка, ознобе, ощущении страха и тревоги [2] . Гиперфункция парасимпатического отдела (ваготония) сопровождается замедлением сердцебиения (брадикардией), затруднением дыхания, покраснением кожи лица, потливостью, повышенным слюноотделением, снижением артериального давления, раздражением (дискинезией) кишечника [2] .
Читайте также:
