Синдром Пайла (Pyle) - синонимы, авторы, клиника
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг .
Смотреть что такое "Пайла синдром" в других словарях:
Пайла синдром — (E. Pyle, совр. амер. врач) см. Пайла болезнь … Большой медицинский словарь
Пайла болезнь — (Е. Pyle, амер. врач; син.: дисплазия метафизарная множественная, дисплазия черепно метафизарная, Пайла синдром) врожденная болезнь, характеризующаяся утолщением длинных трубчатых костей, вальгусной деформацией коленных суставов, сгибательным… … Большой медицинский словарь
Па́йла боле́знь — (Е. Pyle, американский врач; син.: дисплазия метафизарная множественная, дисплазия черепнометафизарная, Пайла синдром) врожденная болезнь, характеризующаяся утолщением длинных трубчатых костей, вальгусной деформацией коленных суставов,… … Медицинская энциклопедия
Остеохондродисплази́я — (греч. osteon кость + chondros хрящ + Дисплазия группа врожденных наследственных заболеваний скелета, характеризующихся нарушением эмбрионального развития костно хрящевой системы и сопровождающихся системным поражением скелета. В ряде случаев О.… … Медицинская энциклопедия
ПАЙЛА БОЛЕЗНЬ
Пайла болезнь (E. Pyle, совр. американский врач) — врожденное системное заболевание скелета, заключающееся в множественной дисплазии метафизарных отделов костей.
Описано Пайлом в 1931 г. Заболевание имеет семейный характер и проявляется в детском возрасте. Встречается крайне редко. Некоторые авторы называют его семейной краннометафизарной дисплазией.
Больные имеют характерный внешний вид: большая голова, широко расставленные глаза, плоский небольших размеров нос с запавшей спинкой, крошащиеся недоразвитые зубы, вальгусные деформации коленных суставов и непропорционально длинные ноги, сгибательные контрактуры в локтевых суставах. Кроме того, отмечается значительное утолщение метафизарных отделов длинных трубчатых костей. Развитие болезни медленное.
Диагностика Пайла болезни основана на клинических признаках и характерных рентгенологических данных.
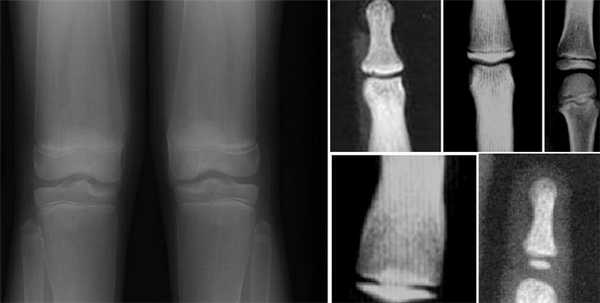
Рентгенологически выявляется симметричное булавовидное вздутие метафизов и частично диафизов длинных трубчатых костей; корковое вещество в этих местах резко истончено. Наиболее выраженные изменения бывают в бедренных и берцовых костях, вблизи коленных суставов, в грудинных концах ключиц и ребрах. На рентгенограмме черепа, как правило, выражен гиперостоз костей свода черепа и челюстей, отмечается отсутствие воздуха в околоносовых полостях, заполненных костными разрастаниями.
Дифференциальная диагностика проводится с костным леонтиазом при фиброзной остеодисплазии (см.), с черепно-ключичным дизостозом (см.), с поражениями скелета при болезни Гоше (см. Гоше болезнь).
Лечение симптоматическое, при резко выраженных деформациях в коленных суставах — корригирующая остеотомия.
Прогноз для жизни благоприятный.
Библиография: Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1, с. 420, М., 1964; Pуle E. Case of unusual bone development, J. Bone Jt Surg., v. 13, p. 874, 1931.
Пайла болезнь (Pyle disease)
Синоним: метафизарная семейная дисплазия. Описана в 1931 г. Е. Pyle.
Минимальные диагностические признаки: булавовидное расширение метафизов длинных трубчатых костей, выявляемое рентгенологически.
Клиническая характеристика
Клинические проявления включают высокий рост, диспропорционально длинные нижние конечности, ограничение разгибания в локтевых суставах, вальгусную деформацию коленных суставов, сколиоз, мышечную слабость, артралгию, повышенную склонность к переломам длинных трубчатых костей и (иногда) аномалии прикуса.
Рентгенологически выявляются булавовидное вздутие метафизов длинных и коротких трубчатых костей, медиальных половин ключиц и передних концов ребер, расширение лонных и седалищных костей, умеренная платиспондилия, умеренная супраорбитальная гиперплазия. Популяционная частота неизвестна.
Соотношение полов — M1 :Ж1.
Тип наследования: аутосомно-рецессивный.
Дифференциальный диагноз: кранио-метафизарная дисплазия, краниодиафизарная дисплазия, дизостеосклероз, диафизарная дисплазия.
«Наследственные синдромы и медико-генетическое консультирование»,
С.И. Козлов, Е.С. Еманова
Читайте далее:
Синдром Пайла
Клиническая картина. За счёт врождённого порока, обусловленного черепно-метафизарной дисплазией трубчатых костей отмечается изменение лицевого скелета, за счёт чего изменена спинка носа в сторону её утолщения. Лицо при этом имеет уплощённый вид.
Носовое дыхание, как правило, затруднено за счёт изменения формы спинки носа. Рентгенографически у таких пациентов отмечается снижение пневматизации околоносовых пазух, а так же снижение пневматизации сосцевидных отростков височных костей.
Так же, на рентгенограмме позвоночника будет отмечено выраженное утолщение тел поясничных позвонков, за счёт чего подвижность позвоночного столба снижена, а склонность к ломкости косной ткани повышена. За счёт анатомического нарушения структур среднего и внутреннего уха слух пациентов с данным синдромом будет снижен за счёт страдания механизма звукопроведения, т.е. цепи слуховых костей и барабанной полости.
Неврологически данный синдром проявляется парезом лицевого нерва, Офтальмологически - атрофией зрительного нерва.
Диагностика. Консультация лор врача, отомикроскопическое исследование, акуметрическое исследование слуха, аудиометрическое исследование слуха, исследование в позе Ромберга, воздушная нистагмометрия, компьютерное томографическое исследование и околоносовых пазух, височных костей и позвоночного столба, магнитно-резонансная томография головного мозга, консультация отоневролога, консультация генетика, консультация травматолога, консультация офтальмолога, исследование глазного дна, остроты и полей зрения, консультация невролога.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синдром Шварца-Джампеля

Синдром Шварца-Джампеля - это наследственное заболевание, которое выражается во множественных аномалиях скелета и сопровождается сбоями в процессе нервно-мышечной возбудимости. Больные сталкиваются с трудностями в расслаблении сокращённых мышц, на фоне повышенной их возбудимости (как механической, так и электрической), что является основным признаком патологии.
Синдром был описан впервые в 1962 году двумя врачами: Р. С. Джампелем (нейроофтальмолог) и О. Шварцем (педиатр). Они наблюдали двоих детей - брата и сестру в возрасте 6 и 2 лет. У детей имелись характерные для заболевания симптомы (блефарофимоз, двойной ряд ресниц, костные деформации и пр.), которое авторы связали с генетическими аномалиями.
Существенный вклад в изучение данного синдрома внёс ещё один врач-невролог Д. Аберфельд, который указал на склонность патологии к прогрессированию, а также сделал акцент на неврологической симптоматике. В связи с этим, часто встречаются такие названия заболевания, как: синдром Шварца-Джампеля, миотония хондродистрофическая.
Синдром Шварца-Джампеля признан заболеванием редко встречающимся. К редким болезням принято относить те болезни, которые диагностируются не чаще, чем 1 случай на 2000 человек. Распространённость синдрома является величиной относительной, так как жизнь большинства больных достаточно коротка, а сама болезнь протекает весьма тяжело и её зачастую диагностируют врачи, которые знаниями в области наследственной нейромышечной патологии не обладают.
Установлено, что чаще всего синдром Шварца-Джампеля встречается на Ближнем Востоке, на Кавказе и в Южной Африке. Специалисты связывают этот факт с тем, что именно в этих странах количество близкородственных браков выше, чем во всём мире в целом. При этом пол, возраст, раса на частоту возникновения данного генетического нарушения влияния не имеет.
Причины синдрома Шварца-Джампеля
Причины синдрома Шварца-Джампеля заключаются в генетических нарушениях. Предполагается, что данная нейромышечная патология определяется аутосомно-рецессивным типом наследования.
В зависимости от фенотипа синдрома, специалисты выделяют следующие причины его развития:
Классический тип синдрома Шварца-Джампеля - тип 1А. Наследование происходит по аутосомно-рецессивному типу, возможно рождение близнецов с данной патологией. Мутации подвергается ген HSPG2, располагающийся на хромосоме 1р34-р36,1. У больных вырабатывается мутированный белок, оказывающий влияние на функционирование рецепторов, располагающихся в самых разных тканях, в том числе и в мышечной ткани. Этот белок носит название перлекан. При классической форме болезни мутированный перлекан синтезируется в нормальных объёмах, но функционирует он плохо.
Синдром Шварца-Джампеля 1В типа. Наследование происходит по аутосомно-рецессивному типу, того же гена на той же хромосоме, но перлекан синтезируется в недостаточном количестве.
Синдром Шварца-Джампеля 2 типа. Наследование также происходит по аутосомно-рецессивному типу, но мутирует нулевой ген LIFR, располагающийся на хромосоме 5р13,1.
Тем не менее, причина того, почему мышцы при синдроме Шварца-Джампеля находятся в постоянной активности на данный момент времени изучена недостаточно. Предполагают, что мутированный перлекан нарушает работу мышечных клеток (их базальных мембран), но возникновение скелетных и мышечных аномалий до сих пор так и не объяснено. Кроме того, другой синдром (синдром Стува-Видеманна) имеет аналогичную симптоматику в плане мышечных дефектов, но перлекан при этом оказывается непораженным. В данном направлении учёные до сих пор продолжают проводить активные исследования.
Симптомы синдрома Шварца-Джампеля

Симптомы синдрома Шварца-Джампеля были выделены из всех имеющихся описаний случаев болезни в 2008 году.
Клиническая картина характеризуется следующими признаками:
Рост больного ниже среднего;
Продолжительные тонические спазмы мышц, возникающие следом за произвольными движениями;
Лицо застывшее, «грустное»;
Губы сжаты плотно, нижняя челюсть маленькая;
Глазные щели узкие;
Линия роста волос низкая;
Лицо уплощено, рот маленький;
Движения суставов ограничены - это касается межфаланговых суставов стоп и кистей, позвоночного столба, бедренных суставов, лучезапястных суставов;
Мышечные рефлексы снижены;
Скелетные мышцы гипертрофированы;
Позвоночный стол укорочен;
Диагностируется дисплазия тазобедренных суставов;
Своды стоп деформированы;
Голос больных тонкий и высокий;
Зрение нарушено, глазная щель укорочена, веки у наружного угла глаза сращены, роговица маленькая, часто имеется близорукость и катаракта;
Ресницы густые, длинные, их рост беспорядочен, иногда наблюдается два ряда ресниц;
Уши расположены низко;
Часто у детей обнаруживают грыжу - паховую и пупочную;
У мальчиков яички маленького размера;
Походка переваливающаяся, утиная, нередко имеется косолапость;
Во время стояния и во время ходьбы ребёнок находится в полуприседе;
Речь больного нечёткая, неясная, характерно слюнотечение;
Умственные способности нарушены;
Происходит отставание в росте и развитии;
Костный возраст меньше паспортного.
Кроме того, симптомы синдром Шварца-Джампеля отличаются в зависимости от фенотипа заболевания:
Фенотип 1А - симптомы
Для фенотипа 1А характерна ранняя манифестация заболевания. Это происходит в возрасте до 3 лет. У ребёнка наблюдаются умеренные трудности с глотанием и дыханием. На суставах имеются контрактуры, которые могут присутствовать как с рождения, так и быть приобретёнными. Бедра больного короткие, выражен кифосколиоз и прочие аномалии развития скелета.
Подвижность ребёнка низкая, что объясняется трудностями выполнения движений. Лицо неподвижное, напоминает маску, губы сжаты, рот маленького размера.
Мышцы гипертрофированны, особенно мышцы бедер. При лечении детей с классическим течением синдрома Шварц-Джампеля следует учитывать высокий риск развития анестезиологических осложнений, в особенности злокачественной гипертермии. Она возникает в 25% случаев и завершается летальным исходом в 65-80% случаев.
Нарушения умственного развития варьируются от лёгких до умеренных. При этом 20% таких больных признаются умственно отсталыми, хотя имеются описания клинических случаев, когда интеллект людей был достаточно высоким.
Снижение миотонического синдрома наблюдается при приёме Карбамазепина.
Фенотип 1В - симптомы
Заболевание развивается в младенческом возрасте. Клинические признаки аналогичны тем, которые наблюдаются при классическом варианте течения заболевания. Отличие заключается в том, что они более выражены. В первую очередь это касается соматических нарушений, особенно страдает дыхание больного.
Скелетные аномалии более грубые, кости деформированы. Внешний вид больных напоминает пациентов с синдром Книста (укороченное туловище и нижние конечности). Прогноз для данного фенотипа заболевания неблагоприятный, часто больные погибают в раннем возрасте.
Фенотип 2 - симптомы
Заболевание манифестирует при рождении ребёнка. Длинные кости деформированы, темпы роста замедлены, течение патологии тяжёлое.
Больной склонен к частым переломам, характерна мышечная слабость, нарушения со стороны дыхания и глотания. Часто у детей развивается спонтанная злокачественная гипертермия. Прогноз хуже, чем при фенотипах 1А и 1В, заболевание чаще всего завершается гибелью больного в раннем возрасте.
Особенности клинического течения заболевания в детском возрасте:
В среднем заболевание дебютирует на первом году жизни ребёнка;
Ребенок испытывает трудности с сосанием (начинает сосать спустя определённый промежуток времени после прикладывания к груди);
Двигательная активность низкая;
У ребёнка бывает сложно сразу забрать из рук предмет, который он держит;
Интеллектуальное развитие может быть сохранено, нарушения наблюдаются в 25% случаев;
Школу большая часть больных оканчивает успешно, причём посещают дети общеобразовательное учреждение, а не специализированные учебные заведения.
Диагностика синдрома Шварца-Джампеля

Перинатальная диагностика синдрома Шварца-Джампеля возможна. Для этого применяется УЗИ плода во время которого обнаруживаются скелетные аномалии, многоводие, нарушение сосательных движений. Врождённые контрактуры можно будет визуализировать на 17-19 неделе беременности, также, как и укорочение, либо деформацию бедра.
Биохимический анализ сыворотки крови выдает незначительное, либо умеренное повышение ЛДГ, АСТ и КФК. Но на фоне самостоятельно развивающейся, либо спровоцированной злокачественной гипертермии уровень КФК значительно увеличивается.
Для оценки мышечных нарушений проводится электромиография, причём изменения будут заметны уже по достижении ребёнком полугодовалого возраста. Также возможна биопсия мышц.
Кифоз позвоночника, остеохондродистрофия диагностируется с помощью рентгенологического обследования. Поражения костно-мышечной системы хорошо просматриваются при проведении МРТ и КТ. Именно эти два диагностических метода используются современными врачами чаще всего.
Важно провести дифференциальную диагностику с такими заболеваниями как: болезнь Книста, болезнь Пайла, дисплазия Ролланда-Десбуквойса, конгенитальные миотонии первого типа, синдром Исаакса. Разграничить патологии позволяет такой современный метод диагностики, как генетическое ДНК-типирование.
Лечение синдрома Шварца-Джампеля
На данный момент времени патогенетическое лечение синдрома Шварца-Джампеля отсутствует. Врачи рекомендуют больным придерживаться режима дня, ограничить, либо полностью исключить физическое перенапряжение, так как оно является мощнейшим фактором, стимулирующим прогрессирование патологии.
Что касается реабилитации пациентов, то данные мероприятия подбираются в индивидуальном порядке и будут варьироваться в зависимости от стадии заболевания. Больным рекомендована лечебная физкультура с дозированными и регулярными физическими нагрузками.
Что касается питания, то следует исключить продукты, который содержат в своём составе большое количество солей калия - это бананы, курага, картофель, изюм и пр. Рацион должен быть сбалансированным, богатым на витамины и клетчатку. Блюда должны предлагаться больному в виде пюре, в жидком виде. Это позволит минимизировать трудности с пережёвыванием пищи, которые возникают в результате спазма мимической мускулатуры и жевательных мышц. Кроме того, следует помнить о риске аспирации дыхательных путей пищевым комком, что способно привести к развитию аспирационной пневмонии. Также на прогрессирование заболевания оказывает влияние употребление холодных напитков и мороженного, купание в холодной воде.
Не следует недооценивать пользу физиотерапевтических методов лечения синдрома
Шварца-Джампеля. Задачи, которые ставятся перед физиотерапевтом:
Уменьшение выраженности миотических проявлений;
Тренировка мышц-разгибателей ног и рук;
Остановка или замедление формирования костных и мышечных контрактур.
Эффективны различные ванны (соляные, пресные, хвойные) продолжительностью в 15 минут ежедневно, либо через день. Полезны местные ванночки с постепенным увеличением температуры воды, озокеритовые и парафиновые аппликации, воздействие инфракрасных лучей, щадящий массаж и иные процедуры.
Рекомендации относительно санаторно-курортного лечения следующие: выезжать в зоны, климат которых максимально приближен к привычным условиям, в которых проживает больной, либо посещение районов с мягким климатом.
Для уменьшения степени выраженности симптомов заболевания показано назначение следующих лекарственных препаратов:
Антиаритмические средства: Хинин, Дифенин, Квинидин, Квинора, Кардиоквин.
Ацетазоламид (Диакарб), принимают перорально.
Антиконвульсанты: Фенитоин, Карбамазепин.
Ботулотоксин, вводимый местно.
Питание мышц поддерживается за счёт приёма витамина Е, селена, таурина, кофермента Q10.
При развитии двустороннего блефароспазма и при наличии двустороннего птоза, больным рекомендовано офтальмологическое хирургическое вмешательство. Прогрессирующие деформации костей, возникновение контрактур - всё это приводит к тому, что больным придётся пройти через несколько ортопедических операций. В связи с риском развития злокачественной гипертермии в детском возрасте препараты вводят ректально, орально или интраназально. Операция в обязательном порядке требует предварительной премедикации с помощью барбитуратов или бензодиазепинов.
Классическое течение заболевания по фенотипу 1А существенного влияния на продолжительность жизни больного не оказывает. Риск появления ребёнка в семье с отягощенным анамнезом приравнивается к 25%. Пациенты нуждаются в психологической и социальной поддержке. Кроме того, больного должны вести такие специалисты, как: генетик, кардиолог, невролог, анестезиолог, ортопед, педиатр. Если имеются речевые нарушения, то показаны занятия с логопедом-дефектологом.
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
Наши авторы
Читайте также:
