Аномалии мочеиспускательного канала. Стеноз
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Что такое стриктура уретры? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лелявина Кирилла Борисовича, уролога со стажем в 29 лет.
Над статьей доктора Лелявина Кирилла Борисовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
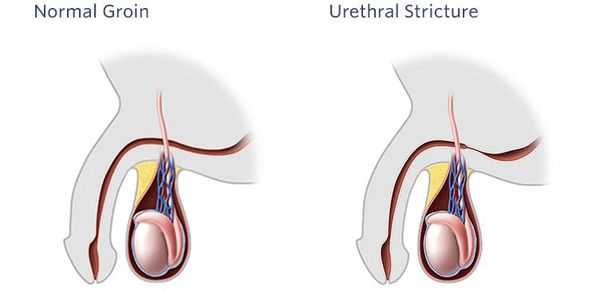
Стриктурная болезнь уретры (стеноз мочеиспускательного канала) — достаточно частая причина обращения пациентов к урологу. Стенозом называется полное нарушение проходимости или обструкция. Это очень тяжелое состояние, значительно ухудшающее качество жизни пациента, а порой приводящее к инвалидизации. [1] [2] [13]
Первые упоминания об этом заболевании были обнаружены на папирусах в гробницах фараонов около 3000 лет назад. Также упоминания о данной проблеме можно найти и в индийских Ведах, трудах Гиппократа и Авиценны. [1] [2]
Стриктура мочеиспускательного канала (после доброкачественной гиперплазии предстательной железы) является второй по частоте причиной затруднённого мочеиспускания — ей страдает 1% мужчин. [1] [3] [4] [6] [11]
Уретральные стриктуры могут возникнуть в любом возрасте, преимущественно у лиц мужского пола. Значительно реже они встречаются у женщин.
К сожалению, в настоящее время отсутствует единое определение стриктуры уретры, которое полностью отражало бы суть происходящих функциональных изменений и удовлетворяло бы специалистов уретральной хирургии. Чаще всего используется следующее определение:
Стриктурой уретры называется рубцовое сужение просвета мочеиспускательного канала, которое сопровождается нарушением проходимости различной степени выраженности.
Всемирная организация здравоохранения и Международная урологическая ассоциация (SIU) рекомендуют определение, согласно которому под стриктурой мочеиспускательного канала рассматривают фиброзное сужение/стеноз любой части уретры, окружённой губчатым телом, возникшее в процессе формирования спонгиофиброза. [11] Сужения задней части уретры, которые не связаны с переломом таза, обозначаются термином "стеноз". К нерекомендованным понятиям относятся «стриктура задней уретры» и «стриктура шейки мочевого пузыря». [7]
Большинство уретральных стриктур являются приобретёнными. Выделяют четыре основные причины:
- ятрогенная;
- идиопатическая;
- травматическая;
- воспалительная. [7][13]
Самую большую долю занимают ятрогенные стриктуры уретры, которые по данным разных авторов составляют от 33% до 45%. [1] [2] [13] Такие стриктуры мочеиспускательного канала являются последствием различных уретральных (медицинских) манипуляций.
Следует признать, что возрастание травматизма (производственного и бытового), а также существенное развитие хирургии предстательной железы, мочевого пузыря, частое выполнение различных эндоуретральных манипуляций способствовали существенному росту числа пациентов с рубцовыми стриктурами/стенозами мочеиспускательного канала. [12]
Ведущие причины формирования ятрогенных стриктур уретры: [13]
- Трансуретральные вмешательства, включая травматическую катетеризацию уретры.
- Посткатетерные стриктуры:
- ишемические;
- поствоспалительные;
- постлучевые;
- введение агрессивных химических веществ (серебро- и спиртосодержащие вещества);
- неудачное лечение гипоспадии;
- неоднократные бужирования.
Около 30% стриктур уретры являются идиопатическими (вызваны неустановленными причинами или возникли самопроизвольно). Наиболее вероятной причиной таких стриктур считается ранее незамеченная незначительная травма, например, повреждение промежности во время езды на велосипеде, мотоцикле или лошади. [7]
Идиопатические стриктуры часто локализуются в бульбозном отделе уретры и возникают преимущественно у молодых пациентов мужского пола (48%). [9] Вероятнее всего, это связано с недиагностированной детской травмой или врождённой аномалией развития уретры. У пожилых пациентов возможным механизмом являются снижение кровоснабжения и ишемия тканей. [9]
Воспалительные заболевания, такие как бактериальный уретрит, облитерирующий баланит, лихен склероз, также могут привести к формированию уретральной стриктуры. Бактериальный (гонококковый) уретрит как фактор развития стриктуры чаще встречается в развивающихся странах. Другие причины составляют лишь незначительную часть.
Более наглядно основные причины развития стриктуры уретры представлены в таблице ниже.
Стриктура уретры
Стриктура уретры - это патологическое сужение внутреннего просвета мочеиспускательного канала, приводящее к расстройствам мочеиспускания различной степени выраженности. Мочеиспускание становится затрудненным, частым и болезненным, сопровождается разбрызгиванием струи мочи и чувством неполного опорожнения мочевого пузыря. Диагностика требует проведения уродинамических исследований, уретрографии и уретроскопии, УЗИ мочевого пузыря с измерением объема остаточной мочи, лабораторных тестов. Может потребоваться бужирование уретры, резекция участка стриктуры с выполнением анастомотической или заместительной уретропластики.
МКБ-10
Общие сведения
Стриктуры мочеиспускательного канала в практической урологии встречаются у 1-2% мужчин и 0,5% женщин. Преимущественное распространение патологии среди мужчин объясняется большей протяженностью и сложностью строения мужского мочеиспускательного канала, а также его более легкой подверженностью травмам и другим повреждающим факторам. Потенциальная опасность нераспознанной или не полностью излеченной стриктуры уретры заключается в вероятности развития инфекций мочевых путей (цистита, пиелонефрита), уролитиаза, дивертикулов мочевого пузыря, гидронефроза, почечной недостаточности.

Причины
Врожденные стриктуры уретры довольно редки (около 2%) и обусловлены, главным образом, передним клапанным сужением мочеиспускательного канала. Гораздо чаще врачам-урологам приходится сталкиваться с приобретенными сужениями, которые могут вызываться:
- травмами (70%). Посттравматические стриктуры уретры, как правило, развиваются вследствие тупых травм промежности, проникающих ранений уретры, сексуальных эксцессов (инородных тел мочеиспускательного канала, переломов полового члена), переломов костей таза (в результате автотравм, падений с высоты, производственных травм), химических, термических повреждений уретры.
- воспалительными процессами (15%). Стриктуры уретры воспалительного генеза могут развиваться в результате перенесенных уретритов (при гонорее, хламидиозе, туберкулезе), баланита, неспецифических дегенеративно-дистрофических процессов (склерозирующий лихен) и др.
- ятрогенными причинами (13%). Ятрогенные стриктуры уретры могут быть обусловлены неосторожным проведением урологических манипуляций и операций - уретроскопии, цистоскопии, бужирования, катетеризации, удаления конкрементов или инородных тел, ТУР простаты, радикальной простатэктомии, фаллопротезирования, брахитерапии. У женщин сужения мочеиспускательного канала могут возникать после родовых травм, влагалищной гистерэктомии, ампутации шейки матки и пр.
Формирование патологии может быть связано с заболеваниями, сопровождающимися ухудшением кровоснабжения и метаболизма тканей мочеиспускательного канала - системным атеросклерозом сосудов, ИБС, сахарным диабетом, артериальной гипертензией.
Патогенез
В патогенетическом плане развитие стриктуры уретры проходит несколько стадий: повреждение уротелия и нарушение целостности слизистой, образование мочевых затеков, наслоение вторичной инфекции, пролиферация и грануляция тканей, приводящая в итоге к рубцово-склеротическим процессам.
Классификация
По этиологии различают стриктуры уретры врожденного и приобретенного (травматического, воспалительного, ятрогенного) характера. По патоморфозу выделяют первичное, рецидивное и осложненное течение стриктуры уретры. Нарушение проходимости мочеиспускательного канала может быть частичным или полным. Стриктура может локализоваться в передней уретре (в области наружного отверстия - меатуса, головчатого, пенильного или бульбарного отдела) или задней уретре (в простатическом или мембранозном отделе).
По протяженности стриктуры делятся на:
- короткие (до 2 см)
- длинные (протяженные - свыше 2 см)
При поражении 2/3 длины уретры говорят о субтотальной стриктуре; при сужении просвета практически всего мочеиспускательного канала - о тотальной (пануретральной) стриктуре. Полная утрата просвета уретры и ее непроходимость расценивается как облитерация уретры.
Симптомы стриктуры уретры
Пациентов беспокоит невозможность адекватного мочеиспускания, характеризующаяся слабым потоком мочи, необходимостью напряжения мышц живота во время микции, разбрызгиванием струи мочи, ощущением неполного опорожнения мочевого пузыря, подтеканием мочи. Возможны боли, кровь в моче или сперме, снижение силы выброса эякулята. Наличие мочевых инфекций проявляется патологическими выделениями из уретры и болезненным мочеиспусканием. При выраженной стриктуре моча может выделяться по каплям, в некоторых случаях развивается острая и хроническая задержка мочеиспускания, требующая незамедлительной помощи.
Диагностика
При анализе анамнеза необходимо выяснить возможные причины - заболевания и обстоятельства, предшествовавшие развитию симптомов стриктуры уретры. Пациентам с подозрением на воспалительное сужение показано:
- Лабораторное обследование. Проводится исследование мазков на половые инфекции методами ПИФ, ПЦР-диагностики и бактериологического посева. Общий анализ мочи позволяет обнаружить эритроцитурию, лейкоцитурию, пиурию и другие отклонения от показателей нормы. С помощью бакпосева мочи выявляется возбудитель инфекции мочевых путей, определяется антибиотикочувствительность выделенной флоры.
- Исследование уродинамики. Рутинным скрининговым методом при подозрении на стриктуру уретры служит урофлоуметрия, позволяющая оценить скорость потока мочи. При сужениях уретры в ходе урофлоуметрии получают характерную кривую с фазой плато и удлинением времени микции. В комплексе обследования важную роль играют цистометрия, профилометрия, видеоуродинамическое исследование.
- УЗИ мочевого пузыря. Позволяет определить объем остаточной мочи, получить представление о степени декомпенсации функций.
- Рентгенодиагностика. Рентгенологическую оценку локализации и протяженности стриктуры получают в ходе выполнения уретрографии, антероградной цистоуретрографии, мультиспиральной цистоуретрографии. Рентгеноконтрастные методики также позволяют определить наличие ложных ходов, дивертикулов уретры, камней уретры и мочевого пузыря.
- Эндоскопия. Методы эндоскопической диагностики (уретроскопия, цистоскопия) дают возможность осмотреть зону стриктуры, установить вероятные причины, выполнить биопсию тканей для морфологического исследования.
Лечение стриктуры уретры
Выбор метода лечения осуществляется сугубо индивидуально в зависимости от локализации, степени и протяженности рубцово-склеротических процессов.
- Бужирование уретры. При простых, одиночных и непротяженных стриктурах лечение, как правило, начинают с бужирования уретры. С этой целью используются бужи-дилататоры различного диаметра и формы (прямые, кривые) или уретральные баллонные катетеры. Недостатком бужирования является высокая частота рецидивов.
- Стентирование уретры. Для предотвращения повторного сужения мочеиспускательного канала прибегают к установке уретрального стента, способного поддерживать адекватный просвет стенозированной части уретры. Однако частые случаи смещения или миграции уретральных стентов делают распространение метода достаточно ограниченным.
- Уретротомия. При коротких (менее 0,5 см длиной) стриктурах, расположенных в бульбарном или бульбомембранозном отделе уретры, может быть выполнено рассечение стенозированного участка - внутренняя уретротомия под визуальным эндоскопическим контролем.
- Резекция уретры. При участках сужения протяженностью 1-2 см предпочтительным является проведение открытой резекции мочеиспускательного канала с анастомотической уретропластикой «конец в конец». Иссечение стриктуры уретры длиной более 2 см требует проведения уретропластики с использованием трансплантата из собственных тканей пациента (кожи крайней плоти, слизистой оболочки щеки).
Прогноз и профилактика
Наименьший процент рецидивов отмечается после проведения реконструктивных операций на мочеиспускательном канале. После бужирования уретры или уретротомии вероятность повторного стеноза составляет более 50%. После лечения пациенты должны наблюдаться у уролога и следить за характером мочеиспускания. Предупреждение развития патологии заключается в профилактике ЗППП, своевременном лечении уретрита, осторожном проведении эндоуретральных процедур, исключении травм и других неблагоприятных факторов. Профилактика рецидива стриктуры требует выбора адекватного метода лечения патологии.
Гипоспадия - симптомы и лечение
Что такое гипоспадия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнашова Юрия Анатольевича, уролога со стажем в 10 лет.
Над статьей доктора Игнашова Юрия Анатольевича работали литературный редактор Юлия Липовская , научный редактор Александр Комаров и шеф-редактор Лада Родчанина
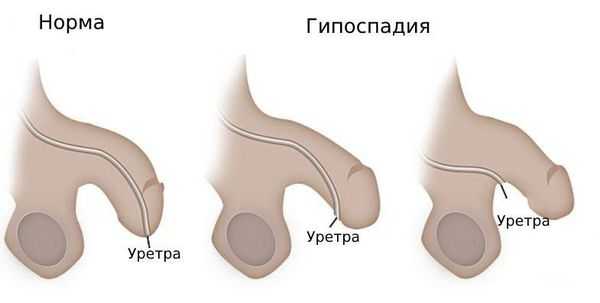
Гипоспадия — это врождённый порок развития мочеиспускательного канала (уретры) у мальчиков, при котором наружное отверстие уретры располагается не на верхушке полового члена, а на его нижней поверхности, в области мошонки или в промежности.
Сопутствующие аномалии при гипоспадии
Гипоспадия почти всегда сочетается с искривлением полового члена в большей или меньшей степени. При мошоночной, промежностной и члено-мошоночной гипоспадии необходимо оценивать состояние свободной стволовой части полового члена по вентральной (нижней) его поверхности: если она недоразвита, то головка члена будет подтянута к мошонке или промежности.
Часто гипоспадия члена сочетается с другой врождённой аномалией — крипторхизмом (неопущением яичка в мошонку), а также с пороками сердца, внутренних органов, аномалиями конечностей, скелета и др.
Распространённость
Это самая распространённая аномалия мочеполовых органов у детей мужского пола. По данным статистики, один случай гипоспадии приходится на 200-300 новорождённых мальчиков и один на 200 взрослых мужчин [1] .
Причины и факторы развития гипоспадии
Так как гипоспадия является врождённой аномалией, причина заключается в отклонениях развития плода во внутриутробном периоде.
Наиболее существенные факторы риска, которые могут остановить нормальное развитие мочеиспускательного канала и полового члена зародыша:
- Гормональная терапия в ходе беременности.
- Влияние эндокринных дизрапторов — веществ почвы, воды, воздуха, пищевых продуктов и некоторых промышленных изделий, которые при поступлении в организм оказывают гормоноподобные эффекты [14] :
- нарушают функции яичников матери;
- вызывают гиперплазию (патологическое разрастание) надпочечников матери;
- вызывают эндогормональные сдвиги в организме.
- Попытка вызвать аборт приёмом женских половых гормонов в большом количестве.
- Экстракорпоральное оплодотворение (ЭКО) [14] .
Влияние гормональной теории на развитие гипоспадии подтверждают проведённые опыты: животным вводили большие дозы эстрогенов, и это приводило к развитию гипоспадии у мужского плода либо гермофродитизма у женского ( наличие мужских и женских половых признаков и репродуктивных органов) [13] .
Некоторые исследователи считают, что причиной гипоспадии у плода может быть инфицирование матери токсоплазмозом во время беременности, особенно в первом триместре [12] .
Кроме того, существуют и другие факторы, которые также могут влиять на развитие гипоспадии у плода:
- употребление женщиной во время беременности алкоголя;
- применение нерекомендуемых лекарственных препаратов; ;
- трудности, связанные с течением беременности: угрозы выкидыша, многоплодная беременность, зачатие с использованием вспомогательных репродуктивных технологий.
- генетические заболевания, наличие наследственных болезней у близких родственников, рождение детей с аномалиями в предыдущие беременности;
- неблагоприятная экологическая обстановка и хронический стресс [1][2] .
Надо отметить, что эти факторы в целом неблагоприятно влияют на течение беременности и могут вызвать и другие аномалии развития и осложнения.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гипоспадии
Главным симптомом гипоспадии является выделение мочи не из типичного места (верхушки полового члена), а из области на его нижней поверхности, области мошонки или промежности. Половой член искривлён, скорость мочеиспускания и направление струи мочи могут быть изменены.
Гипоспадия у детей:
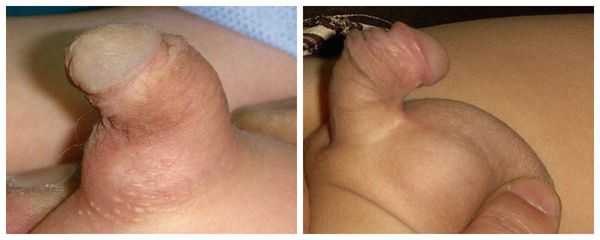
Из-за искривления полового члена возможен дискомфорт при сексуальной активности: трудности с достижением эрекции и введением эрегированного члена во влагалище при половом акте.
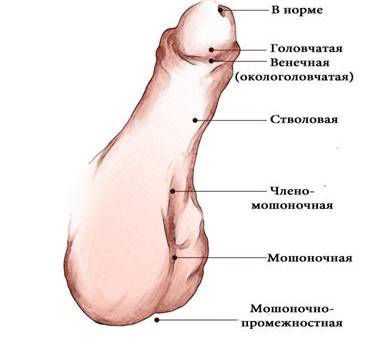
В зависимости от формы гипоспадии симптоматика может отличаться. При головчатой форме мочеиспускательный канал открывается чуть ниже типичного места, но выше венечной борозды. При этом крайняя плоть видоизменена, имеется лёгкое искривление полового члена.
Венечная форма гипоспадии характеризуется выходом наружного отверстия уретры в области венечной борозды, пенис при этом искривлён, а крайняя плоть похожа на капюшон. При мочеиспускании струя идёт под углом по отношению к половому члену.
При стволовой форме гипоспадии наружное отверстие уретры, соответственно, находится в области ствола полового члена, пенис искривлён, струя мочи выходит под прямым углом. Для совершения акта мочеиспускания необходимо прижимать пенис к животу.
При мошоночно-промежностной форме гипоспадии наружное отверстие уретры открывается в области мошонки или в промежности рядом с анусом, при этом отмечается выраженное искривление полового члена.
При "гипоспадии без гипоспадии" наружное отверстие уретры находится в физиологически правильном месте, но половой член искривлён, уменьшен в размере и его внутреннее анатомическое строение отличается от нормального [3] .
Патогенез гипоспадии
С позиции внутриутробного развития мочеиспускательного канала и полового члена причиной гипоспадии является нарушение роста и развития зародышевых участков будущих органов и тканей, а именно остановка замыкания уретральной борозды.
У мужского и женского плода будущая уретра развивается из разных зародышевых структур, поэтому у женского пола гипоспадии не встречается. Заболевание, которое иногда описывают как женская гипоспадия, необходимо трактовать как дефект уретро-вагинальной перегородки, вследствие чего мочеполовой синус остаётся неразделённым.
Классификация и стадии развития гипоспадии
В Международной классификации болезней (МКБ-10) гипоспадия кодируется как Q54.
Формы гипоспадии по степени смещения наружного отверстия уретры [1] :
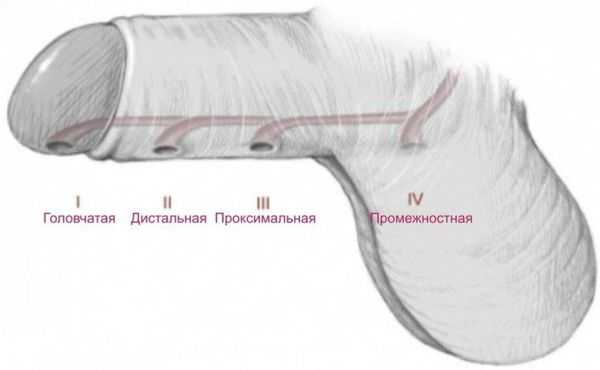
- Гипоспадия головки — наружное отверстие уретры находится на нижней поверхности головки.
- Гипоспадия члена — может быть окологоловчатой, дистальной, средней и проксимальной трети полового члена.
- Мошоночная — наружное отверстие открывается в области мошонки (бывает дистальной, срединной, проксимальной).
- Промежностная — наружное отверстие находится в области промежности.
- "Гипоспадия без гипоспадии" — особый вариант гипоспадии, при котором уретра недоразвита по длине, а кавернозные тела, которые отвечают за эрекцию, не соответствуют уретре, остановившейся в развитии. Наружное отверстие уретры располагается на обычном месте и мочеиспускание не нарушено, однако имеется искривление полового члена.
Виды гипоспадии по наличию искривления:
- С резким искривлением головки.
- Без искривления головки.
Виды гипоспадии по наличию сужения наружного отверстия уретры:
- С сужением наружного отверстия уретры.
- Без сужения наружного отверстия уретры.
Осложнения гипоспадии
Опасна ли гипоспадия
Гипоспадия не является жизнеугрожающим заболеванием, но приводит к существенному ухудшению качества жизни. Это связано с изменением характера акта мочеиспускания: меняется направление струи и скорости мочеиспускания, может появиться мацерация (раздражение) кожи около наружного отверстия уретры.
Как правило, возникают проблемы в половой сфере, так как половой член искривлён и эрекция крайне затруднена. Возможны трудности с зачатием ребёнка по причине более низкой зоны открытия уретры и увеличенного пути для проникновения сперматозоидов в шейку матки. Всё это приводит к выраженным психическим нарушениям, депрессии.
В исключительных случаях, когда мочеиспускание затруднено из-за сужения уретры, ухудшается выделение мочи, что приводит к её скоплению в мочевом пузыре (остаточная моча), двустороннему уретерогидронефрозу и хронической почечной недостаточности [5] .
Диагностика гипоспадии
Выявление гипоспадии не вызывает затруднений. Обычно диагноз устанавливается в роддоме после осмотра новорождённого. При осмотре необходимо обратить внимание на строение полового члена, мошонки и промежности. Убедиться в отсутствии крипторхизма, паховой грыжи и других отклонений.
Для уточнения диагноза и выявления других аномалий (например, пузырно-мочеточникового рефлюкса ) [15] целесообразно выполнить УЗИ мочеполовой системы и рентгеноконтрастное исследования мочевых путей [3] .
Лечение гипоспадии
Способ лечения только хирургический. Предпочтительно проводить операцию в раннем детском возрасте (до 5-6 лет). Стоит отметить, что лечение в центрах с большим объёмом оперативной активности сопровождалось достоверно более низким процентом осложнений [14] .
Лечение гипоспадии должно решать три основных задачи:
- Выпрямление полового члена и создание запаса кожи для последующей пластики уретры.
- Пластика мочеиспускательного канала и сохранение эффекта выпрямления полового члена.
- Лечение сопутствующих аномалий: крипторхизма и др. [1]
В каком возрасте лучше лечить гипоспадию
Лечение лучше начинать в раннем возрасте (1-2 года), чтобы к 7-8 годам закончилось выпрямление полового члена и можно было выполнить пластику уретры. В раннем возрасте эрекция не столь выражена, что предупреждает расхождение раны в послеоперационном периоде.
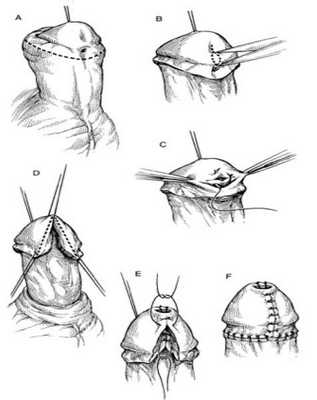
Операция при головчатой и окологоловчатой гипоспадии
При головчатой и окологоловчатой гипоспадии без искривления головки главным показанием к операции является сужение наружного отверстия уретры. Такое сужение иногда может приводить к тяжёлым последствиям: атонии (отсутствию тонуса) мочевого пузыря с появлением остаточной мочи и гидронефрозу. Поэтому рассечение наружного отверстия уретры необходимо предпринимать как можно раньше, желательно в первые месяцы жизни ребёнка.
В более позднем возрасте, когда уже образовалась рубцовая ткань около суженного отверстия уретры, простого рассечения может быть недостаточно. В таких случаях приходится проводить пластику: наружное отверстие уретры окаймляют круговым разрезом, выделяют из рубцов на 0,5 см, рассекают и вшивают в кожную рану по типу губовидного свища [6] .
Операции при других формах гипоспадии
Все остальные формы гипоспадии требуют предварительного выпрямления полового члена. В настоящее время дистензия (расширение) уретры без предварительного выпрямления не применяется. Используемые методы выпрямления полового члена обеспечивают равномерное распределение кожи в пределах стволовой части члена и создание запаса кожи в зоне предстоящей пластики уретры, а формирование лоскутов под головкой и на мошонке позволяет использовать кожу из зон, где имеется её излишек (крайняя плоть, мошонка).
Оперативное лечение проводится под общей анестезией. Использование местного обезболивания не целесообразно, так как оно не позволяет тщательно удалить рубцовые ткани, которые иногда проникают в кавернозные тела.
В послеоперационном периоде применяют антибиотики широкого спектра действия, противовоспалительные и успокаивающие средства. В качестве шовного материала используется синтетическая нить, имеющая очень малое сечение (0,1 мм и менее). Отведение мочи осуществляется посредством катетеризации мочевого пузыря уретральным катетером на срок 4-5 дней и более по мере необходимости.
Пластика мочеиспускательного канала
В настоящее время возможно выполнение несколько видов пластики мочеиспускательного канала:
- туннелизация и формирование соединительнотканной уретры;
- дистензионные (расширяющие) методы;
- пластика уретры из местных тканей;
- пластика уретры с применением свободных а утотрансплантатов (собственных тканей пациента) и г омотрансплантатов (тканей донора): кожи, слизистых оболочек мочевого пузыря, аппендикса, лоскута слизистой из ротовой полости и др.
Активно используется туннелизация, как метод формирования соединительнотканной уретры на дренажной трубке. Вокруг дренажа развивается нежная соединительнотканная муфта, которая впоследствии эпителизируется и почти не имеет тенденции к сужению. Однако такой протез должен находиться в тканях не менее 6 месяцев. Основные требования, которые должны строго соблюдаться при пластике уретры:
- сохранение у вновь созданной уретры способности к росту и растяжению;
- создание канала с устойчивым просветом, который не имеет тенденции к сужению.
Уретра, сформированная из свободного аутотрансплантата (кожи, слизистых оболочек, фасции, аппендикса) в значительной степени теряет растяжимость и эластичность, отстаёт в росте по сравнению с нормальными тканями, из-за чего требуется систематическое бужирование (механическое разделение рубцовой ткани).
Идеальным материалом для пластики мочеиспускательного канала, как по свойствам, так и по расположению, является срединный лоскут кожи полового члена по вентральной (нижней) поверхности от головки до наружного отверстия уретры с окаймлением последнего. Минимальное выделение боковых краёв лоскута и хорошее питание на всех этапах операции позволяют сохранить основные биологические свойства кожи срединного лоскута — растяжимость, эластичность и способность к росту. Последнее качество имеет решающее значение, если пластика производится в детском возрасте.
При дефиците кожи в дистальной и средней третях полового члена необходимо использовать запас кожи, заложенный в сдвоенных листках крайней плоти. Если дефицит кожи обнаруживается по всей длине висячего отдела полового члена и наружное отверстие уретры расположено не ниже члено-мошоночного угла, более целесообразно использовать кожу мошонки.
Имеющийся комплекс оперативных приёмов позволяет осуществить пластику мочеиспускательного канала при всех формах гипоспадии. Мочеиспускательный канал создаётся всегда однотипным методом. К вариациям приходится прибегать только при решении второй задачи — при ликвидации дефекта над созданным каналом.
Пластика свободным аутотрансплантатом из кожи мочеточника, кровеносных сосудов, фасции, аппендикса, слизистой оболочки мочевого пузыря не получила широкого распространения ввиду тяжёлых осложнений, связанных с временным нарушением питания трансплантата, омертвением и секвестрацией ( отторжением омертвевшего участка) , свищами, сужениями, остановкой роста, потерей растяжимости и эластичности. Даже в случае успеха требуется систематическое бужирование.
Лечение "гипоспадии без гипоспадии"
Лечение врождённого недоразвития уретры представляет трудную задачу, так как проходит стадию искусственной гипоспадии, когда наружное отверстие уретры, ранее расположенное на обычном месте, после её пересечения перемещается на мошонку или даже на промежность.
Второе обстоятельство, которое резко затрудняет лечение, — отсутствие кавернозного тела уретры на значительном протяжении. Поэтому соединение тонкостенных отрезков после выпрямления члена связано с большими трудностями. Хирургическое лечение при резком искривлении полового члена, как и при гипоспадии, состоит из двух этапов — выпрямления полового члена, сопровождающегося рассечение уретры, и последующего соединения отрезков уретры [7] [8] .
Осложнения после операции
Чем позже проводится лечение, тем выше вероятность осложнений после операции. Сразу после операции часто возникают отёки и небольшие кровянистые выделения. Инфекции встречаются редко. К отдалённым последствиям можно отнести уретрокожные свищи (патологическое соединение уретры с кожей), они встречаются гораздо реже, когда операция проводится в один этап. Другие осложнения включают стриктуру уретры (сужение мочеиспускательного канала) , дивертикул уретры (выпячивание стенки мочеиспускательного канала) и эректильную дисфункцию [15] .
Наблюдение при гипоспадии после операции
После операции потребуется несколько раз посетить хирурга. Затем рекомендуется наблюдаться у детского уролога после приучения к туалету и в период полового созревания, чтобы проверить заживление и возможные осложнения [16] .
Прогноз. Профилактика
Прогноз, как правило, благоприятный, если операция была успешно выполнена в детском возрасте. У детей мужского пола, перенёсших операцию по поводу гипоспадии, несколько повышена частота неудовлетворённости размером полового члена, но по сексуальному поведению они не отличаются от изначально здоровых [9] .
Профилактика гипоспадии должна заключаться в устранении всех причин, которые могут вызвать резкие колебания гормонов в крови женщины во время беременности. Также необходимо исключить общие факторы риска патологического течения беременности. Особенно если женщина уже рожала детей с врождёнными аномалиями.
Эффективное лечение стриктуры уретры без последствий
Стриктурой уретры называют сужение внутреннего просвета мочеиспускательного канала. Такое нарушение вызывает проблемы с мочеиспусканием. Оно доставляет человеку сильный дискомфорт и боль, а в тяжелых случаях вызывает проблему с почками. Чтобы избежать этого, специалисты стремятся быстрее провести диагностику и принять решение, как лечить стриктуру уретры. Метод устранения дефекта подбирают индивидуально, исходя из причины и степени тяжести нарушения.
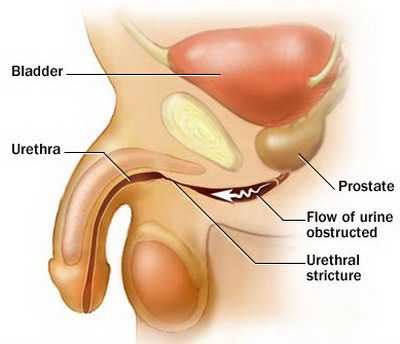
Каковы причины возникновения стриктуры уретры
Еще одно название дефекта - стеноз, что означает аномальное сужение физиологических отверстий в теле человека. Со стриктурой уретры встречаются 1-2% мужчин и 0,5% женщин. На случаи врожденной формы дефекта отводится около 2%. В остальных случаях нарушение возникает уже при жизни.
Стриктура уретры у мужчин встречается чаще. Это связано со строением мочеиспускательного канала. Он имеет большую протяженность и сложно устроен, поэтому подвержен стенозу сильнее, чем у женщин. Приобретенное сужение уретры встречается чаще. Его основные причины:
- В 70% случаев - тупые травмы промежностей, проникающие ранения, переломы полового члена или костей таза, а также химические или термические повреждения.
- В 15% случаев - воспаления мочеполовых органов: баланит или уретрит на фоне туберкулеза, гонореи, хламидиоза.
- В 13% случаев - ошибки медицинских работников при проведении урологических манипуляций.
У женщин причиной могут выступать родовые травмы, ампутация шейки матки или всей матки целиком. Отдельная роль в развитии стриктуры отводится заболеваниям, при которых нарушается кровоснабжение тканей уретры. К ним относят ишемическую болезнь сердца, атеросклероз, гипертонию и сахарный диабет.
Какими симптомами проявляется стриктура уретры
Основным симптомом стриктуры уретры выступает нарушение мочеиспускания. Из-за сужения канала моча не может нормально выводиться естественным путем. Процесс мочеиспускания доставляет человеку сильную боль. На ее фоне наблюдаются и другие симптомы:
- ощущение не до конца опорожненного мочевого пузыря;
- ослабление струи мочи, ее разбрызгивание;
- подтекание мочи;
- примеси крови в моче или сперме;
- снижение интенсивности выброса спермы у мужчин;
- необходимость напрягать мышцы для выделения мочи.
В самых тяжелых случаях возникает острая задержка мочи, которая требует незамедлительной помощи специалистов. Симптомы стриктуры уретры у женщин, как правило, проявляются в форме боли при мочеиспускании и рецидивах инфекций мочевых путей.
Из-за нарушения мочеиспускания в уретре создаются благоприятные условия для развития инфекций мочевых путей. Еще потеря проходимости мочеиспускательного канала способствует формированию камней, которые ухудшают работу мочевого пузыря. Наиболее опасные осложнения стриктуры уретры:
- , ,
- уролитиаз, , ,
- почечная недостаточность.
Самым грозным осложнением стриктуры уретры выступает недостаточность почек. Это состояние, когда они полностью перестают работать, что может угрожать жизни пациента. При полной непроходимости уретры выведение мочи становится возможным только через катетер, который тоже может быть источником инфекции.
Виды и стадии заболевания
Лечение стриктуры уретры определяется, исходя из ее причины и разновидности. Сужение бывает частичным или полным, причем оно может находиться в разных отделах уретры, в передней или задней части. В зависимости от длины стеноз делят:
- на короткий - длиной до 2 см;
- длинный - длиной свыше 2 см.
При сужении всего мочеиспускательного канала идет речь о тотальной стриктуре. Если она появилась впервые, от ее называют первичной, если повторно - рецидивирующей, а при наличии осложнений - осложненной. Полная утрата отверстия уретры указывает на облитерацию, т. е. заращение канала.
Способы диагностики
Диагностика стриктуры уретры проводится с целью определить причину дефекта. Это могут быть заболевания или обстоятельства, которые предшествовали развитию стеноза. Для этого в комплекс диагностических мероприятий включают:
- Мазок на половые инфекции с бакпосевом или ПЦР-диагностикой.
- Урофлоуметрия - исследование динамики мочеиспускания и скорости потока мочи.
- Рентгенография для выявления ложных ходов, камней мочевого пузыря или дивертикулов уретры.
- Цистоскопия или уретроскопия с биопсией ткани.
- УЗИ мочевого пузыря для оценки объема остаточной мочи и определения степени тяжести стеноза.
Как лечится стриктура уретры
Лечение стриктуры уретры у мужчин и женщин может носить разный характер:
- Радикальный. Это операции по уретропластике, которые считаются наиболее эффективными.
- Нерадикальный. Такие операции чаще всего дают временный эффект и сопровождаются частыми рецидивами.
К радикальным методам удаления стриктуры уретры относятся:
- Анастомотическая уретропластика - иссечение участка стеноза и последующее соединение фрагментов уретры.
- Заместительная уретропластика - замещение части просвета слизистой оболочкой самого пациента.
- Промежностная уретропластика - выведение отверстия уретры в промежность.
Нерадикальные методы лечения стриктуры уретры:
- бужирование (временное восстановление просвета уретры)
- уретротомия (рассечение стриктуры уретры);
- стентирование (размещение в просвете уретры стента).
В Государственном центре урологии вы можете получить квалифицированную помощь уролога и избавиться от такого дефекта и его неприятных симптомов. Здесь вы пройдете комплексную диагностику и лечение, а также получите клинические рекомендации по борьбе со стриктурой уретры, чтобы избежать ее осложнений. Для получения медицинских услуг вам нужно лишь записаться на прием к урологу в удобное для вас время.
По будням Вы можете попасть на прием к урологу в день обращения

Акопян Гагик Нерсесович - профессор, доктор медицинских наук, онколог, уролог в Москве
Прием ведет врач высшей категории, уролог, онколог, доктор медицинских наук, профессор. Автор более 100 научных работ.
Онкоурологический стаж - более 15 лет. Помогает мужчинам и женщинам решать урологические и онкоурологические проблемы.
Проводит диагностику, лечение и сложные операции при таких диагнозах, как:
- опухоли почек и верхних мочевых путей;
- рак предстательной железы и мочевого пузыря;
- мочекаменная болезнь;
- аденома простаты;
- гидронефроз, стриктура мочеточника и др.
На консультации уролог подробно ответит на все интересующие вас вопросы
Если не дают покоя затрудненное или учащенное мочеиспускание, боль в поясничной области, кровь в моче, а также другие симптомы (о том, что еще должно вас насторожить, читайте тут), обратитесь за помощью к врачу урологу.
- знакомство врача с историей болезни пациента;
- осмотр;
- постановку предварительного диагноза, назначение анализов и необходимых процедур.
* Если вы планируете обследоваться сразу после встречи с врачом, отправляйтесь в клинику с наполненным мочевым пузырем.
Не оттягивайте посещение клиники - приходите на консультацию уролога в Государственный центр урологии в Москве - клинику урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова. Доверьте свое здоровье грамотному специалисту!
Чтобы встреча с врачом прошла максимально эффективно, подготовьтесь к первичной консультации
- Возьмите с собой больничные выписки; результаты всех обследований, которые Вы проходили в последние 2-3 года (включая рентгены и томографии); заключения специалистов.
- Из обязательных документов нужно принести паспорт, полис.
Записаться на прием к урологу в Москве можно несколькими способами:
Запись на прием
В будний день мы сможем назначить вам консультацию уже через несколько часов после обращения.
Стриктура мочеточника
Стриктура мочеточника - это аномальное сужение канала мочеточника, полностью или частично нарушающее его проходимость. В результате нарушения оттока мочи из почки патология становится причиной развития различных заболеваний: пиелонефрита, камнеобразования, гидронефроза, хронической почечной недостаточности, сопровождающихся характерной симптоматикой. Диагностируют стриктуру мочеточника по результатам урографии, УЗИ, МРТ и КТ почек. Лечение оперативное, состоит в иссечении и пластике патологического участка, установке стента.

Стриктуры мочеточника могут возникать в разных отделах органа и иметь различную длину. Наиболее часто стриктуры наблюдаются на юкставезикальном (переход мочеточника в мочевой пузырь) и пиелоуретеральном (переход лоханки в мочеточник) участках. Патология может быть врожденной и приобретенной. Врожденные сужения выявляются у 0,6% детей, обычно носят односторонний характер. Самой распространенной специфической причиной приобретенных структур является туберкулез. Диагностику и лечение заболевания осуществляют специалисты в сфере практической урологии.

К врожденным стриктурам мочеточника относятся рубцовые изменения стенки протока из-за имеющихся наследственных аномалий, а также его сдавления при пересечении с кровеносными сосудами (например, добавочным почечным сосудом). Причинами приобретенной стриктуры являются:
- повреждения мочеточника в результате операций и различных инструментальных процедур (стентирования мочеточника, уретероскопии и др.), травм, пролежней от камней
- мочевые инфекции (туберкулез, гонорея) и воспаление окружающих тканей (периуретерит)
- радиационное поражение.
При туберкулезе множественные рубцовые сужения формируются на участках подвергшихся инфильтрации и изъязвлениям. Пострадиационные стриктуры наблюдаются, как правило, в его тазовом отделе и могут быть связаны с проведением лучевой терапии при раке простаты, прямой кишки и женских половых органов. Сужения мочеточника после урологических оперативных вмешательств (уретеролитотомии, реконструкции лоханочно-мочеточникового сегмента) могут наблюдаться в любом отделе органа.
Имеющиеся в норме анатомические и физиологические сужения мочеточника при необходимости способны значительно расширяться благодаря его эластичной стенке. В отличие от них при стриктуре мочеточника происходят фиброзно-склеротические изменения, затрагивающие подслизистый, мышечный и наружный слои стенки мочеточника. В свою очередь это приводит к атрофии части мышечных элементов и их замещению на рубцовую ткань, гипертрофии поперечных мышечных волокон, а также к изменениям иннервации стенки.
Вследствие этого в области стриктуры отмечается стойкое уменьшение диаметра выводного протока, приводящее к нарушению нормальной функции мочеточника. На участках выше стриктуры из-за застоя мочи усиливается давление на мочеточник, наблюдается его растяжение, удлинение и извитость, возможно расширение лоханки и развитие гидронефроза (уретерогидронефроза).
Истинная стриктура мочеточника по происхождению бывает врожденной и приобретенной. Сужения мочеточника могут быть односторонними и двухсторонними, одиночными и множественными, истинными (вследствие изменений, затрагивающих стенку) и ложными (по причине его компрессии извне).
Симптомы стриктуры мочеточника
Клиническая картина обусловлена нарушением свободного оттока мочи из почки и развитием на этом фоне различных патологических процессов: гидронефроза, пиелонефрита, мочекаменной болезни; при двухстороннем поражении - хронической почечной недостаточности. Пациенты предъявляют жалобы, свойственные данным заболеваниям: на тупые или острые боли в области поясницы, выделение мутной мочи, повышение температуры тела, уменьшение количества мочи, общую интоксикацию, артериальную гипертензию, тошноту, рвоту, мышечные судороги и др.
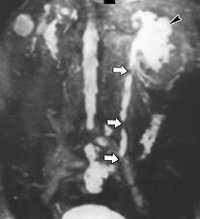
Диагноз стриктуры мочеточника устанавливает врач-уролог по результатам УЗИ почек, УЗДГ сосудов, рентгеноконтрастного обследования, КТ почек и МРТ. Проведение трехмерной УЗ-ангиографии с диуретической нагрузкой позволяет одновременно увидеть расширенный отдел мочеточника выше стриктуры и оценить сосуды почек.
Рентгенконтрастная урография (экскреторная, инфузионная, ретроградная) дает возможность визуализировать ткани почек и мочевыводящие пути, определить сужение мочеточников, протяженность стриктур, оценить снижение выделительной способности почек. В сложных случаях применяют КТ или МРТ, дополнительно выявляющие заболевания смежных органов и тканей, оказывающих влияние на почки и мочеточники.

КТ-урография. Резкое расширение чашечек и лоханки левой почки (красная стрелка), отсутствие контрастирования суженного левого мочеточника (синяя стрелка).
Лечение стриктуры мочеточника
Патология является абсолютным показанием для оперативного лечения, выбор которого определяется структурно-функциональным состоянием мочеточников и почек, протяженностью и уровнем стеноза. При минимальном поражении почечной ткани выполняют различные реконструктивные операции соответствующего отдела мочеточника, цель которых - ликвидировать сужение протока, восстановить свободный отток мочи из чашечно-лоханочного аппарата почек.
При серьезных поражениях верхних мочевых путей и развитии почечной недостаточности первым этапом оперативного лечения является открытая или пункционная нефростомия. Иногда производится эндоуретеральное рассечение спаек с установкой стента, бужирование и баллонная дилатация суженного отдела мочеточника, но они не дают стойкого эффекта и могут привести к еще большим осложнениям. Основные операции:
- Уретеролизис. Предполагает хирургическое удаление фиброзной ткани, сдавливающей и деформирующей мочеточники извне, для большей эффективности сочетают с резекцией суженного участка и другими реконструктивными операциями.
- Уретероуретероанастамоз. Проводят косую резекцию стриктуры мочеточника и сшивание его концов на специально введенном внутрь катетере; при пиелоуретероанастомозе - после продольного рассечения канала мочеточника (включая его здоровые ткани, стриктуру и часть лоханки) стенки сшивают в поперечном направлении (бок в бок).
- Прямой уретероцистооанастамоз. Выполняют при наличии одиночной стриктуры в юкставезикальном устье, после отсечения которой, неповрежденный конец мочеточника вшивают в стенку мочевого пузыря.
- Непрямой уретероцистоанастамоз. Модифицированная операция Боари применяется при стриктурах мочеточника большой протяженности, позволяет сформировать удаленную часть мочеточника из лоскута мочевого пузыря. При стриктуре в лоханочно-мочеточниковом сегменте для замещения части мочеточника на месте сужения создают лоскут из боковой стенки почечной лоханки (операция Фолея).
- Кишечная пластика мочеточника. При обширных стриктурах выполняют частичную или полную кишечную пластику мочеточника, при которой его суженную часть замещают аутотрансплантатом, сформированным из ткани кишечной стенки. Кишечная пластика - довольно большая по объему и длительности операция, которая противопоказана тяжелобольным и ослабленным пациентам, в остром посттравматическом периоде.
При стриктурах мочеточника, осложненных тяжелыми поражениями почечной ткани (поликавернозным туберкулезом, гидронефрозом, пионефрозом, сморщиванием почки) проводят нефроуретерэктомию (удаление почки и мочеточника).
Для достижения благоприятного результата реконструктивно-пластические операции необходимо проводить на ранних стадиях до развития хронической почечной недостаточности. После реконструктивной пластики важную роль играет постоперационная реабилитация. Возможными осложнениями операций по поводу стриктур мочеточника является несостоятельность анастомозов, приводящая к забрюшинным мочевым затекам, развитию мочевой флегмоны, перитонита. Профилактика заключается в предупреждении и своевременном лечении заболеваний, способных стать причиной данной патологии.
Читайте также:
- Советы мониторингу и пульс-оксиметрии у пациентов в хирургии
- Защитный декомпрессионный механизм плода. Коллагенопатии и воротниковое пространство плода
- Пневмокониозы. Признаки и диагностика пневмокониозов легких.
- Болезнь Фабри на МРТ, КТ головного мозга
- УЗИ хромосомных аномалий плода. Исследования при хромосомных аномалиях
