Аритмии при непостоянных формах блокады. Периоды Венкебаха.
Добавил пользователь Владимир З. Обновлено: 01.02.2026
Нарушения проводимости встречаются в практике кардиолога реже, чем нарушения сердечного ритма. Тем не менее, значительная доля синкопальных состояний неясного генеза представлена именно нарушениями проводимости. Если они носят преходящий характер (что бывает довольно часто), выявить их при регистрации стандартной ЭКГ чрезвычайно трудно. В такой ситуации абсолютно показано последовательное использование 24-часового регистратора в течение 3 суток или однократное использование 72-часового регистратора.
Как известно, пациенты с различными нарушениями проводимости могут не предъявлять никаких жалоб в течение длительного времени. В таких ситуациях появление синкопальных состояний зачастую является первым показанием для проведения холтеровского мониторирования ЭКГ.
Во время суточной регистрации ЭКГ можно выявлять те нарушения проводимости, которые возникают только ночью. Разумеется, суточное мониторирование ЭКГ выявляет также связь нарушений проводимости с приемом лекарств, физической нагрузкой и т.д. Преходящие синоатриальные и атриовентрикулярные блокады, преходящие частотозависимые блокады внутрижелудочковой проводимости, изменение степени диагностированной ранее блокады, - вот неполный перечень наиболее частых нарушений проводимости, выявить которые можно лишь при длительном мониторировании ЭКГ.
При покупке программного обеспечения стоит обратить внимание на обязательное наличие в нем трех возможностей:
1. изменение скорости лентопротяжки: такая возможность позволяет более четко выставить границы интервала PQ и расстояния РР;
2. изменение общего вольтажа: эта возможность позволяет увеличить амплитуду зубца Р и, таким образом, более четко его визуализировать в сомнительных случаях;
3. наличие линейки с цветными растягивающимися браншами: при выставлении этих браншей на нужный Вам интервал, на фрагменте автоматически появляется его продолжительность в мсек.
Синоатриальные блокады связаны с замедлением (1 степень) или нарушением (2 и 3 степени) генерации или проведения импульсов синусового узла к миокарду предсердий и, соответственно, атриовентрикулярному узлу. Синоатриальная блокада может быть преходящей или постоянной, возникать при любой частоте сердечных сокращений и сочетаться с другими нарушениями проводимости и сердечного ритма.
Синоатриальную блокаду 1 степени можно заподозрить по фрагментам внезапного замедления ритма с последующим его учащением (трудно дифференцировать с синусовой аритмией) во время холтеровского мониторирования.
При 2 степени СА блокады часть импульсов, возникающих в синусовом узле, не доходит до предсердий. При этом на ЭКГ регистрируется пауза (более 2 секунд) без предсердной активности: в отличие от АВ блокады, во время паузы при СА блокаде отсутствуют зубцы Р.
При блокаде 2 степени I типа (частичная синоаурикулярная блокада с периодами Самойлова-Венкебаха) возникает прогрессирующее укорочение интервалов РР перед длительной паузой - периодика Самойлова-Венкебаха. При этом степень нарушения проведения может характеризоваться отношением числа синусовых импульсов, например, 3:2 и т.д. (в числителе выставляется число синусовых
импульсов, включая ожидаемый и не состоявшийся импульс, в знаменателе - число реально проведенных импульсов). Выявленная пауза при этом не кратна расстоянию РР основного ритма.
При синоатриальной блокаде 2 степени II типа (типа Мобитца) такой периодики не выявляется. Этот вариант блокады диагностируется чаще. Выявленная пауза кратна или равна одному расстоянию РР основного ритма. Часто при таком варианте блокады с проведением 2:1 или при большей степени блокады возникает необходимость дифференцировать фрагменты мониторирования с синусовой брадикардией. Нередко во время одной и той же холтеровской регистрации удается зарегистрировать оба типа СА блокады.
Обратите внимание на возможность Вашего программного обеспечения выводить в каждом из распечатанных фрагментов и продолжительность паузы, и значение ЧСС на фоне этой паузы. Такая разметка делает фрагмент очень наглядным и лишний раз подчеркивает его диагностическую значимость (рис.1).
Рис. 1. Пациентка С., 64 лет, варианты синоатриальной блокады II степени: А -
СА блокада 2 степени I типа с периодикой Самойлова-Венкебаха; Б - СА блокада
2 степени II типа с проведением 3:2.
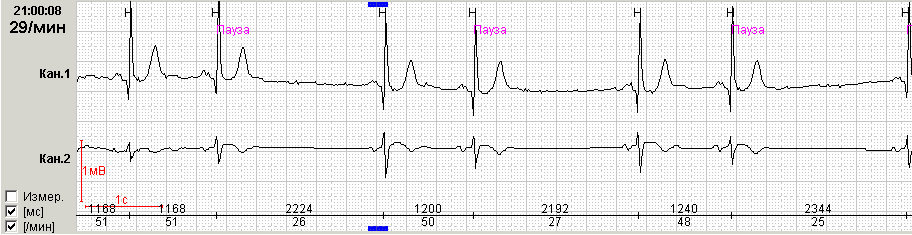

О III степени синоатриальной блокады (полная синоатриальная блокада или отказ синусового узла, «sinus arrest») говорят при отсутствии предсердных зубцов и наличии замещающих сокращений из дистальных центров автоматизма - АВ соединения или проводящей системы желудочков (рис.2).
Нередко во время холтеровского мониторирования можно увидеть фрагменты нарушений проводимости, которые возникают на фоне дыхательной аритмии. В такой ситуации квалифицировать выявленные паузы бывает достаточно сложно. Так, например, у пациента Ж., 45 лет, в ночное время (с 2:00 до 5:00) были зарегистрировали эпизоды нарушения СА проводимости без кратности и четкой периодики Самойлова-Венкебаха, 9 пауз более 4 сек, в том числе 2 эпизода остановки синусового узла.
Рис.2. Пациент Ж., 45 лет: А - эпизоды замедления СА проводимости без четкой кратности и периодики Самойлова-Венкебаха, Б - остановка синусового узла с образованием паузы 4.048 сек.
А
Для начинающих докторов хочется отметить три важных момента:
1. нередко степень и тип блокады могут изменяться в зависимости от времени суток;
2. отсутствие кратности интервала РР и продолжительности пауз может быть обусловлено сопутствующей синусовой аритмией, часто - дыхательной;
3. при квалификации паузы как СА блокады Вы должны быть абсолютно уверены, что данный фрагмент не является артефициальным: пауза дублируется в обоих отведениях. В сомнительных случаях мониторирование придется повторить.
Атриовентрикулярные блокады.
К атриовентрикулярным (АВ) блокадам приводит поражение проводящей системы на 2-м и 3-м уровне - проведение синусового импульса к атриовентрикулярному узлу, а также патология самого атриовентрикулярного узла. При этом возможна как задержка проведения импульса из предсердий через АВ узел, так и полное прекращение его проведения.
Удлинение интервала PQ более 200 мсек у взрослых и более 170 мсек у детей свидетельствует о 1 степени АВ блокады (замедлении АВ проводимости). Случайное выявление этого варианта блокады в ночное время у пациентов, принимающих бета-адреноблокаторы и не предъявляющих никаких жалоб, является одним из наиболее частых благоприятных нарушений проводимости в практической кардиологии и может быть квалифицировано в заключении как «замедление АВ проводимости», если PQ не превышает 300 мсек (рис.3).
Рис. 3. Пациент Р., 57 лет: замедление AВ проводимости выявлялось во время ночного сна (интервал PQ достигал 240 мсек). А - PQ 146 мсек (15:10), Б - PQ 240 мсек (4:33).
Б
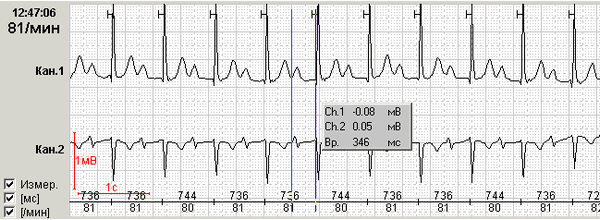
Гораздо большую опасность несет в себе значимое (более 300 мсек) замедление АВ проводимости, которое уже в обязательном порядке должно быть квалифицировано в заключении как «АВ блокада 1 степени» (рис.4). При регистрации на ЭКГ покоя интервала PQ более 300 мсек пациенту показано суточное мониторирование ЭКГ для решения вопроса о необходимости коррекции терапии. Такое выраженное нарушение проводимости нередко прогрессирует в течение суток.
Рис.4. Пациент Г, 64 лет: АВ блокада 1 степени
«Выпадение» желудочкового комплекса (пауза, кратная длительности интервала RR) с регистрацией неизмененного зубца P (в отличие от синоатриальной блокады) является признаком AВ блокады 2 степени. При нарастающем удлинении интервала PQ перед паузой говорят о I типе частичной AВ блокады 2 степени с периодами Самойлова Венкебаха (I тип Мобитца). При отсутствии подобной периодики - диагностируется II тип AВ блокады 2 степени (II тип Мобитца). Степень проведения удобно указывать при помощи соотношения 5:2, 3:2 и т.д. (первая цифра указывает количество зубцов Р, вторая - количество желудочковых комплексов QRS). Крайне полезным может оказаться использование графиков (или таблиц) распределения пауз по часам. При этом наличие в Вашей программе графиков распределения гораздо удобнее: они нагляднее и позволяют быстро и правильно оценить преобладание пауз по часам (рис.5).
Рис.5. Пациент Б, 76 лет: АВ блокада 2 степени II типа. А - стереотипный фрагмент блокады с образованием паузы 2.288 сек; Б - график распределения пауз по часам (выражено преобладание в ночное время)
Атриовентрикулярная блокада
Атриовентрикулярная (предсердно-желудочковая) блокада (АВ-блокада) - нарушение функции проводимости, выражающееся в замедлении или прекращении прохождения электрического импульса между предсердиями и желудочками и приводящее к расстройству сердечного ритма и гемодинамики. АВ-блокада может протекать бессимптомно или сопровождаться брадикардией, слабостью, головокружением, приступами стенокардии и потери сознания. Атриовентрикулярная блокада подтверждается с помощью электрокардиографии, холтеровского ЭКГ-мониторирования, ЭФИ. Лечение атриовентрикулярной блокады может быть медикаментозным или кардиохирургическим (имплантация электрокардиостимулятора).

Общие сведения
В основе атриовентрикулярной блокады лежит замедление или полное прекращение прохождения импульса от предсердий к желудочкам вследствие поражения собственно АВ-узла, пучка Гиса или ножек пучка Гиса. При этом, чем ниже уровень поражения, тем тяжелее проявления блокады и неудовлетворительнее прогноз. Распространенность атриовентрикулярной блокады выше среди пациентов, страдающих сопутствующей кардиопатологией. Среди лиц с заболеваниями сердца АВ-блокада I степени встречается в 5% случаев, II степени - в 2% случаев, III степень АВ-блокады обычно развивается у пациентов старше 70 лет. Внезапная сердечная смерть, по статистике, наступает у 17% пациентов с полной АВ-блокадой.
Атриовентрикулярный узел (АВ-узел) является частью проводящей системы сердца, обеспечивающей последовательное сокращение предсердий и желудочков. Движение электрических импульсов, поступающих из синусового узла, замедляется в АВ-узле, обеспечивая возможность сокращения предсердий и нагнетания крови в желудочки. После небольшой задержки импульсы распространяются по пучку Гиса и его ножкам к правому и левому желудочку, способствуя их возбуждению и сокращению. Этот механизм обеспечивает поочередное сокращение миокарда предсердий и желудочков и поддерживает стабильную гемодинамику.
Классификация АВ-блокад
В зависимости от уровня, на котором развивается нарушение проведения электрического импульса, выделяют проксимальные, дистальные и комбинированные атриовентрикулярные блокады. При проксимальных АВ-блокадах проведение импульса может нарушаться на уровне предсердий, АВ-узла, ствола пучка Гиса; при дистальных - на уровне ветвей пучка Гиса; при комбинированных - наблюдаются разноуровневые нарушения проводимости.
С учетом продолжительности развития атриовентрикулярной блокады выделяют ее острую (при инфаркте миокарда, передозировке лекарственных средств и т. д.), интермиттирующую (перемежающуюся - при ИБС, сопровождающейся преходящей коронарной недостаточностью) и хроническую формы. По электрокардиографическим критериям (замедление, периодичность или полное отсутствие проведения импульса к желудочкам) различают три степени атриовентрикулярной блокады:
- I степень - атриовентрикулярная проводимость через АВ-узел замедлена, однако все импульсы из предсердий достигают желудочков. Клинически не распознается; на ЭКГ интервал P-Q удлинен > 0,20 секунд.
- II степень - неполная атриовентриулярная блокада; не все предсердные импульсы достигают желудочков. На ЭКГ - периодическое выпадение желудочковых комплексов. Выделяют три типа АВ-блокады II степени по Мобитцу:
- Тип I Мобитца - задержка каждого последующего импульса в АВ-узле приводит к полной задержке одного из них и выпадению желудочкового комплекса (период Самойлова - Венкебаха).
- Тип II Мобитца - критическая задержка импульса развивается внезапно, без предшествующего удлинения периода задержки. При этом отмечается отсутствие проведения каждого второго (2:1) или третьего (3:1) импульса.
- III степень - (полная атриовентрикулярная блокада) - полное прекращение прохождения импульсов от предсердий к желудочкам. Предсердия сокращаются под влиянием синусового узла, желудочки - в собственном ритме, реже 40 раз в мин., что недостаточно для обеспечения адекватного кровообращения.
- Течение инфекций при нейтропении
- Механизмы формирования лекарственной устойчивости у бактерий. Ферментативная инактивация лекарственных средств ( лс ). Лактамазы. Ацетилтрансферазы, фосфорилазы, нуклеотидазы бактерий.
- Бактериальный кератит
- Случай лечения гонартроза с протезированием синовиальной жидкости высокомолекулярным гиланом
- КТ головы при болезни Педжета
Атриовентрикулярные блокады I и II степени являются частичными (неполными), блокада III степени - полной.
Причины развития АВ-блокад
По этиологии различаются функциональные и органические атриовентрикулярные блокады. Функциональные АВ-блокады обусловлены повышением тонуса парасимпатического отдела нервной системы. Атриовентрикулярная блокада I и II степени в единичных случаях наблюдается у молодых физически здоровых лиц, тренированных спортсменов, летчиков. Обычно она развивается во сне и исчезает во время физической активности, что объясняется повышенной активностью блуждающего нерва и рассматривается как вариант нормы.
АВ-блокады органического (кардиального) генеза развиваются в результате идиопатического фиброза и склероза проводящей системы сердца при различных его заболеваниях. Причинами кардиальных АВ-блокад могут служить ревматические процессы в миокарде, кардиосклероз, сифилитическое поражение сердца, инфаркт межжелудочковой перегородки, пороки сердца, кардиомиопатии, микседема, диффузные заболевания соединительной ткани, миокардиты различного генеза (аутоиммунного, дифтерийного, тиреотоксического), амилоидоз, саркоидоз, гемохроматоз, опухоли сердца и др. При кардиальных АВ-блокадах вначале может наблюдаться частичная блокада, однако, по мере прогрессирования кардиопатологии, развивается блокада III степени.
К развитию атриовентрикулярных блокад могут привести различные хирургические процедуры: протезирование аортального клапана, пластика врожденных пороков сердца, атриовентрикулярная РЧА сердца, катетеризация правых отделов сердца и пр.
Довольно редко в кардиологии встречается врожденная форма предсердно-желудочковой блокады (1:20 000 новорожденных). В случае врожденных АВ-блокад наблюдается отсутствие участков проводящей системы (между предсердиями и АВ-узлом, между АВ-узлом и желудочками или обеими ножками пучка Гиса) с развитием соответствующего уровня блокады. У четверти новорожденных атриовентрикулярная блокада сочетается с другими сердечными аномалиями врожденного характера.
Среди причин развития атриовентрикулярных блокад нередко встречается интоксикация лекарственными препаратами: сердечными гликозидами (дигиталисом), β-блокаторами, блокаторами кальциевых каналов (верапамилом, дилтиаземом, реже - коринфаром), антиаритмиками (хинидином), солями лития, некоторыми другими препаратами и их комбинациями.
Симптомы АВ-блокад
Характер клинических проявлений атриовентрикулярных блокад зависит от уровня нарушения проводимости, степени блокады, этиологии и тяжести сопутствующего заболевания сердца. Блокады, развившиеся на уровне атриовентрикулярного узла и не вызывающие брадикардию, клинически никак себя не проявляют. Клиника АВ-блокады при данной топографии нарушений развивается в случаях выраженной брадикардии. Из-за малой ЧСС и падения минутного выброса крови сердцем в условиях физической нагрузки у таких пациентов отмечаются слабость, одышка, иногда - приступы стенокардии. Из-за снижения церебрального кровотока могут наблюдаться головокружение, преходящие ощущения спутанности сознания и обмороки.
При атриовентрикулярной блокаде II степени пациенты ощущают выпадение пульсовой волны как перебои в области сердца. При АВ-блокаде III типа возникают приступы Морганьи-Адамса-Стокса: урежение пульса до 40 и менее ударов в минуту, головокружение, слабость, потемнение в глазах, кратковременная потеря сознания, боли в области сердца, цианоз лица, возможно - судороги. Врожденные АВ-блокады у пациентов детского и юношеского возраста могут протекать бессимптомно.
Осложнения АВ-блокад
Осложнения при атриовентрикулярных блокадах в основном обусловлены выраженным замедлением ритма, развивающимся на фоне органического поражения сердца. Наиболее часто течение АВ-блокад сопровождается появлением или усугублением хронической сердечной недостаточности и развитием эктопических аритмий, в том числе, желудочковой тахикардии.
Течение полной атриовентрикулярной блокады может осложниться развитием приступов Морганьи-Адамса-Стокса, связанных с гипоксией мозга в результате брадикардии. Началу приступа может предшествовать ощущение жара в голове, приступы слабости и головокружения; во время приступа пациент бледнеет, затем развивается цианоз и потеря сознания. В этот момент пациенту может потребоваться проведение непрямого массажа сердца и ИВЛ, так как длительная асистолия или присоединение желудочковых аритмий повышает вероятность внезапной сердечной смерти.
Многократные эпизоды потери сознания у пациентов старческого возраста могут привести к развитию или усугублению интеллектуально-мнестических нарушений. Реже при АВ-блокадах возможно развитие аритмогенного кардиогенного шока, чаще у пациентов с инфарктом миокарда.
В условиях недостаточности кровоснабжения при АВ-блокадах иногда наблюдаются явления сердечно-сосудистой недостаточности (коллапс, обмороки), обострение ишемической болезни сердца, заболеваний почек.
Диагностика АВ-блокад
При оценке анамнеза пациента в случае подозрения на атриовентрикулярную блокаду выясняют факт перенесенных в прошлом инфаркта миокарда, миокардита, других кардиопатологий, приема лекарственных препаратов, нарушающих атриовентрикулярную проводимость (дигиталиса, β-блокаторов, блокаторов кальциевых каналов и др.).
При аускультации сердечного ритма выслушивается правильный ритм, прерываемый длинными паузами, указывающими на выпадение желудочковых сокращений, брадикардия, появление пушечного I тона Стражеско. Определяется увеличение пульсации шейных вен по сравнению с сонными и лучевыми артериями.
На ЭКГ АВ-блокада I степени проявляется удлинением интервала Р-Q > 0,20 сек.; II степени - синусовым ритмом с паузами, в результате выпадений желудочковых комплексов после зубца Р, появлением комплексов Самойлова-Венкебаха; III степени - уменьшением числа желудочковых комплексов в 2-3 раза по сравнению с предсердными (от 20 до 50 в минуту).
Проведение суточного мониторирования ЭКГ по Холтеру при АВ-блокадах позволяет сопоставить субъективные ощущения пациента с электрокардиографическими изменениями (например, обмороки с резкой брадикардией), оценить степень брадикардии и блокады, связь с деятельностью пациента, приемом лекарств, определить наличие показаний к имплантации кардиостимулятора и др.
С помощью проведения электрофизиологического исследования сердца (ЭФИ) уточняется топография АВ-блокады и определяются показания к ее хирургической коррекции. При наличие сопутствующей кардиопатологии и для ее выявления при АВ-блокаде проводят эхокардиографию, МСКТ или МРТ сердца.
Проведение дополнительных лабораторных исследований при АВ-блокаде показано при наличии сопутствующих состояний и заболеваний (определение в крови уровня электролитов при гиперкалиемии, содержания антиаритмиков при их передозировке, активности ферментов при инфаркте миокарда).
Лечение АВ-блокад
При атриовентрикулярной блокаде I степени, протекающей без клинических проявлений, возможно только динамическое наблюдение. Если АВ-блокада вызвана приемом лекарственных средств (сердечных гликозидов, антиаритмических препаратов, β-блокаторов), необходимо проведение корректировки дозы или их полная отмена.
При АВ-блокадах кардиального генеза (при инфаркте миокарда, миокардитах, кардиосклерозе и др.) проводится курс лечения β-адреностимуляторами (изопреналином, орципреналином), в дальнейшем показана имплантация кардиостимулятора.
Препаратами первой помощи для купирования приступов Морганьи-Адамса-Стокса являются изопреналин (сублингвально), атропин (внутривенно или подкожно). При явлениях застойной сердечной недостаточности назначают диуретики, сердечные гликозиды (с осторожностью), вазодилататоры. В качестве симптоматической терапии при хронической форме АВ-блокад проводится лечениетеофиллином, экстрактом белладонны, нифедипином.
Радикальным методом лечения АВ-блокад является установка электрокардиостимулятора (ЭКС), восстанавливающего нормальный ритм и частоту сердечных сокращений. Показаниями к имплантации эндокардиального ЭКС служат наличие в анамнезе приступов Морганьи-Адамса-Стокса (даже однократного); частота желудочкового ритма менее 40 в минуту и периоды асистолии 3 и более секунд; АВ-блокада II степени (II типа по Мобитцу) или III степени; полная АВ-блокада, сопровождающаяся стенокардией, застойной сердечной недостаточностью, высокой артериальной гипертензией и т. д. Для решения вопроса об операции необходима консультация кардиохирурга.
Прогноз и профилактика АВ-блокад
Влияние развившейся атриовентрикулярной блокады на дальнейшую жизнь и трудоспособность пациента определяется рядом факторов и, прежде всего, уровнем и степенью блокады, основным заболеванием. Наиболее серьезный прогноз при III степени АВ-блокады: пациенты нетрудоспособны, отмечается развитие сердечной недостаточности.
Осложняет прогноз развитие дистальных АВ-блокад из-за угрозы полной блокады и редкого желудочкового ритма, а также их возникновение на фоне острого инфаркта миокарда. Ранняя имплантация электрокардиостимулятора позволяет увеличить продолжительность жизни пациентов с АВ-блокадами и улучшить качество их жизни. Полные врожденные атриовентрикулярные блокады прогностически более благоприятны, чем приобретенные.
Как правило, атриовентрикулярная блокада обусловлена основным заболеванием или патологическим состоянием, поэтому ее профилактикой является устранение этиологических факторов (лечение сердечной патологии, исключение бесконтрольного приема препаратов, влияющих на проведение импульсов и т. д.). Для профилактики усугубления степени АВ-блокады показана имплантация электрокардиостимулятора.
Синоаурикулярная блокада
Синоаурикулярная блокада - форма нарушения внутрисердечной проводимости, характеризующаяся замедлением или полным прекращением передачи импульса от синусового узла к предсердиям. Синоаурикулярная блокада проявляется ощущениями перебоев и замирания сердца, кратковременными головокружениями, общей слабостью, развитием синдрома Морганьи-Адамса-Стокса. Решающими методами диагностики синоаурикулярной блокады служат электрокардиография, суточное мониторирование ЭКГ, атропиновая проба. Лечение синоаурикулярной блокады предполагает устранение причин нарушения проводимости, назначение атропина и адреномиметиков; при тяжелых формах блокады показана временная или постоянная электростимуляция предсердий.

Синоаурикулярная (синоатриальная) блокада - разновидность синдрома слабости синусового узла, при которой блокируется проведение электрического импульса между синоатриальным узлом и предсердиями. При синоаурикулярной блокаде имеет место временная асистолия предсердий и выпадение одного или нескольких желудочковых комплексов. Синоаурикулярная блокада в кардиологии встречается сравнительно редко. По статистике, данное нарушение проводимости у мужчин развивается чаще (65%), чем у женщин (35%). Синоаурикулярная блокада может выявляться в любом возрасте.
Причины синоаурикулярной блокады
Развитие синоаурикулярной блокады может быть обусловлено поражением самого синусового узла, органическим повреждением миокарда, повышенным тонусом блуждающего нерва. Синоаурикулярная блокада встречается у пациентов с пороками сердца, миокардитами, ИБС (атеросклеротическим кардиосклерозом, острым инфарктом миокарда, чаще заднедиафрагмальным), кардиомиопатиями. Синоаурикулярная блокада может развиваться вследствие интоксикации сердечными гликозидами, препаратами калия, хинидином, адреноблокаторами, отравления фосфорорганическими соединениями.
Иногда нарушение синоатриальной проводимости возникает после проведения дефибрилляции. У практически здоровых лиц синоаурикулярная блокада встречается при рефлекторном повышении тонуса блуждающего нерва, иннервирующего атриовентрикулярный узел и предсердия. Механизм развития синоаурикулярной блокады может быть непосредственно связан с отсутствием зарождения импульса в синусовом узле; слабостью импульса, не способного вызвать деполяризяцию предсердий; блокировкой передачи импульса на участке между синусным узлом и правым предсердием.
Классификация синоаурикулярной блокады
Различают синоаурикулярную блокаду I, II и III степени. Синоаурикулярная блокада I степени на обычной электрокардиограмме не выявляется. В этом случае все импульсы, генерируемые синусовым узлом, достигают предсердий, однако зарождаются они реже, чем в норме. На синоаурикулярную блокаду I степени косвенным образом может указывать стойкая синусовая брадикардия.
При синоаурикулярной блокаде II степени часть импульсов не достигает предсердий и желудочков, что сопровождается появлением на ЭКГ периодов Самойлова-Венкебаха - выпадением зубца P и ассоциированного с ним комплекса QRST. В случае выпадения одного сердечного цикла, увеличенный интервал R-R равен двум основным интервалам R-R; при выпадении большего количества сердечных циклов пауза может равняться 3 R-R, 4 R-R. Иногда блокируется проведение каждого второго импульса, следующего после одного нормального сокращения (синоаурикулярная блокада 2:1) - в этом случае говорят об аллоритмии.
В отличие от атриовентрикулярной блокады II ст., при которой выпадает только QRS-комплекс, при синоаурикулярной блокаде имеет место выпадение предсердного и желудочкового комплексов. При синоаурикулярной блокаде III степени отмечается полная блокада передачи импульсов из синусного узла, что может вызвать асистолию и смерть пациента. В некоторых случаях роль водителя ритма берет на себя атриовентрикулярный узел, проводящая система предсердий или желудочков.
Симптомы синоаурикулярной блокады
Клинические проявления синоаурикулярной блокады I степени отсутствуют. Аускультативно можно определить отсутствие очередного сокращения сердца через 2-3 нормальных цикла. Симптоматика синоаурикулярной блокады II степени зависит от частоты выпадения синусового импульса. При редких выпадениях сердечных сокращений отмечаются ощущения дискомфорта за грудиной, головокружение, одышка, общая слабость.
Отсутствие подряд нескольких циклов сердечных сокращений, а также синоаурикулярная блокада III степени, сопровождается чувством замирания сердца, шумом в ушах, резкой брадикардией. В случае синоаурикулярной блокады, обусловленной органическим поражением миокарда, развивается застойная сердечная недостаточность. На фоне приступов асистолии у больных с синоаурикулярной блокадой развивается синдром Морганьи-Эдемса-Стокса, характеризующийся внезапным головокружением, бледностью кожи, мельканием «мушек» перед глазами, звоном в ушах, потерей сознания, судорогами.
Диагностика синоаурикулярной блокады
Основная роль в диагностике синоаурикулярной блокады принадлежит электрокардиографии и суточному мониторированию ЭКГ. При анализе электрокардиографических данных необходимо дифференцировать синоаурикулярную блокаду от синусовой аритмии, синусовой брадикардии, предсердной экстрасистолии, атриовентрикулярной блокады II степени.
При регистрации устойчивой синусовой брадикардии проводится проба с введением атропина: у пациентов с синоаурикулярной блокадой после введения препарата сердечный ритм удваивается, а затем резко уменьшается в 2 раза - наступает блокада. Если синусовый узел функционирует нормально, отмечается постепенное учащение ритма.
Лечение синоаурикулярной блокады
При синоаурикулярной блокаде I степени специальная терапия не проводится. Иногда восстановлению проводимости способствует лечение основного заболевания или отмена препаратов, способствующих нарушению. При функциональной синоаурикулярной блокаде, обусловленной ваготонией, хорошие результаты дает применение атропина внутрь или подкожно. Стимуляции автоматизма синусового узла способствует назначение симпатомиметиков (эфедрина, адреналина гидрохлорида, изопреналина). Для улучшения метаболизма миокарда показаны кокарбоксилаза, инозин, АТФ.
При синоаурикулярной блокаде противопоказан прием сердечных гликозидов, бета-адреноблокаторов, противоаритмических препаратов хинидинового ряда, солей калия, амиодарона, препаратов раувольфии. В том случае, если синоаурикулярная блокада существенно ухудшает самочувствие пациента или сопровождается приступами асистолии, прибегают к временной или постоянной электрической стимуляции предсердий (имплантации электрокардиостимулятора).
Прогноз и профилактика синоаурикулярной блокады
Развитие событий при синоаурикулярной блокаде во многом определяется течением основного заболевания, степенью нарушения проводимости, наличием других нарушений ритма. Бессимптомная синоаурикулярная блокада не вызывает резких нарушений гемодинамики; развитие синдрома Морганьи-Адамса-Стокса расценивается как прогностически неблагоприятное.
Ввиду недостаточной изученности патогенеза синоаурикулярной блокады, ее профилактика не разработана. Первоочередными задачами в этом направлении являются устранение причин нарушения проводимости и наблюдение кардиолога-аритмолога.
Блокада ножек пучка Гиса
Блокада ножек пучка Гиса - нарушение внутрисердечной проводимости, характеризующееся замедлением или полным прекращением проведения импульсов возбуждения по одной или нескольким ветвям пучка Гиса. Блокада ножек пучка Гиса может выявляться только при инструментальном обследовании или симптоматически проявляться нарушениями ритма, головокружением, приступами потери сознания. Блокада ножек пучка Гиса диагностируется с помощью электрокардиографии. Лечение блокады ножек пучка Гиса сводится к устранению причин нарушения проводимости; в некоторых случаях может потребоваться установка искусственного водителя ритма сердца.

Блокада ножек пучка Гиса - неполное или полное нарушение прохождения электрического импульса по пучкам клеток проводящей системы сердца, приводящее к изменению последовательности охвата возбуждением миокарда желудочков. В кардиологии блокада ножек пучка Гиса не рассматривается как самостоятельное заболевание. Как правило, она выступает следствием и одновременно электрокардиографическим симптомом какой-либо самостоятельной сердечной патологии. По данным ЭКГ, блокада ножек пучка Гиса диагностируется у 0,6 % людей, чаще у мужчин; среди лиц старше 60 лет ее частота увеличивается до 1—2 %.
Пучок Гиса - часть проводящей системы сердца, представленная скоплениями видоизмененных мышечных волокон. В межжелудочковой перегородке пучок Гиса разделяется на две ножки - правую и левую. В свою очередь, левая ножка делится на переднюю и заднюю ветви, которые спускаются по обеим сторонам межжелудочковой перегородки. Самыми мелкими ветвями внутрижелудочковой проводящей системы являются волокна Пуркинье, которые пронизывают всю сердечную мышцу и непосредственно связаны с сократительным миокардом желудочков. Сокращения миокарда происходит благодаря распространению электрических импульсов, зародившихся в синусовом узле, через предсердия на атриовентрикулярный узел, затем - по пучку Гиса и его ножкам к волокнам Пуркинье.
Причины блокады ножек пучка Гиса
Блокада ножек пучка Гиса может вызываться различными причинами. Блокада правой ножки пучка Гиса возникает при заболеваниях, сопровождающихся перегрузкой и гипертрофией правого желудочка, - митральном стенозе, дефекте межпредсердной перегородки, недостаточности трехстворчатого клапана, ИБС, легочном сердце, артериальной гипертензии, остром инфаркте миокарда (заднедиафрагмальном или верхневерхушечном) и др.
К блокаде левой ножки пучка Гиса приводят атеросклеротический кардиосклероз, пороки аортального клапана, кардиомиопатия, инфаркт миокарда, миокардит, бактериальный эндокардит, миокардиодистрофия. Реже блокада ножки пучка Гиса развивается на фоне тромбоэмболии легочной артерии, гиперкалиемии и интоксикации сердечными гликозидами.
Причинами двухпучковых блокад обычно служат аортальные пороки (аортальная недостаточность, аортальный стеноз) и коарктация аорты.
Классификация блокад ножек пучка Гиса
С учетом анатомического строения пучка Гиса блокады могут быть однопучковыми, двухпучковыми и трехпучковыми. К однопучковым блокадам относятся случаи поражения только одной ножки (ветви) пучка Гиса: блокада правой ножки, блокада левой передней или левой задней ветви. Двухпучковые блокады представляют собой одновременное поражение 2-х ветвей пучка Гиса: передней и задней ветви левой ножки, правой ножки и передней левой ветви, правой ножки и задней левой ветви. При трехпучковых блокадах поражаются все три ветви пучка Гиса.
По степени нарушения проведения импульса блокады ножек пучка Гиса могут быть неполными и полными. При неполной блокаде нарушается проведение импульса по одной из ножек пучка Гиса, в то время как функционирование второй ножки либо одной из ее ветвей не нарушено. При этом возбуждение миокарда желудочков обеспечивается неповрежденными ветвями, однако происходит с опозданием.
Т.о., при замедлении процесса распространения импульса по ветвям пучка Гиса, имеет место неполная блокада сердца I степени. В том случае, если не все импульсы достигают желудочков, говорят о неполной блокаде сердца II степени. Полная блокада (или блокада III степени) характеризуется абсолютной невозможностью проведения импульсов из предсердий в желудочки, в связи с чем последние начинают сокращаться самостоятельно, со скоростью 20-40 уд. в мин.
Блокады ножек пучка Гиса могут быть преходящими (интермиттирующими) или постоянными (необратимыми). В некоторых случаях блокада ножек пучка Гиса развивается только при изменении частоты сердечного ритма (брадикардии, тахикардии).
Характеристика различных вариантов блокады ножек пучка Гиса
Блокады ножек пучка Гиса не имеют самостоятельных клинических проявлений; в большинстве случаев они проявляются симптомами основного заболевания и специфическими изменениями ЭКГ. В ряде случаев, при снижении сердечного выброса, блокада ножек пучка Гиса может сопровождаться частыми головокружениями, выраженной брадикардией, иногда - приступами потери сознания.
Рассмотрим основные клинические варианты блокады ножек пучка Гиса.
Блокада правой ножки пучка Гиса
В случае полной блокады правой ножки пучка Гиса проведение импульса и возбуждение миокарда правого желудочка и правой половины МЖЖП происходит по сократительным мышечным волокнам от левого желудочка и с левой половины МЖЖП. При неполной блокаде отмечается замедление проведения электрического импульса по правой ножке пучка Гиса. Иногда неполная блокада правой ножки пучка Гиса выявляется у практически здоровых молодых людей; в данном случае она расценивается как вариант физиологической нормы.
ЭКГ-признаками полной блокады правой ножки пучка Гиса служат расширение зубца S, увеличение амплитуды и расширение зубца R, QRS-комплекс имеет форму qRS с расширением до 0,12 сек. и более.
Блокада левой ножки пучка Гиса
При полной блокаде левой ножки пучка Гиса волна возбуждения не проводится по стволу ножки до ее ветвления либо не распространяется одновременно на обе ветви левой ножки (двухпучковая блокада). Волна возбуждения передается на миокард левого желудочка с задержкой от правой половины МЖЖП и правого желудочка по волокнам Пуркинье. На ЭКГ - отклонение ЭОС влево, уширение комплекса QRS до 0,12 сек. или больше.
В основе блокады передней ветви левой ножки пучка Гиса лежит нарушение проведения импульса к переднебоковой стенке миокарда левого желудочка. В данном случае после возбуждения МЖЖП и нижних отделов задней стенки по анастомозам волокон Пуркинье волна возбуждения распространяется на переднебоковую стенку левого желудочка снизу вверх.
При блокаде задней ветви левой ножки пучка Гиса нарушено проведение импульса к задненижним отделам миокарда левого желудочка. Волна активации распространяется от передней и переднебоковой стенки левого желудочка по волокнам Пуркинье на задненижние отделы левого желудочка, т. е. сверху вниз.
Неполная блокада левой ножки пучка Гиса характеризуется замедлением проведения импульса по основному левому стволу либо по обеим ветвям левой ножки. При этом часть миокарда левого желудочка возбуждается от импульсов, распространяющихся по правой ножке.
Двухпучковые блокады
При сочетании блокады правой ножки пучка Гиса с блокадой левой передней ветви распространение электрического импульса идет по задней ветви левой ножки пучка Гиса, вызывая возбуждение сначала задненижних отделов миокарда левого желудочка, затем - его переднебоковых отделов. Вслед за этим по сократительным волокнам импульс медленно распространяется на миокард правого желудочка.
Запаздывание возбуждения переднебоковой стенки левого желудочка и правого желудочка отражается на ЭКГ в виде расширения QRS-комплекса до 0,12 секунд, зазубренностью восходящего колена зубца S, отрицательного зубца Т, отклонения ЭОС влево.
При сочетанной блокаде правой ножки пучка Гиса с блокадой задней левой ветви проведение импульса осуществляется через переднюю левую ветвь, переднебоковые отделы миокарда левого желудочка по анастомозам к задненижним отделам левого желудочка, а затем - по сократительным волокнам к правому желудочку. ЭКГ отражает признаки блокады левой задней ветви и правой ножки пучка Гиса, отклонение ЭОС вправо. Данное сочетание свидетельствует о распространенных и глубоких изменениях миокарда.
Трехпучковая блокада
Неполная трехпучковая блокада сопровождается распространением импульса возбуждения к желудочкам по наименее пораженной ветви ножек пучка Гиса. При этом отмечается атриовентрикулярная блокада I или II степени.
В случае полной трехпучковой блокады проведение импульсов из предсердий к желудочкам становится невозможным (АВ-блокада III степени), что приводит к разобщению предсердного и желудочкового ритмов. При этом желудочки сокращаются в собственном идиовентрикулярном ритме, характеризующемся малой частотой и аритмичностью, что может приводить к появлению мерцательной аритмии и асистолии различной длительности.
ЭКГ картина при полной блокаде ножек пучка Гиса соответствует признакам АВ-блокады той или иной степени.
Диагностика и лечение блокады ножек пучка Гиса
Основным методом выявления блокады ножек пучка Гиса служит стандартная электрокардиография и ее разновидности - чреспищеводная электрокардиография (ЧПЭКГ), ритмокардиография, суточное ЭКГ-мониторирование. Для выявления данных за органическое поражение сердца проводится ЭхоКГ, МРТ, МСКТ, ПЭТ сердца. При выявлении блокады ножек пучка Гиса необходима консультация пациента кардиологом, аритмологом или кардиохирургом.
Специфической терапии блокады ножек пучка Гиса не существует; при данном нарушении лечить необходимо основное заболевание. При блокаде ножек пучка Гиса, осложненной стенокардией, артериальной гипертензией, сердечной недостаточностью, проводится терапия нитратами, сердечными гликозидами, гипотензивными средствами. При АВ-блокадах следует рассмотреть показания к имплантации электрокардиостимулятора. При блокаде ножек пучка Гиса, протекающей без клинических проявлений, проводится динамическое наблюдение.
Прогноз блокады ножек пучка Гиса
Прогноз блокады ножек пучка Гиса у асимптоматических пациентов благоприятен. При наличии органической патологии сердца прогноз определяется основным заболеванием. В свою очередь, блокада ножек пучка Гиса повышает как риск внезапной смерти у данной категории больных, так и развитие отдаленных осложнений.
Прогрессирование дефекта проведения, развитие АВ-блокады, кардиомегалии, гипертензии и сердечной недостаточности повышает вероятность неблагоприятного исхода.
Клиническая картина, классификация и диагностика мерцательной аритмии

Клинические проявления трепетания и фибрилляции предсердий многообразны: от бессимптомного течения до жизне-угрожающих состояний, сопровожда-ющихся выраженными нарушениями гемодинамики, и зависят от частоты ритма желудочков, продолжительности аритмии, функционального состояния миокарда и тяжести основной сердечной патологии. Типичными симптомами ФП являются: усиленное и не регулярное сердцебиение, перебои в работе сердца, чувство нехватки воздуха, повышенная утомляемость, плохая переносимость физических нагрузок и потливость. Также могут отмечаться головокружение, обмороки, боли в области сердца, полиурия. Большинство больных отмечают появление пароксизма аритмии в момент перехода от синусового ритма к ФП.
При длительном течении аритмии, особенно у пожилых лиц, ощущение сердцебиения уменьшается и она может становиться бессимптомной. В то же время у больных с ИБС, поражением клапанов сердца, АГ, или дисфункцией миокарда (гипертрофическая и рестриктивная кардиомиопатии), - больных с «жестким» миокардом, даже относительно невысокая частота сердечных сокращений (ЧСС) иногда довольно быстро приводит к развитию стенокардии или застойной сердечной недостаточности. Т. к. ухудшение гемодинамики при этом связано не только с высокой ЧСС, но также с отсутствием регулярного координированного возбуждения миокарда предсердий и их активной систолы.
Наличие провоцирующих факторов развития приступа (физические нагрузки, эмоциональное напряжение или прием алкоголя), наличие в анамнезе артериальной гипертензии, ишемической болезни, пороков сердца, сердечной недостаточности, заболевания периферических артерий, цереброваскулярной болезни, инсульта, сахарного диабета или хронического заболевания легких, злоупотребление алкоголем, наличие родственников, страдавших ФП.
У 60% больных с пароксизмальной формой ФП синусовый ритм восстанавливается самостоятельно в течение 24 ч, а в 20% случаев приступ аритмии продолжается более 2-х суток. Только у 25% больных с пароксизмальной формой ФП она переходит в постоянную форму.
ФП является причиной трети всех госпитализаций по поводу нарушений ритма сердца. Основные причины госпитализаций при ФП - острый коронарный синдром, сердечная недостаточность, тромбоэмболические осложнения и необходимость неотложного купирования ФП.
При обследовании пациентов с ФП и ТП рекомендована оценка наличия признаков гемодинамической нестабильности и недостаточности кровообращения. При физикальном обследовании выявляется аритмичная сердечная деятельность, наличие дефицита пульса, вероятно смещение границ сердечной тупости при перкуссии, наличие патологических шумов, признаков сердечной недостаточности (хрипы в легких, отеки на ногах, гепатомегалия, ритм галопа). В большинстве случаев ФП и ТП, а также вне аритмии при физикальном обследовании пациентов признаков гемодинамической нестабильности и недостаточности кровообращения не отмечается.
Классификация фибрилляции предсердий.
В зависимости от клинической картины, длительности и вероятности спонтанного купирования эпизодов аритмии традиционно выделяют 5 типов ФП: впервые выявленная, пароксизмальная, персистирующая, длительно персистирующая и постоянная формы.
Любой впервые диагностированный эпизод ФП вне зависимости от длительности и выраженности симптомов считают впервые выявленной ФП.
- Пароксизмальной ФП именуют повторно возникающую (2 и более эпизодов) ФП, способную самостоятельно прекращаться до истечения 7 суток от момента начала приступа. К пароксизмальной ФП также относят ФП, купированную с применением медикаментозной или электрической кардиоверсии в сроки до 48 часов от момента начала аритмии.
- Персистирующей является первично или повторно возникшая ФП длительностью более 7 суток, не способная к спонтанному прерыванию и требующая для своего устранения проведения специальных мероприятий (обычно, электрической кардиоверсии).
- Длительно персистирующей именуют ФП, продолжительностью более года, если принимается решение о восстановлении синусового ритма с помощью кардиоверсии или радикального интервенционного (катетерная аблация) и/или хирургического лечения.
- Постоянной или хронической именуется ФП продолжительностью более 7 суток, если попытки ее устранения неэффективны или не предпринимаются по тем или иным причинам. Последнее подразумевает отказ от проведения кардиоверсии, а также любых попыток радикального интервенционного и/или хирургического лечения аритмии.
Классификация по течению и длительности аритмии
Формы ФП
Характеристика
независимо от длительности и тяжести симптомов любой первый эпизод ФП
до 7 дней, синусовый ритм восстанавливается спонтанно, обычно в течение 48 час., более чем через 48 ч вероятность спонтанной кардиоверсии низкая; или эпизоды ФП, по поводу которых была проведена кардиоверсия в течение первых 7 суток
длительность эпизода ФП превышает 7 дней (для восстановления ритма необходима медикаментозная или электрическая кардиоверсия)
ФП продолжается в течение ≥1 года и выбрана стратегия контроля ритма (предполагается восстановление ритма)
когда пациент и врач считают возможным сохранение аритмии (кардиоверсия не проводится)
При фибрилляции предсердий, так же, как при ТП, в зависимости от частоты ритма желудочков во время бодрствования различают: 1) нормосистолический вариант (частота в диапазоне от 60 до 100 в минуту; 2) тахисистолический вариант (частота более 100 в минуту) ии 3) брадисистолический вариант (частота менее 60 в минуту).
Фибрилляция предсердий: А. - нормосистолический вариант, Б. - тахисистолический вариант.
Качество жизни (КЖ) пациентов с ФП значительно снижается, что обусловлено выраженностью симптомов, связанных с аритмией, главным образом — апатией, учащенным сердцебиением, одышкой, дискомфортом в области грудной клетки, нарушением сна и психосоциальным стрессом. На фоне медикаментозной и интервенционной терапии наблюдается улучшение психологических и физических параметров, но пока недостаточно исследований, сравнивающих преимущества указанных методик, а также оценивающих информативность специфических шкал для оценки КЖ у пациентов с ФП. Так, EHRA была разработана шкала оценки тяжести симптомов при ФП Подобная шкала применяется в Канаде (the Canadian Cardiovascular Society Severity of Atrial Fibrillation Scale). В дальнейшем первый вариант шкалы EHRA была модифицирован в 2014 г., после чего появилось разделение 2 класса симптомов на легкую (2а) и умеренную (2b) степень тяжести. В связи с этим, пациенты, имеющие выраженное снижение КЖ в связи с ФП (2b класс), имеют определенное преимущество при выборе стратегии контроля ритма на начальном этапе лечения. Это имеет особенно важное значение, так как среди общего количества пациентов с ФП только 25-40% имеют минимальную симптоматику, но при этом 15-30% испытывают серьезный дискомфорт и ограничение физической активности в связи с клиническими проявлениями заболевания. Таким образом, модифицированная шкала EHRA должна использоваться для выбора лечения, ориентированного на выраженность симптоматики при ФП, а также для динамического наблюдения за течением заболевания.
Классификация по выраженности клинических симптомов. Модифицированная шкала оценки симптомов EHRA [2]
Читайте также:
