Аутосомно-доминантная инеевидная дегенерация сетчатки у ребенка
Добавил пользователь Alex Обновлено: 28.01.2026
Ювенильной макулярной дегенерацией или болезнью Штаргардта называют один из видов наследственной дистрофии макулярной области сетчатки. Заболевание выявляется в 12-20 летнем возрасте и проявляется прогрессирующим снижением остроты зрения обоих глаз.
В зависимости от местоположения патологии, принято выделять 4 формы ювенильной макулярной дегенерации:
- В области макулы;
- На средней периферии;
- В парацентральной области;
- В центральной и периферийной областях (смешанная форма).
Проводимые в настоящее время генетические исследования, доказывают, что ювенильная макулярная дегенерация и болезни Франческетти (жёлтопятнистое глазное дно), это фенотипические признаки одного заболевания.
Причины возникновения
Заболевание передается аутосомно-рецессивным путем наследования, редко аутосомно-доминантным. Посредством позиционного клонирования для ювенильной макулярной дегенерации определен основной локус вызывающего заболевание гена. Он экспрессируется в фоторецепторах и носит название АВСR. ABCR - это член суперсемейства т.н. АТФ-связывающего кассетного транспортёра, идентичный по последовательности человеческому гену RmP.
При аутосомно-доминантном пути наследования болезни, определена локализация генов мутации в хромосомах 13q, а также 6q14. Выявлено, что мутации ABCR присутствуют в субпопуляции больных с неэкссудативной формой макулодистрофии, связанной с возрастом и колбочко-палочковой дегенерацией, что позволяет предположить генетически обусловленный риск развития АМД у кровных родственников больных.
Видео нашего специалиста о заболевании

Симптомы заболевания
В пигментном эпителии сетчатой оболочки глаза возникает интенсивное накопление липофусцина. Процесс сопровождается ослаблением окислительной функции лизосом, с увеличением pH в клетках пигментного эпителия, что приводит к изменению их мембранной целостности.
При центральной форме ювенильной дистрофии, по мере развития заболевания, офтальмоскопическая картина области макулы имеет следующий вид: «битого металла», далее «бычьего глаза», затем «кованой бронзы» и в последствие - атрофии хороидеи.
Офтальмоскопия на стадии феномена «бычий глаз», выявляет тёмный центр, который окружён широким кольцом гипопигментации и, следующим за ним, еще одним кольцом гиперпигментации. Сосуды сетчатки - без изменений, ДЗН с темпоральной стороны бледен, что обусловлено атрофией нервных волокон папилломакулярного пучка. Фовеолярный рефлекс отсутствует, как и макулярное возвышение.
Наличие пятен желтовато-белого цвета, обнаруживается в ретинальном пигментном эпителии заднего полюса глаза. Пятна имеют различную величину, форму и конфигурацию — это наиболее характерный симптом желто-пятнистого глазного дна. Со временем форма, цвет и размеры пятен могут изменяться. Желтоватые первоначально пятна, с четко очерченными краями, спустя несколько лет нередко становятся серыми, границы их смазываются или исчезают.
Диагностика заболевания
В процессе сбора анамнеза, выясняется время возникновения заболевания (возраст манифестации), что играет важную роль в диагностике.
При лабораторных гистологических исследованиях в центральной области глазного дна отмечают увеличение пигмента, атрофию прилегающего пигментного эпителия сетчатки, комбинированную атрофию и гипертрофию пигментного эпителия. Представление желтых пятен липофусциноподобным материалом.
В ходе инструментальных исследований, при периметрии у пациентов с ювенильной макулярной дегенерацией обнаруживают разной величины относительные либо абсолютные центральные скотомы, что зависит от сроков процесса и его распространенности - с раннего детства или юношеского возраста. В случае желто-пятнистого глазного дна, изменений в области макулы не отмечается, поле зрения, зачастую, не изменено.
Цветоаномалии у большинства больных с центральной локализацией паталогического процесса развиваются по типу дейтеранопии или красно-зелёной дисхромазии, нередко более выраженной.
Цветовое зрение в случае желто-пятнистого глазного дна может не изменяться. Пространственная контрастная чувствительность значительно изменена во всех диапазонах пространственных частот, значительно снижена в зоне средних и полностью отсутствует в зоне высоких пространственных частот (т.н. паттерн-колбочковая дистрофия). Контрастная чувствительность отсутствует в центральной зоне сетчатки в границах 6-10 градусов.
Острота зрения, поле зрения и цветовое зрение находятся в норме. Темновая адаптация, как правило нормальная или незначительно снижена.
На ФАГ, в случае типичного феномена «бычьего глаза», при нормальном фоне выявляются зоны «отсутствия» или в ряде случаев гинофлюоресценции, с присутствием видимых хориокапилляров, а также «тёмная» или «молчащая» хороидея. Отсутствие в макулярной области флюоресценции объяснимо накоплением липофусцина, который экранирует флуоресцеин. Участки с гипофлюоресценцией иногда становятся гиперфлюоресцирующими в соответствии с зонами атрофии пигментно-эпителиального слоя.
Дифференциальная диагностика
Диагностику серьезно затрудняет сходство клинической картины многих дистрофических заболеваний в области макулы. Дифференциальный диагноз ювенильной макулярной дистрофии проводят с семейными друзами, пятнами сетчатки Кандори, прогрессирующей доминантной фовеальной дистрофией; ювенильным ретиношизисом; колбочковой, колбочко-палочковой, палочко-колбочковой дистрофиями; вителлиформной макулярной дистрофией; лекарственными дистрофиями.
Лечение и прогноз
Патогенетически обоснованного лечения ювенильной макулярной дегенерации до сегодняшнего дня нет. Необходимо постоянное наблюдение специалиста, контроль поля зрения, мониторинг ЭРГ, ЭОГ.
В зависимости от размера и выраженности поражения макулярной области, острота зрения прогрессивно снижается, особенно быстро, это происходит в детском и далее в юношеском возрасте.
Пациентам присваивается инвалидность с детства.
Профилактические рекомендации
В качестве меры профилактики, рекомендуется ношение солнцезащитных очков, что защитит от повреждающего макулу действия света, а также курсовой прием общеукрепляющих витаминов.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты хирургического вмешательства будут ответственны высококвалифицированные рефракционные хирурги - одни из лучших российских специалистов в данной области. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз, одни из лучших специалистов и индивидуальный подход к проблемам каждого пациента - гарантия высоких результатов лечения в Московской Глазной Клинике.
Тапеторетинальная абиотрофия
Пигментный ретинит может быть изолированным заболеванием глаза или входить в синдромы, сочетающие патологию различных органов и систем, апример:
- синдром Ушера;
- синдром Барде-Бидля;
- синдром Кернса-Сайре;
- миотоническая дистрофия Штайнерта;
- болезнь Рефзума;
- синдром Бассена-Корнцвейга и другие.
Пигментный ретинит имеет различные типы наследования - аутосомно-доминантный, аутосомно-рецессивный, сцепленный с Х-хромосомой и другие. В патогенезе заболевания ведущая роль принадлежит трем механизмам: разрушение наружных сегментов фоторецепторов, нарушение каскада зрительной трансдукции и метаболизма ретинола, что приводит к гибели фоторецепторов, преимущественно палочек.
Клиническая картина и диагностика
Пигментный ретинит характеризуется классической триадой симптомов. Это изменения на средней периферии глазного дна в виде типичного перераспределения пигмента, которое называют костными тельцами, воскоподобная бледность диска зрительного нерва и сужение артериол сетчатки. На ранних стадиях заболевания характерные признаки пигментного ретинита могут отсутствовать. Со временем в процесс может вовлекаться макулярная область, возможно возникновение макулярного отека, развитие эпиретинального фиброза. У больных пигментным ретинитом с большей частотой, чем в популяции, встречаются:
- друзы диска зрительного нерва;
- кератоконус;
- открытоугольная глаукома;
- заднекапсулярная осложненная катаракта.
Центральная острота зрения варьирует, долгое время остается неизменной пока заболевание не распространяется на центральные отделы глазного дна и не появляются осложненные помутнения в хрусталике. Наиболее значительные изменения зрительных функций в большинстве случаев наступают к 40-летнему возрасту. Классическими жалобами больного пигментным ретинитом являются никталопия или ночная слепота, увеличение времени темновой адаптации и достаточно долгое видение световых вспышек и бликов после взгляда на источник света. Прогрессирование заболевания сопровождается типичным для пигментного ретинита концентрическим сужением поля зрения, которое на развитых стадиях заболевания становится трубчатым.
При проведении оптической когерентной томографии сетчатки возможно определить выраженную атрофию комплекса пигментный эпителий сетчатки/нейроэпителий, углубление и расширение фовеолярной депрессии, плотные гиперрефлективные отложения над пигментным эпителием (костные тельца), признаки макулярного отека и эпиретинального фиброза. Несмотря на то, что изменения на глазном дне и дефекты полей зрения как правило не оставляют сомнений в верификации диагноза пигментного ретинита, ведущим и наиболее важным симптомом является нерегистрируемая или резко сниженная максимальная общая электроретинограмма. Нерегистрируемая электроретинограма является патогномоничным признаком этого заболевания, она объективно характеризует функцию палочковых и колбочковых фоторецепторов и чувствительна даже при минимальных изменениях фоторецепторов.
Другие формы пигментного ретинита
Пигментный ретинит inverse. Этот вариант в отличие от классической формы начинается с поражения макулярной области, и колбочковая система страдает в большей степени, чем палочковая. В первую очередь снижается центральная острота зрения и появляется светобоязнь.
- Колбочко-палочковая дистрофия. Она включает изменения в центральном отделе по типу макулопатии «бычий глаз» и характерные для пигментного ретинита изменения на периферии.
- Пигментный ретинит без пигмента ˗ вариант диффузной дистрофии фоторецепторов без пигментных изменений на глазном дне, но сопровождающийся бледностью диска зрительного нерва, сужением артерий сетчатки и нерегистрируемой электроретинограммой.
- Секторальный пигментный ретинит - атипичная форма болезни, при которой изменения выполняют не все глазное дно, а локализуются в отдельных секторах или квадрантах.
- Белоточечный пигментный ретинит - множественные мелкие белые пятна по всему глазному дну с или без сопутствующих пигментных изменений.
- Псевдопигментный ретинит - гетерогенная группа заболеваний, при которых на глазном дне формируются изменения, схожие с таковыми при пигментном ретините. Причинами могут быть травмы, воспаления, отслойка сетчатки, инфекции и интоксикации.
Лечение
На сегодняшний день патогенетически обоснованного метода лечения сетчатки не существует. Это связано с наследственной природой заболевания и наличием необратимых изменений сенсорной части сетчатки. Однако в последние годы терапия наследственных заболеваний сетчатки основывается на современных открытиях клеточных и молекулярных механизмов их возникновения. В эксперименте изучаются возможности генной терапии, использование факторов роста, проводятся попытки трансплантации клеток пигментного эпителия, нейроэпителия сетчатки, протезирования сетчатки методом имплантации в субретинальное пространство имплантов для электрической стимуляции зон зрительной системы. Но, несмотря на большие успехи, на данный момент желаемого улучшения и восстановления зрительных функций при дистрофических заболеваниях сетчатки не наступает.
В практической офтальмологии пациентам с пигментным ретинитом проводят курсы нейропротекторной, ноотропной, метаболической и антиоксидантной терапии с целью попытки замедлять дистрофические процессы и сохранять остаточные зрительные функции. Важная роль отводится медицинской и социальной реабилитации больных пигментным ретинитом, а именно, это использование защитных стекол от солнца, приспособлений для слабовидящих, обучение в специализированных школах для слабовидящих, выбор профессии с учетом возможностей зрительных функций, индивидуальная программа диспансерного наблюдения у специалиста для своевременного выявления и коррекции осложнений основного заболевания.
Периферическая хориоретинальная дистрофия сетчатки (ПХРД, ПВХРД)
Причины, приводящие к развитию периферических дистрофий сетчатки, до сих пор не изучены до конца. Дистрофии могут возникать в любом возрасте, причем с одинаковой вероятностью, данная патология развивается и у женщин, и у мужчин.
Факторов, способствующих развитию периферической дистрофии сетчатки, великое множество, к ним относят:
- Наследственность.
- Близорукость любой степени.
- Заболевания глаз воспалительного характера.
- Травмы головы (удары, ушибы)
- Общие заболевания (атеросклероз, гипертония, диабет, перенесённые инфекции и интоксикации).
Ведущая роль в развитии дистрофии принадлежит нарушению кровообращения в периферических отделах сетчатки. Ухудшение кровотока - прямой путь к нарушению обмена веществ сетчатой оболочки и возникновению локальных функционально измененных областей с истонченной сетчаткой. Любые действия, выполняемые с напряжением: физические нагрузки, подъем на высоту или погружение под воду, ускорение, перенос тяжестей,вибрация, могут спровоцировать разрывы сетчатки в дистрофически-измененных участках.
Доказано, что у близоруких людей, периферические дегенеративные изменения сетчатой оболочки встречаются значительно чаще. При близорукости увеличивается длина глаза, что приводит к растяжению его оболочек и истончению периферии сетчатки.
ПРХД и ПВХРД
Периферические дистрофии сетчатки принято подразделять на ПХРД и ПВХРД:
- ПХРД - периферические хориоретинальные дегенерации, при которых затрагивается только сетчатая и сосудистая оболочки.
- ПВХРД - периферические витреохориоретинальные дистрофии, когда в дегенеративный процесс вовлекается и стекловидное тело.
Сегодня врачи-офтальмологи активно пользуются и другими классификациями периферических дистрофий, к примеру, по их локализации или степени опасности наступления отслойки сетчатки.
Виды периферических дистрофий
► Решетчатая дистрофия - особенно часто выявляется у лиц с отслойкой сетчатки. К данному виду дистрофии, как правило, ведет семейно-наследственная предрасположенность. Решетчатая дистрофия значительно чаще встречается у мужчин и, обычно, выявляется на обоих глазах. Локализуется такая дистрофия, как правило, в верхненаружном фрагменте глазного дна, кпереди от экватора органа зрения или на нем. При исследовании глазного дна, обнаруженная решетчатая дегенерация выглядит словно ряд узких белых, слегка ворсистых полос, составляющих фигуры, которые напоминают решетку или веревочную лестницу. Подобным образом выглядят облитерированные (запустевшие) сосуды сетчатой оболочки. Между такими измененными сосудами, возникают красновато-розовые очаги истончения сетчатки, а также кисты и разрывы. Присутствуют характерные изменения пигментации - темные или более светлые пятна, пигментация вдоль сосудов. К краям дистрофии, как бы фиксируется стекловидное тело, т.е. присутствуют «тракции» - тяжи, оттягивающие сетчатку, что легко приводит к разрывам ее.
► Дистрофия «след улитки». При данной дегенерации на сетчатке обнаруживаются белесые, слегка поблескивающие, штрихоподобные включения, которые имеют множество мелких истончений и перфорированных дефектов. Дегенеративные очаги имеют тенденцию сливаться, образуя лентовидные зоны, чей внешний вид напоминает след улитки. Локализуются подобные дистрофии в верхненаружном квадранте и, как правило, образуют в дальнейшем большие круглые разрывы сетчатки.
► Инееподобная дистрофия, считается наследственным заболеванием периферии сетчатой оболочки. Изменения, выявляемые при ней на глазном дне, обычно, симметричные и двусторонние. На периферии сетчатки выявляются крупные желто-белые включения, напоминающие «снежные хлопья», которые слегка возвышаются над поверхностью сетчатки. Они располагаются обычно у утолщенных нередко облитерированных сосудов, могут наблюдаться и пигментные пятна. Такая дегенерация прогрессирует достаточно длительно и в сравнении с решетчатой или «следом улитки» не так часто ведет к разрывам.
► Дегенерация «булыжная мостовая» располагается, как правило, только на периферии. Она характеризуется отдельными белыми очагами, слегка вытянутой формы, рядом с которыми иногда располагаются мелкие глыбки пигмента. Как правило, выявляется в нижних областях глазного дна, хотя иногда может определяться по всему его периметру.
► Кистевидная (мелкокистозная) дегенерация сетчатки локализуется в области крайней периферии на глазном дне. При ней образуются мелкие кисты, которые имеют тенденцию сливаться, формируя более крупные. Разрывы таких кист нередки при падениях или тупых травмах, что может приводить к возникновению дырчатых разрывов. Осмотр глазного дна выявляет скопления кист, которые выглядят как множественные овальные или круглые ярко-красные образования на сетчатке.
► Ретиношизис или расслоение сетчатки — приобретенная или врожденная патология, порок развития сетчатки. Врожденными формами ретиношизиса принято считать врожденные кисты сетчатки, а также Х-хромосомный ювенильный ретиношизис, при котором у больных, существуют и периферические изменения сетчатки, и дистрофические процессы в ее центральной зоне, что приводит к снижению остроты зрения. Приобретенный ретиношизис, особенно часто возникает при миопии или у людей пожилого, старческого возраста.
При имеющихся изменениях в стекловидном теле, между им и сетчаткой могут формироваться тракции (тяжи, спайки). Такие спайки, одним концом присоединенные к истонченному участку сетчатой оболочки, увеличивают во много раз риск разрывов, с последующей ее отслойкой.
Разрывы сетчатки
Разрывы сетчатой оболочки, по своему виду подразделяются на дырчатые, клапанные и диализные.
Дырчатые разрывы обычно возникают, как результат решетчатой и кистевидной дистрофий, с зияющим отверстием в сетчатке.
Клапанным называют разрыв, при котором фрагмент сетчатой оболочки витреоретинальной тракции, оттягивающей сетчатку за собой. При формировании разрыва область витреоретинальной тракции станет вершиной клапана.
Диализный разрыв - это линейный отрыв, вдоль зубчатой линии - места прикрепления сетчатой оболочки к сосудистой. В большинстве случаев диализные разрывы происходят вследствие тупой травмы глаза.
Разрывы на глазном дне представляют собой ярко-красные очаги, с четким очертанием разнообразных форм. Под ними угадывается рисунок сосудистой оболочки. Разрывы сетчатки особенно заметны на сероватом фоне отслойки.
Диагностика патологии
Периферические дистрофии сетчатки особенно опасны тем, что практически не имеют симптомов. Чаще всего, они обнаруживаются случайно при осмотре. Если существуют факторы риска, то результатом тщательного обследования может стать и обнаружение дистрофии.
Среди симптомов данной патологи стоит отметить: появление перед глазами молний либо вспышек, внезапное возникновение большего числа плавающих мушек. Правда, данные проявления, скорее указывают на произошедший уже разрыв сетчатки.
Для полноценной диагностики периферической дистрофии, а также разрывов, не сопровождающихся отслойкой сетчатки, необходим осмотр глазного дна специальной трехзеркальной линзой Гольдмана при максимальном медикаментозном расширении зрачка. Такая линза позволяет исследовать даже самые крайние участки периферии сетчатки. При необходимости может быть использован метод склерокомпресси - поддавливания склеры, когда врач, как бы двигает сетчатку к центру, и недоступные для осмотра участки периферии становятся видимыми.
Сегодня также существуют специальные цифровые аппараты, посредством которых легко получить цветные изображения периферии сетчатки и оценить размер зон дистрофии или разрывов при их наличии относительно площади глазного дна.
Лечение периферических дистрофий
Обнаружение периферической дистрофии, с разрывами сетчатки требует проведения лечения, целью которого становится профилактика отслойки сетчатки.
Данное лечение заключается в выполнении профилактической лазерной коагуляции сетчатки в зоне дистрофических изменений или отграничивающей лазерной коагуляции вокруг существующего разрыва. При выполнении подобной процедуры, посредством специального лазера проводится воздействие на сетчатую оболочку по краю разрыва или дистрофического очага, результатом которого становится «склеивание» сетчатки и подлежащих оболочек глаза в области воздействия лазерным излучением.
Лазерная коагуляция выполняется амбулаторно, она хорошо переносится пациентами. Правда, необходимо учитывать, что образование необходимых спаек занимает какое-то время, поэтому после процедуры лазерной коагуляции необходимо соблюдать щадящий режим, который исключает тяжелый физический труд, погружения под воду или подъем на высоту, занятия, связанные с вибрацией или резкими движениями (прыжки с парашютом, бег, аэробика и пр.).

Профилактика
Предупреждение возможных осложнений при выявлении периферических дистрофий, полностью зависит от дисциплины и внимания пациента к собственному здоровью. Собственно, когда ведут речь о профилактике, то прежде всего, подразумевают профилактику разрывов сетчатки и ее отслойки. Основной способ профилактики при этом - своевременная диагностика патологии у пациентов из группы риска, динамическое наблюдение и проведение последующей профилактической лазерной коагуляции, при возникновении необходимости. Пациенты с существующей периферической дистрофией сетчатки, как и пациенты, входящие в группу риска, дважды в год должны проходить обследование. Беременным женщинам, рекомендуется осматривать глазное дно при широком зрачке, не менее двух раз - в начале беременности и в конце. После родов также необходим осмотр офтальмолога.
Профилактика непосредственно дистрофических процессов у людей, входящих в группу риска (близоруких, имеющих наследственную предрасположенность, родившихся при патологии беременности или родоразрешения, гипертоников, больных васкулитами, сахарным диабетом и прочими заболеваниями, сопровождающимися ухудшением периферического кровообращения) подразумевает проведение регулярных профилактических офтальмологических осмотров с обязательным расширением зрачка, а также курсов сосудистой и витаминной терапии, которые призваны улучшить периферическое кровообращение и стимуляцию обменных процессов сетчатой оболочки.
«Московская Глазная Клиника» предлагает всестороннюю диагностику и эффективное лечение различных заболеваний глаз. Применение самой современной аппаратуры и высокий профессиональный уровень работающих в клинике специалистов исключают возможность диагностической ошибки.
По результатам обследования каждому посетителю будут даны рекомендации по выбору наиболее эффективных методов лечения выявленных у них патологий глаз. Обращаясь в "Московскую Глазную Клинику", вы можете быть уверены в быстрой и точной диагностике и результативном лечении.
Высочайший уровень теоретической подготовки и огромный практический опыт наших специалистов гарантирует достижение наилучших результатов лечения.
Периферическая дистрофия сетчатки
Периферическая дистрофия сетчатки - заболевание, характеризующееся истончением внутренней оболочки глаза в периферических отделах. Длительное время патология имеет бессимптомное течение. При выраженном поражении сетчатой оболочки появляются «мушки» перед глазами, нарушается функция периферического зрения. Диагностика включает в себя офтальмоскопию, периметрию, УЗИ глаза, визометрию и рефрактометрию. При начальных проявлениях дистрофии показана консервативная терапия (ангиопротекторы, антиагреганты, антигипоксанты). Выраженные дегенеративные изменения требуют хирургической тактики (лазерной коагуляции в зонах поражения сетчатки).
Общие сведения
Периферическая дистрофия сетчатки - распространенная патология в современной офтальмологии. В промежуток времени с 1991 по 2010 год число пациентов возросло на 18,2%. В 50-55% случаев заболевание развивается у людей с аномалиями рефракции, среди них 40% - больные миопией. Вероятность дистрофических изменений при нормальной остроте зрения составляет 2-5%. Первые симптомы патологии могут возникать в любом возрасте. Нозология с одинаковой частотой встречается среди лиц мужского и женского пола, однако к решетчатой дистрофии наиболее предрасположены мужчины, что обусловлено генетическими особенностями наследования.
Причины периферической дистрофии сетчатки
Патология может развиваться у лиц с миопическим или гиперметропическим типом рефракции, реже - при отсутствии нарушений зрительных функций. Более подвержены риску больные миопией. Этиология заболевания до конца не изучена. Решетчатая дистрофия наследуется по Х-сцепленному типу. Другие основные причины дистрофии сетчатки:
- Воспалительные заболевания глаз. Локальные поражения сетчатки, вызванные продолжительным течением ретинита или хориоретинита, лежат в основе дегенеративно-дистрофических изменений периферических отделов оболочки.
- Нарушение местного кровоснабжения. Региональные изменения кровотока приводят к трофическим расстройствам и истончению внутренней оболочки глазного яблока. Предрасполагающими факторами выступают артериальная гипертензия, атеросклеротическое поражение сосудов.
- Травматические повреждения. К периферической дистрофии приводит тяжелая черепно-мозговая травма и поражение костных стенок глазницы.
- Ятрогенное влияние. Изменения внутренней оболочки развиваются после витреоретинальных операций или превышения мощности воздействия при лазерной коагуляции сетчатой оболочки.
Патогенез
Пусковой фактор развития периферической дистрофии - расстройства локальной гемодинамики. Наиболее чувствительны к недостатку кислорода периферические отделы оболочки. При длительном нарушении трофики сетчатка истончается по периферии, что часто незаметно при осмотре глазного дна. Первые проявления возникают на фоне перенесенных инфекционных заболеваний, интоксикации или диабета в стадии декомпенсации. Потенцирует прогрессирование дистрофии миопический тип рефракции. Это связано с тем, что при увеличении продольной оси глазного яблока внутренняя оболочка глаза также поддается незначительному растяжению, что приводит к еще большему истончению по периферии. Определенную роль в механизме развития заболевания отводят дегенеративным изменениям стекловидного тела, при котором возникают тракции и вторичное повреждение сетчатки.
Классификация
В зависимости от морфологической картины патологию классифицируют на решетчатый, инееподобный и кистевидный типы. Отдельные варианты дистрофических изменений по внешнему виду напоминают «след улитки» и «булыжную мостовую». С клинической точки зрения выделяют следующие формы заболевания:
- Периферическая хориоретинальная дистрофия (ПХРД). При данном варианте нозологии в патологический процесс вовлечена сетчатка и хориоидеа.
- Периферическая витреохориоретинальная дистрофия (ПВХРД). Характеризуется поражением стекловидного тела, сетчатой и сосудистой оболочки.
Классификация витреохориоретинальных дистрофий по локализации:
- Экваториальные. Это наиболее распространенная зона поражения сетчатки, т. к. область истончения расположена по окружности глаза во фронтальной плоскости.
- Параоральные. При данном типе дистрофические изменения локализируются у зубчатой линии.
- Смешанные. Форма ассоциирована с наибольшим риском разрыва из-за наличия диффузных изменений по всей поверхности сетчатой оболочки.
Симптомы периферической дистрофии сетчатки
Длительное время поражение сетчатой оболочки протекает без клинических проявлений. Для патологии характерно снижение периферического зрения, что ведет к затрудненной ориентации в пространстве. Из-за того, что поле зрения сужается по концентрическому типу, больные могут выполнять только определенные виды зрительной работы (читать, рисовать). Функция центрального зрения при условии отсутствия аномалий рефракции не страдает. В редких случаях пациенты предъявляют жалобы на появление плавающих мушек перед глазами или дефектов зрительного поля в виде скотом. Такие симптомы, как «молнии» или вспышки яркого света свидетельствуют о разрыве сетчатки и требуют немедленного вмешательства. Для периферической дистрофии характерно одностороннее течение, но при решетчатом варианте в большинстве случае поражаются оба глаза.
Осложнения
Наиболее распространенное осложнение периферической дистрофии - разрыв сетчатки. Повреждение внутренней оболочки возникает в участках наибольшего истончения при воздействии таких факторов, как вибрация, погружение под воду, интенсивные физические нагрузки. Стекловидное тело часто фиксировано к краю дистрофии, что ведет к дополнительному возникновению тракции. У пациентов с изменениями периферии сетчатой оболочки также наблюдается высокий риск отслойки сетчатки. Больные более склонны к кровоизлияниям в полость стекловидного тела, реже - в переднюю камеру глаза.
Диагностика
В силу того, что для данной патологии часто характерно бессимптомное течение, тщательное обследованное пациента играет ведущую роль в постановке диагноза. Для визуализации дистрофии по периферии сетчатки необходимо проведение следующих офтальмологических исследований:
- Офтальмоскопия. Зона поражения при решетчатой форме и дистрофии по типу «следа улитки» локализируется в верхне-наружном квадранте у экватора глаза. Из-за зон облитерации сосудов на сетчатке образуются темные и светлые пятна, напоминающие решетку, или перерванные линии, которые называют «следами улитки». Инееподобная дистрофия имеет вид желто-белых включений, расположенных над поверхностью сетчатой оболочки.
- Периметрия. Методика позволяет выявить концентрическое сужение полей зрения. При подозрении на то, что у пациента имеются начальные проявления болезни, рекомендовано применять квантитативный способ периметрии.
- Визометрия. Исследование дает возможность диагностировать нормальное центральное зрение на фоне снижения периферического. Острота зрения снижается в случае возникновения патологии на фоне миопии.
- Рефрактометрия. Методика применяется для изучения клинической рефракции с целью выявления пациентов из группы риска.
- УЗИ глаза. Позволяет визуализировать начальные проявления патологии. При мелкокистозной дистрофии определяются множественные округлые образования разного диаметра. УЗИ используют для диагностики изменений стекловидного тела, выявления спаек и тракций, оценки размеров продольной оси глаза.
Лечение периферической дистрофии сетчатки
Выбор терапевтической тактики зависит от характера течения патологии. Перед началом лечения глазное дно осматривают в условиях максимального мидриаза. Для устранения проявлений периферической дистрофии применяют:
- Консервативную терапию. Используется только при диагностике минимальных проявлений болезни. Пациентам показан пероральный прием лекарственных средств из группы антиагрегантов, ангиопротекторов и антигипоксантов. В качестве вспомогательных препаратов применяются биоактивные добавки, витамины группы С, В.
- Хирургическое вмешательство. Оперативное лечение периферической формы заболевания сводится к проведению лазерной коагуляции сосудов в зонах наибольшего истончения. Цель вмешательства - профилактика возможных разрывов. Операция проводится в амбулаторных условиях. В послеоперационном периоде необходима консервативная терапия, включающая метаболические средства, антигипоксанты и ангиопротекторы.
Прогноз и профилактика
Прогноз для жизни и в отношении зрительных функций благоприятный. Пациентам из группы риска необходимо 1-2 раза в год, а также при появлении новых симптомов патологии проходить обследование у офтальмолога. Неспецифические превентивные меры сводятся к контролю уровня глюкозы крови, артериального и внутриглазного давления. При миопической рефракции необходима коррекция остроты зрения при помощи очков или контактных линз. Выявление у больного объективных признаков дистрофии требует исключения экстремальных видов спорта, тяжелых физических нагрузок.
Ювенильная макулярная дегенерация (болезнь Штаргардта)
Ювенильная макулярная дегенерация сопровождается дистрофическими изменениями желтого пятна сетчатки. Первыми симптомами заболевания является двустороннее снижение зрения, возникающее в возрасте 10-20 лет.
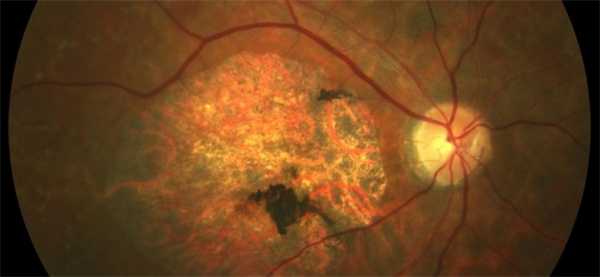
Выделяют несколько форм болезни Штаргардта, которые зависят от зоны распространения патологического процесса:
- Макулярная область;
- Средняя периферия;
- Парацентральная зона;
- Смешанная форма (патология расположена как в центре, так и на периферии).
Этиология
Путем генетического анализа было установлено, что ювенильная макулярная дегенерация наравне с желто-пятнистым глазным дном является фенотипическим проявлением одной и той же мутации. Тип наследования этой патологии обычно аутосомно-рецессивный, но иногда и аутосомно-доминантный.
Методом позиционного клонирования установлен локус гена, который экспрессируется в фоторецепторах.
При болезни Штаргардта происходит выраженное накопление липофусцина, которые ингибирует окислительную функцию лизосом. В результате увеличивается кислотность клеток глазного дна и нарушается их мембранная целостность.
Клиническая картина
Если речь идет о центральной дистрофии Штаргардта, то внешне зона макулы выглядит как «бычий глаз», «битый металл», «кованая бронза» или атрофия хориоидеи.
При «бычьем глазе» имеется темная центральная зона, которая окружена кольцом гипопигментации. Далее обычно следует еще одно кольцо гиперпигментации. При этом сосуды сетчатки не изменены, отмечается бледность диска зрительного нерва с темпоральной стороны (атрофия нервных клеток в папилломакулярном пучке). Макулярное возвышение и фовеолярный рефлекс отсутствуют.
При желто-пятнистом глазном дне в заднем полюсе глаза (ретинальный пигментый эпителий) имеются желтовато-белые пятна, форма и величина которых различна. С течением времени величина и форма пятен изменяется, цвет из становится из желтого сероватым, а границы размываются.
Важную роль в диагностике ювенильной макулярной дегенерации играет время появления первых симптомов (в детском или юношеском возрасте).
При гистологическом исследовании можно обнаружить увеличение пигмента в центральной области глазного дна. Также возникает атрофия или комбинация атрофии и гипертрофии пигментного эпителия сетчатки. Вещество желтых пятен состоит из липофусциноподобного материала.
Периметрия у пациентов с заболеванием Штаргардта позволяет выявить относительные или абсолютные скотомы. Размер их зависит от сроков заболевания и его распространенности. Если речь идет о желто-пятнистом глазном дне, то макулярная зона обычно не задействована, поэтому изменений поля зрения может не быть.
Цветоаномалия чаще всего возникает при центральной локализации и проявляется дейтеранопией или красно-зеленой дисхромазией.
Иногда желто-пятнистое глазное дно не сопровождается снижением зрения. Однако пространственная контрастная чувствительность снижается во всех диапазонах частот (особенно в зоне средних пространственных частот). В центральной зоне в пределах 6-10 градусов отсуствует контрастная чувствительность колбочковой системы.
В начальных стадиях болезни Штаргардта центральной формы отмечается снижение макулярной электроретинограммы, а в поздних стадиях она отсутствует. Если поражается периферия, то изменения возникают только в развитых стадиях и проявляются снижением колбочковых и палочковых компонентов ретинограммы. При этом симптомы у пациентов, как правило, отсутствуют, а острота, поле зрения и цветовосприятие находятся в пределах нормы. Может быть незначительно снижена темновая адаптация.
При флуоресцентной ангиографии при нормальном фоне выявляют области гипофлуоресценции (или ее отсутствия) с видимыми хориокапиллярами. В макулярной области отсутствует свечение в результате накопления липофусцина, который экранирует флуоресцеин. Если зоны гипофлуоресценции становятся гиперфлуоресцирующими, то это говорит об атрофии пигментного эпителия сетчатки.
Диагностику может затруднять сходство клинических проявлений различного рода дистрофий макулы. Болезнь Штаргардта нужно отличать от семейных друз, пятен сетчатки Кандори, колбочковой (палочково-колбочковой) дистрофии, доминантной прогрессирующей дистрофии фовеа, ювенильного ретиношизиса, приобретенных лекарственных дистрофий, вителлиформной макулярной дистрофии.
Лечение
Провести патогенетически обоснованное лечение невозможно, поэтому пациенты с ювенильной макулярной дегенерацией являются инвалидами с детства. Эти пациенты требует мониторного наблюдения с определением границ поля зрения, выполнением электроретинографии и электроокулографии.
Чтобы уменьшить негативные последствия, рекомендуется пользоваться солнцезащитными очками и применять общеукрепляющие витаминные препараты.
Прогноз
При болезни Штаргардта отмечается прогрессивное снижение зрительной функции (особенно в юношеском или детском возрасте), что является следствием выраженных изменений в макуле.
Читайте также:
- Исследование зрачковых реакций при травме. Принципы
- Головная боль и давление при предменструальном синдроме. ЭКГ при ПМС и вегетативно-дизовариальная миокардиодистрофия
- Примеры опухоли трахеи и бронхов на рентгене, КТ, ПЭТ
- Мышечная дистрофия Эмери-Дрейфуса (ЭДМД) у ребенка
- Вторичные ампутации. Показания к вторичным ампутациям. Виды рассечения тканей при ампутации. Гильотинная ампутация.
