Боли и парестезии в верхних конечностях при ущемлениях. Анамнез при ущемлениях.
Добавил пользователь Alex Обновлено: 21.01.2026
Что такое парестезия и как её лечить? Профилактика и причины заболевания
Парестезия — патологическое расстройство, характеризующееся нарушением чувствительности на коже. Типичные проявления — жжение, покалывание, зуд. Выделяют временную и хроническую форму заболевания. Первая — это результат механических воздействий на поверхностно расположенный нерв из-за временного нарушения кровообращения. Подобная симптоматика формируется на фоне длительного пребывания в неудобном положении. Хроническая парестезия, распространяющаяся по всему телу, становится признаком системных патологий: вирусных или бактериальных инфекций, аутоиммунных реакций, новообразований злокачественного или доброкачественного типов. Часто нарушения чувствительности проявляются у лиц, страдающих от алкогольной полинейропатии и заболеваний нервной системы.
Общая информация
Парестезия — это совокупность ложных тактильных ощущений, развивающихся в верхних и нижних конечностях. Чаще всего она проявляется в виде покалываний лица, отсутствием чувствительности определенного участка тела, повышением температуры, зудом, болью различной интенсивности. Приступ формируется под действием внешнего фактора — механического давления на кожные покровы и мышечные ткани, но иногда проявляется без видимых раздражителей.
Биологические причины парестезии — снижение скорости электрохимических процессов, развивающихся в проводящих нервах. Изменение в характере реакций приводит к неверному восприятию электрических импульсов человеческим мозгом, который трактует потерю чувствительности как результат внешнего воздействия на кожу. Неврологи не рассматривают ложные тактильные ощущения в качестве самостоятельного заболевания. Хроническая парестезия считается неврологами одним из симптомов системных расстройств.
Причины развития патологии
Большая часть диагностируемых случаев ложных тактильных ощущений становится следствием заболеваний центральной или периферической нервной системы. Признаки парестезии возникают при поражениях проводящих нервов, расположенных в конечностях. Первичная симптоматика может усилиться на фоне:
- инфарктов, инсультов, церебральных васкулитов
- межпозвоночных грыж, злокачественных новообразований нервных тканей
- вируса иммунодефицита человека
- поперечного миелита, синдрома Гийена-Барре
- отравлений медикаментами или солями тяжелых металлов
- рассеянного склероза и т. д.
Пациентам, страдающим от перечисленных патологий, необходимо регулярно проходить неврологические осмотры. Консультации с врачом позволят предупредить развитие регулярных приступов парестезии в конечностях.
Формы патологии
Неврологи выделяют следующие формы нарушения чувствительности:
- термические формы патологии — жжение, жар, холод
- механические формы — чувство скручивания, переворачивания, сверления, разрыва, острой боли, пульсации, переливания.
Изредка больные жалуются на боязнь повреждения кожных покровов или мышц на фоне ощущаемого избыточного натяжения.
Симптоматика патологии
Хроническая парестезия обладает характерными симптомами: очаги нарушения чувствительности появляются на верхних или нижних конечностях, лице, ладонях, стопах, грудной клетке или спине. Локализация ложных тактильных ощущения на лице часто указывает на поражения мозга — инсульты, новообразования, абсцессы. На фоне этих патологий проявляются парезы, атаксии и афазии.
Утрата чувствительности верхних конечностей проявляется у пациентов, страдающих от болезни Рейно, остеохондроза шейного отдела позвоночника, метаболической полинейропатии. Развитие симптоматики в нижних конечностях становится возможным при артрите и остеохондрозе поясничного или крестцового отделов позвоночника. Онемение стоп — частый симптом переохлаждения человека.
Клиническая диагностика
Симптомы парестезии диагностируются неврологом. Причины развития первичных заболеваний, вызвавших хроническое нарушение чувствительности, устанавливаются врачами других специализаций — онкологами, хирургами, эндокринологами, гастроэнтерологами и т. д.
После неврологического осмотра пациент получает направления на анализы. Изучение его крови специалистами лаборатории позволит исключить из анамнеза отравление тяжелыми металлами, вирусные или бактериальные инфекции. Затем проводится серия инструментальных тестов:
- МРТ головного мозга
- МРТ спинного мозга
- УЗИ очагов потери чувствительности
- рентгенография конечностей
- электронейромиграфия (позволяет оценить состояние периферической нервной системы).
Информация, собранная в ходе диагностических процедур, используется для разработки стратегии лечения основного заболевания и комплекса профилактических мер, направленных на устранение ложных тактильных ощущений.
Лечение расстройства
Симптоматическое лечение заболевания обладает низкой эффективностью. Полное избавление пациента от приступов потери чувствительности возможно только в случае комплексной терапии, направленной на устранение причин первичной патологии. В тяжелых случаях неврологи могут назначить анальгетики и физиопроцедуры. Эти терапевтические мероприятия обеспечивают снижение интенсивности болевого синдрома. Ложные тактильные ощущения, вызванные депрессивными состояниями, купируются с помощью антидепрессантов и нейролептиков.
Диагностика и лечение парестезии в Москве
АО «Медицина» (клиника академика Ройтберга) обладает всем необходимым оборудованием для диагностики и лечения парестезии. При подозрении на заболевание следует немедленно обратиться к неврологу. Прием пациентов в АО «Медицина» (клиника академика Ройтберга) осуществляется в современном диагностическом комплексе, построенном с учетом последних достижений медицины. К вашим услугам - лучшие специалисты в этой области с 30-летним опытом работы в клинике с международным признанием в самом центре Москвы. У нас всегда - прием и диагностика в день обращения, отсутствие очередей, прекрасный сервис и оказание медицинской помощи в полном соответствии с российскими и международными стандартами.
Вопросы и ответы
Какой врач занимается лечением нарушений чувствительности?
Лечение парестезии осуществляется неврологом. Может потребоваться консультация других врачей: эндокринологов, кардиологов, отоларингологов и т. д.
Какая терапия показана при временной форме патологии?
Данный вид заболевания не требует медикаментозного лечения. Обращение к неврологу показано только в случае систематической потери чувствительности и нарастающей симптоматике расстройства.
Невропатия седалищного нерва
Невропатия седалищного нерва — поражение n. ischiadicus, проявляющееся острой стреляющей или жгучей болью по задней поверхности бедра, слабостью сгибания ноги в колене, онемением стопы и голени, парестезиями, парезами мышц стопы, трофическими и вазомоторными отклонениями на голени и стопе. Заболевание диагностируется преимущественно по результатам неврологического осмотра, электрофизиологических исследований, КТ, рентгенографии и МРТ позвоночника. В терапии седалищной невропатии, наряду с устранением ее этиологического фактора, проводят медикаментозное и физиотерапевтическое лечение, дополняемое массажем и лечебной физкультурой (в т. ч. постизометрической релаксацией).

Общие сведения
Невропатия седалищного нерва — одна из самых часто встречаемых мононевропатий, по своей частоте уступает лишь невропатии малоберцового нерва. В большинстве случаев имеет односторонний характер. Наблюдается преимущественно у людей среднего возраста. Заболеваемость среди возрастной группы 40-60 лет составляет 25 случаев на 100 тыс. населения. Одинаково часто встречается у лиц женского и мужского пола. Нередки случаи, когда седалищная невропатия серьезно и надолго снижает трудоспособность пациента и даже приводит к инвалидности. В связи с этим, патология седалищного нерва представляется социально значимым вопросом, разрешение медицинских аспектов которого находится в ведении практической неврологии и вертебрологии.

Анатомия седалищного нерва
Седалищный нерв (n. ischiadicus) является самым крупным периферическим нервным стволом человека, его диаметр достигает 1 см. Образован вентральными ветвями поясничных L4-L5 и крестцовых S1-S3 спинномозговых нервов. Пройдя таз по внутренней его стенке, седалищный нерв через одноименную вырезку выходит на заднюю поверхность таза. Далее он идет между большим вертелом бедра и седалищным бугром под грушевидной мышцей, выходит на бедро и выше подколенной ямки разделяется на малоберцовый и большеберцовый нервы. Седалищный нерв не дает сенсорных ветвей. Он иннервирует двуглавую, полуперепончатую и полусухожильную мышцы бедра, отвечающие за сгибание в коленном суставе.
В соответствии с анатомией n. ischiadicus выделяют несколько топических уровней его поражения: в малом тазу, в области грушевидной мышцы (т. н. синдром грушевидной мышцы) и на бедре. Патология конечных ветвей седалищного нерва подробно описана в статьях «Невропатия малоберцового нерва» и «Невропатия большеберцового нерва» и не будет рассматриваться в данном обзоре.
Причины невропатии седалищного нерва
Большое число седалищных невропатий связано с повреждением нерва. Травмирование n. ischiadicus возможно при переломе костей таза, вывихе и переломе бедра, огнестрельных, рваных или резаных ранах бедра. Отмечается тенденция к увеличению количества компрессионных невропатий седалищного нерва. Компрессия может быть обусловлена опухолью, аневризмой позвздошной артерии, гематомой, длительной иммобилизацией, но чаще всего она вызвана сдавлением нерва в подгрушевидном пространстве. Последнее обычно связано с вертеброгенными изменениями, происходящими в грушевидной мышце по рефлекторному мышечно-тоническому механизму при различной патологии позвоночника, как то: сколиоз, поясничный гиперлордоз, остеохондроз позвоночника, поясничный спондилоартроз, грыжа межпозвонкового диска и др.
По некоторым данным примерно 50% пациентов с дискогенным поясничным радикулитом имеют клинику синдрома грушевидной мышцы. Однако, следует отметить, что невропатия седалищного нерва вертеброгенного генеза может быть связана с непосредственным сдавлением волокон нерва при их выходе из позвоночного столба в составе спинномозговых корешков. В отдельных случаях патология седалищного нерва на уровне грушевидной мышцы бывает спровоцирована неудачно проведенной инъекцией в ягодицу.
Воспаление (неврит) n. ischiadicus может наблюдаться при инфекционных заболеваниях (герпетической инфекции, кори, туберкулезе, скарлатине, ВИЧ-инфекции). Токсическое поражение возможно как при экзогенных интоксикациях (отравлении мышьяком, наркомании, алкоголизме), так и при накоплении токсинов в связи с дисметаболическими процессами в организме (сахарным диабетом, подагрой, диспротеинемией и пр.).
Симптомы невропатии седалищного нерва
Патогномоничным симптомом невропатии n. ischiadicus выступает боль по ходу пораженного нервного ствола, именуемая ишиалгией. Она может локализов области ягодицы, распространяться сверху вниз по задней поверхности бедра и иррадиировать по задне-наружной поверхности голени и стопы, доходя до самых кончиков пальцев. Зачастую пациенты характеризуют ишиалгию как «жгучую», «простреливающую» или «пронизывающую, как удар кинжалом». Болевой синдром может быть настолько интенсивным, что не дает пациенту самостоятельно передвигаться. Кроме того, пациенты отмечают чувство онемения или парестезии на задне-латеральной поверхности голени и некоторых участках стопы.
Объективно выявляется парез (снижение мышечной силы) двуглавой, полуперепончатой и полусухожильной мышц, приводящий к затрудненному сгибанию колена. При этом преобладание тонуса мышцы-антагониста, в роли которой выступает четырехглавая мышца бедра, приводит к положению ноги в состоянии разогнутого коленного сустава. Типична ходьба с выпрямленной ногой — при переносе ноги вперед для очередного шага она не сгибается в колене. Отмечается также парез стопы и пальцев, снижение или отсутствие подошвенного и ахиллова сухожильных рефлексов. При достаточно длительном течении заболевания наблюдается атрофия паретичных мышечных групп.
Расстройства болевой чувствительности охватывают латеральную и заднюю поверхность голени и практически всю стопу. В области латеральной лодыжки отмечается выпадение вибрационной чувствительности, в межфаланговых суставах стопы и голеностопе — ослабление мышечно-суставного чувства. Типична болезненность при надавливании крестцово-ягодичной точки — места выхода n. ischiadicus на бедро, а также других триггерных точек Валле и Гара. Характерным признаком седалищной невропатии является положительные симптомы натяжения Бонне (простреливающая боль у лежащего на спине больного при пассивном отведении ноги, согнутой в тазобедренном суставе и колене) и Лассега (боль при попытке поднять прямую ногу из положения лежа на спине).
В некоторых случаях невропатия седалищного нерва сопровождается трофическими и вазомоторными изменениями. Наиболее выраженные трофические расстройства локализуются на латеральной стороне стопы, пятке и тыле пальцев. На подошве возможен гиперкератоз, ангидроз или гипергидроз. На задне-латеральной поверхности голени выявляется гипотрихоз. Вследствие вазомоторных нарушений возникает цианоз и похолодание стопы.
Диагностика невропатии седалищного нерва
Диагностический поиск проводится в основном в рамках неврологического осмотра пациента. Особое внимание невролог обращает на характер болевого синдрома, зоны гипестезии, снижение мышечной силы и выпадение рефлексов. Анализ этих данных позволяет установить топику поражения. Ее подтверждение проводится при помощи электронейрографии и электромиографии, которые позволяют дифференцировать седалищную мононевропатию от пояснично-крестцовой плексопатии и радикулопатий уровня L5-S2.
Последнее время для оценки состояния ствола нерва и окружающих его анатомических образований используют методику УЗИ, способную дать информацию о наличии опухоли нерва, его сдавлении, дегенеративных изменениях и т. п. Определение генеза невропатии может проводиться с использованием рентгенографии позвоночника (в некоторых случаях — КТ или МРТ позвоночника), рентгенографии таза, УЗИ малого таза, УЗИ и рентгенографии тазобедренного сустава, КТ сустава, анализа сахара крови и пр.
Лечение невропатии седалищного нерва
Первоочередным является устранение причинных факторов. При травмах и ранениях проводится пластика или шов нерва, репозиция костных отломков и иммобилизация, удаление гематом. При объемных образованиях решается вопрос об их удалении, при наличии грыжи диска — о дискэктомии. Параллельно проводится консервативная терапия, направленная на купирование воспаления и болевой реакции, улучшение кровоснабжения и метаболизма пораженного нерва.
Как правило, фармакотерапия включает нестероидные противовоспалительные (ибупрофен, лорноксикам, нимесулид, диклофенак), препараты, улучшающие кровообращение (пентоксифиллин, никотиновая кислота, бенциклан), метаболиты (гидрализат из крови телят, тиоктовая кислота, витамины гр. В). Возможно применение лечебных блокад — локального введения препаратов в триггерные точки по ходу седалищного нерва.
Из методов немедикаментозного воздействия успешно применяются физиотерапия (СМТ, УВЧ, диадинамотерапия, локальное УФО), массаж, постизометрическая релаксация; в восстановительном периоде — лечебная физкультура.
Парестезия
Парестезии - это необычные ощущения, возникающие на фоне сенсорных расстройств. Включают чувство ползающих мурашек, покалывания, жжения. Наблюдаются при поражении периферических нервов, травмах и заболеваниях спинного и головного мозга, некоторых других патологиях. Причину устанавливают по жалобам, данным анамнеза, результатам нейровизуализации, электрофизиологических исследований и лабораторных анализов. Лечение - обезболивающие, спазмолитики, психоактивные средства, симптоматическая терапия, физиотерапия, операции.
Парестезии являются одним из наиболее распространенных нарушений чувствительности. Как правило, ощущаются на коже, реже - на слизистых оболочках полости рта и глотки. У здоровых людей кратковременно возникают после удара или сдавления участка тела с нарушением кровоснабжения (чаще - при сне в неудобной позе), исчезают в течение нескольких минут. Наряду с гипо- и гиперестезией, дизестезией и гиперпатией наблюдаются при синдроме нейропатической боли. Возможными причинами симптома являются:
- Болезни периферических нервов: мононевропатии, туннельные синдромы, полинейропатии, плекситы, ганглиониты, ганглионевриты, невралгии.
- Поражение ЦНС: спинномозговые и черепно-мозговые травмы, опухоли, нарушения кровообращения.
- Другие неврологические патологии:мигрень, синдром Экбома.
- Заболевания периферических сосудов:эритромелалгия, синдром Рейно, варикоз, облитерирующий эндартериит, атеросклероз и тромбангиит.
- Стоматологические болезни: глоссодиния, ксеростомия, глоссит.
- Нарушения обмена:гипопаратиреоз, гиповитаминоз В1.
- Психические расстройства: истерия, депрессия, неврастения, невроз глотки.
Почему возникают парестезии
Невропатии
Являются полиэтиологическим заболеванием, развиваются после травм, при сдавлении нервов, болезнях опорно-двигательного аппарата (артритах, тендинитах, экзостозах). Проявляются мышечной слабостью, болями, парестезиями. На поздних стадиях развивается онемение, формируются контрактуры. Локализация зоны сенсорных, вегетативных и двигательных расстройств определяется пораженным нервным стволом. При вовлечении верхней конечности могут страдать следующие нервы:
- Локтевой. Немеют область гипотенара и 4-5 пальцы. Отмечается слабость кисти при попытке взять в руку предмет. Симптомы нередко усиливаются по утрам.
- Срединный. Гипестезия и парестезии обнаруживаются с лучевой стороны ладони, частично - в проекции пальцев. Пациентов беспокоят сильные боли. Затруднены движения 1-3 пальцев. Разновидностью поражения данного нерва является синдром запястного канала, сопровождающиеся частыми ночными болевыми приступами.
- Лучевой. Чувствительные нарушения распространяются на плечо, тыл предплечья, 1-3 пальцы. Выявляются мышечная гипотрофия, «висячая кисть».
Наряду с вышеперечисленными признаками при поражении ног нередко наблюдаются характерные изменения походки. Топика зависит от вовлеченного нерва:
- Седалищный. Ведущим симптомом является ишиалгия - простреливающая или жгучая боль по задней части ноги. Парестезии локализуются в области стопы и задненаружной поверхности голени.
- Бедренный. Обнаруживается парез квадрицепса. Больные испытывают затруднения при беге и ходьбе. Расстройства чувствительности охватывают внутренний край ступни, переднемедиальную поверхность ноги на всем протяжении.
- Наружный кожный нерв бедра. Центральное место в клинической картине занимают сенсорные нарушения. Онемение и парестезии возникают в некоторых участках по боковой стороне бедра, распространяются на всю наружную и частично переднюю поверхности.
- Большеберцовый. Невозможно вставание на носок. Расстройства болевой и тактильной чувствительности определяются на голени. При синдроме тарзального канала развивается жгучая боль в подошве. При кальканодинии болезненность, парестезии и онемение беспокоят в области пятки.
- Малоберцовый. Характерны петушиная походка, нейропатическая боль по передненаружной стороне голени и тылу стопы.
Плекситы
Возникают после травматических повреждений, родовых травм, при опухолях, лимфадените, инфекционных заболеваниях. Чаще односторонние. Проявляются спонтанными болями, усиливающимися при давлении в проекции нервного сплетения. При прогрессировании развиваются парезы, парестезии нарастают, переходят в гипестезию и онемение. В исходе наблюдается восстановление (чаще неполное). Симптом провоцируется следующими плекситами:
- Шейный. Отмечаются боли в шее, отдающие в ухо и затылок. Возможна кривошея.
- Плечевой. При тотальной форме болезненность, парестезии и мышечная атрофия охватывают всю конечность, при нижней и верхней рука страдает частично.
- Поясничный. Нейропатическая боль в пояснице иррадиирует в ягодицу и переднюю поверхность бедра.
Ганглиониты, ганглионевриты
Для воспаления нервного узла и прилежащих к нему нервных стволов характерны приступообразные диффузные жгучие боли без четкой локализации продолжительностью от нескольких минут до нескольких часов, вегетативные нарушения и разнообразные сенсорные расстройства: парестезии, гипестезия, гиперестезия. Признак наблюдается при следующих ганглионитах и ганглионевритах:
- Крылонебного узла. Беспокоят спонтанные болевые приступы в области глаза, основания носа, верхней челюсти и твердого неба, распространяющиеся на шею, затылок, ухо и висок. Половина лица краснеет, выявляется обильное выделение слюны и слезотечение.
- Ушного узла. Типичны вегеталгии в зоне уха и перед наружным слуховым проходом, отдающие в шею, надплечье и затылок. Возможны заложенность уха, гиперсаливация.
- Подъязычного и подчелюстного узлов. Боль локализуется под челюстью, в языке и подъязычной области, иррадиирует в затылок, висок, шею, надплечье. Обнаруживаются отек языка, гиперсаливация, реже - ксеростомия.
При шейном ганглионеврите болезненность и парестезии появляются в лице, голове, руке, верхних отделах грудной клетки, при грудном - в груди. Для поясничного и крестцового ганглионевритов характерно распространение симптомов на зону живота и нижней конечности.

Невралгии
Пациентов беспокоят кратковременные пароксизмы простреливающей боли, напоминающей удар тока. Парестезии, как правило, выражены нерезко, наблюдаются в межприступном периоде, сопровождают следующие невралгии:
- тройничного нерва - прозопалгии охватывают половину лица;
- затылочного нерва - вовлекается весь затылок или его половина;
- межреберная невралгия - отмечаются «прострелы» по ходу межреберья.
Полиневропатии
В большинстве случаев симметрично страдают верхние и нижние конечности, симптомы распространяются от дистальных отделов к проксимальным. Определяются парестезии, дизестезии и гиперестезия, которые в последующем сменяются гипестезией. Формируются вялые парезы, снижаются рефлексы, возникают вегетативно-трофические нарушения. Клиническая картина полиневропатии несколько варьируется в зависимости от этиологии заболевания.
Алкогольная полинейропатия манифестирует парестезиями. Вначале симптом возникает кратковременно после пребывания в неудобном положении, постепенно прогрессирует, дополняется мышечной слабостью, формированием зон онемения в виде «перчаток» и «носков». Больше страдают нижние конечности. При диабетической полиневропатии отмечаются покалывание, жжение, онемение. Беспокоят дизестезии, гиперестезии, кратковременные судороги в стопах, пальцах ног и рук. Развиваются трофические расстройства.
Полинейропатия беременных формируется остро или подостро. Парезы и сенсорные нарушения усугубляются на фоне многократной рвоты при токсикозе. При острой воспалительной полиневропатии (например, при синдроме Гийена-Барре) ведущую роль в клинической картине играет вялый тетрапарез, парестезии уходят на второй план. ХВДП протекает в нескольких вариантах. Возможны полный регресс симптоматики, прогрессирующее или рецидивирующее течение.
Миелопатии
Симптом наблюдается при таких миелопатиях, как:
- Дискогенные: протрузия диска, межпозвоночная грыжа, образование спаек после травм и операций на позвоночнике.
- Компрессионные: вывихи, подвывихи и компрессионные переломы позвонков, опухоли спинного мозга, кровоизлияния под оболочки (травматические, ятрогенные).
- Посттравматические: спинальные контузии при ушибе позвоночника, проникающие ранения, повреждение корешков сместившимися костными отломками.
- Сосудистые: нарушения спинномозгового кровообращения, недостаточное питание нервной ткани при гипоплазии сосудов, аневризме, тромбозе, эмболии, васкулитах, узелковом периартериите, атеросклерозе.
- Инфекционные: острая энтеровирусная транзиторная миелопатия, СПИД, спинальный эпидуральный абсцесс, сифилитическая миелопатия.
Другие поражения корешков и спинного мозга
Парестезии сопровождают целый ряд заболеваний и состояний с неполным перерывом спинного мозга или повреждением (раздражением, сдавлением) отдельных нервных корешков. Возникают ниже уровня поражения в соответствующей зоне иннервации. При радикулитах на начальном этапе наблюдаются диффузные боли, в последующем формируется картина корешкового синдрома, присоединяются гипестезии и слабость мышц:
- Шейный радикулит. Болевой синдром беспокоит в области шеи, верхней части руки и груди, парестезии выявляются в дистальных отделах конечности.
- Грудной радикулит. Зона поражения охватывает руку и грудь.
- Поясничный радикулит. Пациенты предъявляют жалобы на болезненность и парестезии в стопе, голени или бедре.
Острый поперечный миелит часто диагностируется при рассеянном склерозе, может осложнять аутоиммунные и инфекционные болезни. Дебютирует нейропатической болью, к которой присоединяются распространенные сенсорные расстройства. Возможны как гиперестезии и жгучие парестезии, так и отсутствие чувствительности. Симптом также может выявляться при спинномозговых травмах, первичных и метастатических неоплазиях спинного мозга.
Прочие неврологические болезни
С учетом локализации патологического процесса чувствительные и моторные нарушения появляются на отдельных участках или в половине тела (левой либо правой), могут сочетаться с мозжечковыми и вестибулярными расстройствами, признаками поражения черепно-мозговых нервов, другими очаговыми симптомами. Парестезии обнаруживаются при следующих состояниях:
- опухоли - характерно постепенное нарастание неврологической симптоматики;
- преходящие ОНМК - мышечная слабость, онемение и гипестезии кратковременные, исчезают в течение суток;
- инсульт - клиническая картина формируется внезапно, в исходе формируются стойкие признаки неврологического дефицита;
- ЧМТ - остаточные явления выявляются при тяжелых и среднетяжелых травмах: ушибе головного мозга, переломах свода и основания черепа, открытых повреждениях.
Парестезии занимают центральное место в картине синдрома беспокойных ног. Странные ощущения появляются по ночам, лишают пациентов сна, вынуждают вставать и двигаться. Локализуются преимущественно в голенях и стопах, со временем распространяются на бедра, руки, промежность. Симптом иногда беспокоит больных мигренью. Возникает с пораженной стороны, чаще - в зоне виска.
Ангиотрофоневрозы
При синдроме Рейно парестезии становятся следствием вазоспазма, наблюдаются на раннем этапе ишемического пароксизма, сменяются ломящими болями, распиранием. Пациентов с эритромелалгией беспокоят приступы жгучей или пекущей боли в стопах, кистях рук, реже - промежности, ушах или носу. Со временем болевые эпизоды учащаются и удлиняются, присоединяются парестезии, гиперестезия, гиперпатии.
Поражение периферических сосудов
Парестезии являются характерным симптомом облитерирующих патологий периферических сосудов: эндартериита, атеросклероза, тромбангиита. Сочетаются с мышечными судорогами, зябкостью, гипестезией и перемежающейся хромотой. Проявление также обнаруживается на поздних стадиях варикоза, дополняется отечностью, болями, трофическими расстройствами.
Стоматологические болезни
Парестезии слизистых оболочек определяются при некоторых стоматологических заболеваниях:
- Глоссит. Симптом появляется на начальных стадиях, включает дискомфорт, жжение. Язык отечный, распознавание вкуса затруднено. Прием пищи и разговор причиняют неудобства из-за болей.
- Глоссодиния. Парестезии считаются основным проявлением патологии. Больные жалуются на ползание мурашек, зуд, покалывание, чувство волоса на языке. Вначале необычные ощущения кратковременные, в последующем становятся постоянными.
- Ксеростомия. Из-за недостаточного слюноотделения пациентов беспокоят жжение и сухость во рту. Употребление пищи вызывает дискомфорт. Часто развиваются инфекционные осложнения.
Другие причины
Возможными причинами парестезий являются:
- Инфекционные заболевания. Симптом эпизодически возникает при значительной гипертермии на фоне острых инфекций и тяжелых локальных гнойных процессов (абсцессов, флегмон).
- Эндокринные и обменные болезни. Неврологические проявления формируются на фоне метаболических сбоев. При гиповитаминозе В1 развивается полинейропатия. При гипопаратиреозе выявляются парестезии и мышечные судороги.
- Психические расстройства. У больных истерией, депрессией и неврастенией парестезии не имеют органической основы, развиваются в рамках соматизации психических нарушений. При неврозе глотки симптом определяется в зоне поражения, дополняется першением и болью.

Диагностика
Установление этиологии парестезий находится в ведении врача-невролога. При необходимости пациентов направляют на консультации к другим специалистам: флебологу, сосудистому хирургу, эндокринологу. При необычных ощущениях на слизистой полости рта рекомендован осмотр стоматолога. Врач определяет жалобы, изучает анамнез жизни и заболевания. Выясняет, когда впервые появились парестезии, как симптом видоизменялся с течением времени. Для уточнения диагноза проводится развернутое обследование:
- Неврологический осмотр. Предусматривает исследование чувствительности, рефлексов, мышечной силы. Невролог осуществляет пальпацию пораженной зоны, оценивает болезненность в точках выхода нервов. Проверка болевого восприятия производится иглой, тактильного - ваткой или перышком. Для исследования силы мышц, обнаружения специфических признаков тех или иных патологий применяют различные функциональные пробы.
- Электрофункциональные методы. Включают электромиографию, электронейрографию, соматосенсорные, тригеминальные и кожные вызванные потенциалы. Показаны при невропатиях, плекситах, ганглионевритах, тригеминальной невралгии и пр. Дают возможность подтвердить повреждение нервного ствола, установить его остроту и локализацию, оценить глубокую чувствительность и функциональное состояние вегетативной нервной системы.
- Нейровизуализация. Наиболее информативной методикой считается магнитно-резонансная томография, реже используется КТ. В зависимости от предполагаемого патологического процесса больному могут быть назначены МРТ черепных нервов, головного или спинного мозга. Методы дают возможность уточнить характер болезни (опухоль, кровоизлияние и т. д.). При подозрении на сосудистый генез неврологических симптомов рекомендована МР-ангиография.
- Исследования сосудов. Показаны при варикозе и облитерирующих заболеваниях. Применяются ультразвуковые методики (дуплексное сканирование, допплерография). Могут проводиться периферическая артериография, термография, реовазография, осциллография, капилляроскопия. Для обнаружения сосудистого спазма при поражении артерий осуществляют функциональные пробы (паравертебральную или паранефральную блокаду).
- Лабораторные анализы. Для уточнения этиологии полинейропатий выполняют токсикологические исследования, генетические тесты, анализы на антитела, определение сахара крови. При нарушениях метаболизма оценивают уровень витаминов, паратгормона, фосфора и кальция. При инфекционных болезнях производят микробиологическое исследование, ПЦР, ИФА. Для определения типа и степени злокачественности неоплазий проводят морфологический анализ.
При поражении твердых структур, тоннельных синдромах рекомендованы рентгенологические методики (рентгенография, КТ). При психических расстройствах показаны консультация психиатра, психологическое тестирование, патопсихологическое обследование.
Лечение
Консервативная терапия
При болезнях, сопровождающихся парестезиями, проводят следующие лечебные мероприятия:
- Устранение нейропатической боли. При интенсивном болевом синдроме назначают наркотические и ненаркотические анальгетики, спазмолитики, трициклические антидепрессанты, транквилизаторы, седативные средства. Быстрый эффект обеспечивают блокады нервов и триггерных точек.
- Этиопатогенетическая терапия. С учетом причины заболевания может включать коррекцию инсулинотерапии, препараты кальция, витамин В1, ганглиоблокаторы, адреноблокаторы, дезинтоксикацию, введение человеческого иммуноглобулина и иные методы.
- Другие методики. Показаны нейротрофические препараты, АТФ, витамины группы В, С, РР. Хороший результат достигается при проведении физиотерапевтических процедур. Используют ЛФК, массаж, рефлексотерапию, гальванизацию, ультрафонофорез, индуктотермию. Иногда применяют мануальные техники.
Хирургическое лечение
С учетом причины парестезии могут выполняться следующие операции:
- Невропатии:декомпрессия, невролиз периферических нервов, иссечение опухоли нервного ствола.
- Тригеминальная невралгия:микроваскулярная декомпрессия корешка тройничного нерва, чрескожная ризотомия.
- Ганглиониты, болезни сосудов:шейная, грудная, поясничная или периартериальная симпатэктомия.
- Миелопатия, радикулит: иссечение новообразования, дискэктомия, микродискэктомия, пункционная декомпрессия диска, фасетэктомия, ламинэктомия.
- Поражения ЦНС: транскраниальное, эндоскопическое или стереотаксическое удаление гематом, декомпрессивная трепанация черепа, иссечение неоплазий, тромболизис при ишемическом инсульте.
1. Методические рекомендации по диагностике и лечению невропатической боли/ под ред. Яхно Н.Н. - 2012.
Невропатия наружного кожного нерва бедра ( Болезнь Бернгардта-Рота , Парестетическая мералгия )
Невропатия наружного кожного нерва бедра — поражение латерального кожного нерва бедра, чаще всего происходящее в паховой области и зачастую связанное с его возрастными дегенеративными изменениями. Проявляется парестезиями, болью и онемением боковой и частично передней области бедра, при интенсивном болевом синдроме — нарушением ходьбы. Диагноз невропатии устанавливается преимущественно по данным неврологического исследования, дополнительное обследование пациента проводится при помощи УЗИ, рентгенографии, КТ и включает обследование позвоночника, брюшной полости, тазобедренного сустава. Лечение предполагает фармакотерапию, локальное введение препаратов, использование физиотерапевтических методов, рефлексотерапии и массажа. В сложных случаях возможна хирургическая декомпрессия нерва.
Невропатия наружного кожного нерва бедра была описана в 1895 г. российским неврологом В.К. Ротом и немецким врачом M. Бернгардтом. Первый дал ей название мералгия (от греческого meros - бедро), второй — невралгия. В связи с этим в современной литературе по неврологии можно встретить несколько названий данного заболевания - болезнь Бернгардта-Рота, парестетическая мералгия, синдром Рота. Наблюдается преимущественно у мужчин в возрасте после 50 лет (мужчины 50-60 лет составляют 75% заболевших). Встречается у беременных, чаще в III триместре, что связано с происходящим у них изменением положения таза.
В большинстве клинических случаев невропатия наружного кожного нерва бедра имеет односторонний характер. На долю двусторонних поражений приходится около 20%. Известны семейные случаи невропатии, вероятно обусловленные генетически детерминированными особенностями строения нерва и окружающих его анатомических структур.
Анатомические особенности
Наружный, или латеральный, кожный нерв бедра берет начало от передних ветвей спинномозговых корешков L2-L3. Направляясь спереди по поверхности подвздошной мышцы, он достигает верхней передней подвздошной ости, медиальнее которой проходит под паховой связкой и переходит на передне-латеральную поверхность бедра, где разделяется на 2-3 конечные ветви. При выходе на бедро латеральный кожный нерв образует довольно резкий изгиб кзади. В 17% наблюдений на месте изгиба имелось веретенообразное утолщение ствола нерва.
Особенностью нерва является возникновение возрастных дегенеративных изменений мякотных волокон, что объясняет манифестацию парестетической мералгии преимущественно у людей в возрасте. Происходящие в нерве изменения описывают как уменьшение диаметра и числа мякотных волокон с вторичным развитием склеротических процессов. При этом отсутствует компенсаторная гипертрофия оболочек нерва, наблюдается лишь их уплотнение.
Латеральный кожный нерв бедра и его ветви, идущие до коленного сустава, иннервируют наружную и частично переднюю поверхность бедра. Наиболее ранимым участком нерва является место его выхода на бедро. Наличие изгиба нервного ствола, его прохождение под паховой связкой и возле кости обуславливают быстрое возникновение компрессии нерва при каких-либо изменениях данной анатомической области.
Причины возникновения
Среди триггеров, способных вызвать болезнь Бернгардта-Рота, наиболее частыми являются факторы, вызывающие сдавление нерва в паховой области. К ним относятся: ношение корсета, тугого пояса или чрезмерно тесного нижнего белья; ожирение; беременность; искривление позвоночника (сколиоз, лордоз); травмы тазобедренного сустава и переломы костей таза; мышечно-тонические и нейро-рефлекторные изменения, происходящие при заболеваниях и травмах позвоночника (поясничном радикулите, остеохондрозе, дискогенной миелопатии, переломе поясничного отдела позвоночника). Вышеуказанные причины приводят к изменениям взаиморасположения анатомических структур области паховой связки, обуславливающим трение нерва о связку или ость подвздошной кости при наклонах вперед и движениях бедром.
Компрессия латерального кожного нерва возможна на уровне подвздошной мышцы. Ее причиной может выступать забрюшинная гематома, воспалительные процессы брюшной полости, варикоз малого таза, опухоли, оперативные вмешательства. Как и другие мононевропатии (например, невропатия седалищного нерва, бедренная невропатия, перонеальная и большеберцовая невропатия), болезнь Бернгардта-Рота может возникнуть при алкоголизме, сахарном диабете, отравлении тяжелыми металлами, системном васкулите, ревматизме, инфекционных заболеваниях.
Симптомы
Как правило, невропатия наружного кожного нерва бедра имеет постепенное начало. Заболевание манифестирует с онемения некоторых участков кожи на боковой стороне бедра. Затем онемение распространяется на всю боковую и частично переднюю поверхность бедра. Пациентами оно описывается как чувство «омертвения кожи» или «покрытия бедра тканью». Присоединяются парестезии — локальные ощущения холода, жжения, давления, беганья мурашек, дрожи, покалывания. Первоначально указанные симптомы имеют периодический характер, провоцируются трением одежды, ходьбой или стоянием. В дальнейшем они присутствуют постоянно. Наряду с парестезиями возникает болевой синдром, интенсивность которого снижается, когда пациент лежит, согнув ноги. Боль затрудняет ходьбу. Походка становится похожей на перемежающуюся хромоту.
Осмотр выявляет гипестезию, соответствующую зоне иннервации наружного кожного нерва. Обычно выпадает тактильная и болевая чувствительность, иногда — температурная. В отдельных клинических случаях наблюдается гиперестезия, доходящая до гиперпатии. Могут отмечаться трофические нарушения — выпадение волосков, истончение кожи, ангидроз. Пальпация точки выхода кожного нерва на бедро провоцирует возникновение боли, иррадиирующей по бедру. Двигательная сфера сохранена. Ограничения двигательной функции полностью обусловлены болевым синдромом.
Диагностика
Критериями верификации диагноза «невропатия наружного кожного нерва бедра» выступают данные неврологического осмотра. Определение генеза невралгии может потребовать консультацию ортопеда, рентгенографию позвоночника в поясничном отделе, КТ позвоночника, рентгенографию тазобедренного сустава, УЗИ или КТ сустава, УЗИ брюшной полости и малого таза. Проведение электромиографии или электронейрографии требуется в крайне редких случаях.
Дифдиагностика болезни Бернгардта-Рота проводится с поясничной радикулопатией, коксартрозом, поясничным спондилоартрозом.
Эффективное лечение парестетической мералгии представляет собой сочетание медикаментозных, физио- и рефлексотерапевтических методов. Осуществляется неврологом. Особое значение при этом имеет устранение триггеров, вызвавших развитие невропатии. Например, снижение массы тела, удаление опухолей, лечение патологии тазобедренного сустава, коррекция вертебральных нарушений.
Купирование боли проводится назначением противовоспалительных препаратов и анальгетиков (немисулида, кеторолака, ибупрофена и пр.), в сложных случаях — локальным введением местных анестетиков (лидокаина, новокаина) или глюкокортикоидов (гидрокортизона, дипроспана) в виде блокад. Улучшение трофики пораженного нерва достигается применением вазоактивных средств (никотиновой кислоты, пентоксифиллина) и метаболических фармпрепаратов (тиоктовой к-ты, тиамина, цианокобаламина, пиридоксина и их комбинаций).
Физиолечение назначается после консультации с физиотерапевтом. Оно может включать дарсонвализацию, грязелечение, сероводородные или радоновые ванны, массаж. Возможно проведение иглоукалывания или электроакупунктуры. Однако, эффективность рефлексотерапии во многом зависит от профессионализма рефлексотерапевта.
В отдельных случаях при отсутствии должного эффекта от консервативного лечения и наличии интенсивного болевого синдрома ставиться вопрос о проведении хирургического вмешательства в области паховой связки, имеющего своей целью декомпрессию нерва.
Неврит верхних и нижних конечностей причины, симптомы, методы лечения и профилактики
Неврит верхних и нижних конечностей - воспалительное заболевание периферических нервов, сопровождающееся болью и снижением чувствительности. Оно возникает вследствие переохлаждения, механических повреждений, гиповитаминозов, сосудистых нарушений. Болезнь может развиваться в одном нерве или в нескольких, поэтому ее делят на 2 типа - мононеврит и полиневрит. При обнаружении неприятных симптомов следует обратиться за помощью к неврологу.
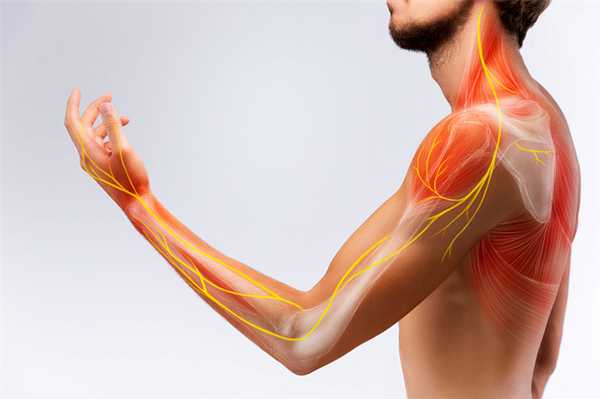
Клиники ЦМРТ более 10 лет специализируются на консервативном лечении неврита верхних и нижних конечностей. Центры оснащены современным экспертным оборудованием для точной диагностики, эффективного лечения и реабилитации. Опытные специалисты применяют индивидуальный подход, составляя комплекс лечебных мероприятий, направленных на борьбу с патологией на всех стадиях.
Запишитесь на прием к неврологу
Поставить точный диагноз, определив причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач на очном приеме.
Запишитесь к врачу через онлайн-форму на сайте или по телефону
Невролог
стаж 8 лет
Невролог • Остеопат • Мануальный терапевт
стаж 28 лет
Невролог • Остеопат • Реабилитолог • Вертебролог • Рефлексотерапевт
стаж 37 лет
Адреса лечебных клиник в Москве
Симптомы неврита верхних и нижних конечностей
Для заболевания характерны следующие симптомы:
- приступы тупой боли по ходу нерва
- потеря чувствительности и сухожильных рефлексов
- нарушения в движениях
- атрофия мышц
- онемение и покалывание
- отечность
- повышенное потоотделение
- ломкость ногтей
- трофические язвы
- местное выпадение волос
По течению неврит верхних и нижних конечностей бывает 3 форм - острый, подострый и хронический.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Причины
К причинам развития патологии относятся:
- травмы
- инфекционные болезни
- артрит
- опухоли
- злоупотребление алкоголем
- интоксикация мышьяком, свинцом или угарным газом
- сахарный диабет
- авитаминоз
- нарушение обменных процессов
- подагра
- дегенеративные заболевания
- ревматизм
- остеохондроз
- аллергическая реакция на введенную вакцину
Разновидности неврита верхних конечностей
Врачи выделяют несколько видов неврита верхних конечностей:
- синдром запястного канала - болезнь характеризуется онемением пальцев и в дальнейшем приводит к парестезиям и ночным болям, которые могут распространяться в локти и предплечья. Диагностируется в основном у женщин пожилого возраста и людей, чья профессиональная деятельность связана с монотонными движениями кисти
- неврит лучевого нерва - в зависимости от места поражения может вызывать скованность при разгибании руки в локте и предплечье, затруднение при движении пальцами и онемение. Недуг возникает при неудобном положении во время сна, переохлаждении или травме
- неврит локтевого нерва - наблюдается снижение чувствительности ладони и парестезии
- неврит срединного нерва - приводит к сильному болевому синдрому в предплечье и пальцах, атрофии мышц большого пальца
- неврит подкрыльцового нерва - человек не может отвести руку в сторону, снижается чувствительность в плече и нередко появляется атрофия дельтовидной мышцы
Разновидности неврита нижних конечностей
Неврит нижних конечностей бывает следующих видов:
- плексит - вызывает мышечную слабость, уменьшает чувствительность ног и приводит к потере сухожильных рефлексов, болевым ощущениям в ногах, тазобедренных суставах и позвоночнике
- неврит седалищного нерва - воспалительный процесс, возникающий при межпозвоночной грыже, болезнях позвоночника и инфекциях. Характеризуется приступами боли, снижением чувствительности в ноге
- неврит бедренного нерва - вызывает затруднения при сгибании бедра и разгибании ноги в колене, голени
При подозрении на неврит потребуются функциональные пробы для выявления двигательных нарушений. В качестве дополнительных методов исследования используют электромиографию и электронейрографию. Они помогают выяснить степень иннервации и контролировать состояние нерва в ходе терапии. Для обнаружения седалищного нерва потребуется рентгенологическое обследование, компьютерная томография или МРТ.
Для диагностики неврита верхних и нижних конечностей в сети клиник ЦМРТ используют следующие методы:
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers
Чек-ап (комплексное обследование организма)
КТ (компьютерная томография)
К какому врачу обратиться
Проблемой воспаления нервов (вне зависимости от локализации) занимается невролог.

Шехбулатов Арслан Висрадиевич

Ефремов Михаил Михайлович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Славин Дмитрий Вячеславович
Коновалова Галина Николаевна
Лечение неврита верхних и нижних конечностей
При неврите лучевого нерва принято использовать антибиотики и противовирусные лекарства. Если заболевание возникло после травмы, то пораженную конечность обездвиживают с помощью лангеты. Пациенту назначают препараты для восстановления кровообращения и витаминные комплексы. Повысить мышечный тонус и вернуть чувствительность помогут фонофорез, УВЧ и электрофорез.
Если у пациента диагностирован плексит, то ему следует принимать витамины группы B для улучшения метаболических процессов в мышечной ткани. Чтобы улучшить кровообращение в пораженных мышцах рекомендуются сосудистые препараты. Ускорить процесс выздоровления помогут физиотерапевтические процедуры - ионофорез с новокаином, диадинамические токи, иглорефлексотерапия.
Курс лечения при неврите седалищного нерва включает прием обезболивающих средств и нестероидных противовоспалительных препаратов. Избавиться от сильной боли помогут новокаиновые блокады. Эффективно сочетать медикаментозное лечение с физиотерапевтическими процедурами - магнитотерапия, УВЧ и электрофорез. Когда стадия обострения затихнет, полезно заниматься лечебной физкультурой и ходить на массаж. Также врач может назначить ношение специального бандажа. При наличии в организме инфекции необходимо принимать противовирусные лекарства или антибиотики. Если причиной неврита седалищного нерва стала межпозвоночная грыжа, то не обойтись без оперативного вмешательства.
Для лечения неврита верхних и нижних конечностей применяют следующие методы:
Читайте также:
