Дерматофиброма у ребенка
Добавил пользователь Алексей Ф. Обновлено: 22.01.2026
Одним из частых поводов обращения пациенток (женщины традиционно более внимательно относятся к своему здоровью) ко мне является появление необычного рубца или «твёрдой родинки» на ногах. Также весьма характерны и опасения в отношение возможности возникновения рака кожи. Эти уплотнения, как правило, оказываются дерматофибромами — доброкачественными образованиями.
Дерматофибромы обычно растут медленно и большинство из них представляют собой одиночный узелок на конечностях, но это не исключает вероятности их появления на любом участке кожи. Они являются самыми частыми болезненными опухолями кожи, приводящими пациента на приём. Чаще всего этими пациентами (и не только у меня, а по всему миру) являются женщины, которые бреют ноги и могут быть обеспокоены травмированием их бритвой и, как следствие, болью, кровотечением, эрозивными изменениями и изъязвлением. Быстрый рост не характерен для дерматофибром и они обычно остаются без изменений десятилетиями. Пациенты обычно жалуются на плотную родинку или необычный рубец, и часто обеспокоены возможностью возникновения рака кожи.
Обычно дерматофибромы не требуют никакого лечения. Только при подозрении на агрессивные типы требуется удаление и подтверждение доброкачественности процесса. Хирургическое удаление применимо в случае косметических показаний или в случае неоднозначной клинической картины. Биопсия в виде перевернутой пирамиды позволяет получить и положительный эстетический результат, и достаточное количество тканей для гистологического анализа. Поверхностное удаление или криодеструкция может дать хорошие эстетические результаты или уменьшить симптомы; но в этих случаях велика вероятность рецидива. Также для удаления дерматофибром используются углекислый лазер и лазер на красителях.
Если дерматофиброма меняется в цвете, размере, границах или появляются неприятные ощущения, то пациенту рекомендуется приходить на периодический осмотр. Если после удаления дерматофибромы возник рецидив, то это повод обращения ко врачу. При появлении множественных, сгруппированных дерматофибром следует проанализировать семейный анамнез и исключить тяжелые фоновые заболевания. При агрессивных типах дерматофибром следует исключить злокачественный процесс.
Мне памятны 2 дерматофибромы, которые выделяются на фоне сотен увиденных дерматофибром. В одном случае это была западающая (атрофичекая) дерматофиброма, возникшая более 30 лет назад на фоне воспаления и сохранившаяся с тех пор в неизменном виде. Удаления она не требовала и с эстетической точки зрения пациентку не беспокоила.
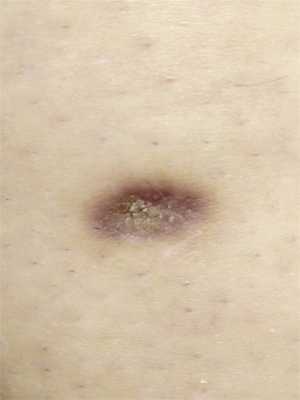
Дерматофиброма, располагающаяся ниже уровня кожи.
Второй была заметно выступающая над уровнем кожи (полипоидная) дерматофиброма у мужчины. Дерматофиброма существовала более 10 лет в неизменном виде, но её наличие беспокоило пациента, что и стало причиной её удаления. Проведение гистологического исследования было само собой разумеющимся.
Красный узел диаметром до 1,2 см, с ровной, гладкой поверхностью. Блеск обусловлен нанесенным антисептиком непосредственно перед удалением. Истончённый эпидермис, сглаженная сосочковая дерма, опухоль располагается в сетчатом слое дермы. Отсутствие капсулы на границе между опухолью и окружающей дермой. Опухоль представленная веретеновидными клетками и грубыми извитыми волокнами коллагена.
Дерматофиброма (поверхностная доброкачественная фиброзная гистиоцитома) — часто встречающиеся кожная опухоль неизвестной природы, которая возникает чаще всего у женщин. Дерматофиброма часто развивается на руках и ногах, и изредка может давать о себе знать слабым зудом и дискомфортом. Удаление опухолей обычно не требуется и к нему прибегают при не очевидном диагнозе или при появлении беспокоящих симптомов.
Как правило дерматологи сталкиваются с первично кожной (поверхностной) дерматофибромой. Подкожная (глубокая) доброкачественная гистиоцитома бывает редким поводом для обращения, чаще всего с ней имеют дело хирурги и онкологи. Внимание и подробное исследование последней связано с тем, что она может иметь агрессивное клиническое течение и гистологически иметь различные варианты: клеточный, аневризмальный и атипичный. Кроме того доброкачественные фиброзные гистиоцитомы описаны в костях, глазницах, дыхательных путях, желудочно-кишечном тракте, селезенке, мочеполовой системе и внутри черепа.
На коже у одного пациента возможно наличие нескольких дерматофибром, но редко когда их число превышает 15. Множественный эруптивный вариант возникает лишь у 1% пациентов, и примерно 60% из них имеют тяжелое фоновое состояние, как например ВИЧ-инфекция или системная красная волчанка. Также описаны случаи сочетания множественных дерматофибром с дерматомиозитом, болезнью Грейвса, тиреоидитом Хашимото, миастенией гравис, синдромом Дауна, лейкемией, миелодиспластическим синдромом, кожной Т-клеточной лимфомой, множественной миеломой, атопическим дерматитом, болезнью Крона и язвенным колитом. Также описана взаимосвязь их появления с приёмом лекарственных средств, среди которых антиретровирусные агенты, биологический препарат эфализумаб, антитела к фактору некроза опухоли альфа и ингибитор тирозиновой киназы иматиниб. Описаны также врождённые и приобретённые случаи множественных сгруппированных дерматофибром.
Исторические дерматофиброму принято считать реактивным процессом на некоторые повреждения кожи (укус насекомых, татуировка, туберкулиновый тест, предшествующий фолликулит), но точные причины неизвестны. Клональный анализ предполагает, что она представляет собой истинную неоплазму. Измененный иммунитет, вероятно, играет роль во многих случаях множественных эруптивных дерматофибром, связанных с различными фоновыми состояниями и приемом лекарствам (описано выше). Изучение эруптивных дерматофибром у родственников предполагает существование генетического компонента.
В росте дерматофибром играют роль ряд молекул — поверхностный протеогликан, синдекан-1 и фактор роста фибробластов-2, участвующие в эпителиально-мезенхимальной передаче сигнала. Сигналинг трансформирующего фактора роста бета (ТФР-b) может быть триггером фиброза, наблюдаемого в дерматофибромах. ТФР-b наряду с другими фибриногенными факторами, может продуцироваться тучным клеткам, о наличии которых в аномально большом количестве в дерматофибромах, сообщают некоторые исследователи.
Также ряд исследователей сообщают об обнаружении генных слияний в дерматофиброме, а также о генной перестройке и избыточной экспрессии гена ALK в эпителиоидных и атипичных дерматофибромах.
Дерматофибромы встречаются относительно часто. Не имеет расовой предрасположенности. У женщины дерматофибромы встречаются 2 раза чаще, чем у мужчин. Дерматофибромы могут возникать в любом возрасте. В одном исследовании 80% биопсий было сделано в возрасте 20-49 лет, а в другом — средний возраст был равен 42,18±13,72.
Ноги — самое частое место возникновения дерматофибром. Хотя они могут появиться на любом участке кожи, ладони, подошвы, пальцы, рот и гениталии поражаются редко. Не стоит забывать о редких формах — гигантских (более 5 см в диаметре), атрофических, полипоидных и дерматофибромах с распространяющимися сателлитами. Самая большая зафиксированная дерматофиброма — 17х9х4см. Множественные сгруппированные дерматофибромы редки и могут быть схожи с выбухающей дерматофибросаркомой. Сгруппированные дерматофибромы обычно наблюдаются в одном дерматоме. В научной литературе описан 1 случай гало-дерматита (феномена Мейерсона) вокруг дерматофибромы.
Кожная хондрома, десмопластическая трихоэпителиома, гранулема инородного тела, опухоль Абрикосова, нодулярный фасциит, нодулярная чесотка, нейротекома, киста желточного протока, нейрофиброма, дерматомиофиброма, эпителиоидная саркома.
При УЗИ дерматофибромы представляют собой гипоэхогенный солидный узелок. Дерматофибромы могут быть выявлены по результатам оптической когерентной томографии. При ПЭТ дерматофиброма может мимикрировать со злокачественными опухолями. Для владеющих дерматоскопией она может быть полезным дополнительным методом выявления дерматофибром. Наиболее часто наблюдается периферическая пигментная сеть с центральной белой областью. При дерматоскопии ксантоматозной дерматофибромы наблюдается гомогенный паттерн с оттенками желтого цвета и периферической пигментной сетью. Зеленый цвет может указывать на сидеропенический вариант опухоли. Если при дерматоскопии наблюдается меланоцитарный или атипичный паттерн, то показана биопсия. Если имеют место диагностические затруднения, то показана эксцизионная биопсия до подкожной жировой клетчатки.
Эпителий, покрывающий дерматофиброму, обычно акантотичен. Наблюдается псевдоэпителиоматозная гиперплазия и базалоидная пролиферация. Гиперплазия может быть связана с действием фибробластов на эпидермальные кератиноциты. Может наблюдаться повышенное содержание пигмента, который может быть железом или меланином. В большинстве высыпаний наблюдается зона Гренца в сосочковом слое дермы, покрывающем опухоль. Основная масса опухоли располагается без капсулы в толще дермы, а периферия опухоли сливается с окружающей тканью. Характерны извитые пучки пролиферирующих веретенообразных клеток с чрезмерным отложением коллагена. На периферии веретеновидные клетки характерным образом оборачиваются пучками нормального коллагена. Существуют наблюдения о вкраплении меланоцитов среди веретеновидных клеток. Подкожная жировая клетчатка обычно интактна, но в случае поражения следует исключить выбухающую дерматофибросаркому (ВДФС).
Антитела к фактору XIIIa и СD 34 полезны для дифференцировки этих 2 опухолей: первое указывает на дерматофиброму, второе — на ВДФС. CD34 позитивный ответ также имеет место при клеточном варианте дерматофибромы. Дерматофибромы сохраняют эластичные волокна, в то время как при ВДФС они фрагментированы или смещены. Это можно оценить при флюоресцентной микроскопии образцов, окрашенных гематоксилином и эозином, или при окраске на эластичные волокна.
Для дифференцировке эти двух опухолей может быть полезно выявление некоторых молекул: для дерматофибромы характерна секреция стромелизина-3, тромбоспондин-1 и связанный с ним ТФР-b аблюдаются вповышенном количестве в ВДФС, нестин экспрессируется только в 13% дерматофибром и в 94% ВДФС.
Для дифференцировки дерматофибромы от ВДФС может быть полезен FISH анализ.
Одна клинико-патологическая классифицирующая схема описывает следующие четыре категории дерматофибромы: 1) с архитектурными особенностями, такими как глубокое проникновение, атрофический, аневризмальный (ангиоматоидный), гемангиоперицитома-подобный, палиссадный или оссифицирующий варианты; 2) клеточные/стромальные дерматофибромы, такие как светлоклеточная, зернистоклеточная, миофибробластическая, склеротическая, атипичная (псевдосаркоматозная), гемосидеротическая, холестериновая (липидная) и миксоидная варианты; холестериновый вариант описан при метаболическом синдроме, наиболее вероятно холестерин возникает из разрушенных клеточных мембран, нежели проникает из циркулирующих липопротеидов; 3) дерматофибромы с архитектурными и клеточными/стромальными изменениями в гомогенном окружении; 4) сложная, составная или комбинированная дерматофиброма с 2 и более архитектурными и клеточными/стромальными паттернами в одном образовании.
Гистологическое исследование 192 дерматофибром выявило 80% общих фибром, 5,7% аневризмальных, 2,6% эпителиоидных, 2,1% клеточных, 2,1% липидных, 1% атрофических и 0,5% светлоклеточных.
Существует предположение, что эпителиодная дерматофиброма является отдельной опухолью, основывающееся на том факте, что в одном исследовании маркер CD10 был положителен в 11 из 11 дерматофибром и только в 1 из 7 эпителиодных дерматофибром.
Описаны редкие гистологические наблюдения дерматофибром: изъязвленная и эрозивная дерматофибромы, дерматофиброма с эозинофильным инфильтратом, ассоциированная с перфорирующим дерматозом, с сальной гиперплазией, с интрацитоплазматическими эозинофильными глобулами, с перстневидными клетками, с отложениями легких цепей амилоида и со случайным акантолизом. При дерматофибромах часто зафиксирована индукция гиперплазии рядом расположенных структур. В исследовании более 10000 дерматофибром наблюдалась ассоциированная индукция фолликулярных структур и структур сальной железы. Дерматофибромы плеча имеют высокую частоту сальной индукции и гиперплазией похожей на себорейный кератоз.
Возможно редкое сосуществование дерматофибромы и меланоцитарных образований в одном образце. В опубликованном исследовании на эту тему были продемонстрированы юнкционный, дермальный и сложный невусы, а также один случай меланомы in situ. Знания этих взаимоотношений могут помочь предотвратить неправильный диагноз, положительное ИГХ с маркерами S-100 и Mart-1 говорит в пользу меланоцитарного образования, с XIIIа — в пользу дерматофибромы. Другой возможный маркер — SOX10, положительный в меланоцитарных образованиях, но не в фиброгистиоцитарных. Для дифференциальной диагностики дерматофибром с эпителиодными саркомами применяют маркер INI-1, наблюдаемый в 100% дерматофибром и отсутствующий в большинстве эпителиодных сарком.
Типичные поверхностные дерматофибромы считаются доброкачественными образованиями с хорошим прогнозом. Лишь у небольшого количества пациентов может возникать дискомфорт от болезненности и значительного зуда.
Дерматофиброма у ребенка
Возникает чаще у молодых женщин, преимущественно на нижних конечностях.В качестве этиологического фактора рассматривают микротравмы, укусы насекомых. Составными элементами любого варианта дерматофибромы являются клетки фибробластического ряда, волокнистые субстанции и сосуды в различных соотношениях. Фибробластические элементы опухоли имеют склонность к фагоцитозу, поэтому в них часто содержатся липиды и железо.
Согласно классификации ВОЗ различают следующие гистологические варианты опухоли:
- клеточная доброкачественная фиброзная гистиоцитома;
- аневризматическая доброкачественная фиброзная гистиоцитома;
- эпителиоидная доброкачественная фиброзная гистиоцитома;
- атипичная (псевдосаркоматозная) доброкачественная фиброзная гистиоцитома.
Характеризуется солитарными, редко — множественными узлами круглой формы, до 1-2 см в диаметре, залегающими глубоко в коже или подкожной клетчатке. Поэтому часто опухоль как бы втянута в кожу и ее верхний полюс находится на уровне окружающих тканей, в других случаях—возвышается куполообразно. Элементы плотные, с гладкой, иногда веррукозной поверхностью, от цвета нормальной кожи до красновато-коричневого, безболезненные, иногда могут сливаться в дольчатые конгломераты.
Характерен симптом ямки (при сдавливании опухоли между двумя пальцами она как бы слегка погружается в окружающие ткани).
Множественные дерматофибромы иногда наблюдаются при системной красной волчанке, ВИЧ-инфекции и могут сочетаться с остеопойкилией (синдром Бушке—Оллендорфа).
Описана атрофическая форма опухоли, которая может симулировать анетодермию.
Дерматофибромы персистируют многие годы без склонности к спонтанному регрессу и с выраженной тенденцией к локальным рецидивам после удаления. Однако в литературе документировано несколько случаев гистологически подтвержденного метастазирования в лимфоузлы, легкие, абдоминальную стенку через 2-2,5 года после эксцизии первичной опухоли.
Для постановки диагноза необходима биопсия.
Гистологическая картина вариабельна.
В связи с этим некоторые авторы варианты дерматофибромы выделяют в отдельные нозологические формы, целесообразно считать эти опухоли разновидностями дерматофибромы, поскольку их морфологические признаки и гистогенез являются сходными. Различия состоят в преобладании того или иного компонента и степени их зрелости.
- Фиброзный тип характеризуется преобладанием зрелых и молодых коллагеновых волокон, располагающихся в различных направлениях, местами в виде пучков с завихрениями и муаровых структур. Участки молодого коллагена окрашиваются гематоксилином и эозином в бледно-голубой цвет, волокна располагаются отдельно, а не в виде пучков. Клетки преимущественно зрелого вида (фиброциты), но могут быть и молодые формы — фибробласты. Опухоль иногда резко отграничена от окружающей дермы, иногда же ее границы расплывчатые.
- Клеточный тип характеризуется наличием большого количества клеточных элементов, в основном фибробластов, окруженных небольшим количеством коллагеновых волокон. Среди фибробластов располагаются, иногда в виде гнезд, гистиоциты. Они крупнее фибробластов, ядра их овальные, в цитоплазме содержится значительное количество липидов и гемосидерина. В некоторых опухолях преобладают гистиоциты, среди которых располагаются (иногда в большом числе) клетки Тутона — крупные клетки с многочисленными ядрами, иногда сгруппированными, в массивной цитоплазме. Периферические отделы цитоплазмы этих клеток содержат двоякопреломляющие липиды, иногда могут встречаться типичные ксантомные клетки. В тех случаях, когда последние преобладают, располагаясь в виде гнезд среди фибробластических элементов, подобный вариант дерматофибромы называют фиброксантомой. Строма клеточного типа дерматофибромы состоит из нежных, рыхло расположенных коллагеновых волокон, местами с наличием ритмичных структур.
- При всех вариантах дерматофибромы обнаруживают сосуды различного калибра с набухшими эндотелиоцитами. В некоторых случаях среди клеточных элементов и волокнистых структур находятся в большом количестве капиллярные сосуды, что дает основание некоторым авторам называть подобную опухоль склерозирующей гемангиомой. Иногда наряду с сосудами капиллярного типа наблюдаются более крупные сосуды с резко расширенными просветами, имеющими вид щелей, располагающиеся в соединительной ткани, где коллагеновые волокна образуют характерные муаровые структуры. В фибробластических элементах обнаруживают двоякопреломляющие липиды (ангиофиброксантома).
Пигментные невусы, инфантильный системный гиалиноз, дерматофибросаркома выбухающая Дарье—Феррана, миофиброматоз инфантильный.
Выбухающая дерматофибросаркома
Выбухающая дерматофибросаркома - злокачественная опухоль соединительнотканного происхождения. Склонна к медленному росту и инвазии в окружающие ткани. Отдаленные метастазы встречаются редко. Обычно выбухающая дерматофибросаркома локализуется в области туловища или верхнего плечевого пояса. На начальной стадии представляет собой плотное красноватое, багрово-синюшное или коричневатое пятно. В течение нескольких лет или десятилетий превращается в узловатое опухолевидное образование, выступающее над поверхностью кожи. Диагноз устанавливается на основании анамнеза, данных осмотра и результатов дополнительных исследований. Лечение оперативное.
Общие сведения
Выбухающая дерматофибросаркома (бугристая фибросаркома кожи, дерматофибросаркома Дарье-Феррана, рецидивирующая дерматофибромиома) - редкая соединительнотканная опухоль средней степени злокачественности. В качестве самостоятельного заболевания впервые была описана в 1924 году. Выбухающая дерматофибросаркома растет в течение нескольких лет или даже десятилетий, не склонна к метастазированию, постепенно внедряется в подлежащие ткани. Метастазы, как правило, выявляются только после многократных рецидивов. Чаще поражает людей молодого и среднего возраста. В 10% случаев диагностируется у детей. Мнения исследователей о распространенности у мужчин и женщин разнятся. Одни специалисты считают, что выбухающая дерматофибросаркома одинаково часто поражает представителей обоих полов, другие полагают, что женщины страдают в 2-4 раза реже мужчин. Лечение осуществляют специалисты в области онкологии и дерматологии.
Причины развития и патанатомия выбухающей дерматофибросаркомы
Причины и механизмы развития данной патологии пока не выяснены. Существуют версии о сосудистом и фибробластическом происхождении. Одни исследователи указывают на возможную связь с травмой, другие - на наличие хромосомных нарушений. Размер опухоли зависит от длительности заболевания и может колебаться от нескольких миллиметров до 10-15 сантиметров. Обычно выбухающую дерматофибросаркому диагностируют, когда ее диаметр достигает нескольких сантиметров.
Новообразование плотное, волокнистое, состоит из пучков веретенообразных клеток. Клетки моноформные, вытянутые. Уровень дифференцировки клеток варьируется, может выявляться небольшое количество атипических митозов. Структура коллагена, как правило, не изменена, иногда обнаруживаются признаки слизистой дегенерации. Коллагеновые волокна и пучки фибробластов выбухающей дерматофибросаркомы образуют разнообразные структуры, напоминающие кольца, пучки и завихрения, из-за чего ткань приобретает характерный «муаровый» вид.
Опухоль формирует множество корнеобразных мелких выростов, проникающих в подлежащие ткани. На начальных стадиях представляет собой бляшки, сформированные из нескольких узелков. В последующем количество и размер узлов увеличиваются. Кожные покровы над выбухающей дерматофибросаркомой истончены, при большой длительности заболевания на поверхности новообразования могут появляться кровоточащие или покрытые корочками эрозии и язвочки.
Симптомы выбухающей дерматофибросаркомы
Опухоль обычно возникает в возрасте 20-40 лет, может располагаться на любом участке тела, но чаще локализуется в области спины, живота, груди или проксимальных отделов верхних конечностей. Иногда выбухающая дерматофибросаркома появляется на шее или волосистой части головы. Нижние конечности и дистальные отделы верхних конечностей поражаются очень редко. На ранних стадиях может напоминать липому или рубец. Как правило, одиночная. В отдельных случаях обнаруживается несколько узлов, склонных к слиянию.
Поверхность выбухающей дерматофибросаркомы на начальных стадиях гладкая или слегка бугристая. Цвет - коричневатый, красноватый, фиолетовый или с синюшным оттенком. В результате медленного роста в течение нескольких лет или десятилетий первичный очаг превращается в опухолевидный узел, выступающий над поверхностью кожи. Кожа над выбухающей дерматофибросаркомой атрофированная, напряженная. Вначале узел подвижный, по мере прорастания подлежащих тканей и формирования спаек подвижность опухоли уменьшается.
Обычно выбухающая дерматофибросаркома безболезненна, реже пациенты предъявляют жалобы на незначительные или умеренные боли в области новообразования. При длительном течении заболевания на поверхности опухоли могут обнаруживаться эрозии, покрытые серозно-геморрагическими корочками. Иногда, обычно после многократных рецидивов, выбухающая дерматофибросаркома метастазирует в регионарные лимфатические узлы и отдаленные органы. Следует учитывать, что опухоль даже без метастазирования может глубоко прорастать подлежащие ткани, поражая фасции, кости, мышцы и расположенные под ними органы.
Диагностика выбухающей дерматофибросаркомы
Диагноз устанавливается на основании клинических проявлений и данных дополнительных исследований. Из-за малого количества специфичных симптомов основными диагностическими методиками являются гистологическое и микроскопическое исследование образца ткани, взятого путем открытой или аспирационной биопсии. В пользу выбухающей дерматофибросаркомы свидетельствуют наличие пучков вытянутых клеток, признаки пролиферации веретенообразных клеток, малое количество атипических митозов и характерный «муаровый» рисунок.
Специфические иммунохимические маркеры опухоли отсутствуют. Дифференциальный диагноз выбухающей дерматофибросаркомы проводят с опухолевыми формами грибовидного микоза, фибросаркомой, дерматофибромиомой и гуммозным сифилисом. При постановке окончательного диагноза основываются на данных микроскопии и гистологического исследования. Для выявления отдаленных метастазов используют УЗИ внутренних органов, рентгенографию грудной клетки и другие методики.
Лечение выбухающей дерматофибросаркомы
Лечение хирургическое, осуществляется в плановом порядке амбулаторно или в условиях стационара. Наиболее эффективной считается операция Мохса, в ходе которой дерматоонколог иссекает видимую опухоль, «захватывая» 3-5 сантиметров неизмененной ткани. После иссечения клинический лаборант проводит картирование - выполняет срезы выбухающей дерматофибросаркомы толщиной 1 миллиметр, окрашивает образцы специальными красителями и изучает под микроскопом для определения границ опухоли.
Основываясь на данных, полученных в ходе микроскопического исследования, врач определяет, в каком направлении распространяется выбухающая дерматофибросаркома, и при необходимости иссекает следующий участок ткани. Затем этот участок также изучают под микроскопом и т. д. Данная методика позволяет с высокой точностью определить истинные границы распространения опухоли и дает возможность минимизировать количество рецидивов. При возникновении крупного дефекта после удаления новообразования проводят пластические операции.
Прогноз при выбухающей дерматофибросаркоме зависит от длительности болезни и количества рецидивов. Вероятность рецидивирования после радикального хирургического вмешательства по различным данным колеблется от 10 до 60%, что может быть связано как с различиями в тяжести и распространенности процесса, так и с выбранной оперативной методикой. Рецидивы могут возникать через 10 и более лет после иссечения выбухающей дерматофибросаркомы, поэтому всем пациентам показано длительное наблюдение. В течение первых трех лет после операции больных обследуют через каждые 3-6 месяцев, затем осмотр проводят ежегодно. При наличии повторных рецидивов требуются более частые обследования из-за повышенного риска появления отдаленных метастазов.
дерматофиброма
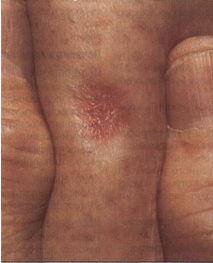
глубине кожных покровов, а наружу выходит лишь небольшая её часть. В большинстве случаев дерматофибромы встречаются у женщин. Обычно наблюдается появление только одного образования, реже - множества. Чаще всего встречается дерматофиброма на ноге. Тем не менее, она может появиться на верхних конечностях, плече, лице и других участках. По внешнему виду это образование напоминает родинку или бородавку. У него обычно гладкая поверхность. Подобное доброкачественное образование состоит из клеток - фибробластов и гистиоцитов. Дерматофибромы могут отличаться по цвету. Встречаются розовые, коричневые, фиолетовые, чёрные и серые оттенки этого образования. Его форма чаще всего округлая.
Причины появления дерматофибром
Предполагается, что появление различных высыпаний неинфекционного генеза связано с укусами насекомых. На данный момент данная теория является необоснованной. Среди факторов, влияющих на возникновение дерматофибром, выделяется: Наследственная предрасположенность. В большинстве случаев у людей, имеющих доброкачественные новообразования, имеются данные о том, что патология передалась генетически от матери или других близких родственников. Возрастные особенности. Чаще всего дерматофибромы встречаются во взрослом и пожилом возрасте. Женский пол. Травмы кожного покрова. Имеются в виду различные виды повреждений (порезы, укусы насекомых и зверей). Помимо предрасполагающих факторов, имеются данные, что дерматофибромы часто развиваются на фоне других заболеваний. Среди них: туберкулёз, акне (гнойничковое поражение кожи лица), ветряная оспа.
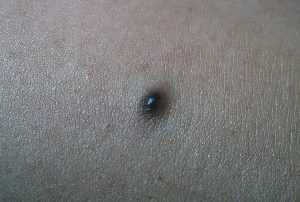
Виды дерматофибром
В зависимости от вида образования и его консистенции, а также причин появления, выделяют 3 формы дерматофибром. Независимо от разновидности, все они является доброкачественными. Выделяют следующие формы: Мягкая дерматофиброма. В большинстве случаев она образовывается на коже после повреждений. Её размер может быть различным. При пальпации такой дерматофибромы можно обнаружить, что она имеет дряблую, мягкую консистенцию. Цвет образования обычно телесный или желтовато-розовый. Поверхность - гладкая. Часто такие образования имеют основание - тонкую ножку. Они медленно увеличиваются в размере или не имеют тенденции к росту. В большинстве случаев расположены на коже лица и туловища. Твёрдая дерматофиброма. Такое образование при осмотре напоминает скопление нескольких долек или маленьких сфер. Оно хорошо отграничено от кожного покрова. Цвет - тёмно-красный или телесный. По размерам твёрдая дерматофиброма может варьироваться от 0,5 до 2 см в диаметре. На ощупь она плотная. Имеет тенденцию к самостоятельному исчезновению и появлению. Это образование никогда не малигнизируется. Может встречаться на любых поверхностях кожного покрова. Лентикулярная дерматофиброма. Представляет собой один
или несколько плотных узелков на коже. Имеет маленький размер - до 1 см. Цвет этого образования варьирует от красного до чёрного оттенка.
Симптомы
Выделяют следующие симптомы, характерные для дерматофибромы (гистиоцитомы): Образование чаще всего округлой формы. Поверхность - гладкая, в редких случаях - бородавчатая. Имеет тенденцию к медленному росту. Цвет дерматофибромы чаще всего зависит от клинической формы (от телесного оттенка до чёрного). В большинстве случаев возникает у женщин среднего возраста на коже нижних или верхних конечностей, лица, туловища. При трении об одежду может сопровождаться неприятными ощущениями, зудом, покраснением. Повреждение этого новообразования приводит к кровоточивости.
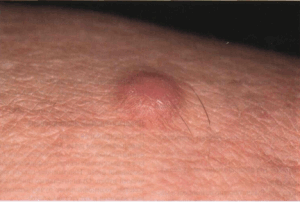
Диагностика дерматофибром
Несмотря на то, что дерматофиброма относится к доброкачественным процессам, при её появлении стоит обратиться к врачу. Ведь образования кожи очень похожи между собой, и различать их сложно для тех, кто не имеет опыта в данном деле. В первую очередь дерматолог задаёт вопросы о том, как давно появилось данное высыпание, изменилось ли оно с течением времени, беспокоит пациента или нет. Далее он проводит пальпацию. Дерматофиброма может иметь плотную или мягкую консистенцию и дольчатое строение. При надавливании на образование оно прогибается внутрь кожи. Пальпация дерматофибромы может вызвать болезненные ощущения. Патологических выделений в норме быть не должно. Окончательно убедиться в правильности диагноза можно лишь при взятии биопсии и проведении гистологического и цитологического исследования.
С чем дифференцируют дерматофибромы
Чтобы не перепутать дерматофиброму с другими новообразованиями, следует знать, какие ещё изменения на коже могут её напоминать. Среди них доброкачественные опухоли, которые имеют тенденцию к малигнизации. Примером служит пигментный невус. Помимо того, данное доброкачественное образование путают с раком.
Имеются в виду такие злокачественные опухоли, как меланома и дерматофибросаркома.
Лечение
Выбор метода лечения зависит от размера образования и от того, приносит ли оно неудобство пациенту. В некоторых случаях дерматофиброму рекомендуется просто наблюдать. Оперативное лечение проводят при кровоточивости образования, большом размере или быстром росте. Лазерная вапоризация. Считается безболезненной и быстрой процедурой. После удаления доброкачественного образования на коже пациент может покинуть клинику в тот же день. Операция занимает всего несколько минут. Риск осложнений при данном вмешательстве — минимальный.
Получить справочную информацию, а также записаться на процедуру можно по телефону: 956-70-86
Западающая (атрофическая) дерматофиброма
Дерматофиброма (гистиоцитома, склерозирующая гемангиома) - это доброкачественное новообразование кожи соединительно-тканного генеза.
Чаще всего дерматофиброму можно наблюдать у молодых женщин. Локализоваться может на любом участке кожи, часто в области нижних конечностей. В качестве причины возникновения рассматривают небольшие травмы, укусы насекомых.
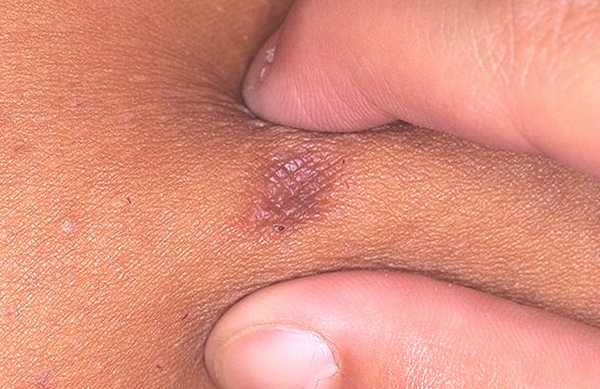
При осмотре врач наблюдает единичный узел (реже множественные) до 1-2 см в диаметре, который располагается глубоко в коже и подкожной клетчатке. Образование на ощупь плотное, втянуто в кожу или выступает над поверхностью кожи, поверхность гладкая или бородавчатая. Цвет от розового, серого до красно-коричневого и черного. Субъективно пациента обычно не беспокоит образование, в редких случаях может быть небольшой зуд и болезненность.
Врач при осмотре проводит диагностический (щипковый) тест: при боковом сдавливании происходит западение центра дерматофибромы. Также для диагностики используется дерматоскопия, при увеличении врач видит образование, представленное пигментной сетью, в центре светлый участок.
Для дифференциальной диагностики с некоторыми кожными и системными заболеваниями требуется проведение гистологического исследования.
Читайте также:
