Диагностика кисты сосудистого сплетения головного мозга по КТ, МРТ
Добавил пользователь Владимир З. Обновлено: 01.02.2026
Обследование головного мозга с помощью компьютерной и магнитно-резонансной томографии позволяет получить обширный перечень информации о строении, аномалиях, патологических состояниях (отек, сотрясение, энцефалопатия, полипы). Сочетание методов визуализирует опухоли, метастазы, изменения окружающих тканей.
Нативное КТ головного мозга показывает твердые структуры - кости, скопления крови, плотные новообразования. Для изучения сосудистой сети, отслеживания распространения патологического участка проводится контрастирование - внутривенное введение йодсодержащего препарата (ультравист, омнипак, гадовист).
На практике чаще компьютерная томография назначается по следующим показаниям:
- Инсульт - внутримозговое кровоизлияние;
- Диагностика опухолей;
- Обнаружение воспалительных процессов - энцефалит, менингит;
- Безуспешное консервативное лечение неврологических расстройств у пациента;
- Поиск аномалий (врожденных, приобретенных);
- Беспричинные боли головы.
Современная онкология использует сочетание КТ головного мозга и ПЭТ/КТ. Последний метод показывает физико-химические характеристики ткани после введения радиоизотопного средства. Накопление изотопа в патологическом очаге указывает на тип образования, локализацию, область распространения. При ПЭТ сотрясение, энцефалопатия головного мозга не визуализируется, если отсутствуют кровоизлияния, отек.
Полипы гайморовых пазух на КТ-изображениях
Доброкачественные разрастания слизистой оболочки не представляют опасности для здоровья, если не имеют крупных размеров. Опасность полипов - закрытие просвета гайморовой пазухи с увеличением внутричерепного давления. Состояние опасно инсультом. Динамическая компьютерная томография проводится после первичного выявления полипа гайморовой пазухи для оценки характера роста. Отсутствие изменений не требует лечения. Если при повторном КТ-обследовании отмечается увеличение размеров, требуется консультация хирурга для решения вопроса об оперативном удалении образования.
Назначает, когда делать КТ шеи и головы, врач лучевой диагностики. Специалист обладает правом окончательного решения, даже если лечащий доктор имеет другое мнение.
Полипы локализуются не только в околоносовых пазухах, но и полости носа. Разрастания соединительной ткани обнаруживает компьютерная и магнитно-резонансная томография.
Компьютерная томография кист мозга
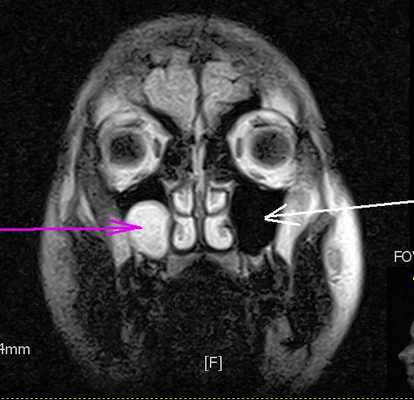
Причина образования кистозных полостей головного мозга неизвестна. Часто кисты обнаруживаются у новорожденных и никак не проявляются на протяжении жизни. Единичная киста головного мозга представляет большую опасность для здоровья. Полости подвергаются динамическому КТ исследованию через определенное время. Одиночные очаги являются воспалительными, злокачественными, паразитарными. За ними требуется наблюдение.
Клиническими симптомами полип и киста мозга не характеризуется. Нозологические формы становятся случайными находками после томографии с контрастным усилением. Инъекция йода в сосуд позволяет определить размеры образований.
Лучше визуализируется киста и полип мозга на МРТ. Компьютерное сканирование при нозологии является уточняющим методом.
После обнаружения кистозной полости назначается ряд обследований для уточнения причины:
- Анализ кала на яйца глистов;
- Определение холестерина;
- Диагностика состояния сердца;
- Проверка здоровья на инфекции.
Кисты верхнечелюстных пазух показывает рентгенография. Оценка изменений на протяжении времени осуществляется рентгеновским способом. Мультиспиральное КТ головы применяется только для обнаружения сопутствующей патологии.
Компьютерная диагностика энцефалопатии
Для диагностики мозговых болезней у детей рациональнее применять МРТ (при возможности сохранения неподвижного положения 15-30 минут). Диагноз энцефалопатии устанавливается после КТ и МР-сканирования. Определяют выбор индивидуальные особенности человека, поставленные диагностические задачи. Информативность способов при правильном подходе можно считать аналогичной.
Цена исследования, радиационное облучение, показания и противопоказания - определяющие факторы.
Ишемические и атрофические изменения четко не прослеживаются при компьютерном сканировании. Состояние обуславливает сопутствующие патологические процессы, на основе которых устанавливается диагноз:
- Диффузные изменения мозговой структуры;
- Расширение желудочков;
- Изменения субарахноидального пространаства;
- Утолщение субкортикального слоя;
- Патологические участки в сером и белом веществе;
- Наличие постишемических кист;
- Лакунарные инсульты (мозговые кровоизлияния).
Дисциркуляторная энцефалопатия сопровождается множественными сосудистыми расстройствами. На основе комплекса нарушений ученые пытаются создать КТ-маркеры, выявление которых позволяет с высокой степенью достоверности установить диагноз.
Важные КТ признаки энцефалопатии:
- Отложение холестерина внутри мозговых артерий. Чем обширнее поражение, тем вероятнее энцефалопатические расстройства;
- Наружная и внутренняя гидроцефалия - скопление жидкости, приводящее к увеличению внутричерепного давления;
- Изменения субкортикального слоя.
- Атрофические, ишемические очаги разной локализации.
Для подтверждения диагноза энцефалопатии сравниваются компьютерные и магнитно-резонансные признаки нозологии. На томограммах за участки атрофии можно принять кисты, неполные инфаркты.
Важный КТ критерий энцефалопатии - феномен лейкоареолизиса. Патология выявлена в 1987 году. После внедрения компьютерного сканирования в медицину обнаружение очагов ишемии размерами до 5 мм в белом веществе при отсутствии гиподенсных участков мозолистого тела, базальных ганглиев, зрительной лучистости вызывало дискуссии у врачей. После использования вентрикулометрии выявлялась гидроцефалия. Комплекс расстройств описывал цереброваскулярные и дисциркуляторные нарушения мозга. Повторное использование способа указывает на прогрессирование гидроцефалии.
Нативное и контрастное КТ мозга обнаруживает ишемию, дисциркуляторные расстройства при энцефалопатии. Для постановки диагноза нужно дополнить полученную информацию подтверждающими фактами:
- Жалобы на частые головные боли;
- Проявления сердечной и дыхательной недостаточности;
- Изменения вязкости, текучести крови;
- Повышение уровня холестерина (определяется липидограммой);
- Обнаружение специальных веществ - гомоцистеин, LE-клетки S-белок.
Комплексная диагностика помогает провести правильное лечение.
Компьютерная томография при опухолях мозга
Злокачественные новообразования сопровождаются многочисленными нарушениями. Нативное КТ опухоль головного мозга показывает на основе прямых и косвенных признаков. После выявления патологического очага проводится контрастное усиление для верификации метастазов, определения размеров очага. Усиление необходимо для оценки перифокальной паренхимы.
Прямые маркеры опухоли головного мозга:
- Понижение или повышение плотности мозгового вещества;
- Участки обызвествления внутри аномального очага;
- Разнородные зоны аномальной плотности.
Описанные маркеры свидетельствуют о наличии аномального очага. При небольших размерах образования диагностика основывается на косвенные проявления:
- Локальный отек мозга вокруг новообразования;
- Атипичное расположение сосудистого сплетения, срединных структур;
- Гидроцефалия;
- Закупорка путей движения спинномозговой жидкости;
- Расширение желудочков.
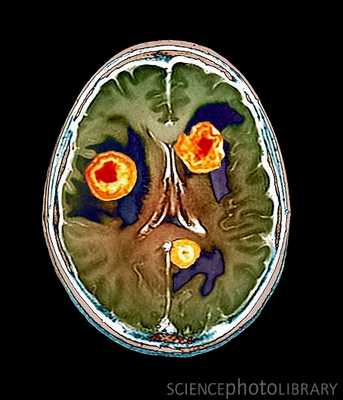
Выраженность косвенных признаков имеет разную степень. Морфология, расположение, степень отечности зависит от преобладания цереброваскулярного или дисциркуляторного компонента, ишемических, атрофических расстройств. Отложение солей кальция внутри участка повышенного, пониженного сигнала свидетельствует о длительном существовании образования. Описанные критерии характерны для сосудистых опухолей. Внутри новообразования плотность снижена, а вокруг - увеличена.
Показывает КТ опухоль головного мозга после контрастирования лучше. Увеличение гетерогенности после усиление - признак злокачественности. Зона характеризуется множественными участками сниженной и повышенной плотности, фрагментами некроза ткани.
После инъекции контраста КТ мозга при доброкачественных очагах не визуализирует гетерогенность. Низкая интенсивность доброкачественной опухоли после усиления сохраняется. Квалифицированный врач лучевой диагностики по результатам томографии может предварительно предложить вид опухоли головного мозга:
- Очаги сниженной плотности с четкими очертаниями характерны для астроцитомы;
- Глиомы зрительного нерва имеют повышенную плотность, которая усиливается после контрастирования;
- Менингиомы - округлые четки зоны средней плотности. Зона ограничивается от здоровой паренхимы, имеет участки известковых отложений;
- Сигнал от метастазов редко отличается от здоровой паренхимы без контрастирования. После усиления можно верифицировать от коры.
После введения контрастного вещества метастатические очаги четко отграничиваются. Периферическая часть отграничивается от паренхимы четким кольцом за счет отека, некроза, центральной кистой.
КТ или МРТ головного мозга - что показывает при сотрясении
После удара головы крупных кровоизлияний, гематом может не наблюдаться. Сотрясение головного мозга сопровождается рядом клинических симптомов, позволяющих назначить компьютерную томографию.
Критерии постановки диагноза:
- КТ-признаки повреждения костей черепа;
- Потеря сознания после травмы длительностью меньше 5 минут;
- Факт падения или удара по голове;
- Выявление на томограммах блокады прохождения спинномозговой жидкости, отклонения интенсивности сигнала серого и белого вещества.
Человеку после сотрясения мозга КТ назначается по показаниям. Наличие клинических симптомов ухудшения состояния определяется необходимость исследования. На начальной стадии внутри мозговой ткани возникают нарушения микроциркуляции, увеличивается внутричерепное давление. Нарастающее сотрясение мозга требует незамедлительной диагностики. Крупное кровоизлияние приведет к летальному исходу.
Верификацию ушиба лучше проводить с помощью МРТ. Нозология не сопровождается описанными комплексом нарушений. Обследование поможет выявить атрофию, ишемию, цереброваскулярные расстройства.
КТ-критерии отека мозга
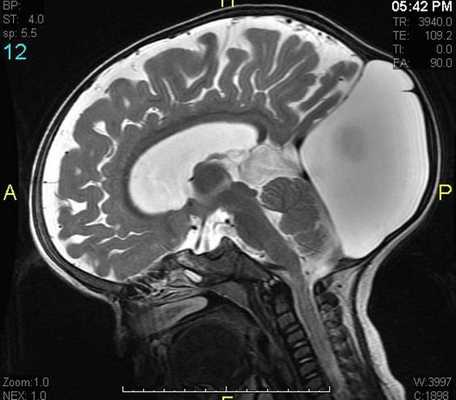
Обильное скопление жидкостного компонента внутри мозговой паренхимы визуализируется на компьютерных томограммах. Обширный отек головного мозга при последующем послойном сканировании приводит к расширению желудочков, смещению срединных структур, компрессию основных элементов.
Незначительная отечность обуславливает энцефалопатию. Крупный отек мозга сопровождается рядом морфологических нарушений - цитотоксических, интерстициальных, вазогенных. Признаки отека мозга на КТ специфичны:
- Расширение желудочков;
- Гидроцефалия;
- Расширение передних рогов;
- Увеличение ликворных пространств;
- Изменение объема мозга;
- Деформация анатомических структур.
Изменение анатомии - важное проявление отека мозга, не наблюдаемое при энцефалопатии, сотрясении. Полипы - это дополнительное разрастание слизистой оболочки с включением соединительнотканных волокон. Внутри черепной коробки образования появляются редко.
Дополнительно после травмы может назначаться КТ легких и брюшной полости для исключения осложнений, вторичных заболеваний.
Классическая КТ анатомия головного мозга ориентирована на выявление патологии твердых тканей. Контрастное усиление, МРТ - дополнительные способы диагностики для изучения мягкотканых структур.
Звоните нам по телефону 8 (812) 241-10-46 с 7:00 до 00:00 или оставьте заявку на сайте в любое удобное время
Диагностика кисты сосудистого сплетения головного мозга по КТ, МРТ
Ваша заявка принята!
Благодарим за обращение.
В ближайшее время с вами свяжется наш специалист.
Киста сосудистого сплетения у плода и взрослого: причины, симптомы
Киста сосудистого сплетения (КСС) у плода и новорожденного - это УЗИ термин, образующийся из-за избыточных скоплений спинномозговой жидкости вдоль сосудов. В большинстве случаев по мере роста младенца образования проходят самостоятельно. Если структуры сохраняются, не представляют опасности для здоровья ребенка. Если структуры сохраняются, не представляют опасности для здоровья ребенка. Только в редких случаях требуется оперативное вмешательство по удаления разросшейся кистозной полости.
Киста сосудистого сплетения у плода - что это такое
Опасность представляют КСС у детей с хромосомными аномалиями типа болезни Эдвардса (трисомия 18 хромосомы). Нозология характеризуется множественными пороками развития, поэтому внутримозговые полости с ликвором - минимальная проблема при лечении.
Болезнь Дауна не характеризуется формированием КСС головного мозга.
Интересные факты о кистах сосудистых сплетений детей:
- Самопроизвольное исчезновение у 90% плодов к 28 неделе развития;
- Частота распространенности нозологии среди беременных - 2%;
- Варьирует форма, размер, количество полостей;
- Обнаруживаются у взрослых и здоровых людей;
- Частота кист ворсинчатого, хориоидного сплетения - около 3%.
Нельзя определить первоначальный тип образований у плода из-за физиологической деградации. Отсутствие выраженной симптоматики не позволяет врачам накопить достаточно информации о патологии.
Морфологическая структура хориоидных кистозных полостей у ребенка
Скопление цереброспинальной жидкости внутри хориоидных образований не представляет опасности здоровью младенца. Морфологически полость представлена тонкой стенкой, способна изменять размеры, форму.
Сплетения сосудов - это ранние структуры формирования центральной нервной системы плода. Двусторонняя локализация обусловлена наличием двух полушарий, требующих содержания ликвора. Объяснить необходимость формирования ограниченных полостей вокруг сплетений ученые не смогли. Предположительно, структуры являются частью формирования ЦНС, поэтому проходят к 28 неделе. Если замедляется развития, КСС прослеживаются у новорожденных, младенцев 3 месяца и несколько старше.
Кистозные полости головного мозга иногда прослеживаются у взрослых. Клинических симптомов патология не формирует, поэтому выявляются случайно на МРТ, проводимой по причине верификации другой этиологии.
Практика показывает отсутствие опасности для здоровья сохранение кист хориоидных сплетений после 30 недель, за исключением болезни Эдвардса.
Причины возникновения КСС
Этиология не установлена. Считается вероятным длительное сохранение кистозных полостей на фоне вирусных инфекций, герпеса, осложненного течения беременности. Отсутствие клинических проявлений до конца жизни человека свидетельствует об отсутствии вреда патологии. За образованиями требуется динамическое наблюдение. Незаращение родничков у ребенка позволяет выполнить УЗИ черепа, а взрослым людям рекомендуют периодическое МРТ.
Вирусные кисты способны видоизменяться: растут, перерождаются. Динамическое наблюдение определяет прогноз последствий для человека с КСС.
Следует отличать два разных диагноза - «киста сосудистого сплетения плода», «сосудистая киста головного мозга». Первая нозология безвредна, проходит самостоятельно или сохраняется без динамики много лет. Вторая разновидность опасна, так как иногда провоцирует симптоматику.
Существует определение «псевдокиста». На экране УЗИ-монитора врачи могут обнаружить полость, которая образованная физиологическими структурами.
Исключение патологических состояний после установки диагноза «киста сосудистого сплетения» у новорожденного и плода обеспечивается дополнительным комплексным обследованием. Генетическое консультирование исключает болезнь Эдвардса. Магнитно-резонансная томография показывает структуру мягких тканей головного мозга с высоким разрешением, трехмерным моделированием исследуемой области.
Обнаружение у ребенка кисты сосудистого сплетения требует верификации провоцирующих факторов: вирусных и бактериальных инфекций, изменения состава ликвора, повышения внутричерепного давления. Если отсутствуют дополнительные изменения, можно утверждать об отсутствии условий для негативного развития сосудистой кисты.
Кисты сосудистого сплетения новорожденного ребенка
Обнаружение КСС после рождения не является опасным состоянием, но требует обследования новорожденного малыша. Герпетическая инфекция активируется при ослабленном иммунитете, способна обусловить изменения сосудистых сплетений. С ростом младенца укрепляется иммунитет, поэтому после 3 месяцев наблюдается активное развитие иммунитета. Снижение вирусной активности стабилизирует состояние. Кистозные полости могут наблюдаться у грудничка при отсутствии клинической патологии. По стандартной схеме детей обследует три раза:
- 3 месяца;
- 6 месяцев;
- 12 месяцев.
Отсутствие прогрессирования свидетельствует об отсутствии изменений, которые будут способствовать развитию опасных состояний.
Киста левого сосудистого сплетения у ребенка
Сосудистое сплетение закладывается в организме плода достаточно рано. Образование принимает участие в образовании спинномозговой жидкости, которая обеспечивает питание головного мозга.
Диагноз кисты левого сплетения распространен у новорожденных, хотя чаще встречается двухсторонняя локализация. Формируется патология в возрасте до 1 года, когда присутствуют перенесенные внутриутробные инфекции. Кистозные полости образуются в любом участке головного мозга с одинаковой вероятностью.
Киста сосудистого сплетения правого бокового желудочка
Нозология считается самой доброкачественной, так как большинство вариантов самостоятельно исчезает. Обнаруживается после 22 недель. Ультразвуковое сканирование после 28 недель показывает отсутствие патологии. Кистозная полость правого желудочка способна рассасываться. Если отсутствует сочетанная патология (с повреждением других вентрикулярных пространств) данное расположение кисты не будет формировать осложнений на протяжении всей жизни, даже если нозология сохранится у ребенка после 1 года. У взрослого человека нозология встречается редко.
Двусторонние сосудистые кисты сплетений
Патология способна сохраняться во взрослом периоде. Некоторые полости исчезают, часть сохраняется. Несмотря на двустороннее расположение клинических симптомов не возникает. Динамическое наблюдение способно может выявить увеличение размеров, изменение формы. Только тогда проводится консервативное лечение. Предварительно исключаются хромосомные мутации. Врачи-генетики способны выявить генетическую предрасположенность к болезни Эдвардса. Правда, определить патологию можно без консультирования по внешним симптомам нозологии, характеризующимся множественными пороками развития.
Ультразвуковое исследование через каждые 3 месяца позволяет отследить состояние паренхимы мозга у младенцев. Процедуры достаточно для получения информации о деградации или прогрессировании кистозных полостей.
Мелкие кистозные полости в мозге ребенка
Природа КСС достоверно не установлена. Патология является случайной находкой. Мелкие очаги не влияют на психику человека, метаболические реакции. Нарушение обмена веществ отсутствует, поэтому опасность исключена.
Следует дифференцировать мелкие кисты сплетений и сосудов. Последний вариант провоцирует некоторую симптоматику. Угроза жизни, здоровью отсутствуют. У взрослых людей возможно возникновение мелкой геморрагии, пропитывания окружающих тканей.
Внутриутробное инфицирование провоцирует воспалительное повреждение стенок полости. Выявление инфекции требует назначения антибактериальных препаратов.
Обнаружение кисты сплетения на 19 или 20 неделе - это не повод для переживаний со стороны родителей. Повторное обследование на 29 неделе покажет отсутствие полостей.
Большинство ученых считает нормой кистозное сплетение внутримозговых сосудов. Отсутствие клиники позволяет предположить нозологии вариантом нормы. Совершенствование способов диагностики позволило выявлять болезнь у плода и младенцев чаще.
Следует обращать внимание на позднее кистообразование, являющееся результатом инфицирование герпеса, рядом других вирусов.
Симптомы кист сосудистых сплетений
Киста головного мозга у взрослых людей может быть последствием гематомы. Ограниченное скопление крови (субдуральное, эпидуральное) с проникновением внутрь желудочков мозга способствует вентрикулярному кистообразованию.
Патология способствует появлению клинических симптомов:
- Головокружение, головная боль;
- Расстройство координации движений;
- Мышечные судороги, эпилепсия;
- Гипертонус у новорожденных.
Локализация проявлений вблизи важных нервных центров способствует возникновению специфической симптоматики.
Присутствие цитомегаловирусной или герпетической инфекции осложняет течение заболевания. Обнаружение возбудителя и КСС у взрослого человека с высокой долей вероятности свидетельствует о вирусной этиологии кистозных полостей.
Микрокиста сосудистого сплетения правого бокового желудочка редко вызывает неврологические расстройства.
У детей сосудистые микрокисты и более крупные образования не сопровождаются патологической симптоматикой. Международная классификация болезней (МКБ 10) не относит нозологию к ряду патологических состояний.
Последствия кист сосудистых сплетений
Осложненные кистозные образования обуславливают специфические проявления:
- Гипертонус новорожденных;
- Неврологическая симптоматика при компрессии мозговых структур;
- Эпилепсия (мышечные судороги);
- Незначительное падение зрения и слуха.
При магнитно-резонансной томографии нужно будет отличать истинную сосудистую кисту от псевдокисты. Последняя разновидность является вариантом физиологического развития мозга, но анатомически структура при обследовании УЗИ напоминает полость. Магнитно-резонансная томография - точное исследование (информативность около 96%). Режим трехмерного моделирования позволит правильно верифицировать нозологию.
Синдром Эдвардса может обнаружить УЗИ по определению аномалий конечностей, изменению внутренних органов. Дополнительные диагностические тесты:
- Определение концентрации хорионического гонадотропина;
- Биохимический анализ крови;
- Анализ околоплодных вод.
Особую группу риска составляют женщины в возрасте от 32 лет и старше с гормональными нарушениями.
Диагностика сосудистых кист головного мозга
Большинство детей с наличием кисты сосудистого сплетения обладают доброкачественным течением. Никаких внешних и внутренних проявлений не формируется. Отсутствие изменений после динамического обследование через трехмесячный срок и 1 год позволяет с высокой степенью достоверности доказать отсутствие последующего прогрессирования изменений.
У взрослых определяются кистозные полости на КТ сосудов головы с контрастом, МР-ангиографии.
Современная диагностика позволяет обнаружить мелкие, двусторонние, односторонние полости любых размеров.
Новорожденным, младенцам магнитно-резонансную томографию проводят без наркоза во время сна. Обследование проводится во время сохранения полной неподвижности. Обеспечение качества при сканировании младенцев и дошкольников предполагает исследование под наркозом.
У грудничков верификация патологии возможна с помощью нейросонографии. Некоторые государственные клиники проводят обследование всем детям после рождения с профилактической целью. Частные диагностические центры предлагают обследование платно.
Кисты головного мозга и их диагностика
МРТ головного мозга. Т2-взвешенная аксиальная томограмма. Арахноидальная киста. Цветовая обработка изображения.
Кисты головного мозга в большинстве своем относятся к аномалиям развития. Некоторые образования, возникшие на почве нарушения развития, имеют сходные с кистами черты.
Эпидермоидные кисты (эпидермоиды) - доброкачественные врождённые образования. Они происходят из эктопических эпидермальных клеток и развиваются в период закрытия, в 3-5 нед. эмбриогенеза, как следствие неполного разделения нейрональной и покровной эктодермы. Частота составляет около 1% от внутричерепных образований. Обычно диагностируются в возрасте 25 - 45 лет. Локализация эпидермоидов может быть любой, но типичная - мосто-мозжечковый угол (третье по частоте образование этой области), предмостовая цистерна, параселлярная область, четверохолмие и желудочковая система, очень редко в полушариях, спинном мозге и интрадиплоидно. Растут они интра- или экстрадурально, экспансивно, медленно, сдавливая ствол мозга, внутричерепные нервы, но не разрушая кость. Иногда захватывают сосуды и нервы. По характеру роста их можно отнести к опухолевидным образованиям. Вокруг эпидермоидов нередко развивается асептическое воспаление, а при разрыве содержимое (жир, кератин) прорывается в ликворные пространства. Клинические проявления зависят от локализации и масс-эффекта.
При МРТ головного мозга картина неспецифическая и зависит от содержимого кисты. Если она не содержит жира, то имеет ликворную интенсивность сигнала . В таком случае эпидермоидная киста трудно отличима от арахноидальной, хотя, как правило, не столь однородная. На МРТ типа FLAIR и диффузионно-взвешенных МРТ изображениях содержимое эпидермоидов светлее ликворного. Жировое содержимое, такие эпидермоиды еще называют холестеатомой, приводит к высокому сигналу на Т1-взвешенных МРТ головного мозга. Видимо, он обусловлен липидами, но не холестеролом. На Т2-взвешенных МРТ головного мозга он менее интенсивен чем ликвор. Контуры эпидермоидов всегда четкие. Холестеатомы составляют всего 3-5% от эпидермоидов. В 15-20% случаев встречается кальцификация по переферии кисты. Редко наблюдается контрастирование стенок.
МРТ головного мозга. Т1-взвешенные корональная и сагиттальная МРТ. Эпидермоидная киста левой височной доли.
Дермоидные кисты встречаются реже эпидермоидных, составляя около 0,3 % от внутричерепных образований. Обычно выявляются в возрасте между 10 и 20 годами. Морфологически от эпидермоидов их отличает наличие эктодермальных элементов - волосяных фолликулов, потовых желёз и т.д. Типично они расположены по средней линии (в отличие от эпидермоидов, которые чаще внеосевые): в супраселлярной цистерне, субфронтально, вокруг моста и, очень редко парапиниально, периорбитально, в IV желудочке, в области конского хвоста и интрадиплоидно. От эпидермоидных кист на МРТ головного мозга их отличает только выраженная неоднородность структуры, кроме того, они всегда яркие на Т1-взвешенных МРТ головного мозга за счёт большого содержания липидов. При разрыве и прорыве в субарахноидальное пространство в нём появляется уровень, на Т1-взвешенных МРТ головного мозга светлый жир плавает на ликворе.
Липома представляет собой скопление в субарахноидальном пространстве зачаточных жировых клеток с примесью коллагена. Происходят липомы из остатков примитивной эмбриональной оболочки. Эта мальформация оболочек мозга связана с нарушением дифференцировки мезенхимы на мягкую мозговую оболочку и субарахноидальное пространство. Частота липомы составляет менее 0.5% от внутричерепных образований. Обычно липомы локализуется в мозолистом теле, в межполушарной щели, воронке гипофиза и гипоталамусе, реже вокруг червя мозжечка и пластины четверохолмия и мосто-мозжечковом углу и Липомы мозолистого тела сочетаются с его агенезией и в 60% случаев с распространением на сосудистое сплетение. При МРТ головного мозга липома четко очерчена, без отека вокруг и масс-эффекта, кость не разрушает. Структура образования чаще однородная, жировой интенсивности сигнала - то есть выраженно гиперинтенсивная на Т1-взвешенных МРТ и немного менее интенсивная по отношению к ликвору на Т2-взвешенных МРТ. Иногда встречаются неоднородные липомы с участками низкого сигнала от кальцинатов и сосудов, проходящих ее насквозь. При сомнениях в диагнозе надо выполнить МРТ головного мозга с подавлением жира или можно сделать КТ. На КТ липома всегда резко гиподенсна и может содержать включения кальция.
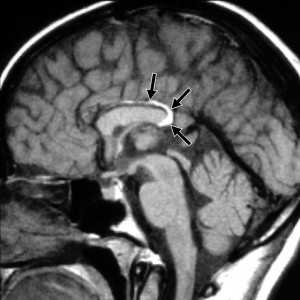
МРТ головного мозга. Сагиттальная Т1-взвешенная МРТ. Липома мозолистого тела.
Эпендимальные кисты встречаются очень редко. Они представляют собой врождённую отшнуровку внутри желудочков или цистернах . На МРТ головного мозга контур кисты четкий, сигнал ликворной интенсивности или чуть светлее за счет отсутствия пульсации и примеси белка, структура однородная. В отличие от кист прозрачной перегородки она не расщеплена, а смещена.
Арахноидальные кисты представляют собой скопление ликвора между листками расщепленной паутинной оболочки. Арахноидальная киста обычно не сопровождается другими мальформациями. Незначительная часть арахноидальных кист имеет приобретенное происхождение - следствие лептоменингита, операции или кровоизлияния. Частота составляет около 1% от внутричерепных образований. Соотношение полов М:Ж, как 4:1. Типичная локализация - средняя черепная ямка (в области Сильвиевой борозды 50%), межполушарная щель, мосто-мозжечковый угол (11%), за скатом или на уровне четверохолмия (10%), в области червя мозжечка (9%), реже в области межножковой и предмостовой цистерн (3%), а также супраселлярной и хиазмальной цистерн. Ретроцеребеллярная арахноидальная киста довольно часто встречаются за мозжечком и отличима от mega cisterna только по неизменённой задней черепной ямке. Содержимое кисты чисто ликворное, стенки гладкие, чётко очерченные, внутри кисты могут быть перегородки. Мелкие арахноидальные кисты очень трудно увидеть. Меняя ширину окна и его уровень на Т1-взвешенных МРТ изображениях можно заметить, что киста чуть светлее ликвора. Дифференциальная диагностика с эпидермальными кистами лучше осуществляется с помощью МРТ последовательности FLAIR. Эпидермальные кисты становятся яркими, в отличие от гипоинтенсивных арахноидальных.
Нейроглиальные (нейроэпителиальные) кисты - врождённые кисты различной этиологии, локализующиеся в паренхиме мозга или в области сосудистого сплетения желудочков. Обычно округлые, с гладкими стенками. Очень часто такие кисты сочетаются с аномалиями развития: отсутствием прозрачной перегородки и полимикрогирией. При МРТ головного мозга содержимое кист ликворное, иногда с небольшой примесью белка.
Коллоидная киста - это врождённое нейроэпителиальное образование. Коллоидная киста выстлана эпителием и имеет фиброзную капсулу. Она составляют около 1-2% объемных внутричерепных образований. Обычно диагностируются в возрасте между 30 и 50 годами. При МРТ головного мозга видно, что киста всегда расположена в переднее-верхнем отрезке III желудочка между отверстиями Монро. Контур ее четкий, форма округлая, содержимое бывает неоднородное. Размер от 3 мм до 4 см, при больших размерах она закрывает отверстия Монро и вызывает окклюзионную гидроцефалию. Сигнал зависти от примеси белка к ликвору. При наличии белкового мукоидного содержимого киста гиперинтенсивна на Т1-взвешенных МРТ и гипоинтенсивна на Т2-взвешенных МРТ, но встречаются варианты гиперинтенсивные на томограммах обоих типов кольцевидные или смешанные . Контрастирования не наблюдается.
КТ и МРТ головного мозга. Коллоидная киста III желудочка.
Киста кармана Ратке представляет собой редко встречающееся образование из остатков эмбриональной эктодермы (щель Ратке), расположенное между долями гипофиза. Выявляется в любом возрасте, но чаще в 50-60 лет. Клинические проявления связаны с масс-эффектом. При головного мозга выявляется небольшая (3-5 мм) киста с четким контуром, без отека вокруг, однородная по структуре. Сигнал зависит от содержимого. При серозном содержимом сигнал типично жидкостный, при мукоидном киста светлая на Т1-взвешенных МРТ. В редких случаях киста достигает больших размеров и даже выходит за пределы седла. Стенка кисты иногда усиливается при контрастировании.
МРТ головного мозга. Т2-взвешенная корональная МРТ. Киста кармана Ратке.
Пинеальная киста расположена в проекции шишковидной железы. Встречается с частотой 4-11%. Размеры обычно не превышают 1 см, но изредка встречаются больших размеров. В таких случаях она вызывает окклюзионную гидроцефалию. При головного мозга она имеет все признаки кисты с примесью белка в жидкости, то есть немного светлая на Т1-взвешенных. Изредка встречается геморрагическое содержимое. Киста может контрастироваться по периферии.
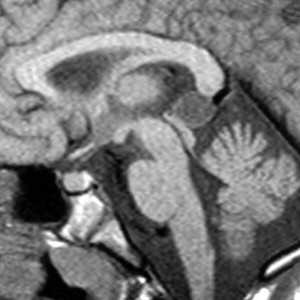
МРТ головного мозга. Сагиттальная Т1-взвешенная МРТ. Пинеальная киста.
Кисты средней линии - киста прозрачной перегородки (cavum septi pellucidi), полость Верге (cavum Vergae) и киста промежуточного паруса (cavum veli interpositi) - являются нормальными структурами головного мозга плода. В течение 6 месяцев после рождения у большинства людей они запустевают, но могут и сохраниться, визуализируясь при этом на МРТ головного мозга. По-видимому, эти полости не имеют клинического значения и относятся к случайным находкам при томографии. Киста прозрачной перегородки (еще называют V желудочком) является медиальной стенкой боковых желудочков и ограничена спереди коленом мозолистого тела, сверху мозолистым телом и сзади столбами свода . Полость Верге представляет собой продолжение кисты прозрачной перегородки кзади и расположена между телами желудочков . Обычно обе кисты сочетаются. Киста промежуточного паруса расположена в крыше III желудочка (tela choroidea), между треугольниками боковых желудочков на уровне отверстий Монро. Она ограничена сверху мозолистым телом, cзади цистерной четверохолмия и снизу III желудочком.
При МРТ в СПб мы обращаем внимание на возможность не только врожденных, но и редких состояний, к которым относятся приобретенные кисты головного мозга, причиной которых могут быть:
- последствия ОНМК
- опухолевые кисты
- паразитарные кисты
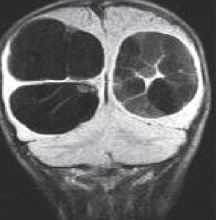
МРТ головного мозга. Корональная Т1-взвешенная МРТ. Многокамерные эхинококковые кисты.
Кисты головного мозга одинаково хорошо видны в высоких полях и низкопольных открытых МРТ. МРТ СПб дает место выбора выполнения МРТ.
МРТ при кистах сосудистого сплетения головного мозга
Кисты сосудистого сплетения относятся к редким патологиям, обнаруживаемым случайно при МРТ или КТ головного мозга. Кисты в области сосудистого сплетения могут в норме наблюдаться у плода, но исчезают к 26 неделе беременности. Считается, что часть случаев связано с трисомией 18 хромосомы.
При КТ видна характерная кальцификация по краям кисты. При МРТ головного мозга киста представляет собой мелкие четко очерченные ликворные образования. Дифференциальную диагностику при МРТ головного мозга надо проводить с :
Ксантогранулема при МРТ головного мозга очень похожа на кисту сосудистого сплетения, но отличается смешанным содержимым из жира, коллоида, ликвора и продуктов крови. По этой причине на МРТ типа FLAIR они остаются видны. На диффузионно-взвешенных МРТ сигнал от ксантогранулемы яркий, в отличие от кист.
Гипертрофия сосудистого сплетения видна на МРТ головного мозга как его диффузное увеличение, нередко приводящее к гидроцефалии. Плексит - воспалительный процесс, сопровождающийся воспалением и гипертрофией сосудистого сплетения и сочетающийся с вентрикулитом и церебритом, именно их проявления, в первую очередь видны при МРТ головного мозга.
МРТ кист головного мозга
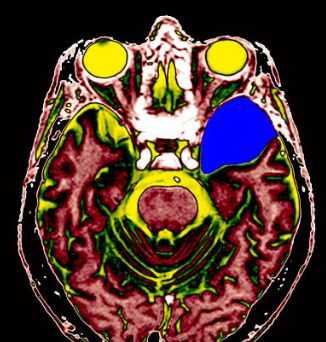
МРТ головного мозга. Арахноидальная киста полюса левой височной доли. Цветовая обработка.
Кисты головного мозга - это аномалии его развития. При МРТ в СПб мы видим задачу в дифференциальной диагностике с кистозными формами опухолей. При МРТ головного мозга некоторые виды кист, особенно дермоидные, сами напоминают опухоль.
При МРТ головного мозга картина неспецифическая и зависит от содержимого кисты. Если она не содержит жира, топри МРТ головного мозга эпидермоидная киста имеет ликворную интенсивность сигнала. В таком случае эпидермоидная киста трудно отличима от арахноидальной, хотя, как правило, не столь однородная. На FLAIR томограммах и диффузионно-взвешенных МРТ головного мозга содержимое эпидермоидов светлее ликворного. Жировое содержимое, такие эпидермоиды еще называют холестеатомой, приводит к высокому сигналу на Т1-зависимых МРТ головного мозга. Видимо, он обусловлен липидами, но не холестеролом. На Т2-взвешенных МРТ головного мозга он менее интенсивен чем ликвор. Контуры эпидермоидов на МРТ всегда четкие. Холестеатомы составляют всего 3-5% от эпидермоидов. В 15-20% случаев встречается кальцификация по переферии кисты. Редко наблюдается усиление стенок кисты при МРТ головного мозга с контрастированием.
МРТ головного мозга. Т2-взвешенная аксиальная МРТ. Эпидермоидная киста в области предмостовой цистерны слева.
Дермоидные кисты встречаются реже эпидермоидных, составляя около 0,3 % от внутричерепных образований. Обычно выявляются в возрасте между 10 и 20 годами. Морфологически от эпидермоидов их отличает наличие эктодермальных элементов - волосяных фолликулов, потовых желёз и т.д. Типично они расположены по средней линии (в отличие от эпидермоидов, которые чаще внеосевые): в супраселлярной цистерне, субфронтально, вокруг моста и, очень редко парапинеально, периорбитально, в IV желудочке, в области конского хвоста и интрадиплоидно. От эпидермоидных кист на МРТ головного мозга их отличает только выраженная неоднородность структуры, кроме того, они всегда яркие на Т1-зависимых МРТ головного мозга за счёт большого содержания липидов. При разрыве и прорыве в субарахноидальное пространство в нём появляется уровень, на Т1-зависимых МРТ головного мозга светлый жир плавает на ликворе.
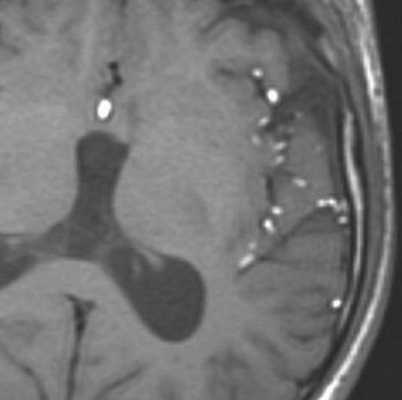
МРТ головного мозга. Т1-взвешенная аксиальная МРТ. Прорыв дермоидной кисты в субарахноидальное пространство.
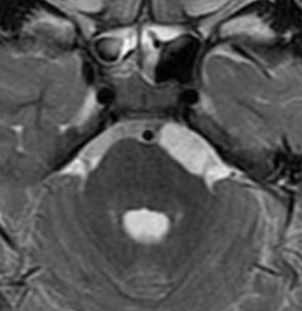
Эпендимальные кисты встречаются очень редко. Они представляют собой врождённую отшнуровку внутри желудочков или цистернах. При МРТ головного мозга контур кисты четкий, сигнал ликворной интенсивности или чуть светлее за счет отсутствия пульсации и примеси белка, структура однородная. В отличие от кист прозрачной перегородки при МРТ головного мозга видно, что она не расщеплена, а смещена.
МРТ головного мозга. Т2-взвешенная аксиальная МРТ. Эпендимальная киста.
Арахноидальные кисты представляют собой скопление ликвора между листками расщепленной паутинной оболочки. Арахноидальная киста обычно не сопровождается другими мальформациями. Незначительная часть арахноидальных кист имеет приобретенное происхождение - следствие лептоменингита, операции или кровоизлияния. Частота составляет около 1% от внутричерепных образований. Соотношение полов М:Ж, как 4:1. Типичная локализация - средняя черепная ямка (в области Сильвиевой борозды 50%), межполушарная щель, мосто-мозжечковый угол (11%), за скатом или на уровне четверохолмия (10%), в области червя мозжечка (9%), реже в области межножковой и предмостовой цистерн (3%), а также супраселлярной и хиазмальной цистерн. В зависимости от размера предложено делить кисты на 3 типа (Galassi, 2006), что однако, не имеет практического значения. Ретроцеребеллярная арахноидальная киста довольно часто встречаются за мозжечком и отличима от mega cisterna только по неизменённой задней черепной ямке. При МРТ головного мозга содержимое кисты чисто ликворное, стенки гладкие, чётко очерченные, внутри кисты могут быть перегородки. Мелкие арахноидальные кисты очень трудно увидеть при МРТ головного мозга. Меняя ширину окна и его уровень на Т1-зависимых МРТ изображениях можно заметить, что киста чуть светлее ликвора. Дифференциальная диагностика с эпидермальными кистами лучше осуществляется с помощью МРТ последовательности FLAIR. На них при МРТ головного мозга эпидермальные кисты становятся яркими, в отличие от гипоинтенсивных арахноидальных. Вероятно, вариантом арахноидальной кисты является нейроэпителиальная киста, которая при МРТ головного мозга имеет типичное расположение в области хориоидальной щели.
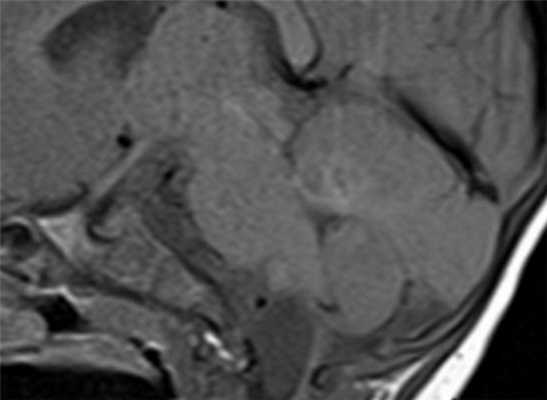
МРТ головного мозга. Т1-взвешенная сагиттальная МРТ. Арахноидальная киста в области большого затылочного отверстия.
Порэнцефалические кисты - врождённые кисты различной этиологии, локализующиеся в паренхиме мозга или в области сосудистого сплетения желудочков.При МРТ головного мозга они обычно округлые, с гладкими стенками. Очень часто такие кисты сочетаются с аномалиями развития: отсутствием прозрачной перегородки и полимикрогирией. Содержимое порэнцефалической кисты при МРТ головного мозга ликворное, иногда с небольшой примесью белка.
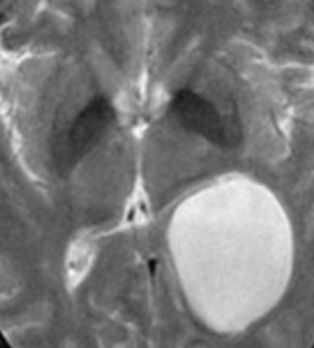
Коллоидная киста - это врождённое нейроэпителиальное образование. Коллоидная киста выстлана эпителием и имеет фиброзную капсулу. Она составляют около 1-2% объемных внутричерепных образований. Обычно диагностируются в возрасте между 30 и 50 годами. Всегда расположена в переднее-верхнем отрезке III желудочка между отверстиями Монро. Контур ее четкий, форма округлая, содержимое бывает неоднородное. Размер от 3 мм до 4 см, при больших размерах она закрывает отверстия Монро и вызывает окклюзионную гидроцефалию. Сигнал зависти от примеси белка к ликвору. При наличии белкового мукоидного содержимого киста гиперинтенсивна на Т1-взвешенных МРТ головного мозга и гипоинтенсивна на Т2-взвешенных МРТ, но встречаются варианты гиперинтенсивные на МРТ головного мозга обоих типов взвешенности кольцевидные или смешанные. При МРТ головного мозга с контрастированием усиления сигнала не наблюдается.
Киста кармана Ратке представляет собой редко встречающееся образование из остатков эмбриональной эктодермы (щель Ратке), расположенное между долями гипофиза. Выявляется в любом возрасте, но чаще в 50-60 лет. Клинические проявления связаны с масс-эффектом. При МРТ головного мозга выявляется небольшая (3-5мм) киста с четким контуром, без отека вокруг, однородная по структуре. Сигнал на МРТ головного мозга зависит от содержимого. При серозном содержимом сигнал типично жидкостный, при мукоидном киста светлая на Т1-взвешенных МРТ головного мозга. В 70-80% случаев внутри кисты выявляется неконирастирующийся узелок («пятно») - признак патогномоничный для кисты кармана Ратке. В редких случаях киста достигает больших размеров и даже выходит за пределы седла. Стенка кисты иногда усиливается при МРТ головного мозга с контрастированием. Дифференциальная диагностика при МРТ головного мозга должна проводиться с арахноидадьной и эпидермоидной кистами, тератомой, кистозной аденомой гипофиза и краниофарингиомой. Иногда при МРТ головного мозга киста кармана Ратке напоминает “пустое” турецкое седло. При маленьких размерах кисты ее на до дифференцировать на МРТ с микроаденомой гипофиза.
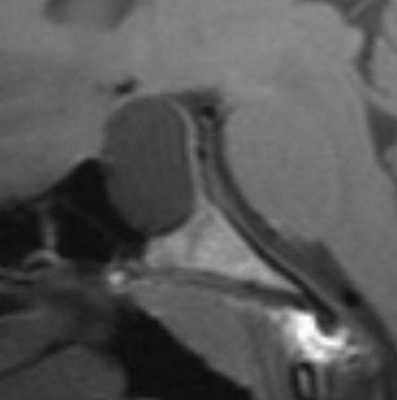
МРТ головного мозга. Т1-взвешенная сагиттальная МРТ. Киста кармана Ратке.
Пинеальная киста расположена в проекции шишковидной железы. Встречается с частотой 4-11%. Размеры обычно не превышают 1 см, но изредка встречаются больших размеров. В таких случаях она вызывает окклюзионную гидроцефалию. При МРТ головного мозга она имеет все признаки кисты с примесью белка в жидкости, то есть немного светлая на Т1-зависимых МРТ. Изредка встречается геморрагическое содержимое. Киста может по усиливаться периферии при МРТ головного мозга с контрастированием.
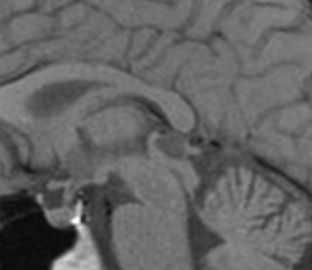
МРТ головного мозга. Т1-взвешенная сагиттальная МРТ. Пинеальная киста.
Кисты средней линии - киста прозрачной перегородки (cavum septi pellucidi), полость Верге (cavum Vergae) и киста промежуточного паруса (cavum veli interpositi) - являются нормальными структурами головного мозга плода. В течение 6 месяцев после рождения у большинства людей они запустевают, но могут и сохраниться. По-видимому, эти полости не имеют клинического значения и относятся к случайным находкам при МРТ головного мозга . Киста прозрачной перегородки (еще называют V желудочком) является медиальной стенкой боковых желудочков и ограничена спереди коленом мозолистого тела, сверху мозолистым телом и сзади столбами свода. Полость Верге представляет собой продолжение кисты прозрачной перегородки кзади и расположена между телами желудочков (рис.105). Обычно обе кисты сочетаются. Киста промежуточного паруса расположена в крыше III желудочка (tela choroidea), между треугольниками боковых желудочков на уровне отверстий Монро. Она ограничена сверху мозолистым телом, cзади цистерной четверохолмия и снизу III желудочком.
Читайте также:
- Отрыв сосудов почек у ребенка. Разрывы мочевого пузыря у детей
- Споруляция бактерий. Стадии споруляции у бактерий. Расположение спор у бактерий.
- Формирование потенциала действия и потоки ионов
- Физиология глотания и проглатывания пищи. Регуляция акта глотания
- Методы регистрации мозгового кровотока. Церебральная оптическая оксиметрия
