Диагностика нормотензивной гидроцефалии по КТ, МРТ, ПЭТ головного мозга
Добавил пользователь Skiper Обновлено: 22.01.2026
Нормотензивная гидроцефалия или синдром Хакима-Адамса, характеризуется хроническим расстройством ликвородинамики, расширением желудочковой системы без значительного увеличения уровня внутричерепного давления, клинически проявляется классической триадой симптомов: нарушением походки, деменцией и тазовыми расстройствами.
История
Впервые НГ описана как синдром колумбийским нейрохирургом S. Hakim в 1957 году. В англоязычной литературе термин «нормотензивная гидроцефалия» был введен американским нейрохирургом R. Adams в статье, опубликованной в New England Journal в 1965 году, где были описаны три клинических наблюдения НГ — два посттравматического и один идиопатического генеза.
Эпидемиология
Нормотензивная гидроцефалия рассматривается, как заболевание пожилых людей в возрасте 60-80 лет, хотя описаны случаи встречаемости данного заболевания в среднем и даже детском возрасте.
Патология
В настоящее время выделяют первичную (идиопатическую) и вторичную (симптоматическую) НГ. Вторичная НГ наиболее часто развивается после перенесенного субарахноидального кровоизлияния (23 %), менингита (4,5 %), черепно-мозговой травмы (12,5 %), но могут быть и другие причины. 50 При постановке диагноза клиницистом будь то диагност или невролог важно соизмерять типичные клинические данные и изменения при томографии так, как часто пациенты с данной патологией лечатся, как больные с цереброваскулярной патологией или другой формой гидроцефалии.
Клинические проявления
Характерным проявлением НГ считается триада Хакима — Адамса, которая включает деменцию, нарушение ходьбы и функции тазовых органов. Однако необходимо помнить, что классическая картина, описанная в 1965 году, наблюдается только у 32-48 % пациентов. Нередко выявляются только два симптома, обычно нарушение походки и деменция (30 %), реже встречается один из 3 симптомов, и, как правило, это только ухудшение походки (около 10 %). И все же нарушение ходьбы остается наиболее частым симптомом при НГ и, как правило, проявляется дисбалансом поэтапной активации мышечных групп, который стоит рассматривать как расстройство подкорковых систем управления движением, а не как первичное нарушение работы пирамидного тракта. По мере прогрессирования НГ вовлечение кортикоспинального пути становится более выраженным. Походка описывается как апраксическая, брадикинетическая, магнитная, паркинсоническая. Также пациенты могут испытывать трудности при повороте. При НГ не отмечается каких-либо изменений содружественности движений рук при ходьбе. Когнитивные расстройства характеризуются замедлением психомоторных функций, нарушением способности к концентрации внимания и слабо выраженными нарушениями памяти. Подобные изменения нередко связаны с дисфункцией передних отделов головного мозга и являются довольно характерными для так называемой субкортикальной деменции. Первичные нарушения высших мозговых функций (афазия, апраксия, агнозия, акалькулия), так же как и психозы, встречаются редко. Однако у некоторых больных возможно возникновение конфабуляций, галлюцинаций, мании, делирия, депрессии, а также эпилептических припадков. Важно помнить, что для пациентов с НГ такая общеизвестная классическая картина гидроцефалии, как головная боль, тошнота, рвота, нарушение зрения, не характерна. При исследовании глазного дна не отмечается отека дисков зрительных нервов. Дисфункция тазовых органов дебютирует увеличением частоты мочеиспускания, особенно ночью, с постепенным развитием недержания мочи. Тазовые расстройства при НГ относят к лобному типу нарушений мочеиспускания, для которого характерно отсутствие позывов, индифферентное отношение больного к факту непроизвольного мочеиспускания . Недержание кала встречается редко, обычно у пациентов с выраженными стадиями заболевания.
Радиологические находки
- Вентрикуломегалия
- Баллонообразное расширение передних рогов боковых желудочков до 30% и более от диаметра черепа. При данной патологии особенно значительно расширены III желудочек, височные и фронтальные рога боковых желудочков, что приводит к появлению характерной формы желудочковой системы в виде “бабочки” на аксиальных срезах.
- Перивентрикулярное гало - высокий сигнала на Т2 и PD. Данные изменения обусловлены трансэпендимальным проникновением ЦСЖ.
- Деформация (фестончатость) мозолистого тела и перикаллезных артерий.
- Обнаружение мелких ишемических очагов или лейкоареоза не противоречит диагнозу НТГ, так как возможно сочетание НТГ и цереброваскулярной недостаточности. Признаки микроангиопатического церебраваскулярного заболевания коррелируют с худшим исходом шунтирования.
- Неравномерность и деформация субарахноидальных пространств и щелей.
- Уменьшение угла мозолистого тела.
Оценка ликворооттока
Считается, что скорость кровотока на уровне водопровода мозга более 24,5 мл/мин имеет 95% специфичность для пациентов с гидроцефалией, а ударный объём ликвора более 42 мкл/с в большинстве случаев позволяет прогнозировать положительный эффект шунтирующей операции. В качестве возможных предикторов позитивного исхода рассматривают снижение ударного объема ликвора и гипердинамический характер ликворотока в желудочковой системе с нормальными его параметрами на краниоспинальном уровне.
МРТ спектроскопия
Повышение пика лактата.
При НТГ отмечается снижение уровня общего и регионарного мозгового кровотока, особенно в лобных и височных отделах головного мозга, субкортикальном белом веществе. По данным позитронной эмиссионной томографии выявляется снижение уровня метаболизма глюкозы (общего и регионарного), причем, чем значительнее степень фронтального гипометаболизма, тем более вероятным становится неблагоприятный исход шунтирующей операции.
Лечение и прогноз
После проведения вентрикулоатриального, люмбоперитонеального, вентрикулоперитонеального шунтирования отмечается положительная динамика (улучшение регионального кровотока, ликвородинамики и мозгового метаболизма).
Нормотензивная гидроцефалия
В настоящее время выделяют первичную (идиопатическую) и вторичную (симптоматическую) НГ. Вторичная НГ наиболее часто развивается после перенесенного субарахноидального кровоизлияния (23 %), менингита (4,5 %), черепно-мозговой травмы (12,5 %), но могут быть и другие причины.
При постановке диагноза клиницистом будь то диагност или невролог важно соизмерять типичные клинические данные и изменения при томографии так, как часто пациенты с данной патологией лечатся, как больные с цереброваскулярной патологией или другой формой гидроцефалии.
Характерным проявлением НГ считается триада Хакима — Адамса, которая включает деменцию, нарушение ходьбы и функции тазовых органов.
Однако необходимо помнить, что классическая картина, описанная в 1965 году, наблюдается только у 32-48 % пациентов. Нередко выявляются только два симптома, обычно нарушение походки и деменция (30 %), реже встречается один из 3 симптомов, и, как правило, это только ухудшение походки (около 10 %). И все же нарушение ходьбы остается наиболее частым симптомом при НГ и, как правило, проявляется дисбалансом поэтапной активации мышечных групп, который стоит рассматривать как расстройство подкорковых систем управления движением, а не как первичное нарушение работы пирамидного тракта. По мере прогрессирования НГ вовлечение кортикоспинального пути становится более выраженным. Походка описывается как апраксическая, брадикинетическая, магнитная, паркинсоническая. Также пациенты могут испытывать трудности при повороте. При НГ не отмечается каких-либо изменений содружественности движений рук при ходьбе. Когнитивные расстройства характеризуются замедлением психомоторных функций, нарушением способности к концентрации внимания и слабо выраженными нарушениями памяти. Подобные изменения нередко связаны с дисфункцией передних отделов головного мозга и являются довольно характерными для так называемой субкортикальной деменции. Первичные нарушения высших мозговых функций (афазия, апраксия, агнозия, акалькулия), так же как и психозы, встречаются редко. Однако у некоторых больных возможно возникновение конфабуляций, галлюцинаций, мании, делирия, депрессии, а также эпилептических припадков. Важно помнить, что для пациентов с НГ такая общеизвестная классическая картина гидроцефалии, как головная боль, тошнота, рвота, нарушение зрения, не характерна. При исследовании глазного дна не отмечается отека дисков зрительных нервов. Дисфункция тазовых органов дебютирует увеличением частоты мочеиспускания, особенно ночью, с постепенным развитием недержания мочи. Тазовые расстройства при НГ относят к лобному типу нарушений мочеиспускания, для которого характерно отсутствие позывов, индифферентное отношение больного к факту непроизвольного мочеиспускания. Недержание кала встречается редко, обычно у пациентов с выраженными стадиями заболевания.
- Вентрикуломегалия
- Баллонообразное расширение передних рогов боковых желудочков до 30% и более от диаметра черепа. При данной патологии особенно значительно расширены III желудочек, височные и фронтальные рога боковых желудочков, что приводит к появлению характерной формы желудочковой системы в виде “бабочки” на аксиальных срезах.
- Перивентрикулярное гало -высокий сигнала на Т2 и PD. Данные изменения обусловлены трансэпендимальным проникновением ЦСЖ.
- Деформация (фестончатость) мозолистого тела и перикаллезных артерий.
- Обнаружение мелких ишемических очагов или лейкоареоза не противоречит диагнозу НТГ, так как возможно сочетание НТГ и цереброваскулярной недостаточности. Признаки микроангиопатического церебраваскулярного заболевания коррелируют с худшим исходом шунтирования.
- Неравномерность и деформация субарахноидальных пространств и щелей.
Нормотензивная гидроцефалия: симптомы, диагностика и лечение

Нормотензивная гидроцефалия (также — синдром Хакима-Адамса) является заболеванием, которое клинически проявляется неупорядоченной походкой, нарушением когнитивной функции и удержания.
Эти симптомы, в особенности у пациентов старшего возраста, являются довольно распространённым явлением и их не всегда легко связать с подозрением на наличие гидроцефалии.
Этиопатогенез и патофизиология
В анамнезе некоторых пациентов с подозрением на синдром Хакима-Адамса можно найти ушиб, черепно-мозговую травму, субарахноидальное кровоизлияние или воспаление центральной нервной системы, которые на протяжении многих лет вели к расширению желудочковой системы и впоследствии - к декомпенсации и клиническим проявлениям.

У большинства пациентов, однако, присутствует идиопатическое заболевание, где чёткая причинно-следственная связь не наблюдается.
С патофизиологической точки зрения признаётся гидродинамический концепт повышенного давления ликворовых пульсаций в желудочках без увеличения внутрижелудочкового давления, что приводит к образованию гидроцефалии.
Причин нарушения дренажа спинномозговой жидкости может быть много. Оно может быть связано с проявлением врождённых дефектов, менингитом, опухолями, кровоизлияниями в мозг, являться последствием инсульта или травмы головы, а также развиваться в виду возраста.
Разновидности протекания нарушения
Существует два типа течения синдрома Хакима-Адамса — в острой и хронической формах.
Функциональная классификация нормотензивной гидроцефалии:
- обструктивная;
- коммуникативная;
- гиперсекреторная;
- гипорезорптивная.
С точки зрения динамики (важно для лечения)

Клиническая картина
Симптомы, указывающие на развитие нормотензивной гидроцефалии:
- нарушение ходьбы (фронтальная апраксия): замедление ходьбы, сокращение шага, снижение высоты шага;
- нарушение когнитивных способностей, напоминающие признаки слабоумия - апатия, снижение концентрации, потеря интереса, проблемы с памятью, психомоторное замедление в целом;
- нарушение континенции - сначала прерывистые нарушение удержания мочи вплоть до недержания, включая недержание кала.
Симптомы могут быть по-разному выражены. Чаще всего сначала проявляются нарушение ходьбы, которая предшествует когнитивным расстройствам, в последнюю очередь развивается нарушение континенции.
Дополнительные симптомы, которые могут присутствовать (головные боли, шум в ушах, психоаффективные расстройства) не являются типичными, но не исключают диагноза НГ. Как правило, они характерны для пациентов старше 60 лет, ввиду чего эти клинические проявления могут быть отнесены к старению и их возникновение может быть недооценено лечащим врачом.
Методы постановки диагноза
Для диагностики заболевания используют следующие способы исследования.
КТ головного мозга
При подозрении на заболевание необходимо провести КТ головного мозга, которая засвидетельствует расширение желудочковой системы.
Следует исключить другие патологические изменения, приводящие к гидроцефалии (опухоли, врождённые аномалии, пороки развития сосудов) и возможную гидроцефалию «ex vacuo», при которой расширение желудочковой системы развивается от атрофии мозга и клинические проявления могут быть сходными.
На основании результатов КТ и клинических подозрений на нормотензивную гидроцефалию пациента осматривает невролог, который при помощи структурно более отвечающего требованиям МРТ и клинической оценки проводит дифференциальный диагноз (другие виды деменции и расстройства походки - дегенеративные, интоксикационные, метаболические, инфекционные), и после исключения других причин направляет больного в соответствующее отделение для дальнейшего клинического исследования, проверки ходьбы и проведения когнитивных тестов.
В случае подозрения на заболевание выполняется ликвородинамическое обследование.
Спинномозговая пункция
Самый простой тест - спинномозговая пункция, в ходе котором игла вводится в поясничный отдел позвоночного канала в поясничной области и измеряется внутричерепное давление (потенциальное исключение внутричерепной гипертензии), после чего отбирается 30-50 мл спинно-мозговой жидкости (СМЖ). Чувствительность теста составляет около 50-60%.
Люмбальный дренаж
При отрицательных приведённых выше тестах, но при высоком клиническом подозрении можно выполнить люмбальный дренаж с чувствительностью до 90%.
Непрерывный дренаж спинномозговой жидкости 10 мл/ч в течение 3-х дней имитирует введение ВП шунта и приводит к клиническому улучшению.
Возможности терапии
Основным методом лечения синдрома Хакима-Адамса является введение вентрикулоперитонеального (ВП) шунта. Операция занимает около часа, и в её ходе обрабатывается боковой желудочек, который соединён через трубку с клапаном, ведённым подкожной тканью брюшной полости.
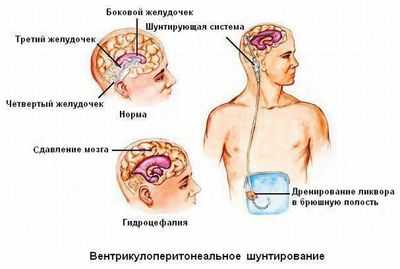
Есть и альтернативы - вентрикулоатриальный и люмбоперитонеальный шунт. В последние годы также выполняется вентикулостромия, при которой эндоскопически фенестрируется 3 желудочек.
Контроль КТ мозга осуществляется на 2-3 день после операции в целях избегания возможных осложнений. К ним относятся кровотечение, неправильное положение шунта и др. В долгосрочной перспективе может дойти к инфекции, что может привести к нарушению закрытия шунта и необходимости повторного лечения.
К снижению числа инфекций приводит пропитка антибиотиками вводимых шунтов. Риск инфекции в течение первого года составил всего до 5%.
При правильной индикации происходит относительно быстрое и значительное улучшение расстройств походки. Улучшение расстройств континенции является постепенным, и менее положительно на него реагируют пациенты с выраженным значительным ухудшением когнитивных способностей.
После эффективного лечения, тем не менее, необходимо регулярный клинический мониторинг с помощью КТ (1 раз в год).
Осложнения и прогноз
Частота осложнений после операций у больных с НГ в литературе различается. Смертность не превышает 2% и, по мнению некоторых авторов, в большей мере связана с сопутствующими заболеваниями, чем с имплантацией шунта.
Образование субдуральных нарушений приводится в диапазоне 2-17%. Процент этих осложнений значительно снижается с использованием современных программируемых клапанов.
Риск инфекционных осложнений относительно низок, и не превышает 5-6%. Другие осложнения могут заключаться в неисправности самого шунта, образовании гематом после пункции желудочков и даже развитие эпилепсии.
Важную роль играет длительность ухудшения ходьбы перед операцией, и пациенты, у которых расстройство походки продолжалось менее 1-го года, имеют наилучший прогноз.
Положительный эффект приведённых выше методов лечения заболевания составляет 70-80% пациентов. В течение нескольких лет происходит снижение эффекта шунта, также необходимо регулярно снижать давление перепуска.
Чтобы не стать жертвой заболевания, человек должен быть осведомлён о мерах предосторожности. Необходимо всегда покрывать голову при рисковой работе, использовать шлемы при езде на мотоцикле, вовремя обнаруживать и лечить инфекционные и воспалительные заболевания, не допускать переохлаждения головы.
Покажет ли МРТ головного мозга опухоль

Коротко отвечая на вопрос, покажет ли опухоль МРТ головного мозга, можно сказать уверенное ДА. Магнитно-резонансная томография является приоритетным методом дифференциальной диагностики различных объемных образований в головном мозге, оболочке головного мозга, гипофизе, нервных жилах, сосудах. Данная методика активно используется при онкопоиске, поскольку позволяет визуализировать не только первичный очаг образования, но и метастатические поражения вещества головного мозга.
Когда нужно сделать МРТ головного мозга при опухоли
Ранняя диагностика опухолей головного мозга - это трудная задача по двум основным причинам:
- Многие опухоли мозга на ранних этапах не дают никакой клинической симптоматики, поэтому пациенту заподозрить что-то неладное по изменению в своем самочувствии очень сложно;
- Неврологические симптомы опухоли носят разнообразный характер и сильно зависят от локализации новообразования.
Свидетельствовать о возможной патологии могут:
- головные боли непонятного происхождения;
- частые головокружения;
- резкие перепады давления и сопутствующие им тошнота, рвота;
- повторяющиеся боли в шее;
- нарушение зрения и слуха;
- обморочные состояния;
- спутанность сознания, ухудшение памяти;
- мигренеподобные приступы;
- нарушения сознания, эпилепсия и другие припадки.
При клиническом осмотре больного невролог или онколог не сможет диагностировать объемное образование. Для этого потребуется аппаратная диагностика, например, МРТ или КТ головного мозга.
Покажет ли МРТ опухоль головного мозга
В большинстве случаев приоритетным методом выявление опухолевых образований будет магнитно-резонансная томография, поскольку белое и серое вещество очень хорошо визуализируется на снимках МРТ. Физика получения изображений при магнитно-резонансной томографии основывается на эффекте ядерного магнитного резонанса. Когда тело пациента помещается внутрь сканера, на мозговые структуры оказывает влияние сильное магнитное поле и радиочастотные импульсы. Под их воздействием атомы водорода в клетках начинают совершать колебательные движения. Этот резонанс фиксирует компьютер томографа, оцифровывает и переводит в трёхмерные изображения обследуемой области. Поскольку структуры головы на 80% состоят из воды, аппарат поможет сделать снимки очень высокой контрастности и четкости. Это позволяет врачам оценить:
- местоположение опухоли;
- ее размеры и форму;
- степень инвазии в соседние структуры;
- тканевой состав.
Для того, чтобы лучше всего разглядеть очаги при подозрении на объемное образование, МРТ головного мозга проводится с контрастированием. В ходе этой процедуры пациенту через вену на локтевом сгибе вводят специальный контрастный препарат на базе солей редкоземельного металла гадолиния. Контрастный состав максимально увеличивает тканевую контрастность, а по типу накопления и сбрасывания контрастного препарата врачи могут провести виртуальную гистологию опухоли и сказать, носит ли образование доброкачественный или злокачественный характер.
Особенно хорошо МРТ головы с контрастом способно показать:
- опухоли мозжечка
- глиобластому
- эпендимому
- глиальные опухоли
- метастазы
- невриномы
- менингеальные опухоли
- новообразования ствола головного мозга.
Как выглядит опухоль головного мозга на МРТ- фото
| МРТ здорового головного мозга | Глиома | Глиобластома |
Признаки опухоли на МРТ снимках
- наличие зоны измененного МР-сигнала от тканей мозга;
- гиперинтенсивный МР сигнал, гипоинтенсивный МР сигнал, гетерогенно изменений МР сигнал, изоинтенсивный МР сигнал;
- ориентировочные размеры, форма, контуры объемного образования;
- смещение, давление или изменение величины и деформации желудочков;
- аксиальная дислокация;
- блокада ликворных путей с развитом окклюзионной гидроцефалии;
- наличие перифокального отека;
- латеральная дислокация срединных структур или сосудистого сплетения “масс-эффекта”.
Пример МРТ расшифровки опухоль головного мозга
На серии МР-томограмм, взвешенных по Т1 и Т2-ВИ, tirm, получены суб- и супратенториальные структуры, определяются округлое объёмное патологическое образование, располагающееся по конвекситальной поверхности левой лобной доли, размером до 20х17х19 мм. Образование имеет достаточно чёткие округлые контуры, прилежит широким основанием к твердой мозговой оболочке, структура его несколько неоднородная. Вокруг образования имеется небольшой ликворный ободок и умеренно выраженный перифокальный отек головного мозга. Менингеальная оболочка на этом уровне утолщена с признаками симптома «хвоста», что наиболее характерно для менингиомы.
Срединные структуры не смещены.
Субкортикально, паравентрикулярно в белом веществе головного мозга определяются единичные очаги глиоза, имеющие четкие контуры, характеризующиеся гиперинтенсивным сигналом на Т2 ВИ и Tirm ИП, гипо- изоинтенсивным на Т1 ВИ, размерами до 3-4 мм в диаметре.
Боковые желудочки обычной конфигурации, существенно не расширены, минимально асимметричны (D>S).
Вокруг боковых желудочков имеются небольшие глиозные изменения.
III-й, IV-й желудочки, базальные цистерны не деформирован.
Стволовые структуры мозга не деформированы, имеют не измененный МР-сигнал.
Субарахноидальное пространство вне зоны патологических изменений выражено неравномерно, умеренно расширено по конвекситальной поверхности лобных, теменных долей.
Супраселлярная не деформирована. Гипофиз обычного расположения и размеров. Топография перекреста зрительных нервов не изменена.
Мосто-мозжечковые цистерны не деформированы.
Миндалины мозжечка расположены обычно.
Определяется пристеночный отёк слизистой в клетках решетчатого лабиринта и левой верхнечелюстной пазухе, имеющий повышенный сигнала на Т2 ВИ.
МР-картина объемного образования левой лобной доли с небольшим перифокальным отеком головного мозга (менингиома?).
МР-картина немногочисленных очагов глиоза вещества головного мозга сосудистого характера.
Качественная МРТ диагностика опухолей головного мозга
Для качественной томографии и безошибочной диагностики при подозрении на опухоль рекомендуется:
- проводить МРТ головного мозга на аппарате мощностью не менее 1,5 Тесла;
- шаг сканирования должен быть не менее 3 мм;
- рекомендовано применение контрастного усиления.
Мощное магнитное поле томографа при обследовании головного мозга обуславливает ряд противопоказаний. Особенность поля МРТ аппарата взаимодействовать с объектами, содержащими металл, сдвигать их с места и нарушать работу электронных систем, ограничивает проведение МРТ процедуры для пациентов, в теле которых установлены любые металлические имплантаты. Поэтому к томографическому исследованию не допускаются пациенты, которые имеют:
- протезы из металла, пластины, хирургические скобки, шунты и штифты, сосудистые катетеры из ферромагнитных материалов, а также любые металлические предметы как пули, осколки, застрявшие в теле
- искусственные сердечный клапаны, стимуляторы сердечной деятельности и дефибрилляторы
- ушной кохлеарный имплант
- вшитые медицинские помпы для дозированной подачи медикаментов
- зажимы и клипсы на сосудах.
Обращаем Ваше внимание на то, что наличие зубных протезов в общем и целом не является противопоказанием для проведения МР-сканирование головного мозга. Исключением может стать лишь очень узкая группа протезов, которые вызывают искажение изображения во время диагностики.
Если у Вас есть сомнения в отношении возможности проведения томографического исследования, позвоните нам, и мы поможем найти приемлемое решение для Вашего индивидуального случая.
Вопросы


Покажет ли МРТ опухоль головного мозга без контраста
Крупные опухоли видны на нативных бесконтрастных снимках. Мелкие метастазные поражения на базовом обследовании могут плохо визуализироваться. Признаки опухоли почти всегда видны на нативном МРТ снимке, однако не достаточно четко, чтобы провести качественную дифференциальную диагностику. Поэтому врач-рентгенолог, обнаружив в ходе бесконтрастного обследования признаки объемного образования, предлагает пациенту дополнить исследование контрастной процедурой.
| Вид исследования | Минимальная Цена | Цена на 3 Тесла |
|---|---|---|
| МРТ головного мозга | от 2800 руб. | от 5200 руб. |
| МРТ сосудов головного мозга | от 2800 руб. | от 8200 руб. |
| МРТ гипофиза | от 2800 руб. | от 5200 руб. |
| МРТ пазух носа | от 2800 руб. | от 5200 руб. |
| МРТ орбит и зрительных нервов | от 3200 руб. | от 5200 руб. |
| МРТ уха и слуховых нервов | от 3200 руб. | от 5200 руб. |
| МРТ черепно-мозговых нервов | от 3200 руб. | от 5200 руб. |
| Стоимость введения контрастного вещества | от 3500 руб. | от 3500 руб. |
Как МРТ определяет злокачественную опухоль
Злокачественные опухоли составляют до 50% всех опухолей головного мозга. Эти опухоли врач определяет по:
- нечеткости и неровности контуров и формы опухоли;
- большому перифокальному отеку;
- наличию “масс-эффекта”;
- неоднородному накоплению контрастного усиления;
- типу накопления контраста.
Как часто нужно делать МРТ после удаления опухоли
Периодичность МРТ головного мозга после удаления опухоли обычно определяет лечащий врач. Чаще всего после оперативного вмешательства первое обследование проводят через один месяц. Далее контрольные сканирования осуществляют раз в полгода в течение 3 лет после хирургического вмешательства.
Гидроцефалия — классификация
в) IV желудочка мозга (отверстия Люшка, Мажанди - мальформация Денди-Уокера: тетравентрикулярная гидроцефалия).
2. Врожденные аномалии развития ЦНС, со- провождающиеся гидроцефалией, либо приводя- щие к гидроцефалии (в т.ч. генетические анома- лии):
a) мальформация Киари;
б) дизрафические состояния;
в) синдром Chudley-McCullough;
3. Врожденные обструкции, обусловленные объемными процессами:
a) опухоли мозга, тератомы;
б) кисты.
4. Врожденные системные заболевания, приводящие к гидроцефалии:
a) врожденные пороки сердца;
б) пороки развития основания черепа.
Приобретенная патология, вызывающая гидроцефалию:
1) инфекционная (наиболее часто встречающаяся причина сообщающейся гидроцефалии);
2) постгеморрагическая (вторая по частоте причина сообщающейся гидроцефалии):
3) после субарахноидальной геморрагии
4) после внутрижелудочковой геморрагии (у 20-50 % таких больных развивается прогрессирующая гидроцефалия);
5) вторичная при объемных внутричерепных процессах:
6) неопухолевая (артериовенозные мальформации, кисты)
7) опухолевая (в результате обструкции ликвороносных путей — опухоли мозжечка, четверохолмной цистерны. III или бокового желудочка;
8) в результате гиперпродукции ликвора — плексус-папилломы, плексус-карциномы, менингиомы плексуса
9) в сочетании с опухолями спинного мозга
10) послеоперационная (около 20 % детей после удаления опухолей задней черепной ямы требуются шунтирующие операции).
Классификация по морфологическому признаку:
1) открытая (сообщающаяся, коммуникативная) гидроцефалия
а) субарахноидальное кровоизлияние
б) менингит
в) лептоменингиальная инфильтрация опухолью.
г) нормотензивная гидроцефалия.
2) закрытая (окклюзионная, обструктивная) гидроцефалия.
а) врожденный стеноз водопровода
б) обструкция обусловленная новообразованием.
3) гидроцефалия ex vacuo или заместительная гидроцефалия — гидроцефалия вследствие атрофии, обусловленная старением или заболеваниями. Встречается при системных атрофиях головного мозга —
а) болезнь Пика,
б) болезнь Альцгеймера,
в) хорея Гентингтона,
г) болезнь Фридрейха
д) циклопии.
В зависимости от особенностей деформации ликворных полостей гидроцефалию подразделяют на:
1. Наружную - расширяются преимуществе субарахноидальные пространства
2. Внутреннюю - расширяются преимущественно желудочки мозга
3. Смешанную (внутренне-наружную) -расширены как желудочки, так и подпаутинное пространство.
Читайте также:
- Коллатеральное кровообращение в области коленного сустава. Коллатерали коленного сустава. Коллатеральные сосуды коленного сустава.
- Техника лечения загрудинного зоба. Операции при загрудинном зобе
- Анатомия: Свод, fornix. Столбы свода. Прозрачная перегородка.
- Синдром Деблера (Debler)
- Техника операции задней стабилизации перелома крестца
