Диагностика односторонней вестибулярной гипофункции при головокружении. Методика
Добавил пользователь Алексей Ф. Обновлено: 01.02.2026
Рассмотрены подходы к диагностике истинного (вестибулярного, системного) головокружения. Предложен ряд простых диагностических тестов, не требующих применения дополнительного оборудования, которые помогают достаточно точно определить уровень поражения вес
Approaches to the diagnostics of genuine (vestibular, systemic) giddiness were presented. A number of easy diagnostic tests was suggested which doesn’t require the application of additional equipment. These tests help to identify the level of the vestibular system affection quite precisely.
Головокружение — ощущение неуверенности в определении своего положения в пространстве, кажущееся вращение окружающих предметов или собственного тела, ощущение неустойчивости, потеря равновесия, уход почвы из-под ног.
Истинное (вестибулярное, системное) головокружение связано с раздражением определенных участков вестибулярного анализатора и в зависимости от уровня поражения бывает периферическим и центральным. Периферическое вестибулярное головокружение (vertigo) возникает при поражении сенсорных элементов ампулярного аппарата и преддверия, вестибулярного ганглия и нервных проводников ствола мозга. Центральное вестибулярное головокружение возникает при повреждении связи с вестибулярными ядрами в стволе мозга, нарушении связей с мозжечком, медиальным продольным пучком, с глазодвигательными ядрами и их собственными связями, нарушении вестибулоспинальных и вестибулоретикулярных связей (тракта), а также связей с корой головного мозга [1].
Наиболее часто встречающиеся случаи системного головокружения можно разделить на три группы:
1) головокружение, сопровождающееся тугоухостью;
2) головокружение, не сопровождающееся тугоухостью;
3) головокружение с центральными неврологическими симптомами [2].
Периферическое вестибулярное головокружение — это головокружение приступообразного характера различной интенсивности (от слабых до бурных атак). При остром начале пациенты ощущают движение предметов в сторону больного уха, в эту же сторону направлен и нистагм, в стадии угнетения — в противоположную сторону. Продолжительность приступов может колебаться от минут до нескольких часов, недель, месяцев. Периферическое головокружение всегда сопровождается спонтанным нистагмом — клоническим, горизонтальным или горизонтально-ротаторным, разной интенсивности, степени, ассоциированным с гармоничным отклонением туловища и рук в сторону медленного компонента. Отмечается положительное влияние поворота головы (в сторону медленного компонента нистагма). Как правило, периферическое вестибулярное головокружение — процесс односторонний и сопровождается нарушением слуховой функции на пораженной стороне [1].
Периферическое вестибулярное головокружение обычно интенсивнее, чем центральное, и сопровождается вегетативными проявлениями (тошнотой, рвотой, побледнением, потливостью и др.). При центральном головокружении тошнота и рвота обычно отсутствуют; при изменении позиции глаз вправо или влево — изменяется и направление нистагма, а также отсутствует гармоничное отклонение рук.
Тщательно собранные жалобы и анамнез заболевания играют важную роль в его диагностике. Так, при упоминании пациентом жалобы на головокружение необходимо попросить его описать свои ощущения, не используя слово «головокружение».
Врачу следует акцентировать внимание на описании вращательного головокружения, уточнить направление движения неподвижных предметов видимой обстановки или собственного тела (свидетельствует об истинности головокружения).
Жалобы на «прыгающее» зрение при ходьбе (осциллопсия — иллюзия колебания неподвижных предметов) свидетельствуют о двустороннем угнетении функции периферического отдела вестибулярного анализатора (вестибулярных аппаратов).
Ощущение продолжения движения при торможении или ощущение избыточного заноса при повороте транспортного средства характерны для отолитового синдрома.
Ощущения толчка вперед, назад, в стороны (пропульсия, ретропульсия, латеропульсия) с высокой долей вероятности указывают на поражение ствола мозга.
Диплопия, дизартрия, потеря чувствительности, парезы, сопутствующие головокружению, характерны для повреждения задней черепной ямки (включая ишемию), базилярной мигрени.
Сведения о продолжительности головокружения важны для установки предположительного диагноза и сужения рамок дифференциально диагностического поиска.
На природу головокружения указывают и провоцирующие вестибулярную атаку факторы.
Ряд простых диагностических тестов, не требующих применения дополнительного оборудования, помогают достаточно точно определить уровень поражения вестибулярной системы.
1. Исследование спонтанного нистагма (n. Spontaneus — SpNy) проводят при взоре прямо, вправо, влево. Расстояние от глаз испытуемого равно до предмета, на котором фиксируется взор, 30-50 см, отведение — 30°, направление Ny определяют по его быстрой фазе (качество исследования повышается при использовании очков Френцеля (Френзеля) (Frenzel glasses) (+ 20D), электронистагмогафии/видеонистагмографии). Нистагм оценивают по направлению; по интенсивности: I ст. — при взоре в сторону быстрого компонента, II ст. — при взоре прямо, III ст. — при взоре в сторону медленного компонента, по амплитуде (мелкоразмашистый, среднеразмашистый и крупноразмашистый) и частоте.
При периферическом головокружении спонтанный нистагм горизонтальный или горизонтально-ротаторный, клонический, однонаправленный и соответствующий раздражению или угнетению лабиринта. При центральном — спонтанный нистагм является ассоциированным с гармоничным отклонением туловища и рук в сторону его медленного компонента. Спонтанный нистагм отсутствует либо является множественным — разнонаправленным, меняющимся, клонотоничным, не соответствующим выраженности головокружения.
2. Проведение теста плавного слежения необходимо, поскольку большинство вестибулометрических тестов основываются на оценке движения глаз, важно оценить состояние собственно глазодвигательной функции конкретного обследуемого. Данный тест дает возможность выявить асимметричные движения, «догоняющие» (корригирующие) саккады, указывающие на патологические изменения центральной нервной системы (нарушения глазодвигательной функции, поражение зон коры головного мозга в затылочной и/или теменной долях, в варолиевом мосту или мозжечке). Обследуемый следит взглядом (голова неподвижна) за кончиком карандаша, движущегося в горизонтальной плоскости (вправо-влево) на расстоянии примерно 60 см от его лица. Врач наблюдает за движением глаз пациента, оценивая их плавность и содружественность.
3. Тест саккад — два предмета (например, кончики карандашей) устанавливаются на расстоянии 50-60 см от лица больного, формируя угол 30-40°. Пациенту предлагают переводить взгляд с одного кончика карандаша на другой. Точность исследования повышается при слежении за движущимися стимулами (например, карандашами), перемещающимися по случайному принципу (рандомизированные саккады). Саккады — это быстрые содружественные отклонения глаз (длительностью от 10 мсек до 80 мсек) в быструю фазу вестибулярного и оптомоторного нистагмов, начальная фаза реакции прослеживания, когда скачком глаза «захватывается» движущаяся зрительная цель при зрительном обследовании внешнего мира. Отклонение результатов от принятой нормы может свидетельствовать о наличии ретролабиринтных нарушений.
4. Оптокинетический нистагм исследуют с помощью вращающегося барабана с нанесенными на него черными и белыми полосами. Барабан вращается рукой исследователя или приводится в движение мотором с определенной скоростью. Больной располагается на расстоянии 1 метра от цилиндра. Частота оптокинетического нистагма увеличивается по мере возрастания скорости вращения цилиндра с 1 до 6 об./мин. Для ретролабиринтных нарушенияй характерны дизритмия, полное выпадение реакций или изменение формы нистагменных циклов.
5. Проба Ромберга проводится для выявления статической атаксии. Больной стоит, плотно сдвинув ступни и закрыв глаза, руки у обследуемого подняты вперед, пальцы разведены. При вестибулярной атаксии (при поражении вестибулярного аппарата от рецепторного аппарата до ядер в стволе) покачивание или падение происходит в сторону менее активного лабиринта. При слабо выраженных проявлениях дистаксии, а также с экспертной оценкой пробы Ромберга усложняется (например, пациента просят оторвать одну из ступней от пола).
6. Проба Бабинского-Вейля. Пациента просят с закрытыми глазами повторить несколько раз пять шагов вперед и пять шагов назад по прямой линии. При заболеваниях преддверно-улиткового органа отмечается значительное отклонение от первоначального направления, иногда на 90° и более, в сторону патологического очага. Проба также положительна при некоторых заболеваниях мозжечка. Пациент отклоняется от намеченного направления в сторону поражения, траектория его передвижений образует фигуру звезды.
7. Шаговый тест Унтерберга/Фукуды. На полу рисуют три концентрические окружности с диаметрами 0,5 м, 1 м и 1,5 м. В этих окружностях чертят четыре перпендикулярные линии. Больному предлагают стать в центре и подравняться по одной из линий. Далее ему предлагают сделать 100 шагов на месте с закрытыми глазами [5]. При выполнении пробы учитывают три важнейших параметра: 1) расстояние смещения; 2) угол смещения; 3) вращение (угол поворота). Нормальным является линейное смещение вперед на расстояние в пределах 0,2-1,0 м, на угол до 30° и поворот до 30°. Отсутствие смещения или смещение назад, особенно сочетанное с широким раскачиванием, рассматривают как грубое нарушение. Направление смещения может указывать латерализацию периферического поражения. Примечание: иногда стоит корректировать нормативные данные с учетом роста и длины шага пациента.
8. Проба Циммермана. Больного устанавливают в позу Ромберга с открытыми глазами и предлагают максимально отклониться назад. Применяется для дифференциальной диагностики причины нарушения статического равновесия: обусловлены ли они поражением вестибулярного анализатора или связаны с заболеванием мозжечка. В норме и при поражении вестибулярного аппарата вместе с отклонением туловища назад одновременно наблюдается сгибание ног в коленных суставах. У больных с поражением мозжечка ноги при этом не сгибаются, остаются прямыми. Аналогичная картина отмечается и при выполнении данной пробы с закрытыми глазами (проба должна производиться с помощником, который подстраховывает больного в случае потери им равновесия).
9. Проба «отолитовой» походки. Обследуемому предлагают провести с закрытыми глазами 10 медленных наклонов головы во фронтальной плоскости (к правому и левому плечу) в течение 60 с, что приводит к раздражению нейроэпителиальных клеток сферического мешочка. После выполнения последнего упражнения голова обследуемого остается наклоненной к плечу на 30-40°, глаза по-прежнему закрыты. В таком положении ему предлагают быстро идти вперед. Проба основана на учете влияния рефлексов мешочков преддверия на тонус мышц. Предложена А. X. Миньковским (1974). При поражении лабиринта наблюдается отклонение походки в сторону наклона головы («саккулярная» походка). Через 5 мин исследование повторяют, рекомендуя при тех же условиях выполнить 10 наклонов головы в сагиттальной плоскости (вперед и назад на угол 30-40° от вертикали), что способствует раздражению рецепторов эллиптического мешочка. После этого обследуемый должен быстро идти вперед с наклоненной кпереди головой. В случае поражения вестибулярного аппарата наблюдается «утрикулярная» походка, напоминающая петушиную — высокое поднятие ног, топтание на месте. Согласно данным А. X. Миньковского (1974), «саккулярная» и «утрикулярная» походка четко проявляются при вестибулярных расстройствах и отсутствует у здоровых людей.
10. Head-thrust test (HTT)/Head-impulse test (HIT). Пациент фиксирует взгляд на переносице врача, шея пациента расслаблена. Врач резко поворачивает голову пациента в сторону и наблюдает за движением глаз во время поворота. В норме при резком повороте головы глаза смещаются в противоположную повороту сторону, что позволяет сохранить фокус на цели. При угнетении лабиринта глаза пациента сначала следуют вместе с головой, а после остановки возникает саккада рефиксации взора на цели (переносице врача).
11. Head-shake test (HST). Пациент опускает голову вперед на 30° (горизонтальный полукружный канал в горизонтальной плоскости). Врач поворачивает (встряхивает) голову пациента из стороны в сторону с амплитудой 30° и частотой 2 Гц в течение 20 секунд. Возникающий после встряхивания головы нистагм — симптом нарушения баланса между горизонтальными полукружными каналами (находившимися в плоскости вращения). При поражении периферического отдела вестибулярного анализатора нистагм направлен в сторону более активно работающего лабиринта. При центральном вестибулярном синдроме нистагм длительный, вертикальный (после встряхивания головы в горизонтальной плоскости), движение глаз во время нистагма несопряженное.
12. Тест субъективной вертикали. Попросите пациента закрыть глаза и дайте карандаш, попросив держать его вертикально. Нарушение восприятия вертикали свидетельствует о поражении мешочков преддверия лабиринта. В норме отклонение субъективной вертикали пациента от эталона составляет не более 5°.
13. Тест Дикса-Холпайка для диагностики ДППГ (рис.). Пациента усаживают на кушетку таким образом, чтобы при укладывании голова свободно свисала с края кушетки. Голову пациента поворачивают на 45° в сторону предполагаемого «больного уха». Взгляд испытуемого сфокусирован на переносице врача. Больного резко укладывают на спину, при этом его голова свисает (запрокинута назад на 30°). Проба считается положительной, если после непродолжительного латентного периода (1-5 сек) возникает головокружение и торсионный нистагм, которые длятся в пределах 1 минуты. После стихания головокружения и нистагма больного быстро усаживают в исходное положение — возникает менее интенсивный и продолжительный реверсивный нистагм в сочетании с легким головокружением, что подтверждает предполагавшийся диагноз ДППГ.
Головокружение периферическое. Клинические рекомендации.
Вестибулометрия — комплекс тестов, проводимых с целью выяснения функционального состояние и уровня поражения вестибулярного анализатора.
Вестибулярная реабилитация - специально разработанный комплекс мероприятий, направленных на скорейшее восстановление нормальной работы вестибулярного аппарата, на улучшение устойчивости и равновесия, предотвращение падений, уменьшение субъективных ощущений головокружения и чрезмерной зависимости от зрительных и соматосенсорных стимулов, восстановление координации движений, а также снижение тревоги, обусловленной заболеванием вестибулярной системы.
Вестибулярный нейронит - избирательное поражение преддверного ганглия (ганглий Скарпы) (вестибулярного нерва), предположительно имеющее воспалительный генез и проявляющееся острым эпизодом интенсивного головокружения, длящегося от 2-3 ч до нескольких дней, сопровождающимся расстройством равновесия при сохранном слухе.
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) - заболевание, характеризующееся приступами головокружения, возникающего при перемене положения головы, и обусловленное, вероятно, проникновением отолитовых частиц в полукружные канала внутреннего уха
Постурография - общий термин для методик оценки способности человека управлять позой тела.
1. Краткая информация
1.1 Определение
1.2 Этиология и патогенез
Головокружение развивается в результате дисбаланса сенсорной информации, поступающей от основных афферентных систем, обеспечивающих пространственную ориентацию - вестибулярной, зрительной и проприоцептивной. Большое значение имеют также нарушения центральной обработки информации и эфферентного звена двигательного акта. Считается, что приступ головокружения в основном обусловлен изменением функциональных взаимосвязей между симпатической и парасимпатической нервной системами в сторону преобладания функции парасимпатической системы. Эти изменения сопровождаются сосудодвигательными нарушениями во внутреннем ухе с повышением проницаемости стенок сосудов и последующим увеличением количества эндолимфы в вестибулярном аппарате. Известно, что системное (вестибулярное, истинное) головокружение связано с раздражением определенных участков вестибулярного анализатора и в зависимости от уровня поражения бывает периферическим и центральным. Периферическое вестибулярное головокружение (vertigo) возникает при поражении сенсорных элементов ампулярного аппарата и преддверия, вестибулярного ганглия и нервных проводников ствола мозга. Периферическое вестибулярное головокружение - это головокружение приступообразного характера различной интенсивности (от слабых до бурных атак). При остром начале пациенты ощущают движение предметов в сторону больного уха, в эту же сторону направлен и нистагм, в стадии угнетения - в противоположную сторону. Продолжительность приступов может колебаться от минут до нескольких часов, недель, месяцев. Периферическое головокружение всегда сопровождается спонтанным нистагмом - клоническим, горизонтальным или горизонтально-ротаторным, разной интенсивности, степени, ассоциированным с гармоничным отклонением туловища и рук в сторону медленного компонента. Отмечается положительное влияние поворота головы (в сторону медленного компонента нистагма). Как правило, периферическое вестибулярное головокружение - процесс односторонний и сопровождается нарушением слуховой функции на пораженной стороне.
Наиболее известна классификация, предложенная G. R. Holt и J. R. Thomas в 1980. Согласно данной классификации, к этиологическим факторам относятся:
1) заболевания среднего и внутреннего уха воспалительного и невоспалительного характера;
2) заболевания центральной нервной системы;
3) поражения органов шеи, в том числе дегенеративно-дистрофические изменения шейного отдела позвоночника;
4) метаболические и гематологические причины;
5) нарушения, вызванные лекарственными веществами;
6) инфекционные поражения;
7) кардиогенные расстройства;
8) прочие причины.
1.3 Эпидемиология
Около трети пациентов, обращающихся к оториноларингологам, отмечают различные типы головокружения. Среди причин обращения к врачам разных специальностей головокружение составляет 3-4%. В Российской Федерации число больных с кохлеовестибулярными нарушениями составляет 13—14 человек на 10 тыс. населения [7]. По данным Yardley L., при опросе более 20 тыс. человек в возрасте от 18 до 64 лет, проведенном в 1998 г., выяснилось, что за последний месяц более 20% испытали головокружение, из них свыше 30% страдают головокружением на протяжении более 5 лет [21]. При опросе 1000 человек старше 65 лет о наличии головокружения сообщили 30% респондентов [15].
1.4 Кодирование по МКБ-10
Нарушения вестибулярной функции (H81):
Н81.0 - Болезнь Меньера:
Н81.1 - Доброкачественное пароксизмальное головокружение;
Н81.2 - Вестибулярный нейронит;
Н81.3 - Другие периферические головокружения (Синдром Лермуайе Головокружение: ушное, отогенное, периферическое БДУ)
Вестибулярный синдром причины, симптомы, методы лечения и профилактики
Вестибулярный синдром — заболевание, характеризующиеся нарушением координации движений и равновесия. Подразумевает поражение вестибулярного аппарата. Лечение требует консультации невролога.

Симптомы вестибулярного синдрома
Главный признак болезни — головокружение. Приступы развиваются внезапно, что сказывается на психическом состоянии больного. Выделяют ряд сопутствующих симптомов:
- ощущение вращения предметов вокруг больного;
- приступы рвоты;
- понос;
- затуманенность взгляда;
- нарушения сердечного ритма;
- скачки артериального давления;
- пониженная температура тела;
- периодическое изменение размера зрачков;
- неустойчивая походка;
- уменьшение остроты зрения;
- мушки перед глазами;
- угнетение сознания;
- приступы мигрени;
- нарушение работы речевого аппарата;
- бледные кожные покровы на лице;
- усиленная работа потовых желез;
- чувство встревоженности;
- тремор верхних конечностей;
- нистагм;
- неустойчивость в положении стоя, сидя самочувствие улучшается;
- нарушение концентрации внимания;
- ухудшение слуха, шумы;
- хроническая усталость;
- гипотония мышечных тканей.
Симптоматика появляется на короткий промежуток времени. После приступа признаки заболевания исчезают.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Причины
Существует несколько факторов, которые увеличивают риск развития вестибулярного синдрома:
- процесс старения;
- наследственный фактор;
- частые стрессовые ситуации;
- злоупотребление алкогольными напитками, курение, прием наркотических препаратов;
- неправильно составленный рацион питания;
- физическая или эмоциональная перегрузка;
- длительные отрицательные эмоции, например при смерти близкого человека;
- черепно-мозговые травмы;
- развитие лабиринтита, характеризуется воспалительным процессом внутреннего уха, провоцируется инфекционным заболеванием;
- инфаркт лабиринта, который развивается при атеросклеротическом поражении сосудов;
- болезнь Меньера, характеризуется приступами головокружения и явлениями диспепсического характера;
- склероз рассеянного характера,сопровождается глухотой, чрезмерной раздражительностью;
- неврит вестибулярного характера, развивается при герпесе;
- базилярная мигрень, сопровождается потерей устойчивости, повышенной чувствительностью к шумам и свету;
- воспалительный процесс среднего уха;
- гипертензия артериального характера;
- заболевания центральной нервной системы;
- доброкачественные и злокачественные опухоли головного мозга;
- хирургическое лечение слухового аппарата;
- дистония нейроциркуляторного типа;
- слабость нижних конечностей;
- интоксикация организма;
- неправильный прием лекарств.
Стадии развития вестибулярного синдрома
Выделяют следующие стадии прогрессирования болезни:
- первоначальная характеризуется слабой степенью нарушения работы двигательного аппарата, подразумевает нарушение походки, ухудшение координации;
- вторая стадия сопровождается приступами болями в голове. Развивается тошнота;
- на заключительной стадии больной не в состоянии самостоятельно передвигаться во время приступа.
Разновидности
Характер развития заболевания, выраженность симптоматики зависят от разновидности патологии:
Центральный вестибулярный синдром
Развивается при поражении головного мозга. Характеризуется прогрессированием симптоматики слухового аппарата. Сопровождается приступами утраты равновесия. Больной страдает от слуховых галлюцинаций.
Периферический вестибулярный синдром
Развивается при поражении лабиринта или нервов позвоночника. Характеризуется шумом в ушах, приступами головокружения.
Диагностика
Для постановки диагноза требуется консультация невролога. Врач собирает анамнез, учитывает имеющуюся симптоматику. Доктор проводит обследование слухового аппарата, специфичные тестирования. Аудиометрия определяет нарушения в восприятии звуков. При необходимости используют компьютерную томографию и МРТ. Электронистагмография обнаруживает изменения глазного яблока. Вестибулометрия устанавливает причину возникновения приступов головокружения, оценивает степень поражения. В сети клиник ЦМРТ используют следующие методы диагностики:
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers
Чек-ап (комплексное обследование организма)
КТ (компьютерная томография)
К какому врачу обратиться
Для диагностики и лечения вестибулярного синдрома рекомендуется обратиться к неврологу.
Лечение вестибулярного синдрома
Курс лечения зависит от стадии развития и формы заболевания. Терапия направлена на устранение причины возникновения недуга и симптоматики синдрома. Пациенту вносят корректировки в рацион питания, вводят медикаментозные средства в барабанную полость. Для укрепления организма назначают физиотерапевтические процедуры, массаж, гирудотерапию. Народные средства помогают избавиться от боли. Лечебная физическая культура поддерживает хорошее самочувствие больного, снижает вероятность приступа. Если вылечить вестибулярный консервативными методами не удалось, назначают оперативное вмешательство.
Осложнения
При отсутствии своевременной помощи больному повышается риск возникновения осложнений:
- развитие гнойной формы лабиринтита;
- прогрессирование менингита;
- психические расстройства;
- при воспалительном процессе внутреннего уха возможен летальный исход.
Профилактика вестибулярного синдрома
Снизить риск возникновения осложнений и предотвратить развитие заболевания удастся, соблюдая следующие правила:
- отказаться от употребления спиртосодержащих напитков, курения, приема наркотических препаратов;
- избегать ожирения;
- придерживаться сбалансированного рациона питания;
- раз в 6 месяцев пропивать курс витаминов;
- чаще гулять на свежем воздухе;
- при обнаружении первых признаков вестибулярного синдрома обратиться к врачу;
- своевременно проходить профилактические осмотры;
- заниматься лечением инфекционных и вирусных заболеваний;
- спать не менее 8 часов в день;
- избегать стрессовых ситуаций;
- при сидячей работе раз в час проводить небольшую гимнастику;
- ежедневно заниматься физической культурой;
- избегать травм.
Публикуем только проверенную информацию
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Доброкачественное позиционное пароксизмальное головокружение (ДППГ)

Головокружение является одной из наиболее распространенных жалоб на приеме у невролога. В больших популяционных исследованиях (The epidemiology of dizziness and vertigo 2016) было показано, что частота встречаемости головокружения составляет от 15 % до 20 % среди взрослого населения. Его распространенность повышается с возрастом, у женщин встречается в два-три раза чаще, чем у мужчин.
Чувство позы и равновесия обеспечивается слаженной работой центрального и периферического отделов вестибулярного анализатора. Поражение структур обоих отделов может вызывать головокружение. Соответственно, выделяют системное головокружение, характерное для поражения периферического отдела, и несистемное — при поражении центрального отдела вестибулярного анализатора. В первом случае головокружение имеет направление (вращательное или линейное), пациенты жалуются на вращение комнаты, предметов, на «опрокидывание» стен. Во втором случае пациенты описывают свое состояние как дурноту, ощущение «ватности», неустойчивость, ощущение потери равновесия.
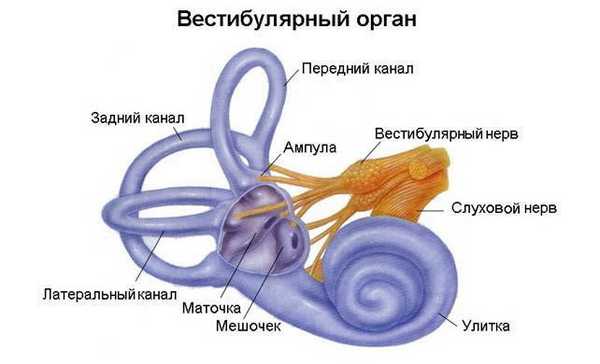
Наиболее частым заболеванием, сопровождающимся периферическим вестибулярным синдромом, является ДППГ (доброкачественное позиционное пароксизмальное головокружение). ДППГ — заболевание лабиринта, сопровождающееся системным головокружением без нарушения слуха.
Заболевание обусловлено появлением в полукружных каналах свободно перемещающихся или (реже) фиксированных на купуле ампулярного рецептора отолитовых частиц. Отолитовые частицы, предположительно, образуются в результате спонтанной или вызванной травмой дегенерации отолитовой мембраны эллиптического мешочка. Под действием гравитации эти частицы вызывают движение купулы полукружного канала, что и является причиной головокружения.
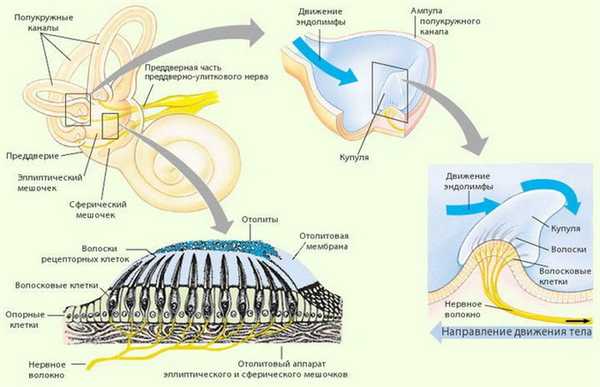
При ДППГ головокружение носит преходящий характер, длится 10-15 секунд, до минуты. Также отмечается горизонтальный или горизонтально-ротаторный нистагм, направление которого зависит от того, какой из полукружных каналов поражён. Снижения слуха не наблюдается. Критерий длительности приступа головокружения в данном случае является одним из решающих при постановке диагноза.
Для верификации диагноза применяется проба Дикса-Холпайка. Для этого пациент садится на диагностический стол, вытянув ноги. Взгляд направлен прямо перед собой. Врач поворачивает голову пациента в сторону на 30-45 градусов, затем помогает быстро лечь на спину таким образом, чтобы голова свисала с кровати. Далее врач оценивает появление головокружения и нистагма. Затем врач повторяет ту же пробу с поворотом головы в противоположную сторону. Данная проба позволяет выявить самую частую форму ДППГ, связанную с поражением заднего полукружного канала. При поражении заднего полукружного канала нистагм носит преимущественно ротаторный характер, направлен в сторону поражённого уха.
Дифференциальный диагноз необходимо проводить между другими заболеваниями, сопровождающимися периферическим вестибулярным синдромом, в т. ч. с болезнью Меньера (продолжительность приступа до 24 часов, характерно снижение слуха, шум в ушах), вестибулярным нейронитом, лабиринтитом (продолжительность приступа более суток, характерно снижение слуха, шум в ушах). При проведении дифференциальной диагностики следует обращать внимание на провоцирующие факторы, сопутствующую симптоматику. Так, головокружение на фоне скачков АД, аритмии может быть следствием ТИА или инфаркта головного мозга. Головокружение на фоне головной боли, фото- и фонофобии может говорить о мигрени. Нельзя забывать о т. н. фобическом головокружении, когда данная жалоба начинает беспокоить в строго определённых ситуациях (выход из дома, поход на работу и др).
Для лечения ДППГ разработан ряд манёвров, отдельно для каждого из полукружных каналов. Цель манёвра — вернуть отолиты из полукружного канала в преддверие лабиринта.
Наиболее популярный — маневр Эпли: Из исходного положения, сидя с выпрямленной спиной, больной поворачивает голову на 45° в сторону «больного» уха. После этого следует резко лечь на спину так, чтобы голова свесилась за край подложенной под шею подушки. Пребывать в таком положении необходимо не менее 2-3 минут.
Затем надо достаточно резко повернуть в противоположную сторону к «здоровому» уху. На следующем этапе дополнительный поворот головы в ту же сторону на 90° сопровождается и поворотом туловища на 90° — в результате больной лежит на боку, а лицо повернуто к полу. Зафиксировать такую позу надо также на 2-3 минуты. Далее больной принимает исходное положение сидя. Эффективность данных мероприятий достигает 95 %. При неэффективности реабилитационных манёвров возможно проведение хирургического вмешательства.
Медикаментозное лечение в подавляющем большинстве случаев не показано. Однако существует ряд препаратов, оказывающих влияние на вестибулярную активность. Наиболее популярным является препарат бетагистина дигидрохлорид. Он относится к группе аналогов гистамина. Передача импульсов от вестибулярных рецепторов и вестибулярных ядер обеспечивается гистаминергическими нейронами. Бетагистин уменьшает амплитуду и интенсивность импульсации нейронов латерального вестибулярного ядра. Также применяются антигистаминные средства (Н1-блокаторы). Головокружение уменьшают только те Н1-блокаторы, которые обладают антихолинергическим эффектом. Причем, скорее всего, именно это и обуславливает вестибулолитический эффект, т. к. блокада Н1-рецепторов на данный процесс никак не влияет. Среди данных препаратов прометазин, дименгидринат, меклозин, дифенгидрамин. Из побочных эффектов данных препаратов выделяют снотворный и седативный, наиболее выраженный у дименгидрината и дифенгидрамина. Исходя из этого, предпочтение следует отдавать меклозину. Применяются антихолинергические препараты (скополамин, атропин), производные фенотиазина, транквилизаторы.
Дифференциальная диагностика головокружений
Головокружение — одна из наиболее частых и в то же время нелюбимых врачами жалоб среди пациентов соматического и неврологического профиля.
Головокружение является не самостоятельной нозологией, а симптомом, связанным с целым рядом болезней (как минимум 70 заболеваний и состояний), поэтому диагностика и лечение головокружений являются достаточно непростой задачей для врача любой специальности.
Головокружение — жалоба довольна субъективная, описываемая пациентами как «иллюзии движения» или «галлюцинации движения», что обусловливает трудность идентификации данного феномена.
Причиной головокружений является нарушение баланса информации, поступающей от 3 афферентных систем: вестибулярной, зрительной и проприоцептивной.
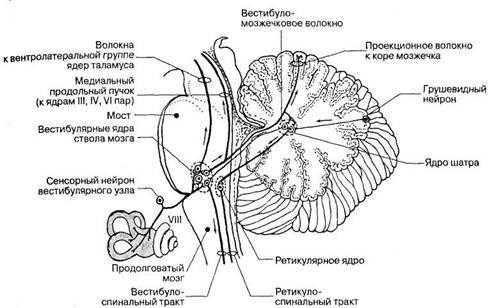
Необходимо напомнить, что вестибулярный аппарат имеет обширные связи, благодаря наличию в своем составе 4 ядер, которые, в свою очередь, связаны с 5 физиологическими системами:
- с глазодвигательными ядрами через медиальный продольный пучок (ядра Кахаля и Даркшевича);
- с ретикулярной формацией (ч/з tr. vestibuloreticularis);
- с моторной частью спинного мозга через вестибулоспинальные пути (ч/з tr. vestibulospinalis);
- с мозжечком (ч/з tr. vestibulocerebellaris);
- c экстрапирамидной системой (ч/з tr. vestibulorubralis).
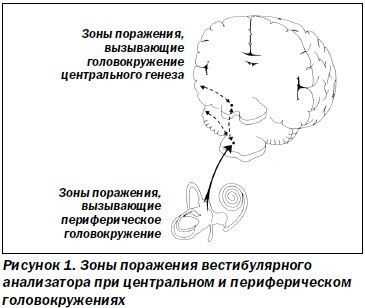
Благодаря таким обширным связям с различными структурами ЦНС, причина головокружений часто остается неустановленной.
Что касается патохимической основы возникновения вертиго, в ее основе лежит активация/блокада гистаминовых рецепторов:
- активация H1-рецепторов (постсинаптических) приводит к расширению капилляров, снижение активности — к вазоспазму и, соответственно, ухудшению кохлеарного и вестибулярного кровотока, т. е. областей с наибольшей плотностью расположения указанных рецепторов;
- блокада H3-рецепторов вызывает ингибирование активации ампулярных клеток внутреннего уха и вестибулярных ядер ствола мозга. Кроме того, увеличение концентрации гистамина, отмечающееся при блокаде H3-рецепторов, также приводит к вазодилатации. Н3-рецепторы (пресинаптические) по механизму отрицательной обратной связи регулируют синтез и секрецию гистамина, тормозят передачу возбуждения на уровне окончаний симпатических сосудосуживающих волокон, вызывают вазодилатацию сосудов головного мозга.
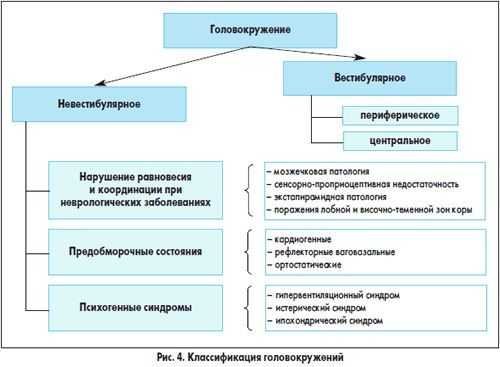
Однако головокружение далеко не всегда связано с поражением вестибулярного аппарата, поэтому для врача на этапе анализа жалоб очень важно решить, каким является головокружение:
- вестибулярным (истинным, системным);
- невестибулярным (несистемным, неспецифическим).
Анализ жалоб, которыми пациенты описывают свои субъективные ощущения, также играет немаловажную роль в дифференциальной диагностике причины головокружений.
Для системного головокружения характерны:
- ощущение вращения окружающих предметов вокруг себя;
- ощущение вращения, падения, наклона, раскачивания собственного тела в определенном направлении.
Для неспецифического головокружения характерны:
- отсутствие чувства вращения;
- ощущение неустойчивости, общая слабость;
- предчувствие падения;
- шаткость, неуверенность при ходьбе.
Если головокружение является системным, т. е. является частью вестибулярного симптомокомплекса, то помимо этого, при расспросе и объективном осмотре будут выявлены:
- нистагм, чаще спонтанный, возникающий в момент головокружения;
- атаксия;
- вегетативные проявления в виде тошноты, рвоты, гипергидроза.
Дальнейшая тактика врача основывается на топической диагностике с установлением уровня поражения. Если вовлечена вестибулярная система от ядер вестибулярного нерва в стволе головного мозга до височных долей коры больших полушарий, наиболее вероятно центральное головокружение. Если процесс локализуется во внутреннем ухе, преддверно-улитковом нерве, мостомозжечковом углу или доходит до ядер вестибулярного нерва в стволе головного мозга, — периферическое головокружение. Для каждого из видов системного головокружения также характерны свои особенности, которые могут помочь врачу в установлении истинной причины данного патологического состояния.
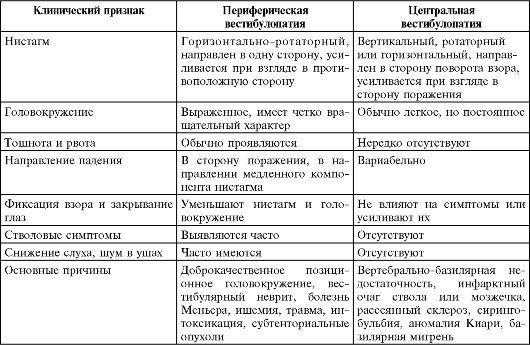
Характерными особенностями периферического вестибулярного головокружения являются:
- приступообразность течения (внезапное начало и конец);
- продолжительность (редко превышает 24 часа);
- сочетание с выраженными вегетативными расстройствами;
- хорошее самочувствие больного между приступами;
- быстрое наступление компенсации за счет включения центральных компенсаторных механизмов;
- нистагм спонтанный, односторонний, горизонтальный, направление в здоровую сторону независимо от направления взгляда, не исчезает при закрытых глазах, длится несколько секунд.
Для системного вестибулярного головокружения центрального генеза характерны:
- хроническое течение;
- умеренная интенсивность;
- сочетание с симптомами поражения ЦНС;
- ограниченность компенсаторных возможностей;
- отсутствие слуховых нарушений;
- нистагм либо отсутствует, либо имеет разные направления в зависимости от направленности взгляда и уровня поражения (горизонтальный, вертикальный, диагональный), наиболее выражен при взгляде в сторону поражения, исчезает при закрытых глазах, длится в течение минуты.
При каких заболеваниях возможно развитие периферического головокружения?
- вестибулярный нейронит; ;
- билатеральная вестибулопатия.
При этих заболеваниях периферическое вестибулярное головокружение не сопровождается нарушением слуха.
Если симптомокомплекс сопровождается нарушением слуха, но другой очаговой неврологической симптоматики не выявляется, то очаг поражения расположен во внутреннем ухе, преддверно-улитковом нерве и/или его ядрах:
- ;
- инфаркт лабиринта, исходом которого является необратимая глухота;
- опухоли (невринома VIII пары черепно-мозговых нервов);
- лабиринтит и т. п.
Если головокружение сопровождается развитием очаговой неврологической симптоматики, то следует думать о центральном головокружении. В зависимости от наличия симптомов можно предположить следующие заболевания и патологические процессы:
- синдром мостомозжечкового угла;
- опухоли IV желудочка;
- нарушения кровообращения в вертебробазилярном бассейне;
- рассеянный склероз;
- головокружение как аура эпилептического припадка.
Если характер жалоб не свидетельствует в пользу системного головокружения, речь идет о несистемном (невестибулярном) головокружении.
Среди несистемного головокружения можно выделить несколько вариантов:
- связанное с липотимиями («обморочными реакциями») и обмороками;
- связанное с поражением различных отделов нервной системы, участвующих в обеспечении равновесия и координации;
- психогенное.
Как говорилось выше, жалобы, предъявляемые при несистемном головокружении, — внезапно наступающая общая слабость, ощущение дурноты, потемнение в глазах, звон в ушах, предчувствие падения.
Необходимо помнить, что предобморочное состояние не всегда переходит в обморок, поэтому при частом повторении липотимий основной жалобой у пациентов является именно головокружение.
Еще одной причиной несистемных головокружений может явиться постуральная гипотензия в структуре периферической вегетативной недостаточности.
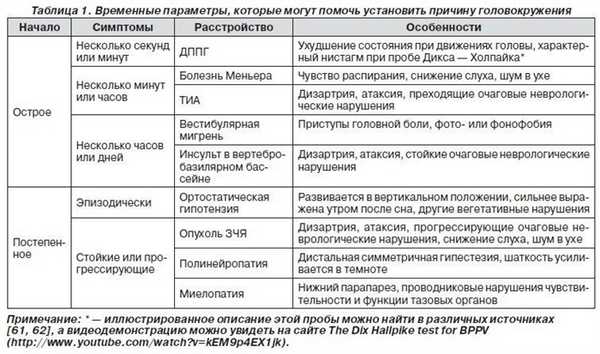
Попробуем теперь составить алгоритм диагностических мероприятий, которые помогут быстрее выявить причину возникновения головокружения.
При жалобах больного на головокружение все мероприятия сводятся к трем основным этапам:
- определение характера головокружений;
- определение уровня поражения вестибулярного анализатора или других структур нервной системы;
- определение нозологической формы.
Для этого проводится анализ основных жалоб, выясняется характер, длительность и острота головокружения, а также сопутствующие жалобы.
Читайте также:
- Механизмы акцелеротравмы уха. Влияние ускорения на вестибулярный аппарат
- Сочетанные травм полых органов. Комбинированные травмы полых органов
- Синдром Айерсы (Ayerza)
- Беседа при психогенной патологии. Наблюдение за пациентов с неврогенным заболеванием
- Аномалии развития сердца, аорты и легочного ствола плода. Допплерография аномалий сердца плода
