Диагностика, прогноз и лечение флегмонозной ангины. Операция при паратонзиллярном абсцессе
Добавил пользователь Alex Обновлено: 21.01.2026
Что такое острый тонзиллит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркушина Дениса Евгеньевича, онколога со стажем в 12 лет.
Над статьей доктора Меркушина Дениса Евгеньевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Острый тонзиллит (Acute tonsillitis) — заболевание инфекционной природы с воздушно-капельным путем передачи, сопровождающееся выраженным синдромом общей интоксикации, местным проявлением которого служит воспаление одной или нескольких лимфатических фолликул глоточного кольца.
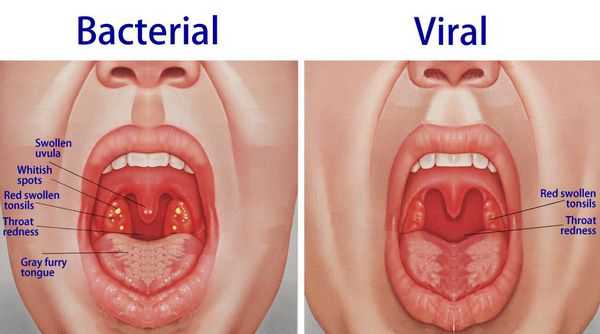
Острый тонзиллит вызывают бактериальные, вирусные и грибковые возбудители, а также бактериальные, вирусно-бактериальные, грибково-бактериальные ассоциации. Источником инфекции является больной или бактерионоситель.
Streptococcus pyogenes, Streptococcus группы A (GAS), является наиболее распространенной причиной бактериального фарингита у детей и взрослых. [1]
Прочие возбудители острого тонзиллита: [2]
- стафилококк (Arcanobacterium haemolyticum, Neisseria gonorrhoeae, Corynebacterium diphtheriae);
- анаэробы (синегнойная палочка);
- микоплазмы (m. Pneumoniae);
- хламидии;
- аденовирусы 1-9 типа;
- энтеровирус Коксаки;
- вирус простого герпеса;
- вирус гриппа;
- вирус Эпштейн-Барра и др.
Среди микозов наиболее часто развитие острого тонзиллита вызывают грибы рода Candida в симбиозе с патогенными и условно патогенными кокками.
Язвенно-некротическая тонзиллит вызывается спирохетой Плаута-Венсана в симбиозе с веретенообразной палочкой Венсана.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого тонзиллита
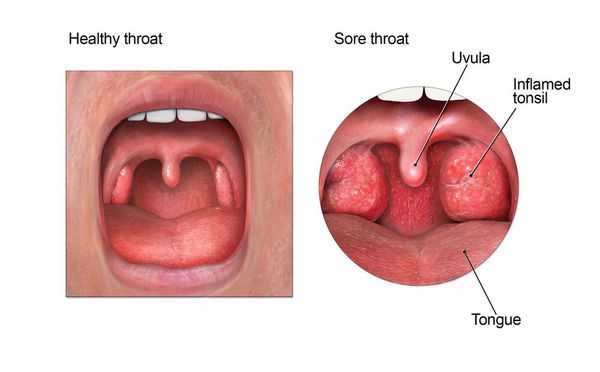
Осмотр глотки позволяет выявить характерные для заболевания изменения.
При катаральной форме заболевания миндалины увеличены, гиперемированы, наблюдается отек и гиперемия мягкого нёба и нёбных дужек. Налета на поверхности миндалин при этом не выявляется. При фолликулярном тонзиллите воспалительный процесс запускается в мелких лимфаденоидных фолликулах, происходит их нагноение, а потом вскрытие. Осмотр глотки в разгар заболевания выявляет на поверхности миндалин нечётко оформленные желтовато-белые точки.
Лакунарный тонзиллит характеризуется появлением в устьях лакун налётов или экссудата, выступающего на поверхность и покрывающего миндалину в виде островков, трудно удаляемого и оставляющего после себя кровоточащую изъязвленную поверхность.
Следствием фолликулярного и лакунарного тонзиллита может быть фибринозная форма заболевания, когда поверхность миндалин сплошь покрывается налетом.
Если возбудитель проникает в паратонзиллярную клетчатку и формируется инфекция мягких тканей, это может привести к флегмонозному тонзиллиту. Данная форма заболевания сопровождается нарастанием интоксикации, усилением боли в горле, появлением асимметричного отека и увеличением шеи, затруднением в наклоне и поворотах головы, появлением характерного неприятного запаха изо рта. По межфасциальным пространствам шеи гнойный процесс может опуститься до уровня клетчатки средостения и вызвать развитие медиастинита.
Для тонзиллита вирусного происхождения (вирус Коксаки типа А) характерны герпетические высыпания на миндалинах, мягком нёбе и нёбных дужках.
При аденовирусном тонзиллите воспалительный процесс в ротоглотке помимо миндалин распространяется на поверхность нёба, задней стенки глотки.
Такая форма острого тонзиллита, как ангина Симановского-Венсана чаще поражает одну миндалину в виде некротических изъязвлений, которые покрыты серым налетом. Признаки интоксикации при этом выражены слабо.
Для острого тонзиллита при системных заболеваниях кровеносной системы характерен некроз слизистой оболочки миндалин, распространение которого может привести к разрушению не только самой миндалины, но и мягкого нёба и стенок глотки с последующим рубцеванием дефекта. Тяжелое общее состояние больного обычно обусловлено течением основного заболевания. [3]
У маленьких детей (особенно у мальчиков) острый тонзиллит, вызванный стрептококками группы А, помимо прочего, может проявляться в виде желудочно-кишечных симптомов (боль в животе, тошнота и рвота). [8]
Патогенез острого тонзиллита
Врожденные и адаптивные иммунные ответы организма являются основополагающими для защиты от стрептококкового фарингита. Иммунные реакции организма также способствуют тяжелым постстрептококковым иммунным заболеваниям. Однако до недавнего времени о них было мало известно.
Клеточные медиаторы врожденного иммунитета, используемые при защите организма от стрептококка группы А, включают эпителиальные клетки, нейтрофилы, макрофаги и дендритные клетки (ДК), которые выделяют ряд растворимых воспалительных медиаторов, таких как антимикробные пептиды (AMP), эйкозаноиды, включая PGE2 и лейкотриен B4 (LTB4), хемокины и провоспалительные цитокины. Ответы Th1 и Th17 играют значительную роль в адаптивном иммунитете в тканях миндалин человека. [9]
Классификация и стадии развития острого тонзиллита
Выделяют три типа заболевания:
- первичные;
- вторичные;
- специфические тонзиллиты.
Возникновение вторичных связано с общими острыми инфекционными заболеваниями (скарлатина, дифтерия и т. д) и системными заболеваниями кровеносной системы (агранулоцитоз, лейкоз).
Специфические тонзиллиты возникают на фоне специфической инфекции (язвенно-пленчатый тонзиллит — ангина Симановского — Плаута — Венсана, вызываемая находящимися в симбиозе веретенообразной палочкой Плаута — Венсана и спирохетой Венсана, герпетический тонзиллит, вызываемый вирусом Коксаки А).
По форме выделяют:
- катаральный;
- фолликулярный;
- лакунарный;
- фибринозный;
- герпетический;
- флегмонозный (интратонзиллярный абсцесс);
- язвенно-некротический (гангренозный);
- смешанные формы тонзиллита.
Осложнения острого тонзиллита
Осложнения заболевания подразделяются на ранние и поздние.
Ранние осложнения возникают из-за распространения инфекции за пределы лимфоидной ткани и нарастания симптомов интоксикации (паратонзиллярный абсцесс, медиастинит, септические состояния, инфекционно-токсический шок, менингит и менингоэнцефалит).
В поздние сроки (через 2-4 недели) возможно развитие острой ревматической лихорадки и поражения почек в виде гломерулонефрита, реактивного артрита, провокация дебюта или обострение уже имеющихся системных аутоимунных заболеваний (красная волчанка, системный васкулит). [10]
Диагностика острого тонзиллита
Помимо общеклинического минимума, в который входят ОАК, ОАМ, ежегодное флюорографическое исследование, обязательным является:
- определение антистрептолизина-O в сыворотке крови;
- взятие мазка из зева и носовых ходов на корнебактерию дифтерии;
- взятие мазка на определение чувствительности микроорганизмов к антибиотикам.
Другие методы диагностики:
- в большинстве случаев показано проведение ЭКГ;
- в некоторых случаях обоснованным будет назначение серологического исследования на вирусы респираторных инфекций;
- молекулярно-биологическое исследование крови на вирус Эпштейна — Барр;
- микроскопическое исследование мазков с миндалин на гонококк;
- бактериологическое исследование слизи с миндалин и задней стенки глотки на анэробные микроорганизмы;
- микологическое исследование носоглоточных смывов на грибы рода кандида;
- определение С-реактивного белка.
Хотя фарингит группы A Streptococcus (GAS) является наиболее распространенной причиной бактериального фарингита у детей и подростков, многие вирусные и бактериальные инфекции имитируют симптомы фарингита. Экстренные клиницисты должны признать симптоматику фарингита GAS и использовать соответствующие средства диагностики и лечения для эффективного лечения антибиотиками.
У людей с острым фарингитом проводится дифференциальная диагностика между фарингитом, вызванным гемолитическим стрептококком А, инфекционным мононуклеозом и другими причинами вирусного фарингита. [11]
Лечение острого тонзиллита
При наличии показаний к госпитализации пациенту выдается направление на госпитализацию в круглосуточный стационар инфекционной больницы. При лечении в амбулаторных условиях на следующий день участковому терапевту в поликлинику по месту прикрепления пациента передается заявка на активное посещение на дому.
Необходима изоляция пациента, частое проветривание помещения, влажная уборка, производится ультрафиолетовое облучение воздуха в помещении с пациентом. Пациенту выдается отдельный набор посуды, недопустимо пользоваться общими полотенцами, зубными щетками.
В период повышения температуры пациенту показан полупостельный режим, по мере стихания синдрома интоксикации и лихорадки — палатный (до 7-го дня нормальной температуры тела). Пациенту показано обильное теплое питье не менее 1,5-2,0 л жидкости в сутки. При терапии в условиях стационара показано введение физиологического раствора с аскорбиновой кислотой для уменьшения симптомов интоксикации. При повышении t тела выше 38 градусов необходимо ее снижение приемом 500 мг парацетомола, 200-400 мг ибупрофена или 500 мг парацетомола в сочетании с 200 мг ибупрофена (препараты ибуклин, брустан). При неэффективности оказанных мер возможно внутримышечное введение литической смеси (анальгин 50% 1 мл + димедрол 1% 1 мл), преднизолона в дозе 30-60 мг (1-2 мл).
Пациенту назначается полоскание горла растворами антисептиков. На фармацевтическом рынке существуют распространенные, доступные по стоимости и в то же время эффективные антисептики с широким спектром активности и низкой резистентностью микроорганизмов к ним. К таким препаратам относят хлоргексидин, мирамистин, Йокс.
Антибактериальное (бактерицидное) действие раствора Йокс реализуется за счет йода в его составе. Раствор разводится из расчета 5 мл (1 чайная ложка) на 100 мл воды. Ополаскивать горло не менее 4 раз в сутки. Перед нанесением спрея прополоскать горло обычной водой для удаления слизи. Наносить спрей не менее 4 раз в сутки.
Обязательным является назначение этиотропного препарата для борьбы с возбудителем тонзиллита. В амбулаторно-поликлинических условиях наиболее удобным является пероральное назначение препаратов, в стационаре рационально парентеральное введение. [4]
При подтверждении роли корнебактерии дифтерии в развитии заболевания основное значение имеет введение лошадиной противодифтерийной сыворотки. Перед введением основной терапевтической дозы двукратно проводится биологическая проба. На первом этапе вводят 0,1 мл разведённой сыворотки из ампулы, маркированной красным цветом, внутрикожно в сгибательную поверхность предплечье руки. При правильном введении на коже образуется небольшой, плотный на ощупь узелок. В предплечье второй руки вводят в/к 0,1 мл физиологического раствора в качестве контроля. Время наблюдения за пациентом составляет 20 минут. Проба считается отрицательной, если диаметр папулы или гиперемии в месте введения не более 10 мм. На втором этапе 0,1 мл неразведенной сыворотки, маркированной синим цветом, вводят подкожно в наружную поверхность плеча. При отсутствии неблагоприятной реакции через 30 минут внутримышечно вводится основная доза препарата.
Разовая доза сыворотки составляет:
- при локализованных формах 10 000 - 20 000 МЕ;
- дифтерии гортани 40 000 - 50 000 МЕ;
- при субтоксической форме 40 000 - 50 000 МЕ;
- токсической 50 000 - 80 000 МЕ;
- геморрагической 100 000 - 120 000 МЕ.
При отсутствии терапевтического эффекта введение сыворотки можно повторить через 12-24 часа с использованием тех же доз. [5]
Из антибактериальных препаратов рекомендуется назначение макролидов — кларитромицина, мидекамицина или джозамицина:
- Кларитромицин рекомендован в дозировке 500 мг однократно в сутки внутрь длительностью не менее 7-10 дней.
- Мидекамицин в дозировке 400 мг 3 раза в сутки внутрь не менее 7-10 дней.
- Джозамицин применяется в дозировке 500-1000 мг двукратно в сутки внутрь. Длительность терапии не менее 7-10 дней.
Терапия гонококкового тонзиллита проводится в условиях кожно-венерологического диспансера. Назначается 0,5 мг цефтриаксона внутримышечно или 0,5 мг внутрь левофлоксацина однократно внутрь. В связи с высоким риском сопутствующей хламидийной инфекции совместно с цефалоспоринами назначают доксициклин, 600 мг. препарата назначается в 2 приема с интервалом 1 час (по 3 таблетки 100 мг 2 раза).
При общих вирусных инфекциях (инфекционный мононуклеоз, генерализованная герпетическая инфекция, тяжелое течение гриппа) развитие острого тонзиллита, как правило, связано с активацией условно патогенной флоры ротоглотки. Помимо противовирусной терапии назначаются антибиотики, как и в случае с обычным первичным бактериальным тонзиллитом.
Препаратами первой линии являются клавулированные пенициллины. Применение неклавулированного пенициллина для терапии инфекции верхних дыхательных путей не рекомендовано в связи с высокой резистентностью микрофлоры к данному антибактериальному препарату. [7]
Амоксициллина клавулонат принимается в дозировке 875+125 мг 3-4 раза в сутки внутрь не менее 7 дней.
Цефалоспорины 2-3 поколения и макролиды
Цефалоспорины II поколения:
Цефуроксим в таблетках по 250 мг назначается из расчета по 1 таблетке 2 раза в сутки внутрь;
Цефалоспорины III поколения:
- Цефиксим в таблетках по 400 мг назначается из расчета по 1 таблетке 1 раз в день внутрь;
- Цефотаксим во флаконах по 1 гр в/м на 2 мл 2% лидокаина, добавив для лучшего растворения 1 мл NaCI 0,9% 2 раза в сутки; возможно в/в капельное введение в течение по крайней мере 30 мин;
- Цефтриаксон флаконы по 1,0 гр в/м на 2 мл 2% лидокаина, добавив для лучшего растворения 1 мл NaCI 0,9% 2 раза в сутки; возможно в/в капельное введение в течение по крайней мере 30 мин.
В качестве препаратов резерва в большинстве случаев применяются фторхинолоны, карбапенемы и линкозамины. Антибиотики тетрациклинового ряда ушли из практики в связи с высокой устойчивостью флоры к ним и невозможностью применения у беременных и в педиатрической практике.
Для предупреждения развития кандидоза в индивидуальном порядке решается вопрос о назначении противогрибкового препарата.
Для терапии же грибкового тонзиллита назначение системных антимикотиков является обязательным. Она включает пероральное применение противогрибковых антибиотиков в течение 10-14 дней (леворин, нистатин, амфотерицин В, кетоконазол, флуконазол). Местно назначаются полоскания антисептиками и ингаляции с мирамистином.
При необходимости пациенту выдается листок нетрудоспособности или справка учащегося с освобождением от труда и посещения занятий соответственно. [6]
Ориентировочные сроки нетрудоспособности:
Средние сроки временной нетрудоспособности составляют 10-12 дней.
Критерии выздоровления:
- нормализация температуры тела в течение 5 суток;
- отсутствие боли в горле и болезненности при пальпации поднижнечелюстных лимфатических узлов;
- отсутствие патологических отклонений в общем анализе крови, общем анализе мочи и на пленке ЭКГ.
Возможно предоставление записки от лечащего врача работодателю в произвольной форме о переводе на облегченный труд и освобождении от ночных смен на 2 недели при возможности. Студентам и школьникам предоставляется освобождение от занятий физкультурой на 2 недели. [6]
Прогноз. Профилактика
При своевременно начатой терапии прогноз благоприятный. При применении современных методов диагностики и качественных антибактериальных препаратов ранние и поздние осложнения заболевания встречаются спорадически (при позднем обращении и самолечении пациента).
Рекомендуется избегать переохлаждений и контакта с больными ОРЗ, вакцинация против гриппа и пневмонии, общеукрепляющие мероприятия. В качестве средства профилактики обострений фарингита и рецидивирующего тонзиллита оказались эффективными препараты бактериального происхождения, в частности, комплексы антигенов — лизатов, наиболее частых возбудителей воспалительных заболеваний верхних дыхательных путей, полости рта и глотки.
К таким препаратам относится ИРС-19 по 1 дозе препарата в каждый носовой ход 2 раза в день в течение 2 недель в периоды межсезонья и перед ожидаемыми вспышками эпидемий ОРЗ.
Имудон по 6 таблеток в день. Таблетки рассасывают (не разжевывая) каждые два часа. Курс терапии составляет 20 дней.
За реконвалесцентами устанавливают патронажное медицинское наблюдение в течение месяца. На первой и третьей неделе проводится исследование анализов крови и мочи, при необходимости — ЭКГ-исследование.
Все пациенты с хроническим тонзиллитом, которые перенесли более двух ангин за последние три года, подлежат обязательному диспансерному наблюдению по группе Д3 (2 раза в год).
Ангина
Ангина - это инфекционно-аллергический процесс, локальные изменения при котором затрагивают глоточное лимфоидное кольцо, чаще всего небные миндалины. Течение ангины характеризуется повышением температуры тела, общеинтоксикационным синдромом, болью в горле при глотании, увеличением и болезненностью шейных лимфоузлов. При осмотре выявляется гиперемия и гипертрофия миндалин и небных дужек, иногда - гнойный налет. Ангина диагностируется отоларингологом на основании данных фарингоскопии и бактериологического посева из зева. При ангине показано местное лечение (полоскание горла, промывание лакун, обработка миндалин препаратами), антибиотикотерапия, физиотерапия.
МКБ-10

Общие сведения
Ангина - группа острых инфекционных заболеваний, которые сопровождаются воспалением одной или нескольких миндалин глоточного кольца. Как правило, поражаются нёбные миндалины. Реже воспаление развивается в носоглоточной, гортанной или язычной миндалинах. По распространенности ангина находится на втором месте после ОРВИ. Чаще развивается весной и осенью. Поражает преимущественно детей и взрослых в возрасте до 35 лет.

Причины ангины
Возбудители болезни проникают в ткань миндалин извне (экзогенное инфицирование) или изнутри (эндогенное инфицирование). От человека человеку ангина передается воздушно-капельным или алиментарным (пищевым) путем. При эндогенном инфицировании микробы попадают в миндалины из кариозных зубов, придаточных пазух (при синуситах) или носовой полости. При ослаблении иммунитета ангина может вызываться бактериями и вирусами, которые постоянно присутствуют на слизистой рта и глотки.
Около 85% всех первичных ангин вызвано ß-гемолитическим стрептококком группы А. В остальных случаях в качестве возбудителя выступает пневмококк, золотистый стафилококк или смешанная флора. Обычно передается воздушно-капельным путем. Вероятность возникновения ангины увеличивается при общем и местном переохлаждении, снижении иммунитета, гиповитаминозах, нарушениях носового дыхания, повышенной сухости воздуха, после перенесенного ОРВИ.
Патогенез
Общие симптомы ангины обусловлены проникновением в кровь продуктов жизнедеятельности микробов. Микробные токсины могут стать причиной токсического поражения сердечно-сосудистой и нервной системы, спровоцировать развитие гломерулонефрита и ревматизма. Риск возникновения осложнений увеличивается при частых рецидивах стрептококковой ангины.
Классификация
- Первичная ангина (другие названия - банальная, простая или обычная ангина). Острое воспалительное заболевание бактериальной природы. Характерны признаки общей инфекции и симптомы поражения лимфоидной ткани глоточного кольца.
- Вторичная ангина (симптоматическая ангина). Является одним из проявлений другого заболевания. Поражением миндалин могут сопровождаться некоторые острые инфекционные болезни (инфекционный мононуклеоз, дифтерия, скарлатина), заболевания системы крови (лейкоз, алиментарно-токсическая алейкия, агранулоцитоз).
- Специфическая ангина. Заболевание вызывается специфическим инфекционным агентом (грибки, спирохета и т. д.).
В зависимости от глубины и характера поражения лимфоидной ткани глоточного кольца выделяют катаральную, лакунарную, фолликулярную и некротическую первичную ангину, в зависимости от степени тяжести - легкую, средней степени тяжести и тяжелую форму ангины.
Симптомы ангины
Простая ангина
Продолжительность инкубационного периода колеблется от 12 часов до 3 суток. Характерно острое начало с гипертермией, ознобами, болями при глотании, увеличением лимфатических узлов.
При катаральной ангине наблюдается субфебрилитет, умеренная общая интоксикация, неярко выраженные признаки воспаления по анализам крови. При фарингоскопии выявляется разлитая яркая гиперемия задней стенки глотки, твердого и мягкого нёба. Катаральная ангина продолжается в течение 1-2 суток. Исходом может быть выздоровление или переход в другую форму ангины (фолликулярную или катаральную).
Для фолликулярной и лакунарной ангины характерна более выраженная интоксикация. Пациенты предъявляют жалобы на головную боль, общую слабость, боли в суставах, мышцах и области сердца. Отмечается гипертермия до 39-40С. Для некротической ангины характерна выраженная интоксикация. Наблюдается стойкая лихорадка, спутанность сознания, повторная рвота.
Кандидозная (грибковая) ангина
Вызывается дрожжеподобными грибами рода Candida albicans. В последние годы наблюдается рост числа случаев кандидозной ангины, обусловленный широким применением глюкокортикоидов и антибиотиков. Грибковая ангина, как правило, развивается на фоне другого заболевания после длительных курсов антибиотикотерапии.
Общая симптоматика не выражена или выражена слабо. При фарингоскопическом исследовании выявляются точечные белые или желтоватые наложения на миндалинах, иногда распространяющиеся на слизистую оболочку щек и языка. Налет легко снимается.
Ангина Симановского-Плаута-Венсана
Язвенно-пленчатая ангина развивается при хронических интоксикациях, истощении, гиповитаминозах, иммунодефицитах. Вызывается представителями сапрофитной флоры полости рта - находящимися в симбиозе спирохетой Венсана и палочкой Плаута-Венсана.
Общая симптоматика не выражена или выражена слабо. Обычно поражается одна миндалина. На ее поверхности образуются поверхностные язвы, покрытые серо-зеленым налетом с гнилостным запахом. При удалении налета миндалина кровоточит. После отторжения некротизированного участка образуется глубокая язва, которая в последующем заживает без образования дефекта.
Осложнения
Ранние осложнения ангины (отит, лимфаденит регионарных лимфатических узлов, синуситы, паратонзиллярный абсцесс, перитонзиллит) возникают во время болезни при распространении воспаления на близко расположенные органы и ткани. Поздние осложнения ангины инфекционно-аллергического генеза (гломерулонефрит, ревмокардит, суставной ревматизм) развиваются через 3-4 недели после начала заболевания.
Диагностика
Диагноз основывается на симптомах заболевания и данных фарингоскопии:
- При фарингоскопическом осмотре пациента с лакунарной ангиной выявляется выраженная гиперемия, расширение лакун, отек и инфильтрация миндалин. Гнойный налет распространяется за пределы лакун и образует рыхлый налет на поверхности миндалины. Налет имеет вид пленки или отдельных мелких очагов, не распространяется за пределы миндалины, легко удаляется. При удалении налета ткань миндалины не кровоточит.
- При фолликулярной ангине на фарингоскопии выявляется гипертрофия и выраженный отек миндалин, так называемая картина «звездного неба» (множественные бело-желтые нагноившиеся фолликулы). При самопроизвольном вскрытии фолликул образуется гнойный налет, который не распространяется за пределы миндалины.
- При некротической ангиневиден плотный серый или зеленовато-желтый налет с неровной, тусклой, изрытой поверхностью. При удалении налета ткань миндалины кровоточит. После отторжения участков некроза остаются дефекты ткани неправильной формы диаметром 1-2 см. Возможно распространение некроза за пределы миндалины на заднюю стенку глотки, язычок и дужки.
В общем анализе крови определяется лейкоцитоз со сдвигом влево, нейтрофилез, СОЭ увеличивается до 40-50 мм/ч. Для подтверждения природы инфекционного агента выполняется бактериологическое исследование слизи с миндалин и серологическое исследование крови. Диагноз грибковой ангины подтверждается результатами микологического исследования, язвенно-пленчатой ангины - микробиологического посева.
Лечение ангины
Лечение, как правило, амбулаторное. При тяжелой форме ангины показана госпитализация. Пациентам назначают щадящую диету, обильное питье, антибактериальные препараты (цефалоспорины, макролиды, сульфаниламиды). Курс лечения составляет 5-7 дней. Местно применяют орошение миндалин хлоргексидином, полоскания отварами трав и растворами антисептиков.
Лечение кандидозной ангины заключается в отмене антибиотиков, назначении антигрибковых препаратов, общеукрепляющей терапии, промывании миндалин. При ангине Симановского-Плаута-Венсана проводится общеукрепляющая терапия. Пораженные участки смазывают раствором борной кислоты или метиленового синего, назначают полоскания слабым раствором перманганата калия и перекиси водорода. При глубоких некрозах и длительном течении показана антибиотикотерапия.
2. Ангины: диагностика и лечение/ Н.Л. Кунельская, А.Б. Туровский, Ю.С. Кудрявцева// Лечебное дело. - 2010. - №3.
Паратонзиллярный абсцесс - симптомы и лечение
Что такое паратонзиллярный абсцесс? Причины возникновения, диагностику и методы лечения разберем в статье доктора Садыхова Рагима Агаларовича, ЛОРа со стажем в 7 лет.
Над статьей доктора Садыхова Рагима Агаларовича работали литературный редактор Вера Васина , научный редактор Евгений Буданов и шеф-редактор Маргарита Тихонова

Паратонзиллярный абсцесс (Peritonsillar abscess) — это острое гнойное воспаление околоминдаликовой клетчатки (ткани, расположенной между капсулой нёбной миндалины и мышцами глотки) [1] [2] [3] .
При заболевании краснеет и сильно болит горло, чаще с одной стороны. Пациенту трудно широко открывать рот, температура поднимается выше 38 °С, возникает выраженная слабость, головная боль и ломота в теле.

Паратонзиллярному абсцессу предшествует паратонзиллит. В отличие от абсцесса, при этом заболевании возникает лишь воспаление и отёк. Но если паратонзиллит не лечить, он переходит в абсцесс.
Паратонзиллярный абсцесс — это самая распространённая инфекция среди абсцессов глубоких тканей шеи и головы. Заболевание чаще возникает у молодых людей в возрасте от 20 до 40 лет, реже — у детей и пожилых пациентов. Мужчины и женщины болеют одинаково часто [4] [5] .
Причины паратонзиллярного абсцесса
Абсцесс развивается из-за того, что в мягкую, рыхлую околоминдаликовую клетчатку с прилежащих областей проникает агрессивная бактериальная инфекция, как правило аэробные и факультативно-анаэробные микробы. Самый типичный возбудитель заболевания — Streptococсus pyogenes группы А (бета-гемолитический стрептококк). Значительно реже абсцесс вызывают другие виды бактерий, обитающие в ротоглотке: фузобактерии, бактероиды и золотистый стафилококк [6] .
Ведущую роль в развитии паратонзиллярного абсцесса играют железы Вебера, основная часть которых расположена в верхней части нёбных миндалин. Эти железы механически очищают поверхность миндалин от отмершего эпителия, частичек пищи и бактерий. При инфицировании и воспалении возникает отёк и закупорка выходного соустья желёз Вебера. В результате из прилегающей клетчатки мягкого нёба гнойно-инфекционный процесс распространяется на окружающие ткани [7] .
Симптомы паратонзиллярного абсцесса
Чаще всего паратонзиллярный абсцесс возникает либо на фоне острого тонзиллита (бактериальной ангины), либо спустя несколько дней после стихания или даже прекращения этого заболевания.
Проникшие в кровь продукты жизнедеятельности бактерий, разрушенные участки их клеточной стенки и антигены являются пирогенами — веществами, повышающими температуру тела. Поэтому при абсцессе температура поднимается выше 38 °С, возникает озноб, обезвоживание и выраженная слабость. Воспалению сопутствует отёк, из-за которого сдавливаются расположенные рядом нервные окончания — становится больно открывать рот, жевать и глотать. Часто во рту скапливается густая слизь, которую не удаётся проглотить.
При рефлекторном спазме жевательных мышц трудно полностью открыть рот, что приводит к гнусавости. Часто увеличиваются шейные и подчелюстные лимфоузлы, при поворотах головы возникает резкая боль, которая нередко отражается в ухе или зубе на стороне поражения [8] [9] [10] .
При паратонзиллярном абсцессе крайне редко появляются сопутствующие симптомы ОРВИ: заложенность носа, насморк, чихание и кашель.
Патогенез паратонзиллярного абсцесса
У здорового человека нёбные миндалины участвуют в формировании иммунитета — в них созревают лимфоциты. Здесь эти иммунные клетки учатся взаимодействовать с чужеродными антигенами и вырабатывать антитела против опасных для организма инородных агентов, которые попадают в ротовую полость.
Нёбные миндалины совместно с лимфатическими фолликулами задней стенки глотки, язычной, трубной и глоточной миндалиной (аденоидами) действуют как единый защитный комплекс — они борются с микробами и могут воспаляться одновременно. Это скопление лимфоидной ткани называют лимфоглоточным кольцом Пирогова — Вальдейера.
К развитию паратонзиллярного абсцесса предрасполагает сложное строение нёбных миндалин: они состоят из множества углублённых карманов (лакун), которые расположены в толще ткани и визуально напоминают фьорды.
Глубина лакун может достигать двух-трёх сантиметров. Их поверхность выстлана железами Вебера, которые механически очищают миндалины во время артикуляции, жевания и сжимания миндалин мышцами глотки при глотании, что можно сравнить с выжиманием рукой поролоновой губки.
![Лакуна в ткани нёбной миндалины [11]](https://probolezny.ru/media/bolezny/abscess-paratonzillyarnyy/lakuna-v-tkani-nyobnoy-mindaliny-11_s.jpg)
Снижение иммунитета, заражение патогенными бактериями, чаще всего бета-гемолитическим стрептококком, рубцы нёбных миндалин при длительном хроническом тонзиллите приводят к закупорке выводного протока желёз Вебера. Воспалительный отёк не позволяет продуктам жизнедеятельности бактерией и погибшим лимфоцитам выйти наружу в ротовую полость. В результате в ближайшей к нёбным миндалинам рыхлой клетчатке скапливается гной, который не может адекватно выйти наружу [9] [12] .
Классификация и стадии развития паратонзиллярного абсцесса
В Международной классификации болезней (МКБ-10) паратонзиллярный абсцесс кодируется как J36.
Заболевание развивается в три стадии:
- Отёк — начальный период болезни со слабыми симптомами. Пациенты редко обращаются за помощью на этой стадии, поэтому в клинической практике врача она почти не встречается.
- Инфильтрация (паратонзиллит) — возникает в первые сутки болезни, когда ещё нет сформированного очага. В этот период лимфоциты, нейтрофилы и воспалительные молекулы окружают область, куда проникли бактерии, что приводит к её уплотнению. На стадии инфильтрации эффективно лечение антибиотиками.
- Абсцедирование — возникает, как правило, на третьи-пятые сутки болезни и проявляется наиболее яркими симптомами. Медикаментозная терапия уже действует слабо, нужно создать путь для оттока гноя. Если на этой стадии поздно обратиться к врачу, то разовьются осложнения.
Выделяют несколько локализаций паратонзиллярного абсцесса:
- Передний (передне-верхний) — абсцесс возникает спереди от нёбной миндалины. Эта локализация встречается примерно в 75 % случаев, и её легче всего диагностировать [19] .
- Задний — гнойный очаг образуется позади нёбной миндалины. Встречается у четверти пациентов.
- Боковой — самая тяжёлая и одновременно самая редкая форма болезни, при которой гной располагается между мышцами глотки и шеи. При таком абсцессе чаще всего развиваются грозные осложнения.
- Нижний — возникает у нижнего края нёбной миндалины. Развивается у небольшого количества пациентов и может быть вызван инфекцией в области задних зубов [6][13][14][15] .
Осложнения паратонзиллярного абсцесса
Осложнения прежде всего связаны с отёком ротоглотки. Паратонзиллярный абсцесс опасен близостью к дыхательным путям и распространением гнойно-инфекционного процесса в глубокие отделы шеи, где располагается трахея и жизненно важные сосудистые и нервные пучки: сонная артерия, ярёмная вена и блуждающий нерв.
В результате могут возникнуть следующие состояния:
- Перекрытие дыхательных путей — затруднено дыхание и возникает удушье, из-за чего пациент может потерять сознание.
- Распространение гнойного процесса из шеи в грудную клетку — развивается медиастинит, т. е. воспаление средостения, в котором расположены трахея, аорта и сердце.
- Воспалительное повреждение крупных кровеносных сосудов шеи ( сонных и ярёмных ) — приводит к кровотечению в ротовую полость и средостение.
- Аутоиммунные заболевания — гломерулонефрит, ревматическое поражение клапанов сердца и сосудов, ревматоидный артрит. Эти болезни развиваются из-за системного воздействия бета-гемолитического стрептококка на иммунную систему. и септический шок — прогноз в этих случаях неблагоприятный [17][18] .
Диагностика паратонзиллярного абсцесса
При диагностике абсцесса важно, чтобы врач выяснил все жалобы и внимательно осмотрел пациента.
Сбор анамнеза и осмотр
На приёме доктор уточняет, как давно возникли и как быстро развивались симптомы. Также имеет значение тяжесть общего состояния и наличие подобных случаев ранее.
К наиболее специфическим жалобам относятся:
- выраженная односторонняя боль в горле;
- тризм жевательных мышц (трудно широко открывать рот); ;
- боль при прощупывании наружной поверхности шеи;
- сопутствующее плохое самочувствие, часто с высокой температурой.
При осмотре врач прежде всего обращает внимание на асимметричное выбухание передней или задней нёбной дужки на стороне боли (передняя дужка выбухает чаще, чем задняя), налёт на миндалине, её красноту и отёчность. Нередко появляется неприятный запах изо рта, возникает боль при прощупывании шеи и поворотах головы — когда нужно повернуться, пациент делает это всем телом.
Лабораторная диагностика
Лабораторная диагностика позволяет правильно подобрать терапию. Чтобы выявить возбудителя болезни и определить его чувствительность к антибиотикам, исследуется мазок из миндалины или со стенок вскрытого абсцесса. Важно брать мазок именно со стенок абсцесса, а не исследовать непосредственно гнойное отделяемое: протеолитические ферменты гноя могут разрушить бактерии, что даст ложноотрицательный результат.
Также проводится тест на дифтерийную палочку (бациллу Леффлера): на начальной стадии симптомы дифтерии глотки и паратонзиллярного абсцесса схожи.
В последнее время часто применяют Стрептатест — экспресс-метод выявления бета-гемолитического стрептококка, основанный на полимеразной цепной реакции. Этот тест можно провести в домашних условиях всем членам семьи.
Чтобы контролировать динамику болезни и выявить выраженные общие отклонения, проводится общий анализ крови и анализ на С-реактивный белок.
Инструментальная диагностика
Изредка, в нетипичных случаях, проводится УЗИ мягких тканей шеи и даже КТ/МРТ шеи с контрастом. Эти методы помогают исключить сосудистые и опухолевые поражения глотки, подтвердить или исключить предполагаемый диагноз, выявить точную локализацию абсцесса.
Дифференциальная диагностика
Паратонзиллярный абсцесс следует отличать от других заболеваний, поражающих ротовую полость.
К этим заболеваниям относятся:
- дифтерия;
- абсцесс язычной миндалины и ангина Людвига;
- новообразования рото- и гортаноглотки; ;
- аневризма и мальформация сонной артерии и ярёмных вен [8][13] .
Лечение паратонзиллярного абсцесса
Тактика лечения во многом зависит от стадии заболевания и тяжести симптомов, но всегда соблюдаются три главных принципа:
- если в мягких тканях есть гной, то необходимо создать путь для его оттока;
- чтобы полностью избавиться от возбудителя, антибиотики нужно принимать не меньше 10 дней, особенно это важно при заражении бета-гемолитическим стрептококком;
- симптомы интоксикации и воспаления можно снять обезболивающими и антигистаминными препаратами.
В стадии инфильтрации достаточно принимать антибиотики из группы пенициллинов широкого спектра действия (например, Амоксициллин) или цефалоспорины II-III поколения. Чтобы уменьшить боль и отёк, назначают симптоматические препараты.
В стадии абсцедирования уже сформирован гнойный очаг и требуется экстренная госпитализация и лечение в стационаре. На этой стадии проводят комбинированную терапию: абсцесс вскрывают через ротовую полость и применяют антибиотики широкого спектра действия. После местной анестезии делают разрез и разводят края раны, чтобы можно было удалить гной. При этом обычно со стенок абсцесса берут мазок и отправляют его на бактериологическое исследование.
Вскрытие абсцесса позволяет создать путь для оттока гноя и необходимо, чтобы снизить риск осложнений.
В последующие дни после операции следует разводить края раны, чтобы предотвратить её преждевременное слипание. Как правило, после вскрытия абсцесса состояние быстро улучшается, боль стихает и удаётся свободно открывать рот.
При длительном хроническом тонзиллите есть риск рецидива абсцесса, поэтому одновременно с его вскрытием могут быть удалены миндалины (абсцесстонзиллэктомия). Наличие в прошлом хотя бы одного эпизода абсцесса уже является показанием к удалению нёбных миндалин.
Чтобы снизить риск осложнений при вскрытии абсцесса, доктор должен убедиться в отсутствии аллергии на вводимые лекарства и не задевать предполагаемые участки с крупными сосудами. Для этого предварительно делают пробную пункцию с аспирацией из области наибольшего выбухания абсцесса (чтобы получить гной и провести его микробиологическое исследование).

В первые дни болезни может применяться внутривенная терапия — вводят антибиотик, антигистаминное средство, солевой раствор и витамины. Лечение длится 10-14 дней и ускоряет выздоровление.
Редким, но основным побочным эффектом лекарственной терапии может быть диарея, а также вялость и сонливость. Как правило, при этих симптомах препарат отменять не нужно.
С особой осторожностью дозы лекарств рассчитывают при патологии печени и почек, а также у пациентов старше 60 лет с болезнями сердца. В таких случаях организму сложно преобразовывать и выводить медикаменты [14] [15] [17] [18] .
Особенностей лечения паратонзиллярного абсцесса у детей и беременных женщин нет.
При адекватной антибактериальной терапии прогноз, как правило, благоприятный. Рецидив возможен при развитии после абсцесса рубцовых изменений нёбных миндалин. Его вероятность составляет 20-30 %. С каждым эпизодом абсцесса риск рецидива и осложнений многократно увеличивается, поэтому в таких случаях рекомендуется удалить миндалины.
Особо тщательный подход к лечению с привлечением других специалистов потребуется пациентам с некомпенсированным сахарным диабетом и ВИЧ-инфекцией, а также при приёме гормональных и цитостатических препаратов, лечении рака, иммуносупрессивной терапии при пересадке органов. В таких случаях повышается риск сепсиса, медиастинита и гибели пациента.
Профилактика развития паратонзиллярного абсцесса :
Флегмонозная ангина ( Интратонзиллярный абсцесс )
Флегмонозная ангина - форма банального тонзиллита, которая характеризуется образованием абсцесса в паренхиме миндалины. Основные симптомы - острая боль в горле во время акта глотания и при движениях языком, гиперсаливация, неприятный запах изо рта, вынужденное положение головы, тризм, невнятность речи, гнусавость, интоксикационный синдром. Диагностика основывается на анамнезе заболевания, жалобах больного, результатах общего осмотра, фарингоскопии, анализов крови и бактериологического исследования. Лечение заключается в дренировании полости абсцесса с последующей антибактериальной, противовоспалительной и дезитоксикационной терапией.
Флегмонозная ангина, или интратонзиллярный абсцесс - одна из самых редких форм тонзиллита. Наиболее склонны к такому варианту воспаления небных миндалин подростки в возрасте от 13 до 17 лет. Среди пожилых лиц и детей дошкольного возраста эта патология практически не встречается. Болезнь одинаково распространена среди представителей мужского и женского пола. Порядка 85% случаев заболевания обусловлено другими вариантами первичных ангин. При отсутствии соответствующего лечения осложнения развиваются более чем у 90% больных, как правило - в форме паратонзиллярного абсцесса. Рецидивы встречаются у 10-15% пациентов, в 90% случаев - в течение года после перенесенной ангины.
Причины флегмонозной ангины
Причина заболевания - образование абсцесса внутри тканей миндалины, зачастую на фоне уже имеющихся воспалительных изменений. В качестве возбудителей обычно выступают b-гемолитический стрептококк группы А и гемофильная палочка. К самым частым причинам развития относятся:
- Наличие ангин других форм. Наиболее распространенный этиологический вариант, при котором формирование абсцесса происходит в результате неадекватного лечения лакунарного или фолликулярного тонзиллита.
- Наличие местных очагов инфекции. Способствовать флегмонозным изменениям небных миндалин могут кариозные зубы, пародонтоз или патологическое прорезывание зубов мудрости.
- Травматические повреждения. В редких случаях формированию ангины предшествует проникновение в паренхиму миндалины инородного предмета.
Отдельно выделяют факторы, способствующие развитию острых ангин или провоцирующие обострение хронических форм. В их список входит местное и общее переохлаждение, курение, нерациональное питание, недостаточность витаминов группы В и С, наличие декомпенсированного сахарного диабета, СПИДа, онкогематологических патологий, длительный прием кортикостероидов, перенесенный курс химиотерапии.
Развитие флегмонозной ангины - результат нарушения оттока гнойных масс из воспалительно-измененных небных миндалин. Скопление гноя обуславливает закупорку лакун и дисфункцию желез Вебера. Последние локализируются возле верхнего полюса миндалин и отвечают за выведение продуктов жизнедеятельности глоточных тканей. Дальнейшее формирование абсцесса проходит в три последовательных стадии: отечную, инфильтративную и абсцесдирующую. Первый этап характеризуется общей отечностью лимфоидной ткани миндалины и паратонзиллярной клетчатки. Стадия инфильтрации проявляется скоплением в области развития патологического процесса большого количества иммунных клеток, в первую очередь - лейкоцитов. На этапе абсцедирования формируются гнойные изменения региональных тканей и множественные некротические очаги в фолликулах, которые при слиянии образуют полость абсцесса внутри миндалины, обычно расположенную возле ее поверхности.
Симптомы флегмонозной ангины
Первые симптомы заболевания развиваются спустя 1-3 дня после перенесенной первичной ангины. Клинически это проявляется нормализацией температуры тела через определенный промежуток времени с ее последующим повторным повышением до 39,0-39,5° C. Параллельно возникают другие симптомы общей интоксикации: ноющая головная боль, недомогание, слабость, чувство «разбитости», нарушение сна, потеря аппетита, незначительная тошнота. Возобновляется резкая боль при глотании, которая может сохраняться в состоянии покоя и обостряется даже во время проглатывания собственной слюны.
При постепенном увеличении размеров абсцесса болевой синдром усиливается даже минимальных движениях языка. Пациенты жалуются на то, что любая попытка принять пищу или выпить воду становится невыносимо болезненной. Часто определяется наличие неприятного гнилостного запаха изо рта, иногда - с примесью ацетона. Одновременно искажается речь, развивается гнусавость. В тяжелых случаях возникает тонический спазм жевательных мышц, из-за чего больной не может полноценно открыть рот. Пациент придает голове вынужденное положение с наклоном вперед и незначительным поворотом в больную сторону.
Основное осложнение патологии - формирование паратонзиллярного абсцесса, что также обусловлено нарушением дренирования крипт миндалин и скоплением гнойных масс в околоминдаликовой клетчатке. При длительном отсутствии лечения развиваются окологлоточные абсцессы, отек гортани и флегмоны шеи. Грозное осложнение интратонзиллярного абсцесса - аррозивное кровотечение, которое является результатом вовлечения в процесс артериальных сосудов, проходящих в паратонзиллярном пространстве. При распространении инфекции в полость черепа через региональные вены и крыловидное сплетение возникает тромбофлебит кавернозного синуса. По этому же механизму может развиваться воспаление мозговых оболочек - гнойный менингит. При проникновении гноетворной микрофлоры и выделяемых ею токсинов в системный кровоток наблюдается наиболее опасное осложнение - сепсис.
Диагностика флегмонозной ангины не представляет трудностей для опытного отоларинголога. Постановка диагноза производится преимущественно на основании внешних изменений пораженной небной миндалины и данных анамнеза заболевания. Полноценная диагностическая программа включает:
- Опрос больного. Специалист обращает внимание на недавно перенесенные острые ангины или наличие хронического тонзиллита, характер ранее проводимого лечения, устанавливает наличие потенциальных этиологических и способствующих факторов.
- Физикальный осмотр. Внешне наблюдается вынужденный наклон головы в сторону пораженной миндалины, невозможность четко выговаривать слова, гнусавость. При пальпации лимфатических узлов определяется значительное увеличение в объеме, болезненность передних и задних шейных, нижнечелюстных лимфоузлов, умеренная гиперплазия подбородочных, предушных, заушных и затылочных групп.
- Фарингоскопия. При визуальном осмотре отмечается гиперемия и диффузная отечность тканей зева. Пораженная небная миндалина резко увеличена, смещена к срединной линии и несколько книзу, покрыта грязно-серым или желтоватым налетом, который легко снимается шпателем. Язычок при этом отклоняется в здоровую сторону, резко набухает и внешне приобретает стекловидный характер, а передняя небная дужка утолщается, выпячивается вперед и к средине зева.
- Лабораторные исследования. В ОАК обнаруживаются неспецифические признаки воспаления - лейкоцитоз со смещением лейкоцитарной формулы в сторону юных и палочкоядерных нейтрофилов, повышение СОЭ. Проводится бактериологическое исследование мазка из зева, с помощью которого определяется характер присутствующей бактериальной флоры и ее чувствительность к наиболее распространенным антибиотикам.
Дифференциальная диагностика осуществляется с ретенционными кистами миндалин и токсической формой дифтерии. В пользу нагноения кист свидетельствует наличие небольших образований округлой формы желтого цвета, которые расположены непосредственно под эпителиальным покровом лимфоидной ткани миндалин, а также слабовыраженный или полностью отсутствующий интоксикационный синдром. Токсическая форма дифтерии ротоглотки сопровождается выраженным отеком шейной клетчатки и тяжелой системной интоксикацией, образованием беловатой пленки, которая распространяется на околоминдаликовые ткани, тяжело снимается и оставляет после себя капли крови.
Лечение флегмонозной ангины
Оказание медицинской помощи осуществляется исключительно в условиях отоларингологического стационара. Терапевтическая программа при флегмонозной ангине комплексная, состоит из консервативных и оперативных методов лечения. К ним относятся:
- Дренирование абсцесса. Проводится путем хирургического вскрытия или пункции иглой под местной аппликационной анестезией. Второй вариант также может использоваться в качестве диагностической процедуры, при помощи которой производится дифференциация с другими патологиями и забор гнойных масс для микробиологического исследования.
- Антибиотикотерапия. При формировании интратонзиллярного абсцесса применяются высокие дозы тех же антибактериальных средств, что и при других формах банальных ангин. Препаратами выбора являются макролиды, цефалоспорины 3-4 поколения, аминопенициллины, карбопенемы. После получения результатов антибиотикограммы выполняется коррекция схемы медикаментозного лечения в соответствии с чувствительностью высеянных колоний микроорганизмов.
- Патогенетическая и симптоматическая терапия. Проводится с целью дезинтоксикации организма и купирования отдельных симптомов. Включает в себя дезинтоксикационную терапию плазмозаменителями и раствором 5% глюкозы; противовоспалительное лечение при помощи НПВС и глюкокортикоидов; назначение обезболивающих, иммуностимуляторов, антигистаминных средств, витаминных комплексов и общеукрепляющих препаратов. Для местного воздействия назначаются полоскания ротовой полости растворами антисептиков и лекарственных растений.
Прогноз и профилактика
Прогноз для излечения при флегмонозной ангине благоприятный. Ранняя диагностика и правильно подобранное лечение позволяют добиться полного выздоровления и предотвратить формирование гнойных осложнений. Рецидивы заболевания встречаются относительно редко, преимущественно у лиц с недостаточностью иммунитета. В таких случаях показано хирургическое удаление миндалин. К профилактическим мероприятиям относятся правильное и осовремененное лечение других вариантов тонзиллита, санация очагов инфекции ротовой полости, коррекция иммунодефицитных состояний, общее укрепление организма, отказ от вредных привычек.
Паратонзиллярный абсцесс
Паратонзиллярный абсцесс - острое гнойное воспаление околоминдаликовой клетчатки. Основные симптомы заболевания - односторонние болевые ощущения «рвущего» характера, усиливающиеся при глотании, повышенное слюноотделение, тризм, резкий запах изо рта, интоксикационный синдром. Диагностика основывается на сборе анамнестических сведений и жалоб больного, результатах фарингоскопии, лабораторных и инструментальных методах исследования. В терапевтическую программу входит антибактериальная терапия, промывание ротовой полости антисептическими средствами, хирургическое опорожнение абсцесса, при необходимости - абсцесстонзиллэктомия.
Термин «паратонзиллярный абсцесс» используется для обозначения финальной стадии воспаления - образования гнойной полости. Синонимические названия - «флегмонозная ангина» и «острый паратонзиллит». Заболевание считается одним из наиболее тяжелых гнойных поражений глотки. Более чем в 80% случаев патология возникает на фоне хронического тонзиллита. Чаще всего встречается у лиц в возрасте от 15 до 35 лет. Представители мужского и женского пола болеют с одинаковой частотой. Для данной патологии характерна сезонность - заболеваемость увеличивается в конце осени и в начале весны. В 10-15% паратонзиллит приобретает рецидивирующее течение, у 85-90% больных обострения наблюдаются чаще одного раза в год.
Причины паратонзиллярного абсцесса
Основная причина развития - проникновение патогенной микрофлоры в ткани, окружающие небные миндалины. Паратонзиллярный абсцесс редко диагностируется в качестве самостоятельного заболевания. Пусковыми факторами являются:
- Бактериальные поражения глотки. Большинство абсцессов околоминдаликовых тканей возникает в виде осложнения острого тонзиллита или обострения хронической ангины, реже - острого фарингита.
- Стоматологические патологии. У некоторых пациентов болезнь имеет одонтогенное происхождение - причиной становится кариес верхних моляров, периостит альвеолярных отростков, хронический гингивит и пр.
- Травматические повреждения. В редких случаях формирование абсцесса в прилегающих к миндалине тканях происходит после инфицирования ран слизистой оболочки этой области.
В роли возбудителей обычно выступают Streptococcus pyogenes, Staphylococcus aureus, несколько реже - Escherichia coli, Haemophilus influenzae, различные пневмококки и клебсиеллы, грибы рода Candida. К факторам, увеличивающим риск развития патологии, относятся общее и местное переохлаждение, снижение общих защитных сил организма, аномалии развития миндалин и глотки, табакокурение.
Паратонзиллярный абсцесс в большинстве случаев осложняет течение одной из форм тонзиллита. Образованию гнойника верхней локализации способствует наличие более глубоких крипт в верхней части миндалины и существование желез Вебера, которые активно вовлекаются в процесс при хронической ангине. Частые обострения тонзиллита приводят к формированию рубцов в районе устьев крипт и небных дужек - происходит сращение с капсулой миндалины. В результате нарушается дренирование патологических масс, создаются условия для активного размножения микрофлоры и распространения инфекционного процесса внутрь клетчатки. При одонтогенном происхождении заболевания патогенная микрофлора проникает в околоминдаликовые ткани вместе с током лимфы. При этом поражение небных миндалин может отсутствовать. Травматический паратонзиллит является результатом нарушения целостности слизистой оболочки и проникновения инфекционных агентов из полости рта непосредственно вглубь тканей контактным путем.
В зависимости от морфологических изменений в полости ротоглотки выделяют три основные формы паратонзиллярного абсцесса, которые также являются последовательными стадиями его развития:
- Отечная. Характеризуется отечностью околоминдаликовых тканей без выраженных признаков воспаления. Клинические симптомы зачастую отсутствуют. На этом этапе развития заболевание идентифицируется редко.
- Инфильтрационная. Проявляется гиперемией, местным повышением температуры и болевым синдромом. Постановка диагноза при этой форме происходит в 15-25% случаев.
- Абсцедирующая. Формируется на 4-7 день развития инфильтрационных изменений. На этой стадии наблюдается выраженная деформация зева за счет массивного флюктуирующего выпячивания.
С учетом локализации гнойной полости принято выделять следующие формы патологии:
- Передняя или передневерхняя. Характеризуется поражением тканей, расположенных над миндалиной, между ее капсулой и верхней частью небно-язычной (передней) дужки. Наиболее распространенный вариант болезни, встречается в 75% случаев.
- Задняя. При этом варианте абсцесс формируется между небно-глоточной (задней) дужкой и краем миндалины, реже - непосредственно в дужке. Распространенность - 10-15% от общего числа больных.
- Нижняя. В этом случае пораженная область ограничена нижним полюсом миндалины и латеральной стенкой глотки. Наблюдается у 5-7% пациентов.
- Наружная или боковая. Проявляется образованием абсцесса между боковым краем небной миндалины и стенкой глотки. Наиболее редкая (до 5%) и тяжелая форма патологии.
Первый симптом поражения околоминдаликовой клетчатки - резкая односторонняя боль в горле при глотании. Только в 7-10% случаев отмечается двухстороннее поражение. Болевой синдром довольно быстро становится постоянным, резко усиливается даже при попытке глотнуть слюну, что является патогномоничным симптомом. Постепенно боль приобретает «рвущий» характер, возникает иррадиация в ухо и нижнюю челюсть. Одновременно развивается выраженный интоксикационный синдром - лихорадка до 38,0-38,5° C, общая слабость, ноющая головная боль, нарушение сна. Умеренно увеличиваются нижнечелюстные, передние и задние группы шейных лимфоузлов. Наблюдается стекание слюны с угла рта в результате рефлекторной гиперсаливации. У многих пациентов определяется гнилостный запах изо рта.
Дальнейшее прогрессирование приводит к ухудшению состояния больного и возникновению тонического спазма жевательной мускулатуры - тризму. Этот симптом является характерным для паратонзиллярного абсцесса. Наблюдаются изменения речи, гнусавость. При попытке проглатывания жидкая пища может попадать в полость носоглотки, гортань. Болевой синдром усиливается при повороте головы, вынуждая больного держать ее наклоненной в сторону поражения и поворачиваться всем телом. Большинство пациентов принимают полусидячее положение с наклоном головы вниз или лежа на больном боку.
У многих больных на 3-6 день происходит самопроизвольное вскрытие полости абсцесса. Клинически это проявляется внезапным улучшением общего состояния, снижением температуры тела, незначительным уменьшением выраженности тризма и появлением примеси гнойного содержимого в слюне. При затяжном или осложненном течении прорыв происходит на 14-18 день. При распространении гнойных масс в окологлоточное пространство вскрытие гнойника может не наступить вовсе, состояние больного продолжает прогрессивно ухудшаться.
К наиболее частым осложнениям относятся диффузная флегмона шеи и медиастинит. Они наблюдаются на фоне перфорации боковой стенки глотки и вовлечения в патологический процесс парафаренгиального пространства, откуда гнойные массы распространяются в средостение или к основанию черепа (редко). Реже встречается сепсис и тромбофлебит пещеристого синуса, возникающий при проникновении инфекции в мозговой кровоток через миндаликовые вены и крыловидное венозное сплетение. Аналогичным образом развиваются абсцессы головного мозга, менингит и энцефалит. Крайне опасное осложнение - аррозивное кровотечение вследствие гнойного расплавления кровеносных сосудов окологлоточного пространства.
Из-за наличия ярко выраженной патогномоничной клинической картины постановка предварительного диагноза не вызывает трудностей. Для подтверждения отоларингологу обычно достаточно данных анамнеза и результатов фарингоскопии. Полная диагностическая программа включает в себя:
- Сбор анамнеза и жалоб. Зачастую абсцесс образуется на 3-5 день после излечения острой спонтанной ангины или купирования симптомов хронической формы болезни. Врач также акцентирует внимание на возможных травмах области ротоглотки, наличии очагов инфекции в ротовой полости.
- Общий осмотр. Многие пациенты поступают в медицинское учреждение с вынужденным наклоном головы в больную сторону. Выявляется ограничение подвижности шеи, увеличение регионарных лимфатических узлов, гнилостный запах из ротовой полости и фебрильная температура тела.
- Фарингоскопия. Наиболее информативный метод диагностики. Позволяет визуально определить наличие флюктуирующего шаровидного выпячивания околоминдаликовой клетчатки, покрытого гиперемированной слизистой оболочкой. Часто на его поверхности имеется небольшой участок желтоватого цвета - зона будущего прорыва гнойных масс. Образование может вызывать асимметрию зева - смещение язычка в здоровую сторону, оттеснение небной миндалины. Локализация гнойника зависит от клинической формы патологии.
- Лабораторные тесты. В общем анализе крови отмечаются неспецифические воспалительные изменения - высокий нейтрофильный лейкоцитоз (15,0×10 9 /л и более), увеличение СОЭ. Выполняется бактериальный посев для идентификации возбудителя и определения его чувствительности к антибактериальным средствам.
- Аппаратные методы визуализации. УЗИ области шеи, КТ шеи, рентгенография мягких тканей головы и шеи назначаются с целью дифференциальной диагностики, исключения распространения патологического процесса в парафарингеальное пространство, средостение и т. д.
Патологию дифференцируют с дифтерией, скарлатиной, опухолевыми заболеваниями, аневризмой сонной артерии. В пользу дифтерии свидетельствует наличие грязно-серого налета на слизистых оболочках, отсутствие тризма и обнаружение палочек Леффлера по данным бак. посева. При скарлатине выявляются мелкоточечные кожные высыпания, в анамнезе присутствует контакт с больным человеком. Для онкологических поражений характерно сохранение нормальной температуры тела или незначительный субфебрилитет, отсутствие выраженного болевого синдрома, медленное развитие симптоматики. При наличии сосудистой аневризмы визуально и пальпаторно определяется пульсация, синхронизированная с ритмом сердца.
Основная цель лечения на стадии отека и инфильтрации - уменьшение воспалительных изменений, при образовании абсцесса - дренирование полости и санация очага инфекции. Из-за высокого риска развития осложнений все терапевтические мероприятия осуществляются только в условиях стационара. В план лечения входит:
- Медикаментозная терапия. Всем пациентам назначают антибиотики. Препаратами выбора являются цефалоспорины II-III поколения, аминопенициллины, линкозамиды. После получения ре зультатов бактериального посева схему лечения корректируют с учетом чувствительности возбудителя. В качестве симптоматической терапии применяют жаропонижающие, обезболивающие и противовоспалительные препараты, иногда проводят инфузионную терапию. Для полоскания ротовой полости используют растворы антисептиков.
- Оперативные вмешательства. При наличии сформировавшегося гнойника в обязательном порядке выполняют вскрытие паратонзиллярного абсцесса и дренирование полости под регионарной анестезией. При рецидивирующем течении хронической ангины, повторных паратонзиллитах или неэффективности предыдущей терапии осуществляют абсцесстонзиллэктомию - опорожнение гнойника одновременно с удалением пораженной небной миндалины.
Прогноз при паратонзиллярном абсцессе зависит от своевременности начала лечения и эффективности проводимой антибиотикотерапии. При адекватной терапии исход заболевания благоприятный - полное выздоровление наступает спустя 2-3 недели. При возникновении внутригрудных или внутричерепных осложнений прогноз сомнительный. Профилактика заключается в своевременной санации гнойных очагов: рациональном лечении ангины, кариозных зубов, хронического гингивита, воспаления аденоидных вегетаций и других патологий, прохождении полноценного курса антибактериальной терапии.
Читайте также:
