Диагностика злокачественного плеврального выпота на рентгене, КТ
Добавил пользователь Алексей Ф. Обновлено: 22.01.2026
Статья посвящена дифференциальной диагностике плевральных выпотов. Дана поэтапная схема этиологической диагностикм выпота с учетом возможностей многопрофильной больницы. Приводится алгоритм действий врача при диагностике выпота, упоминаются все основные причины патологического скопления жидкости в плевральной полости.
The paper considers differential diagnosis of pleural exudates, presents a stepped scheme of etiological diagnosis of exudate in terms of the capacities of a multidisciplinary hospital, gives an algorythm of a physician's actions while diagnosing the exudate, lists all main causes of abnormal accumulation of fluid in the pleural cavity.
С.Л. Маланичев, Г.М. Шилкин.
Отделение пульманологии СПГМ и М, Москва
S.L. Malanichev, G.M. Shilkin
Departament of Pulmonology, SPHWM, Moscow
Н есмотря на богатый опыт, накопленный отечественной и зарубежной медициной по диагностике, тактике ведения и лечения экссудативных плевритов, они по-прежнему остаются проблемой в плане установления их этиологической принадлежности.
| Плевральный выпот - это скопление патологической жидкости в плевральной полости при воспалительных процессах в прилежащих органах или листках плевры или же при нарушении соотношения между коллоидно-осмотическим давлением плазмы крови и гидростатическим давлением в капиллярах. |
Симптоматика плеврального выпота разнообразна и во многом определяется патологическим процессом, вызвавшим его, и количеством жидкости в плевральной полости. Основными симптомами плеврального выпота являются сухой кашель, одышка и чувство тяжести на пораженной стороне. Плевральные или ноющие боли в грудной клетке говорят о воспалительном процессе в париетальной плевре, хотя получены убедительные данные о наличии "неспецифических ноцицепторов" в легких и других органах и их важной роли в возникновении висцеральной боли (А. Malliani, F. Lombardi, 1982; H. Blumberg и соавт., 1983). Небольшой плевральный выпот не оказывает значительного влияния на функцию легкого и может не давать клинической симптоматики.
Установление наличия плеврального выпота с помощью физикальных методов обследования, как правило, не вызывает затруднений. Укорочение легочного тона, ослабление голосового дрожания и дыхания на пораженной стороне с большой степенью вероятности свидетельствуют о наличии значимого количества жидкости в плевральной полости.
Следующим этапом является рентгенологическое исследование, позволяющее уточнить наличие, локализацию выпота и состояние органов средостения. Локализация выпота не имеет решающего значения, хотя правосторонняя локализация более характерна для застойных выпотов. При массивных выпотах важно обращать внимание на положение средостения. При опухоли или инфильтративном процессе в средостении оно будет зафиксировано. Смещение в сторону выпота указывает на то, что поражено легкое на стороне выпота и смещение происходит из-за его гиповентиляции или ателектаза.
Причины плеврального выпота
Менее частые
При массивном плевральном выпоте, как правило, выроятно метастатическое поражение плевры, что, однако, встречается и при застойных выпотах, реже при туберкулезных. Во всех случаях затемнения заднего реберно-диафрагмального синуса или нечеткости контура диафрагмы следует прдположить наличие выпота в плевральной полости.
Иногда по неизвестным причинам значительное количество жидкости скапливается над нижней долей легкого, не переходя в реберно-диафрагмальный синус. Такой тип скопления называется наддиафрагмальным, или базальным, плевральным выпотом.
Исследование плевральной жидкости
Рентгенологически определяется высокое стояние купола диафрагмы, а в случае левосторонней локализации нижняя граница легкого расположена дальше, чем обычно, от воздушного пузыря в желудке. Клинико-рентгенологически заподозрить базальный выпот важно, так как это является показанием для обследования больного в положении лежа.
Возможно атипическое расположение выпота в силу изменения эластической тяги пораженного участка легкого. Атипическое скопление жидкости свидетельствует о том, что помимо воспаления плевральных листков имеется заболевание паренхимы.
В результате спаечного процесса жидкость может осумковаться в любом месте между париетальной и висцеральной плеврой или в области междолевых щелей. Чаще всего это связано с острыми бактериальными инфекциями. Осумкованная жидкость в междолевых щелях обычно видна в боковых проекциях и напоминает двояковыпуклую линзу.
Иногда для дифференциации осумкованного плеврального выпота, ателектаза и инфильтрата легочной ткани можно использовать УЗИ, которое также может помочь в определении места торакоцентеза при осумкованных и небольших выпотах.
При наличии горизонтального уровня жидкости на рентгенограммах проводится дифференциальная диагностика между осумкованным пиопневмотораксом, гидропневмотораксом и периферическим абсцессом легкого. Горизонтальный уровень жидкости в плевральной полости свидетельствует о наличии воздуха.
Следующим, пожалуй самым важным, этапом диагностики является торакоцентез, который выполняется для дифференциации экссудативного и транссудативного выпота, исследования клеточного состава плевральной жидкости и оценки состояния легкого.
Диагностический торакоцентез показан больным, у которых толщина слоя жидкости на рентгенограммах в положении лежа на боку больше 10 мм или имеется осумкованный плевральный выпот, выявленный с помощью УЗИ (Р.У. Лайт , 1986).
В зависимости от цвета, прозрачности, относительной плотности, биохимического и цитологического состава выделяют два вида плевральных выпотов - экссудат и транссудат. Помимо этого в плевральной полости возможно скопление крови (гематоракс) и лимфы (хилоторакс).
Транссудат представляет собой прозрачную, желтоватого цвета жидкость с относительной плотностью 1,015, низким содержанием белка (менее 20 г/л) и отсутствием наклонности к свертыванию при длительном стоянии. Для транссудата характерна низкая, менее 1,6 ммоль/(л.г), активность лактатдегидрогеназы (ЛДГ), отношение ЛДГ выпота к ЛДГ сыворотки крови ниже 0,6, отношение белка выпота к белку сыворотки крови ниже 0,5 ( В.Г.Григорян и соавт., 1986).
Накопление транссудата в плевральной полости называется гидротораксом.
Большинство транссудатов и некоторые экссудаты прозрачны, соломенно-желтого цвета, невязкие и не имеют запаха.
Повышенная вязкость плевральной жидкости свидетельствует о повышенном содержании гиауроновой кислоты, что встречается у больных с мезотелиомой плевры.
Красноватая или коричневатая плевральная жидкость свидетельствует о наличии в ней крови, соответственно свежей или длительно находившейся там.
Мутный плевральный выпот, имеющий молочную окраску, свидетельствует о наличии хилоторакса. Иногда хилезный выпот может быть принят за эмпиему плевры. Центрифугирование жидкости из плевральной полости вносит ясность. Хилезный выпот остается мутным.
Хотя вид плевральных выпотов и не имеет решающего диагностического значения, тем не менее после разграничения их на экссудат и транссудат можно представить примерный спектр этиологической принадлежности.
I. Транссудативные плевральные выпоты
1) застойная сердечная недостаточность;
2) тромбоэмболия легочной артерии;
3) нефротический синдром (гломерулонефрит, липоидный нефроз, амилоидоз почек и др.);
4) цирроз печени;
5) микседема.
II. Экссудативные плевральные выпоты
Вследствие новообразований
1) первичная опухоль плевры (мезотелиома);
2) метастатические опухоли;
3) лейкозы.
Вследствие инфекционных заболеваний
1) туберкулез;
2) бактериальные инфекции;
3) грибковые инфекции;
4) паразитарные инфекции.
Вследствие заболеваний желудочно-кишечного тракта
1) ферментогенные (панкреатогенные);
2) внутрипеченочный или поддиафрагмальный абсцесс.
Вследствие диффузных заболеваний соединительной ткани
1) ревматизм;
2) ревматоидный артрит;
3) системная красная волчанка.
Вследствие других заболеваний и состояний
1) постинфарктный синдром Дресслера;
2) синдром Мейгса;
3) синдром "желтых ногтей" (врожденная гипоплазия лимфатической системы; характерны утолщенные и искривленные ногти желтого цвета, первичный лимфатический отек, реже экссудативный плеврит, бронхоэктазы),
4) лекарственная аллергия;
5) асбестоз;
6) уремия;
7) травмы грудной клетки;
8) гематоракс;
9) хилоторакс.
Следующий этап - исследование клеточного состава плевральной жидкости. Геморрагический экссудат содержит значительную примесь свежих и измененных эритроцитов, и трактовка его с диагностической точки зрения представляет наибольший интерес. По данным И.Б. Леви, А.А. Литвинова (1976), при геморрагических выпотах опухолевые процессы диагностируют у 71% больных, а при прогрессировании опухолевого процесса геморрагический выпот может встречаться у 78% больных.
Присутствие нейтрофилов в плевральной жидкости, клеток, включающихся в реакцию на острое воспаление, характерно для пневмонии, поддиафрагмального абсцесса. Если они составляет более 20% всего клеточного состава, то это является показательным для ранних стадий туберкулеза.
Присутствие 6 - 10% эозинофилов достаточно для диагностики эозинофильного выпота. Эозинофильный экссудат может встречаться при пневмониях, диффузных заболеваниях соединительной ткани, глистных инвазиях, грибковых заболеваниях, травмах (П.Г. Калмыков, Г.С. Первомайский, 1979; I.F.Beekman и соавт., 1974).
Наличие эозинофилов в парапневмоническом выпоте является хорошим прогностическим признаком. Такой выпот редко инфицируется. В большинстве случаев эозинофилия плевральной жидкости обусловлена присутствием воздуха или крови в плевральной жидкости (Р.У. Лайт , 1986).
Если в экссудативном плевральном выпоте более 50% лимфоцитов, это важный диагностический признак, позволяющий предположить наличие у больного туберкулеза или злокачественного заболевания.
Обнаружение клеток мезотелия в плевральной жидкости может иметь некоторое диагностическое значение. Присутствие мезотелиальных клеток для туберкулезных и парапневмонических выпотов нехарактерно.
Наибольшее число мезотелиальных клеток наблюдалось при инфаркте легкого, сердечный и почечной недостаточности (W. Matzel, 1970).
Макрофаги, базофилы и плазматические клетки, выявленные в плевральной жидкости, диагностического значения не имеют.
Использующиеся методики определения белков плевральной жидкости, таких как карциноэмбриональный антиген, орозомукоид, имеют диагностическое значение; однако использование их возможно далеко не в каждой лаборатории.
Биопсия плевры показана с целью диагностики злокачественного или туберкулезного плеврального выпота. Для получения патологического материала используют три вида биопсии плевры: торакоскопическую, операционную и пункционную. Гистологическое исследование биоптатов париетальной плевры позволяет верифицировать диагноз у 60-93% больных туберкулезным и 70% больных метастатическими плевритом (Н.С.Тюхин и соавт., 1984).
Торакоскопия применяется у тех больных, у которых в результате бронхоскопии, проведения анализа плевральной жидкости и биопсии плевры этиология плеврального выпота остается неясной.
Сканирование легких рекомендуется больным с плевральным выпотом, этиология которого не установлена после выполнения первоначальных диагностических исследований для исключения тромбоэмболии ветвей легочной артерии.
На основании опыта наших предшественников, данных литературы и собственной практики мы попытались коротко изложить основные моменты подхода к установлению этиологической принадлежности плеврального выпота.
Однако, несмотря на обилие методов, установление этиологической принадлежности плеврального выпота представляет определенную трудность и в известной степени зависит от опыта, интуиции практического врача и диагностических возможностей лечебного учреждения.
1. Болевой синдром. Под ред. В.А. Михайловича, Ю.Д. Игнатова. Л.: Медицина, 1990. 336 с.
2. Лайт Р.У. Болезни плевры. Пер. с англ. М. Медицина, 1986. 370 с.
3. Григорян В.Г., Кирюшина В.С., Шинкарева Т.И., Цимбаларь Г.Г. Значение некоторых биохимических показателей в клинике туберкулеза. Кишинев: Штинца, 1986. 141 с.
4. Леви И.Б., Литвинов А.А. Клиническая характеристика экссудативных плевритов различной этиологии. Пробл. туб. 1976 , с. 60-2.
5. Калмыков П.Г., Первомайский Т.С. Гельминтозы. Тропические болезни. Под ред. Е.П. Шуваловой. М.: Медицина, 1979. с. 419-33.
6. Beekman IF, Dosniak S., Canter HG. Eosinophilia and elevated g E concentration in a serous pleural effusion f ollowing trauma // Amer. Rev. resp. Dis. - 1974. - Vol. 110, № 4 - Р. 484-9.
7. Тюхтин Н.С., Берлова З.Д., Шведов Г.И. Диагностика и лечение больных туберкулезным экссудативным плевритом. Пробл. туб. - 1984. - №5 - с. 16.
8. Болезни органов дыхания: Руководство для врачей в 4 т. Под ред. Н.Р. Палеева. Т.2. Частная пульномология. С. 344-55.
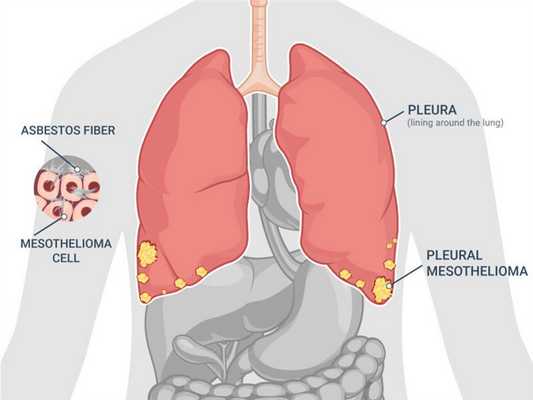
Канцероматоз плевры
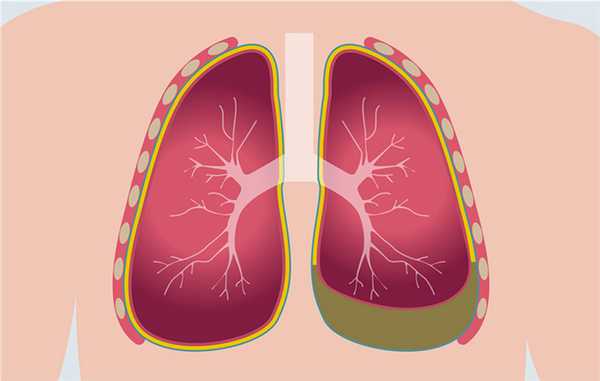
Канцероматозом плевры называют метастатическое поражение плевральных листков, обволакивающих легкие и грудную клетку с внутренней стороны. Метастазирование новообразования происходит практически из любой структуры организма. Основные источники повреждения - легкие, молочная железа, органы малого таза, почки, кости (при саркоме).
Клиническая картина канцероматоза напоминает плеврит из-за схожести механизмов развития этих двух состояний. Увеличивается проницаемость сосудистых стенок, нарушается лимфоотток, провоцирующий скопление выпота в патологическом объёме.
Здоровый организм вырабатывает ежесуточно до 10 мл плеврального экссудата для смягчения движений «вдох-выдох» и работы сердечной мышцы. Метастатические очаги увеличивают силу трения, препятствуя нормальному дыхательному процессу и здоровой деятельности сердца.
Характерные для канцероматоза плевры симптомы:
- Одышка, обусловленная как новообразованиями на плевральных листках, так и массивным полостным выпотом.
- Боли различной степени интенсивности. Дискомфорт возникает при перемене положения тела, на глубоком вдохе.
- Сухой кашель. Проявляет себя при разрастании опухоли.
- Мучительная икота.
- Выраженная слабость, быстрый упадок сил.
- Ухудшение аппетита, снижение массы тела.

Как лечить симптом
Распространённость онкопроцесса по плевральной поверхности предполагает генерализацию патологического состояния. В связи с этим пациенту противопоказаны и операция, и лучевая терапия. Оптимальный вариант онкологической помощи такому больному - проведение химиотерапевтического лечения.
При отдельных патологиях (рак молочной железы) показана гормональная терапия.
В случае с раком плевры врачи прибегают к обширному хирургическому вмешательству: пациенту удаляют не только легкое и плевру целиком, но и часть диафрагмы. Метод актуален больным без сопутствующей тяжелой патологии и без признаков дыхательной недостаточности, сердечной недостаточности. В подобных случаях к схеме лечения добавляют курс лучевой терапии, химиотерапии.
Наличие картины плеврита осложняет текущий процесс. Для устранения избыточной жидкости необходима процедура плевроцентеза (прокол плевры с последующей эвакуацией выпота). Также понадобится периодическое введение специальных препаратов, склеивающих плевральные листки.
Возможные осложнения
Канцероматоз плевры усугубляет проблемы с легкими. Развивается экссудативный плеврит - инфекционно-воспалительный процесс листков плевры. Особенно опасны для жизни гнойная и гнойно-гнилостная формы. При гнойном плеврите наблюдается отравление продуктами жизнедеятельности бактерий (токсемия). Завершается подобное состояние спутанностью сознания и комой.
У пациента появляется синюшность кожи лица, шейные вены и межреберья выбухают. Больной чувствует себя комфортно только в вынужденном положении.
Другим осложнением канцероматоза может стать асцит - скопление жидкости в животе. Ухудшение работы сердца, кругов кровообращения приводит к застойным явлениям в брюшной полости. Пациенты жалуются на боль в животе, нарастающую одышку, отечность. Стремительно развивающийся асцит приводит к тромбозу воротной вены.
Из-за чего при раке развивается симптом
Причина первичной онкопатологии плевральных листков - работа на вредном производстве. Чаще всего развитие заболевания связывают с асбестовой промышленностью.
Вторичный процесс обусловлен метастазированием. Метастатические узелки обсеменяют листы плевральной полости при различных вариантах рака - новообразованиях легких, груди, яичников, почек.
Патологический выпот может быть вызван не только злокачественным перерождением плевральных листков, но и метастатическим поражением лимфоузлов средостения (группа органов, расположенных в плевральной полости).
При некоторых видах рака (онкопроцесс яичников) канцероматоз плевры является следствием запущенного злокачественного асцита.
Связано это с механическим нарушением лимфооттока. Избыточная жидкость при плеврите исчезает после эвакуации выпота из брюшной полости.
Практически любая онкопатология может сопровождаться поражением плевры. При этом накопление жидкости в патологическом объеме не обязательно. Также и наличие выпота не всегда связано с раковой опухолью, а может быть следствием функциональных расстройств организма.
Методы диагностики в Медскан
В диагностическом центре клиники Медскан выполняется весь необходимый комплекс лабораторно-инструментальных исследований. С их помощью специалисты в короткие сроки устанавливают диагноз, определяя дальнейший план лечения.
Обследование включает следующие пункты:
- Рентгенографическое исследование грудной клетки выявляет уровень жидкости в полости плевры.
- Компьютерная томография и магнитно-резонансная томография - довольно информативный метод, позволяющий визуализировать метастатические очаги размером пару миллиметров.
- Видеоторакоскопия. Через небольшой прокол в стенке грудной клетки вводят оптический прибор - торакоскоп. С его помощью на экране аппарата можно увидеть патологические изменения слизистой, а также взять на анализ фрагмент новообразования.
- Иммуногистохимический анализ крови выявляет особые белковые соединения - онкомаркеры.
По показаниям специалист назначает дополнительные методы исследования для постановки окончательного диагноза.
Методы лечения в Медскан
К основным методам онкопомощи можно отнести:
- Химиотерапия. Применение химиотерапевтических препаратов актуально как до операции, так и после.
- Оперативное вмешательство. Удаляются первичная опухоль и метастатические очаги.
- Таргетная терапия предполагает блокировку роста атипичных клеток путем воздействия препаратов на определенные («целевые») молекулы. Несомненное преимущество этого вида лечения - его низкая токсичность на организм пациента.
В Медскан широко распространена услуга «второе мнение» от ведущих израильских специалистов, что бывает необходимо для решения спорных моментов лечения.

Канцероматоз плевры встречается у 25-35% онкологических больных. Из них 50% случаев является осложнением онкопроцесса легких, в 35% случаев - при раке молочной железы, органов малого таза (яичники, матка).
Своевременное обращение к квалифицированному специалисту гарантирует быстрое и эффективное решение проблемы в 95% случаев.
Клиника Медскан располагает современным оборудованием, что значительно облегчит этап диагностики. Ориентируясь на проверенные международные протоколы, наши врачи подбирают лечебные схемы каждому пациенту индивидуально.
Плеврит при онкологии

Плеврит при онкологии связан с воспалением листков плевры (тонкой оболочки, состоящей из соединительной ткани) и отягощает клиническую картину первичного заболевания, оказывая негативное воздействие на дыхательную функцию. При запущенном раке развивается у 50% пациентов. Предотвратить развитие серьезных осложнений, улучшить прогноз и качество жизни помогает только своевременная диагностика и лечение.
Ежегодно опухолевые плевриты диагностируются у 100 000 россиян. Проблема по-прежнему остается нерешенной, что связано со сложностью ранней диагностики рака. Около 75% больных обращаются в медицинские учреждения уже с III-IV стадией злокачественного процесса.


В клинике «Медскан» проводится лечение плеврита при онкологии с использованием инновационных методик. Для оценки эффективности принятых мер оценивается общее состояние больного и характер изменения жалоб. Также учитываются результаты проведенной диагностики. Особое значение имеет скорость увеличения объема выпота в плевральной области. Также врачи учитывают изменения клеточного состава жидкости. Если произошло уменьшение количества злокачественных клеток и отмечается преобладание лимфоидных, то это указывает на успешное лечение.
Механизмы развития плеврита при онкозаболеваниях
Механизмы образования плеврального выпота при раке различны и связаны с влиянием злокачественной опухоли:
- При прямом. Речь идет о проникновении метастазов в плевру, что приводит к увеличению проницаемости капилляров и чревато обструкцией лимфоузлов. Это приводит к снижению оттока лимфы из плевры и к закупорке грудного протока или бронха.
- При опосредованном. Развивается гипопротеинемия (снижение белка в плазме крови), опухолевые пневмонии и эмболии легочных сосудов.
Причиной экссудации (выхода жидкости) в плевру также может быть предшествующая лучевая терапия. По причине многообразия предрасполагающих факторов и механизмов развития плеврита при раке, следует различать злокачественный выпот и карциноматоз плевры, который имеет связь с вовлечением плевры в опухолевый процесс при раке легкого.
Чаще всего плеврит легких при онкологии развивается при совокупности причин:
- метастазирование в плевру, приводящее к чрезмерной проницаемости капилляров и вызывающее появление выпота;
- поражение лимфатических узлов средостения (расположенных в грудной клетке между легкими), что чревато нарушением оттока лимфы;
- развитие хилоторакса (скопления лимфы с высоким содержанием жира в плевральной полости) вследствие поражения лимфатического протока;
- обструкция бронхов, возникающая при перекрытии бронхиального просвета опухолью, что приводит к снижению давления в плевральной полости, способствуя притоку жидкости.
При раке плеврит развивается на фоне нарушения защитных функций организма. Воспалительный процесс также всегда имеет связь с аутоиммунными расстройствами и травмами. Онкологические процессы в организме чаще всего сопровождаются развитием экссудативной формы плеврита гидроторакса (скопления жидкости в плевральной полости).
Симптомы злокачественного плеврита
Клиническая картина злокачественного плеврита различна. В 25% случаев симптоматика отсутствует. Заболевание диагностируется при проведении обследования. Патология начинает проявляться преимущественно только тогда, когда объем жидкости достигает 300 мл.
При локализации злокачественной опухоли во внутренних органах отмечается развитие характерных признаков. Плеврит при раке легких сопровождается:
- Болью в груди. Хронический симптом наблюдается преимущественно при мезотелиоме (первичном мягкотканом новообразовании). Выраженная боль возникает при поражении ребер и позвонков метастазами. Симптом характерен для прорастания раковой опухоли в грудную стенку.
- Кашлем. При изолированной форме плеврита обычно является сухим. В случае присоединения респираторной инфекции начинает выделяться мокрота. При наличии злокачественного новообразования в просвете бронха в мокроте присутствует кровь и гной.
- Одышкой. В случае экссудативной формы плеврита развивается на фоне скопления жидкости вокруг легкого. Выпот сдавливает орган, препятствуя его полноценному расправлению, что приводит к ограничению движения диафрагмы. Одышка может иметь разную степень выраженности, что зависит от увеличения количества свободной жидкости.
- Бледностью кожного покрова. При скоплении плеврального выпота отмечается нарушение оттока крови в области шейных вен, которые набухают и становятся заметными при проведении визуального осмотра.
Помимо перечисленных симптомов, метастатический плеврит при раке сопровождается лихорадкой, потерей веса и ухудшением аппетита. Также наблюдается повышенная потливость, чрезмерная утомляемость и вялость. Движения пораженной стороны грудной клетки отстает при дыхании, по сравнению со здоровым легким.
Характерным признаком опухолевого плеврита является постепенное нарастание одышки, которая сопровождается характерной тяжестью в области грудной клетки. Больной постоянно ложиться на больной бок, что способствует временному улучшению состояния, т. к. здоровое легкое при этом полностью расправляется.
Какие виды рака чаще всего приводят к плевриту?
Прогноз плеврита при онкологии зависит от пораженного раком органа. Наибольшая выживаемость установлена при злокачественной опухоли молочной железы и яичников. Прогноз плеврита легких при онкологии гораздо хуже. Для определения исхода используется шкала LENT, которая учитывает не только состояние, но и функциональные возможности пациента.

Чаще всего плеврит развивается при раке:
- легкого (24-50% пациентов);
- яичников (до 10%);
- молочной железы (48%).
Реже осложнение возникает при наличии злокачественного процесса в толстой кишке, желудке и поджелудочной железе от 1 до 6% случаев. Прогноз и терапевтические возможности определяются распространенностью и характером опухолевого процесса. Значение имеет степень чувствительности к медикаментозной терапии.
Если злокачественная опухоль чувствительна к цитостатикам, как при раке яичников, груди и легкого, то при своевременном принятии лечебных мер удается предотвратить рецидивы экссудации. При неэффективности системной терапии для улучшения прогноза проводится плевродез.
Постановка диагноза
Наиболее простой и быстрый метод диагностики плеврального выпота при раке - рентгенография грудной клетки. Пораженный участок является затемненным и позволяет судить о количестве жидкости. Для постановки более точного диагноза назначается компьютерная томография с контрастом. Данная процедура позволяет определить наличие выпота и оценить стадию прогрессирования рака.
При необходимости назначается торакоскопия. Процедура является малоинвазивной и подразумевает введение специального инструмента в грудную клетку. На его конце находится видеокамера, с помощью которой удается визуализировать имеющееся нарушение. При проведении торакоскопии проводится биопсия.
В обязательном порядке проводится лабораторная диагностика:
- анализ крови для оценки уровня общего белка, выявления анемии и повышения уровня кальция;
- цитология плевральной жидкости для выявления злокачественных клеток;
- биохимическое исследование выпота для определения pH, глюкозы, белка и лактатдегидрогеназы.
В клинике «Медскан» в Москве для диагностики плеврального выпота используется современное оборудование экспертного класса. Для постановки диагноза используются инструментальные и лабораторные методы исследования. Пациенту назначаются только те диагностические процедуры, которые действительно необходимы для составления оптимальной лечебной тактики.
Лечение плеврита при онкологии
В плевральную полость может быть установлена трубка - дренажный катетер. Его конец находится снаружи и используется для оттока жидкости в специальную емкость. Также может быть назначена внутриплевральная иммунотерапия (биотерапия), которая подразумевает введение лимфокина-активированных клеток и интерлейкина-2 в плевральную полость. Данные препараты обладают выраженных противоопухолевым воздействием. Среди побочных реакций следует выделить повышение температуры тела. Которая снимается жаропонижающими средствами. Данный метод используется преимущественно после проведения химиотерапевтических процедур.
Для длительного улучшения состояния пациента назначается плевродез. Процедура подразумевает введение медикаментозного препарата в плевральную полость. Лекарственное средство склеивает листки плевры с целью предотвращения дальнейшего скопления выпота. Такой подход эффективен в 70-90% случаев. В медицинском центре «Медскан» используются препараты последнего поколения, которые являются максимально эффективными и безопасными.
Декортикация - хирургическое вмешательство, проводится крайне редко. Во время операции осуществляется удаление участков плевры. В обязательном порядке назначается противоопухолевая терапия, которая направлена на уменьшение опухолевых очагов и предотвращение скопления в плевральной полости жидкости.
Медикаментозная терапия плеврита при онкологии включает назначение:
- антибактериальные средства для борьбы с бактериальной инфекцией (предварительно определяется чувствительность возбудителя);
- нестероидные противовоспалительные препараты для снятия воспаления и обезболивающие улучшения самочувствия пациента;
- антикоагулянты для устранения кровяных сгустков;
- отхаркивающие средства для выведения слизи из респираторного тракта;
- бронходилататоры для расширения бронхиального просвета.
Без хирургической коррекции при онкологическом плеврите не обойтись. При своевременном обращении к врачу прогноз существенно улучшается. В клинике «Медскан» работают специалисты с большим практическим опытом, которые ставят точный диагноз, и на основании полученных данных разрабатывают тактику лечения индивидуально.
Эффективность комплексного лечения отмечается у 70-80% пациентов. Около 40% больных достигают полного эффекта (выпот исчезает на срок от одного месяца и более). Примерно у 35-40% больных отмечается уменьшение количества жидкости, благодаря чему нет необходимости в проведении хирургического вмешательства. Успех лечения зависит от своевременности обращения в клинику.
Одиночный легочный узел: доброкачественный или злокачественный. Дифференциальный диагноз при помощи КТ и ПЭТ/КТ
Одиночный легочный узел - это структура округлой формы или близко к округлой форме, хорошо или слабо ограниченная, размером до 30 мм в диаметре, окруженная со всех сторон легочной паренхимой, не распространяющаяся на корень легкого и средостение, и не ассоциирована с плевральным выпотом, ателектазом и аденопатией.
Изменения более, чем 3 сантиметра в диаметре, рассматриваются, как злокачественные образования, пока не будет доказано обратное.

КТ: доброкачественный узел vs злокачественный узел
Кальцификация
Типы кальцификации, присущие доброкачественному процессу:
- диффузная кальцификация
- центральная кальцификация
- слоистая кальцификация
Выше перечисленные кальцификаты характерны для таких доброкачественных процессов, как гамартома и гранулематозная болезнь.
Остальные типы кальцификации не следует рассматривать, как доброкачественную кальцификацию. Исключения из правил составляют случаи, когда у пациента в анамнезе есть первичная опухоль. К примеру, диффузный тип кальцификации возможно встретить у пациентов с остеосаркомой и хондросаркомой, а кальцификации центрального типп или по типу попкорна визуализируются у пациентов с гастроинтестинальной опухолью или у пациентов, которые прошли курс химиотерапии.

Размер
Как выше было написано, одиночный легочный узел - это структура округлой формы или близко к округлой форме, хорошо или слабо ограниченная, размером до 30 мм в диаметре, окруженная со всех сторон легочной паренхимой, не распространяющаяся на корень легкого и средостение, и не ассоциирована с плевральным выпотом, ателектазом и аденопатией.
Swensen и соавт. изучали взаимосвязь между размером одиночного легочного узла и риском малигнизации у пациентом с высоким риском развития рака легкого (1).
Результат исследования приведен в таблице слева:
Соответственно, вывод из результатов данного исследования следующий, чем меньше узел в размерах, тем больше вероятность, что процесс доброкачественный. Более, чем 2000 узлов размером в диаметре менее, чем 4 мм, оказались доброкачественными и ни одного среди них злокачественного.
Увеличение в размерах или рост
Оценка роста одиночного легочного узла в динамике является важным для дифференциального диагноза. Если в течении 2 лет размеры узлы не изменились то, это более характерно для доброкачественного узла.
Системный подход по наблюдению за узлами в легком наиболее полно разобран в статье Рекомендации общества Fleischner 2017
Форма
Японские исследования, которые проводились во время скрининга, доказали, что многоугольная форма узла и пространственный коэффициент более 1.78 (three-dimensional ratio) является признаком доброкачественного узла (2,3).
Узел многоугольной формы - это узел, который имеет несколько граней или несколько сторон.
Узел с периферийной субплевральной локализацией авторы данного исследования также относят к доброкачественным.
Пространственный коэффициент или трехмерное соотношение - это отношение максимального поперечного размера к максимальному вертикальному размеру. Большие цифры пространственного коэффициента указывают на то, что образование плоское и является доброкачественным.
Патология плевры (схемы)

Плеврой (pleura) называют тонкую, гладкую, богатую эластичными волокнами серозную оболочку, которой покрыты легкие. Различают два вида плевры, одна из которых сростается с тканью легких, а другая с внутренней стороны устилает стенки грудной полости. Легочную плевру называют висцеральной, а ту, которая устилает стенки грудной полости — париетальной. Вокруг каждого легкого образуется герметически замкнутая плевральная полость, которая содержит небольшое количество плевральной жидкости. Эта жидкость, в свою очередь, способствует облегчению дыхательных движений легких. В норме плевральная полость заполнена 20-25 мл плеврозной жидкости.
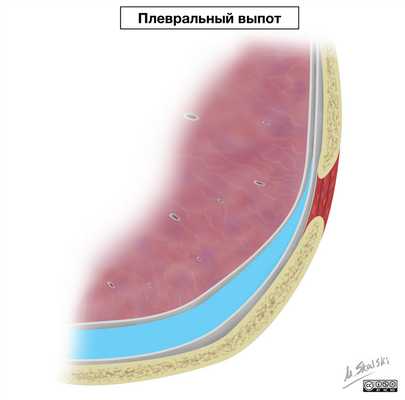
Плевральный выпот
Плевральный выпот - патологическое накопление жидкости в плевральной полости.
В зависимости от свойств накопившейся жидкости, а также характера патологического процесса в плевраль ной полости различают:
— гидроторакс — накопление в плевральной полости транссудата, так называемой невоспалительной жидкости; гидротораксом также иногда называют накопление в плевральной полости жидкости неизвестных свойств и происхождения;
— экссудативный плеврит — это воспалительный процесс плевры, который сопровождается накоплением в плевральной полости экссудата — воспалительной жидкости;
— эмпиема плевры (пиоторакс) — гнойный воспалительный процесс плевры, который сопровождается на коплением в плевральной полости гноя;
— гемоторакс — накопление в плевральной полости крови; чаще всего встречается при травмах грудной клетки;
— хилоторакс — накопление в плевральной полости лимфы, которое бывает при травмах грудного лимфатического протока или опухолях средостения.
Читайте также:
- Введение к описанию буллезных дерматозов
- Професиональный больной. Трудный больной
- Болезнь Келера II: атлас фотографий
- Техника, этапы операции реконструкции латеральной локтевой коллатеральной связки
- Резекционная трепанация черепа. Показания для резекционной трепанации черепа. Декомпрессивная трепанация черепа. Техника декомпрессионной трепанации черепа.
