Доступ и ход операции чреспеченочного стентирования с гепатикоеюностомией
Добавил пользователь Cypher Обновлено: 28.01.2026
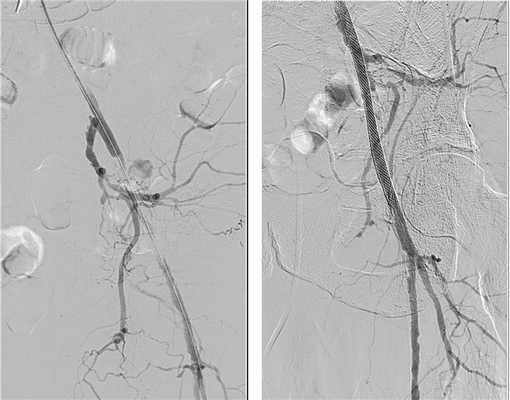
Ангиопластика и стентирование чревного ствола и брыжеечных артерий применяется для лечения синдрома хронического нарушения кишечного кровообращения (angina abdomenalis) или при экстренной операции по поводу острого нарушения кровообращения кишечника (мезентериального тромбоза).
Нарушения кишечного кровообращения достаточно редко диагностируются без прицельного акцента на определенных жалобах и часто устанавливаются опытным клиницистом только после исключения других причин болей в животе.
Раньше при выявлении сужений чревного ствола или брыжеечных артерий хирурги придерживались консервативной выжидательной тактики, так как открытые операции на этих артериях очень сложны и тяжело переносятся пациентами. Сейчас, благодаря развитию эндоваскулярных технологий, стало возможно малотравматичное устранение проблем с висцеральными артериями.
Преимущества лечения в ИСЦ
При патологии чревного ствола и верхней брыжеечной артерии наши рентгенхирурги могут выполнить ангиопластику и стентирование сужений этих значимых артерий. Чаще всего используется доступ через плечевую или лучевую артерию.
При наличии тромбоза мезентериальной артерии или чревного ствола в нашей клинике выполняются операции тромбэктомии с помощью специального зонда Rotarex или селективный тромболизис. После восстановления кровотока мы выполняем ангиопластику и стентирование.
Показания и противопоказания к методу лечения
Показания:
Стеноз чревного ствола более 60% с синдромом хронической абдоминальной ишемии
Стеноз верхней брыжеечной артерии более 60% (симптомы сосудистой недостаточности кишечника не являются обязательным показанием, достаточно факта стеноза)
Этап эндоваскулярного лечения острой мезентериальной непроходимости (мезентериальный тромбоз)
Противопоказания:
- Аллергия на йод
- Аневризма торакоабдоминальной аорты (без операции по поводу аневризмы)
- Стадия некроза кишки при мезентериальном тромбозе
Подготовка к лечению
Стандартное обследование перед операцией:
- Клинические анализы крови и мочи, биохимический анализ крови.
- Коагулограмма, агрегация тромбоцитов
- Гастроскопия (исследование желудка)
- Рентгенография легких
- ЭКГ
- ЭХО кардиография
- УЗИ органов брюшной полости, аорты и артерий конечностей
- Мультиспиральная компьютерная томография с контрастом аорты и ее ветвей
Перед операцией необходимо воздерживаться от приема пищи за 8 часов и жидкости за 2 часа. Других мероприятий по подготовке не требуется.
Как проходит метод лечения
Операция проводится под местной анестезией в области доступа. Возможно доступ будет на бедре или в области локтевого сгиба. Операционное поле обрабатывается антисептиком и закрывается стерильными простынями.
Хирург выполняет местную анестезию места прокола, после чего проводится пункция артерии специальной иглой и установка короткой трубочки - интрадюссера.
Через интрадюссер проводится вся дальнейшая работа с сосудами. Специальный проводник заводится в брюшную аорту, затем по нему проводится катетер, через который выполняется контрастное исследование чревного ствола и брыжеечной артерии. Этот этап называется селективной ангиографией. Она является окончательным методом диагностики. Если сужения артерий подтверждаются, то проводник заводится ниже места сужения. По проводнику проводится баллон со стентом. Раскрытием этого баллона устраняется сужение артерии, а стент укрепляет артериальную стенку.
После имплантации стента обязательно проводится контрольная ангиография, чтобы исключить возможные осложнения. Катетер и интродюссер извлекаются из места доступа, а кровотечение останавливается прижатием или с использованием специального сшивающего устройства "Ангиосил".
Возможные осложнения при лечении
Осложнения самой операции:
- Разрыв суженной артерии с кровотечением - требует экстренной открытой операции или установки специального покрытого стента (стент-графта). К счастью, встречается очень редко.
- Тромбоз реконструированной артерии - редкое осложнение, встречается при повышенной свертываемости крови. Если проводится предоперационная подготовка с использованием антитромбоцитарной подготовки, то риск минимальный. Если тромбоз наблюдается во время вмешательства, то выполняется тромбэктомия или тромболизис (введение препаратов рассасывающих тромб). Если признаки нарушения кишечного кровообращения наблюдаются после операции, то пациент повторно берется в операционную и проводится удаление тромбов с помощью ротарекса или специальных аспирационных катетеров.
Осложнения сосудистого доступа:
- Гематома в области пункции
- Тромбоз артерии в области пункции
- Повреждение нервов в области пункции
Эти осложнения встречаются крайне редко и легко устраняются при своевременном выявлении.
Прогноз после метода лечения
Успешное выполнение по показаниям ангиопластики и стентирования чревного ствола и брыжеечной артерии приводит к полному избавлению пациентов от имевшихся ранее жалоб.
По нашей практике улучшение общего состояние и прекращение ишемических болей отмечено у всех пациентов после вмешательства.
За время наблюдения этот эффект сохранялся.
Программа наблюдения после метода лечения
Наблюдение за результатами ангиопластики и стентирования висцеральных артерий осуществляется с помощью УЗИ контроля через 3 месяца, а затем ежегодно.
Через год после вмешательства желательно выполнить мультиспиральную компьютерную томографию с контрастированием брюшной аорты и ее ветвей.
После лечения пациенту назначаются антитромботические препараты. Чаще всего это аспирин и клопидогрель (плавикс). Прием этих препаратов нужно осуществлять постоянно, обязательно ставя в известность врачей перед выполнением каких-либо других вмешательств.
Заболевания
Ангиопластика и стентирование чревного ствола и брыжеечной артерии является эффективным методом улучшения кишечного кровообращения и устранения рисков развития острой мезентериальной непроходимости. Операция проводится без разрезов под рентгенконтролем и имеет минимальный риск осложений, позволяя значительно улучшить качество жизни пациентов.
Чрескожная чреспеченочная холангиостомия

Показания к проведению процедуры
Основные показания к проведению чрескожной чреспеченочной холангиостомии:
- Механическая желтуха в результате сдавления желчных протоков опухолями головки поджелудочной железы, двенадцатиперстной кишки.
- Нарушение оттока желчи при опухолях желчного пузыря и желчного протока.
- Механическая желтуха, вызванная рубцовой стриктурой (сужением) желчного протока после перенесенных операций.
Восстановить отток желчи можно разными способами. С помощью ЧЧХС проводят наружное и дренирование. В первом случае желчь оттекает только наружу, во втором — наружу и в двенадцатиперстную кишку. Чаще всего применяют дренирование, так как оно более физиологично. Желчь содержит некоторые важные вещества, и, если она не поступает в кишку, это грозит некоторыми проблемами. Также существует назобилиарное дренирование. Эту процедуру выполняют эндоскопически. Дренажная трубка выходит наружу не через кожу, а через нос.
Также отток желчи можно восстановить с помощью более современной методики — стентирования. Билиарный стент представляет собой короткую трубку с сетчатой стенкой, которую устанавливают в заблокированный участок желчного протока. Эта трубка удерживает просвет потока в раскрытом состоянии. Зачастую именно стентирование является предпочтительной методикой, так как стент полностью находится внутри организма, не мешает пациенту в повседневной жизни, ниже риск смещения, инфицирования, пациент не может его случайно задеть и удалить, как это иногда происходит с дренажной трубкой при наружном дренировании. Но стентирование является эндоскопической процедурой, его, как и внутреннее дренирование, не всегда удается выполнить.
В международной клинике Медика24 работают врачи, которые имеют большой опыт в проведении наружного, наружно-внутреннего дренирования, а также установки стентов в желчные протоки. Они оценят вашу ситуацию и подберут метод лечения, который лучше всего подойдет в вашем случае.
Наши врачи вам помогут
Подводя итог, можно сказать, что чрескожная чреспеченочная холангиостомия с наружным дренированием желчного протока может принести наибольшую пользу в следующих случаях:

Противопоказания
Противопоказания к ЧЧХС делятся на абсолютные (процедуру нельзя проводить ни при каких условиях) и относительные (в некоторых случаях процедура всё же может быть проведена, предварительно врач должен тщательно оценить ситуацию).
Абсолютные противопоказания:
- Пациент находится в состоянии, близком к клинической смерти (терминальное состояние).
- Из-за опухоли произошло полное разобщение желчных протоков.
- Тотальное поражение печени метастазами злокачественной опухоли, когда практически не осталось нормальной печеночной ткани, и орган не может справляться со своими функциями.
Основным относительным противопоказанием к вмешательству является выраженное нарушение свертываемости крови.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Подготовка
Чрескожная чреспеченочная холангиостомия — малоинвазивное вмешательство, к нему не требуется специальной подготовки.
До проведения процедуры важно выполнить анализ свертываемости крови и при ее нарушении провести коррекцию. Если у пациента ранее возникали аллергические реакции в ответ на введение лекарственных препаратов, он должен сообщить об этом врачу. Также нужно поставить доктора в известность, если пациент принимает кроверазжижающие препараты — возможно, их придется на время отменить.
Пациент не должен ничего есть за 5-6 часов до процедуры, даже если ЧЧХС планируется провести под местной анестезией. В противном случае во время вмешательства на желчных протоках и сосочке кишки у пациента может начаться рвота, которая грозит аспирацией (попаданием в дыхательные пути) рвотных масс.
За 30-40 минут до операции проводят премедикацию — пациенту вводят препараты, которые помогают успокоиться и расслабиться.
Как проводится вмешательство
ЧЧХС выполняют в специально оборудованной операционной, оснащенной ультразвуковым и рентгеновским () аппаратами. Вмешательство в среднем продолжается от 30 минут до 2 часов.
Важно правильно выбрать метод обезболивания, в зависимости от порога болевой чувствительности пациента. Зачастую ЧЧХС может быть проведена под местной анестезией, когда место прокола предварительно обкалывают анестетиком. В некоторых случаях больного погружают в состояние седации — «медикаментозного сна». Иногда применяют общий наркоз — в таком случае рентгенооперационная должна быть оборудована наркозным аппаратом, и во время процедуры в ней должен работать .
Врач проводит местную анестезию (если применяется этот метод обезболивания), обрабатывает кожу раствором антисептика и делает надрез длиной около 4 мм. Через него, через брюшную стенку и ткань печени в желчный проток под контролем УЗИ вводят специальную пункционную иглу Шиба. Важно провести иглу через так называемое акустическое окно, так, чтобы на ее пути не попались кровеносные сосуды и другие важные анатомические структуры. Далее через иглу вводят рентгеноконтрастное вещество и проводят рентгеноскопию, чтобы оценить анатомию желчных путей, локализацию и степень сужения.

Затем через иглу вводят , а саму иглу извлекают. Струна имеет мягкий кончик, благодаря чему не может повредить желчные протоки. С помощью специальных просвет желчного протока расширяют до нужного диаметра. Когда просвет расширен в достаточной степени, по вводят дренажную трубку. На ее конце находится несколько отверстий, и он обладает эффектом памяти. Когда конец дренажа оказывается в нужном месте, он скручивается в виде завитка PigTail — «поросячьего хвостика». Такая форма помогает ему удерживаться в нужном месте и не смещаться.
После установки дренажной трубки извлекают, ее наружный конец подшивают к коже и соединяют со специальным мешком для оттока желчи. Операция завершена.
дренирование выполняют аналогичным образом, но используют другой тип дренажной трубки: на ней находится больше отверстий, и ее внутренний конец соединяет желчные протоки с двенадцатиперстной кишкой. Технически это более сложная процедура.
Стентирование желчных протоков
Стентирование желчных протоков - это современный малоинвазивный способ лечения механической желтухи, состояния, при котором из-за блокировки желчных протоков нарушается отток желчи. Это относительно новая методика, она была впервые применена в 1989 году. Данный вид лечения при злокачественных опухолях желчных протоков и поджелудочной железы успешно применяется врачами в международной клинике Медика24.
Суть процедуры в том, что в заблокированный участок желчного протока устанавливают стент - трубочку с сетчатой стенкой из металла или пластика. Она поддерживает нормальный просвет протока и обеспечивает свободный отток желчи.
При каких заболеваниях проводят стентирование желчных протоков?
Основное показание к стентированию желчных протоков - механическая желтуха, вызванная доброкачественными или злокачественными процессами. В онкологии это состояние обычно вызвано двумя причинами:
- Рак желчного протока - холангиокарцинома.
- Рак головки поджелудочной железы. В её толще проходит часть желчного протока.

Чем опасна механическая желтуха у онкологических больных?
Когда развивается это осложнение, резко ухудшается состояние пациента и прогноз. В составе желчи в кишечник выводится токсичный продукт распада гемоглобина - билирубин. При непроходимости желчных протоков билирубин поступает в кровь, и возникают некоторые симптомы:
- Желтый оттенок кожи, белков глаз;
- Зуд кожи;
- Общее недомогание, плохое самочувствие;
- Темный цвет мочи;
- Обесцвеченный стул;
- Потеря аппетита;
- Слабость, повышенная утомляемость.
Скорость нарастания проявлений механической желтухи бывает разной. В одних случаях симптоматика развивается очень быстро, в других - в течение нескольких недель.
После установки стента сразу восстанавливается отток желчи. Заметное уменьшение симптомов и улучшения в состоянии пациента отмечаются в течение 1-2 дней после процедуры.
Позаботьтесь о себе, запишитесь на консультацию онколога сейчас
Что такое стент? Как он выглядит?
Стент представляет собой трубочку с сетчатой стенкой из металла или пластика. В целом лучшими считаются саморасширяющиеся металлические, просвет которых может раскрываться до 6-10 мм. Они дольше обеспечивают нормальный отток желчи и реже требуют замены. На пластиковых стентах быстрее образуется бактериальная пленка и осадок желчи, и просвет снова блокируется.
В настоящее время рекомендации по выбору материала для стента выглядят следующим образом:
- Если пациенту по прогнозам осталось жить 3 месяца или менее, целесообразно использовать пластиковые стенты.
- Если пациент проживет 3 месяца или дольше, либо он получает неоадъювантную терапию перед хирургическим лечением, применяют металлические самораскрывающиеся стенты.
Подготовка к стентированию желчных протоков
Перед процедурой пациент проходит обследование, врачи оценивают состояние его здоровья, уточняют, есть ли у него сопутствующие заболевания, аллергические реакции на лекарственные препараты. Проводят анализ на свертываемость крови. Если больной принимает антикоагулянты, их нужно на время отменить. За 6 часов до процедуры нельзя ничего есть и пить. Для профилактики инфекционных осложнений проводят курс антибиотиков.
Стентирование желчных протоков - болезненная процедура. Требуется хорошее обезболивание, в то же время, наркоз несет определенные риски, особенно для ослабленного онкологического больного с сопутствующими заболеваниями. Чаще всего золотой серединой между достаточной анестезией и безопасностью становится седация. Вводят препараты, которые помогают заблокировать болевые импульсы, успокоиться, расслабиться, но при этом пациент находится в сознании. Обычно применяют комбинацию быстродействующего наркотического анальгетика и бензодиазепина.

Как проводится процедура?
Стент в желчные протоки можно установить двумя разными способами.
Чаще всего процедуру проводят с помощью эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ). Внешне она напоминает ФГДС (гастроскопию). Врач вводит пациенту через рот гибкий эндоскоп, достигает двенадцатиперстной кишки, находит отверстие, через которое в неё впадает желчный проток, и вводит через него тонкий катетер. Через катетер желчные протоки заполняют рентгеноконтрастным раствором и проводят рентгенографию. Это помогает выявить заблокированный участок, и в него устанавливают стент.
Во время стентирования пациент лежит на спине. Для рентгеноконтроля используют C-дугу - специальный аппарат, который может вращаться в разных плоскостях и делать снимки под нужным углом.
Обычно ЭРХПГ с установкой стента продолжается около 30-40 минут.
Если ЭРХПГ не удается выполнить, стентирование проводят во время чрескожной чреспеченочной холангиографии. В желчные протоки вводят иглу через прокол на коже. Дальше ход процедуры аналогичный: желчные протоки прокрашивают рентгеноконтрастным раствором, обнаруживают заблокированный участок и устанавливают в него стент.
После процедуры
После ЭРХПГ пациенту разрешают поесть через 4-6 часов. Проводят анализы крови. Пациента выписывают в день процедуры или на следующий день. В течение ближайших 24 часов нельзя садиться за руль и заниматься другими делами, требующими концентрации внимания. В течение 1-2 дней после установки стента состояние больного заметно улучшается.
Чрескожная чреспеченочная холангиография требует госпитализации в течение нескольких дней. В течение всего этого времени в желчные протоки будет установлен дренаж - трубка для оттока желчи - затем его удаляют.
После стентирования врач может назначить курс антибиотиков, чтобы предотвратить инфекционные осложнения.
Альтернативные методы борьбы с механической желтухой. В чем преимущества стентирования?
Также проводится дренирование: в желчные протоки устанавливают трубку для оттока желчи. Существует три разновидности дренирования:
- Наружное. Второй конец трубки выводят наружу и подсоединяют к ней приемник для желчи. Это нефизиологично, потому что, помимо билирубина, желчь содержит другие важные вещества, которые должны поступать в кишечник.
- Внутреннее. Желчь выводится в просвет двенадцатиперстной кишки.
- Наружно-внутреннее. Комбинированная методика. Большая часть желчи выводится в кишку, а меньшая часть - наружу в приемник.
Дренирование помогает эффективно устранить механическую желтуху, но этот метод имеет существенные недостатки. За выведенным наружу дренажем нужно ухаживать, он мешается пациенту. Трубка может случайно сместиться или выпасть.
Стентирование - это менее инвазивный, безопасный и абсолютно физиологичный способ лечения механической желтухи. За стентом не нужно ухаживать, он незаметен для пациента и не мешает в повседневной жизни. В дальнейшем проблемы со стентами возникают существенно реже, чем с дренажами.

Противопоказания к стентированию желчных протоков при опухоли
Основные противопоказания к применению данного вида лечения:
- Снижение свертываемости крови и высокий риск кровотечения.
- Асцит - состояние, при котором в брюшной полости скапливается жидкость. Это осложнение довольно часто встречается при раке на поздних стадиях.
Перед стентированием эти состояния должны быть купированы. Нужно скорректировать работу системы гемостаза, отменить препараты, снижающие свертываемость крови, провести лапароцентез - удаление жидкости из живота через прокол в брюшной стенке.
Что делать, если стент перестал работать?
Обычно стент работает в течение нескольких месяцев, затем отток желчи снова нарушается. В таком случае процедуру можно повторить. Если стентирование неэффективно, и риски хирургического вмешательства допустимы, врач может порекомендовать пациенту операцию шунтирования.
Стентирование желчных протоков при опухоли: отзывы о международной клинике Медика24
В нашей клинике работают высококвалифицированные врачи-эндоскописты, они имеют большой опыт лечения механической желтухи у онкологических больных. Посмотрите, какие отзывы оставляют пациенты о лечении международной клинике Медика24:
Отзывы наших пациентов
Отзыв о лечении механической желтухи
Пациент поступил с выраженными признаками желтухи. За время госпитализации его состояние стабилизировано. Для этого проведено дренирование желчных протоков, а также воздействие медикаментозными средствами. После получения результатов гистохимического исследования будет определена дальнейшая тактика лечения.
«У них золотые руки»…
Пациентки проходят лечение в международной клинике Медика24. За время лечения они успели подружиться и на этот раз решили записать совместный отзыв. Они благодарят весь персонал клиники за высокую организованность всех процессов и результативность проводящихся процедур.
Химиотерапия - отзыв Ольга Степановна
Пациентка госпитализируется в третий раз. В ходе комплексного обследования выполнена пункция новообразования. Его гистологический анализ позволил верифицировать диагноз и определить тактику лечения. На первом этапе лечения выполнена хирургическая операция. Опухоль удалена радикально. Сейчас проводится лекарственное лечение, призванное предотвратить возможность появления рецидивов. На сегодняшний день проведён первый курс химиотерапии. В удовлетворительном состоянии пациентка выписана домой.
«Вы - единственная клиническая организация, которая даёт пользу людям»…
Пациент поступил для лечения онкологического заболевания. Госпитализация длилась неделю. Пациент отмечает, что здесь моментально реагировали на все его проблемы и своевременно оказывали помощь. Международную клинику Медика24 он сравнивает с другими медицинскими учреждениями. Пациент отмечает: «Вы — единственная клиническая организация, которая даёт пользу людям»…
Отзыв о лечащем враче М.Х. Мустафаевой
Пациент госпитализирован в тяжёлом состоянии. Проведено комплексное лечение. Достигнут положительный эффект. Жена пациента благодарит лечащего врача своего мужа Милану Ханларовну Мустафаеву. Она говорит: «С первого дня, с первой минуты, как только мы к Вам пришли, мы сразу друг друга почувствовали и поняли. Вы поняли пациента, поняли меня. Вы до глубины определили того объёма, который нам необходим. Хотя я не смогла объяснить, как.
Отзыв о лечении заболевания молочной железы
Пациентка госпитализирована с заболеванием молочной железы. По решению консилиума на первом этапе лечения выполнена хирургическая операция. Она прошла успешно. На третьи сутки пациентка выписана домой. После гистологического исследования будет определена дальнейшая тактика лечения.
Отзыв о лечении асцита
Пациентка обратилась в международную клинику Медика24 для лечения асцита и плеврита. Для данных состояний характерно аномальное скопление жидкости в брюшной и плевральной полостях соответственно. Происходит это при онкологических заболеваниях. Проведена процедура лапароцентеза, в ходе которой жидкость эвакуирована. Состояние пациентки заметно улучшилось.
Стентирование желчных протоков: цена
Стоимость зависит от вида и количества стентов, методики их установки, дополнительных процедур и видов лечения, в которых нуждается пациент, продолжительности госпитализации.
Стентирование сосудов нижних конечностей
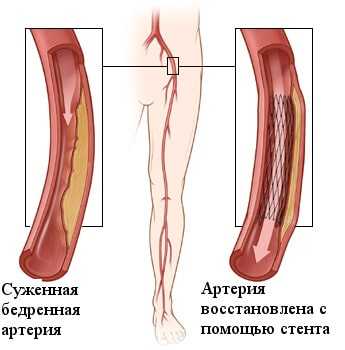
Стентирование нижних конечностей — метод лечения основанный на укреплении сосудистой стенки специальной металлической конструкцией - стентом. Критическая ишемия и гангрена нижних конечностей долгое время лечились только с помощью открытой операции шунтирования. При всех положительных качествах шунтирование имеет один недостаток - это большая открытая операция с разрезами для доступа к сосудам. Это создаёт риски осложнений, связанных с большими вмешательствами у больных с гангреной. Эндоваскулярные методы позволили проводить эффективное лечение критической ишемии у больных с сопутствующими поражениями коронарных, почечных и сонных артерий головного мозга.
Развитие медицинских технологий позволило минимизировать операционную травму с помощью эндоваскулярных вмешательств через прокол кожи и без разрезов. Основными эндоваскулярными операциями являются ангиопластика нижних конечностей и установка стентов в сосуд. Смысл ангиопластики сосудов заключается в раздувании суженного или закупоренного сегмента с помощью специального баллона, проводимого по тонкому проводнику. После ангиопластики в просвет восстановленного сосуда для поддержания стенки может устанавливаться специальная металлическая сетка - стент. Исторически для разрушения бляшки в сосудах использовалась лазерная ангиопластика, однако она уступила место новым, совершенным эндоваскулярным инструментам.
Эндоваскулярные технологии в Инновационном сосудистом центре
Основной миссией нашей клиники является лечение критической ишемии и гангрены конечностей. Мы стремимся к использованию новейших подходов для решения этой задачи. С 2011 года в практику наших сосудистых хирургов внедрены методы эндоваскулярной хирургии при критической ишемии. Отмечая преимущества эндоваскулярного подхода, мы с каждым годом расширяем возможности нашей клиники в применении данных методов.
Роль малоинвазивных технологий растёт - сейчас более 50% с критической ишемией и гангреной оперируется эндоваскулярно, а ещё более, чем у 40% применяется гибридный подход. Это шунтирование с ангиопластикой и стентированием артерий нижних конечностей. Инновационный сосудистый центр - это клиника, где делают более 500 операций ангиопластики и стентирования артерий нижних конечностей в год.
Возможности эндоваскулярной хирургии развиваются синхронно с созданием инновационных инструментов для лечения, поэтому в нашей практике операции через прокол всё больше вытесняют открытые вмешательства.
![Баллонорасширяемый стент]()
Виды стентов
Самораскрывающиеся стенты являются более предпочтительными для протяжённого поражения, извитых сосудов и в местах предполагаемого внешнего воздействия — сгибы и скручивания. Они идеально подходят для бедренно-подколенных поражений, но имеют высокую стоимость Такие стенты сделаны из металла с памятью формы и при раскрытии занимают свободный просвет. С целью лучшего прилегания после установки стенты дополнительно раздуваются баллоном.
Баллонные расширяемые стенты рекомендованы при выраженном кальцинировании стенки сосуда. Они подходят для идеально точного расположения и не смещаются при установке.
Баллоны и стенты с лекарственным покрытием пришли из коронарной ангиопластики и могут применяться при повторных вмешательствах на артериях голени. Они меньше склонны к зарастанию неоинтимой. Цены на ангиопластику нижних конечностей во многом зависят от выбора инструмента и его производителя.
Подготовка к стентированию
Перед выполнением операции стентирования пациент должен быть соответствующим образом обследован на предмет сосудистых поражений, рисков осложнений. Должен быть выполнен комплекс лабораторных обследований перед операцией и коагулограмма. Учитывая нагрузку пациента антитромботическими препаратами, необходимо исключить возможные источники кровотечения (язву желудка, кровоточащий геморрой).
Накануне вмешательства вводится лёгкий седативный препарат, позволяющий пациенту хорошо поспать и не нервничать. Перед операцией пациенту выбривается место предполагаемого доступа. В предоперационной сестра установит мочевой катетер и внутривенную иглу для инфузий. В операционной на плечо накладывается манжета для измерения давления и датчики для непрерывного снятия ЭКГ фиксируются на груди.
Анестезия при стентировании
Большинство эндоваскулярных процедур ангиопластики и стентирование сосудов нижних конечностей могут быть выполнены с умеренной внутривенной седацией и местной анестезией в месте прокола для доступа. Обязательно проводится мониторинг артериального давления, электрокардиограммы и уровня насыщения крови кислородом (пульсоксиметрия). На случай непредвиденных осложнений в операционной имеется дыхательный аппарат и дефибриллятор. Если операция проводится по поводу критической ишемии, то для комфортного положения пациента проводится эпидуральная анестезия (введение через катетер в область позвоночника анестезирующего препарата).
![Результат ангиопластики с самораскрывающимся стентом]()
Как проходит ангиопластика сосудов нижних конечностей
Для проведения оперативного вмешательства на артериях нижних конечностей пациент укладывается в положении лёжа на спине с руками по бокам. Если предполагается плечевой доступ через локтевую ямку, то рука отводится на 45-90º от пациента для удобства пункции. Чаще применяется доступ через бедренную артерию, но возможен и ретроградный доступ через сосуды на стопе.
Чрескожная ангиопластика начинается доступом к сосуду по пульсации, а если она отсутствует, то пункция проводится по анатомическим ориентирам, но в нашей клинике для доступа используется ультразвуковое сканирование в B-режиме. После попадания иглой в сосуд проводится тонкий проводник, по которому устанавливается специальная трубочка - интрадьюссер с клапаном на конце и возможностью промывания. Затем выполняется введение контраста - ангиография для уточнения тактики операции. Проводник проводится до места сужения, преодолевает это сужение и проводится дальше. После прохождения всех сужений по проводнику проводится баллон, который раздувается и моделирует просвет сосуда (ангиопластика). После этого проводится контрольная ангиография и если выявляется расслоение стенки артерии, то в это место необходимо установить стент, подходящий по диаметру.
Виды ангиопластики
- Субинтимальная баллонная ангиопластика сосудов — проводник проводится под изменённой внутренней стенкой (интимой) сосуда и дальше выходит в свободный просвет.
- Интралюминарная ангиопластика — разновидность вмешательства, когда проводник проходит по естественному просвету артерии, проскальзывая через суженные и закупоренные участки.
- При лазерной ангиопластике - атеросклеротическая бляшка выжигается специальным лазерным катетером.
Баллонная ангиопластика артерий нижних конечностей без стентирования рекомендуется для лечения поражений голени. Обязательно надо стентировать подвздошные артерии, так как частота повторных сужений (рестенозов) без стента очень высока.
После проведения ангиопластики и стентирования обязательно проводится контрольная ангиография для оценки результата.
Возможные осложнения
Осложнения после баллонной ангиопластики сосудов нижних конечностей обычно развиваются в ходе проведения вмешательства и должны немедленно устраняться. Способы для устранения этих осложнений имеются в арсенале сосудистых хирургов. Чаще всего наблюдаются следующие осложнения:
- Кровотечение из места доступа (гематома или псевдоаневризма) - чаще всего бывает при нарушении пациентом постельного режима. Иногда требует открытого доступа для устранения источника кровотечения.
- Инфекция места пункции - очень редкое осложнение. Она может развиваться при тяжёлых гнойно-деструктивных процессах на нижней конечности. Лечить необходимо антибиотиками. При необходимости проводить вскрытие гнойного очага.
- Повреждение почек контрастом - редкое осложнение от контрастного вещества.
- Диссекция (расслоение) артерии - иногда наблюдается при сложных поражениях и попытках субинтимального прохождения. Чаще всего удаётся устранить с помощью установки стента.
- Закупорка артериального русла кусочками бляшки - может определяться при контрольной ангиографии.
- Перелом стента в местах его изгиба - позднее осложнение, связанное с механической нагрузкой на металл.
- Повторное сужение в месте установки стента (рестеноз) - процесс зарастания просвета стентированного сегмента.
- Разрыв артерии — осложнение, развивающееся из-за избыточного раздувания баллона в резко кальцинированном сосуде. Выявляется в ходе контрольной ангиографии. Часто удаётся стабилизировать ситуацию длительной экспозицией баллона, может потребоваться установка стент-графта или открытая операция.
- Спазм артерий — реакция на раздувание сосуда баллонном. Встречается в 10% процедур. Для устранения спазма могут вводиться лекарственные препараты (папаверин, нитроглицерин).
Частота всех осложнений составляет не более 5% от всех проведённых процедур и они обычно своевременно устраняются в ходе вмешательства.
Наблюдение после ангиопластики и стентирования
В нашей клинике принята схема ведения пациента после операции для исключения осложнений ангиопластики и стентирования периферических артерий нижних конечностей:
- Для лучшего результата показана двойная дезагрегантная терапия, включающая приём плавикса и аспирина. Медикаментозная профилактика играет важную роль в отдалённых результатах вмешательства и продолжительности жизни пациентов.
- Первый осмотр проводится в первые 2 недели послеоперационного периода с обязательным УЗИ периферических сосудов.
- Следующие осмотры проводятся через несколько месяцев.
- Через год после хирургического лечения обязательно делают МСКТ ангиографию ног.
Баллонная ангиопластика и стентирование артерий нижних конечностей является эффективным методом восстановления кровотока при большинстве окклюзионных поражений кроме подколенной артерии. По своим непосредственным результатам этот метод не уступает открытым операциям шунтирования, если проводится по строгим показаниям. Преимуществом эндоваскулярной хирургии является малая травматичность, отсутствие боли, возможность повторных вмешательств, а также меньший риск для жизни.
По мере совершенствования инструментария для ангиопластики и стентирования малоинвазивные вмешательства занимают всё большее место в ведении пациентов с критической ишемией и гангреной.
Трансъюгулярное внутрипеченочное портосистемное шунтирование (TIPS)
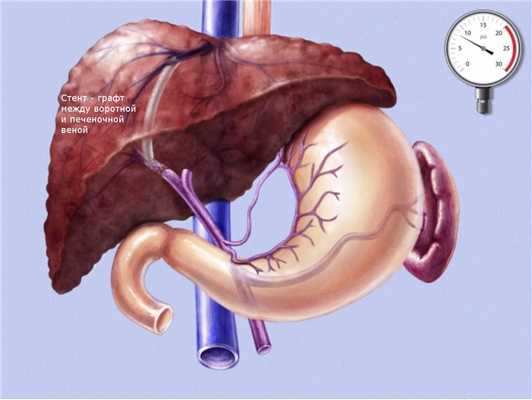
Трансюгулярное внутрипеченочное портосистемное стентирование (TIPS) представляет собой эндоваскулярную операцию по созданию искусственного канала в печени, который обеспечивает отток крови из воротной вены в нижнюю полую вену, минуя пораженную печеночную ткань.
Операция эффективно останавливает кровотечения из варикозных вен пищевода и уменьшает асцит, за счет снижения давления в воротной вене, которое всегда повышено при циррозе печени.
Операция проводится в рентгеноперационной под контролем ангиографии. Во время вмшетельства используются контрастные вещества и ультразвуковое сканирование печени. Средняя продолжительность вмешательства около 2 часов.
Подготовка и обследование для TIPS
Для определения вида портальной гипертензии необходимо выполнить визуализацию структуры печени, проходимость вен воротной системы и определить степень портальной гипертензии и ее риски.
Необходимые методы диагностики:
- УЗИ внутренних органов живота (печени, селезенки, поджелудочной железы) - дают возможность оценить степень поражения печени, выявить опухоли печени и поджелудочной железы, увеличение селезенки.
- УЗИ воротной вены позволяет получить общую информацию о размере и проходимости воротной вены.
- МРТ внутренних органов и вен брюшной полости - в сосудистом режиме позволяет оценить проходимость воротной вены
- Компьютерная томография с ангиографией аорты и венозной фазы - позволяет получить общую оценку воротной системы и варикозных вен в брюшной полости
- Прямая портография (чрезпеченочное введение катетера и контрастирование воротной системы) - заключительный метод диагностики перед вмешательством.
Анестезиологическая поддержка
- За неделю до операции мы переводим пациентов на диету с ограничением белковых продуктов. Это делается для того, чтобы избежать развития энцефалопатии в раннем послеоперационном периоде.
- Накануне вмешательства даются слабительные препараты и ставится очистительная клизма, дается легкий ужин.
- Операция проводится под местной анестезией мест проколов. Анестезиолог присутствует в операционной, для контроля за жизненно-важными функциями организма.
- Пациенту устанавливается мочевой катетер и монитор для измерения артериального давления и снятия ЭКГ.
Как проходит операция
Трансюгулярное внутрипеченочное портосистемное шунтирование проводится под рентгеноскопическим контролем с использованием ультразвукового сканирования для контроля доступов к сосудам.
Доступ к печеночной вене осуществляется через внутреннюю яремную вену на шее. Для облегчения доступа используется ультразвуковой контроль. После пункции устанавливается проводник и интродьюсер. Проводник с катетером проводятся в нижнюю полую и печеночную вену. После установки катетера в печеночной вене измеряется давление прямым методом, чтобы рассчитать в последующем градиент.
Для поиска ветви воротной вены может использоваться УЗИ навигация, либо проводится пункция печени под УЗИ контролем и проводится контрастное исследование портальной системы с использованием функции roadmap.
После определения целевой воротной вены через катетер в печеночной вене проводится пункция специальной иглой. Проведя последнюю в воротную вену через нее устанавливают проводник и проводят катетер. Проводится контрастирование воротной системы через яремный катетер и замеряется давление в воротной системе.
Через паренхиму печени по проводнику проводится баллон, который затем раздувается создавая канал в печеночной ткани. После извлечения баллона по проводнику проводится специальный стент-графт, представляющий собой трубчатую металлическую сетку покрытую внутри специальным герметичным пластиком.
Таким образом, мы соединяем прямым шунтом воротную и печеночную вену, что способствует снижению давления в воротной системе и предупреждает рецидивы кровотечения.
После измерения давления в воротной системе все инструменты удаляются, а пациент помещается в палату наблюдения.
В руках опытного хирурга частота опасных осложнений составляет менее 1%. Очень редко может развиться внутрибрюшное кровотечение или абсцесс печени.
Чаще встречаются осложнения, связанные с успехом процедуры. Прямой поток крови из кишечника может привести к увеличению поступления в системный кровоток азотистых шлаков и развитие энцефалопатии. Проявления энцефалопатии (тремор, бессоница, спутанность сознания) наблюдаются у 25% прооперированных пациентов, однако у большинства пациентов эти симптомы проходят в течение недели после операции. Для предупреждения энцефалопатии необходимо уменьшить потребление белковой пищи.
Недостаточность кровоснабжения печени - ишемический гепатит является более редким осложнением, так как при портальной гипертензии основное кровообращение печень получает за счет печеночной артерии. Однако в некоторых случаях, создание шунта может вызвать ишемическое повреждение печени с острой печеночной недостаточностью, что может потребовать срочного закрытия шунта.
Редким, но серьезным осложнением является развитие инфекционного процесса в зоне вмешательства, то есть нагноения стент-графта. Для предупреждения подобного осложнения в послеоперационном периоде применяются сильные антибиотики.
Прогноз после TIPS
Важно понимать, что портокавальные анастомозы не лечат цирроз печени, но устраняют опасные для жизни осложнения. Пациенты с функционирующим шунтом имеют меньший риск умереть от желудочно-кишечного кровотечения, однако сохраняется риски связанные с печеночной недостаточности.
В целом TIPS позволяет избежать преждевременного неблагоприятного исхода связанного с кровотечениеми и часто применяется как предварительное вмешательство перед пересадкой печени.
Наблюдение после операции
Контроль за функцией шунта осуществляется как с помощью прямых методов визуализации, так и косвенных.
Из косвенных признаков важным является уменьшение диаметра вен в подслизистом слое перехода из пищевода в желудок. Это позволяет иметь уверенность, что рецидива кровотечения не будет. ЭГДС мы рекомендуем выполнять через неделю и через месяц после вмешательства, а затем раз в 6 месяцев.
При ультразвуковом сканировании отмечается кровоток по шунту и определяется его скорость. Оценивается диаметр воротной вены и размеры селезенки. Так же можно отметить уменьшение асцита. УЗИ рекомендуем выполнять каждые 3 месяца у нашего специалиста.
Через год после вмешательства мы рекомендуем выполнить МСКТ ангиографию брюшной полости с оценкой венозной фазы. При этом хорошо выявляется функционирующий стент.
Метод TIPS в Инновационном сосудистом центре
Сосудистые хирурги Инновационного сосудистого центра с 2004 года занимались проблемой лечения осложнений портальной гипертензии, выполняя открытые портокавальные вмешательства. С 2011 года в нашей клинике появилась возможность выполнять эндоваскулярные операции взамен более опасных открытых вмешательств.
Для операций TIPS мы берем пациентов с печеночной формой портальной гипертензии и осложненной тяжелым варикозным расширением вен пищевода, либо уже после состоявшегося пищеводного кровотечения. После обследования мы принимаем решение о виде оперативного вмешательства.
Читайте также:
- Влияние холинолитиков на желудок. Ганглиоблокаторы в лечении язвенной болезни
- Синдром Дабина-Джонсона (Dubin-Johnson)
- Методика забора артериальной крови из катетера. Удаление периферического катетера из артерии
- Предоперационная подготовка при инсулиноме. Оперативное лечение инсулиномы.
- Эффективность раннего обнаружения заболеваний щитовидной железы.