Методика забора артериальной крови из катетера. Удаление периферического катетера из артерии
Добавил пользователь Alex Обновлено: 28.01.2026
Катетеризация периферических вен — неотъемлемая часть современного лечебного процесса. Проведение внутривенной терапии через периферический венозный катетер (ПВК) имеет ряд неоспоримых преимуществ как для медицинских работников, так и для пациентов.
Метод предполагает надежный венозный доступ, способствует эффективному введению лекарственных средств, позволяет экономить время медицинского персонала при частых внутривенных инъекциях и главное — минимизирует психологическую нагрузку, обеспечивает двигательную активность и комфорт пациента. Кроме того, эта простая манипуляция связана с минимальным количеством тяжелых, угрожающих жизни осложнений, поэтому количество катетеризаций центральных вен стало уменьшаться в пользу возрастания периферических.
При правильном выборе ПВК, соблюдении всех правил катетеризации периферических вен и ухода за катетером возможно проведение инфузионной терапии в течение 96 и более часов без замены катетера.
ПВК различаются по цветам в зависимости от диаметра просвета, длины и, соответственно, имеют разные возможности.
Методика забора артериальной крови из катетера. Удаление периферического катетера из артерии
ФГБУ «Национальный медицинский исследовательский центр гематологии» Минздрава России, Москва, Россия ,
ФГБУ «Национальный медицинский исследовательский центр гематологии» Минздрава России, 125167, Москва, Россия
Сложности при удалении периферически имплантируемого центрального венозного катетера
Журнал: Анестезиология и реаниматология. 2019;(1): 74‑78
РЕЗЮМЕ Периферически имплантируемые центральные венозные катетеры (ПИЦВК) — это катетеры для долговременного центрального венозного доступа. ПИЦВК можно использовать как в стационарных, так и в амбулаторных условиях до 1 года, а также для лечения в домашних условиях. Важным преимуществом использования данного типа центрального венозного катетера является также меньший риск развития катетер-ассоциированной инфекции. Однако при удалении ПИЦВК могут возникнуть сложности вследствие образования фибринового чехла вокруг катетера. Приведено описание клинического наблюдения, в котором удалось успешно удалить ПИЦВК, несмотря на фиксировавший его фибриновый чехол. Пациентке 49 лет с острым лимфобластным лейкозом (вариант ВI CD13+CD33+, мутация IKZF1) установлен ПИЦВК и начата химиотерапия по протоколу ОЛЛ-2016. Через 2 мес проведена смена программы химиотерапии. Через 11 мес после установки катетер перестал работать удовлетворительно, и принято решение о необходимости провести смену ПИЦВК на туннелируемый катетер Хикмана для обеспечения сосудистого доступа на период трансплантации аллогенного костного мозга и в посттрансплантационном периоде. Попытка удалить катетер путем тракции оказалась безуспешной из-за сильного сопротивления. Удаление проведено в условиях ангиооперационной с целью обеспечения постоянного визуального контроля. Для удаления ПИЦВК в него для придания жесткости и выпрямления проведен металлический проводник, а сверху по проводнику и катетеру проведен интродьюсер дистальнее участка фиксации. Катетер вместе с фибриновым чехлом удален. Причиной сложности при удалении явилась адгезия катетера к венозной стенке вследствие образования фибринового чехла. Основными осложнениями, которые встречаются при использовании ПИЦВК, являются: окклюзия, тромбоз, инфекция, флебит, дислокация, поломка катетера и случайное удаление. В статье обсуждены возможные причины адгезии ПИЦВК и различная тактика их удаления.
Периферически имплантируемые центральные венозные катетеры (ПИЦВК) — это катетеры для долговременного центрального венозного доступа, которые устанавливают через одну из периферических вен руки в центральную вену. ПИЦВК изготавливаются из силикона или полиуретана, они могут быть одно-, двух- и трехпросветными [1—3], их калибр может варьировать от 15 до 27 G (наружный размер 1—7 Fr). Исходно ПИЦВК предназначались для не превышающего по длительности 12 нед парентерального питания, но в последующем их стали применять в течение более длительного времени для химиотерапии, гемостатической терапии и т. д. [1]. В настоящее время ПИЦВК используют для проведения терапии в среднем от 6 мес до 1 года и рассматривают как вариант центрального венозного доступа, который можно использовать как в стационарных, так и в амбулаторных условиях, как ежедневно, так и периодически, обеспечивая пациенту безопасность и комфорт [1—3]. В настоящее время только в США ежегодно устанавливается до 1 млн ПИЦВК [4]. ПИЦВК имеют ряд преимуществ перед обычными центральными венозными катетерами (ЦВК). При их установке, в отличие от ЦВК, полностью исключается риск пневмоторакса [5, 6], пациенты отмечают больший комфорт и предпочитают ПИЦВК по косметическим причинам. Важным преимуществом ПИЦВК является меньшее количество инфекционных осложнений, поскольку частота развития инфекции, связанной с катетеризацией сосудистого русла, занимает 3-е место среди всех причин внутрибольничных инфекций (7—12% от общего числа инфекций) [7].
Однако эти преимущества имеют и свою обратную сторону. Одним из осложнений ПИЦВК является образование фибринового чехла на протяжении всей его длины вследствие адгезии фибрина к наружной поверхности катетера, что может затруднить удаление катетера [2].
Приводим описание клинического наблюдения, в котором удалось успешно удалить ПИЦВК, несмотря на фиксировавший его фибриновый чехол.
У больной С., 49 лет, в феврале 2017 г. диагностирован острый В-лимфобластный лейкоз, вариант ВI CD13+CD33+, мутация IKZF1. Начата химиотерапия по протоколу ОЛЛ-2016 [8]. Для проведения химиотерапии 13.02.17 установлен высокопоточный одноходовой полиуретановый ПИЦВК диаметром 4 Fr с клапаном на проксимальном конце. Установку катетера проводили в ангиографической операционной. После пункции плечевой вены под контролем ультразвукового исследования (УЗИ) [9, 10] через разламывающийся интродьюсер проведен катетер, дистальный конец которого позиционирован у каваатриального соединения. ПИЦВК работал удовлетворительно.
Через 2 мес химиотерапия по протоколу ОЛЛ-2016 заменена на лечение препаратом блинатумомаб, который больная получала в амбулаторных условиях в виде постоянной круглосуточной инфузии через ПИЦВК. До 24.10.17 проведено 4 курса терапии препаратом блинатумомаб. Констатирована ремиссия заболевания, однако сохранялась необходимость в регулярных трансфузиях компонентов крови. ПИЦВК регулярно промывали в процедурном кабинете дневного стационара, через ПИЦВК выполнялось взятие образцов крови для обследования, нареканий на работу катетера не было. По данным контрольных обследований, сохранялась ремиссия заболевания, но, учитывая неблагоприятный прогноз варианта острого лейкоза, отсутствие HLA-идентичных сиблингов, запланирована трансплантация аллогенных гемопоэтических стволовых клеток от неродственного частично совместимого донора, для чего пациентка госпитализирована 22.01.18. Перед трансплантацией решено удалить ПИЦВК и заменить его на туннелируемый ЦВК (катетер Хикмана). За 5 дней до госпитализации больная обратила внимание, что проксимальная часть катетера удлинилась примерно на 5—7 см, однако, учитывая запланированную госпитализацию и отсутствие неприятных ощущений со стороны катетера, за медицинской помощью не обращалась.
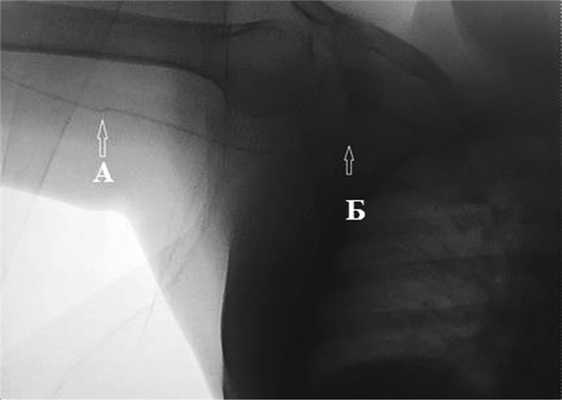
В стационаре при осмотре в месте выхода катетера не было признаков локального воспаления, отсутствовали признаки инфекции кровотока. При проверке работоспособности катетера выявлена его дисфункция: инфузия через катетер происходила, однако аспирация крови была невозможна, что позволило заподозрить формирование клапана на дистальном отверстии катетера. Выполнена рентгенография, при которой выявлена дислокация дистального конца катетера, который обнаружен в подключичной вене (рис. 1). Рис. 1. Изгиб катетера на уровне верхней трети плеча (А), дистальный конец ПИЦВК в подключичной вене (Б).
При попытке удаления катетера путем тракции возникло ощущение сопротивления. Больная направлена в рентгенооперационную, где выявлено, что при попытках удаления катетера препятствие возникало на уровне верхней трети плеча, где имелся перегиб катетера (см. рис. 1). С техническими сложностями по катетеру через этот изгиб проведен гидрофобный гибкий металлический проводник в правую брахиоцефальную вену. Несмотря на это, удалить катетер при тракции по-прежнему не представлялось возможным.
Выполнены пересечение и удаление проксимального конца катетера с люеровским разъемом. На катетер со струной, который был уже в виде трубки, надет интродьюсер диаметром 6 F и длиной, превосходящей расстояние до участка предполагаемой фиксации катетера, выявленной при рентгенографии. Струна, продетая через катетер, придала ему некоторую жесткость (рис. 2, 3). Рис. 2. Интродьюсер, надетый сверху на катетер. Рис. 3. Интродьюсер, проводимый через изгиб катетера в вене. Расширено отверстие в коже, и интродьюсер осторожно проведен по катетеру за место предполагаемой фиксации (см. рис. 3). После этого катетер легко удален. На большом протяжении удаленного катетера выявлен фибриновый чехол (гильза) до отметки 15—20 см, который и удерживал катетер в вене (рис. 4). Рис. 4. Удаленный катетер (предварительно пересеченная проксимальная часть сопоставлена и надета на проводник, стрелкой показано место пересечения катетера). Виден фибриновый чехол, фиксировавший катетер. Процедура прошла без осложнений. Через 2 дня пациентке установлен катетер Хикмана через левую внутреннюю яремную вену.
Согласно систематическому обзору ретроспективных и проспективных исследований по применению ПИЦВК, опубликованных с 2000 по 2013 г., число осложнений при использовании ПИЦВК колеблется от 8 до 50%, составляя в среднем 28,4%, при этом не отмечено существенной разницы частоты осложнений, вызываемых силиконовыми (29,5%) и полиуретановыми (30,4%) ПИЦВК [11]. Основными осложнениями, которые встречаются при использовании ПИЦВК, являются: окклюзия, тромбоз, инфекция, дислокация, флебит, поломка катетера, случайное удаление [2, 11—14]. Дислокация катетера, которая возникла у наблюдаемой нами больной, отмечена в 3—28,8% случаев [11, 14]. При этом ПИЦВК, установленные под контролем с применением УЗИ, реже мигрировали, чем установленные «вслепую». Не выявлено разницы в частоте дислокации полиуретановых и силиконовых ПИЦВК [11].
В большинстве случаев ПИЦВК могут быть удалены без всяких усилий, однако в наблюдаемом нами случае возникло препятствие при его удалении, вследствие чего попытки тракции катетера прекращены из-за опасения его поломки. Поломка ПИЦВК (павильона, наружной или внутрисосудистой части катетера) наблюдается в 2,6—5,2% случаев [11]. При поломке катетера рекомендуется наложить турникет на руку, чтобы предотвратить миграцию внутрисосудистой части катетера в сосудистое русло [11]. Сообщается о 44-летней женщине с антифосфолипидным синдромом, синдромом Шегрена и системной красной волчанкой, которой установлен ПИЦВК, сломавшийся на 2-е сутки после катетеризации, вследствие неуспешной попытки медсестры промыть катетер. В результате манипуляций катетер переломился, и его внутрисосудистая часть оказалась в правом предсердии, которая была успешно удалена через левую внутреннюю яремную вену [15].
Сложности при удалении ПИЦВК у детей отметили в 8 (0,965%) из 829 случаев [16]. У детей затруднения при удалении ПИЦВК могут возникнуть вследствие малого размера верхней конечности и интенсивного вазоспазма [16]. Вазоспазм возникает из-за стимуляции мышечной оболочки сосуда при удалении катетера и проявляется пальпируемым тяжом. Подобное затруднение при удалении ПИЦВК может быть преодолено путем местного согревания конечности, если последнее не помогает, то необходимо отложить удаление катетера на 12—24 ч, дав возможность уменьшиться вазоспазму [17].
Во взрослой популяции проблема при удалении ПИЦВК возникает из-за образующегося в виде гильзы вокруг катетера фибринового чехла. Этот чехол может возникнуть через 24 ч после установки катетера, но обычно формируется в течение 2 нед [18]. Фибриновый чехол может функционировать как клапан, давая возможность промывать катетер, но не позволяя аспирировать кровь из него. Кроме того, фибриновый чехол может явиться источником эмболии [19]. Тромбоз, адгезия фибрина, кальцификация и инфекция могут привести к адгезии катетера к венозной стенке [20]. В этих условиях вытягивание с усилием катетера из вены может привести к тяжелым осложнениям — от разрыва катетера с эмболией в сосудистое русло дистальной его части до повреждения вены. Авторы из Индии [21] сообщили о случае, когда у 46-летнего пациента, оперированного по поводу перитонита, на 3-и сутки после установки ПИЦВК появился отек руки, вследствие чего ПИЦВК удален медсестрой, а поскольку при его тракции ощущалось сопротивление, медсестра приложила избыточное усилие. В результате катетер удален вместе с 15 см интимы плечевой вены.
В наблюдении J. Le и соавт. [20] удаление ПИЦВК оказалось сложным у 42-летнего больного с хроническим панкреатитом, у которого катетер для выполнения обезболивания использовался в течение 3 лет. У этого пациента авторы также выявили тромбоз яремной, подключичной, плечеголовной, медиальной подкожной вен. Тактика удаления катетера в этом наблюдении была схожа с нашей.
Таким образом, если в процессе удаления ПИЦВК возникает сопротивление при его тракции, нельзя форсировать усилия, необходимо с помощью рентгенологического исследования определить местоположение катетера, возможные препятствия для его удаления. Если препятствием к удалению ПИЦВК является фибриновый чехол, удерживающий катетер в просвете сосуда, безопасной и эффективной может быть тактика расщепления фибринового чехла с помощью надевания на катетер интродьюсера, диаметр которого больше на 1—2 Fr. Для придания жесткости и устойчивости катетеру предварительно через него может быть проведен металлический проводник.
Сосудистый доступ
Ряд манипуляций выполняется для получения сосудистого доступа.
Катетеризация периферической вены
Потребности большинства пациентов во внутривенных инфузиях жидкости и лекарств могут быть удовлетворены с помощью чрескожного периферического венозного катетера. Если слепое чрескожное введение катетера затруднено, то ультразвуковой контроль обычно помогает успешно его установить. Венесекцию можно использовать в тех редких случаях, когда чрескожное введение катетера не представляется возможным. Типичными точками постановки катетера являются крупные вены рук и подкожные вены на лодыжке. Однако венесекция применяется редко из-за распространенной методики периферического введения центрального катетера (ПВЦК) и внутрикостного доступа Внутрикостная инфузия Ряд манипуляций выполняется для получения сосудистого доступа. Потребности большинства пациентов во внутривенных инфузиях жидкости и лекарств могут быть удовлетворены с помощью чрескожного периферического. Прочитайте дополнительные сведенияОбщие осложнения (например, местная инфекция, венозный тромбоз, тромбофлебит, интерстициальная экстравазация жидкости) могут быть минимизированы с помощью тщательного соблюдения стерильности во время введения и замены или удаления катетеров в течение 72 часов.
Катетеризация центральной вены
Пациентам, нуждающимся в безопасном и долгосрочном сосудистом доступе (например, для введения антибиотиков, химиотерапии и при полном парентеральном питании), а также пациентам и с плохим периферическим доступом, нужно установить центральный венозный катетер (ЦВК). ЦВК позволяет проводить вливание растворов, которые слишком концентрированы или обладают раздражающим действием на периферические вены, и осуществлять мониторинг центрального венозного давления Центральное венозное давление (ЦВД).
ЦВК может быть установлен через яремную, подключичную или бедренную вены или посредством периферических вен верхних конечностей (PICC линия). Хотя выбор типа катетера часто определяются клиническими характеристиками и особенностями пациента, яремный ЦВК или PICC линия, как правило, предпочтительнее, чем подключичный ЦВК (высокий риск кровотечения и пневмоторакса) или бедренный ЦВК (высокий риск инфекции). Во время остановки сердца растворы и лекарственные препараты, введенные через бедренный ЦВК, часто не циркулируют выше диафрагмы из-за повышенного внутригрудного давления, создаваемого сердечно-легочной реанимацией (СЛР). В этом случае может быть предпочтительным подключичный или внутреннеяремный доступ.
УЗИ контроль постановки внутреннего яремного катетера и PICC катетера теперь является стандартом и снижает риск осложнений. До постановки ЦВК коагулопатия должна быть купирована, насколько это возможно, также подключичный доступ не должен использоваться у пациентов с некупированной коагулопатией, поскольку в месте венопункции отсутствует возможность контроля и компрессии.
Тампон с хлоргексидином использует для подготовки кожи в правой паховой области. Для подготовки к установке центрального венозного катетера справа мы обрабатываем обширный участок кожи. После высыхания препарата помещаем наверх широкий стерильный материал. Стерильная простыня должна покрывать всю нижнюю половину тела, включая кровать между пациентом и медицинским работником. Теперь мы используем стерильный чехол, чтобы захватить ультразвуковой датчик, на который нанесен нестерильный ультразвуковой гель. Вы захватываете ультразвуковой датчик, а затем осторожно натягиваете стерильный чехол на датчик, чтобы иметь возможность использовать стерильный датчик для проведения ультразвукового исследования в режиме реального времени.
Теперь мы собираемся подготовить катетер. Устанавливаем безыгольные коннекторы на синий и белый порты катетера и собираемся использовать стерильный солевой раствор для промывки каждого из портов. Здесь мы промываем белый и синий порты катетера, на которых установлены коннекторы. На коричневый порт, который является дистальным портом, из которого будет выходить проводник, колпачок не устанавливаем, но после промывки этого порта мы должны зажать клипсой трубку катетера перед удалением шприца со стерильным физиологическим раствором.
Теперь приклеиваем стерильную этикетку на 1% лидокаин, для того, чтобы все шприцы имели стерильные идентификаторы. Затем на кожу наносят стерильный гель для ультрасонографии, и теперь мы смотрим на правую бедренную артерию и бедренную вену в поперечной проекции. Бедренная артерия находится слева вверху. При надавливании вы можете увидеть, что правая бедренная вена сдавливается, однако правая бедренная артерия, расположенная более поверхностно и левее, не сдавливается. Мы используем 1% лидокаин для местной анестезии кожи и подлежащих мягких тканей.
Теперь мы вводим проводящую иглу под углом 45 ° на ту же глубину от зонда, на которой находится вена. Мы вводим её таким образом, чтобы постепенно видеть продвижение иглы по вене, и сейчас мы наблюдаем возврат венозной крови. Мы собираемся захватить канюлю иглы и вытащить шприц, чтобы убедиться, в том, что эта кровь непульсирующая. Теперь мы собираемся ввести стерильный проводник через оболочку и через иглу. Мы собираемся повернуть зонд в продольном направлении, и мы видим, что проводник ввинчивается в вену по мере продвижения по игле.
В бедренной области проводник можно ввести даже на глубину 30 сантиметров. Теперь оболочка проводника извлекается, а сам проводник остается на месте. Теперь игла извлечена, и, оставив проводник на месте, вы все еще можете видеть на экране монитора УЗИ, что он расположен в вене. А сейчас зонд можно опустить и использовать стерильную марлю для того, чтобы точно отметить место введения, после чего можно использовать скальпель для надреза кожи над проводником. Теперь по проводнику вводят расширитель, и проводник захватывают на противоположном конце расширителя. Расширитель вводят вкручивающими движениями для расширения тракта, проходящего через подкожную ткань к бедренной вене.
Теперь расширитель извлекают, оставляя проводник на месте. Затем проводник снова вводят через центральный венозный катетер до тех пор, пока вы не сможете захватить проводник на противоположном конце коричневого или дистального порта катетера. Сейчас проводник захватывают возле дистального конца катетера, после чего катетер продвигают на всю длину. А сейчас проводник извлекают обратно в стерильную оболочку и полностью извлекают из тела. Как только проводник полностью извлечен, коричневый порт клипируют.
Теперь мы устанавливаем последний безыгольный колпачок на коричневый порт, снимаем с него клипсу, после чего можно осуществить забор крови в шприц и затем промыть весь просвет, соблюдая осторожность, чтобы не впустить воздух в порт. Сейчас белый и синий порты центрального венозного катетера промывают стерильным физиологическим раствором. Сейчас для обезболивания кожи, прилегающей к центральному венозному катетеру, используется местная анестезия, на месте введения накладывается пластырь с голубой стороной, направленной вверх. Это пластырь, пропитанный хлоргексидином, что позволяет минимизировать риск катетер-ассоциированных инфекций кровотока.
А теперь накладывают шов для фиксации катетера в двух местах. После этого для завершения процедуры на центральный венозный катетер накладывается стерильная окклюзионная повязка. В данном случае для фиксации центрального катетера используют инструментальное завязывание узла в двух точках.
Пациента помещают в положение Тренделенбурга [ph 00:15], а затем используют тампон с хлоргексидином для подготовки левой половины передней стенки грудной клетки до середины шеи, затем захватывая более обширную область, включая левое плечо. Для полного высыхания хлоргексидина нужно по крайней мере две минуты для достижения хорошего антисептического эффекта. Сейчас накладывают широкую стерильную простыню с отверстием в центре места установки катетера. Эта стерильная простыня должна покрывать голову и почти всю кровать.
Сейчас мы подготавливаем 1-процентный лидокаин, который мы будем использовать для местной анестезии. Так как все жидкости в стерильной области должны быть маркированы, после того, как шприц заполнен лидокаином, на него наклеивают стерильную этикетку с надписью "1-процентный лидокаин". Шприцы с физиологическим раствором уже предварительно маркированы и, следовательно, не нуждаются в нанесении дополнительной стерильной маркировки. Теперь мы одеваем стерильную оболочку на линейный датчик для того чтобы мы могли использовать ультразвук в режиме реального времени для ориентирования при установке этого подключичного катетера под ультразвуковым контролем. Стерильное покрытие должно покрывать всю стерильную простынь.
Теперь мы завяжем несколько стерильных резиновых лент, чтобы удерживать стерильную оболочку на месте. Сейчас мы используем стерильный физиологический раствор, чтобы промыть все порты катетера. При этом мы меняем классические игольчатые коннекторы на безигольные, которые накладываются на синий и белый порт этого катетера с тройным просветом. Коричневый порт катетера с тройным просветом является дистальным портом и останется без коннектора, потому что, в конечном итоге, проводник будет извлечен назад через этот коричневый порт. После того, как вы промойте коричневый порт, на него следует наложить клипсу перед тем, как извлечь шприц.
Теперь мы используем местную анестезию, чтобы обезболить кожу и подлежащую подкожную клетчатку в месте введения. Мы используем линейный датчик и технику enPlanE, чтобы видеть иглу на всем пути от кожи до аксилярной вены, которая визуализируется в продольной плоскости. В этот момент вы можете увидеть, что игла почти вошла в вену. В этот момент она как раз прошла через стенку и вы можете аспирировать пурпурную кровь, как это видно здесь. Затем захватывается канюля иглы, извлекается шприц, после чего J-образный проводник продевают через канюлю иглы, направляя изгиб в сторону к сердцу. Вы можете видеть, что по мере того, как мы постепенно вводим проводник через иглу, визуализируется прохождение иглы-проводника через вену. И проводник вводят на глубину 20 сантиметров от поверхности кожи.
Теперь оболочка снимается, после чего игла извлекается по проводнику. Затем, делают надрез кожи скальпелем в месте введения проводника, и мы убеждаемся в том, что проводник свободное перемещается по раневому каналу. Теперь по проводнику вводиться расширитель, который будут постепенно продвигать закручивающим движением для расширения подкожного тракта до подмышечной вены. Теперь расширитель извлекают, соблюдая осторожность, для того чтобы случайно не выдернуть проводник. А сейчас катетер вводят по проводнику и постепенно оттягивают проводник, пока его не можно будет захватить за пределами дистального коричневого порта.
Как только проводник можно будет захватить за пределами коричневого порта, вы можете ввести катетер на соответствующую глубину введения, которая, при катетеризации левой подключичной вены обычно составляет 16-17 сантиметров. Тем не менее, при использовании ультразвукового контроля вы введете катетер глубже еще на 3 дополнительных сантиметра. Таким образом, мы вводим этот катетер на глубину 19 см от поверхности кожи. Сейчас мы промываем все три порта - синий порт, белый порт и, наконец, коричневый порт стерильным физиологическим раствором.
Сейчас на место постановки катетера накладывают антимикробный импрегнированный пластырь или биопластырь, чтобы минимизировать риск катетер-ассоциированной инфекции кровотока. Мы используем еще немного 1-процентного лидокаина для местной анестезии, а затем накладываем несколько швов в двух точках для фиксации катетера на месте. Для фиксации катетера на месте можно использовать инструментальное завязывание узла. Теперь ми накладываем стерильную окклюзионную повязку с биопластырем, так чтобы место постановки катетера полностью визуализировалось в открытом окне, после чего ниже прикрепляют крылышки, чтобы сделать отверстие, через которое проходят три порта минимальным. И процедура завершена.
Тампон с хлоргексидином используют для обеззараживания правой половины передней стенки грудной клетки. Мы совершаем возвратно-поступательные движения тампоном, для того чтобы подготовить большую площадь передней стенки грудной клетки и правого плеча.
Теперь мы накладываем стерильную салфетку на область. Эта стерильная простыня покрывает всю кровать.
Теперь мы используем стерильный физиологический раствор для промывания всех трех портов катетера с тройным просветом. Мы можем заменить обычные коннекторы на катетере с тройным просветом на безигольные. Мы соединяем безыгольные коннекторы с белым и синим портом трёхпросветного катетера. Мы не будем соединять безыгольный колпачок с коричневым портом, являющимся дистальным портом трёхпросветного катетера, поскольку из этого отверстия, конечном итоге будет выходить проводник.
Когда мы промываем коричневый порт, как это показано здесь, необходимо зажать проводник, прежде чем отсоединить шприц.
Сейчас мы собираемся извлечь все необходимое нам оборудование, включая проводниковую иглу, стерильный проводник, скальпель и расширитель в том положении, чтобы их можно было легко схватить. J-образная кривая проводника, которая по подключичной линии следует к ногам, будет направлена в сторону сердца, как показано здесь для правой и левой стороны.
Теперь мы собираемся набрать в шприц 1%-й лидокаин с целью проведения местной анестезии кожи и надкостницы ключицы.
Все эти шприцы, содержащие стерильную жидкость, должны быть промаркированы на вашем стерильном поле. Стерильные шприцы с солевым раствором предварительно маркируются как хлорид натрия, но шприц с однопроцентным лидокаином не маркируется, следовательно, эти стерильные метки могут быть использованы для маркировки шприца с 1% лидокаином, как здесь показано.
Теперь мы используем обе наши руки, чтобы определить изгиб ключицы, основной ориентир, который необходимо определить при проведении установки подключичного катетера. После того, как вы нашли изгиб ключицы, вы определите место введения, находящиеся на расстоянии одного сантиметра в сторону дельтопекторальной борозды от изгиба ключицы. В это место мы вводим 1% лидокаин для местной анестезии, как показано здесь. Вводим настолько глубоко, пока не наступит анестезия надкостницы ключицы по ходу иглы.
Теперь иглу удаляют через проводник под тщательным контролем. Мы используем скальпель, чтобы разрезать кожу. А теперь мы продвигаем расширитель в подключичную вену через проводник для расширения хода под кожей подкожной клетчатки. Мы продвигаем расширитель вращательным движением до тех пор, пока он не окажется в центре расширителя для установки подключичной системы.
Теперь мы извлекаем расширитель, контролируя проводник. Сейчас мы вводим катетер через проводник, проводник будет выходить из коричневого порта катетера. Проводник следует ухватить за дистальный конец за коричневым портом, а затем катетер продвигается на соответствующую глубину введения, которая по правой подключичной линии составляет приблизительно 15 сантиметров от кожных покровов. Для постановки левой подключичной линии катетер следует продвигать на глубину около 17 сантиметров от поверхности кожи.
Теперь мы выводим проводник из катетера прямо внутрь оболочки проводника. Выполняя это действие, вы должны контролировать расположение катетера, чтобы убедиться, что катетер не выдернут, когда вы извлекаете проводник.
Теперь мы собираемся установить последний безыгольный коннектор на коричневый порт. Мы набираем кровь в этот коричневый порт до тех пор, пока вы не сможете увидеть ее в шприце, содержащем стерильный физиологический раствор. Затем порт промывают физиологическим раствором.
Теперь синий и белый порт будут промыты, и вам просто нужно будет отсасывать физиологический раствор до тех пор, пока вы не заметите небольшое количество крови в катетере в синем и белом канале. Затем промойте физиологическим раствором, чтобы смыть эту кровь.
Теперь мы используем бело-синюю центральную клипсу, расположенную примерно в двух сантиметрах от места введения, чтобы прикрепить центральный катетер к коже в четырех местах. Мы применяем 1% лидокаин, чтобы обезболить кожу в этих четырех местах.
Теперь мы прикрепляем пластырь Biopatch, представляющий собой пластырь, пропитанный хлоргексидином, синей стороной вверх к потолку над местом введения. Это снижает риск появления инфекций, ассоциированных с центральным венозным катетером.
Мы используем иглодержатель с изогнутой иглой для пришивания центрального катетера в этих четырех местах. Здесь для фиксации шва используют завязывание узла с помощью инструмента.
После того, как наложены швы на эти четыре участка, можно наложить стерильную окклюзионную повязку, в том числе и Biopatch, с окошком, в области места введения. Затем часть стерильной окклюзионной повязки, которая будет иметь три для отверстия центрального катетера, пройдет через эту выемку.
Затем вторая часть стерильной окклюзионной повязки с крылышками, которые пойдут под тремя портами центрального катетера центральной линии, чтобы полностью закрепить центральный катетер на месте. Затем стерильной ручкой, можно указать ваши инициалы, дату и время установки центрального катетера.
Катетеризация периферических вен
При катетеризации периферической вены в нее вводят пластиковый катетер (канюлю), как правило, используя катетер с внутренней иглой.
Катетеризация периферической вены является наиболее распространенным методом получения сосудистого доступа Сосудистый доступ Ряд манипуляций выполняется для получения сосудистого доступа. Потребности большинства пациентов во внутривенных инфузиях жидкости и лекарств могут быть удовлетворены с помощью чрескожного периферического. Прочитайте дополнительные сведенияПоказания
Введение жидкостей и лекарственных средств внутривенно
Повторный забор венозной крови
Противопоказания
Абсолютные противопоказания
Относительные противопоказания
Планируемое использование очень концентрированных или раздражающих жидкостей внутривенно: центральный венозный катетер Катетеризация центральной вены Ряд манипуляций выполняется для получения сосудистого доступа. Потребности большинства пациентов во внутривенных инфузиях жидкости и лекарств могут быть удовлетворены с помощью чрескожного периферического. Прочитайте дополнительные сведенияИнфекция или ожог кожи на предполагаемом месте катетеризации
Поврежденная или отечная конечность
Тромботические или флебитические явления в венах
Ипсилатеральная мастэктомия или диссекция лимфатических узлов
При вышеупомянутых ситуациях используйте другое место (например, противоположную руку).
Осложнения
Осложнения редки и включают
Вышеуказанные осложнения могут быть уменьшены путем использования стерильной техники во время введения и путем замены или удаления катетеров в течение 72 часов.
К другим осложнениям относятся:
Экстравазация введенной жидкости в окружающие ткани
Гематома или кровотечение
Оборудование
Материалы и средства, очищающие кожу: спирт, хлоргексидин или повидон-йодные тампоны, или салфетки
Внутривенный катетер, обычно 18 или 20 калибра для обычных инфузий у взрослых (14 или 16 калибра для инфузий большого объема) и 22 или 24 калибра у младенцев и маленьких детей
Набор для внутривенных инфузий (например, мешок для инфузий, штатив, трубки) или инъекционная заглушка
Перевязочные материалы (например, пластырь, марля, ножницы, прозрачная окклюзионная повязка)
Дополнительное оборудование включает:
Устройство для визуализации вен (например, венозный инфракрасный сканер, ультразвуковой аппарат)
Местный или топический анестетик (стандартно для детей): (например, инъекционный 1% лидокаин без адреналина, безыгольный инъектор лидокаина, лидокаин-адреналин-тетракаиновый гель или лидокаин-прилокаиновый крем)
Используйте иммобилизационную доску и стокинет, если катетер установлен над суставом
Дополнительные факторы
Гиперчувствительность к хлоргексидину: обработать кожу с помощью другого дезинфицирующего средства.
Гиперчувствительность к латексу: используйте перчатки и жгут без латекса.
Стерильное поле обычно не требуется для катетеризации периферических вен. Тем не менее, следует придерживаться стерильной (т.е., асептической или асептической бесконтактной) техники.
Периферические внутривенные катетеры не должны быть размещены в области суставов (например, локтевой ямки), за исключением тех случаев, когда другие места недоступны - движения в суставе могут привести к перекруту катетера, и, кроме того, это не удобно. Если нужна именно эта область, доска для иммобилизации может предотвратить изгиб сустава.
Сопутствующая анатомия
Периферические вены легче всего канюлировать в прямом сегменте, проксимальнее места соединения двух ветвей.
Извилистость венозного сегмента и наличие венозных клапанов могут затруднить введение катетера.
Как правило, сначала проводят катетеризацию более дистальных вен; проксимальные отделы используют при невозможности задействовать дистальные отделы.
Канюляция верхних конечностей является наиболее долгосрочной и удобной, и с меньшей вероятностью вызовет такое осложнение, как тромбофлебит. Поэтому используйте вены нижних конечностей или наружную яремную вену, только если подходящие вены верхних конечностей недоступны.
Положение пациента при проведении процедуры
Разместите ту часть тела пациента, где будет проводиться катетеризация, на удобной поверхности и отрегулируйте ее положение для оптимального доступа к участку.
Для катетеризации наружной яремной вены пациент должен находиться в положении Тренделенбурга, слегка наклонив голову контрлатерально.
Пошаговое описание методики
Определение и подготовка участка
Выполните предварительный осмотр (нестерильный), чтобы определить подходящую вену: наложите жгут, попросите пациента сжать кулак, и пальпируйте, используя указательный палец, чтобы найти вену большого диаметра, которая является неподвижной и имеет хороший тургор.
Чтобы облегчить растяжение и локализацию вен, постучите пальцами по потенциальному месту проведения процедуры. С целью повышения венозного давления можно опустить руку вниз и/или наложить теплый компресс. Используйте аппарат для визуализации вен, если подходящая вена не видна или не пальпируется.
После определения подходящего места для проведения катетеризации снимите жгут.
Нанесите местный анестетик, если он используется, и дайте достаточно времени для того, чтобы он начал действовать (например, 1-2 минуты для газового инжектора, 30 минут при местном нанесении).
Подготовьте установку для внутривенной инфузии или заглушку-порт для внутривенного катетера.
Очистите участок кожи антисептическим раствором, начиная с места введения иглы и делая несколько круговых движений к периферии.
Пусть антисептический раствор полностью высохнет.
Вставьте периферический венозный катетер
Тестирование ангиокатетера: удерживая втулку канюли, слегка поверните последнюю вокруг иглы, чтобы убедиться, что движения канюли плавные. Не перемещайте иглу внутрь и назад канюли.
Повторно наложите жгут.
Недоминирующей рукой удерживайте область неподвижной и, мягко потяните вену дистальнее места введения иглы, используя большой палец, чтобы предотвратить ее движение. При больших венах предплечья или локтевой ямки, тракция не требуется.
Удерживайте ангиокатетер между большим и указательным пальцами доминирующей руки, концевым срезом иглы вверх.
Сообщите пациенту о том, что введете иглу.
Вводите иглу в кожу под небольшим углом (10-30 градусов) на 1-2 см дистальнее точки, в которой вы намереваетесь попасть в вену.
Продвигайте ангиокатетер в вену медленным плавным движением. Когда кончик иглы попадает в просвет сосуда, в павильоне мандрена ангиокатетера появляется кровь (так называемая вспышка крови), и вы можете почувствовать, как игла пробивает стенку вены. Прекратите продвижение ангиокатетера.
Если после 1-2 см введения не появляется кровь, медленно извлеките катетер. Если катетер изначально полностью прошел через вену, то при извлечении кончика иглы обратно в просвет могут появиться брызги. Если брызги так и не появились, следует извлечь катетер почти на поверхность кожи, изменить направление и попробовать продвинуть его в вену еще раз.
Если наблюдается быстрый локальный отек, произошла экстравазация крови или жидкости. Прекращение процедуры: снимите жгут и ангиокатетер, и прижмите к месту прокола марлевую салфетку (обычно достаточно минуты или 2, если у пациента нет коагулопатии).
Продвиньте катетер в вену
Держа кончик иглы неподвижно в просвете, осторожно опустите ангиокатетер, чтобы лучше выровнять его относительно вены, и продвиньте его еще на 1-2 мм, чтобы убедиться, что кончик пластикового катетера также вошел в вену. Этот шаг связан с тем, что кончик иглы немного выступает за кончик катетера.
Держите иглу неподвижно и продвиньте всю длину пластикового катетера поверх иглы-проводника в вену. Катетер должен скользить легко и безболезненно. Удалите иглу.
Если возникает сопротивление или боль, предполагайте, что катетер не находится в вене. В большинстве случаев вам нужно будет прекратить попытку и попробовать сначала на другом участке. Неподвижно удерживая втулку катетера, извлеките иглу, а затем медленно и постепенно извлекайте катетер, следя за втулкой. Если кровь вытекает из канюли, прекратите вытягивать катетер и попробуйте снова продвинуть его. Если кровь не появляется, продолжайте медленно выводить катетер. Когда катетер удален, на область накладывают слегка давящую повязку.
Иногда катетер находится в просвете вены, но не может быть продвинут, потому что упирается в клапан или в стенку вены при ее резком повороте. Для облегчения прохождения катетера через клапан, продвигайте катетер, промывая его жидкостью из шприца или трубки капельницы. Чтобы помочь катетеру пройти по извилистой вене, рукой приложите мягкую дистальную тракцию к вене, чтобы выпрямить ее, а затем попытайтесь продвинуть катетер.
После того как катетер успешно установлен, необходимо взять всю кровь, необходимую для лабораторных исследований, удалить жгут, поместить марлю под втулку, надавить кончиком пальца на кожу проксимальнее кончика катетера (чтобы сжать вену и ограничить кровопотерю из центра) и подсоединить систему внутривенной инфузии или инъекционную заглушку.
Начинают внутривенную инфузию/устанавливают заглушку-порт венозного катетера
Прикрепите конец трубки инфузионной системы или заглушку-порт венозного катетера к втулке катетера.
Начните проводить инфузию или промойте солевым раствором (введите около 5 мл солевого раствора короткими толчками). Жидкость должна свободно течь.
При экссудации или нарушении свободного тока жидкости, необходимо удалить катетер, наложить на область легкую давящую повязку и установить новый катетер в другом месте.
Перевязка раны
Сотрите всю кровь и жидкость, соблюдая осторожность, чтобы не повредить катетер.
Закрепите катетер прозрачной окклюзионной повязкой.
Аккуратно согните инфузионную трубку (или ту часть трубки, на которой находится заглушка-порт) и прикрепите ее пластырем на коже руки в стороне от места установки катетера в вену, чтобы предотвратить случайное натяжение трубки и смещение катетера.
Напишите дату и время внутривенной катетеризации на повязке.
При необходимости используйте иммобилизационную доску.
Предупреждения и распространенные ошибки
Оказывайте только умеренное натяжение при наложении жгута; это венозный, а не артериальный, жгут.
Если игла в вену не вошла, не пытайтесь изменить положение иглы, двигая ее кончиком по сторонам, это может оттолкнуть вену и также повредить ткани. Вместо этого, перед тем как изменить угол и направление введения, иглу следует подвести почти к поверхности кожи.
Никогда не надевайте катетер обратно на иглу и не вводите иглу в катетер. Это может привести к отлому кончика катетера внутри пациента.
Если жидкость не течет свободно, не следует продолжать попытки инфузии, это может вызвать экстравазацию и формирование гематомы.
Курс реабилитации
Замените или удалите катетер в течение 72 часов после установки.
Советы и рекомендации
Помочь расширить вены могут нитроглицериновая мазь или теплые компрессы.
Следует рассмотреть возможность использования двойных жгутов (второй жгут располагается дистальнее предполагаемого места введения катетера после размещение первого жгута), чтобы заполнить вены у пациентов с крупной конституцией или отеком конечностей.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Читайте также:
- Сердце при смене стоячего положения на лежачее. Сердечные звуки при смене положения
- КТ, МРТ при врожденной мастоидальной холестеатоме
- Скарификационный метод взятия крови из пятки у новорожденных. Показания, противопоказания
- Оболочки спинного и головного мозга. Виды оболочек спинного и головного мозга.
- Делеции и инсерции: виды, последствия
