Эхокардиография при сердечной недостаточности. Объем левого желудочка
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
Медицинский редактор: Строкина О.А. - терапевт, врач функциональной диагностики.
Июль, 2019.
Синонимы: УЗИ сердца, эхокардиография, эхокардиоскопия, ЭХОКС, ЭХОКГ.
Эхокардиография - ультразвуковое исследование сердца, позволяющее провести оценку всех структур и функциональное состояние органа.
Обследование проводится врачом функциональной диагностики в амбулаторных или стационарных условиях в течение 15-30 минут, редко длительность доходит до 60 минут, но только в очень сложных случаях и совместно с консилиумом врачей.
Показания
Патологий, при которых необходимо провести эхокардиографию довольно много, и все они связаны так или иначе с дифференциальным диагнозом болезней сердца или аорты. К срочным показаниям для трансторакальной ЭХОКГ относятся:
- острые, колющие, режущие боли в области сердца, которые пациент ощущает впервые;
- давящие, сжимающие боли, возникшие в первый раз или усилившиеся по интенсивности и продолжительности;
- внезапно возникшая одышка.
Кроме того обязательно периодическое исследование сердца при его хронических заболеваниях и при наличии факторов риска:
- , в том числе стенокардия, развившийся ранее инфаркт миокарда; ;
- бактериальный эндокардит (воспаление внутренней оболочки сердца);
- пороки сердца - приобретенные и врожденные;
- протезированные клапаны;
- некоторые малые аномалии развития сердца (двустворчатый аортальный клапан, пролапс митрального клапана); ; ;
- опухоли сердца;
- заболевания аорты; ;
- шумы в сердце;
- нарушения ритма сердца;
- травмы грудной клетки;
- профессиональные занятия спортом.
Виды эхокардиографии
Ультразвуковое исследование сердца проводится разными способами:
Трансторакальная ЭХО-КГ
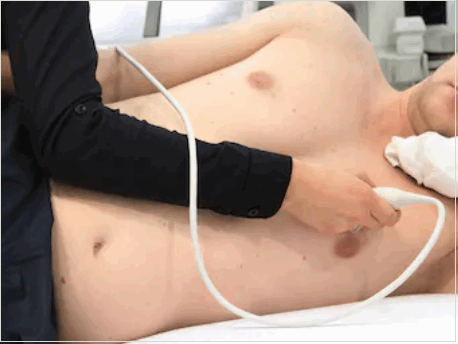
Фото: классическое положение тела при проведении обычного УЗИ сердца.
Через грудную клетку. Используются обычные ультразвуковые датчики небольшого размера, которые специалист прикладывает к коже. Это наиболее часто используемое в практике исследование из-за простоты самой процедуры и доступности оборудования.
Противопоказаний к трансторакальной ЭХО-КГ нет, однако обследование может быть затруднено в при невозможности проведения исследования на левом боку. Например при тяжелой степени сердечной недостаточности, когда пациент не в состоянии находиться в положении лежа из-за возникающей выраженной одышки. Также сложности возникают при наличии у больного заболеваний легких, которые увеличивают их воздушность (хроническая обструктивная болезнь легких - ХОБЛ) и тем самым препятствуют проникновению ультразвука до сердца. Также существуют и другие патологические состояния, которые могут усложнить обследование.
После трансторакального обследования в покое осложнений не бывает.
Стресс-эхокардиография
Это специфическая методика процедуры позволяющая оценить работу сердца в условиях повышенной активности человека. Для этого в начале проводят обычное трансторакальное исследование, а потом дают физическую нагрузку (приседания, велотренажер) или проводят фармакологическую пробу для имитации повышения физической активности. Первый вариант более предпочтителен, поскольку более физиологичен и вероятность проявления какой-либо нежелательной реакции минимальна. Естественно рядом с пациентом необходимо присутствие врача-реаниматолога и кардиолога, которые смогут адекватно и своевременно отреагировать на острые ситуации (выраженный болевой синдром в области сердца, шок, потеря сознания, остановка сердца, аритмии и т.д.).
При исследовании с физической нагрузкой или фармакологической пробой могут появиться:
- аллергия на лекарственный препарат;
- аритмия;
- боли в области сердца;
- потеря сознания;
- шок и др.
Перечисленные реакции возникают крайне редко и быстро купируются (излечиваются) при наличии рядом реаниматолога или кардиолога.
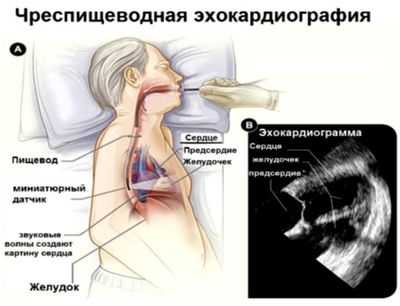
Черспищеводная ЭХО-КГ (ЧПЭХО)
Процедура похожа на ФГДС - используется специальный эндоскоп с ультразвуковым датчиком на конце, который доктор вводит через рот до уровня сердца (на эндоскопе присутствуют специальные отметки с расстоянием). Датчик прижимается к стенке пищевода и изображение органа появляется на экране монитора аппарата. Этот вид обследования проводится реже, так как это более сложная технология, предусматривающая использование отдельного датчика с эндоскопом и специально обученного специалиста функциональной диагностики и медицинской сестры.
ЧПЭХО проводят, когда нет возможности провести трансторакальное исследование: выраженная подкожно жировая клетчатка, серьезные легочные заболевания, или просто в силу конституции человека легкие большей частью прикрывают сердце. Кроме того доступ через пищевод позволяет с большей точностью выявить дефекты межжелудочковой и межпредсердной перегородок, а также обнаружить тромб в ушке левого предсердия, которое не визуализируется при трансторакальном доступе. Такая процедура обязательна к проведению перед лечением (электроимпульсная терапия - восстановление ритма с помощью небольшого разряда дефибриллятора) определенных видов аритмий.
Из-за большей инвазивности ЧПЭХО для его проведения существует ряд противопоказаний:
- крайне тяжелое состояние пациента;
- заболевания пищевода - злокачественные новообразования, стриктуры (сужения), дивертикулы, варикозное расширение вен пищевода, эзофагит 1 .
Во время ЧПЭХО осложнения также крайне редки и связаны в первую очередь с введением эндоскопа. К таковым относятся перфорация пищевода или повреждение его стенки и голосовых связок. Кроме того возможно появление аритмии.
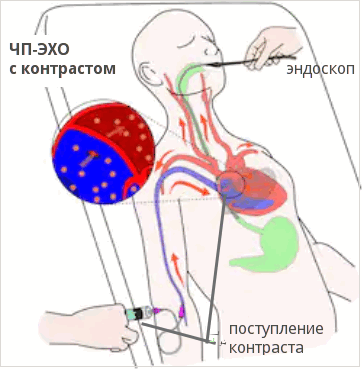
Фото: схема проведения чреспищеводного УЗИ с контрастом
ЭХО-КГ с контрастом (контрастное УЗИ сердца)
Также выделяют эхокардиографию с контрастированием правых камер сердца с использованием обычного физиологического раствора в качестве контрастного вещества и контрастное УЗИ всего сердца с помощью инновационного препарата SonoVue (Соновью). Этот препарат представляет собой микропузырьки с газообразным содержимым. Благодаря свойству ультразвука отражаться от границы сред с разной плотностью (наибольшая разница плотности на границе ткань-газ), контраст “светится”. Такая методика появилась сравнительно недавно и позволяет:
- более четко определить размеры полостей сердца,
- выявить с большей точностью минимальные дефекты перегородок и другие пороки сердца;
- более точно определить функцию левого желудочка за счет проникновения контраста внутрь сердечной мышцы.
ЭХО-КС с контрастированием используется и при доступе через грудную клетку, и через пищевод.
УЗИ с контрастом обычно проводится для диагностики пороков сердца и для подтверждения разрыва миокарда.
Проведение эхокардиографии с контрастированием противопоказано при:
- остром коронарном синдроме;
- нестабильной стенокардии;
- инфаркте миокарда в острой стадии;
- острой сердечной недостаточности III-IV степени;
- тяжелой легочной гипертензии;
- острых стадиях неврологических заболеваний;
- неконтролируемой артериальной гипертензии;
- нахождении пациента на ИВЛ;
- беременности и грудном вскармливании;
- аллергии на компоненты контрастного вещества.
Осложнения при контрастировании ограничиваются локальными реакциями в месте введения препарата в вену или артерию и теоретически непереносимостью препарата. Основную опасность при исследовании с контрастированием представляет то, что его чаще проводят в совокупности с физической нагрузкой или фармакологической пробой, соответственно и осложнения те же.
Как проводится УЗИ сердца
Во время эхокардиоскопии доктор использует различные режимы УЗ аппарата:
- одномерный (М-режим),
- двумерный (В-режим),
- режим допплера (оценка скорости потоков крови в камерах и сосудах),
- цветового допплера - ЦДК (для определения направления потоков крови и выявления патологических),
- энергетический допплер (регистрирует сам факт наличия кровотока в сосудах),
- тканевой допплер (более глубокая оценка сократимости миокарда, основанная на исследовании характера движения стенок от датчика и к нему),
- 3D-эхокардиография (максимальную пользу приносит перед операциями на клапанах - они практически полностью визуализируются до вмешательства, что важно для определения тактики хирургом).
Трансторакальное УЗИ
Эхокардиография через грудную клетку проводится в кабинете ультразвуковой или функциональной диагностики. Иногда в стационаре из-за тяжести пациента и невозможности транспортировки для его обследования используют переносной аппарат УЗИ. Медсестра или врач просят больного раздеться сверху до пояса, в том числе необходимо снять нижнее белье женщинам. Далее пациенту необходимо лечь на кушетку на левый бок и положить левую руку под голову. При этом головной конец кушетки немного приподнят - так достигается максимальное расстояние межреберных промежутков для лучшей визуализации сердца.
Положение больного по отношению к врачу может быть различное, все зависит от предпочтений последнего и обустройства кабинета. Пациент может быть повернут лицом или спиной к доктору, головой к аппарату или от него.
Специалист смазывает датчик УЗ-проводящим гелем для лучшего контакта с кожей, прикладывает его к левой части грудной клетки, визуализирует сердце, выводя стандартные позиции его для произведения измерений.
Чреспищеводное ЭХОКГ
Чреспищеводное ЭХО проводится строго натощак в кабинете УЗИ или функциональной диагностики. Берут согласие пациента на проведение исследования, объяснив перед этим всю его суть и ход событий. Горло орошают лидокаином с помощью спрея, просят удалить зубные протезы и лечь на кушетку на левый бок, согнув ноги в коленях и положив руки под щеку или на живот. В рот вставляется загубник, чтобы пациент не прикусил зонд. Затем врач вводит эндоскоп. В начале просит больного совершить глотательные движения для более легкого продвижения аппарата. Доведя до определенной позиции, врач начинает само обследование. Оно длится 10-20 минут.
ЭХОКГ с контрастом
При использовании контрастного вещества его вводит в одну из вен или артерий на бедре - зависит от вида препарата и цели исследования. При этом УЗ датчик остается на пациенте, чтобы вовремя зарегистрировать все данные и провести измерения.
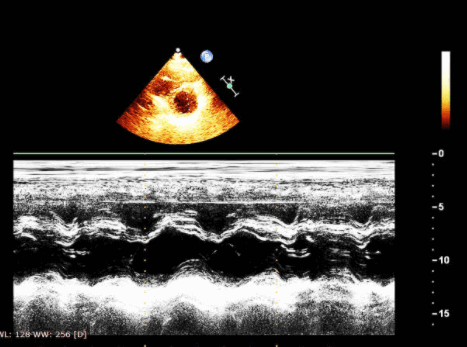
Расшифровка результатов
Во время исследования врач оценивает линейные размеры и объемы камер сердца, локальную и общую (фракция выброса) сократимость и скорость кровотока через клапаны, в сосудах.
| Показатель | Значение для женщин | Значение для мужчин | ||||||
|---|---|---|---|---|---|---|---|---|
| норма | незначительное нарушение | умеренное нарушение | значительное нарушение | норма | незначительное нарушение | умеренное нарушение | значительное нарушение | |
| Толщина межжелудочковой перегородки | 6-9 мм | 10-12 мм | 13-15 мм | более 16 мм | 6-10 мм | 11-13 мм | 14-16 мм | более 17 мм |
| Толщина задней стенки левого желудочка | 6-9 мм | 10-12 мм | 13-15 мм | более 16 мм | 6-10 мм | 11-13 мм | 14-16 мм | более 17 мм |
| Масса миокарда левдого желудочка (ММЛЖ) | 66-150 г | 151-171 г | 172-192 г | более 193 г | 66-150 г | 151-171 г | 172-192 г | более 193 г |
| Индекс ММЛЖ (более значимый показатель - учитывает рост пациента) | 43-95 г/м2 | 96-108 г/м2 | 109-121 г/м2 | более 122 г/м2 | 49-115 г/м2 | 116-131 г/м2 | 132-148 г/м2 | более 149 г/м2 |
| Фракция выброса | более 55% | 45-54% | 30-44% | менее 30% | более 55% | 45-54% | 30-44% | менее 30% |
| Сократимость | не нарушена | |||||||
В заключении пациент может обнаружить следующие термины:
- акинез - отсутствие сокращения мышцы\стенки;
- гипокинез - минимальное сокращение;
- дискинез - асинхронность сокращений стенок;
- гипертрофия - утолщение;
- диастолическая дисфункция - нарушение расслабления сердечной мышцы;
- систолическая дисфункция - нарушение сократительной способности миокарда;
- дилатация - расширение полости.
Что показывает ЭХОКГ
В процессе проведения процедуры врач проводит структурную визуализацию и гемодинамическую (допплерография) 3 .
Структурная визуализация включает:
- Визуализация перикарда (например, для исключения перикардиального выпота);
- Визуализация левого или правого желудочка и их полостей (для оценки гипертрофии желудочков, аномалии движения стенок, а также для визуализации тромбов);
- Визуализация клапанов (митральный стеноз, стеноз аорты, пролапс митрального клапана);
- Визуализация магистральных сосудов (рассечение аорты);
- Визуализация предсердий и перегородок между камерами сердца (врожденный порок сердца, травматические повреждения).
- Визуализация кровотока через сердечные клапаны (клапанный стеноз и регургитация)
- Визуализация кровотока через камеры сердца (расчет сердечного выброса, оценка диастолической и систолической функции сердца)
ЭХОКГ при сердечной недостаточности
- Дает возможность определить причины развития хронической формы (ХСН)
- Фракция выброса левого желудочка:
- снижена (систолическая ХСН);
- нормальная (диастолическая ХСН).
ЭХОКГ при нарушениях ритма сердца
Важно! Тахикардия затрудняет проведение исследования и точность оценки полученных результатов.
Используется трансторакальная ЭХОКГ и ЧП ЭХОКГ.
- Размеры полостей сердца, особенно предсердий
- Наличие тромбов
- Оценка фракции выброса не всегда достоверна
ЭХОКГ для оценки состояния онкологических больных
Поражение сердца у онкологических больных:
- опухолевая интоксикация;
- кардиотоксичность химиопрепаратов;
- кардиотоксичность лучевой терапии.
Показания к специализированной эхокардиографии для определения кардиотоксичности:
- всем пациентам с онкологическими заболеваниями перед началом лечения;
- получающим химиотерапию или лучевую терапию (после каждого курса);
- получавшим в прошлом химиотерапию или лучевую терапию (регулярность зависит от схемы лечения).
Сравнительная характеристика ЭХОКГ с другими методами
Эхокардиография несмотря на свою огромную пользу остается все-таки субъективным методом. Врачами по-разному проводятся измерения и трактуются некоторые показатели. Порой одной ЭХО-КГ бывает недостаточно или провести ее невозможно в силу каких-либо причин. Тогда на помощь придут другие методики исследования сердца:
- Электрокардиограмма - самый простой способ выявить сердечные проблемы. Аппаратами ЭКГ оснащены все лечебно-профилактические учреждения страны и машины скорой помощи. ЭКГ выявляет нарушения ритма и дает вероятную характеристику локальной сократимости (изменения при инфаркте миокарда), однако при ЭХО-КГ все может выглядеть совершенно по-другому.
- Рентгенография органов грудной клетки позволяет определить границы сердца и выявить кардиомегалию. Для точной диагностики причин необходима визуализация органа. используется для уточнения данных эхокардиографии, изучения морфологии, функций сердечных камер, клапанов. Сейчас она все больше используется для диагностики некоронарогенных болезней миокарда, различных кардиомиопатий.
- Компьютерная томография с контрастированием очень эффективна при исследовании коронарных артерий. Ее стоимость меньше КАГ (коронароангиография) Также можно определить все размеры и объемы сердца, но не даст возможности видеть его работу в реальном времени.
- Коронарная ангиография (КАГ) - “золотой стандарт” в исследовании коронарных артерий с помощью контрастного вещества с выявлением стенозов и последующим возможным их стентированием (способ расширения просвета сосуда). Ее недостатки - очень высокая стоимость и инвазивность процедуры.
- Позитронно-эмиссионная томография - редкое исследование с введением радиофармпрепарата. Прекрасно визуализирует участки с недостаточным кровоснабжением (ишемия) миокарда
Эхокардиография является основным и самым доступным методом визуализации сердца, позволяющим поставить точный диагноз, своевременное лечение, а также оценить его эффективность. Несмотря на субъективность метода, при постоянном обучении, повышении квалификации, обмене опытом с коллегами специалист повышает свою грамотность в обследовании и сводит к минимуму возможность ошибок.
Эхокардиография не стоит на месте. Продолжаются попытки дополнить метод все новыми возможностями визуализации, некоторые из них позволяют максимально объективно проводить исследования и минимизировать различия толкования между разными специалистами.
- Саидова М.А. Чреспищеводная эхокардиография: показания, техника проведения. - Болезни сердца и сосудов, №4 2007. Marwick T.H., пер. с англ.: к.м.н. Крикунова П.В. Рекомендации по применению эхокардиографии при артериальной гипертензии у взрослых: отчет Европейской ассоциации по сердечно-сосудистой визуализации (EACVI) и Американского эхокардиографического общества (ASE). Системные гипертензии. №2 2017. Ishak A Mansi, MD. Echocardiography. - Medscape, Jan 2014.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Эхокардиография при ишемической болезни сердца
Как проявляется ишемическая болезнь сердца до проведения эхокардиографии
- История болезни и физикальное обследование остаются краеугольным камнем для первоначальной оценки пациентов с известным или подозреваемым заболеванием коронарных артерий (ИБС).
- Однако анамнез у пациентов с ИБС может быть нетипичным. До 25% пожилых пациентов или пациентов с диабетом имеют безболевой инфаркт миокарда (ИМ); величина симптомов не коррелирует со степенью ИБС. Так с типичными симптомами
- У большинства пациентов с ОКС физическое обследование не дает отклонений.
- Электрокардиография (ЭКГ) может имитировать ишемическое повреждение при остром перикардите, аневризме левого желудочка и ранней реполяризации. Кроме того, приблизительно от 15% до 20% пациентов с ОКС имеют нормальную ЭКГ.
- Наконец, у пациентов Красноярска, поступающих в отделения неотложной помощи с болью в груди, 85% не имеют ОКС, но от 3% до 5% с острым инфарктом миокарда (ОИМ) выписываются домой.
- ИБС является наиболее распространенной клинической проблемой во взрослой кардиологии. Это затрагивает более 500 человек на 100000 населения России и являются основной причиной смерти в Красноярске.
- Ежегодно проводится не менее 5 миллионов посещений отделения неотложной помощи при болях в груди, и более 1 миллион людей в России испытывают новый или рецидивирующий ОИМ каждый год.
Показания класса I для использования при ишемической болезни сердца
Эхокардиография (ЭхоКГ) имеет важное дополнительное диагностическое и прогностическое значение для анамнеза, физического обследования и после снятия ЭКГ у пациентов с болью в груди, ОКС ((ОИМ с подъемом сегмента ST ( STEMI ), ИМ с подъемом сегмента без ST ( NSTEMI ) и нестабильная стенокардия (ИБС)) и у пациентов с известной хронической ИБС.
Диагностика ИБС: методы и основные диагностические особенности. Эхокардиография в покое
- Нарушения движения стенок являются непременным условием ишемии миокарда или ИМ.
- Левый желудочек (ЛЖ) разделен на 16 сегментов миокарда со специфическим артериальным снабжением.
- Каждый сегмент на эхокардиографии оценивается на основе внутреннего движения стенки и утолщения эндокарда по шкале от 1 до 5, где 1 = нормальный, 2 = гипокинетический, 3 = акинетический, 4 = дискинезический и 5 = аневризматический.
- Общая оценка движения стенок и индекс представляют собой сумму баллов каждого сегмента стены, деленную на общее количество набранных сегментов. Таким образом, нормальная общая оценка движения стенок и индекс составляют 16 и 1 соответственно. Чем выше балл и индекс, тем хуже степень и степень ишемии или ИМ.
- Независимо от аномалий движения стенки, склероз аортального клапана (особенно если смешанный нодулярный и диффузный склероз) и склероз митрального кольца являются прогностическими факторами возникновения ИБС.
- Сравнение отдыха с пиковым напряженным движением стенки приводит к четырем типам реакции на движение стенки и соответствующим клиническим сценариям: а) отсутствие или низкая вероятность возникновения ИБС, б) ишемия без ИМ, в) ишемический жизнеспособный миокард (оглушенный или спящий) или d ) ИМ с нежизнеспособным миокардом.
- Диагностическая точность стресс-эхокардиографии при обнаружении ИБС возрастает по мере того, как а) степень тяжести и степень увеличения ишемии, б) возрастает выраженность движения стенки или количества асинергических сегментов, и в) прогнозируемая максимальная частота сердечных сокращений составляет как достигнутая или превышенная
![]()
Эхокардиография в покое для пациентов, перенесших инфаркт миокарда: основные диагностические особенности
Спящий или оглушенный миокард
- Сравнение аномалий движения стенки покоя или дефектов перфузии по контрастному эхо-сигналу миокарда до и после реперфузионных вмешательств определяет степень спасенного миокарда с риском повторной ишемии или ИМ.
- После реперфузионной терапии оглушение миокарда может пройти в течение 3-5 дней. Таким образом, улучшение движения стенки левого желудочка и его функции при эхокардиографии после переднего ИМ может указывать на отсутствие необходимости длительной антикоагуляции.
- Постоянные значительные аномалии движения стенки с истончением или повышением эхогенности, аневризмой левого желудочка или ФВ левого желудочка ≤35% на эхокардиографии предполагают большой инфаркт миокарда. У этих пациентов необходима агрессивная терапия для снижения нагрузки после ремоделирования левого желудочка.
Ишемия после инфаркта миокарда
- Стенокардия после ИМ: преходящее или постоянное ухудшение аномалий движения стенки на эхокардиографии при ИМ или не связанных с инфаркзависимой артерией без повторного повышения изоферментов миокарда.
- Постинфарктное расширение: повторное повышение изоферментов миокарда в дополнение к новым или худшим нарушениям движения стенки.
- Расширение после постинфарктной зоны: увеличенная площадь истончения стенок в зоне инфаркта; он прогрессирует в течение 7 дней после ИМ. Это может привести к образованию аневризмы и / или тромба, разрыву стенки, рецидивирующей ишемии, сердечной недостаточности и желудочковой аритмии.
Правожелудочковый инфаркт на эхокардиографии
- Инфаркт правого желудочка встречается у 25-30% пациентов с задненижним инфарктом миокарда.
- Данные эхокардиограммы включают расширение и дисфункцию правого желудочка, аномальное движение свободной стенки правого желудочка, трикуспидальную регургитацию различной степени тяжести, парадоксальное движение межжелудочковой перегородки, дилатацию нижней полой вен (гипертензия в правом предсердии) и, редко, шунтирование из правого предсердия в левое предсердие через открытое овальное отверстие.
- Пациенты с ИМ правого желудочка имеют повышенную частоту сердечной недостаточности, механических осложнений и смертности, независимо от степени дисфункции левого желудочка.
Диастолическая дисфункция левого желудочка на эхокардиограмме
У пациентов с ИБС с клинической сердечной недостаточностью или без нее диастолическая дисфункция левого желудочка варьируется от нарушения расслабления до ослабления податливости левого желудочка.
Нарушение расслабления левого желудочка
Нарушение расслабления левого желудочка проявляется в уменьшении скорости E -волны, увеличении времени E -замедления (> 160 мсек), соотношении E / A 90 мсек.
Снижение релаксации левого желудочка
- Псевдонормальная схема митрального притока: увеличение скорости E , уменьшение скорости A , время замедления E (от 140 до 160 мсек) и отношение E / A составляет от 1,0 до 1,5.
- Ограничительная модель митрального притока: высокое отношение E / A (> 1,5), короткое время замедления E (
- Аномальный приток легочных вен: Уменьшенный или отсутствующий систолический приток в легочную вену, преобладающий диастолический приток и скорость изменения сокращения предсердия, более продолжительная, чем скорость митрального А. Ограничительный приток через митральный клапан и легочных вен является предиктором высокого давления наполнения левого желудочка или давления заклинивания в легочных капиллярах> 20 мм рт. ст. и является независимым предиктором сердечной смерти.
- Было показано, что снижение систолической и диастолической скоростей миокарда пульсовой волны базальных боковых и перегородочных стенок коррелирует с систолической и диастолической дисфункцией левого желудочка у пациентов после ИМ.
- Отсутствие увеличения систолических скоростей от базовой линии до пиковой дозы добутамина или пиковой нагрузки продемонстрировало высокую чувствительность и специфичность для выявления ишемии и, вероятно, превосходит развитие аномалий движения стенки.
- Скорость распространения цветового потока М-режима: скорость распространения цветовой М-волны при заполнения левого желудочка снижается (нормальный диапазон, 40-80 см/с) у пациентов с ишемической диастолической дисфункцией левого желудочка.
Перикардит при ИБС на эхокардиографии
- Перикардит возникает в течение 3-10 дней после ИМ, с частотой до 25% при больших инфарктах передней стенки (ниже у пациентов, получающих тромболитическую терапию, первичную ангиопластику или стентирование) и связан с небольшими или средними по размеру и обычно локализованными выпотами.
- Перикардит ≥2 недели после ИМ предполагает синдром Дресслера, который связан с периферическим выпотом перикарда от малого до большого размера и, редко вызывает тампонаду сердца.
- Эхокардиография является высокочувствительным для обнаружения локализованных или периферических выпотов перикарда после ИМ
Обнаружение механических осложнений после инфаркта миокарда, основные диагностические особенности
Ишемическая регургитация митрального клапана и разрыв папиллярных мышц
- Частота возникновения ишемической митральной регургитации (МР) у пациентов после ИМ составляет приблизительно 20%, аналогична при переднем и нижнем инфаркте и чаще всего бывает легкой или средней степени тяжести, но связана с повышенным кратковременным и долгосрочным смертность.
- При нижнем инфаркте миокарда ишемическая или инфарктированная заднемедиальная папиллярная мышца вызывает отсутствие и снижение подвижности медиальной половины, преимущественно задней створки митрального клапана, что приводит к неправильной адаптации створки, относительному западению передней створки или псевдопролапсу и эксцентрической направленной заднелатерально струе митральной недостаточности.
- При переднем инфаркте миокарда дилатация и дисфункция левого желудочка приводят к нисходящему и латеральному смещению обеих папиллярных мышц, неполной, но симметричной дислокации створок и центральной митральной регургитации на эхокардиографии.
- Когда разрыв папиллярной мышцы является частичным, на эхокардиографии может быть продемонстрировано западение одной или обоих митральных створок. После полного разрыва папиллярных мышц МР становится тяжелой, и вовлеченный митральный клапан с частью его папиллярной мышцы становится отслоенным или свободно выпадает в левое предсердие.
- Tрансторакальная эхокардиография недооценивает тяжесть эксцентричных струй митральной регургитации, следовательно, чреспищеводное исследование является тестом выбора, если клинически или обычная эхокардиограмма подозревают значительную МР.
Дефект межжелудочковой перегородки на ультразвуковом исследовании
- Дефекты межжелудочковой перегородки (ДМЖП) чаще всего встречаются в апикальной задней и апикальной передней зоне перегородки, часто со змеевидным кровотоком. Эхокардиограмма чаще всего показывает единичные дефекты.
- ДМЖП лучше всего визуализировать из длинной парастернальной и по короткой оси ниже уровня папиллярных мышц, а также с апикального или подреберного четырехкамерного доступа с передним или задним углом для переднего и заднего дефектов соответственно.
- Связанная с этим острая перегрузка правого желудочка приводит к дилатации и дисфункции правого желудочка, парадоксальному движению межжелудочковой перегородки, а также к легочной гипертензии и расширению правого предсердия.
- Чувствительность цветового допплера при эхокардиографии для обнаружения ДМЖП находится в диапазоне> 95%. Ширина цветной допплеровской струи коррелирует с размером дефекта при операции или патологии.
Разрыв свободной стенки на эхокардиограмме
Разрыв свободной стенки встречается чаще у пациентов с задне-боковым ИМ (окклюзия периферической артерии) и у пациентов с неудачной тромболитической терапией (5,9% против 0,5%). Он проявляется как гемоперикард (часто с внутриперикардиальной повышенной эхоплотностью или сгустками) и тампонадой сердца с частым сдавлением левых отделов сердца.
Псевдоаневризма на эхокардиограмме
Эхокардиография в состоянии покоя и стресса после лечения острых коронарных синдромов и ИБС: основные диагностические и прогностические особенности
Эхокардиография при легочной гипертензии (начало)
Что такое легочная гипертензия и значение эхокардиографии?
- Эхокардиография показывает, что у пациентов с легочной гипертензией (ЛГ) и легочным сердцем отмечается высокая заболеваемость и смертность.
- На легочное сердце приходится 20% госпитализаций по поводу сердечной недостаточности и 40 000 смертей в год в России.
- Симптомы и физические данные, связанные с легочной гипертензией и легочным сердцем, недостаточно специфичны.
- История болезни и физикальное обследование ограничены в определении этиологии, тяжести и прогноза ЛГ и легочного сердца.
ОПРЕДЕЛЕНИЕ: Легочное сердце - это дилатация правого желудочка, гипертрофия или диастолическая или систолическая дисфункция из-за ЛГ в отсутствии болезни левого сердца.
ОБЩИЕ ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ ЛЕГОЧНОЙ ГИПЕРТОНИИ
- Облитерирующая: хроническая обструктивная болезнь легких, характеризующаяся разрушением легочных капиллярных пластов.
- Сосудосуживающее: обструктивное апноэ во сне и гиповентиляция от ожирения.
- Обструктивная: острая или хроническая легочная эмболия, на которую приходится более 300 000 случаев легочной гипертонии в России каждый год; также включает первичную легочную (ПЛГ) с частотой двух случаев на миллион и соотношением женщин и мужчин 1,7: 1,0.
- Гиперкинетический: шунтирование слева направо от дефекта межпредсердной или желудочковой перегородки, открытого артериального протока или аномального легочного венозного оттока, приводящего к объему правого желудочка, а затем к перегрузке правого желудочкового давления.
ЭХОКАРДИОГРАФИЯ (ПОКАЗАНИЯ ПРИ ЛГ)
Показания класса I для проведения эхокардиографии
- Трансторакальная эхокардиография ( TT Э) может установить диагноз, степень тяжести и прогноз у пациентов с ЛГ с легочным сердцем или без него.
- TT Э может дифференцировать острое от хронического легочного сердца и правое заболевание сердца, вторичное по отношению к заболеванию левого сердца.
- Эхокардиография может определить степень дилатации правого желудочка, гипертрофию и его дисфункцию.
- Чреспищеводная эхокардиография (ЧПЭхоКГ) может выявлять крупные проксимальные тромбоэмболии легочной артерии у пациентов с гемодинамически нарушенной функцией правого желудочка.
- ЧПЭхоКГ превосходит ТТЭ в обнаружении и характеристике тромбов в правом предсердии и правом желудочке, что может иметь дополнительное диагностическое значение при внутрисердечных шунтах.
- Внутрисосудистое ультразвуковое исследование обеспечивает гистологическую и функциональную оценку легочной сосудистой системы и помогает дифференцировать первичную легочную гипертензию от хронической тромбоэмболии легочной артерии.
Показания класса I для эхокардиографии при легочной гипертонии и легочном сердце
- Подозревается легочная гипертензия.
- Для различия сердечной и некардиальной этиологии одышки у пациентов, у которых клинические и лабораторные признаки неоднозначны.
- Оценка и наблюдение давления в легочной артерии у пациентов с легочной гипертензией для оценки ответа на лечение.
- Заболевание легких с клиническим подозрением на поражение сердца (подозрение на легочное сердце).
- Отеки с клиническими признаками повышенного центрального венозного давления, когда подозревается потенциальная этиология болезней сердца или когда центральное венозное давление не может быть достоверно оценено, и клиническое подозрение на патологию сердца является высоким.
- Одышка с клиническими признаками порока сердца.
- Пациент с необъяснимой гипотонией, особенно в отделении интенсивной терапии.
- Диагностика и оценка тяжести гемодинамики правосторонней клапанной регургитации.
- Оценка размера, функции и / или гемодинамики правого желудочка у пациента с правосторонней клапанной регургитацией.
- Тромбоэмболия легочной артерии и подозреваемые тромботические сгустки в правом предсердии или желудочке или ветвях основной легочной артерии.
![]()
М-режим и двумерная эхокардиография: морфология правого сердца. Лучшие подходы для изучения правых отделов
- Парастернальная позиция ЭхоКГ по длинной и короткой осям, а также апикальные и подреберные четырехкамерные изображения.
- ЧПЭхоКГ из трансгастральной позиции с видом на длинную ось и короткую ось правого желудочка (ПЖ) и средне-пищеводный четырехкамерный вид.
Ключевые диагностические особенности специфических отклонений на эхокардиографии
- Диастолический диаметр правого желудочка> 3,5 см с парастернальной и подреберной проекций> 4 см и с апикальной четырехкамерной проекции указывает на расширение правого желудочка.
- При легкой дилатации правого желудочка его площадь остается меньше, чем область левого желудочка.
- Соотношение конечного диастолического отдела правого желудочка и левого желудочка 1,0 указывает на выраженную дилатацию правого желудочка.
- Верхушка правого желудочка обычно расположена ниже верхушки левого желудочка на одну треть расстояния от основания до вершины. Любое изменение этого признака предполагает расширение правого желудочка.
Гипертрофия правого желудочка на эхокардиографии
- Нормальная свободная стенка ПЖ имеет размеры от 0,2 до 0,5 см в конце диастолы. Гипертрофия правого желудочка (ГПЖ) присутствует, если утолщение свободной стенки правого желудочка превышает 0,5 см.
- ГПЖ является предиктором высокого систолического давления в правом желудочке.
Правожелудочковая систолическая дисфункция
- С помощью контрастных методов установлено, что нормальная фракция выброса правого желудочка составляет ≥40%.
- Систолическая функция правого желудочка на эхокардиографии обычно оценивается визуально.
- Систолическое отклонение кольца трехстворчатого клапана вниз зависит от систолической функции правого желудочка.
- Функция правого желудочка в норме, если отклонение фиброзного кольца к верхушке> 2 см.
- Кольцевая систолическая экскурсия правого желудочка
Систолическое давление в правом желудочке и объемная перегрузка на эхокардиографии
Высокое систолическое давление в правом желудочке приводит к удлинению фазы выброса, и в результате давление в правом желудочке превышает давление в левом желудочке во время поздней систолы и ранней диастолы. Таким образом, перегрузка правого желудочка приводит к уплощенной или изогнутой перегородке в направлении левого желудочка (ЛЖ) во время поздней систолы и ранней диастолы (« D -образный ЛЖ»), которая восстанавливает свою обычную форму во время средней и поздней диастолы. Эта картина движения перегородки наблюдается у пациентов с легочной гипертензией (давление> 45 мм рт. ст.), но может отсутствовать у пациентов с повышенным конечным диастолическим давлением в левом желудочке. При перегрузке объемом правого желудочка смещение перегородки к ЛЖ наблюдается в середине диастолы, так как диастолическое давление превышает таковое в левом желудочке на этой фазе. Во время систолы перепад давления меняется на противоположный, и перегородка восстанавливает свой нормальный контур. Эта картина движения перегородки менее заметна, если сосуществуют перегрузка давлением и объемом. Парадоксальное движение перегородки редко встречается при легкой перегрузке объема и наблюдается у ≤50% пациентов с умеренной перегрузкой объемом. Хроническая перегрузка давлением приводит к дилатации и дисфункции правого желудочка, что ведет к умеренной или тяжелой трикуспидальной регургитации (ТР) и, следовательно, к парадоксальным перегородочным движениям от давления и перегрузки объемом.
Хроническая ЛГ приводит к расширению оттока правого желудочка и легочной артерии (ЛА) (> 3 см). При хронической ЛГ средней тяжести М-режим клапана легочной артерии показывает срединно-систолическое закрытие и потерю нормальной волны А в 30-60% случаев. При стенозе легочного клапана волна А увеличивается, а срединно-систолическое закрытие клапана отсутствует. При остром легочном сердце из-за эмболии в легочные сосуды правый желудочек и толщина его свободной стенки обычно нормальны, но наблюдается общее снижение сократимости. В этом случае могут быть видны правожелудочковые или правые предсердные тромбы.
![]()
Тромбы в правых отделах сердца на эхокардиографии
При венозной тромбоэмболии в правом предсердии, ПЖ или ЛА может наблюдаться транзитный тромб. Эти тромбы представляют собой подвижные, нерегулярные и свободно плавающие линейные образования (часто выпадающие через трикуспидальный клапан). Тромб может быть фиксирован к сети Киари или визуализирован через открытое овальное отверстие, ведущее к парадоксальной эмболии. Повреждение эндокарда, связанное с размещением правых катетеров и кардиостимуляторов или автоматических имплантируемых электродов сердечного дефибриллятора, может привести к образованию тромба in situ. На эхокардиографии эти тромбы неподвижны, имеют четкие края и широкое основание и прикреплены к стенке предсердия или катетеру, или к обоим структурам.
Расшифровка УЗИ (ЭхоКг) сердца
![Мойсов Адонис Александрович]()
Среди диагностических кардиологических манипуляций, являющихся информативными, стоит выделить эхокардиографию или ультразвуковое исследование сердца. Это аппаратная процедура, проводимая с помощью высокочастотных звуковых волн. Она незаменима для точного определения проблем, имеющих прямое отношение к работе миокарда, всей сердечно-сосудистой системе.
Эффективность эхокардиографии напрямую связана с оценкой ее результатов. Грамотная расшифровка УЗИ сердца - прямой путь к скорейшей постановке диагноза и составлению действенного плана лечения. Доверьте решение задачи опытному специалисту, обратитесь за квалифицированной врачебной поддержкой к нам!
Зачем нужна эхокардиография сердца
![Расшифровка УЗИ (ЭхоКг) сердца]()
Существует огромное количество причин, по которым врач может рекомендовать сделать эхокардиографию. Безвредная и недорогая процедура незаменима при:
- постоянных болях в грудной клетке, учащенном сердцебиении, беспокоящем в спокойном состоянии, после незначительных физических нагрузок;
- гипертонии (стабильно высокое давление);
- отечности нижних конечностей, когда заболевания почек не диагностируются;
- трудностях дыхания, которые наблюдаются после физических нагрузок;
- ощущении наличия инородного предмета в груди.
Лечащий доктор может назначить процедуру, после чего провести полную расшифровку УЗИ сердца, при постоянных головокружениях, аритмии, атеросклерозе, перикардите, пороках сердечной мышцы, ишемической болезни. Показаниями часто является многоплодная беременность, наследственная предрасположенность, медосмотр на предприятии.
Вышеупомянутый кардиологический осмотр для подростка так же играет важную роль. Тест ориентирован на оценку нормального развития органа в пубертатном периоде, ведь именно в это время часто наблюдается резкий скачек увеличения размеров тела.
Расшифровка УЗИ сердца
Для того чтобы расшифровка ЭхоКГ сердца была выполнена без ошибок и полностью, учитывают возраст пациента, общее состояние его здоровья, наличие заболеваний, протекающих в хронической форме (панкреатит, тонзиллит, астма, васкулит и др.). Самостоятельно (без знаний и опыта) определить патологию невозможно. Правильно оценить ответ может только врач. Здесь нет места экспериментам и догадкам. Нецелесообразно искать ответы в интернете на сайтах компаний с сомнительной репутацией. Доверяйте свое здоровье профессионалам, которые дают гарантии и ценят каждого пациента.
Параметры исследования
Благодаря ультразвуковым волнам можно точно определить:
- параметры миокарда (размеры всех его частей);
- тканевую структуру, плотность стенок;
- ритмы, сокращения, прочее.
Визуализация поможет обнаружить рубцевание, тромбоз, доброкачественные и злокачественные опухоли. Тест информирует о состоянии митрального клапана, объемах крови и уровне сосудистой закупорки.
За счет расшифровки эхокардиографии сердца можно установить наличие/отсутствие следующих болезней:
- ишемии, когда прослеживается стойкое нарушение кровоснабжения на фоне сосудистых закупорок;
- некроза, во время которого происходит омертвление тканей (инфаркт);
- артериального давления выше или ниже нормы (гипо-, гипертония);
- порока, то есть структурного дефекта приобретенного/врожденного типа;
- декомпенсации, когда заметен целый синдром сбоев;
- клапанной дисфункции;
- ритмичных сбоев;
- ревматизма, когда прослеживается воспаление;
- перикардита, при котором есть воспаление оболочки;
- стеноза, что свидетельствует о сужении аортного просвета;
- вегетососудистой дистонии.
Грамотное декодирование изображения - основа для успеха. Ведь именно благодаря нему можно установить факт, есть болезнь или нет.
Среди исследовательских параметров выделяют несколько основных участков. При расшифровке УЗИ сердца у детей и лиц старше 13-ти лет устанавливают диаметр ЛП и ЛЖ, толщину задней стенки ЛЖ и другое. Каждая цифра имеет значение в отдельности. Также все показатели учитываются вместе, ведь многие из них связаны друг с другом и нередко образуют единую клиническую картину.
Как происходит
Безболезненное обследование проводится в условиях стационара или на дому, если этого требует ситуация. Занимает манипуляция от 20-ти до 45-ти минут. Это безопасный способ оценки работы сердечной мышцы и сосудов, который не имеет противопоказаний и не вредит здоровью. Пошагово обычно это выглядит так:
- Посетитель оголяет торс, раздевается до пояса и принимает горизонтальное положение, ложась на спину головой к диагносту.
- На область грудной клетки наносится специальный гель, помогающий лучше проводить ультразвуковые волны.
- Задействуется специальный датчик, благодаря которому диагност осуществляет осмотр. Детектор медленно перемещают по исследуемой области, чтобы ничего не упустить. Внимательность диагноста поможет при ЭхоКГ расшифровке.
- Специалист может корректировать положение и состояние пациента, например, просить задержать дыхание, перевернуться, поднять руку, согнуть ноги в коленях и другое.
Оценка ответа осуществляется компетентным специалистом, врачом. Важно, чтобы учитывались все показатели, а также индивидуальные параметры работы организма пациента. Во внимание берется время проведения диагностической манипуляции, состояние здоровья, то есть самочувствие диагностируемого человека. Просматриваются нормы и фактические цифры. Проводится сопоставление. Только после досконального изучения может быть установлен диагноз и сформирован курс терапии. Человек, не имеющий никакого отношения к современной кардиологии, не сможет разобраться в показателях, даже если будет использовать для этого табличку с нормативными цифрами. Заниматься формированием вывода должен только врач должной квалификации!
Различия у мужчин, женщин и детей
В норме данные по возрасту и полу разные. ЭхоКГ расшифровка помогает проанализировать полный цикл работы миокарда (1 систола + 1 диастола). При сердцебиении в 70 ударов за 60 секунд, 1 цикл в норме составляет 0,85 секунды.
У взрослых женщин и мужчин, а также детей показатели по норме разные. К примеру, масса сердца у представителя сильного пола в возрасте 25-30-ти лет составляет порядка 135 г. У женщины - до 100 г. КДО левого желудочка у мужчин доходит в норме до 193 мл, у женщины не превышает 136 мл.
Индекс массы стенки ЛЖ - это показатель соотношения веса органа с площадью поверхности человеческого тела. Для сильной половины человечества характерны показатели от 71 до 95 г/м2, представительницам прекрасного пола свойственна разбежность от 71 до 90 г/м2.
Расшифровка результатов ЭхоКг у взрослых
Заключение по диагностике делает только лечащий врач. Документ в письменном (иногда электронном) виде передается пациенту в кабинете диагностики, после чего фиксируется в больничной карте. Индивидуальные показатели человека, проходящего обследование, заносятся в специальную таблицу, где уже прописаны цифры по норме для конкретного возраста и пола.
Пытаться самостоятельно выполнить расшифровку УЗИ сердца - глупо и небезопасно. Сочетание нескольких отклонений может свидетельствовать о разных патологиях. Здесь без опыта и знаний не обойтись.
Только врач-кардиолог может выполнять оценку УЗИ сердца, расшифровка результатов проводится по стандартным значениям с учетом общего состояния здоровья пациента, принимаемых им препаратов и прочих факторов. Изучается размер, масса, объем и расположение органа, состояние клапанов, тканей. Фиксируются параметры по сокращениям, сосудам и кровяному выбросу, толщине стенок и другие важные нюансы. Скорость кровяного распределения по сердечным камерам помогает определить допплерометрия. Она нередко проводится в комплексе с традиционным ультразвуковым исследованием.
Нормы эхокардиографии сердца у детей
В педиатрии нормативные показатели имеют прямое отношение к площади тела пациента. Определить ее можно по формуле, используя росто-весовые данные ребенка. Во время диагностики просматривают и отмечают сведения по:
- полости правого/левого желудочка, а также левого предсердия;
- плотности стенок;
- аорте, особенно ее восходящему отделу;
- гемодинамике;
- перегородке между сердечными желудочками.
Грамотная расшифровка эхокардиографии сердца у детей требует внимательности и ответственности во всех ситуациях.
Обратите внимание, что иногда после того как проведена эхокардиография сердца, расшифровка осуществляется непосредственно в кабинете диагноста. Дело в том, что нередко аппаратный осмотр проводит сам лечащий врач, что существенно экономит время пациенту и помогает доктору быстрее поставить правильный диагноз.
Иногда список параметров в ответе отличается. Так бывает, если исследование проводилось аппаратами разного производства, мощности, то есть устройствами с разными техническими характеристиками и возможностями.
Отклонения от нормы
Существует огромное количество показателей, указывающих на отклонения от нормы. К примеру:
- О стенозе говорят, когда отверстие клапана уменьшено в диаметре, что затрудняет процесс перекачивания крови.
- Если клапанные створки мешают обратному кровяному движению, выполняют естественную функцию неполноценно, подозревают недостаточность.
- Обнаруживают перикардит, когда при норме жидкости в 20-30 мл прослеживаются все 500 мл.
Перечислять отклонения от нормы и возможные диагнозы, связанные с этим, можно бесконечно. Но не стоит относиться к расшифровке УЗИ сердца так легкомысленно. Здесь нецелесообразно догадываться и предполагать без помощи врача. Ошибки приводят к непоправимым последствиям. Поэтому от экспериментов нужно отказаться.
Что такое эхокардиография (ЭхоКГ)
Эхокардиография - один из наиболее информативных методов диагностики состояния сердца, его сократительной активности. Различные виды ЭхоКГ позволяют получить наглядное изображение органа и близлежащих кровеносных сосудов.
![Эхокардиография]()
Эхокардиография - что это такое?
Эхокардиография (эхолокация сердца, УЗИ) - это ультразвуковой метод исследования, который используют в кардиологии, предназначен для оценки функций органа, скрытых патологий и отклонений.
Основные цели исследования:
- оценить функциональные характеристики миокарда, отделов сердца;
- сделать замеры полостей, определить уровень давления в них;
- измерить толщину стенок, их структуру и целостность;
- выявить скорость кровотока.
ЭхоКГ показывает наличие тромбов и уровень жидкости в полостях, врожденные и приобретённые пороки, опухоли, изменения направления, силы и скорости тока крови.
У эхокардиографии есть много преимуществ - это один из наиболее достоверных методов диагностики, абсолютно безопасный, безболезненный, не имеет побочных эффектов.
Показания к проведению эхокардиографии
Эхокардиографию проводят пациентам, которые страдают от болезней сердца, сосудов, или имеют предрасположенность к их развитию, метод подходит для оценки адекватности лечения заболеваний.
Когда необходимо делать ЭхоКГ:
- гипертония;
- врождённые, приобретённые пороки сердца;
- частые обмороки, головокружение;
- одышка, затруднённое дыхание, сильная отёчность, дискомфорт в правом подреберье;
- перебои в частоте сердечного ритма, бледность кожи, синюшность губ, ушей, конечностей;
- боль в груди, которая распространяется на левую часть шеи, руку, лопатку;
- после инфаркта, травм и ушибов грудной клетки, оперативных кардиологических вмешательств;
- для определения количества жидкости в перикарде.
Эхокардиография - один из обязательных методов диагностики при беременности, особенно если женщина диабетик, принимала сильные антибиотики и препараты против эпилепсии, её ближайшие родственники имеют пороки сердца. Сделать обследование необходимо после перенесённой краснухи, или при наличии антител в крови к этой инфекции, если ранее были выкидыши.
В некоторых случаях УЗИ сердца делают плоду ещё в утробе для выявления врождённых пороков, диагностику делают на 18-22 недели беременности.
Виды ЭхоКГ
Большинство видов УЗИ сердца проводят трансторакальным методом - путём исследования грудной клетки, в некоторых случаях зонд с датчиком ультразвуковых волн опускают в пищевод.
Какие разновидности ЭхоКГ существуют:
- М-эхокардиография - одномерный вид диагностики, сердце отображается в виде графика. Такой метод используют редко, он предназначен для измерения размеров отделов сердца, оценки степень эффективности их работы.
- В-эхокардиография - в процессе исследования луч ультразвука проходит под углом 90 градусов, что позволяет получить чёткую картинку, на которой можно рассмотреть все структуры сердца. Во время диагностики хорошо видно как сокращается и расслабляется миокард, насколько смыкаются и размыкаются клапаны. Специалист проводит оценку размеров сердца, объём каждой камеры, состояние стенок.
- ЭхоКГ с цветным картированием и с допплеровским анализом - проводят для определения направления кровотока, прямое и обратное движение жидкости окрашено в разные цвета. Такой метод чаще всего проводят совместно с одномерным и двухмерным УЗИ.
- Контрастное ЭхоКГ - в кровь пациента добавляют контрастный препарат, что позволяет более чётко увидеть контуры и наличие патологических изменений внутри сердца.
- Стресс- ультрасонокардиография - так называется метод, который предназначен для оценки работы сердца при физических нагрузках, позволяет обнаружить скрытые патологические процессы. Диагностику проводят при подозрении на развитие ишемии, для оценки результатов терапии, определения степени сужения сосудистых стенок. Такой способ позволяет определить вероятность возникновения осложнений после кардиологических операций, УЗИ проводят до хирургического вмешательства.
- Чреспищеводная эхокардиография - датчик ультразвуковых волн опускают через горло в пищевод. В процессе обследования выявляют нарушения функций протезированного клапана, диагностика необходима при подозрении на наличие тромбоза, аневризмы.
ЭхоКГ необходимо делать детям в 12-14 лет - во время активного роста сердце не всегда успевает перестраиваться, нагрузки на миокард возрастают.
![Чреспищеводная эхокардиография]()
Как подготовиться к исследованию
Для проведения ЭхоКГ трансторакальным способом особая подготовка пациенту не требуется.
За несколько часов до процедуры нужно воздержаться:
- от кофе;
- от курения;
- от активных физических нагрузок;
- постараться не нервничать.
Никакой сложности для пациента ЭхоКГ не представляет, нужно просто прислушиваться к указаниям диагноста.
Как делают трансторакальную эхокардиографию:
- Пациенту нужно оголить верхнюю часть туловища, лечь на левый бок - это позволит получить более чёткую картинку.
- На грудную клетку врач наносит гель для улучшения акустического контакта.
- Диагност закрепляет датчики на различных позициях, чтобы подробно рассмотреть и зафиксировать состояние всех отделов.
При УЗИ со стрессовой нагрузкой сначала делают обычную эхокардиографию, потом на теле пациента закрепляют датчики - они фиксируют все функциональные изменения, передают их на экран. Человеку предлагают поработать на кардиотренажёре, нагрузки постепенно увеличивают.
Перед проведением чреспищеводного УЗИ врач обрабатывает ротовую полость раствором лидокаина, после чего пациенту нужно лечь на левый бок, в рот вставляют защитное кольцо, вводят эндоскоп.
Расшифровка результатов и нормы ЭхоКГ
Расшифровать самостоятельно результаты УЗИ сердца, существует множество видов интерпретаций патологий, разобраться в которых под силу только специалисту.
Таблица нормальных показателей
· женщины -71-81 г/кв. м.
Также оценивают состояние клапанов для выявления стеноза или их недостаточности, определяют признаки обратного кровотока. В сердце здорового человека жидкость, спайки в перикарде, признаки разрастания тканей клапанов отсутствуют.
Все показатели умножаются на коэффициенты, которые зависят от площади тела, индексы занесены в специальные схемы.
Где сделать эхокардиографию
УЗИ сердца желают в муниципальных медицинских учреждениях по направлению лечащего врача, в частных заведениях такое направление требуют не всегда. Диапазон цен довольно широк, стоимость зависит от уровня клиники, её места расположения, оборудования.
Сколько стоит ЭхоКГ:
Вид УЗИ Цена (тыс. руб.) Одномерное, двухмерное УЗИ, допплеровское исследование 1,3-4,2 Стресс-ЭхоКГ 3-8 Чреспищеводная эхокардиография 2-6 Какой врач делает Эхо сердца?
Кардиолог даёт направление на эхокардиографию при наличии шумов в сердце, обнаружении отклонений на ЭКГ. Эхо сердца проводит и делает расшифровку врач функциональной ультразвуковой диагностики.
Противопоказания
Для обычного ультразвукового исследования сердца особых противопоказаний нет, но у заядлых курильщиков, при наличии бронхиальной астмы, бронхита проводить процедуру сложнее. Эхокардиографию не проводят при наличии морфологических нарушений в строении грудной клетки, кожных воспалений, ран, травм на груди.
Противопоказания для чреспищеводной эхокардиографии:
- варикоз, который затрагивает вены пищевода;
- новообразования различного происхождения в местах прохождения эндоскопа;
- диафрагмальная грыжа большого размера;
- проблемы с шейным позвоночным отделом;
- кровотечения в органах пищеварительной системы;
- сильный рвотный рефлекс.
ЭКГ и ЭхоКГ - отличия и что лучше?
ЭКГ - первичный метод диагностики патологий сердечно-сосудистых патологий, часто такой процедуры достаточно, чтобы выявить отклонение основных показателей от нормы. Эхокардиограмма - более точный и наглядный вид обследования.
Основные отличия:
- ЭКГ желают для оценки проводящих функций, ритма сердца. УЗИ позволяет оценить работу органа в целом.
- ЭКГ - статичный график на бумажном носителе, ЭхоКГ - динамичная картинка сердца на мониторе.
- ЭКГ позволяет выявить только нарушения сердечного ритма, некоторые патологии миокарда. При помощи эхокардиографии можно выявить практически все явные и скрытые структурные, функциональные отклонения.
ЭКГ - более дешёвый и доступный метод диагностики, провести обследование можно в любой государственной поликлинике.
Электрокардиография - один из лучших методов диагностики сердца и сосудов в современной медицине. УЗИ не причиняет дискомфорт пациенту, у него побочных эффектов, число противопоказаний минимальное. Недостаток - высокая стоимость, достоверность результата во многом зависит от оборудования и квалификации специалиста.
Читайте также:
- Методика интраоперационного УЗИ печени
- Формы ревматоидного артрита. Механизмы развития ревматоидного артрита
- Проба с окклюзией легочной артерии. История ангиопульмонографии
- Субэпидермальный кальцифицированный узел века глаза: признаки, гистология, лечение, прогноз
- Дифференцированное лечение бесплодия. Подбор эффективной терапии