Эмбриогенез и дифференциация структур стекловидного тела
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Стекловидное тело - прозрачная гелеобразная структура, заполняющая объем полости глаза позади хрусталика.
Стекловидное тело снаружи ограничено тонкой мембраной, внутри имеет несколько трактов и каналов. Во внутриутробном периоде данная структура закладывается на ранних этапах развития, в этот период развития внутри стекловидного тела находится гиалоидная система. Она включает гиалоидную артерию, кровоснабжающую формирующийся хрусталик и частично переднюю часть глазного яблока. После окончания формирования хрусталика гиалоидная артерия редуцируется. В редких случаях остатки данного образования могут определяться у взрослых в виде тонких тяжей. Стекловидное тело во многом определяет формирование сетчатки, ее трофику.
Функции стекловидного тела:
- является прозрачной структурой и обеспечивает проведение световых лучей до сетчатки;
- обеспечивает постоянство внутриглазного давления, что необходимо для нормального метаболизма и функционирования органа зрения в целом;
- является формообразующим элементом - обеспечивает нормальное расположение внутриглазных структур (хрусталика, сетчатки);
- компенсирует перепады внутриглазного давления , возникающие при резких движениях, механическом воздействии.
Строение стекловидного тела глаза
Стекловидное тело имеет прозрачную студенистую структуру, состоит на 99,7% из воды, что обеспечивает постоянный объем глазного яблока. Объем стекловидного тела - 3,5-4 миллилитров.
Стекловидное тело принимает участие в оттоке внутриглазной жидкости, вырабатываемой цилиарным телом. Из задней камеры глаза часть жидкости попадает в стекловидное тело, затем этот объем жидкости всасывается в кровеносные сосуды сетчатки, диска зрительного нерва.
Стекловидное тело в передней части прилежит к хрусталику, в этом участке формируется углубление. По бокам с ним контактирует цилиарное тело, на всем протяжении - сетчатка.
Снаружи стекловидное тело имеет тонкую пограничную мембрану. Внутри нее находится непосредственно вещество стекловидного тела, которое множеством мембран разделено на отдельные пространства. В области диска зрительного нерва, фиксации стекловидного тела к зубчатой линии пограничная мембрана отсутствует.
Мембрана стекловидного тела имеет две части: переднюю (располагается кпереди от зубчатой линии) и заднюю (кзади от зубчатой линии). В передней гиалоидной мембране различают ретролентальную, а также зонулярную части. Граница между ними - связка Вигера, которая от мембраны стекловидного тела проходит к капсуле хрусталика. Задняя часть гиалоидной мембраны плотно соединена с сетчаткой в области зубчатой линии и края диска зрительного нерва, несколько менее плотно фиксирована к сосудам сетчатки. Возможен такой патологический процесс, как задняя отслойка стекловидного тела, характеризующийся нарушением фиксации мембраны, при этом жидкое вещество стекловидного тела распространяется между задней гиалоидной мембраной и сетчаткой. При прочной фиксации мембраны в области макулы возможно развитие тракции сетчатки, что приводит к снижению зрения.
Внутри стекловидное тело подразделяется на витреальные тракты, или воронкообразные комплексы. Выделяют гиалоидный, венечный, срединный, преретинальный тракты. Венечный, срединный тракты начинаются от зонулярной части переднего отдела мембраны. Благодаря этому стабилизируется передняя часть стекловидного тела. Все тракты, кроме преретинального, имеют изогнутую форму.
Кортикальный слой вещества стекловидного тела содержит гиалоциты - клетки, продуцирующие гиалуроновую кислоту, ретикулин, обеспечивающие поддержание структуры субстанции. В кортикальном слое в зоне диска зрительного нерва, сосудов, измененной сетчатки образуются люки - полости, которые при разрыве сетчатки способствуют ее отслойке.
Видео о строении и функциях стекловидного тела
Диагностика патологии стекловидного тела
С целью диагностики состояния стекловидного тела применяются следующие методы:
- офтальмоскопия - определение изменений преретинальной области стекловидного тела, а также его заднего отрезка;
- биомикроскопия - позволяет исследовать передний отрезок стекловидного тела;
- ультразвуковое исследование;
- оптическая когерентная томография (ОКТ) - позволяет определить структурные нарушения.
Симптомы поражения стекловидного тела
Чаще всего патологии стекловидного тела появляются различными по величине и степени выраженности помутнениями, которые больной описывает как плавающие точки, нити или мушки перед глазами. Снижение остроты зрения характерно для выраженного воспалительного процесса или кровоизлияния в стекловидное тело. При тракциях в области макулы могут появляться жалобы на вспышки в глазах или молнии перед глазами.
Заболевания стекловидного тела
Патология стекловидного тела может быть врожденной или приобретенной.
- персистирующее первичное стекловидное тело;
- остаток гиалоидной артерии, проходящий от диска зрительного нерва к хрусталику.
- помутнение стекловидного тела;
- разжижение;
- грыжи стекловидного тела;
- деструкция стекловидного тела;
- отслойка стекловидного тела;
- гемофтальм - кровоизлияние в вещество стекловидного тела;
- воспалительные изменения при панофтальмите или эндофтальмите.
Симптомами поражения стекловидного тела являются плавающие помутнения, имеющие вид точек, пятен, клякс. При выраженном кровоизлиянии наблюдается снижение зрения, также это характерно для тракции в области макулярной зоны, выраженного воспалительного процесса.
Эмбриогенез стекловидного тела
Развитие стекловидного тела глаза человека начинается уже на 4-й неделе эмбрионального развития и последовательно проходит следующие стадии: мезенхимное (первичное) СТ, сосудистое (вторичное) СТ, инволюция сосудистого (вторичного) СТ и дефинитивное (третичное) СТ [9, 15, 88].
По данным Вита В.В. (2003) на 4-й неделе развития (эмбрион 5-7 мм) мезенхимные клетки проникают в полость зрительного бокала через эмбриональную щель. Мезенхимное (первичное) СТ состоит из волокнистого материала и мезенхимных клеток. Волокнистый компонент образуется из фибрилл, которые уже существовали и располагались между хрусталиковой плакодой и внутренней поверхностью зрительного бокала , и которые имеют эктодермальное происхождение. Впоследствии эти волокна формируют густую сеть, выполняющую полость глазного бокала. Между петлями этой сети располагаются клеточные элементы : клетки с короткими цитоплазматичес-кими отростками; клетки, содержащие в цитоплазме включения (макрофаги); фибробласты, синтезирующие коллаген [15] . Первичное СТ существует на 4-6 неделе эмбриогенеза.
Сосудистое (вторичное) СТ развивается с 7-ой недели и до 4,5 месяца эмбрионального развития. По мнению Бабича М.Е. (2005) к началу 8 недели появляется сосудистая система СТ. Клетки, формирующие первичное СТ, увеличиваются в размере, между ними формируются просветы. Сосуды имеют различный диаметр. Стенка сосудов образована одним слоем уплощенных мезенхимных клеток. В области диска зрительного нерва формируется зачаток гиалоидной артерии. В это время эти сосуды еще не заложены. Хориоидальный сосудистый бассейн отсутствует. Формируется самостоятельный сосудистый бассейн стекловидного тела, в ранние сроки эмбриогенеза в нем нет гемоциркуляции [9].
Вит В.В. (2003) в своих работах писал, что СТ состоит из гелеподобного матрикса с более компактной сетью коллагеновых волокон II типа. Диаметр волокон равен 10 нм. Встречаются во вторичном стекловидном теле и гиалоциты, которые являются фагоцитирующими моноцитами, мигрирующими из артериол СТ по направлению коры. Одной из их функций является фагоцитоз продуктов, образующихся в результате обратного развития первичного СТ. Эти клетки способны также синтезировать гиалуроновую кислоту [15].
Бабич М.Е. в 2005 г. установил, что с 5 месяца эмбрионального развития гиалоидная артерия подвергается обратному развитию. Кровоток в гиалоидной артерии полностью прекращается к 7 месяцу [9]. На ее месте формируется в дальнейшем центральный (клокетов) канал, играющий существенную роль в гидродинамике глаза. Исчезновение капилляров сопровождается скоплением в этой области макрофагов [15].
Дефинитивное (третичное) СТ (после 8 месяца) представлено клетками и межклеточным веществом. Вит В.В. (2003) считал, что приблизительно на 12-й неделе происходит уплотнение коллагеновых волокон вторичного СТ. Зрачковая мембрана и сосудистая капсула на передней и задней поверхностях хрусталика подвергаются обратному развитию. На последних этапах окончательного формирования СТ гиалоциты начинают интенсивно синтезировать гиалуроновую кислоту [15].
Во время эмбрионального периода сетчатка и СТ глаза закладываются и развиваются при непосредственном контакте друг с другом. По мнению Вита В.В. (2003) СТ является продуктом жизнедеятельности Мюллеровских клеток сетчатки [15]. По данным Зиангировой Г.Г. с соавт. (2010) и Матвеева А.Г. (2000) ангиогенез в сетчатке протекает несколько позднее, чем в СТ . В период аваскулярной сетчатки формирующиеся отростки внутреннего ганглионарного слоя погружены в СТ. В этот период стекловидное тело осуществляет не только трофическое обеспечение сетчатки, но и влияет на формирование и направление роста отростков внутреннего слоя сетчатки [30, 53].
Такой тесный эмбриогенез этих структур обусловливает общность многих патологических процессов, протекающих в заднем отрезке глаза. Как было установлено Махачевой З.А. (1994), изменения СТ неизменно сопутствуют отслойке сетчатки, хориоретинальным дистрофиям, помутнениям хрусталика и другим патологическим состояниям. Деструкция СТ и возникающая на ее фоне задняя отслойка СТ имеют немаловажное значение в патогенезе разрывов сетчатки, макулярного отека, идиопатических макулярных разрывов и эпиретинальной пролиферации [55].
Эмбриогенез и дифференциация структур стекловидного тела
Несмотря на большое внимание, уделяемое специалистами вопросам развития структур глаза, они с каждым годом становятся всё более актуальными. В настоящее время наименее изученной составляющей глаза человека является стекловидное тело. Дискуссионными являются вопросы не только развития, но также строения и гистофизиологии стекловидного тела, что существенно влияет на клинические достижения в области офтальмологии. До сих пор нет окончательного решения о наличии и сроках появления заднегиалоидной мембраны, наиболее важного образования в витреоретинальных взаимоотношениях. В русскоязычной литературе распространён термин - “гиалоидная мембрана”, а в американской и западноевропейской - “гиалоидная поверхность”. Отсутствие конкретных исчерпывающих морфологических данных объясняет трудности в построении доказательных и исчерпывающих теорий патогенеза многих заболеваний органа зрения.
Методом иммуногистохимической метки пролиферирующих клеток на белок гена Ki-67, Фёльгена- Россенбека, Браше, Романовского-Гимзы, Хоупа и Винсента, , а также с применением классического метода окраски парафиновых срезов гематоксилин-эозином, нами изучена морфология развивающегося стекловидного тела.
Установлено, что в своём развитии стекловидное тело проходит несколько этапов. В ранние сроки эмбриогенеза оно представлено звёздчатыми отростчатыми клетками, формирующими нежную сеть. СогласноCholler (1850), стекловидное тело имеет мезодермальное происхождение, Зернов (1902) и Dieberkulin (1903) считают его производными мозговой мезодермы, листок которой проникает в полость глаза. Tornatola (1950) представил доказательства эктодермального происхождения стекловидного тела, связывая его с образование с развитием сетчатки. Van Pe (1903) выдвинул, Sryli разработал, Soke и Seefeldes (1905), Mann (1928) подтвердили теорию эктомезодермального происхождения стекловидного тела. Reorslor и Gastner (1967) высказали мнение, что стекловидное тело - аналог мягкой мозговой оболочки, как преформация последней в специфических условиях глаза. Гипотезы, авторы которых пытались связать продукцию витреальных волокон с клеточными элементами, не нашли подтверждения. Транссудативная теория Kesslis, теория базальной мембраны Frans, секторальная теория Vensen и Granacher, мезодермальная теория Studnitska рассматривают стекловидное тело как продукт транссудации, секреции и преформирования эмбриональных витреальных сосудов и межклеточного вещества. По Mann (1928), рост стекловидного тела определяет форму глазного яблока. В настоящее время признана точка зрения о смешанном мезодермально-эктодермальном происхождении стекловидного тела в противоположность ранее существующим точкам зрения.
Развитие стекловидного тела

Эмбриональному развитию стекловидного тела было посвящено большое количество исследований как морфологических, так и гистохимических. Здесь мы кратко остановимся на основных закономерностях его эмбриогенеза (рис. 5.5.1, 5.5.2).
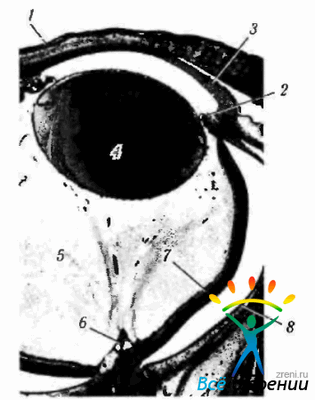
Рис. 5.5.1. Микрофотография плода в возрасте 4.5 мес. (по Naumann, Apple, 1997): 1 — веко; 2 — радужка и краевой синус; 3 — роговая оболочка; 4 — хрусталик; 5—стекловидное гело, содержащее эмбриональные сосуды; 6 — сосочек Бергмайстера; 7 — сенсорная часть сетчатки; 8—пигментный эпителий сетчатки
Рис. 5.5.2. Схема развития стекловидного тела: а — 5-я неделя эмбрионального развития. Гиалоидный сосуд и vasa hyaloidea propria выполняют пространство, расположенное между хрусталиком и нейроэктодермой. Одна ветвь участвует в образовании капсулопупиллярного кольцевого сосуда. Сеть капилляров присоединяется к фиброзной капсуле эмбрионального хрусталика, охватывая его. Вещество первичного стекловидного тела состоит из тонких волокон; б — к 2 месяцам сосудистое первичное стекловидное тело достигает своего максимального развития. Древовидное ветвление vasa hyaloidea propria (изогнутая стрелка) выполняет большую часть ретролентального пространства. Бессосудистое вторичное стекловидное тело представляет собой узкие пространства между расположенными снаружи ветвями vasa hyaloidea propria и сетчаткой. Изогнутая стрелка показывает сформировавшиеся сосуды пупиллярной мембраны: в — в течение 4-го месяца гиалоидная артерия, vasa hyaloidea propria и сосудистая сумка хрусталика подвергаются обратному развитию. Большая изогнутая стрелка указывает на остатки сосудистой системы, расположенной во вторичном стекловидном теле. Маленькая изогнутая стрелка указывает на сохранившуюся зрачковую мембрану. Прямая стрелка указывает на остатки капсулопупиллярного сосуда. Волокна зонулярного аппарата (третичное стекловидное тело) начинают распространяться от ресничного тела к капсуле хрусталика. Сосуд, проходящий через зрительный нерв, соединяется с гиалоидной артерией и отдает ветви сетчатой оболочке (полая стрелка)
Формирование стекловидного тела связано первоначально с возникновением, а затем обратным развитием гиалоидной (стекловидной) артерии. Этот процесс сводится к последовательно происходящим событиям, приведенным ниже.
К 4-й неделе развития (эмбрион 5—7 мм) мезенхимные клетки проникают в полость зрительного бокала через эмбриональную щель. Эти клетки дифференцируются в гиалоидную артерию, которая, в свою очередь, отдает ветви vasa hyaloidae propria, занимающие пространство между хрусталиком и сетчаткой. Между четвертой и пятой неделями эмбрионального развития (эмбрион 13 мм) ретролентальное пространство выполняется первичным стекловидным телом
Первичное стекловидное тело состоит из волокнистого материала, мезенхимных клеток и сосудистых стволов (рис. 5.5.2). Волокнистый компонент образуется из фибрилл, которые уже существовали и располагались между хрусталиковой плакодой и внутренней поверхностью зрительного бокала и имеют эктодермальное происхождение. Впоследствии эти волокна формируют густую сеть, выполняющую полость глазного бокала. Между петлями этой сети располагаются клеточные элементы, исходящие из гиалоидной артерии или проникших в полость зрительного бокала через эмбрионалную щель. Выделяют три типа подобных клеток:
- Клетки с короткими цитоплазматическими отростками.
К концу пятой недели (эмбрион 16 мм) в терминальной части гиалоидной артерии отмечается начало развития капиллярной сети, которая прилежит к задней поверхности хрусталика. Эта сеть и образует заднюю сосудистую сеть «хрусталиковой сосудистой сумки». Первичное стекловидное тело достигает максимального развития ко 2-му месяцу эмбриогенеза.
Вторичное стекловидное тело существует на протяжении длительного времени (размер эмбриона от 13 мм до 70 мм). Занимает оно узкое пространство между сетчаткой и наружной (задней) границей первичного стекловидного тела и не содержит сосудов. Состоит оно из гелеподобного матрикса с более компактной сетью коллагеновых волокон II типа. Диаметр волокон равен 10 нм. Встречаются во вторичном стекловидном теле и гиалоциты, точное происхождение которых пока неизвестно. Предполагают, что гиалоциты являются фагоцитирующими моноцитами, которые мигрируют из артериол стекловидного тела по направлению коры. Одной из их функций является фагоцитоз продуктов, образующихся в результате обратного развития первичного стекловидного тела. Эти клетки способны также синтезировать гиалуроновую кислоту, но только после прекращения ими своей фагоцитирующей функции. Содержание гиалуроновой кислоты в стекловидном теле на протяжении эмбрионального развития глаза низкое. Существенно увеличивается концентрация гиалуроновой кислоты только после рождения.
«Сосудистая сумка хрусталика» (Tunica vasculosa lentis). На протяжении девятой недели развития (эмбрион 35 мм) сосуды, исходящие из кольцевого сосуда, располагающегося в губе зрительного бокала, распространяются по направлению к экватору и передней поверхности хрусталика. Они формируют так называемый капсулопупиллярный сосуд. Теперь все сосуды, окружающие хрусталик, составляют «сосудистую сумку хрусталика». Стенка кровеносных сосудов выстлана слоем эндотелиальных клеток, расположенных на тонкой базальной мембране.
Наибольшего развития «сосудистая сумка» достигает при размере эмбриона в 40 мм. В течение третьего и четвертого месяцев сосудистая система атрофируется. Vasa hyaloidea propria подвергаются обратному развитию в течение 12-й недели эмбрионального развития (65 мм) (рис. 5.5.2). Остатки сосудистой системы сохраняются на задней поверхности хрусталика довольно долго. Процесс обратного развития «сосудистой сумки» характеризуется постепенным истончением стенки сосудов, уменьшением диаметра их просвета. В результате сохраняются только волокнистые бесклеточные тени бывших сосудов.
Начинается процесс обратного развития сосудистой системы с атрофии собственно гиалоидной артерии и сосудов хрусталиковой сумки. Исчезновение капилляров сопровождается скоплением в этой области макрофагов.
Атрофия гиалоидной артерии сопровождается ретракцией первичного стекловидного тела. Этот процесс приводит к появлению узкого пространства, расположенного позади хрусталика. Эта область остается на протяжении всей жизни и называется каналом Клокета.
Третичное стекловидное тело. Приблизительно на 12-й неделе (размер эмбриона равен 65 мм) происходит уплотнение коллагеновых волокон вторичного стекловидного тела, которые прикрепляются к внутренней пограничной мембране зрительного бокала недалеко от губы зрительного бокала. Затем это уплотнение распространяется и на экватор хрусталика. Этот момент определяют как начало развития третичного стекловидного тела.
Окончательное формирование стекловидного тела происходит следующим образом. Зрачковая мембрана и сосудистая капсула на передней и задней поверхностях хрусталика подвергаются обратному развитию на протяжении пятого месяца эмбриогенеза (160 мм). Кровоток в гиалоидной артерии прекращается к седьмому месяцу. На момент рождения все сосуды практически полностью исчезают. Тем не менее иногда можно обнаружить остатки сосудистой системы на задней капсуле хрусталика в виде точки Миттендорфа, а также на диске зрительного нерва (область Мартеджиани (Martegiani)). На последних этапах окончательного формирования стекловидного тела гиалоциты начинают интенсивно синтезировать гиалуроновую кислоту Стекловидное тело претерпевает существенные структурные изменения не только в эмбриональном периоде, но и на протяжении всей жизни, о чем свидетельствует рис. 5.5.3.
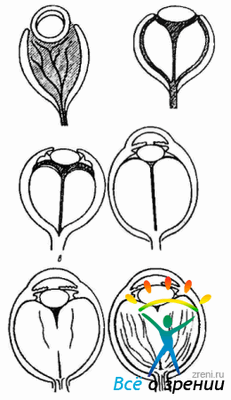
Рис. 5.5.3. Стадии развития стекловидного тела (по Alontard, Yerdeam, 1997): а—в — пренатальное развитие (а — стекловидное тело преимущественно состоит из производных мезенхимы (сосуды); б — вторичное стекловидное тело; в — вторичное стекловидное тело); г—е — постнатальное развитие (г — вторичное гомогенное стекловидное тело; д— формирование трактов стекловидного тела; е — стекловидное тело взрослого)
Развитие цинновой связки (зонулярный аппарат). Источники образования цинновой связки до сих пор не полностью известны. Одни авторы относят ее к производным мезенхимы, а другие — эпителия. Появлению зонулярного аппарата предшествует обратное развитие сосудистой сети стекловидного тела. У эмбриона цыпленка и обезьяны в области будущей цинновой связки обнаруживаются как амебоподобные клетки, фибробласты, так и содержащие реснички эпителиальные клетки. На 5-м месяце эмбрионального развития (170 мм) обнаруживаются первые филаменты, соединяющие ресничные отростки с капсулой хрусталика. По мере обратного развития «сосудистой сумки хрусталика», эти филаменты более четко видны. По строению они напоминают базальноподобный материал эпителиальных клеток ресничного тела и состоят из преколлагена, погруженного в гликозаминогликаны.
Деструкция стекловидного тела: причины возникновения и способы лечения
Деструкция стекловидного тела - это процесс помутнения геля, заполняющего полость глаза изнутри, на фоне его структурных изменений. Данные нарушения чаще возникают в среднем возрасте и у пожилых людей в результате физиологического процессов. В более молодом возрасте причиной деструкции стекловидного тела являются травмы глазного яблока, а также прогрессирующая близорукость.
Заболевание проявляется симптомами в виде плавающих пятен и «мушек» перед глазами, а также возможным снижением остроты зрительной функции. При своевременном диагностировании и целесообразности в зависимости от конкретной ситуации проводится медикаментозное и физиотерапевтическое лечение. При выраженной стадии патологических нарушений, снижающей качество жизни, назначается оперативное лечение методом витреолизиса либо витрэктомии.
Основные причины заболевания
К деструкции стекловидного тела приводят следующие состояния:
- нарушенное кровоснабжение глаза при заболеваниях ССС, врожденных аномалиях кровеносных сосудов шеи и головного мозга;
- близорукость (в здоровом состоянии форма глаза - шарообразная, в результате развития близорукости глаз становится овальным, что приводит к ухудшению кровообращения и деформационным изменениям стекловидного тела);
- ранения и тупые травмы глазного яблока (механическое повреждение приводит к нарушению целостности структуры коллагена и деформациям);
- расстройства обменных процессов в организме (к примеру, при сахарном диабете и тяжелой форме белково-энергетической недостаточности);
- воспалительные заболевания органа зрения (конъюнктивит, блефарит);
- ОРВИ;
- постоянная нагрузка на глаза (чтение книг при плохом освещении, частый просмотр телевидения, работа за монитором компьютера);
- недостаточное поступление кислорода в организм и отдельные ткани (к примеру, при длительном нахождении в душном, не проветриваемом помещении);
- воздействие радиоактивного излучения;
- атеросклеротические изменения кровеносных сосудов шеи и головы.
К предрасполагающим факторам относятся:
- стрессовые ситуации;
- вредные привычки (табакокурение, употребление спиртных напитков и наркотических веществ);
- авитаминозы;
- гормональный дисбаланс (при заболеваниях внутренних органов и систем, у женщин вовремя беременности);
- пожилой возраст (процесс старения организма, в частности изменения органа зрения).
- Нитчатая деструкция - чаще развивается на фоне близорукости либо атеросклеротических изменений сосудов, а также у пожилой категории людей. В ходе диагностических мероприятий выявляются различные по длине волокна, в промежутках между которыми происходит разжижение структуры стекловидного тела.
- Зернистая - формируется, как осложнение в результате различных воспалительных процессов внутри глаза. В ходе диагностической биомикроскопии глазного яблока определяются мелкие зернистые частицы разнообразной формы, размера и цвета. Зернистые вещества - это мелкие элементы распада стекловидного тела и другие частицы, проникшие с током крови из поврежденных сосудов.
- Отложение кристаллических включений - встречается достаточно редко, характеризуется скоплением кальция, кристаллов магния и тирозина. Основным симптомом является появление «золотого дождя» перед глазами пациента.
- возникают темные пятна, нити, мушки;
- вспышки света и молнии;
- туман перед глазами, в особенности затуманивается зрение при ярком свете и осмотра предметов белого цвета.
- ограничение работы за компьютером и перед экраном телевизора;
- нормализация ночного сна;
- выполнение гимнастики для глаз при длительной работе за монитором либо чтении книг.
- применение глазных каплей Калия йодид (оказывают рассасывающее действие);
- капли для глаз на основе метилэтилпиридинола (оказывает ангиопротекторное, антиоксидантное и антиагрегационное действие);
- назначается Циннаризин (для улучшения кровообращения).
- Краткое изложение процесса фотосинтеза. Метаболизм фосфоглицерата и триозофосфата.
- Синдром Хаммонда (Hammond)
- Лучевая анатомия (КТ, МРТ анатомия) грудной стенки
- Показания к срочным операциям и частота срочных операций при сочетанной травме.
- Рентгенография после энуклеации глаза. Рентгенодиагностика повреждений глаза
Классификация деструкции стекловидного тела
В зависимости от причины возникновения и происходящих изменений различают:
Клинические проявления
Основными симптомами деструкции стекловидного тела являются нарушение остроты зрительной функции и появление различных элементов перед глазами:
В зависимости от разновидности заболевания симптомы несколько отличаются. Также усиливаются проявления болезни при тяжелой степени деструкции.
При отсутствии своевременной диагностики и лечения, если деструкция стекловидного тела сопровождается дефектами на сетчатке - приводит к ухудшению зрения, либо полной слепоте.
Диагностические мероприятия
Для постановки точного диагноза проводится сбор анамнестических данных и назначаются дополнительные методы обследования, среди которых ультразвуковое исследование глаз, офтальмоскопия (исследование глазного дна для оценки состояния сетчатки, диска зрительного нерва и сосудов), биомикроскопия (исследование оптических сред и тканей глаза), ОКТ (оптическая когерентная томография сетчатки), визометрия и тонометрия (измерение внутриглазного давления).
На основе полученных в ходе исследования данных проводится постановка окончательного диагноза и назначается схема лечебных мероприятий.
Как проводится лечение деструкции стекловидного тела глаза?
В каждом отдельном случае тактика лечения данной патологии назначается индивидуально, в зависимости от степени поражения и выраженности симптоматических проявлений. Общими рекомендациями на ранних этапах заболевания являются:
Также назначается медикаментозная терапия, которая включает:
При тяжелой степени деструкции стекловидного тела глаза найдено решение - современная хирургическая методика витреолизис. Процедура проводится при использовании местной анестезии. В ходе операции производится измельчение крупных элементов коллагена и их частичное испарение с помощью YAG-лазерного излучения. После операции улучшается зрение и исчезают мушки, пятна и другие дефекты зрения.
При тотальной деструкции проводится витрэктомия - полное удаление стекловидного тела и заполнение глазного яблока солевым раствором, силиконового масла и газа.
Прогноз заболевания благоприятный при своевременном выявлении процесса и проведения терапии.
Читайте также:
