Эндоваскулярное лечение травм сосудов конечностей. Показания, техника
Добавил пользователь Дмитрий К. Обновлено: 28.01.2026
Эндоваскулярная хирургия (endо — внутри, vascular — сосудистый) — современный метод лечения сосудистых заболеваний, при котором лечебное воздействие осуществляется изнутри сосуда.
Как проводятся эндоваскулярные вмешательства?
Эндоваскулярные вмешательства выполняются под местной анестезией через прокол в сосуде (как правило, пунктируется артерия на бедре или в области руки). Через прокол в сосуде вводится проводник, по которому в сосудистое русло доставляются катетеры и другие устройства, позволяющие осуществить лечебное воздействие на сосудистую стенку. Для выполнения эндовасулярных процедур требуется госпитализация больного в стационар на несколько дней. Ближайшие время после вмешательства (от нескольких часов до суток) пациент проводит в палате интенсивной терапии.
Какие методики лечения наиболее часто применяются в эндоваскулярной хирургии?
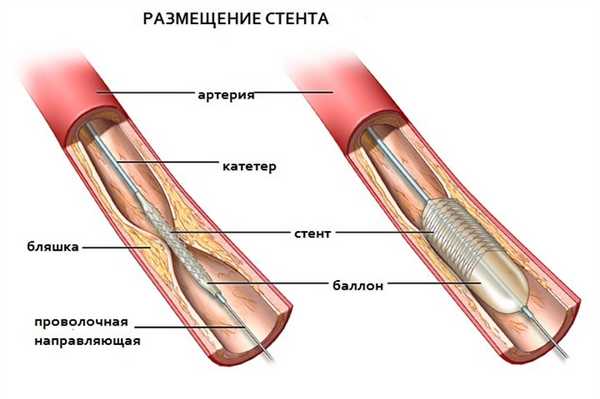
Баллонная дилатация (баллонная ангиопластика) — расширение просвета суженного сосуда изнутри специальным раздувающимся баллоном. Баллонная дилатация имеет хорошие результаты лечения только в определённых сосудистых бассейнах (например, подвздошные артерии). К сожалению, зачастую эффект от баллонной ангиопластики непродолжителен.
Стентирование — установка в просвет суженного или закупоренного сосуда цилиндрической пружинки (стента), расширяющей сосуд и восстанавливающей кровоток по ней. Стентирование относится к наиболее популярным хирургическим методам лечения атеросклероза, поскольку выполняется через небольшой прокол сосуда и легко переносится больными. Однако, этот метод лечения наиболее эффективен только при локальных и непротяжённых поражениях артерий, поэтому может быть применён далеко не у всех
Эндопротезирование — установка в просвет артерии трубки из синтетического материала, по окружности которой имеется вшитая саморасправляющаяся пружина в качетсве каркаса. Эндопротезирование чаще всего применяется в лечении сосудистых аневризм, например, аневризмы брюшного отдела аорты.
Эмболизация — установка в сосуд различных материалов (эмболов) для прекращения кровотока по нему. Эмболизация применяется при различных заболеваниях сосудистой и несосудистой природы, например, при опухолях матки, различных видах кровотечений, в лечении варикоцеле, а также при сосудистых мальформациях (артерио-венозная фистула, аневризма и другие).
Что такое ангиопластика?
Ангиопластикой называется процедура, при которой суженная артерия расширяется баллонным катетером, введенным в ее просвет, с последующей установкой в это место стента. Баллонный катетер устанавливается в место сужения артерии и раздувается для восстановления нормального диаметра сосуда. После этого в это место устанавливается стент для предотвращения повторного сужения (или закупорки) сосуда. Стент — это металлическая конструкция в виде пружинки, создающей каркас для сосуда, препятствуя повторному сужению сосуда в этом месте. Стентирование позволяет закрепить эффект баллонной дилатации на длительное время.
Какие существуют преимущества эндоваскулярной хирургии перед открытой операцией на сосудах?
Главным достоинством, которое делает эндоваскулярные методы лечения столь популярными, является низкий риск развития осложнений для пациента и меньший срок пребывания в стационаре в сравнении с открытыми хирургическими вмешательствами. Открытые операции в свою очередь имеют высокую эффективность в отдаленном периоде после вмешательства, но сопровождаются более длительной госпитализацией. Поэтому подход к выбору лечебной процедуры при сосудистых заболеваниях строго индивидуален и должен основываться на особенностях пациента и опыте специалиста.
При каких заболеваниях применяются эндоваскулярные методы лечения?
Эндоваскулярная хирургия применяется при заболеваниях различных сосудов, однако, наиболее часто ее применяют при поражении коронарных (артерии сердца), почечных, подвздошных, брахиоцефальных артерий и в лечении аневризм аорты.
Более подробную информацию о возможностях эндоваскулярных методов лечения вы можете получить в центре сосудистой хирургии клинической больницы № 122.
Запишитесь на прием
Сосудистый центр им. Т.Топпера оказывает квалифицированную помощь по всем видам заболеваний сосудов.
Как подготовиться к операции
Вам предстоит оперативное лечение в нашем Центре. Подготовка к хирургическому вмешательству заключается в выполнении комплекса предоперационного обследования. По указанным ниже ссылкам Вы можете ознакомиться с перечнем необходимых исследований.
Шунтирование артерий голени и стопы при гангрене
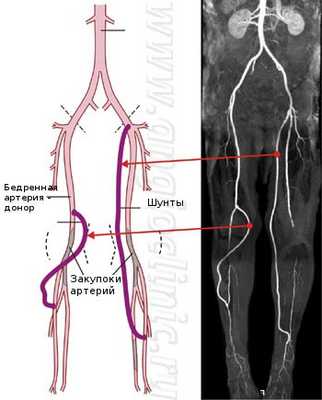
Шунтирование сосудов (Bypass) - операция создания обходного пути, при закупорке сосуда атеросклеротическими бляшками или тромбами. Шунтирование артерий применяется при тяжелых формах недостаточности артериального кровообращения. Операция шунтирования позволяет сохранить конечность при гангрене. Шунт проводится от артерии, расположенной выше закупорки к артерии ниже поражения, полностью восстанавливая кровоснабжение пораженного органа.
Чаще всего для шунтирования артерий нижних конечностей используются собственные подкожные вены пациента, которые обрабатываются таким образом, чтобы нести кровь к ноге, а не обратно.
Преимущества лечения в Инновационном сосудистом центре
Инновационный сосудистый центр - единственная в нашей стране клиника, где комплексно применяются уникальные микрохирургические, эндоваскулярные и пластические методы для лечения больных с начавшейся гангреной и диабетической стопой.
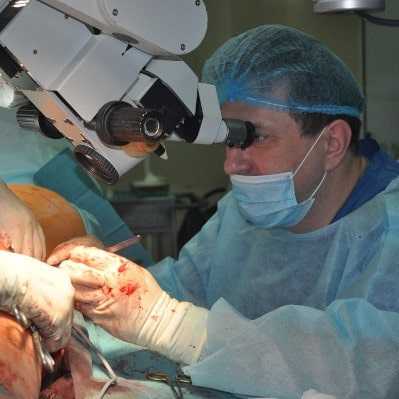
Сосудистые хирурги нашей клиники успешно применяют метод восстановления кровообращения в конечности с помощью микроскопа, разработанный в университетской клинике г. Аахена (Германия), для пациентов с поражением мелких артерий голени и стопы.
Это микрохирургическое шунтирование артерий голени и стопы с помощью собственной подкожной вены пациента. Микрохирургия позволяет выполнять успешное соединение венозных шунтов и мельчайших сосудов с высоким качеством. Это дает возможность врачам нашей клиники сохранять конечности больным, уже приговоренным к ампутациям.
С 2011 года наша клиника является лидером в России по применению шунтирования артерий голени и стопы и имеет самые лучшие результаты по сохранению конечностей на фоне атеросклероза малых артерий.
Показания к шунтированию
На шунтирование отбираются пациенты, сохранные по общему состоянию. Поэтому проводится детальная оценка сопутствующих заболеваний, ожирения и других факторов риска для жизни. Только непосредственная угроза жизни является поводом для риска у больных с тяжелыми сопутствующими заболеваниями.
Необходимо детально оценить сосудистое русло с помощью УЗИ диагностики и ангиографии, чтобы сформулировать четкую концепцию для операции.
Необходима тщательная оценка подкожных вен, так как от их качества зависит успех шунтирования и продолжительность работы шунта. Использование в качестве шунтов искусственных протезов является операцией отчаяния, так как такие шунты закрываются в половине случаев в течение 2 лет.
Предоперационная подготовка
Для определения показаний к операции бедренно-тибиального шунтирования пациента необходимо обследовать с точки зрения сосудистых поражений и общего состояния здоровья.
Для диагностики сосудистых поражений применяют следующие методы:
- УЗИ артерий нижних конечностей с измерением давления на лодыжках
- Мультиспиральная компьютерная томография с контрастированием аорты и артерий нижних конечностей
- Рентгеновская контрастная ангиография - чаще всего используется для точного определения возможности ангиопластики, вместо шунтирования
- Дуплексное сканирование подкожных вен - для определения пригодности их в качестве шунта
Общая диагностика пациента включает в себя:
- Общие анализы крови и мочи
- Биохимический анализ крови
- Анализы крови на сифилис, ВИЧ и гепатиты
- Электрокардиограмма (ЭКГ)
- УЗИ сердца (эхокардиография)
- УЗИ сонных артерий
- ЭГДС (гастроскопия желудка)
- Рентгенография грудной клетки
Собственно подготовка к операции заключается в уменьшении отека больной ноги. Для этого пациенту предварительно устанавливают продленную перидуральную анестезию (чтобы он мог лежать). Перед операцией в мочевой пузырь устанавливают катетер, для контроля за выделением мочи. С целью введения лекарственных препаратов устанавливают внутривенный катетер в подключичную вену.
Накануне операции пациенту даются успокоительные препараты, которые дополняются премедикацией непосредственно перед подачей больного в операционную.
Обезболивание при шунтировании
Операции на артериях нижних конечностей в нашей клинике проводятся под эпидуральной анестезией. Последняя подразумевает введение анестезирующего препарата в область эпидурального пространства позвоночника. Такой вид обезболивания позволяет эффективно устранить болевые ощущения во время операции и в раннем послеоперационном периоде.
Для контроля за состоянием сердечно-сосудистой системы мы используем следящие мониторы, которые подключаются к грудной клетке для снятия ЭКГ и к плечу для контроля артериального давления. С целью улучшения насыщения крови кислородом пациенту дается кислородная маска.
![]()
Ход операции
Пациент укладывается в операционной на спину. Под колено оперируемой ноги подкладывается специальный валик.
Начинается операция с ревизии (оценки) артерий голени, к которым должен подойти шунт. Для доступов к артериям голени используются разрезы длиной 4-6 см в паховой области и на голени (стопе). Затем проводится доступ к артерии на бедре, чтобы оценить ее пригодность в качестве донора для шунта.
После оценки артерий хирург приступает к подготовке венозного шунта. Через небольшие разрезы выделяется подкожная вена на голени, затем на бедре.
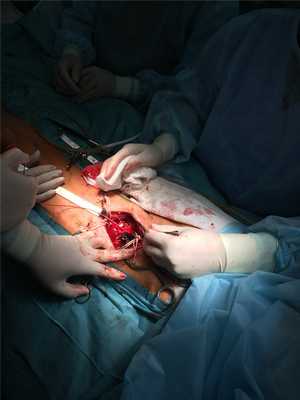
Первым выполняется соединение большой подкожной вены с бедренной артерией. После сшивания анастомоза запускается кровоток. Пульсация шунта возможна до первого венозного клапана.
Затем специальный инструмент вальвулотом проводится в венозный шунт и производится иссечение клапанов. Это необходимо, чтобы кровоток мог пойти по этой вены из бедренной артерии к артерии голени. Без рассечения клапанов кровоток по шунту не пойдет.
После удаления клапанов хирург оценивает вену на УЗИ и находит сбросы крови по шунту в боковые ветви. Перевязка этих ветвей производится через отдельные маленькие разрезы. Это необходимо для того, чтобы кровь по венозному шунту двигалась в направлении стопы, а не уходила в боковые ветви.
Когда будут перевязаны все сбросы по венозному шунту мы приступаем к сшиванию шунта и артерии на голени или стопе под микроскопом. Большое увеличение на этом этапе необходимо для успеха, так как любая ошибка в приведет к неудаче всей операции шунтирования.
Затем запускается кровоток и проверяется работа шунта по УЗИ. Если кровообращение восстановлено, то операция заканчивается ушиванием ран. Если есть сомнения, то выполняется контрольная ангиография и, при необходимости, ангиопластика измененной артерии ниже шунта.
Варианты операции
Этот метод предполагает использование собственной большой подкожной вены пациента, которая остается на своем привычном месте, однако с помощью особых приемов по ней пускается артериальный кровоток в мелкие артерии на голень и стопу. Бедренно-тибиальное шунтирование является основным способом лечения критической ишемии и угрожающей гангрены. Успех ,при правильных показаниях к операции, достигается у 90% больных с начинающейся артериальной гангреной (некрозы пальцев, артериальные трофические язвы). Сохраняется возможность ходить на своей ноге.
Венозный шунт можно делать из вен ног или рук, если не сохранена основная подкожная вена.
Самая маленькая артерия голени меньше всего поражена атеросклеротическим процессом. Однако ее емкости часто не хватает для полноценной работы аутовенозного шунта, что приводит к тромбозу. Особенностями операций на малоберцовых артериях является необходимость четко оценить объем кровотока. Для разгрузки артерии нередко используются специальные приемы - разгрузочные фистулы с венами далеко от анастомоза.
Часто пациентам отказывают в сохранении ноги по причине отсутствия хорошей длиной и проходимой артерии на голени, однако при этом, мы нередко видим отдельные участки и ветви артерий с сохраненным кровотоком. Нашим ведущим сосудистым хирургом Калитко И.М. для таких ситуаций разработана методика многоэтажного шунтирования артерий голени. Нередко выполняется несколько коротких шунтов к отдельным проходимым сегментам артерий. Важным условием для нормальной работы такой сложной реконструкции является достоверная оценка приходящего и распределяющегося объема крови. При перегрузке шунтов могут использоваться разгрузочные фистулы.
Возможные осложнения после шунтирования
- Кровотечение во время операции - редкое явление, обычно кровопотеря составляет 300-500 мл и не требует восполнения.
- Нагноение послеоперационных ран - может наблюдаться у ослабленных пациентов с диабетом и гнойным процессом на стопе. Чаще всего протекает благоприятно, но задерживает выздоровление пациента.
- Реперфузионный синдром - состояние конечности, связанное с восстановлением кровотока на фоне критической ишемии. Характеризуется резким отеком конечности, болевыми ощущениями, гиперемией. Обычно проходит через 2-3 недели после операции.
- Лимфорея - продолжительное истечение лимфы из разрезов. Редкое осложнение в нашей клинике, причиной которого бывает повреждение увеличенных лимфоузлов в паховой области при хирургическом доступе к бедренной артерии.
- Образование ложных микотических аневризм шунта - редкое осложнение, которое наблюдается при присоединении инфекции к аутовенозному шунту. Является опасным состоянием, так как может привести к позднему разрыву шунта или его тромбозу.
- Тромбоз аутовенозного шунта может быть ранним или поздним. Ранние тромбозы связаны с недостаточным оттоком по шунту из-за плохих артерий ниже шунта или с высокой свертываемостью крови. Поздние тромбозы связаны с прогрессированием атеросклероза в артериях оттока или притока и рубцеванием самого шунта. Использование антикоагулянтов и контрольной ангиографии после шунтирования позволяет устранить причины ранних тромбозов. Для предупреждения поздних необходимо наблюдение у сосудистого хирурга.
Наблюдение и прогноз после шунтирования
Успех операции бедренно-дистального шунтирования зависит от очень большого количества факторов. Помимо ювелирной техники исполнения, грамотной интраоперационной оценки состояния артерий и знания причин послеоперационных тромбозов очень важным элементом успеха является тщательное послеоперационное наблюдение.
Перед выпиской больного из стационара мы обязательно проводим ультразвуковое исследование шунта. При выявлении оставшихся венозных сбросов мы немедленно их устраняем.
Через месяц, полгода и год после операции пациент приглашается на контрольные осмотры сосудистого хирурга с обязательным выполнением УЗИ. Если при УЗИ диагностике выявляются проблемы в функции шунта, то мы проводим пациенту мультиспиральную компьютерную томографию шунта и артерий ног.
При своевременном выявлении сужений мы можем устранить их с помощью ангиопластики и стентирования.
Успех операции шунтирования артерий нижних конечностей составляет в нашей клинике 95%. Через год проходимы 85% шунтов. Первичная проходимость в течение 3лет составила 70%, вторичная проходимость (после дополнительных вмешательств) - 88% шунтов. Сохранить конечность в течение 3-х лет наблюдений нам удалось у 88% пациентов.
Удаление тромбов из артерий
Удаление тромба (тромбэктомия) может быть отдельным видом лечения, но чаще является компонентом сложного вмешательства на артерии или вене с помощью специального инструмента или лазерного световода. Тромбоз в артерии может образоваться вследствие её сужения или расширения. Фрагмент тромба может быть принесён из других артерий или сердца - это называется эмболией. Тромботические массы в просвете сосудов блокируют кровоток и вызывают недостаточность кровообращения, которая может привести к гангрене органа или конечности. Современная сосудистая хирургия имеет ряд технологий, позволяющих удалять тромботические массы из сосудов. Ценой несвоевременной тромбэктомии является потерянная конечность. Время имеет решающее значение. Тромбэктомию из артерий нижних конечностей часто называют фокусом в сосудистой хирургии, который длится недолго, выглядит очень эффектно и позволяет сразу восстановить кровоток.
![]()
Как проводится операция тромбэктомия в Инновационном сосудистом центре
- Удаление тромбов в ноге зондом Фогарти
Открытая тромбэктомия это операция по удалению тромба и восстановлению кровотока в артерии с помощью специального одноразового инструмента — катетера Фогарти. Название этот инструмент получил в честь изобретателя - американского хирурга Томаса Джеймса Фогарти. При операции сердечно-сосудистый хирург проводит разрез ниже места тромботической закупорки, так как удаление тромбов облегчается по току крови. Если у пациента тромбоз аорты или подвздошных артерий в животе, то разрез выполняется в паховой области, если тромбоз в подколенной артерии, то доступ проводится на голени или на стопе.
После выделения и оценки состояния артерии на ней проводится надрез 3-5 мм, в который проводится баллонный зонд Фогарти в сжатом состоянии. Для лучшей упругости в зонд устанавливается металлический проводник, который после прохождения зонда выше тромба извлекается. К зонду присоединяется шприц, через который проводится раздувание баллона. После этого хирург извлекает раздутый баллон, который подталкивает тромботические массы к разрезу артерии. Напор крови выше тромба помогает его экстракции баллончиком зонда. Если удалить тромб сразу полностью не удаётся, то процедура повторяется до хорошей пенистой струи крови.
На артерии устанавливаются сосудистые зажимы и отверстие в ней ушивается сосудистым швом. Операция длится около часа. Такая традиционная несложная операция хорошо помогает при острой закупорки сосудов тромбоэмболом (тромбом, принесенным из сердца или из более крупных сосудов), однако если случается тромбоз артерий на фоне атеросклероза, то операция тромбэктомии зондом Фогарти становится невозможной или даже опасной, так как зонд легко разрывается об острые края атеросклеротических бляшек или может зацепиться за бляшку и надорвать её. Поэтому для таких случаев мы используем методы эндоваскулярного удаления тромбов. Зонд Фогарти доступен по цене большинству лечебных учреждений, а по простоте применения метод подходит даже начинающему врачу.
- Операция по расщеплению и отсасыванию тромбов зондом Rotarex Straube
Зонд Rotarex Straube - так называется медицинский инструмент, который позволяет очистить сосуды от тромбов, не прибегая к большому хирургическому разрезу, через прокол артерии с отличным результатом. Данный зонд не повреждает стенки сосуда, бережно удаляя тромботические массы и освобождая просвет сосуда.
Принцип действия заключается в размельчении тромба вращающейся головкой зонда и всасыванием его частиц в просвет зонда с выведением из сосуда в специальный пакет. Применение Rotarex Straube возможно даже при хронических тромбозах на фоне атеросклеротических и диабетических поражений артерий. Зонд Rotarex Straube очищает от тромбов сосуд, но не удаляет атеросклеротических бляшек, поэтому для восстановления просвета сосудов при необходимости выполняется ангиопластика и стентирование поражённых сосудов ноги. Процедура эндоваскулярной тромбэктомии Rotarex Straube проводится без разрезов, по длительности занимает 20-30 минут и только через прокол стенки сосуда, поэтому основной метод обезболивания - местная анестезия.
Незаменима зондовая тромбэктомия из артерий кишечника при мезентериальном тромбозе. Учитывая тяжелейшее общее состояние больных с данной патологией и трудности с доступом к брыжеечным артериям катетерная тромбэктомия предпочтительным методом операции по восстановлению кровообращения в кишечнике. Однако высокая цена на этот девайс затрудняет его применение для большинства пациентов.
Для отсасывания тромбов из глубоких вен используется другой зонд - Aspirex. Недостаток этих методов - высокая стоимость расходного материала и необходимость иметь очень квалифицированного специалиста. Существуют катетерные технологии удаления тромбов лазером. Высокоэнергетический лазер воздействует непосредственно на тромботические массы, вызывая процесс вапоризации — испарения тромботических масс. Несмотря на интересный механизм, операция тромбэктомии лазером не получила широкого распространения нигде в мире, потому что такие световоды очень дороги и существует риск термического повреждения сосудистой стенки.
При своём образовании тромб проходит несколько этапов. Сначала это просто сгусток крови, напоминающий по консистенции желе. Через 7 дней этот сгусток уже довольно плотный и малоподвижный. По консистенции он напоминает джем. Через месяц этот сгусток называют тромбом. Он становится плотным и крошащимся напоминающий творог. Через 3 месяца этот тромб превращается в плотную фиброзную массу.
Сколько-нибудь растворить тромб возможно только в первую неделю после его образования. Для этого используется специальный препарат - тромболитик. Он расщепляет нити фибрина, и тромб постепенно рассасывается. Самый лучший способ доставки препарата к тромбу - это специальный катетер с боковыми отверстиями, через который медленно вливается тромболитик. Процедура может длиться до 6 часов.
После растворения тромба необходимо устранить его причины — сужение просвета сосуда бляшкой. Это достигается баллонной ангиопластикой и стентированием. Операция тромболизиса эффективна в отношении тромбов в артериях и глубоких венах конечностей.
Подготовка к лечению
В случае острых тромбозов операция по удалению тромбов в ноге должна проводиться по срочным показаниям с целью спасения нижней конечности. Срочность операции зависит от степени недостаточности кровообращения и срока заболевания. Подготовка к такому вмешательству минимальная. Перед операцией необходимо пройти следующие обследования и процедуры:
Общий анализ крови и мочи Биохимический анализ крови (мочевина, креатинин, электролиты) ЭКГ Эхокардиография - для выявления причин тромбоза УЗИ артерий и глубоких вен поражённой нижней конечности Установка мочевого катетера Установка внутривенного магистрального катетера Очистительная клизма Бритьё мест хирургического доступа
Обезболивание при лечении
Выбор метода анестезии зависит от предполагаемого объёма вмешательства и общего состояния больного. При операциях на артериях ног мы чаще всего используем эпидуральную анестезию, иногда для тромбэктомии применяется местная анестезия. Если необходима прямая тромбэктомия из аорты или подвздошных артерий, то мы можем использовать общий наркоз.
Возможные осложнения после операции
При использовании зонда Фогарти иногда бывают следующие осложнения:
Разрыв внутренней стенки сосуда с её расслоением и вторичным тромбозом
Отрыв головки зонда и оставление его в просвете.
Перфорации изменённой стенки сосуда зондом.
Осложнения, связанные с доступом (гематома, скопление лимфы, нагноение раны)
Такие осложнения встречаются довольно редко. Частота их уменьшается по мере накопления опыта тромбэктомий в клинике. В нашей клинике мы не наблюдаем таких осложнений на протяжении последних пяти лет.
Осложнения при эндоваскулярной тромбаспирации Rotarex:
- Расслоение стенки сосуда при грубом проведении зонда
- Перенос кусочков тромбов в мелкие артерии ниже места тромбоза
- Образование гематомы в области операции
- Подобные осложнения обычно выявляются по ходу операции и обычно сразу устраняются.
Прогноз после операции
Тромбоз является осложнением различных заболеваний. Это значит, что удаление тромба (тромбэктомия) является вмешательством, устраняющим осложнения, поэтому прогноз после операции зависит от устранения причин тромбоза. Если это тромбоз, связанный с сужением артерий, то восстановление просвета методом ангиопластики и стентирования устраняет причины тромбоза и обеспечивает хороший отдалённый прогноз. Если тромбоз или тромбоэмболия связаны с заболеваниями других сосудов или сердца, то необходимо лечение этих заболеваний, для предупреждения повторных эпизодов переноса тромбов.
Программа наблюдения
После извлечения тромбов и устранения причин их появления пациент нуждается в наблюдении сосудистого хирурга. Во время нахождения в стационаре хирург оценивает компенсацию кровообращения и скорость кровотока с помощью допплерографии. При выписке пациенту назначается антитромботическая терапия, в зависимости от причин тромбоза. В качестве препаратов выбора обычно называются плавикс, варфарин, аспирин. Через месяц после выписки необходимо провести контрольное ультразвуковое дуплексное сканирование сосудов, чтобы оценить состояние восстановленных сегментов и компенсацию кровообращения. Необходимо также оценивать возможные источники тромбоэмболии (полости сердца, аорту) с использованием эхокардиографии. После операции пациенту необходимо повторять ультразвуковые исследования и сдавать анализы на свёртываемость крови (АЧТВ, ТВ, агрегацию тромбоцитов) дважды в год.
Стентирование сосудов нижних конечностей
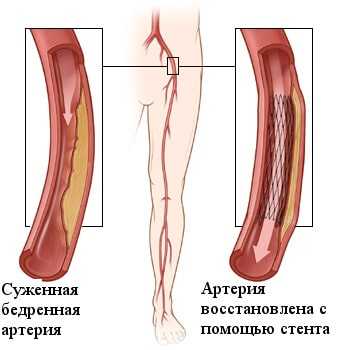
Стентирование нижних конечностей — метод лечения основанный на укреплении сосудистой стенки специальной металлической конструкцией - стентом. Критическая ишемия и гангрена нижних конечностей долгое время лечились только с помощью открытой операции шунтирования. При всех положительных качествах шунтирование имеет один недостаток - это большая открытая операция с разрезами для доступа к сосудам. Это создаёт риски осложнений, связанных с большими вмешательствами у больных с гангреной. Эндоваскулярные методы позволили проводить эффективное лечение критической ишемии у больных с сопутствующими поражениями коронарных, почечных и сонных артерий головного мозга.
Развитие медицинских технологий позволило минимизировать операционную травму с помощью эндоваскулярных вмешательств через прокол кожи и без разрезов. Основными эндоваскулярными операциями являются ангиопластика нижних конечностей и установка стентов в сосуд. Смысл ангиопластики сосудов заключается в раздувании суженного или закупоренного сегмента с помощью специального баллона, проводимого по тонкому проводнику. После ангиопластики в просвет восстановленного сосуда для поддержания стенки может устанавливаться специальная металлическая сетка - стент. Исторически для разрушения бляшки в сосудах использовалась лазерная ангиопластика, однако она уступила место новым, совершенным эндоваскулярным инструментам.
Эндоваскулярные технологии в Инновационном сосудистом центре
Основной миссией нашей клиники является лечение критической ишемии и гангрены конечностей. Мы стремимся к использованию новейших подходов для решения этой задачи. С 2011 года в практику наших сосудистых хирургов внедрены методы эндоваскулярной хирургии при критической ишемии. Отмечая преимущества эндоваскулярного подхода, мы с каждым годом расширяем возможности нашей клиники в применении данных методов.
Роль малоинвазивных технологий растёт - сейчас более 50% с критической ишемией и гангреной оперируется эндоваскулярно, а ещё более, чем у 40% применяется гибридный подход. Это шунтирование с ангиопластикой и стентированием артерий нижних конечностей. Инновационный сосудистый центр - это клиника, где делают более 500 операций ангиопластики и стентирования артерий нижних конечностей в год.
Возможности эндоваскулярной хирургии развиваются синхронно с созданием инновационных инструментов для лечения, поэтому в нашей практике операции через прокол всё больше вытесняют открытые вмешательства.
![Баллонорасширяемый стент]()
Виды стентов
Самораскрывающиеся стенты являются более предпочтительными для протяжённого поражения, извитых сосудов и в местах предполагаемого внешнего воздействия — сгибы и скручивания. Они идеально подходят для бедренно-подколенных поражений, но имеют высокую стоимость Такие стенты сделаны из металла с памятью формы и при раскрытии занимают свободный просвет. С целью лучшего прилегания после установки стенты дополнительно раздуваются баллоном.
Баллонные расширяемые стенты рекомендованы при выраженном кальцинировании стенки сосуда. Они подходят для идеально точного расположения и не смещаются при установке.
Баллоны и стенты с лекарственным покрытием пришли из коронарной ангиопластики и могут применяться при повторных вмешательствах на артериях голени. Они меньше склонны к зарастанию неоинтимой. Цены на ангиопластику нижних конечностей во многом зависят от выбора инструмента и его производителя.
Подготовка к стентированию
Перед выполнением операции стентирования пациент должен быть соответствующим образом обследован на предмет сосудистых поражений, рисков осложнений. Должен быть выполнен комплекс лабораторных обследований перед операцией и коагулограмма. Учитывая нагрузку пациента антитромботическими препаратами, необходимо исключить возможные источники кровотечения (язву желудка, кровоточащий геморрой).
Накануне вмешательства вводится лёгкий седативный препарат, позволяющий пациенту хорошо поспать и не нервничать. Перед операцией пациенту выбривается место предполагаемого доступа. В предоперационной сестра установит мочевой катетер и внутривенную иглу для инфузий. В операционной на плечо накладывается манжета для измерения давления и датчики для непрерывного снятия ЭКГ фиксируются на груди.
Анестезия при стентировании
Большинство эндоваскулярных процедур ангиопластики и стентирование сосудов нижних конечностей могут быть выполнены с умеренной внутривенной седацией и местной анестезией в месте прокола для доступа. Обязательно проводится мониторинг артериального давления, электрокардиограммы и уровня насыщения крови кислородом (пульсоксиметрия). На случай непредвиденных осложнений в операционной имеется дыхательный аппарат и дефибриллятор. Если операция проводится по поводу критической ишемии, то для комфортного положения пациента проводится эпидуральная анестезия (введение через катетер в область позвоночника анестезирующего препарата).
![Результат ангиопластики с самораскрывающимся стентом]()
Как проходит ангиопластика сосудов нижних конечностей
Для проведения оперативного вмешательства на артериях нижних конечностей пациент укладывается в положении лёжа на спине с руками по бокам. Если предполагается плечевой доступ через локтевую ямку, то рука отводится на 45-90º от пациента для удобства пункции. Чаще применяется доступ через бедренную артерию, но возможен и ретроградный доступ через сосуды на стопе.
Чрескожная ангиопластика начинается доступом к сосуду по пульсации, а если она отсутствует, то пункция проводится по анатомическим ориентирам, но в нашей клинике для доступа используется ультразвуковое сканирование в B-режиме. После попадания иглой в сосуд проводится тонкий проводник, по которому устанавливается специальная трубочка - интрадьюссер с клапаном на конце и возможностью промывания. Затем выполняется введение контраста - ангиография для уточнения тактики операции. Проводник проводится до места сужения, преодолевает это сужение и проводится дальше. После прохождения всех сужений по проводнику проводится баллон, который раздувается и моделирует просвет сосуда (ангиопластика). После этого проводится контрольная ангиография и если выявляется расслоение стенки артерии, то в это место необходимо установить стент, подходящий по диаметру.
Виды ангиопластики
- Субинтимальная баллонная ангиопластика сосудов — проводник проводится под изменённой внутренней стенкой (интимой) сосуда и дальше выходит в свободный просвет.
- Интралюминарная ангиопластика — разновидность вмешательства, когда проводник проходит по естественному просвету артерии, проскальзывая через суженные и закупоренные участки.
- При лазерной ангиопластике - атеросклеротическая бляшка выжигается специальным лазерным катетером.
Баллонная ангиопластика артерий нижних конечностей без стентирования рекомендуется для лечения поражений голени. Обязательно надо стентировать подвздошные артерии, так как частота повторных сужений (рестенозов) без стента очень высока.
После проведения ангиопластики и стентирования обязательно проводится контрольная ангиография для оценки результата.
Возможные осложнения
Осложнения после баллонной ангиопластики сосудов нижних конечностей обычно развиваются в ходе проведения вмешательства и должны немедленно устраняться. Способы для устранения этих осложнений имеются в арсенале сосудистых хирургов. Чаще всего наблюдаются следующие осложнения:
- Кровотечение из места доступа (гематома или псевдоаневризма) - чаще всего бывает при нарушении пациентом постельного режима. Иногда требует открытого доступа для устранения источника кровотечения.
- Инфекция места пункции - очень редкое осложнение. Она может развиваться при тяжёлых гнойно-деструктивных процессах на нижней конечности. Лечить необходимо антибиотиками. При необходимости проводить вскрытие гнойного очага.
- Повреждение почек контрастом - редкое осложнение от контрастного вещества.
- Диссекция (расслоение) артерии - иногда наблюдается при сложных поражениях и попытках субинтимального прохождения. Чаще всего удаётся устранить с помощью установки стента.
- Закупорка артериального русла кусочками бляшки - может определяться при контрольной ангиографии.
- Перелом стента в местах его изгиба - позднее осложнение, связанное с механической нагрузкой на металл.
- Повторное сужение в месте установки стента (рестеноз) - процесс зарастания просвета стентированного сегмента.
- Разрыв артерии — осложнение, развивающееся из-за избыточного раздувания баллона в резко кальцинированном сосуде. Выявляется в ходе контрольной ангиографии. Часто удаётся стабилизировать ситуацию длительной экспозицией баллона, может потребоваться установка стент-графта или открытая операция.
- Спазм артерий — реакция на раздувание сосуда баллонном. Встречается в 10% процедур. Для устранения спазма могут вводиться лекарственные препараты (папаверин, нитроглицерин).
Частота всех осложнений составляет не более 5% от всех проведённых процедур и они обычно своевременно устраняются в ходе вмешательства.
Наблюдение после ангиопластики и стентирования
В нашей клинике принята схема ведения пациента после операции для исключения осложнений ангиопластики и стентирования периферических артерий нижних конечностей:
- Для лучшего результата показана двойная дезагрегантная терапия, включающая приём плавикса и аспирина. Медикаментозная профилактика играет важную роль в отдалённых результатах вмешательства и продолжительности жизни пациентов.
- Первый осмотр проводится в первые 2 недели послеоперационного периода с обязательным УЗИ периферических сосудов.
- Следующие осмотры проводятся через несколько месяцев.
- Через год после хирургического лечения обязательно делают МСКТ ангиографию ног.
Баллонная ангиопластика и стентирование артерий нижних конечностей является эффективным методом восстановления кровотока при большинстве окклюзионных поражений кроме подколенной артерии. По своим непосредственным результатам этот метод не уступает открытым операциям шунтирования, если проводится по строгим показаниям. Преимуществом эндоваскулярной хирургии является малая травматичность, отсутствие боли, возможность повторных вмешательств, а также меньший риск для жизни.
По мере совершенствования инструментария для ангиопластики и стентирования малоинвазивные вмешательства занимают всё большее место в ведении пациентов с критической ишемией и гангреной.
Гибридные эндоваскулярные вмешательства при патологии артерий нижних конечностей

Эндоваскулярные методы лечения продолжают свое победное шествие по планете, постоянно расширяя свое влияние на коррекцию сосудистой патологии. Тем не менее, некоторые проблемы до сих пор остаются серьезным вызовом как для открытых, так и для эндоваскулярных хирургов. Например, при тяжелых многоэтажных поражениях артерий нижних конечностей не всегда удается выполнить их полноценную коррекцию только рентгенохирургическим либо открытым способом [1-7, 9,12,14,16-20]. При использовании исключительно эндоваскулярных методов часто увеличивается время облучения и объем используемого рентгеноконтрастного вещества [1,3,8,10-15]. С другой стороны, продолжительные открытые сосудистые вмешательства сопровождаются увеличением частоты осложнений и летальных исходов, особенно у пожилых пациентов и у больных с тяжелыми сопутствующими заболеваниями [1-3,6,8,12-15]. Для решения этой проблемы в современных условиях активно развивается концепция гибридной хирургии, которая заключается в одновременном использовании как эндоваскулярных, так и открытых хирургических методов лечения сложных поражений сосудов 14.
В некоторых клиниках частота выполнения гибридных операций при многоэтажных поражениях достигает 25%, и эти цифры продолжают расти. [3-6,9,11]. Обычно данные операции проводятся в специальной гибридной операционной, оснащенной прозрачным для рентгеновских лучей операционным столом и ангиографической установкой (стационарной или передвижной С-дугой).
Выделяют одномоментные и двухэтапные гибридные вмешательства, когда открытый и эндоваскулярный этапы разделяются по времени. Большинство специалистов в последнее время склоняются к тому, что термин “гибридная хирургия” более правильно использовать только в случаях одномоментных вмешательств [2].
Наиболее частыми гибридными периферическими вмешательствами в настоящее время являются эндартерэктомия из общей бедренной артерии в сочетании с ангиопластикой/стентированием нижележащих и/или вышележащих сегментов, бедренно-подколенное шунтирование в сочетании с эндоваскулярными вмешательствами на артериях голени, ангиопластика/стентирование поверхностной бедренной артерии (ПБА) с одномоментным выполнением бедренно-дистального шунтирования артерий голени, а также различные операции на брахиоцефальных артериях 8.
Вероятно, самой распространенной гибридной операцией на периферических сосудах является одномоментное стентирование подвздошных артерий в сочетании с эндартерэктомией из общей бедренной артерии (ОБА) и возможным бедренным шунтированием/стентированием. Dosluoglu с коллегами в 2006 году разработали технику PAGA (“pre-arteriotomy guidewire access”, или “эндоваскулярная установка проводника до артериотомии”) для оптимизации подобных операций [5]. В последние годы техника получила широкое распространение во всем мире. Описание методики в классическом варианте представлено ниже.
Как известно, пункция артерии и проведение проводника после выполненной эндартерэктомии может сопровождаться риском развития кровотечений и диссекций в ОБА и НПА. Одним из главных достоинств методики PAGA является устранение данных рисков, т.к. артерия пунктируется перед эндартерэктомией. Также при использовании этой техники можно относительно безопасно выполнить пункцию НПА в случае необходимости, т.к. в конце операции эта область тщательно ушивается и риск забрюшинной гематомы практически отсутствует (при традиционном эндоваскулярном подходе пункция НПА является нежелательной процедурой).
В качестве примера использования методики PAGA можно привести опыт корейских специалистов Joh et al [11]. Они использовали данную методику с некоторыми изменениями. Так, в случае, если на начальном этапе не удавалось выполнить реканализацию окклюзии подвздошных артерий ретроградным доступом, выполнялась антеградная реканализация (доступом через контралатеральную ОБА, либо через плечевую артерию), затем проводник захватывался и выводился через артериотомическое отверстие в ходе эндартерэктомии или шунтирования (т.н. “экстернализация” проводника).
Вышеуказанными корейскими авторами также применялась антеградная методика PAGA при сочетанных поражениях ОБА и ПБА: сначала выполнялась антеградная реканализация ПБА доступом через пораженную ОБА, затем эндартерэктомия из ОБА и потом финальная ангиопластика/стентирование ПБА [11].
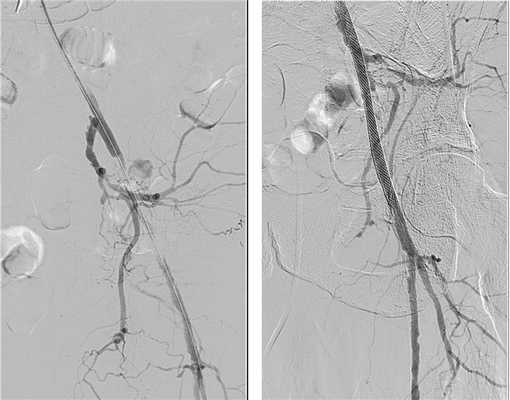
Также часто выполняется наложение бедренно-дистального шунта с одномоментным стентированием вышележащих сегментов (бедренной и/или подвздошных артерий). Данный вид вмешательств используется достаточно давно. Так, в 2001 году Schneider с соавт. впервые описали технику выполнения одномоментной ангиопластики сужений ПБА в сочетании с наложением бедренно-берцового шунта у больных с критической ишемией нижних конечностей [12]. В госпитальном периоде ни у одного из 12 пациентов не было отмечено окклюзии шунта, ампутаций также удалось избежать. Через 2 года частота первичной проходимости артерий составила 76%. Пример гибридного стентирования левой ОПА в сочетании с наложением бедренно-берцового шунта представлен на рис. 1.
До сих пор дискутабельным остается вопрос о схеме введения антикоагулянтов и антиагрегантов во время и после гибридных вмешательств на периферических артериях. Наиболее признанной схемой у большинства специалистов является следующая: в ходе вмешательства вводится 70-100 ЕД/кг гепарина (в среднем 5000-7000 ЕД), также в дальнейшем пациент получает клопидогрель 75 мг/день в течение 3-6 месяцев и 100 мг/день ацетилсалициловой кислоты пожизненно 15. Вопреки мнению некоторых сосудистых хирургов, риск кровотечения при подобной схеме остается невысоким как во время операции, так и в ближайшем послеоперационном периоде [1-12, 14, 18].
Эффективность гибридных операций, по данным разных авторов, является достаточно высокой [1-16, 19-23]. В работе Antoniou показано, что проходимость артерий после гибридных вмешательств через 1 год составила 98%, причем исходно группа пациентов была достаточно тяжелой (47% больных с критической ишемией нижних конечностей) [1]. Matsagkas с соавт. доложили, что у пациентов с критической ишемией первичная и вторичная проходимость оперированных сегментов через 2 года составила 93,2% и 95,5% соответственно [10]. В исследовании Cotroneo были изучены результаты гибридных вмешательств у 44 пациентов (24 были с хронической и 20 - с критической ишемией). Через 2 года первичная и вторичная проходимость составила 79,1% и 86,1% соответственно [4]. Nishibe с коллегами доложили, что у пациентов с мультифокальными поражениями TASC D через 2 года после гибридных операций первичная проходимость оперированных сегментов составила 94%, а частота спасения конечности - 100% [13].
В работе Schanzer с соавт. также доложено о хороших результатах гибридной ангиопластики/стентирования сужений в поверхностной бедренной артерии (ПБА) в сочетании с шунтированием артерий голени у 23 больных с критической ишемией. Проксимальный анастомоз шунта вшивался в дистальный отдел ПБА или в подколенную артерию, дистальный - в артерию голени или стопы. В ближайшем послеоперационном периоде не было отмечено случаев ампутации или тромбозов оперированных сегментов. Через 5 лет ампутации удалось избежать 70% пациентов, эндоваскулярная коррекция рестенозов в ПБА потребовалась только 1 больному [8].
Многие авторы отмечают сокращение времени нахождения в клинике и снижение стоимости лечения у пациентов с гибридными одномоментными вмешательствами по сравнению с теми, кто перенес двухэтапные операции [1-8, 10, 12-16, 22]. Так, в работе Ebaugh с соавт. показано, что при одноэтапных операциях больничные расходы снижаются почти в 2 раза по сравнению с двухэтапными [7]. Кроме того, при гибридных вмешательствах практически отсутствуют осложнения в области пункции, так как в конце операции эта зона тщательно ушивается. Безусловно, при гибридных процедурах, по сравнению с тотальной эндоваскулярной коррекцией, снижается расход рентгеноконтрастного вещества, что очень важно у пациентов, находящихся в группе риска развития контраст-индуцированной нефропатии [2-7, 17, 19].
Интересны данные, полученные Dosluoglu с соавт.: в группе гибридных вмешательств, проведенных в их клинике, частота выполнения эндоваскулярного этапа сосудистым хирургом составляла 0% в 2004 году и на порядок выше - 86,3% в 2010 году [6]. Показано, что сосудистые хирурги моложе 50 лет активно осваивают эндоваскулярные методики и регулярно посещают специальные обучающие курсы, что позволяет им самостоятельно, без помощи эндоваскулярных хирургов, проводить гибридные операции. Все это способствует дальнейшему активному распространению гибридной хирургии при патологии периферических артерий.
Читайте также:
- Причины otopathia interna. Нарушения слуха и вестибулярной функции при артериосклерозе
- УЗИ секвенции и синдромов плода. Ассоциации плода
- Артерио-венозная аневризма и туберкулома легкого. Лечение туберкуломы легкого.
- Частичные агонисты. Изменение ответа на лекарство при десенсебилизации
- Морфофункциональные системы клетки. Покровная система клетки