Частичные агонисты. Изменение ответа на лекарство при десенсебилизации
Добавил пользователь Владимир З. Обновлено: 22.01.2026
За последние десятилетия психофармакотерапия уверенно шагнула вперед, появились новые препараты для лечения душевных заболеваний. В настоящее время чрезвычайно актуальны вопросы по выбору психотропных средств (ПС) для пациентов не только психиатрических клиник, но и общемедицинской практики. Это связано с широкой распространенностью тревожных и депрессивных состояний среди населения (в России до 6-7%) и неуклонным ее ростом, частым сочетанием психической патологии с соматической, в связи с чем с необходимостью применения ПС сталкиваются врачи самых разных специальностей. Именно они, а не неврологи и психиатры, назначают 2/3 всех ПС. В итоге, по данным ВОЗ, около 1/3 взрослого населения развитых стран принимают психофармакологические препараты (при отсутствии гиподиагностики данный показатель мог быть даже выше).
Наибольшего внимания заслуживают два класса ПС - антидепрессанты и анксиолитики ввиду их эффективности при различных нозологиях, возможности минимизировать нежелательные эффекты, сделав терапию максимально безопасной, легкости и гибкости применения, относительно хорошей изученности, а следовательно, и более частого назначения.
Антидепрессанты - самая активно развивающаяся группа ПС, их количество на сегодняшний день исчисляется многими десятками. Антидепрессанты или тимоаналептики улучшают патологически сниженное настроение, а также и общее состояние больных путем уменьшения обусловленных депрессией идеомоторных и сомато-вегетативных нарушений. Причем данные препараты не повышают нормального настроения и не проявляют психостимулирующего действия. Некоторые антидепрессанты обладают противотревожным, седативным, гипнотическим, антифобическим свойствами.
Существуют различные классификации антидепрессантов по химическому строению, механизму действия, по спектрам психотропной активности в зависимости от области применения и риску побочных явлений.
По механизму действия антидепрессанты делятся на: ингибиторы моноаминоксидазы (МАО), а следовательно, тормозящие дезаминирование норадреналина и серотонина (в основном это производные гидразина, например, ниаламид), и блокаторы обратного нейронального захвата этих медиаторов (так называемые трициклические антидепрессанты (ТЦА) - амитриптилин, нортриптилин, имизин, доксепин, кломипрамин, имипрамин и др.). Это препараты первого поколения, эффективные в отношении широкого спектра депрессий - от тяжелых до субсиндромальных.
Синтезированы препараты второго поколения, по механизму действия отличающиеся от вышеописанных «типичных» антидепрессантов. Они названы «атипичными», и к ним относятся селективные ингибиторы обратного захвата серотонина (СИОЗС) - флуоксетин, пароксетин, циталопрам; селективные стимуляторы обратного захвата серотонина (ССОЗС) - тианептин; обратимые ингибиторы моноаминоксидазы типа А (ОИМАО-А) - пиразидол, моклобемид; селективные блокаторы обратного захвата норадреналина (СБОЗН) - мапротилин, миансерин; селективные блокаторы пресинаптического захвата дофамина - аминептин, бупропион. Препараты этой группы обладают активностью против депрессий легкой и средней степеней тяжести.
Из-за различия в химическом строении и механизме действия антидепрессанты разделяются и по области применения (согласно классификации акад. РАМН, проф. А.Б. Смулевича).
Препараты последних генераций относятся к средствам первого ряда - для использования в общемедицинской практике. Они обладают избирательной психотропной активностью, хорошими профилями по переносимости и безопасности, низким риском неблагоприятной интеракции с соматотропными препаратами, минимальным токсическим действием на плод, а также простотой в применении. Все это стало возможно благодаря увеличению специфичности биохимического действия данных антидепрессантов либо максимальному сокращению их влияния на рецепторы, с которыми связано развитие побочных эффектов. ТЦА и ИМАО относятся к средствам второго ряда - для использования в специализированных психиатрических медицинских учреждениях. Они назначаются в основном при тяжелых формах депрессии, когда несмотря на нежелательные явления, возникающие при лечении, необходим их мощный психотропный эффект.
Однако клиническое применение антидепрессанта не может быть основано лишь на общих рекомендациях, цель при выборе препарата - это индивидуализация схемы лечения больного. Должны учитываться возраст, характер течения заболевания, сопутствующая соматическая патология и сопутствующее лечение, особенности терапевтического действия того или иного средства, включая соматорегулирующее, индивидуальная чувствительность к ПС, личностные качества больного и др. Кроме того, в общей медицинской практике, когда лечение необходимо проводить в амбулаторных условиях, в виде длительных курсов, когда пациент - работающий человек, нельзя не уделять внимание частоте приема, комплайнсу и побочным эффектам.
Предпочтение отдается, конечно же, современным средствам с частотой применения не более 1-2 раз в сутки, что существенно не нарушает распорядок дня пациентов. Согласованность действий врача и больного неоспоримо важна, поскольку выполнение рекомендаций - залог успешности проводимой терапии.
Самыми выраженными побочными эффектами обладают ТЦА. В связи с их сильным холинолитическим эффектом часто возникают сухость слизистых, запоры, задержка мочеиспускания, нарушения аккомодации, изменения сердечного ритма (именно поэтому противопоказаниями к назначению ТЦА являются глаукома, аденома предстательной железы, нарушения ритма сердца). Кроме того, следует уделять внимание брадикардии, артериальной гипотензии и явлениям поведенческой токсичности, таким как нарушение цикла сон-бодрствование и дневная сонливость, нарушение тонкой координации движений, снижение внимания, памяти, пространственной ориентировки. Именно у препаратов первого ряда выше риск кардиотоксического, гепатотоксического, нейротоксического действий, а также влияния на сексуальные функции. Кроме того, ТЦА взаимодействуют нежелательным образом со многими соматотропными препаратами (тиреоидными и стероидными гормонами, некоторыми антиаритмическими препаратами, сердечными гликозидами и др.). Необходимо помнить также о лекарственной зависимости и синдроме отмены.
Анксиолитики (от лат. anxius - «тревожный» и греч. lysis - «растворение»), атарактики или транквилизаторы (от лат. tranquillium - «спокойствие») появились на фармацевтическом рынке несколько позднее антидепрессантов. В 60-х гг. XX века в клиническую практику введены первые препараты этой группы - мепробамат, хлордиазепоксид, диазепам, после чего было синтезировано более 100 активных соединений и до сих пор происходит их совершенствование и поиск новых более эффективных. Среди ПС транквилизаторы - это практически самые широко применяемые препараты и в стационаре, и в особенности в амбулаторной практике.
Существуют различные классификации анксиолитиков:
1) по выраженности седативного эффекта:
- с выраженным седативным (гипноседативным) действием - гиндарин, амиксид, хлордиазепоксид, феназепам, бенактизин, некоторые производные бензодиазепина и др.;
- с незначительным седативным действием (алпразолам, бензоклидин, оксазепам и др.);
- «дневные» транквилизаторы с преобладающим собственно анксиолитическим эффектом и минимальной выраженностью седативного либо даже с легким стимулирующим действием (гидазепам, мебикар, празепам);
2) по химическому строению:
- производные бензодиазепина (длительного действия - диазепам, феназепам, циназепам; средней длительности - хлордиазепоксид, лоразепам, нозепам; короткого действия - мидазолам, триазолам);
- производные дифенилметана (бенактизин, гидроксизин, депрол) и 3-метоксибензойной кислоты (триоксазин);
- эфиры замещенного пропандиола (мепробамат);
- производные хинуклидина (оксилидин) и азаспиродекандиона (буспирон);
- барбитураты, а также производные пиридинового и пирролонового рядов и фитопрепараты;
3) по механизму действия (наиболее важная классификация с точки зрения понимания фармакодинамики и сущности побочного действия):
а) по Д.А. Харкевичу: агонисты бензодиазепиновых рецепторов, агонисты серотониновых рецепторов и препараты разного типа действия;
б) по Т. А. Ворониной и С. Б. Середенину:
- из традиционных анксиолитиков - прямые агонисты ГАМК-бензодиазепинового рецепторного комплекса (производные бензодиазепина) и препараты разного механизма действия (мебикар, бенактизин, оксилидин и др);
- из новых анксиолитиков - частичные агонисты бензодиазепинового рецептора (БДР), вещества с различной тропностью к субъединицам БДР и ГАМК-рецептора; эндогенные модуляторы ГАМК-бензодиазепинового рецепторного комплекса; глутаматергические и серотонинергические анксиолитики; антагонисты NMDA-рецепторов и др;
4) по преобладающему эффекту: собственно транквилизаторы (диазепам и др.), снотворные препараты (нитразепам, мидазолам, золпидем), седативные средства (комбинированные препараты с барбитуратами, фито-препараты и др.).
Спектр применения анксиолитиков в клинической практике весьма широк. Они используются для устранения чувства страха, тревоги, эмоциональной напряженности, повышенной раздражительности, для лечения сложных синдромов (тревожно-депрессивного, аффективно-бредового и др.), посттравматических стрессовых расстройств и синдрома отмены, специфических состояний (паническое, обсессивно-компульсивное, социальная и изолированная фобии, послеродовая депрессия, расстройства адаптации и др.). Транквилизаторы обладают гипнотическим, миорелаксирующим, вегетостабилизирующим, амнестическим и противосудорожным эффектами. Их часто применяют в общесоматической практике (при головных болях, психосоматических заболеваниях, гипертензии, синдроме предменструального напряжения, для премедикации и др.).
Положительная черта анксиолитиков заключается в отсутствии тяжелых побочных эффектов, хорошей переносимости и безопасности их применения в связи с отсутствием неблагоприятных влияний на большинство функциональных систем организма и взаимодействия с соматотропными препаратами. В связи с неблагоприятным влиянием на внутриутробный плод анксиолитики противопоказаны при беременности, а также при лактации.
Основными побочными эффектами являются гиперседация, миорелаксация, «поведенческая токсичность» (встречается у 15,4% принимающих анксиолитики и проявляется в основном нарушениями внимания и координации движений), «парадоксальные» реакции (чаще в виде усиления агрессивности и ажитации).
Чаще всего бензодиазепины, кроме того, могут вызывать артериальную гипотензию, головокружения, сухость во рту, диспепсию, повышение аппетита и потребления пищи, дизурию, нарушения сексуальных функций. Высока возможность злоупотреблений и возникновения зависимости, причем риск последней прямо пропорционален длительности лечения. В связи с этим, по рекомендациям ВОЗ, курс терапии бензодиазепинами не должен превышать двух недель.
Также нельзя забывать о синдроме отмены. Его проявления - головокружение и головная боль, раздражительность и беспокойство, тошнота и металлический привкус во рту, потливость и тремор, боль в мышцах и нарушения зрения, нарушения чувствительности и многое др. Обычно он протекает нетяжело.
Проблематична и толерантность, типичная для бензодиазепинов, заключающаяся в редукции эффекта лекарственного средства при повторном его назначении.
Еще одним отрицательным моментом при использовании данных ПС является проявление всех их свойств одновременно. Однако их гипноседативное, миорелаксирующее и амнестическое действия значительно снижают качество жизни пациентов, получающих лечение амбулаторно. Кроме того, по результатам исследований в лаборатории фармакологической генетики НИИ фармакологии РАМН под руководством академика РАМН, профессора С.Б. Середенина выявлено, что эффекты бензодиазепиновых транквилизаторов у каждого пациента реализуются по-разному. Это зависит от генетически детерминированного индивидуального ответа на эмоционально-стрессовое воздействие, которое стимулирует одних людей и морально «парализует» других. Бензодиазепины, оказывая анксиолитическое действие на неустойчивых к стрессу особей, вызывают сонливость, заторможенность у особей с активным поведением. Поэтому задачей ведущих фармакологов стала разработка препарата, который по эффективности не отличается от бензодиазепинов, воздействует на пассивных особей должным образом, но не дезорганизует активных.
Такой препарат создан. Афобазол, разработанный в НИИ фармакологии РАМН, уже начал выпускаться ЗАО «Мастерлек». На Афобазол получены патенты Российской Федерации, США, Европы и Японии.
Афобазол - оригинальный анксиолитик, не является агонистом бензодиазепинового рецептора, по химической структуре - 2 [-2-(морфолино)-этил]-тио-5-этоксибензилимидазола дигидрохлорид, производное 2- меркаптобензимидазола. Препарат препятствует развитию мембранно-зависимых изменений в ГАМК-бензодиазепиновом рецепторном комплексе, наблюдаемых при формировании эмоционально-стрессовых реакций и приводящих к снижению доступности бензодиазепинового рецепторного участка для лиганда.
Доказана высокая терапевтическая активность Афобазола при тревожных и тревожно-астенических состояниях, соответствующих экспериментальному пассивному (стресс-неустойчивому) фенотипу эмоционально-стрессовой реакции.
Афобазол имеет отчетливое анксиолитическое свойство, которое не сопровождается гипноседативным эффектом (седативное действие выявляется у Афобазола в дозах, в 40-50 раз превышающих ЕD50 для анксиолитического действия). Это очень важно для работающих людей, желающих сохранить привычную активность. Кроме того, данная особенность способствует высокой комплаентности. Афобазол также влияет на пониженное настроение и обладает умеренно выраженным активирующим, вегетостабилизирующим и антиастеническим действиями. У препарата отсутствуют миорелаксантные свойства, негативное влияние на показатели памяти и внимания.
При его применении не формируется лекарственная зависимость (что важно при длительных курсах) и не развивается синдром отмены. Это позволяет отнести данный селективный анксиолитик к безрецептурным средствам.
В опытах на крысах и кошках установлено, что Афобазол в дозе 5 мг/кг вызывает более выраженное усиление мозгового кровотока у крыс, перенесших глобальную преходящую ишемию, по сравнению с интактными животными, что свидетельствует о нейропротекторном действии препарата. Также имеются данные об антимутагенных, стресспротекторных и иммуномодулирующих свойствах Афобазола.
Терапия этим препаратом практически не сопровождается побочными эффектами, отмечаемыми у 9% пациентов. Те, которые отмечаются (легкое головокружение, головная боль, незначительная вялость и тошнота), выражены незначительно, не требовали снижения суточной дозы препарата или его отмены и проходили самостоятельно. Помимо хорошей переносимости, Афобазол обладает рядом других преимуществ - низкой токсичностью, благоприятным профилем интеракции с другими лекарственными средствами и отличается простотой схемы лечения.
1. Г.Г. Незнамов, С.А. Сюняков, Д.В. Чумаков, Л.Э. Маметова, «Новый селективный анксиолитик афобазол», Журнал неврологии и психиатрии имени С.С.Корсакова, 2005; 105: 4:35-40
2. Середенин С.Б., Бадыштов Б.А., Незнамов Г.Г. и соавт. Прогноз индивидуальных реакций на эмоциональный стресс и бензодиазепиновые транквилизаторы, 2001.
3. Смулевич А.Б., Дробижев М.Ю., Иванов С.В. Клинические эффекты бензодиазепиновых транквилизаторов в психиатрии и общей медицине, Медиа Сфера, Москва, 2005.
4. Chumakov D.V. Peculiarities of action of anxiolytic afobazole in patients from different typological groups// European Neuropsychopharmacology, Moscow, S160, 2005.
5. Kolotilinskaya N.V., Badyshtov B.A., Makhnycheva A.L. et al. Phase-I investigation of selective anxiolytic afobazole// European Neuropsychopharmacology, Moscow, S161, 2005.
6. Бородин В. И. Побочные эффекты транквилизаторов и их роль в пограничной психиатрии // Психиатр. и психофармакол. — 2000. — № 3. — С. 72-74.;
7. Вейн А.М. с соавт. Неврология для врачей общей практики.//Эйдос Медиа,2001.-504 с.;
8. Лоуренс Д. Р., Бенитт П. Н. Побочные эффекты лекарственных веществ//Клиническая фармакология: В 2 т. / Пер. с англ. — М.: Медицина, 1993. — Т. 1 — С. 254-294. — Т. 2.— С. 54-80;
9. Hamilton M. Assessment of anxiety stages by rating Br. J. Med Psychol., 1959, 32. 50-55
10. А.Б.Смулевич. Депрессии в общемедицинской практике. М.,2000.- 160 с.
11. Nemeroff CB. Evolutionary trends in the pharmacotherapeutic management of depression. J Clin Psychiatry. 1994 Dec;55 Suppl:3-15
12. Beliles K, Stoudemire A. Psychopharmacologic treatment of depression in the medically ill. Psychosomatics. 1998 May-Jun;39(3):S2-19.
13. М.Ю. Дробижев, Психофармакотерапия в общесоматической сети (соматотропные эффекты, совместимость с соматотропными препаратами), Consilium Medicum, том 2/№2/2000
14. Справочник Видаль. Лекарственные препараты в России. М., 2006.
15. Вертоградова О.П. Азафен/ Лекарственные препараты, применяемые в психиатрии. М., 1980, с.178-180
16. Мосолов С.Н. Клиническое применение современных антидепрессантов. РМЖ. Психиатрия, 2005, том 13, №12, с.852-857
Пример рациональной терапии бронхиальной астмы
Почему селективные β 2 -агонисты более безопасны в применении? Почему применяются аэрозоли ИГКС не только с малым, но и с высоким содержанием гормона в одной дозе? Самыми эффективными лекарственными средствами
Почему селективные β2-агонисты более безопасны в применении?
Почему применяются аэрозоли ИГКС не только с малым, но и с высоким содержанием гормона в одной дозе?
Самыми эффективными лекарственными средствами, использующимися в лечении бронхиальной астмы, с позиции доказательной медицины на сегодняшний день могут быть признаны две группы препаратов: ингаляционные глюкокортикостероиды и β2-агонисты.
Ингаляционные глюкокортикостероиды, составляющие основу базисной противовоспалительной терапии астмы, предотвращают развитие симптомов и обострений болезни; улучшают функциональные показатели легких; уменьшают бронхиальную гиперреактивность и некоторые компоненты ремоделинга бронхиальной стенки, в частности утолщение базальной мембраны эпителия и ангиогенез слизистой бронхов [2, 4].
β2-агонисты — бронхолитические препараты, быстро устраняющие бронхоспазм за счет воздействия на β2-адренорецепторы гладкой мускулатуры стенки дыхательных путей. β2-агонисты короткого действия, классическим представителем которых является сальбутамол (вентолин), — наиболее эффективные средства симптоматической (ситуационной) терапии. Кроме того, эти препараты используются и в качестве средств превентивной терапии в случае бронхоспазма, провоцируемого физической нагрузкой, холодным воздухом и ожиданием контакта с «виновным» в развитии астмы аллергеном.
Для лечения астмы во всем мире наиболее широко используется вентолин, что обусловлено его высоким терапевтическим индексом, то есть соотношением лечебного эффекта и побочного действия.
Фармакологические свойства β-агонистов определяются их способностью стимулировать β1- и β2-адренорецепторы клеток различных тканей и прежде всего сердца, где преобладают β1-адренорецепторы, а также легких (в гладких мышцах бронхов представлены в основном β2-адренорецепторы). β2-агонисты оказывают бронхорасширяющий эффект за счет связи с β2-адренорецепторами, что приводит к активизации последних и увеличению концентрации цАМФ внутри гладкомышечной клетки, что в свою очередь вызывает релаксацию гладкой мускулатуры бронхов и снижение выброса медиаторов воспаления из тучных клеток. Самый первый β2-адреномиметик — изопреналин — действовал как на β1-рецепторы сердечной мышцы, так и на β2-рецепторы легких. Тем самым бронхолитический эффект достигался одновременно с кардиотоническим (усиление сократимости сердечной мышцы, увеличение частоты сердечных сокращений). Таким образом селективность β2-агонистов по отношению к β2-адренорецепторам определяет профиль их безопасности.
Сальбутамол (вентолин) является одним из самых селективных β2-агонистов: отношение селективности β2:β1 для сальбутамола составляет 1375, для фенотерола — 120, у изопреналина оно принято за 1 [3].
Другим фармакологическим свойством β2-агонистов, определяющим их эффективность и безопасность, является частичный или полный агонизм. Если фармакологическая эффективность β2-агонистов высока, они называются полными агонистами, если низкая — частичными агонистами. Полные агонисты вызывают максимальную ответную реакцию ткани в отличие от частичного агониста, действие которого слабее даже при назначении высоких доз. Однако это преимущество полных β2-агонистов одновременно может быть и их недостатком. Причина заключается в десенситизации (снижении чувствительности) β-адренорецепторов — явлении, связанном с активацией рецептора. При этом снижается или даже полностью теряется лечебное воздействие препарата, тогда как его побочные эффекты проявляются с большей силой, ибо пациент увеличивает дозу, пытаясь добиться терапевтического действия. Десенситизация — саморегулирующийся процесс, направленный на предотвращение сверхстимуляции рецепторов в случае чрезмерного воздействия на них агонистов β-адренорецепторов. Он является результатом взаимодействия β-адренорецептора с агонистом и зависит от силы и длительности воздействия последнего, стало быть, частичные агонисты будут вызывать меньшую десенситизацию, чем полные. Сальбутамол представляет собой частичный агонист по воздействию на β2-адренорецепторы дыхательных путей и не вызывает нарушений рецепторной чувствительности последних [3].
Сальбутамол, который является гидрофильным соединением и напрямую взаимодействует с β2-адренорецепторами гладких мышц бронхов, характеризуется быстрым началом действия. Обычная доза препарата (200 мкг) вызывает клинически значимое расширение бронхов (определяемое как 15%-ное увеличение ОФВ1) приблизительно через 5-7 мин. Продолжительность его действия достаточно коротка и составляет примерно 4-6 ч. При увеличении дозы препарата время начала действия сальбутамола может сокращаться, а продолжительность его действия — удлиняться.
Таким образом, сальбутамол (вентолин) является препаратом выбора для купирования остро возникающего приступа удушья у пациентов, страдающих бронхиальной астмой, независимо от их возраста, сопутствующих заболеваний, а также от формы и тяжести астмы.
Сальбутамол (вентолин) следует рекомендовать в качестве профилактического средства, применяющегося перед физической нагрузкой, контактом с холодным воздухом, неизбежным контактом с аллергеном (уборка квартиры, посещение домов, где есть домашние животные, поездка за город в сезон палинации) для пациентов, у которых бронхоспазм провоцируется перечисленными выше факторами.
Ингаляции сальбутамола (вентолина) с помощью небулайзера назначаются при остром бронхоспазме, не контролируемом с помощью обычной терапии дозируемыми аэрозолями или порошковыми ингаляторами, а также при тяжелом обострении бронхиальной астмы. В этих случаях доза сальбутамола значительно превышает стандартную и составляет 2,5 мг (при необходимости 5 мг), назначается препарат 2-4 раза в день.
Признаком нестабильного течения бронхиальной астмы наряду с появлением клинических симптомов, снижением показателей спирометрии является увеличение потребности в ингаляционных β2-агонистах. Использование короткодействующих β2-агонистов два и более раз в сутки свидетельствует о наличии неконтролируемой астмы и соответственно неадекватной базисной терапии и служит поводом для пересмотра стратегии лечения. Самыми мощными противовоспалительными агентами являются глюкокортикостероидные (ГКС) препараты, а когда речь идет о лечении бронхиальной астмы — ингаляционные кортикостероиды (ИГКС), которые, практически не уступая по своей клинической эффективности системным ГКС, обладают значительно меньшим риском развития побочных эффектов. Группу ИГКС, представленных на нашем рынке, составляют беклометазон дипропионат, будесонид, флунизолид и флютиказон пропионат.
Беклометазон дипропионат применяется для лечения бронхиальной астмы уже 30 лет и соответственно представляет собой самую изученную форму ИГКС. Он обладает всем спектром противовоспалительной активности, присущим этой группе препаратов. Беклометазон дипропионат превращается в легких в активный метаболит беклометазон-17 — монопропионат, который собственно и оказывает клинический эффект, заключающийся в ослаблении и постепенном полном устранении астматических симптомов, улучшении спирометрических показателей и пикфлоуметрии, уменьшении бронхиальной гиперреактивности. По эффективности беклометазон дипропионат не уступает будесониду и флунизолиду в эквивалентных дозах. Исключение составляет флютиказон пропионат, эффективность которого в два раза выше, чем других ИГКС [1].
Беклометазон дипропионат обладает и хорошим профилем безопасности: в суточной дозе, равной 800 мкг, он не вызывает системных побочных эффектов у взрослых, а в дозе, равной 400 мкг, — и у детей [1]. Что касается местных побочных эффектов, то они одинаковы для всей группы ИГКС и заключаются в возможности развития кандидоза полости рта и горла, дисфонии, возникновения рефлекторного кашля и парадоксального бронхоспазма. Предупредить возникновение этих нежелательных явлений помогают следующие мероприятия: использование спейсера, полоскание рта после ингаляции ИГКС; снижение кратности приема препарата, что существенно снижает риск развития кандидоза. Парадоксальный бронхоспазм необходимо немедленно купировать ингаляционными β2-агонистами короткого действия (например, вентолином). Иногда предварительное (непосредственно перед ингаляцией ИГКС) применение β2-агонистов оказывается эффективным способом профилактики рефлекторного кашля и бронхоспазма и может быть рекомендовано на начальном этапе лечения ИГКС, особенно при использовании высоких доз ИГКС и выраженной бронхиальной гиперреактивности.
До недавнего времени единственным недостатком беклометазона дипропионата считался тот факт, что выпускался он в формах, содержащих 50 мкг препарата в одной дозе. Для достижения средней суточной дозы (400-800 мкг) приходилось применять препарат 3-4 раза в день по нескольку ингаляций (2-4) на прием. В настоящее время на нашем рынке появились препараты беклометазона дипропионата, которые содержат 100 мкг и 250 мкг препарата в одной дозе, например беклофорте, выпускаемый в виде дозированного аэрозоля (в одной дозе беклофорте содержится 250 мкг беклометазона дипропионата). Это очень удобная дозировка ИГКС, если учесть, что в настоящее время наиболее эффективным фармакотерапевтическим режимом применения ИГКС при бронхиальной астме является терапия по принципу «step-down» (шаг вниз). Суть этой терапии заключается в назначении изначально высокой дозы ИГКС в целях быстрого подавления воспаления, уменьшения ремоделинга бронхиальной стенки и соответственно достижения ремиссии. Этот этап в среднем занимает три месяца, хотя клинический эффект лечения проявляется уже в первые недели терапии. Затем доза ИГКС может быть снижена до минимальной, позволяющей эффективно контролировать симптомы болезни и поддерживать показатель пикфлоуметрии на уровне не менее 80% должной величины. Беклофорте как нельзя лучше подходит для такого режима терапии. Рекомендуемые начальные дозы препарата:
- бронхиальная астма легкой степени тяжести - 500 мкг/ сут;
- бронхиальная астма средней степени тяжести - 750-1000 мкг/сут;
- бронхиальная астма тяжелого течения - 1000-2000 мкг/сут.
Суточную дозу обычно делят на два приема, что значительно сокращает риск возникновения местных побочных эффектов и повышает приверженность больных лечению. При назначении беклофорте в высоких дозах (1000 мкг/сут и более) следует рекомендовать обязательное использование спейсера, что снижает риск возникновения системных побочных эффектов.
Таким образом, использование беклофорте в качестве базисного противовоспалительного препарата и вентолина в качестве ситуационного бронхолитического средства может служить примером рациональной и комплаентной фармакотерапии бронхиальной астмы независимо от ее этиологии и тяжести течения.
Современный подход к ведению больных бронхиальной астмой
Рисунок 1. Согласно Британскому руководству по астме, пациента, получающего один раз в день ингаляционный b2-агонист короткого действия, следует перевести на ингаляционный кортикостероид Какой из ингаляционных кортикостероидов больше
 |
| Рисунок 1. Согласно Британскому руководству по астме, пациента, получающего один раз в день ингаляционный b2-агонист короткого действия, следует перевести на ингаляционный кортикостероид |
Какой из ингаляционных кортикостероидов больше всего подходит для лечения астмы?
Какова роль b2-агонистов длительного действия?
Есть ли смысл использовать нелекарственные методы лечения?
Современный подход к ведению больных бронхиальной астмой (БА) основан на трактовке БА как воспалительного процесса аллергического характера. Уменьшение воспаления снижает свойственные астме гиперчувствительность и колебания просвета воздухоносных путей, а соответственно и астматические проявления. Это подтверждает и менее известная концепция, согласно которой хронически недолеченное воспаление приводит к фиброзу воздухоносных путей и их необратимой обструкции.
БА — распространенное заболевание, для лечения которого применяется широкий набор лекарственных средств. Кроме того, существуют тщательно разработанные руководства [1, 2], которым вполне можно следовать, конечно с учетом индивидуальных особенностей каждого пациента.
- Нетяжелая БА (ступени 1 и 2 Британского руководства по астме, см. рис. 2, составитель — Британское пульмонологическое общество)
Традиционно при нетяжелой БА применяют только b2-агонисты. Если таким образом не удается адекватно контролировать заболевание, следующим шагом при лечении взрослых является введение ингаляционного кортикостероида в небольшой дозе, не более 800 мкг беклометазона (или эквивалент) в сутки.
Вопрос о том, когда именно стоит дополнительно назначать ингаляционный кортикостероид, остается спорным. Согласно Британскому руководству по астме, пациента, получающего один раз в день ингаляционный b2-агонист короткого действия, целесообразно перевести на ингаляционный кортикостероид, однако некоторые специалисты опровергают это мнение, считая, что делать это следует на более поздних стадиях лечения. Существует также концепция, по которой все астматики должны принимать ингаляционные кортикостероиды. Она обосновывается тем фактом, что постоянное воспаление постепенно приводит к необратимым изменениям воздухоносных путей.
Однако ввиду отсутствия данных об инвазивных методах исследования трудно оценить обоснованность лечения всех астматиков кортикостероидными противовоспалительными средствами.
Какой противовоспалительный препарат выбрать? В Великобритании широко используют три ингаляционных кортикостероида — беклометазон, будесонид и флютиказон, которые отличаются безопасностью и наибольшей эффективностью.
Исследование безопасности обычно включает в себя оценку функции гипоталамо-гипофизарно-адреналовой системы, костного метаболизма и роста у детей. Не совсем ясно, как эти исследования соотносятся с клинически значимыми побочными эффектами. Если говорить об эффективности, то здесь флютиказон имеет преимущество перед остальными двумя препаратами, но при нетяжелой БА этот факт является спорным, так как, например, можно с одинаковым успехом назначить будесонид или беклометазон в дозе 400 мкг и флютиказон в дозе 200 мкг.
Флютиказон в высоких дозах позволяет сократить количество применяемых средств, т. е. в этом смысле он более удобен, и, возможно, имеет смысл проводить исследования его безопасности именно в таком ракурсе.
В то же время флютиказон более дорогой препарат: большинство моих пациентов, например, предпочитают более дешевые беклометазон либо будесонид, в зависимости от собственных вкусов.
Что делать, если пациент не может или не хочет принимать ингаляционные стероиды? Обычно в качестве альтернативы используют кромогликат натрия или недокромил, но некоторые считают, что в этом случае могут быть полезны недавно появившиеся в практике антагонисты лейкотриенов.
Эти средства были разработаны для ингибирования одной из групп медиаторов воспаления, и, вне всякого сомнения, они успешно действуют при БА, хотя данных, свидетельствующих об их большей эффективности по сравнению с кромогликатом, пока нет. Они могут быть показаны при астме, вызываемой физической нагрузкой, но результаты сравнительных исследований еще только ожидаются.
Стоит упомянуть, что в США традиционно до назначения ингаляционных кортикостероидов применяют препараты теофиллинового ряда, хотя они и не являются собственно противовоспалительными. Надежные сравнительные исследования по всем этим возможностям пока не проведены.
Специалисты стараются избегать назначения кортикостероидов в любой форме детям, предпочитая начать лечение с кромогликата натрия или недокромила. Однако имеются четкие данные, подтверждающие эффективность ингаляционных кортикостероидов, и при необходимости врачи прописывают кортикостероиды детям так же, как и взрослым.
- БА средней тяжести/тяжелая (ступени 3-5 Британского руководства по астме)
Терапевтические мероприятия для таких больных до сих пор находятся в стадии обсуждения. Тяжесть БА со временем меняется, порой пациенты обнаруживают, что симптомы практически исчезли, и b2-агонист короткого действия требуется им редко. В этом случае стоит попытаться снизить дозу постоянно принимаемых препаратов. Однако многие пациенты предпочитают не подвергаться неизбежному риску ухудшения состояния.
Высокие дозы ингаляционных кортикостероидов против b2-агонистов длительного действия. Если БА не поддается контролю ингаляционных кортикостероидов в низких дозах, то выбор стоит между увеличением дозы ингаляционного стероида до 2000 мкг беклометазона (или эквивалент) и дополнительным приемом b2-агониста длительного действия.
Эти возможности сравнивали непосредственно в исследовании беклометазона и сальметерола, причем были доказаны несомненные преимущества последнего [3].
Последующий анализ этих данных выявил значительные различия в реакции на препараты: у части пациентов увеличение дозы ингаляционных кортикостероидов дало более эффективный результат.
Все же, поскольку научные данные однозначно свидетельствуют о более качественном восстановлении функции легких сальметеролом, я предпочитаю назначать этот препарат до увеличения дозы ингаляционных стероидов до 1000 мкг беклометазона в сутки.
Альтернативный b2-агонист длительного действия эформотерол, вероятно, столь же эффективен, как и сальметерол [4]. Однако эти два препарата не идентичны друг другу в той степени, как b2-агонисты короткого действия, и со временем может выявиться их клинически значимое различие.
Другие терапевтические средства. Почему выбор должен сводиться к b2-агонисту длительного действия или увеличенной дозе ингаляционного кортикостероида? Проводился сравнительный анализ применения теофиллина вкупе с ингаляционным кортикостероидом в низкой дозе и увеличенной дозы кортикостероида, при этом комбинация из первых двух препаратов показала более качественный результат.
- антагонисты лейкотриенов
- кромогликат натрия
- недокромил
- b2-агонисты длительного действия
- аминофиллин и теофиллин
- пероральные b2-агонисты
- ингаляционные антихолинергические средства
- ингаляционные b2-агонисты в высоких дозах
Тем не менее это преимущество носит не столь явный характер, как описанное ранее действие сальметерола. Более того, при сравнении сальметерола с теофиллином (равно как и с любым из препаратов, перечисленных в табл. 1) обнаруживается несомненное превосходство первого.
Сложнее принимать решение в случаях, когда не достигается желаемых результатов при совместном приеме ингаляционного кортикостероида и b2-агонистов короткого и длительного действия. Необходим сравнительный анализ эффективности приведенных в табл. 1 препаратов при лечении пациентов, уже принимающих три вышеназванных средства.
Из-за отсутствия соответствующих исследований сложно рекомендовать порядок назначения этих средств; лучшее, что можно посоветовать, — индивидуальный подход к каждому пациенту, который, кстати, может предпочитать препараты для приема внутрь, а не ингаляторы.
В случае с неподдающейся лечению БА врач может назначить регулярный прием пероральных кортикостероидов. Этот шаг оправдан, если не удается контролировать приступы. Дабы избежать последствий длительного приема кортикостероидов, Национальное общество по остеопорозу рекомендует пациентам, принимающим кортикостероиды, назначать бисфосфонат в качестве профилактической терапии. Хотя рекомендации этой организации ориентированы не на астматиков, на мой взгляд, следует их придерживаться, пока не появятся данные по больным астмой.
Ингаляционный путь введения лекарственных средств при БА предпочтительнее перорального прежде всего благодаря непосредственному попаданию препарата в воздухоносные пути, что позволяет избежать системных эффектов. Однако эффективность ингаляционной терапии в огромной степени зависит от вида ингаляционного устройства.
Определенные параметры, такие как размер частиц и показатели вдыхаемого потока, обычно не учитываемые, влияют на эффект, обеспечиваемый одной и той же дозой одного и того же препарата.
Компании, продающие эти устройства, не обязаны сравнивать новые ингаляторы с уже существующими, поэтому трудно четко сформулировать требования к ингаляционному устройству. В настоящее время при выборе ингалятора, как правило, решающее значение имеет его цена. В самом начале используется ингалятор с измеряемой дозой (ИИД). Он необходим для того, чтобы убедиться в способности пациента правильно использовать выбранное им устройство. Спейсеры применяются при трудностях с использованием ИИД, хотя пациенты, ведущие подвижный образ жизни, которым приходится часто прибегать к b2-агонистам короткого действия, находят их объем недостаточным. Спейсеры имеет смысл применять, когда дозы достигают 1000 мкг беклометазонового эквивалента, чтобы снизить возможность развития кандидоза.
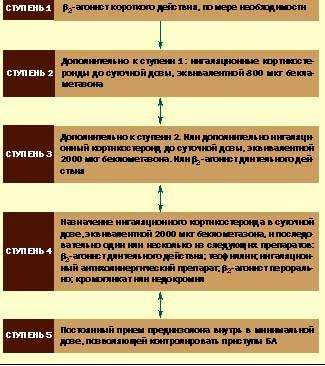 |
| Рисунок 2. Ступенчатый подход к ведению больных астмой, предлагаемый Британским руководством по астме. (Из обзора Британского пульмонологического общества, 1995, с изменениями [1]) |
Среди пациентов распространено мнение о необычайной эффективности небулайзеров, поскольку они применяются в госпиталях, но очень немногим больным регулярно требуются такие высокие дозы, поэтому дома небулайзеры можно использовать, только все тщательно взвесив и проконсультировавшись с врачом.
В современной медицинской практике пациенты под руководством профессиональных медиков учатся самостоятельно справляться со своей болезнью. При этом они должны разбираться в действии различных лекарственных средств и знать, как следить за своим самочувствием и т. п.
Поскольку БА нельзя излечить, а можно лишь контролировать ее проявления, многие пациенты с недоверием относятся к альтернативным методам лечения. Очевидной проблемой является ограничение контактов с аллергеном. Время от времени встречаются пациенты с чувствительностью к одному явно выраженному аллергену, контакта с которым можно избежать, например кошкой или собакой, хотя некоторые исследования обнаруживают необычайно высокие уровни содержания кошачьей перхоти в таких, казалось бы, неподходящих местах, как автобусное сиденье.
Большинство же пациентов обнаруживают аллергию к домашним пылевым клещам, избежать контакта с которыми очень трудно. Можно снизить количество этих вездесущих созданий в помещении: мощные пылесосы позволяют очищать ковры, покрывала и т. п.; в продаже имеются специальные чехлы на мягкую мебель и матрасы, уменьшающие количество паразитов.
Остается неясным, можно ли уменьшить количество клещей до такой степени, чтобы облегчить состояние астматика. Результаты исследований (правда, имеются сомнения относительно их корректности) разочаровывают. До появления достоверных данных не стоит поощрять пациентов тратить деньги на борьбу с клещом.
| Для того чтобы дать «зеленую улицу» разработке новых ингаляционных приспособлений, накоплено слишком мало данных |
Иммунотерапия, направленная на десенсибилизацию пациента, в Великобритании широко не применяется. Этот подход также не подходит пациентам с множественной гиперчувствительностью. Отсутствуют и данные, свидетельствующие об эффективности десенсибилизации.
Попытки проводить нелекарственную терапию БА предпринимались много раз, но научных результатов, позволяющих сделать определенные выводы, явно недостаточно.
Частично это объясняется трудностями образования контрольной группы при исследовании некоторых дополнительных методов лечения. Имеются данные об успешном применении йоги при БА, но их мало, метод не подвергся тщательному изучению. Гораздо шире распространена акупунктура, но, судя по отзывам, она не дает убедительных результатов. Проведенный нами недавно анализ литературы по этой проблеме не обнаружил каких-либо научно доказанных методов.
Нужны ли больным БА физические упражнения? Они, несомненно, полезны для общего состояния здоровья, но вряд ли способны улучшить функцию легких.
Восстановление функции легких, основанное на возрастающей нагрузке, широко изучалось применительно к ХОЗЛ, когда физическая выносливость оказывает прямое воздействие на качество жизни. Отдельного исследования по астматикам не проводилось, но в общем медицинские данные свидетельствуют, что показанные ими результаты были такими же обнадеживающими, как и у других пациентов. При хронической БА оптимальными по-прежнему остаются общепринятые способы реабилитации. Перед началом физических упражнений астматикам часто рекомендуется прием b-агониста.
Литература
1. The British Guidelines on Asthma Managment. 1995 Review and position Statement // Thorax 1997; 52(suppl 1): 1-20.
2. North of England Asthma Guideline Development Project. Summary version of evidence based guideline for the primary care managment of asthma in adults // B. M. J. 1996; 312: 762-766.
3. Woolcock A., Lundback B., Ringdal N., Jacques L. A. Comparison of addition of salmeterol to inhaled steroids with doubling of the dose of inhaled steroids // Am. J. Respir. Crit. Care. Med. 1996; 13: 1481-1488.
4. Pauwels R. A, Lofdahl C-G, Postma D. S, Tattersfield A. E, O’Byrne P., Barnes P. J., Ullman A. Effect of inhaled eformoterol and budesonide on exacerbation of asthma // N. Engl. J. Med. 1997; 337: 1405-1411.
5. Gibson P. G., Coughlan J., Wilson A. J., Hensley M. J., Abramson M., Bauman A., Walters E. H. The effects of limited (education only) patient education programs on the health outcomes of adults with asthma (Cochrane Review). In: The Cochrane Library, Issue 3. Update Software, Oxford 1998.
Десенсибилизация (иммунотерапия) при аллергии
Аллергию в наши дни оправдано называют болезнью цивилизации. Десенсибилизация (иммунотерапия) — метод лечения аллергии, заключающийся в регулярном использовании последовательно увеличивающихся доз аллергена, который позволяет сформировать толерантность к данному раздражителю. Это помогает значительно облегчить течение аллергических реакций, в том числе и после прекращения лечения. Аллерген можно вводить подкожно и принимать в виде таблеток. Вакцина может применяться круглогодично и сезонно в течение 3-6 лет.
Показания к иммунотерапии:
- невозможность устранить аллерген из окружающей среды пациента (пыльца цветущих растений, яд насекомых, клещи домашней пыли);
- аллергия носит IgE-зависимый характер;
- недостаточная эффективность лекарств или их непереносимость.
Заболевания, при которых применяется иммунотерапия, включают:
- аллергический ринит и конъюнктивит;
- атопический дерматит;
- аллергия на яд перепончатокрылых, пыльцу растений, пылевого клеща, шерсть;
- атопическая бронхиальная астма.
Противопоказаниями к иммунотерапии являются:
- возраст до 5 лет и старше 50 лет;
- беременность;
- тяжелый атопический дерматит.
Иммунотерапия безусловно противопоказана в следующих случаях:
- при остром воспалении дыхательных путей;
- при необратимых вторичных изменениях дыхательной системы (эмфиземе);
- при тяжелых, хронических воспалительных заболеваниях, раке;
- при открытой форме туберкулеза;
- также в случае противопоказаний к применению адреналина при стенокардии, тяжелой гипертонии, нарушениях сердечного ритма, лечении бета-блокаторами.
Описание подкожной и оральной иммунотерапии
Подкожная иммунотерапия является основным методом, используемым для десенсибилизации пациентов с аллергическим ринитом, атопической астмой и аллергией на яд перепончатокрылых. Инъекции вводят сначала каждые 1-2 недели, а затем каждые 6-8 недель во время поддерживающей терапии.
Этот метод, помимо уменьшения симптомов аллергических заболеваний также предотвращает развитие аллергии на новые аллергены и развитие других атопических заболеваний у данного пациента. У этого метода иногда бывают опасные побочные эффекты, таких как зуд рук, стоп, крапивница или эритема, ухудшение аллергического ринита и астмы. Эти симптомы возникают в течение нескольких минут после инъекции и могут вызвать анафилактический шок.
Сублингвальная иммунотерапия имеет огромное преимущество перед подкожной вакцинацией благодаря большей безопасности (проходит без осложнений со смертельным исходом). Этот метод также больше подходит для лечения детей, потому что они избегают инъекций. Экстракты аллергенов выпускаются в форме капель и растворимых таблеток. Сублингвальная иммунотерапия проводится пациентом самостоятельно, в домашних условиях.
Побочные реакции, наблюдаемые в случае оральной иммунотерапии, это, в основном, зуд и отек ротовой полости, в месте контакта аллергена со слизистыми оболочками эти симптомы обычно исчезают самопроизвольно.
Что такое лекарственная десенсибилизация?
Реакция гиперчувствительности к лекарственным препаратам — это иммунно-опосредованная реакция на лекарственное средство. Реакции гиперчувствительности могут варьироваться по степени тяжести от легкой до угрожающей жизни. Реакции побуждают к прекращению действия возбудителя и замене его альтернативными препаратами, которые могут быть менее эффективными, более токсичными или более дорогими.
Пациенты, получающие лекарства от таких состояний, как ревматоидный артрит, рак или диабет, могут иметь аллергию на терапию первой линии после повторного воздействия возбудителя или из-за перекрестной реактивности с различными аллергенами. Избегание приема препарата-виновника может негативно сказаться на лечении заболеваний, качестве и продолжительности жизни.
Лекарственная десенсибилизация появилась как терапевтический метод, который позволяет пациентам с лекарственной аллергией безопасно получать сенсибилизирующий препарат.
Когда применяется медикаментозная десенсибилизация?
Нет лучших альтернативных лекарств для лечения конкретного заболевания.
Когда преимущества медикаментозной десенсибилизации перевешивают риски.
Лекарственная десенсибилизация используется для лечения как IgE-опосредованных, так и не IgE-опосредованных реакций гиперчувствительности к лекарственным препаратам.
Как осуществляется десенсибилизация препарата?
Медикаментозная десенсибилизация включает введение, обычно в течение нескольких часов или дней, временного состояния толерантности к лекарственному средству, на которое у пациента развилась реакция гиперчувствительности.
Различные протоколы десенсибилизации позволяют пациентам получать полную дозу лекарств, на которые у них ранее была реакция гиперчувствительности.
Прежде чем начать десенсибилизацию, нужно провести различные тесты, чтобы подтвердить наличие лекарственной аллергии.
Начальный этап включает введение чрезвычайно малого количества (1/10 000 от обычной дозы) лекарства. Постепенно дозу увеличивают и вводят с фиксированными интервалами (например, каждые 15 минут) до достижения полной дозы. Для поддержания временного неаллергического состояния препарат следует принимать регулярно. Как только прием препарата прерывается или прекращается, у пациента возвращается аллергия на него.
Общие пути десенсибилизации препарата включают в себя:
- быстрая внутривенная десенсибилизация — проводится у пациентов с немедленными реакциями гиперчувствительности;
- устные маршруты;
- подкожные маршруты.
Каковы риски и преимущества десенсибилизации?
Повышенное использование новых противоопухолевых препаратов и моноклональных антител в последние годы было связано с увеличением реакций гиперчувствительности. Разработка протоколов десенсибилизации для этих жизненно важных лекарственных средств должна быть начата после тщательной оценки потенциальных рисков и преимуществ.
Хотя медикаментозная десенсибилизация является важной процедурой в лечении аллергических реакций на лекарственные препараты, ее следует полностью избегать при некоторых редких аллергических реакциях на медикаменты, таких как синдром Стивенса-Джонсона и токсический эпидермальный некролиз. В таких случаях виновного препарата следует избегать всю жизнь.
Протоколы десенсибилизации лекарств должны выполняться только специалистами, прошедшими соответствующую подготовку. Есть высококвалифицированные аллергологи и специализированные медсестры, которые имеют большой опыт в определении реакций, управляемых десенсибилизацией. Они могут выявлять пациентов высокого риска и лечить их соответствующим образом.
Следует предпринять усилия по повышению осведомленности о безопасности и эффективности медикаментозной десенсибилизации, особенно среди лиц, не страдающих аллергией. Для разработки программ десенсибилизации необходима скоординированная работа различных медицинских работников. Особое внимание следует уделить областям онкологии и ревматологии.
Читайте также:
- Дефибрилляция. Техника и методика дефибрилляции.
- Воздухоносные ячейки сосцевидного отростка. Типы строения сосцевидного отростка
- Лекарства при поносе у детей
- Влияние отсутствия власти на шизофрению. Наделение полномочиями больных шизофренией
- Дополнительные отведения ЭКГ. Двухполюсные грудные отведения по Небу
