Эозинофильная гранулема - причины, симптомы, диагностика и лечение
Добавил пользователь Владимир З. Обновлено: 01.02.2026
Из данной подрубрики исключены: "Болезнь Рига-Фиде и другие травматические поражения языка" (К14.0).
Название "пиогенная гранулёма" (ПГ) является неточным, так как заболевание не связано с гнойным воспалением и гистологически не обнаруживает признаков гранулематозного поражения. ПГ представляет из себя очаговый реактивный воспалительный процесс с пролиферацией сосудов, наличием незрелых фибробластов, соединительной ткани и разбросанными воспалительными клетками. Поверхность ПГ обычно изъязвленная.
Ксантома представляет собой узелок или узел, реже - пятно, желтого цвета.
Верукозная ксантома (ВК) - специфическое поражение слизистой полости рта, только внешне иногда напоминающее кожные ксантомы, но не относящееся к ним по сути. Крайне редко ВК может сочетаться с аналогичным верукозным поражением кожи.
Эозинофильная гранулёма (эозинофильная язва, травматическая язва со стомальной эозинофилией Эозинофилия (син. лейкоцитоз эозинофильный) - лейкоцитоз в виде увеличения числа ацидофильных гранулоцитов в периферической крови; наблюдается, например, при аллергических реакциях немедленного типа
) - один из вариантов течения травматического поражения полости рта. У детей известна как болезнь Рига-Фиде (см. "Глоссит" - K14.0). Название связано с наличием гранулематозного поражения. Следует отличать от эозинофильной гранулемы, как одного из вариантов развития гистиоцитоза Х (лангергансоклеточного гистиоцитоза), когда гранулёмы образуются в костях или легких.
Период протекания
Верукозная ксантома. Течение хроническое без периодов обострений. Темп роста равномерный.
Пиогенная гранулёма. Развитие быстрое, с прогрессом до фиброза. Затем рост образования замедляется. Отмечены единичные случаи обратного развития, связанные с нормалитзацией гормонального фона у женщин после беременности.
Эозинофильная гранулёма. Течение хроническое.
Этиология и патогенез
Верукозная ксантома
Хотя этиопатогенез верукозной ксантомы неизвестен, многие авторы считают ее не доброкачественным новообразованием (как прочие ксантомы), а реактивным процессом, возможно связанным с травмой слизистой. Не исключены иммунные процессы, связанные, например, с вирусом папилломы человека. Общим фактом является повышение активности макрофагов, утилизирующих большое количество поврежденного эпителия в корнеальном слое.
Пиогенная гранулема
Предположительно развивается в ответ на раздражение, если поражение локализовано на десне, или на травму, если поражение локализовано на других частях слизистой оболочки полости рта, включая язык.
Эозинофильная гранулёма
Этиология и патогенез не изучены. По общему мнению является следствием хронического механического раздражения. Согласно некоторым данным, процесс является опосредованным Т-лимфоцитами. Предполагается некая иммунологическая предрасположенность пациентов к эозинофильной гранулёме, когда рецидивирующая травма может привести к изменению тканевых антигенов или проникновению в ткани неизвестных антигенов или гаптенов (например, вирусные частицы, бактериальные токсины), что вызывает повышенную чувствительность или аллергическую реакцию. Однако ни самих вирусов, ни их ДНК или РНК до сих пор не было обнаружено в тканях эозинофильных гранулём.
В качестве гипотезы эозинофильная гранулёма рассматривается как вариант течения еще более редких заболеваний, объединенных общим патогенезом: эозинофильной язвы кишечника, опухолеподобной эозинофильной гранулёмы кожи, преходящего эозинофильного нодуломатоза (transient eosinophilic nodulomatosis).
Эпидемиология
Признак распространенности: Редко
Пиогенная гранулёма
Встречается довольно часто. В основном у беременных женщин. Женщины гораздо более восприимчивы, чем мужчины, из-за гормональных изменений, происходящих у женщин в период полового созревания, беременности и менопаузы.
Гнойная гранулёма была названа "опухоль беременности" и имеет место у 1% беременных женщин. Гнойные гранулёмы могут возникнуть в любом возрасте, но они чаще всего влияют на молодых людей.
Эозинофильная гранулёма
Нет никаких достоверных эпидемиологических данных. Считается редким заболеванием и наблюдается во всех возрастных группах.
Средний возраст пациентов в начале заболевания составляет 46 лет.
Болезнь Рига-Фиде обычно проявляется у детей в возрасте от 1 недели до 1 года.
Факторы и группы риска
Верукозная ксантома
Факторы риска достоверно не выявлены. Некоторые случаи связаны с красным плоским лишаем, обыкновенной пузырчаткой, карциномой и плоскоклеточным раком полости рта.
Пиогенная гранулёма:
- беременность;
- плохая гигиена полости рта;
- хронические раздражители, например, некачественно выполненные пломбы, имплантанты и другие раздражающие факторы.
Эозинофильная гранулёма: механическая (как правило, хроническая) травма любой этиологии (умышленные самоповреждения, травмы острыми краями зубов, травмы протезами или зубной щеткой, ятрогенные Ятрогенный - термин используется для описания состояния, которое возникает в результате лечения.
травмы и другие).
Клиническая картина
Клинические критерии диагностики
образование на ножке; образование; эритема; язва; боль при приеме пищи; отсутствие боли; эрозии на поверхности образования; дисфагия; одинофагия; дегидратация; потеря веса
Cимптомы, течение
Верукозная ксантома
Течение бессимптомное. Локализация поражений - любая часть полости рта, но преимущественно альвеолярный край десны.
Визуально может быть клинически схожей с любым бородавчатым, папиллярным или лихеноидным образованием полости рта 0,2-2 см в диаметре. Образование может иметь ножку. Это часто приводит к неправильной диагностике и наблюдению процесса как папилломы.
В зависимости от степени ороговения (гиперкератоза Гиперкератоз - чрезмерное утолщение рогового слоя эпидермиса
), ксантомы могут иметь цвет от серого до красновато-розового.
Пиогенная гарнулёма
Чаще развивается в интерпроксимальной ткани между зубами (75% всех случаев). Наиболее частая локализация - в области передних зубов верхней челюсти (по наружной поверхности). Если локализована в области передних зубов нижней челюсти, то чаще на ее язычной поверхности. Крайне редко локализуется на дорсальной поверхности языка.
Внешне представляет из себя округлое гладкое или дольчатое образование. Цвет от красного до пурпурного, может иметь ножку. Если протекает достаточно длительно, то, по мере уменьшения кровеносных сосудов и развития фиброзной ткани, меняет цвет с красного на более бледный или розовый.
Размер варьируется от нескольких миллиметров до нескольких сантиметров.
При пальпации имеет мягкую консистенцию. Жалоб на боли пациенты, как правило, не предъявляют, хотя поверхность может изъязвляться.
Эозинофильная гранулёма
Диагностика
Верукозная ксантома
Ни один диагноз не был поставлен до исследования биоптата. Гистологическая картина разнообразна, может включать в себя гистологические шаблоны бородавчатого, папилломатозного, лихеноидного типа и их смесь. В том числе могут быть обнаружены признаки воспаления в основании верукозной ксантомы и грибковые гифы и бактерии, нахождение которых, как считается, никак не связано с этиологией.
Гиперкератоз выражен в различной степени, больше при бородавчатых и папиллярных формах, в криптах между сосочками.
Эпителиальных атипий не выявляется. Поражение носит экзофитный характер, не распространяется в нижележащие слои дермы.
Сосочки соединительной ткани имеют переменную длину и толщину, они часто располагаются близко к поверхности и могут быть очень длинными и тонкими.
Крайне редко, весь процесс может переходить в кистозные поражения.
Наиболее ярким и характерным гистологическим признаком верукозной ксантомы является наличие крупных пенных клеток в соединительной ткани сосочков. Эти клетки, как правило, заполняют весь сосочек, но очень редко выходят за пределы его нижней нижней части. Поражение носит тотальный характер, захватывая иногда также эпителий.
Пиогенная гранулёма
1. Рекомендуется рентгенография для дифференциальной диагностики с остеогенной фибромой. Пиогенная гранулёма не имеет на снимке признаков обызвествления и рентгенологически представляется прозрачной тканью.
2. Единственный метод диагностики - биопсия. В целом находки описываются как реактивный воспалительный процесс. Присутствует соединительная ткань в виде сотовых структур с пролиферацией сосудов и смешанным воспалительным инфильтратом. На поверхности возможны эрозии и изъязвления.
Эозинофильная гранулёма
Единственный метод диагностики - биопсия. Для небольших образований показана эксцизионная биопсия, для больших - инцизионная. Забор материала должен быть осуществлен также по краю процесса. Иногда диагноз можно подтвердить только иммуногистохимическими методами.
Характерная картина:
- изъязвления многослойного плоского эпителия;
- наличие грануляционной ткани, характеризующейся наличием инвазивного плотного клеточного инфильтрата;
- клеточный инфильтрат в основном представлен лимфоцитами малого размера, гранулоцитами, многочисленными эозинофилами и крупными одноядерными клетками, происхождение которых является предметом дискуссий;
- эозинофилы, как правило, проникают в глубже расположенные ткани, в том числе в мышцы, вызывая разделение мышечных волокон, дегенерацию и регенерацию миоцитов и межпучковый фиброз;
- на прилегающей к язве поверхности могут быть обнаружены гиперплазия эпителия и, иногда, гиперкератоз;
- гиперплазия капилляров придает краям язвы приподнятый вид.
Лабораторная диагностика
Ни один лабораторный тест не подтверждает и не опровергает диагноз данной подрубрики. Все выявленные отклонения свидетельствуют о наличии сопутствующей патологии.
Дифференциальный диагноз
Верукозная ксантома:
- плоскоклеточный рак;
- бородавчатый рак;
- папиллома.
Пиогенная гранулёма:
- периферическая гигантоклеточная гранулёма;
- фиброма.
Эозинофильная гранулёма:
- ангиолимфоидная гиперплазия с эозинофилией;
- гистиоцитоз;
- контактная аллергия;
- изъязвленный плоскоклеточный рак полости рта;
- раковые метастазы;
- некротическая сиалометаплазия;
- саркоидоз;
- проявления системных заболеваний;
- туберкулез;
- сифилис;
- гранулематоз Вегенера;
- травматические язвы;
- пиогенная гранулёма;
- проявление действия лекарственных препаратов;
- некандидозные грибковые инфекции полости рта.
Осложнения
Лечение
Верукозная ксантома
Хирургическое лечение - удаление верукозной ксантомы.
Пиогенная гранулёма
Методом выбора является хирургическое иссечение вплоть до надкостницы и удаление камня и зубного налета, которые могут быть источником постоянного раздражения.
Немедикаментозные методы:
1. Устранение причины хронического механического раздражения. Удаление молочных зубов не рекомендуется, хотя и может решить проблему в случаях безуспешного лечения. Выходом в этом случае является установка защитных акриловых покрытий.
2. Консультация психиатра, если состояние является следствием хронического самоповреждения.
3. Исключение из питания всех продуктов, специй, добавок, вызывающих болевые ощущения. Переход на пищу мягкой консистенции. Контроль и коррекция гидратации и дефицита питательных веществ (особенно у младенцев).
Хирургическое вмешательство (иссечение) показано при неэффективной терапии по меньшей мере в течение 2 курсов по 2 недели каждый, при условии, что все необходимые требования (включая биопсию) были соблюдены и все иные состояния исключены.
Прогноз
Верукозная ксантома - прогноз благоприятный, осложнений после удаления не описано. Рецидивы единичные и удаляются также хирургически.
Пиогенные гранулёмы иногда рецидивируют, что требует их повторного удаления. Частота рецидивов выше, если гранулемы были удалены во время беременности.
Госпитализация
Профилактика
Специфическая профилактика не разработана. Гигиена полости рта является наиболее необходимым условием.
Зубная гранулема
Зубная гранулема — ограниченное воспаление периодонта, представляющее собой небольшое округлое образование, расположенное в области зубного корня. Характеризуется длительным бессимптомным течением. Под воздействием различных провоцирующих факторов зубная гранулема обостряется с возникновением яркой клинической картины острого воспалительного процесса: выраженная боль в зубе, припухлость и покраснение десны. Диагностика зубной гранулемы проводится в основном по рентгенологическому снимку пораженной области или на основании визиографии. Лечебная тактика может быть как консервативной, так и оперативной. Выбор метода лечения зависит от размеров гранулемы, степени разрушения корня зуба и наличия осложнений.

Общие сведения
Зубная гранулема может иметь различное расположение по отношению к корню зуба, но наиболее часто гранулемы встречаются в области верхушки зубного корня. Скрытое течение зубной гранулемы таит в себе определенную опасность, поскольку не позволяет вовремя диагностировать и лечить заболевание. В связи с эти в стоматологии нередки случаи, когда гранулема обнаруживается уже в запущенном состоянии. А ведь она, несмотря на свой небольшой размер, может стать источником целого ряда тяжелых осложнений.

Причины зубной гранулемы
Чаще всего образование зубной гранулемы является осложнением пульпита и обусловлено распространением инфекционного процесса от проходящего в корне зуба воспаленного нерва. Второй причиной зубной гранулемы может быть воспаление окружающих зуб тканей — периодонтит. Перелом зуба и другие травмы являются источником инфицирования и также могут привести к развитию зубной гранулемы. Причиной инфицирования может стать и не соблюдение правил асептики и антисептики при удалении пульпы зуба или лечении зубных каналов.
К факторам, провоцирующим развитие острых клинических проявлений зубной гранулемы относятся переохлаждение, перенесенная простуда, стрессовые ситуации, резкая смена климата, физическое перенапряжение.
Симптомы зубной гранулемы
Зубная гранулема представляет собой ограниченное воспалительное образование, имеющее тонкую стенку. В области гранулемы происходит интенсивное разрастание грануляционной ткани, которая замещает собой погибшие в результате воспалительного процесса клетки. Это разрастание обуславливает постепенное увеличение гранулемы в размерах. Пока зубная гранулема не достигнет значительных размеров ее существование может быть незаметным для пациента и даже для стоматолога. Часто выявление таких гранулем происходит только при проведении рентгенографии зуба или ортопантомограммы. При увеличении гранулемы появляется боль и припухлость десны.
Возможно нагноение зубной гранулемы. В таких случаях возникает острая зубная боль, припухлость и покраснение десны. Наблюдается потемнение зуба. Возможно появление гнойных выделений, выходящих между зубом и десной. Нагноение зубной гранулемы может сопровождаться развитием одонтогенного периостита (флюса). При этом возможно повышение температуры тела и нарушение общего состояния пациента: головная боль, недомогание и пр.
При хроническом бессимптомном течении зубная гранулема может трансформироваться в челюстную кисту. Происходит ее отграничение от окружающих тканей с образованием плотной капсулы, внутри которой находятся некротические массы и погибшие бактерии.
Рост зубной гранулемы может сопровождаться разрушением корня зуба в области его верхушки, что в свою очередь может привести к потере зуба. Распространение воспалительного процесса с гранулемы на окружающие ее мягкие ткани может вызвать формирование ограниченного гнойника — околочелюстного абсцесса или развитие разлитого гнойного поражения — флегмоны. Вовлечение в процесс костной ткани приводит к остеомиелиту челюсти.
Поскольку зубная гранулема представляет собой хронический очаг инфекции, то ее возможные осложнения выходят далеко за пределы стоматологии. Распространение инфекционных агентов гематогенным путем может вызвать развитие гайморита, пиелонефрита, инфекционного миокардита и даже сепсиса.
Диагностика зубной гранулемы
Профилактический стоматологический осмотр не всегда позволяет выявить гранулему, особенно при ее небольших размерах и отсутствии каких-либо проявлений. Заподозрить зубную гранулему можно при наличии клинических симптомов, свидетельствующих о ее разрастании или нагноении. Поставить точный диагноз позволяет рентгенографический снимок зуба, на которой в области верхушки зуба выявляется ограниченный округлый участок затемнения. Радиовизиография также позволяет диагностировать зубную гранулему.
Лечение и профилактика зубной гранулемы
Несмотря на то, что сегодня существует несколько эффективных способов лечения зубной гранулемы, сохранить зуб удается не всегда. Выбор между консервативной и оперативной методикой лечения осуществляется на основании оценки размеров зубной гранулемы, состояния тканей зуба, наличия/отсутствия осложнений, существующего плана протезирования или имплантации.
Консервативные методы лечения зубной гранулемы состоят в заполнении ее полости различными пломбировочными материалами, вводимыми через корневой канал. Для устранения инфекции проводится антибиотикотерапия.
Хирургическое лечение зубной гранулемы до недавнего времени состояло лишь в удалении зуба. На сегодняшний день возможно проведение более щадящих операций, заключающихся в резекции верхушки корня или гемисекции зуба. При развитии одонтогенного периостита или околочелюстного абсцесса производится его вскрытие и дренирование.
Сохранить зуб не представляется возможным в случаях, когда зубная гранулема сопровождается вертикальной трещиной корня, непроходимостью корневых каналов, множественными перфорациями корня значительного размера, выраженным разрушением зуба, которое является прогностически неблагоприятным для его восстановления.
Профилактика зубной гарнулемы состоит в прохождении регулярных профилактических осмотров и профессиональной гигиены полости рта; своевременном обращении к стоматологу при возникновении каких-либо симптомов со стороны зубочелюстной-системы и лечении заболеваний, которые могут вызвать развитие гранулемы (пульпит, периодонтит).
Эозинофильная гранулема

Эозинофильная гранулема кости - опухолеподобное поражение кости, обусловленное активным образованием гистиоцитов и формированием из них гранулем, что сопровождается деструкцией костной ткани. Она является одним из вариантов гистиоцитоза Х, т. е. неясного происхождения, наряду с болезнями Леттерера-Зиве и Хенда-Шюллера-Крисчена. Эозинофильная гранулема кости в 80% случаев развития гистиоцитозов является солитарной, т. е. одиночной и считается наиболее благоприятной формой их протекания. Множественные поражения костей диагностируются только у 6% пациентов. При этом в 2 раза чаще патология поражает мальчиков.
Гистиоцитоз Х - группа заболеваний, сопровождающихся активным увеличением количества патологических иммунных клеток (гистиоцитов) и эозинофилов, что приводит к инфильтрации тканей и фиброзным изменениям в ней.
Особенности
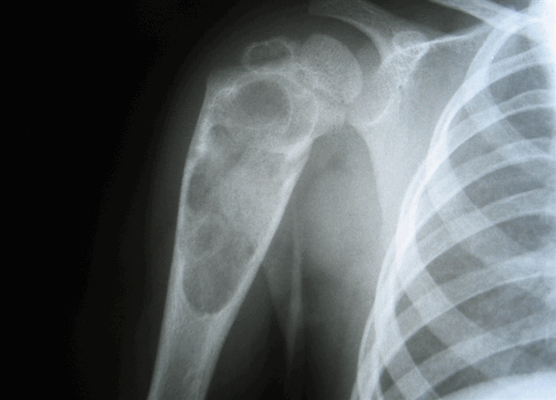
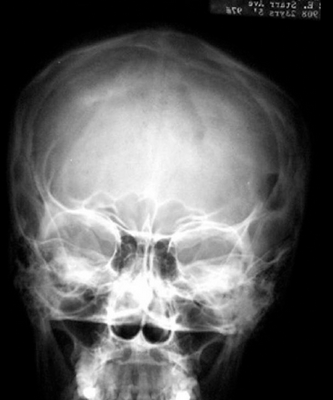
Чаще всего патология встречается у детей и подростков. Практически 75% больных с таким диагнозом моложе 20 лет. Эозинофильная гранулема может образовываться в любой кости скелета, но замечено, что у молодых людей она преимущественно формируется в костях черепа (70%), а также в эпифизах (головках) и метафизах (шейках) длинных трубчатых костей (бедренной, большеберцовой, плечевой).
У тех же, кто старше 20 лет, образование чаще обнаруживается в ребрах и нижней челюсти. Реже страдают кости таза, позвоночника и лопатки. При множественном поражении опухолеподобные образования в основном выявляются в бедренной кости и костях черепа.
Точные причины развития эозинофильной гранулемы остаются не ясными. Предполагается, что она может быть следствием локальной активизации деления клеток Лангерганса или же результатом их неадекватного накапливания. Доказано, что гистиоциты способны активно формироваться при воспалительных процессах. Таким образом, гранулематозное воспаление рассматривается в качестве варианта хронического воспаления и проходит как циклическая реакция. Поэтому в развитии эозинофильной гранулемы выделяют 3 стадии:
- аккумуляции и пролиферации гистиоцитов - наблюдается формирование фолликулоподобных образований, дегенерация (разрушение) и резорбция (рассасывание) кости;
- гранулематозная (собственно эозинофильная гранулема) - кроме скоплений гистиоцитов наблюдается присутствие других клеточных элементов, появление очагов некроза;
- обратного развития - наблюдается разрушение клеточных элементов гранулемы с развитием фиброзных изменений и постепенным образованием новой костной ткани.
Таким образом, эозинофильная гранулема способна исчезнуть полностью, в том числе спонтанно. Но коварство заболевания состоит в том, что и на 2, и на 3 стадии его развития возможна неоднократная повторная аккумуляция гистиоцитов и, следовательно, самоподдержание патологического очага.
Симптомы и диагностика
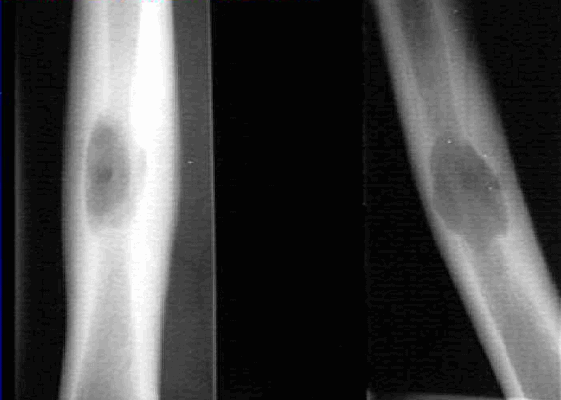
Основными симптомами являются боль и отечность мягких тканей в проекции очага поражения. Боли являются следствием прогрессивной деструкции костной ткани и развития воспалительного процесса. Это провоцирует локальный отек, что может сохраняться достаточно долго. Поскольку эозинофильная гранулема постепенно разрушает кость, истончает или даже нарушает целостность кортикального слоя, в отдельных случаях она становится причиной патологического перелома.
При появлении болей, отечности и тем более патологического перелома пациента направляют к травматологу-ортопеду. После опроса и осмотра больным традиционно показан рентген, что уже позволяет обнаружить патологические изменения в пораженной кости.

На рентгеновских снимках эозинофильная гранулема имеет вид литического очага округлой или овальной формы с четкими границами, расположенного преимущественно в костномозговой полости. При этом его размеры могут варьироваться в широких пределах. Как правило, признаки перифокального склероза отсутствуют. При поражении губчатой кости наблюдается так называемый пробойниковый дефект, а при локализации в позвоночнике может наблюдаться клиновидная деформация или формирование плоского позвонка. Таким образом, рентгенологическая картина при эозинофильной гранулеме не имеет специфических черт и во многом схожа с саркомой Юинга, остеогенной саркомой и другими злокачественными образованиями.
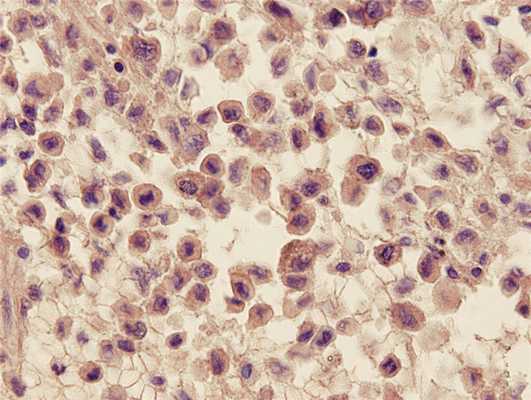
Поэтому для точного определения природы изменений в кости обязательно проводится биопсия и исследование полученного материала. При эозинофильной гранулеме образцы обычно имеют мягкую консистенцию и серо-розовое окрашивание, иногда с вкраплением коричнево-желтых участков.
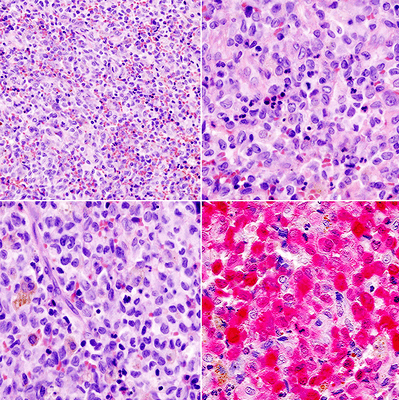
При микроскопическом исследовании эозинофильную гранулему отличает разнообразие клеточного состава. В зависимости от особенностей развития гистиоцитоза в образце могут обнаруживаться многочисленные эозинофилы или практически полное их отсутствие, различное количество нейтрофильных лейкоцитов, лимфоцитов, плазматических клеток, гигантских многоядерных клеток и фибробластов. Традиционно выявляются клетки Лангерганса, которые склонны объединяться в фолликулоподобные образования. Нередко наблюдается некроз и местное повышение митотической активности.
Морфологическое исследование позволяет определить стадию эозинофильной гранулемы.
Эозинофильная гранулема требует дифференциальной диагностики с:
- остеомиелитом;
- злокачественной лимфомой;
- воспалением при злокачественной фиброзной гистиоцитоме;
- саркомой Юинга;
- остеогенной саркомой;
- метастазами других опухолей;
- миеломной болезнью;
- абсцессом Броди;
- солитарной и аневризмальной костными кистами.
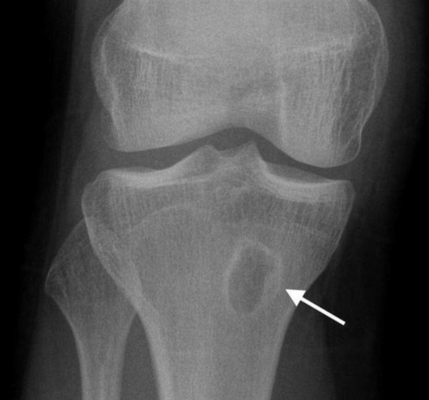
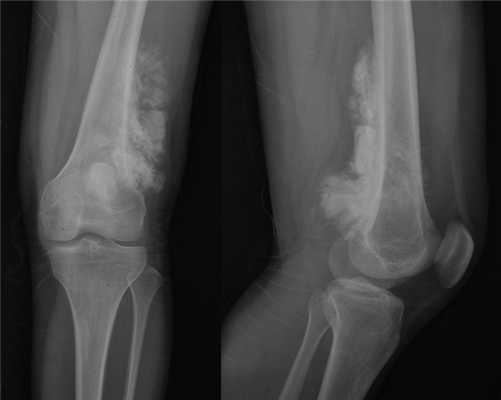
Тактика лечения для каждого больного подбирается персонально на основании особенностей течения заболевания, количества эозинофильных гранулем, характера сопутствующих заболеваний и т. д. При солитарных образованиях, как правило, изначально назначаются пункции с введением в очаг кортикостероидов. Препараты этой группы отличаются выраженными противовоспалительными свойствами.
Другим способом лечения эозинофильной гранулемы является операция. Но проведение хирургического вмешательства обычно рекомендуется только при отсутствии эффекта после многократных пункций. Суть операции состоит в выполнении краевой резекции, т. е. удалении образования с захватом части здоровой костной ткани. После такого вмешательства формируется дефект кости, что создает предпосылки для патологических переломов и других осложнений. Во избежание этого при крупных дефектах проводится костная пластика с использованием собственной кости пациента или искусственных материалов.
При множественных эозинофильных гранулемах некоторые специалисты рекомендуют проводить лучевую терапию и полихимиотерапию.
Таким образом, эозинофильная гранулема не является опухолью и не склонна к озлокачествлению. Обычно она хорошо поддается лечению, приводящему к восстановлению нормальной структуры и плотности кости, а потому прогноз весьма благоприятный. В единичных случаях наблюдается спонтанное излечение. При этом рецидивы встречаются крайне редко.
Болезнь Таратынова
В 1913 году Николай Иванович Таратынов (1887-1919), молодой врач и сотрудник кафедры патологической анатомии Казанского университета, получил материал для исследования и уточнения диагноза. Это был фрагмент ткани, взятый у пациента с ушибом свода черепа — через некоторое время после травмы в этом месте сформировалось гранулематозное образование.
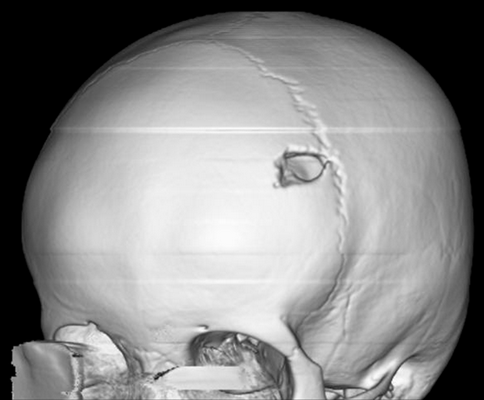
Предполагалось, что это туберкулез кости, но вместо классического туберкулезного бугорка Таратынов увидел скопления мононуклеарных клеток (тканевых макрофагов или гистиоцитов) и эозинофилов, а также кристаллы Шарко — Лейдена, которые прежде обнаруживались в мокроте больных бронхиальной астмой. Морфологическая картина свидетельствовала о «существовании гранулем, клинически и макроскопически совершенно сходных с туберкулезными, распознаваемых лишь микроскопически и состоящих почти исключительно из эозинофилов».
Ранее неизвестное заболевание и было названо болезнью Таратынова. В настоящее время это название в основном используется в русскоязычных источниках и имеет скорее историческое значение.
В 1940‑х гг. аналогичные случаи были представлены в статьях врачей из США Садао Отани (Sadao Othani), Джозефа Эрлиха (Joseph Ehrlich), Луиса Лихтенштейна (Louis Lichtenstein) и Генри Джаффе (Henry Jaffe) под названиями «солитарная гранулема кости» и «эозинофильная гранулема кости».
Аналогичные гистиоцитарные инфильтраты были описаны и другими авторами — Альфредом Хэндом (Alfred Hand Jr, США) в 1893 г., Артуром Шюллером (Arthur Schüller, Австрия) в 1915, Генри Крисченом (Henry Cristian, США) в 1920, Эрихом Леттерером (Erich Letterer, Германия) в 1924, Стуре Сиве (Sture Siwe, Швеция) в 1933, в связи с чем вводились термины «болезнь Хэнда — Шюллера — Крисчена» и «болезнь Абта — Леттерера — Сиве». Однако в дальнейшем был сделан вывод, что всё это — различные по тяжести и локализации очагов формы одного и того же заболевания, названного «гистиоцитозом Х» в 1953 году.
Ответ на вопрос, что собой представляют гистиоциты, формирующие гранулемы, был дан в 1973 г. педиатром и морфологом Кристианом Незелофом (Christian Nezelof, Франция), который идентифицировал их как клетки Лангерганса (разновидность антигенпрезентирующих клеток, локализующихся в эпидермисе). В связи с этим с 1987 г. название «гистиоцитоз Х» было заменено на «гистиоцитоз из клеток Лангерганса» (ГКЛ, Langerhans cell histiocytosis, LCH).
Заведующий кафедрой патологии СПбГУ Леонид Чурилов полагает, что врач Таратынов стал прототипом доктора Живаго. В пользу этого смелого предположения говорят совпадения в жизни Николая Таратынова и его семьи с историей Юрия Живаго: оба жертвы революции, военные врачи, дочери которых рано осиротели и воспитывались родственниками отца. Николай Иванович Таратынов был застрелен матросом, братом умершего в госпитале пациента, в 1919 г. в возрасте 32 лет. Подробнее познакомиться с биографией Таратынова можно здесь.
Этиология
Вопрос о причинах развития гранулем остается открытым. Одна из теорий рассматривает гистиоцитоз Лангерганса как неопластический процесс. В пользу этого говорят такие особенности, как моноклональность патологических клеток (происхождение из одной патологической клетки), повышенная экспрессия в них активаторов пролиферации и факторов, ингибирующих апоптоз. В то же время в клетках нет геномных дефектов, возможна спонтанная ремиссия заболевания. В месте развития гранулемы описана активация Т-лимфоцитов и Т-регуляторных клеток с супрессорной активностью. Указанные признаки говорят о том, что в основе развития заболевания могут лежать другие иммунопатологические процессы.
Клинические проявления
Эозинофильная гранулема (ЭГ), она же болезнь Таратынова, — это относительно доброкачественный вариант гистиоцитоза Лангерганса с появлением одиночных очагов в плоских или трубчатых костях. Появление двух-трех и более очагов встречается гораздо реже. Обычно гистиоцитоз из клеток Лангерганса проявляется у детей и подростков (до 15-20 лет), чаще у мальчиков (примерно 1,5:1). Частота встречаемости — менее 1 чел. на 100 000 населения, что составляет 60-80 % всех случаев ГКЛ. У взрослых эозинофильная гранулема, как и гистеоцитоз X в целом, встречается гораздо реже.
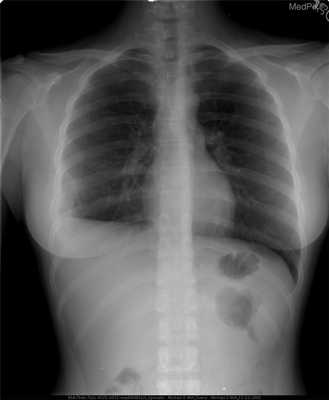
Наиболее часто поражаются кости черепа, бедренные кости, реже — кости таза, ребра, позвонки. Известны также случаи появления патологических очагов в тимусе, коже, мочевом пузыре, паращитовидных железах, гипоталамусе, легких и желудочно-кишечном тракте.
Клиническая картина определяется расположением гранулемы. Внутрикостное образование может и не давать никакой симптоматики, но обычно приводит к развитию припухлости, болей, иногда — патологическим переломам. При появлении очагов в челюсти может наблюдаться выпадение зубов, поражение сосцевидного отростка или височной кости с развитием среднего отита. При вовлечении в процесс стенок глазницы может развиться экзофтальм. Иногда наблюдаются полиморфные высыпания на голове, спине, в подмышечных впадинах, перианальной и генитальной областях в виде пятен или бляшек, мелких узелков или узлов с изъязвлениями. Нередки общие проявления болезни Таратынова — повышенная утомляемость, слабость.
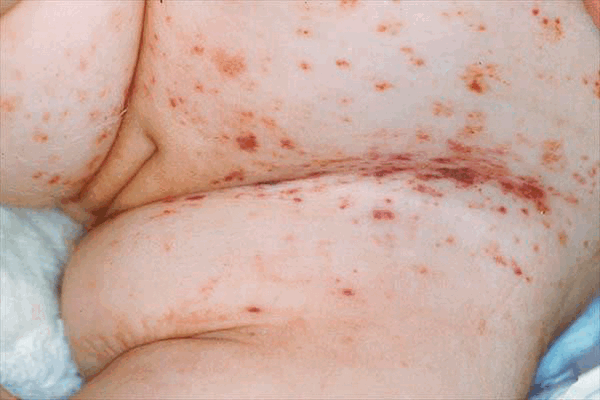
Рисунок 5. Фото проявлений эозинофильной гранулемы на коже — типичные элементы пурпуры, необходимо дифференцировать с себорейным дерматитом
Лабораторная и инструментальная диагностика
В общем анализе крови может отмечаться повышение СОЭ, эозинофилия, лейкоцитоз, снижение уровня гемоглобина.
Использование различных методов визуализации (рентгенография, КТ, МРТ) позволяет выявить очаги деструкции величиной до 5 см с четкими границами без склеротических изменений, иногда — патологические переломы, уплощение пораженных позвонков (vertebra plana).
Определяющее значение в диагностике гистиоцитоза у взрослых и детей имеет патоморфологическое исследование. При микроскопии видны инфильтраты из клеток Лангерганса (крупные овальные клетки с ядрами неправильной формы), эозинофилов, лимфоцитов, макрофагов. Иммуногистохимический анализ выявляет экспрессию молекул CD1a, лангерина, белка S-100, характерных для клеток Лангерганса. Проведение электронной микроскопии позволяет увидеть характерные для клеток Лангерганса гранулы Бирбека.
Дифференциальная диагностика при ЭГ проводится с остеомиелитом, первичными опухолями или метастатическими поражениями костей, лимфомой, миеломной болезнью, синдромом Папийона — Лефевра и костными кистами.
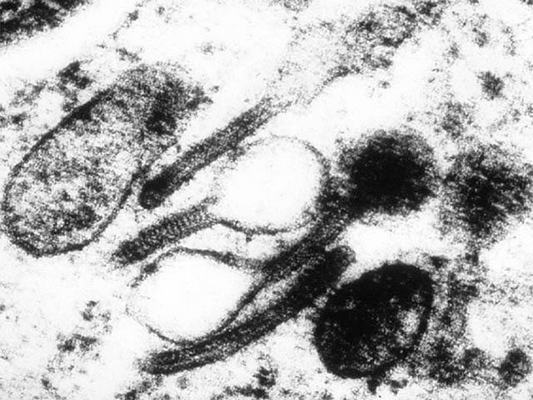
Рисунок 6. Гранулы Бирбека, характерные для клеток Лангерганса (данные электронной микроскопии)
Лечение и прогноз
В ряде случаев эозинофильная гранулема лечения не требует, никак себя не проявляет и проходит самостоятельно за несколько лет. При выраженной симптоматике и/или выраженных костных дефектах используются разные подходы и их комбинации: хирургическое удаление очага (кюретаж, иссечение) или его радиочастотная аблация; назначение цитостатиков или сочетания цитостатиков и глюкокортикостероидов (в том числе вводимых в патологический очаг); лучевая терапия при наличии больших очагов или очагов, сдавливающих соседние ткани и органы. Проводится также и коррекция сопутствующей патологии.
В качестве перспективных схем лечения гистиоцитоза X рассматриваются антицитокиновые препараты, антиCD1a-моноклональные антитела и препараты транс-ретиноевой кислоты.
ЭГ в целом имеет благоприятный прогноз, вплоть до возможности спонтанного излечения, однако при переходе в другие формы течение гистиоцитоза из клеток Лангерганса может быть более злокачественным — такое происходит, например, при вовлечении костного мозга (довольно редкое явление). В некоторых случаях болезнь Таратынова требует оперативного вмешательства. После курса лечения пациенты должны находиться под диспансерным наблюдением онколога в течение 3 лет с ежемесячными осмотрами и рентгенологическим исследованием каждые полгода.
Клинический случай
Приводится по Lam S. et al, Eosinophilic granuloma/Langerhans cell histiocytosis: Pediatric neurosurgery update. 2015
Молодой человек 17 лет был госпитализирован по поводу увеличивающегося в течение последних 6 недель образования волосистой части головы. Образование при пальпации болезненно, из‑за изъязвления периодически кровоточит, однако неврологического дефицита не выявлено. При КТ и МРТ выявлен крупный очаг в лобной кости справа, сдавливающий верхний сагиттальный синус. Проведена тотальная резекция образования, подтвержден диагноз «лангергансоклеточный гистиоцитоз кости черепа». На амбулаторном этапе проводилась терапия цитостатиком.
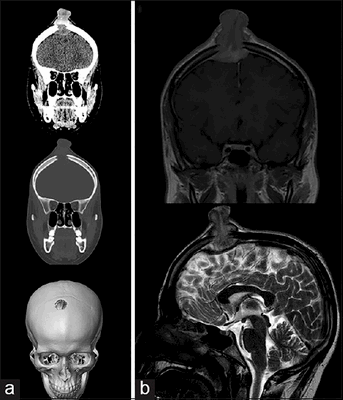
Рисунок 6. (а) КТ-исследование без контрастирования — фронтальное сканирование (верхняя и средняя часть) и 3D-реконструкция черепа (нижняя часть). (b) МРТ-сканирование. Т1‑взвешенное изображение во фронтальной плоскости (сверху) и Т2‑взвешенное изображение в сагиттальной плоскости
Эозинофильная гранулема ( Болезнь Таратынова )
Эозинофильная гранулема - это очаговая форма гистиоцитоза из клеток Лангерганса, которая проявляется опухолеподобными очагами в костях. Основной причиной заболевания называют генетические мутации, которые запускают аномальную пролиферацию клеток. Проявления патологии зависят от локализации опухоли: боли в костях, патологические переломы, выпадение зубов, экзофтальм и нарушения зрения. Для диагностики гранулемы назначают рентгенографию костей, исследования крови, гистологический анализ костных очагов. Лечение проводится хирургическим способом (кюретаж, резекция), по показаниям дополняется фармакотерапией и лучевой терапией.
МКБ-10

Эозинофильная гранулема встречается с частотой 3-5 случаев на 1 млн. населения, в основном в подростковом и юношеском возрасте. Мужчины болеют в 2 раза чаще женщин. Случаи заболевания среди пациентов среднего и пожилого возраста встречаются крайне редко. Этот вид доброкачественной опухоли составляет менее 1% всех объемных новообразований костной ткани и до 80% случаев гистиоцитоза. В отечественной литературе гранулему иногда называют болезнью Таратынова по имени российского патологоанатома, который впервые описал нетипичные очаги поражения в костной ткани.

Причины
Несмотря на многочисленные научные изыскания, до сих пор не удалось установить этиологическую структуру эозинофильной гранулемы и других вариантов гистиоцитоза. Большое значение придают генетическим мутациям. Чаще всего встречается врожденная аномалия гена BRAF, который отвечает за деление и выживание разных типов клеток. Второй по частоте является мутация гена MAP2K1, который кодирует белки сигнального пути и участвует в процессе клеточной пролиферации.
Патогенез
Образование очага эозинофильной гранулемы связывают с пролиферацией клеток Лангерганса, которые имеют костномозговое происхождение. Они относятся к компонентам иммунной системы и участвуют в первом этапе защиты: выполняют антигенпредставляющую функцию. При гистиоцитозе клетки начинают активное деление в костной ткани, где образуют опухолевые очаги. Этому способствует повышенная экспрессия факторов пролиферации и ингибиторов апоптоза.
Гистиоциты и эозинофилы патологического происхождения, которые составляют гранулему, находятся на разных стадиях дифференцировки. Они умеренно пролиферируют, плохо восприимчивы к физиологическому апоптозу, из-за чего длительно персистируют в очаге. Такие особенности в сочетании моноклональностью клеток и избыточной активацией Т-супрессоров позволяют рассматривать очаговый гистиоцитоз как неопластический процесс.

Симптомы эозинофильной гранулемы
Небольшие по размеру опухоли, которые расположены в костях скелета тела, длительное время протекают бессимптомно. Изредка пациенты жалуются на умеренные боли в костях, отечность над очагом поражения. Значимые клинические проявления наблюдаются при увеличении опухоли в размерах и уменьшении прочности кости. Возможны патологические переломы, которые возникают при минимальном механическом повреждении конечности либо вовсе не связаны с травмой.
Для эозинофильной гранулемы типично поражение костей верхней и нижней челюсти. При такой локализации очага возможно расшатывание и выпадение зубов у пациентов молодого возраста, патологические переломы челюсти, сложности при проведении стоматологических манипуляций. Изредка болезнь протекает по типу мультисистемного поражения, когда в процесс вовлекаются другие органы. Гистиоцитоз может затрагивать печень, селезенку, кроветворную систему
Болезнь характеризуется полиморфными кожными высыпаниями. Они располагаются на любом участке тела, в том числе на волосистой части головы и в области гениталий. Сначала возникают красные пятна и шелушащиеся бляшки, которые постепенно превращаются в выступающие опухолевидные образования. Узлы приобретают синюшно-багровый цвет, достигают 3-4 см в размерах. На слизистых оболочках ротовой полости и половых органов образуются длительно не заживающие язвы.
Локализованная форма гистиоцитоза отличается благоприятным доброкачественным течением. Основной проблемой считается нарушение целостности костных структур: патологические переломы, возникающие в юном возрасте, нарушают нормальную анатомию и функциональную способность конечности. Для купирования хронических костных болей пациенты могут использовать нестероидные противовоспалительные, бесконтрольный прием которых вызывает НПВП-гастропатию.
При расположении эозинофильной гранулемы в височной кости возможна частична обструкция слухового прохода, которая способствует рецидивирующему наружному отиту. Если очаг расположен вблизи глазницы, развивается экзофтальм и нарушения зрения различной степени тяжести. Поражение позвонков, особенно у детей, чревато нарушениями осанки и стойкой деформаций позвоночного столба.
При клинических признаках эозинофильной гранулемы пациенты чаще всего обращаются к дерматологу или ортопеду-травматологу, после чего получают направление на консультацию онкогематолога. На первом этапе диагностики проводится осмотр кожи и видимых слизистых оболочек, пальпация зон болезненности, выяснение условий и давности появления симптомов. Для подтверждения диагноза назначаются следующие методы исследования:
- Рентгенография костей. При рентгенологическом исследовании определяются единичные или множественные опухолевидные образования, участки деструкции, которые могут располагаться как в трубчатых, так и в плоских костях. При подозрении на эозинофильную гранулему обязательно проводят рентгенографию челюстей.
- УЗИ органов живота. Исследование назначается при подозрении на многоочаговую форму гистиоцитоза, которая протекает с поражением внутренних органов. В таком случае при диагностике обнаруживаются объемные новообразования с неоднородной эхоструктурой в печени, селезенке, внутрибрюшных лимфоузлах.
- Гистологический анализ. Для эозинофильной гранулемы характерны инфильтраты из крупных овальных клеток, которые имеют ядра неправильной формы и большое количество цитоплазмы. При иммуногистохимии подтверждается наличие клеток Лангерганса, большого количества эозинофилов, ограниченного числа лимфоцитов и нейтрофилов.
- Анализы крови. В периферической крови у большинства пациентов обнаруживают гипохромную анемию с анизоцитозом и пойкилоцитозом. Реже встречается нейтрофилез со сдвигом влево, моноцитоз, тромбоцитопения. При выполнении коагулограммы обнаруживают повышение свертывающей способности крови.
- Анализ на онкомаркеры. Для исключения рака костей пациентам проводят исследование крови на тартрат-резистентную кислую фосфатазу. Рост уровня этого маркера является достоверным признаком повышения активности остеокластов и развития пролиферативного процесса.
- Анализ генаBRAF. Молекулярно-генетический метод исследования проводится ля уточняющей диагностики гистиоцитоза. Выявление генной мутации в клетках гранулемы помогает подтвердить диагноз, наличие такой же аномалии в периферической крови требуется для установления группы риска пациента с гистиоцитозом.
Дифференциальная диагностика
Для постановки диагноза необходимо дифференцировать заболевание с другими причинами появления объемных новообразований костей. В процессе обследования исключают онкопатологию:
- остеогенный рак;
- саркому;
- лимфому;
- миеломную болезнь.
При выраженных болях и припухлости проводится дифференциальная диагностика с остеомиелитом. Кожные проявления требуют дифференцировки с синдромом Папийона-Лефевра.
Лечение эозинофильной гранулемы
Хирургическое лечение
При солитарных очагах в костной ткани основным методом терапии является кюретаж с последующим восстановлением целостности кости. В связи с онкологической настороженностью зачастую проводится широкая резекция эозинофильной гранулемы, которая обеспечивает полную ликвидацию новообразования, однако имеет нежелательный функциональный результат. После такой операции потребуется костная пластика для замещения ятрогенного дефекта.
Консервативная терапия
Фармакотерапия и облучение оправданы при множественной гранулеме, вовлечении в патологический процесс кожи и внутренних органов. Общепринятые протоколы терапии отсутствуют, поэтому программа подбирается индивидуально с учетом особенностей заболевания у конкретного больного. Медикаментозная терапия включает цитостатики, которые применяются для замедления пролиферации клеток, и глюкокортикоиды, стимулирующие репарацию после кюретажа.
Локализация гранулем в костях конечностей и черепа открывает широкие возможности лучевой терапии. Облучение проводится как альтернатива хирургическому вмешательству, если новообразование недоступен для кюретажа, либо пациент имеет противопоказания к оперативному лечению. После радиотерапии полная ремиссия наблюдается у 85% пациентов, причем контроль над солитарным очагом болезни удается получить в 95% случаев.
Важное место в терапевтической программе занимает лечение кожных очагов гистиоцитоза. Терапевтическая программа подбирается только после гистологического исследования биоптатов. Пациентам показана системная терапия, которая включает препараты альфа-интерферона, метотрексата и леналидомида. Они обладают противовоспалительными, антиангиогенными и иммуномодулирующими свойствами.
Прогноз и профилактика
Солитарная эозинофильная гранулема признана наиболее доброкачественной формой гистиоцитоза. Более благоприятный прогноз для больных с изолированными местными проявлениями и отсутствием системных осложнений болезни. Многоочаговый вариант гистиоцитоза протекает менее благоприятно. Точные причины и механизм развития заболевания пока не ясны, поэтому эффективные меры профилактики отсутствуют.
1. 1. Гистиоцитоз из клеток Лангерганса у взрослых: современные возможности терапии/ В.Д. Латышев, Е.А. Лукина// Клиническая онкогематология. - 2021. - №14.
2. 2. Гистиоцитоз из клеток Лангерганса (гистиоцитоз Х): клиническое наблюдение/ И.А. Горланов/ Вестник дерматологии и венерологии. - 2013. - №1.
4. Доброкачественное течение гистиоцитоза Х/ Шихнебиев Д.А., Эседов Э.М., Джалилова Л.М.// Клиническая медицина. - 2002 - №7.
Читайте также:
