Этапы и техника наложения вторичных швов на рану
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
3) рану не зашивают (так поступают при высоком риске инфекционных осложнений: поздняя ПХО, обильное загрязнение, массивное повреждение тканей, сопутствующие заболевания, пожилой возраст, локализации на стопе или голени).
Виды ПХО:
1) Ранняя (до 24 часов с момента нанесения раны) включает все этапы и обычно заканчивается наложением первичных швов.
2) Отсроченная (с 24-48 часов). В этот период развивается воспаление, появляется отек, экссудат. Отличие от ранней ПХО является осуществление операции на фоне введения антибиотиков и завершение вмешательства оставлением открытой (не ушитой) с последующим наложением первично-отсроченных швов.
3) Поздняя (позже 48 часов). Воспаление близко к максимальному и начинается развитие инфекционного процесса. В этой ситуации рану оставляют открытой и проводят курс антибиотикотерапии. Возможно наложение ранних вторичных швов на 7-20 сутки.
ПХО не подлежат следующие виды ран:
1) поверхностные, царапины;
2) небольшие раны с расхождением краев менее 1 см;
3) множественные мелкие раны без повреждения глубжерасположенных тканей;
4) колотые раны без повреждения органов;
5) в некоторых случаях сквозные пулевые ранения мягких тканей.
Противопоказания к выполнению ПХО:
1) признаки развития в ране гнойного процесса;
2) критическое состояние пациента.
Виды швов:
Первичный хирургический. Накладывают на рану до начала развития грануляций. Накладывают сразу после завершения операции или ПХО раны. Нецелесообразно применять при поздней ПХО, ПХО в военное время, ПХО огнестрельной раны.
Первичный отсроченный. Накладывают до развития грануляций. Техника: рану после операции не зашивают, контролируют воспалительный процесс и при его стихании на 1-5 сутки накладывают этот шов.
Вторичный ранний. Накладывают на гранулирующие раны, заживающие вторичным натяжением. Наложение производиться на 6-21 сутки. К 3 неделям после операции в краях раны образуется рубцовая ткань, препятствующая как сближению краев так и процессу срастания. Поэтому при наложении ранних вторичных швов (до рубцевание краев) достаточно просто прошить края раны и свести их, завязывая нити.
Вторичный поздний. Накладывают после 21 суток. При наложении необходимо в асептических условиях иссечь рубцовые края раны, а уже потом наложить швы.
Туалет ран. Вторичная хирургическая обработка ран.
1) удаление гнойного экссудата;
2) удаление сгустков и гематом;
3) очищение раневой поверхности и кожи.
Показания к ВХО являются наличие гнойного очага, отсутствие адекватного оттока из раны, образование обширных зон некроза и гнойных затеков.
ВХО:
1) иссечение нежизнеспособных тканей;
2) удаление инородных те и гематом;
3) вскрытие карманов и затеков;
4) дренирование раны.
Отличия ПХО и ВХО:
Классификация по виду повреждающего агента: механические, химические, термические, лучевые, огнестрельные, комбинированные.
Виды механических травм:
1 - Закрытые (кожа и слизистые оболочки не повреждены),
2 - Открытые (повреждение слизистых оболочек и кожи; опасность инфицирования).
3 - Осложненные; Непосредственные осложнения, возникают в момент травмы или в первые часы после нее: Кровотечение, травматический шок, нарушение жизненно важных функций органов.
Ранние осложнения, развиваются в первые дни после травмы: Инфекционные осложнения (нагноения раны, плеврит, перитонит, сепсис и др),травматический токсикоз.
Поздние осложнения, выявляют в отдаленные от повреждения сроки: хроническая гнойная инфекция; нарушение трофики тканей (трофические язвы, контрактура и др.); анатомические и функциональные дефекты повреждённых органов и тканей.
ВТОРИЧНЫЙ ШОВ
Вторичный шов — соединение краев гранулирующей раны после окончания процесса ее биологического очищения.
Различают Вторичный шов ранний, накладываемый до образования рубцов, препятствующих сближению краев раны, и Вторичный шов поздний, применяемый в случаях, когда края раны уже фиксированы рубцовой тканью. Ранний Вторичный шов может быть применен на 8—15-й день после очищения раны, поздний — по истечении 2 нед. и более. Оба вида Вторичного шва относятся к числу вмешательств, ускоряющих заживление гранулирующей раны.
Содержание
История
Упоминание о Вторичном шве имеется у Т. Кохера в учебнике по оперативной хирургии. О вторичном соединении краев гранулирующей раны писал Делорм (Е. Delorme) за 30 лет до первой мировой войны. Впервые В. ш. боевых ран был применен во франц. армии в первую мировую войну после работ А. Карреля и его сотрудников, изучавших бактериальную флору ран, полученных во время военных действий. На основании этих работ А. Каррель предложил предварительно «подготавливать» рану с помощью хим. антисептиков путем орошения ее в течение 4—20 дней и после бактериол, контроля накладывать В. ш. Франц. хирурги не располагали большим опытом применения В. ш. при лечении огнестрельных ран. Так, Тюффье (Th. Tuffier) наложил В. ш. 121 раз, Р. Лериш — 142 раза. Ленорман (Ch. Lenormant) и М. Шевассю сообщили, что после окончания первой мировой войны В. ш. был забыт франц. хирургами. Хирурги других воюющих государств В. ш. почти не применяли.
Отечественные хирурги (H. Н. Бурденко, А. Э. Рауер, А. М. Заблу довский, 3. А. Ландерс, Д. А. Энтин, Л. М. Баллон и др.) стали применять В. ш. также во время первой мировой войны. Однако массовое применение В. ш. имело место только во время Великой Отечественной войны. К 1943 г. H. Н. Бурденко располагал материалом в 9520 случаев, Б. Д. До-бычин— в 13 350 случаев, И. В. Криворотое — в 12 163, H. Н. Еланский — в 22 000 случаев. По данным Т. Я. Арьева, полученным в результате разработки материалов Великой Отечественной войны, В. ш. накладывался не менее чем в 8% всех ранений мягких тканей. В подавляющем большинстве случаев В. ш. накладывался без бактериологического контроля, причем заживление ран протекало без каких-либо осложнений, угрожающих здоровью или жизни раненых. Т. о., приоритет массового применения В. ш. полностью принадлежит хирургам мед. службы Советской Армии.
По материалам Великой Отечественной войны 80% В. ш. было наложено при ранениях мягких тканей и лишь 20% при огнестрельных переломах костей. Наилучшие результаты были получены при наложении В. ш. на раны кожных покровов, мягких тканей и раневые поверхности после произведенных ампутаций. Течение и заживление ран после наложения В. ш. до нек-рой степени зависят от их локализации: лучше всего заживают раны лица и мягких покровов черепа; раны дистальных участков нижних конечностей заживают хуже проксимальных, раны верхних конечностей — лучше, чем нижних.
Показания
Значительный размер раны, в силу чего заживление ее вторичным натяжением протекает очень длительно, как правило, с образованием обширных рубцов, нарушающих функцию.
Противопоказания
Наличие в ране карманов, извитых ходов, обильное гнойное отделяемое, вялые, покрытые фибринозным налетом грануляции, неотторгнутые некротические ткани, отек грануляций, воспаленные и отечные края раны, пиодермия вокруг раны, наличие лимфангиита, лимфаденита. Невозможность сблизить края раны без значительного натяжения также служит противопоказанием к наложению В. ш. Не следует накладывать В. ш. при тяжелом состоянии больного, сопровождающемся значительным упадком питания и пониженной регенеративной способностью тканей (анемия, алиментарная дистрофия, авитаминоз, распространенный туберкулез и пр.).
Методика
Перед наложением В. ш. желателен бактериол, контроль микрофлоры раны. Невозможность произвести бактериол, исследование не служит препятствием к наложению швов, т. к. клинические показатели позволяют достаточно уверенно судить об отсутствии активной инфекции в ране. Для подготовки ран к наложению В. ш. предложены многочисленные медикаментозные средства, в частности протеолитические ферменты (В. И. Стручков и соавт.; 1967). В основном подготовка ран проводится по принятым в хирургии законам: обеспечивают дренирование раны, защищают ее края от мацерации, удаляют из раны некротизированные ткани, препятствующие нормальному процессу регенерации, применяют средства, стимулирующие рост грануляций, и средства, обладающие бактерицидным и бактериостатическим действием на микрофлору (см. Раны, ранения).
Операция наложения Вторичного шва требует строгой асептики и должна проводиться в операционной. В подавляющем большинстве случаев ее производят под местным обезболиванием и лишь в виде исключения под наркозом. При подготовке операционного поля грануляции не обрабатывают йодом. При обработке различных слоев раны меняют инструменты. Кровотечение останавливают наложением тонких кетгутовых лигатур и тампонами, смоченными горячим солевым раствором. Для В. ш. используют шелк, капрон, реже тонкую бронзово-алюминиевую или серебряную проволоку.

Рис. 1. Сближение краев раны клеоловой повязкой: 1 — проведены нити через края клеоловой повязки; 2 — вид законченной повязки.
При наложении раннего Вторичного шва грануляции не удаляют, освежают только края кожной раны. Швы накладывают на расстоянии 1—2 см друг от друга, отступя на 1—1,5 см от края кожной раны, захватывая боковые стенки и дно ее, не прокалывая грануляций. Только после наложения всех швов их последовательно завязывают, начиная с углов раны. В ранних стадиях заживления применяют метод бескровного сближения краев раны ситуационными клеоловыми (рис. 1) и лейкопластырными повязками. Такой метод сближения краев раны А. Чаруковский применял еще в начале 19 в., называя его «сухим швом», в отличие от «кровавых швов».
Наложение позднего Вторичного шва производят после иссечения кожи, грануляций и мобилизации краев раны. Перед наложением В. ш. в особо поздние сроки (через 2 мес. и более) рану иссекают полностью с удалением всей рубцовой ткани (рис. 2). Во всех случаях наложения В. ш. необходимо заботиться о том, чтобы швы накладывались без натяжения тканей, т. к. этим обеспечивается гладкое заживление раны. Если невозможно полностью избежать натяжения, то от наложения обычных швов следует отказаться и закрыть рану пластинчатыми швами (см. Швы хирургические).
Для профилактики инфекции после наложения В. ш. рекомендуется общее и местное применение антибиотиков (инфильтрирование тканей вокруг раны во время операции, при обширных ранениях периодическое орошение раны в первые 3—4 дня после операции через введенный в нее дренаж) с учетом чувствительности микрофлоры. Если рана расположена на конечности, то последнюю после операции иммобилизируют.
Исходы наложения Вторичного шва
Имеются следующие данные об общих исходах наложения В. ш. в годы Великой Отечественной войны: первичное заживление — 54%, неполное (частичное) расхождение швов — 37% и полное расхождение швов — 9%. Следует отметить, что по мере накопления опыта и приобретения технических навыков в пользовании методом В. ш. первичное заживление ран достигает более высоких показателей по сравнению с приведенными данными. Так, напр., Е. Л. Березов получал 86% первичного заживления, H. Н. Еланский — 87%, М. И. Куслик — 88%, А. Н. Бакулев, Е. И. Захаров, Б. Д. До-бычин и др.— еще более высокий процент.
Опыт Великой Отечественной войны показал, что В. ш. может быть применен не менее чем у 24% всех раненых, причем у половины из них лечение заканчивается в сроки меньше месяца, вообще же применение В. ш. сокращает срок лечения ран вдвое.
Богатейший опыт применения В. ш. при лечении ран в годы войны с успехом используется в хирургической практике мирного времени. Это касается лечения обширных открытых повреждений, когда после хирургической обработки рвано-ушибленной раны наложение первичных швов по тем или иным причинам невозможно или противопоказано. В. ш. используют и для ускорения заживления гранулирующих ран, образовавшихся после вскрытия абсцессов, флегмон и других гнойных процессов, если имеется полная уверенность, что гнойно-воспалительный процесс закончился и произошло отторжение всех некротических тканей.
Эффективному применению В. ш. в мирное время способствуют: 1) лечение больных в специализированном леч. учреждении или отделении больницы от начала заболевания до выздоровления; 2) возможность производства бактериол, контроля раны в периоды инкубации, распространения и локализации инфекции с характеристикой микрофлоры и ее чувствительности к различным антибиотикам; 3) использование антибиотиков широкого спектра действия и протеолитических ферментов для подготовки раны к наложению В. ш., применение антибиотиков во время операции и в послеоперационном периоде.
Сочетанное применение Вторичного шва и антибиотиков сокращает сроки лечения больных с тяжелой открытой травмой и с обширными гранулирующими ранами.
Библиогр.: Бурденко H. Н. Собрание сочинений, т. 2, с. 267, М., 1951; Вишневский А. А. и Шрайбер М. И. Военно-полевая хирургия, М., 1975; Воскресенский Л. Н. Вторичный шов, поздний шов, отсроченный шов, глухой шов, М., 1942; Камаев М. Ф. Инфицированная рана и ее лечение, М., 1970, библиогр.; Лeриш Р. Как поступать после иссечения мышечных ран, нанесенных военными снарядами: первичный шов, гипсовая повязка или вторичный шов? в кн.: Заметки по воен.-полевой хир., под ред. С. С. Юдина, с. 131, М., 1943; Опыт советской медицины в Великой Отечественной войне 1941—1945 гг., т. 1, с. 145, М., 1951; Стручков В. И., Григорян А. В. и Гостищев В. К. Гнойная рана, М., 19 75, библиогр.; Reber H. Infektionshospitalismus, Chirurg, S. 154, 1967, Bibliogr.; Rostock P. Die Wunde, B., 195u; Schmitt W., Mulier G. u. Richter E. Altes Krankenhaus und «moderner» Hospitalismus, Zbl. Chir., S. 2940, 1967.
ШВЫ ХИРУРГИЧЕСКИЕ
Швы хирургические — наиболее распространенный способ соединения биологических тканей с помощью шовного материала. В отличие от сшивания тканей (кровавый метод) существуют бескровные методы их соединения без применения шовного материала (см.), например путем стягивания раны лейкопластырем (см.), склеивания, сваривания с помощью ультразвука и др. (см. Бесшовное соединение).
Швы хирургические применялись еще в древности (см. Хирургия). О них упоминается в древнейшем литературном памятнике Индии — Аюрведе (см), который относят к 3—2 тысячелетию до нашей эры. Различные виды швов хирургических приводятся в трудах Гиппократа, Праксагора, А. Цельса и др. В составленной Н.Л. Бидлоо «Инструкции для изучения хирургии в анатомическом театре» (1710) имеется подробное описание видов хирургических швов, показаний к их применению, способов наложения и снятия. В зависимости от сроков наложения швов хирургических различают: первичный шов (см.), который накладывают на рану непосредственно после первичной хирургической обработки или на свежую рану; отсроченный первичный шов (накладывают в сроки от 24 часов до 7 дней после операций до развития грануляций при отсутствии в ране начальных признаков гнойного воспаления); провизорный шов — разновидность отсроченного первичного шва (нити через ткани проводят во время операции, а завязывают их спустя несколько дней); ранний вторичный шов (см.), который накладывают на гранулирующую, очистившуюся от гноя и некротизированных тканей рану спустя 8—15 дней после ее возникновения; поздний вторичный шов (накладывают на рану 15—30-дневной и большей давности после развития в ней рубцовой ткани, которую предварительно иссекают).
Швы хирургические могут быть съемными, когда шовный материал удаляют после сращения тканей, и погружными — шовный материал, наложенный на глубокие ткани или стенку полого органа, не удаляют. В последнем случае шовный материал рассасывается либо инкапсулируется в тканях или прорезывается в просвет полого органа. Швы, наложенные на стенку полого органа, могут быть сквозными или пристеночными (не проникающими в просвет органа).
В зависимости от применяемого инструментария и техники выполнения различают ручные и механические хирургические швы. Для наложения ручных швов используют иглы (см. Иглы медицинские), иглодержатели, пинцеты и др. (см. Хирургический инструментарий). В качестве шовного материала используют рассасывающиеся и нерассасывающиеся нити биологического или синтетического происхождения, металлическую проволоку и др. Механический шов выполняют с помощью сшивающих аппаратов (см.), в которых шовным материалом являются металлические скобки из тантала или кобальтовых сплавов.


Рис. 2. Схематическое изображение сопоставления двумя хирургическими пинцетами краев кожной раны при наложении простого узлового шва.
Рис. 3. Схематическое изображение завязывания первой петли узла по Морозу (при коротких концах нити): а — на кончик иглы до ее выкалывания из тканей наброшена петля нити, свободный конец которой проведен под участком ее, пересекающим рану; б — после выкола иглы петля подтянута.
В зависимости от техники прошивания тканей и фиксации узла ручные швы хирургические подразделяют на простые узловые и непрерывные. Простые узловые швы (рис. 1) на кожу накладывают обычно с промежутками в 1 — 2 см, иногда чаще, а при наличии риска нагноения — реже. Края раны тщательно сопоставляют пинцетами (рис. 2). Швы завязывают хирургическим, морским или простым (женским) узлами (см. Лигатура). Во избежание ослабления узла при ручном наложении швов следует удерживать нити в натянутом состоянии на всех этапах формирования петель шва. При завязывании тонкой или короткой нити целесообразно использовать прием, предложенный М. А. Морозом,— на кончик иглы до ее выкалывания из тканей набрасывают петлю, затягивая ее при выведении нити (рис. 3).
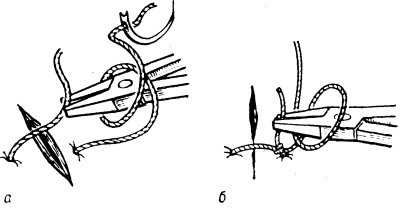
Рис. 4. Схематическое изображение инструментального (аподактильного) способа завязывания хирургического узла: а — после выкола иглы длинным концом нити обернут иглодержатель, которым захватывают короткий конец нити; б — после затягивания первой петли длинный конец нити обернут вокруг иглодержателя в противоположном направлении (иглодержателем фиксирован короткий конец нити для затягивания второго узла).
Для завязывания узла, особенно сверхтонких нитей при пластических и микрохирургических операциях, применяют также инструментальный (аподактильный) способ. После прокола ткани продергивают нить так, чтобы над тканями остался короткий ее конец длиной 2—4 см, затем длинный конец нити удерживают левой рукой и оборачивают вокруг иглодержателя, которым захватывают короткий конец нити и затягивают первую петлю (рис. 4, а). После этого длинный конец нити оборачивают вокруг иглодержателя в противоположном направлении по отношению к предыдущим оборотам узла и, захватив им короткий конец, затягивают вторую петлю (рис. 4, б).
Шелковые нити завязывают двумя узлами, кетгутовые и синтетические — тремя и более. Затягивая первый узел, добиваются сопоставления сшиваемых тканей без чрезмерного усилия во избежание прорезывания шва. Правильно наложенный простой узловой шов прочно соединяет ткани, не оставляя в ране полостей и не нарушая кровообращения в тканях, что обеспечивает оптимальные условия для заживления раны.
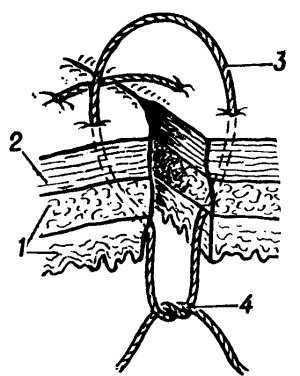
Рис. 5. Схематическое изображение наложения вворачивающего внутриузлового шва на стенку кишки по Пирогову — Матешуку: 1 — слизистая оболочка и мышечный слой стенки кишки; 2 — серозная оболочка кишки; 3 — шовная нить проведена через серозную и мышечную оболочки; 4 — узел формируют со стороны слизистой оболочки.
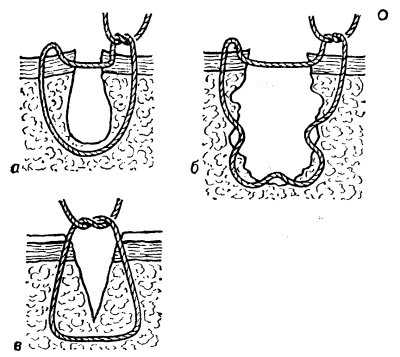
Рис. 7. Схематическое изображение вариантов узловых адаптирующих швов: а — П-образный (петлеобразный) шов по Донати; б — многостешковый обвивной шов по Стручкову и сотрудники; в — узловой адаптирующий шов по Джиллису.
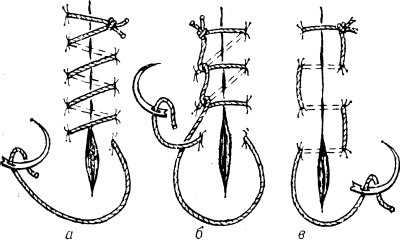
Рис. 8. Схематическое изображение простого (линейного) обвивного непрерывного шва и его вариантов: а — простой обвивной шов; б — обвивной шов по Мультановскому; в — матрацный шов.
При наложении непрерывных швов хирургических нить все время держат натянутой, чтобы не ослабли предыдущие стежки. В последнем стежке удерживают двойную нить, которую после выкалывания иглы связывают со свободным концом нити. Непрерывные швы хирургические имеют много вариантов в зависимости от их назначения. Часто применяют простой (линейный) обвивной шов (рис. 8, а), обвивной шов по Мультановскому (рис. 8, б) и матрацный шов (рис. 8, в). Эти швы выворачивают края раны, если их накладывают снаружи, например при зашивании сосуда (см. Сосудистый шов) и вворачивают, если их накладывают изнутри органа, например при формировании задней стенки анастомоза на органах желудочно-кишечного тракта (см. Кишечный шов). При формировании передней стенки анастомоза во время операции на желудке и кишечнике широко используют вворачивающий шов Шмидена (см. рис. 6 к ст. Кишечный шов). На кожу непрерывные швы хирургические накладывают обычно для получения лучшего косметического эффекта. Для зашивания поверхностных ран применяют однорядный внутрикожный непрерывный шов по Холстеду (рис. 9, a), a глубоких — двухрядный непрерывный шов по Холстеду — Золтану (рис. 9, б).
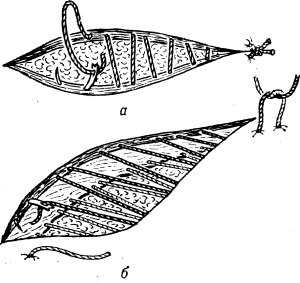
Рис. 9. Схематическое изображение наложения непрерывных внутрикожных швов: а — однорядный шов по Холстеду (шовная нить проведена через дерму и верхний слой подкожной клетчатки); б — двухрядный шов по Холстеду — Золтану (глубокий ряд швов проведен через фасцию и нижний слой подкожной клетчатки).
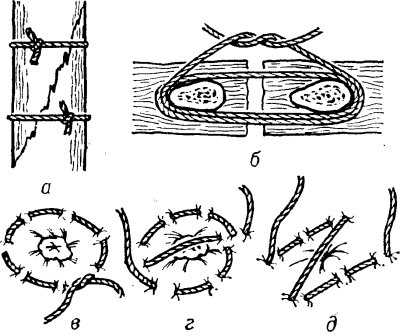
Рис. 10. Схематическое изображение круговых швов: а — серкляж — скрепление костных отломков при косом переломе кости; б — блоковый полиспастный шов для сближения ребер; в — простой кисетный шов; г — S-образный кисетный шов по Русанову; д — Z-образный кисетный шов по Салтену
Наряду с линейными непрерывными швами хирургическими применяют различные виды круговых швов. К ним относятся: циркулярный шов, имеющий целью фиксацию костных фрагментов, например при переломе надколенника с расхождением отломков (см. Надколенник); так называемый серкляж — скрепление проволокой или нитью костных отломков при косом или спиральном переломе или фиксация костных трансплантатов (рис. 10,а); блоковый полиспастный шов для сближения ребер, используемый при зашивании раны грудной стенки (рис. 10, б); простой кисетный шов (рис. 10, в) и его разновидности — S-образный по Русанову (рис. 10, г) и Z-образный по Салтену (рис. 10, д), применяемые для ушивания культи кишки после ее рассечения, погружения червеобразного отростка, пластики пупочного кольца и др.; круговой или циркулярный шов, накладываемый различными способами при восстановлении непрерывности полностью пересеченного трубчатого органа — сосуда, кишки, мочеточника и др. При частичном пересечении органа накладывают полу циркулярный или боковой шов, причем линию шва ориентируют так, чтобы она шла в поперечном или косом направлении по отношению к органу во избежание сужения в этом месте.
Рис. 11. Схематическое изображение вариантов гемостатических швов: а — непрерывный цепочный (обкалывающий) шов по Гейденгайну; б — узловой цепочный шов по Гейденгайну — Гаккеру; в — блоковидный шов по Замошину, применяемый при операциях на печени.
Швы хирургические наряду с соединением краев раны обеспечивают также остановку кровотечения, для этого предложены специально гемостатические швы: непрерывный цепочный (обкалывающий) шов по Гейденгайну (рис. 11, а) и узловой цепочный по Гейденгайну— Гаккеру (рис. 11, б), которые накладывали на мягкие ткани головы перед их рассечением при трепанации черепа. Вариантом узлового цепочного шва является гемостатический шов по Огшелю, используемый при ранениях печени (см.). При операциях на печени применяют также гемостатический блоковидный шов по Замошину (рис. 11, в).
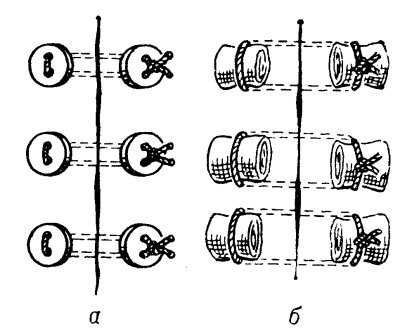
Рис. 13. Схематическое изображение пластинчатых П-образных швов: а — на пуговицах; б — на марлевых шариках.
Кожные швы снимают чаще всего на 6—9-е сутки после их наложения, однако сроки снятия могут варьировать в зависимости от локализации и характера раны. Раньше (4 — 6-е сутки) снимают швы с кожных ран в местах с хорошим кровоснабжением (на лице, шее), позже (9 — 12-е сутки) с кожных ран в местах с плохим кровоснабжением (на голени и стопе). Сроки оставления швов увеличиваются при значительном натяжении краев раны, пониженной регенерации тканей в результате нарушений белкового обмена, общей интоксикации организма и др.
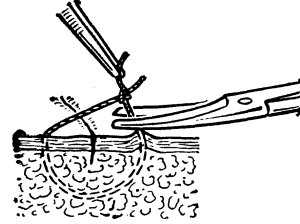
Рис. 14. Схематическое изображение этапа снятия узлового кожного шва: потягиванием за узел на поверхность выведен находившийся под кожей участок нити, который пересекают ножницами.
Швы снимают, подтянув узел так, чтобы над кожей появилась скрытая в толще тканей часть нити, которую пересекают ножницами (рис. 14) и всю нить вытягивают за узел. В отдельных случаях (длинная рана, значительное натяжение ее краев) швы снимают сна чала через один, откладывая удаление остальных швов до полного заживления раны.
При использовании швов хирургических может возникнуть ряд осложнений. Из травматических осложнений можно отметить случайные проколы иглой сосуда или проведение шва через просвет полого органа при наложении пристеночного шва. Кровотечение из проколотого сосуда обычно останавливается при завязывании шва, в редких случаях приходится в этом же месте наложить второй шов, захватив в него кровоточащий сосуд; при проколе магистрального сосуда грубой режущей иглой может возникнуть необходимость в наложении сосудистого шва. Если обнаружен случайный сквозной прокол полого органа, напр, слепой кишки при наложении кисетного шва во время аппендэктомии, в этом месте дополнительно накладывают узловые швы для предупреждения образования кишечного свища. К техническим ошибкам при наложении швов относят плохое совмещение (адаптацию) краев раны мягких тканей, отсутствие эффекта вворачивания при кишечном и выворачивания при сосудистом шве, сужение и деформацию анастомоза и др. Эти дефекты могут привести к несостоятельности швов анастомоза, возникновению кровотечения, перитонита, кишечных, бронхиальных, мочевых свищей (см.) и др. Нагноение раны, образование наружных и внутренних лигатурных абсцессов и лигатурных свищей возникают вследствие нарушения асептики при стерилизации шовного материала или во время операции. Нерассасывающиеся лигатуры, провисая в просвет желчных или мочевых путей, способствуют образованию конкрементов. Осложнения в виде аллергических реакций замедленного типа (см. Аллергия) чаще возникают при применении кетгутовых, гораздо реже — шелковых и синтетических нитей.
Блохин H. Н. Кожная пластика, М., 1955; Золтан Я. Cicatrix optima, Операционная техника и условия оптимального заживления ран, пер. с венгер., Будапешт, 1977; Кирпатовский И. Д. Кишечный шов и его теоретические основы, М., 1964; Кренар И. Пластическая хирургия в гинекологии, пер. с чешек., Прага, 1980; Стручков В. И., Григорян А. В. и Гостищев В. К. Гнойная рана, М., 1975; Gillies а, Millard D. R. The principles and art of plastic surgery, Boston — Toronto, 1957.
Первичная хирургическая обработка раны
Первичная хирургическая обработка (ПХО) раны - комплекс мероприятий, направленных на ускорение заживления раневого дефекта, предупреждение и устранение гнойно-септических осложнений.
Показания и противопоказания

Рана - это повреждение всей толщи кожи, нередко распространяющееся на глубжележащие ткани и анатомические образования: подкожную жировую клетчатку, мышцы, фасции, сосуды, нервы и т.д. Этим рана принципиально отличается от ссадины, поверхностного дефекта в пределах кожного эпителия.
- причинному фактору: случайные, криминальные, боевые, хирургические;
- механизму: колотые, колото-резаные, размозженные, рубленые, скальпированные;
- наличию осложнений: осложненные и неосложненные (с повреждением сосудов, нервов, костей);
- наличию микрофлоры: асептические и инфицированные.
ПХО подлежат практически все виды ран, за некоторыми исключениями. Обработка не целесообразна при ссадинах и неглубоких раневых повреждениях, края которых расходятся не более чем на 1 см. Также не обрабатывают колотые неосложненные раны, боевые сквозные пулевые раны с минимальным повреждением мягких тканей.
Когда необходима медицинская помощь:
- не удается остановить кровотечение из раны;
- присутствуют признаки, указывающие на повреждение сухожилия или нерва (онемение, утрата двигательной функции, потеря чувствительности);
- значительная глубина раны;
- наличие вероятности поражения важных структур;
- рана является колотой и присутствует вероятность сохранения в ней части ранящего предмета;
- в ране визуализируются инородные тела, затруднительные для самостоятельного извлечения;
- рана является загрязненной;
- рана локализуется на лице, и ее глубина более 8 мм или наблюдается расхождение краев раны (зияние);
- раненный не прошел вакцинацию против столбняка.
ПХО не проводят при наличии гнойного воспаления в ране. Обработка раны противопоказана при крайне тяжелом состоянии пострадавшего с выраженным шоком и кровопотерей. В этом случае вначале проводят более обширные экстренные оперативные вмешательства и мероприятия интенсивной терапии.
Методика первичной хирургической обработки
Первичную хирургическую обработку проводит врач-хирург. Небольшие неосложненные раны обрабатывают амбулаторно в условиях поликлиники или иного профильного медучреждения. Обширные осложненные повреждения обрабатывают в перевязочной или в операционной стационара.
В ходе обработки используется режущий, шовный и перевязочный материал (скальпель, зажимы, крючки, пинцеты, иглы с иглодержателями, нити, дренажи, бинты).
- Рассечение. В ходе рассечения врач визуально оценивает характер и распространенность повреждения, наличие осложнений.
- Ревизия раны. Удаление сгустков крови, обрывков одежды, и других инородных тел.
- Иссечение краев раны. Врач одномоментно иссекает поврежденные и инфицированные участки краев, стенок и дна раны в пределах здоровых тканей. Объем удаляемых тканей зависит от характера повреждения.
- Гемостаз. Остановка кровотечения, накладывание зажимов на поврежденные сосуды и их перевязка.
- Восстановление целостности поврежденных анатомических образований (нервов, сухожилий, костей, связок).
- Наложение швов.
При обработке раны врач должен соблюдать важное правило: тяжесть повреждений, полученных при ПХО, не должна превышать тяжести самой полученной травмы.
В идеале все этапы ПХО осуществляются одномоментно, в результате чего любая рана превращается в резаную и асептическую, и заживает первичным натяжением, т.е., непосредственным сращением краев раны при их соединении. Но так происходит не всегда, как не всегда сразу же после обработки накладываются швы.
В зависимости от временного фактора ПХО бывает:
Ранняя. Проводится не позднее 1 сут. после получения травмы. Неосложненные раны фиксируют первичными швами, и они в последующем заживают первичным натяжением. При обширных раневых повреждениях с размозженными краями и наличием гематом рану дренируют, после чего накладывают первичные отсроченные швы.
Отсроченная. Проводится не позднее 2 сут. после получения травмы. В это время уже присоединяется инфекция, и появляются первые местные признаки воспаления в виде гиперемии (покраснения), экссудации (прозрачного отделяемого) и отека. Рану сразу зашивать нельзя - ее дренируют, оставляя открытой, а затем накладывают первично-отсроченные швы.
Поздняя. Проводится спустя 3 сут. и более. При запоздалой помощи в ране выражены все признаки гнойного инфекционного воспаления с отеками, гиперемией (покраснением кожи), местной и общей гипертермией (повышением температуры). При этом формируются гнойные очаги в виде затеков, карманов, нередко обнаруживаются гематомы, которые также нагнаиваются. Такие раны ушивать ни в коем случае нельзя, и даже иссечение ее краев может спровоцировать распространение гноеродной инфекции на соседние ткани.
Поэтому вначале осуществляют антисептическую обработку и дренирование ран до полной ликвидации гнойных очагов. Затем накладывают вторичные ранние швы. Рана заживает вторичным натяжением. Ее дно и края заполняются грануляциями - молодой соединительной тканью. В дальнейшем на месте грануляционной ткани формируется рубец.
Иногда с момента получения травмы и ПХО до начала заживления вторичным натяжением проходит более 3 нед. Этого времени достаточно для того чтобы по краям раны сформировался рубец. При появлении рубцовой ткани края раны свести трудно, и они не срастаются межу собой. Поэтому рубцы иссекают, и вновь образовавшиеся края фиксируют между собой вторичным поздними швами.
Параллельно с хирургическими мероприятиями и местным применением антисептиков проводят консервативную терапию. Назначаются антибиотики, противовоспалительные, обезболивающие средства, гемостатики (останавливающие кровь), противостолбнячные препараты.
При обработке ран должно быть обеспечено адекватное обезболивание. При небольших раневых дефектах утрата болевой чувствительности достигается проводниковой или инфильтрационной анестезией. Но при массивных осложненных повреждениях, когда пострадавший испытывает сильную боль, необходим наркоз. В ряде случаев, когда нужно добиться полной релаксации скелетных мышц, наркоз проводят с аппаратной ИВЛ (искусственной вентиляцией легких) и полным выключением самостоятельного дыхания пациента.
Рекомендации
Рекомендации после хирургической обработки раны:
- ограничить физическую активность;
- принимать лекарственные препараты, назначенные специалистом;
- исключить попадание на область обработанной раны воды;
- проводить перевязку раны;
- наблюдаться у хирурга. Врач производит оценку состояния раны, послеоперационных швов, устанавливает наличие отека.
Когда необходима дополнительная диагностика
Дополнительные методы обследования могут потребоваться в том случае, когда заживление раны не происходит на протяжении длительного отрезка времени. Так, при наличии у раненого сахарного диабета, специалистом могут быть назначены такие лабораторные исследования, как общий анализ крови и анализ на содержание глюкозы в крови. Также пациентам с длительно незаживающими ранами может быть назначено ультразвуковое или рентгенологическое исследование пораженного участка.
Осложнения ран

Развитие осложнений происходит, чаще всего, при несоблюдении рекомендаций врача, при отсутствии обработки раны и наблюдения у хирурга. К числу наиболее распространенных относятся следующие виды осложнений:
- Нагноение раны. Развитие в ране инфекционного процесса, вызванного проникновением в нее представителей патогенной микрофлоры;
- Флегмона. Развивающееся в виду проникновения в мягкие ткани патогенных микроорганизмом острое гнойное воспаление подкожной жировой клетчатки, склонное к вовлечению в патологический процесс сухожилий и мышц и сопровождающееся значительным повышением температуры (до 39 градусов);
- Абсцесс инфицированной раны. Вызываемое бактериальной флорой гнойное воспаление тканей и образование полости, заполненной гнойным содержимым. Патология сопровождается ухудшением общего самочувствия, поднятием температуры до 40 градусов.
- Раневые гематомы. Их образование обусловлено неполной остановкой кровотечения. Являются потенциальным очагом инфекции и способны привести к ишемии окружающих тканей.
Преимущества хирургической обработки ран в медицинском центре «Проксима»
В медицинском клиническом центре «Проксима» созданы все необходимые условия, позволяющие проводить надлежащую хирургическую обработку любых видов ран. Манипуляция проводится высококвалифицированными хирургами с большим опытом работы, в распоряжение которых предоставлены:
- перевязочные и операционные, оснащенные самым современным оборудованием;
- необходимый хирургический инструментарий;
- богатый ассортимент режущего, шовного и перевязочного материалов;
- растворы антисептиков.
Все это позволяет качественно и безопасно выполнить первичную хирургическую обработку раны, что обеспечивает ее скорейшее заживление и исключает вероятность развития любого рода осложнений. В медицинском центре «Проксима» гарантируется индивидуальный подход к каждому пациенту.
Наложение вторичных швов
Медицинская клиника «Проксима» предлагает услугу «Наложение вторичных швов» при чистых, гранулирующих ранах, заживающих вторичным натяжением.
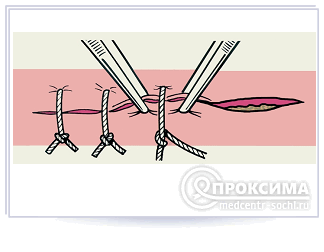
Вторичный шов - перевязка краёв грануляционной раны, производящаяся после окончания процесса биологической очистки.
Вторичные швы делят на два типа:
- Ранний. Такой тип швов наносится до того, как появятся рубцы. Применяется с 7 по 14 день после очистки раны.
- Поздний. Его используют тогда, когда появилась рубцовая ткань, которая фиксирует края раны. Накладывается через 15 дней после очистки.
Два типа вторичных швов входят в число манипуляций, которые помогают провести заживление грануляционных ран гораздо быстрее. Наложение вторичных швов проводится в том случае, если первичные швы привели к осложнениям, особенно при оказании первичной хирургической помощи ненадлежащим образом. Наложение швов проводится под местной анестезией.
Показания к наложению вторичных швов
Заживление вторичным швом происходит, когда стороны раны не противоположны, поэтому заживление должно происходить снизу раны вверх.
Вторичный шов необходим в случаях, если первый дал осложнения:
- Воспаление - воспалительный ответ действует, чтобы удалить любые остатки клеток и патогенных микроорганизмов.
- Присутствует большее количество клеточного дебриса, и воспалительная реакция имеет тенденцию быть более интенсивной, чем при первичном наложении.
- Пролиферация - грануляция тканей на дне раны.
Это важный шаг, так как эпителий может размножаться и регенерировать только после того, как грануляционная ткань заполняет рану до исходного уровня эпителия; как только грануляционная ткань достигает этого уровня, эпителий может полностью покрыть рану.
На какие раны накладывают вторичные медицинские швы?
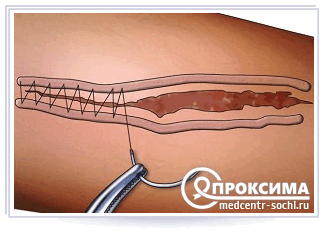
Вторичные швы накладываются только на раны, у которых имеются яркие, здоровые грануляций и отмечается отсутствие:
- гиперемии;
- отека;
- гнойного отделяемого;
- некротизированных тканей;
Наложение вторичных швов проводится исключительно после полного устранения воспалительного процесса. Для объективной оценки раны на предмет воспаления рекомендуется проводить посев раневого отделяемого, результат которого должен подтвердить отсутствие роста представителей патогенной микрофлоры.
На момент проведения манипуляции общее состояние пациента должно быть удовлетворительным, у него не должно отмечаться повышение температуры тела и патологии состава крови.
Отличия ранних и поздних вторичных швов
Основное различие между ранними и поздними швами заключается в том, что по прошествии двух недель после хирургической обработки раневой зоны на краях раны происходит образование рубцовой ткани, которая препятствует срастанию краев раны. В этой связи при применении ранних вторичных швов специалист просто прошивает края раневой области и сводит их, при этом завязывая нити. Для того чтобы наложить поздние вторичные швы потребуется сначала произвести иссечение рубцовых краев ран, и только после этого перейти непосредственно к процессу накладывания швов и завязывания нити.
Подготовка к процедуре
Имеется несколько видов воздействия на рану, производящихся в качестве подготовки к наложению вторичного шва:
- Применение антибиотиков.
- Воздействие кварцем, УВЧ и химическими антисептиками.
Наложение вторичных швов происходит по строгим правилам асептики. Перед операцией необходимо промыть рану специальным изотоническим раствором хлорида натрия, а затем обработать место вокруг неё спиртовым раствором йода. Прежде чем наложить сами швы необходимо припудрить раны порошком пенициллина. При необходимости иногда в некоторых случаях между швами оставляют небольшую трубку из резины. Через неё выводят пенициллин.
Для наложения вторичных швов потребуется несколько скальпелей, гемостатических зажимов, щипцов, игл с большой кривизной, шёлк и кетгут.
Процесс наложения вторичных швов
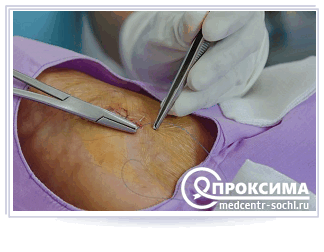
Местная инфильтрационная анестезия используется с добавлением антибиотиков в раствор новокаина. Для больших и глубоких ран используется внутривенная или кратковременная азотно-кислородная анестезия.
Иссечение рубцов с освежением краёв раны проводят для улучшения последующего заживления. Важным элементом этой операции является мобилизация кожи, жировой ткани и фасции, сросшихся с нижележащими тканями. Это сделано для предотвращения подтягивания кожи внутрь при подтягивании вторичных швов. Если сшитые края раны контактируют друг с другом, а не с раной, то они не срастаются.
Успешное заживление помогает сшивать края раны без натяжения. Появление болей в ране после наложения вторичного шва и повышение температуры указывают на необходимость проверки состояния раны. При появлении признаков абсцессов может потребоваться немедленное снятие швов. При хорошем заживании швы снимаются на десятый день.
Рекомендации после процедуры
Ключ к удачному заживлению ран после операции - это незаражённые швы. В современной клинической практике используется огромное количество различных антисептических средств. Выбор того или иного антисептика зависит от вида раны, наличия или отсутствия в ней гноя, сроков заживления и конечных целей лечения. Если требования по уходу за раной не выполняются, инфекция может проникнуть глубоко внутрь кожи, что приведёт к сильным осложнениям. Например, к появлению абсцессов и глубокого некроза тканей. В случае любых осложнений, в том числе при появлении болей на месте раны, необходимо немедленно обратиться за медицинской помощью.
Требования, предъявляемые к медицинским швам
Медицинские швы должны скользить и не оказывать на поврежденные ткани дополнительного травмирующего воздействия. Правильно наложенные швы гладкие и аккуратные. Важными критериями качества выступают также:
- прочность;
- эластичность;
- растяжимость;
- надежность узла;
- выдерживание нагрузок без сдавливания при этом тканей.
Отдельные требования предъявляются к шовному материалу. Его должны отличать:
- биосовместимость (отсутствие аллергизирующего, токсического воздействия на ткани);
- отсутствие склонности к активному впитыванию влаги и разбуханию;
- инертность (невозможность вступления в химические реакции с тканями);
- простота стерилизации;
- резистентность к возбудителям инфекции.
Уход за вторичными швами
Уход за вторичными швами проводится на основе рекомендаций, данных специалистом. В большинстве случаев раневая область подлежит ежедневной обработке антисептиками и лекарственными средствами, активизирующими процесс регенерации тканей. Также в послеоперационном периоде рекомендуется:
- принимать препараты, назначенные врачом;
- выполнять перевязку раны;
- посещать хирурга с целью осмотра раны и отслеживания динамики ее заживления;
- избегать физических нагрузок;
- отказаться от употребления спиртных напитков;
- соблюдать рекомендованную специалистом диету;
- следить за чистотой швов, не мочить их и не расчесывать.
Когда необходим внеплановый прием хирурга?
Незамедлительно обратится к врачу необходимо в случае, если вторичный медицинский шов разошелся. Болезненность швов считается нормальным явлением только в первые дни восстановительного периода. Если болевой синдром не проходит длительное время — это так же повод явиться на прием к специалисту. Визит к врачу показан и при наличии признаков воспаления раны:
- покраснение кожи вокруг раневой зоны;
- отечность;
- выделение крови или гноя;
- повышение температуры тела.
От чего зависит срок заживления
Продолжительность периода заживления раны зависит от целого ряда различных факторов. Непосредственное влияние на сроки заживления оказывают индивидуальные особенности организма пациента, правильность действий хирурга, используемые шовные материала и соблюдение рекомендаций специалиста в период восстановления. Так, значительно удлинить реабилитационный период могут инфицирование или нагноение раны, наличие тяжелых хронических патологий (сахарный диабет).
Снятие швов
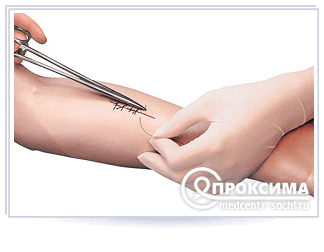
Главным показателем, указывающим на необходимость снятия вторичных швов, является успешное заживление раны. Оно определяется плотно сросшимися краями раны в отсутствии признаков развития воспаления. Важно удалять медицинские швы своевременно, так как при затягивании шовный материал станет препятствовать процессу нормально формирования соединительной ткани и будет мешать кровообращению в пораженной области. Слишком рано проведенная манипуляция может стать причиной расхождения швов.
Снятие медицинских швов проводится по следующей методике: медицинский работник приподнимает узел шва хирургическим пинцетом и перерезает нить, после чего вытягивает ее. При этом важно исключить протягивание узла через кожные покровы и попадание под кожу нити, расположенной на поверхности. В завершение на место рассечения накладывается повязка с мазью, обладающей антибактериальным действием.
Читайте также:
