Железистая гиперплазия эндометрия - причины, симптомы, диагностика и лечение
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Гиперплазия эндометрия: причины появления, симптомы, диагностика и способы лечения.
Определение
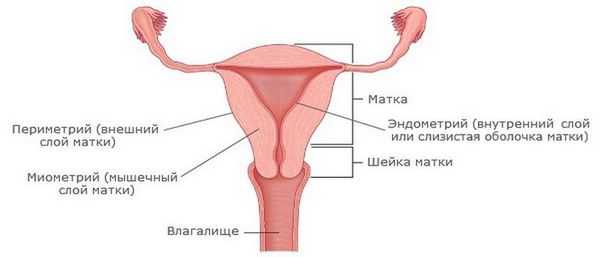
Гиперплазия эндометрия (ГЭ) - это доброкачественный патологический процесс слизистой оболочки матки, характеризующийся пролиферацией (разрастанием) желез и увеличением железисто-стромального соотношения (соотношения железистых и стромальных клеток). Основной характерной чертой заболевания является разрастание внутреннего слоя матки - эндометрия, приводящее к утолщению и увеличению его объема.
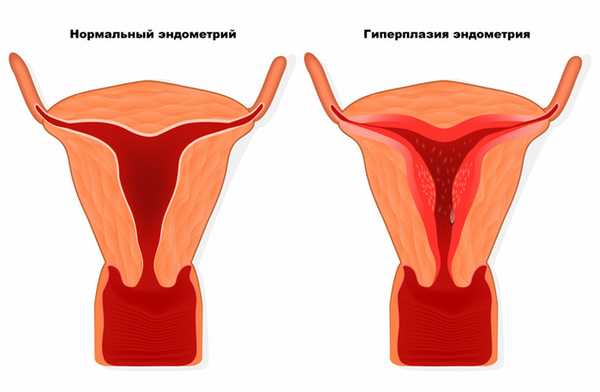
Причины появления гиперплазии эндометрия
Одной из ведущих причин развития ГЭ является абсолютная или относительная гиперэстрогения - нарушение баланса женских половых гормонов эстрогенов.
В течение менструального цикла эндометриоидная ткань проходит этап роста и отторжения. Сначала под воздействием эстрогена она увеличивается, чтобы обеспечить имплантацию плодного яйца и развитие эмбриона. Если после овуляции зачатие не происходит, клетки эндометрия отторгаются, и у женщины начинаются менструальные выделения.
Во второй половине цикла выработка эстрогенов уменьшается, а прогестерона, наоборот, увеличивается. Нарушение баланса гормонов и, как следствие, менструального цикла могут спровоцировать развитие гиперплазии эндометрия.
Кроме того, существуют факторы, увеличивающие риск гиперплазии эндометрия:
- Неблагоприятный семейный анамнез. Если у близкой родственницы пациентки была диагностирована гиперплазия или опухоль матки, индивидуальный риск заболеваемости возрастает.
- Другие осложнения, вызванные гормональными нарушениями, - гладкомышечная опухоль матки (миома), внематочное разрастание эндометрия, воспаление слизистой оболочки матки, синдром поликистозных яичников (СПКЯ). При выявлении этих патологий необходимо провести исследование для исключения гиперплазии эндометрия.
- Менопауза. После наступления последней менструации в организме женщины происходит мощная гормональная перестройка - снижается концентрация прогестерона, а это может спровоцировать разрастание железистых клеток в постменопаузе.
- Перименопаузальный период с нерегулярной овуляцией.
- Применение гормональной терапии на основе эстрогенов.
- Отсутствие беременности в индивидуальном анамнезе и нарушение менструального цикла.
- Отказ от применения гормональной контрацепции.
- Сопутствующие патологии: ожирение, сахарный диабет, заболевания щитовидной железы, мастопатия.
Наличие предрасположенности к гиперплазии эндометрия матки является показанием к профилактическим мероприятиям.
В настоящее время в клинической практике используется бинарная классификация, предложенная Всемирной организацией здравоохранения (ВОЗ) 2014 году и оставленная без изменений в редакции 2020 года. Согласно этой классификации выделяют две формы:
- гиперплазия эндометрия без атипии,
- гиперплазия эндометрия с атипией.
- Простая железистая гиперплазия эндометрия, которая возникает, если разрастаются преимущественно железистые клетки эндометрия. Чаще всего причиной патологии становятся механические воздействия (выскабливание, аборт, операция) или гормональные нарушения. Простая гиперплазия эндометрия не сопровождается атипичным изменением клеток и не перерождается в злокачественный процесс.
- Кистозная гиперплазия эндометрия считается одной из самых доброкачественных по течению форм. Разросшийся эпителий состоит из железистых структур, образующих небольшие полости (кисты) при отсутствии атипичных клеток (предшественниц раковых). Железисто-кистозная гиперплазия эндометрия - частая причина женского бесплодия.
- Полиповидная гиперплазия эндометрия отмечается при локальной очаговой гиперплазии эндометрия. При длительном существовании полипы эндометрия могут малигнизироваться (озлокачествляться).
- Аденоматозная гиперплазия эндометрия - это неравномерное утолщение гипертрофированной слизистой с образованием своего рода узлов. Без своевременного лечения угрожает бесплодием и трансформацией в злокачественные опухоли.
- Атипическая гиперплазия эндометрия. Под влиянием различных патогенных факторов может нарушаться строение и функция клеток эндометрия, происходить их трансформация в атипичные клетки - предшественницы раковых.
- Сложная гиперплазия эндометрия - это сочетание разных форм, разрастание разных видов клеток (стромальных и железистых). Может протекать как с атипичными клетками (то есть с угрозой перерождения в злокачественные), так и без них.
Гиперплазия эндометрия имеет выраженную симптоматику. При этом проявления болезни могут отличаться в зависимости от ее особенностей.
Основными симптомами гиперплазии эндометрия являются:
- нарушение менструального цикла (нерегулярность, длительность менструации более 5-7 дней, обильные выделения);
- кровотечение в середине менструального цикла;
- кровотечение в период менопаузы и постменопаузы;
- тяжесть, ноющая боль внизу живота;
- боль во время и после полового контакта.
Диагностика гиперплазии эндометрия
Первый этап диагностики гиперплазии эндометрия - трансвагинальное УЗИ. Исследование проводят в определенные дни менструального цикла. Врач изучает структуру и плотность эндометрия, проверяя их соответствие норме и дню цикла. Исследование позволяет выявить отклонения, но не дает возможность отличить доброкачественное образование от атипичного.
Ультразвуковое сканирование органов женской репродуктивной системы для оценки формы и размеров, а также исключения патологии.
Чтобы определить вид гиперплазии, в частности наличие атипичных клеток, необходим гистологический анализ образца тканей. Самым простым способом его получения считается пайпель-биопсия - малоинвазивная, быстрая и безболезненная процедура. Гинеколог вводит в полость матки специальную трубку диаметром до 3 мм и отщипывает ею кусочек эндометрия. Анализ позволяет подтвердить или опровергнуть диагноз, а также выявить атипичные клетки.
В некоторых случаях может понадобиться дополнительная диагностика, например, КТ органов малого таза, а также гистероскопия с прицельной биопсией. Это эндоскопическая процедура, которая позволяет осмотреть полость матки, взять образцы тканей для анализа и при необходимости удалить полипы, измененный эндометрий или другие новообразования.
Исследование, позволяющее получить данные о состоянии органов брюшной полости (печень, желчный пузырь, селезенка, почки, поджелудочная железа), сосуды брюшной пол�.
В диагностических целях врач может назначить бактериологический анализ урогенитального мазка и соскоба.
В комплекс лабораторных обследований целесообразно включить:
- общий анализ мочи для комплексной оценки ряда физических и химических параметров мочи, а также элементов мочевого осадка с целью выявления патологии почек и мочевыводящих путей;
Метод определения Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскоп.
Железистая гиперплазия эндометрия
Железистая гиперплазия эндометрия - избыточное разрастание железистой ткани эндометрия, характеризующееся его утолщением и увеличением объема. Железистая гиперплазия эндометрия проявляется обильными менструациями, дисфункциональными ановуляторными кровотечениями, анемией, бесплодием. Для определения гиперпластической трансформации эндометрия проводится УЗИ, гистероскопия, Эхо-ГСГ, биопсия эндометрия, гормональные исследования. Лечение железистой гиперплазии эндометрия включает выскабливание полости матки, гормонотерапию, при необходимости - резекцию или абляцию эндометрия.
МКБ-10

Общие сведения
В основе железистой гиперплазии эндометрия лежат чрезмерно активные пролиферативные процессы в железистой ткани матки. Основной опасностью гиперпластических изменений эндометрия служит возможность их прогрессирования и злокачественной трансформации. Поэтому важность диагностики и лечения железистой гиперплазии эндометрия диктуется актуальностью сохранения репродуктивного потенциала женщины и профилактики рака эндометрия. Диагноз железистой гиперплазии может быть поставлен только по результатам гистологического исследования образцов эндометрия.

Причины развития железистой гиперплазии эндометрия
Гиперпластическая трансформация эндометрия может возникать у женщин любого возраста при наличии факторов риска, но чаще встречается в переходные периоды, связанные с гормональными изменениями в организме (у подростков и пациенток пременопаузального возраста).
Фоновыми генитальными процессами, сопутствующими развитию железистой гиперплазии эндометрия, являются миома матки, синдром поликистозных яичников, эндометриоз, эндометриты. Развитию железистой гиперплазии эндометрия нередко предшествуют гинекологические операции, диагностические выскабливания эндометрия, аборты. Факторами риска гиперпластических процессов матки служит отсутствие в анамнезе у женщины родов, отказ от использования гормональной контрацепции, искусственное прерывание беременности, поздняя менопауза.
К экстрагенитальным сопутствующим заболеваниям относятся сахарный диабет, мастопатия, гипертония, ожирение, заболевания щитовидной железы, печени и надпочечников. Ведущим моментом возникновения железистой гиперплазии эндометрия служит гиперэстрогения или длительное воздействие эстрогенов при снижении сдерживающего влияния прогестерона.
Классификация гиперплазии эндометрия
По гистологическому варианту выделяют несколько видов гиперплазии эндометрия: железистую, железисто-кистозную, атипическую (аденоматоз) и очаговую (полипы эндометрия). Железистая гиперплазия эндометрия характеризуется исчезновением разделения эндометрия на функциональный и базальный слои. Граница между миометрием и эндометрием выражена четко, отмечается увеличенное количество желез, но их расположение неравномерно, а форма неодинакова. При железисто-кистозной форме гиперплазии часть желез приобретает кистозно-измененный вид.
Для аденоматоза (атипической гиперплазии) свойственны структурная перестройка и более интенсивная пролиферация элементов по сравнению с железистой гиперплазией эндометрия, полиморфизм ядер, уменьшение числа стромальных элементов. При локальной гиперплазии отмечается разрастание железистого и покровного эпителия вместе с подлежащими тканями, ведущее к образованию эндометриальных полипов (железистых, фиброзных, железисто-фиброзных).
Наибольшую онконастороженность в гинекологии вызывают атипическая и полипозная гиперплазия, которые расцениваются как предраковое состояние. Угроза перехода аденоматоза в рак эндометрия составляет около 10%. Железистая и железисто-кистозная гиперплазия эндометрия менее склонны к озлокачествлению. Такая вероятность возрастает при их рецидивирующем течении после выскабливания эндометрия и неадекватности гормонотерапии.
Симптомы железистой гиперплазии эндометрия
Характерным симптомом железистой гиперплазии эндометрия является расстройство менструальной функции, выражающееся патологическими маточными кровотечениями. Среди форм менструальной дисфункции встречаются меноррагии (циклические кровотечения, превышающие обычные месячные по кровопотере и длительности) и метроррагии (ациклические кровотечения различной продолжительности и обильности).
Кровотечения при железистой гиперплазии эндометрия возникают после незначительной задержки менструации или в межменструальный период. Для ювенильных кровотечений, возникающих при железистой гиперплазии эндометрия у подростков, характерен прорывной характер с выделением сгустков. Длительные и обильные кровотечения со временем способствуют развитию анемии, слабости, недомогания, головокружения. Ановуляторный цикл, отмечающийся при железистой гиперплазии эндометрия, сопровождается бесплодием.
Диагностика железистой гиперплазии эндометрия
Поскольку проявления железистой гиперплазии эндометрия не являются специфичными только для данной патологии, вопросы полноценной и точной диагностики приобретают особую важность. При изучении анамнеза гинеколог расспрашивает о наследственности, особенностях течения менструального цикла, состоянии детородной функции, используемых методах контрацепции, перенесенных общих и гинекологических заболеваниях.
Кроме общего гинекологического осмотра, диагностика железистой гиперплазии эндометрия включает трансвагинальное УЗИ, в процессе которого определяется толщина эндометрия, наличие полипозных разрастаний. При помощи УЗИ-скрининга выявляется контингент женщин, нуждающихся в гистологическом подтверждении диагноза железистой гиперплазии эндометрия с помощью проведения аспирационной биопсии эндометрия либо раздельного диагностического выскабливания.
Диагностическое выскабливание выполняется накануне ожидаемой менструации или сразу после ее начала под контролем гистероскопии. Гистероскопия обеспечивает проведение адекватного кюретажа и полное удаление патологически измененного эндометрия. Соскобы эндометрия подвергаются гистологическому исследованию, позволяющему определить тип гиперплазии и установить морфологический диагноз. При железистой гиперплазии эндометрия информативность диагностической гистероскопии составляет 94,5%, тогда как трансвагинального УЗИ - 68,6%.
При железистой гиперплазии эндометрия у пациентки исследуются уровень прогестерона и эстрогенов, при необходимости - гормоны надпочечников и щитовидной железы. Вспомогательную диагностическую роль играют гистерография или радиоизотопное сканирование. Дифференциальную диагностику при кровотечениях, вызванных железистой гиперплазией эндометрия, проводят с внематочной беременностью, трофобластической болезнью, полипами или эрозией шейки матки, раком тела матки, миомой матки.
Лечение железистой гиперплазии эндометрия
Процедура раздельного диагностического выскабливания полости матки служит первым этапом лечения железистой гиперплазии эндометрия. В дальнейшем с учетом результатов гистологии подбирается схема гормонотерапии, направленная на подавление дальнейшей пролиферации эндометрия и устранение гормонального дисбаланса.
При железистой форме гиперплазии эндометрия могут назначаться КОК (Ярина, Жанин, Регулон), гестагены (Утрожестан, Дюфастон) на 3-6 месяцев. С успехом в лечении железистой гиперплазии эндометрия применяется гестагенсодержащая внутриматочная система «Мирена», оказывающая местное лечебное воздействие на эндометрий. Использование агонистов гонадотропин рилизинг-гормона (аГнРГ) эффективно у женщин старше 35 лет и перименопаузального периода. Данные препараты вызывают временное обратимое состояние искусственного климакса и аменореи.
Параллельно с гормональным лечением проводится витаминотерапия, коррекция анемии, иглорефлексотерапия, физиотерапия (электрофорез). Контрольное УЗИ в процессе терапии выполняется через три и шесть месяцев лечения; повторная биопсия эндометрия - по окончании курса. В целях стимуляции овуляторного цикла в дальнейшем применяются стимуляторы овуляции.
В случае рецидива железистой гиперплазии эндометрия на фоне гормонотерапии у пациенток, заинтересованных в деторождении, могут выполняться абляция или резекция эндометрия с помощью лазерных и электрохирургических методики под гистероскопическим контролем. При железистой гиперплазии эндометрии, осложненной эндометриозом, миомой матки, а также в период климакса методом выбора может являться удаление матки: надвлагалищная ампутация, гистерэктомия или пангистерэктомия.
Профилактика железистой гиперплазии эндометрия
После завершения курса лечения железистой гиперплазии эндометрия особую значимость приобретает вопрос предупреждения ее рецидива и рака эндометрия. В этих целях рекомендуется регулярные осмотры гинеколога, консультация гинеколога-эндокринолога и подбор контрацепции, профессиональная подготовка и ведение беременности у пациенток. От самой женщины, своевременности ее обращения к специалисту и выполнения предписаний врача, в значительной мере зависит прогноз железистой гиперплазии эндометрия.
Эндометрит - симптомы и лечение
Что такое эндометрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Делеске Инны Александровны, гинеколога со стажем в 10 лет.
Над статьей доктора Делеске Инны Александровны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Эндометрит — это воспаление внутреннего слоя матки (эндометрия), которое приводит к изменению его функций. Возникает в результате заражения этой области микробами, вирусами и грибковыми инфекциями.
Эндометрит — одно из наиболее распространенных гинекологических заболеваний. По данным зарубежных источников, распространенность эндометрита составляет 20% в популяции, отечественные авторы указывают до 60-70%, чаще всего болеют женщины репродуктивного возраста [9] [11] . Стабильный рост заболеваемости отмечается последние 20-30 лет [1] [10] . Часто встречается в сочетании с ранним началом половой жизни, отсутствием контрацепции, абортами, наличием хронических воспалительных заболеваний нижнего отдела репродуктивного тракта. [7] [8] .
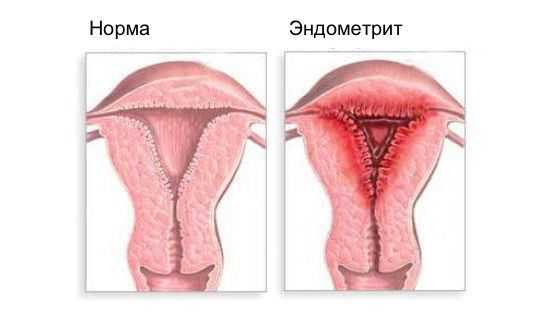
Эндометрит часто является причиной бесплодия, привычного невынашивания (два и более выкидыша в анамнезе), нарушения менструального цикла, осложнений беременности, родов и послеродового периода, неудачных попыток ЭКО, гиперпластических заболеваний эндометрия и сексуальных проблем [1] .
Чем эндометрит отличается от эндометриоза
Эндометриоз — это разрастание эндометриоидной ткани. Эндометриоз может поражать полость матки, её оболочки, маточные трубы, яичники, брюшину и области вне половых органов. Эндометритом же называют воспаление внутреннего слоя матки.
Причины эндометрита
В женском репродуктивном тракте присутствуют различные микроорганизмы, среди которых преобладают Lactobacillus spp. Эндометрит чаще ассоциирован с чрезмерным размножением бактерий Enterobacter, Enterococcus, Streptococcus, Staphylococcus, Ureaplasma, Mycoplasma.
Эндометрит вызывают также вирусные инфекционные агенты: вирус герпеса, цитомегаловирус, вирус папилломы человека, энтеровирусы и аденовирусы.
Возможен эндометрит специфической этиологии: гонорейный, туберкулезный, актиномикотический (грибковая инфекция) и неспецифический. [8] [7] [10] .
Риск развития эндометрита увеличивают:
- манипуляции в полости матки — аборты, выскабливания, метросальпингография (контрастное рентгенологическое исследование полости матки и проходимости фаллопиевых труб), введение внутриматочного контрацептива, инсеминация (введение спермы), ЭКО;
- заболевания мочевыделительной системы;
- операции на органах малого таза;
- послеродовые гнойно-воспалительные осложнения;
- другие гинекологические заболевания (хронический сальпингоофорит, цервицит, гиперплазия эндометрия, полип эндометрия);
- частая смена половых партнеров;
- незащищенные половые связи;
- предшествующие прерывания беременности;
- кесарево сечение до 28 недель гестации;
- длительный безводный период в родах;
- ручное отделение плаценты;
- инвазивные исследования для пренатальной диагностики;
- длительное ношение внутриматочного контрацептива.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эндометрита
Воспаление может протекать в острой и хронической форме. Чаще всего симптомы эндометрита появляются на четвёртый день после инфицирования. При острой форме эндометрита отмечаются общие симптомы воспаления, такие как слабость, быстрая утомляемость, повышение температуры тела, изменения в общем анализе крови (сдвиг лейкоцитарной формулы влево и повышение СОЭ).
К локальным симптомам острого эндометрита можно отнести:
- периодические умеренные или острые тянущие боли внизу живота, иногда отдающие вниз спины и в пах;
- жидкие гноевидные выделения из половых путей с неприятным запахом (возможно с примесью крови);
- диспареуния (боль при половом акте).
При отсутствии правильного и своевременного лечения эндометрита в течении 10 дней возможен переход в хронический воспалительный процесс. При этом держится повышенная температура, появляются новые симптомы:
- нарушение менструального цикла, мажущие кровянистые выделения в середине цикла;
- привычное невынашивание беременности;
- серозно-гнойные выделения из половых путей;
- ноющие боли внизу живота;
- боль во время секса [3][5][8] .
Течение острого послеродового эндометрита более тяжёлое, проявляется в следующих симптомах:
Эндометрит при беременности
Эндометрит препятствует имплантации плодного яйца, из-за чего оно может отторгнуться полностью или возникнет нарушение процессов имплантации. В дальнейшем это может привести к выкидышу или замершей беременности.
Если воспалительный процесс усиливается, может развиться хориоамнионит — воспаление плаценты, которое приводит к разрыву плодных оболочек, излитию околоплодных вод и преждевременным родам.
Чтобы избежать возможных осложнений, женщинам с хроническим эндометритом при планировании беременности необходимо пройти комплексное лечение.
Патогенез эндометрита
На начальном этапе воспаления инфекционный агент (бактерии, вирусы или грибки) внедряется в слизистую оболочку матки. Начинается выработка медиаторов воспаления, которая приводит к нарушению микроциркуляции крови в его очаге. Миграция лейкоцитов в зону повреждения, активация нейтрафилов и макрофагов ведёт к активной выработке цитокинов и перекиси водорода, запуску перекисного окисления липидов с повреждением мембран клеток. В это время на фоне повышенной выработки цитокинов и факторов роста происходит деградация матрикса клеток. Нарушение микроциркуляции крови приводит к развитию локальной ишемии и гипоксии ткани, которые затем активируют процессы склерозирования. При длительной стимуляции иммунной системы происходит её истощение и появление аутоиммунных реакций.
В 95% случаев эндометрит является первичным — патогенные микроорганизмы попадают в полость матки восходящим путём, при половом контакте или гинекологических манипуляциях . В 5% случае эндометрит носит вторичный характер: инфекция попадает в эндометрий гематогенным путем, либо же лимфогенным или нисходящим путём (с верхних отделов репродуктивного тракта).
При длительности воспалительного процесса более 2 месяцев можно расценивать его как хронический процесс. Развиваются изменения в структуре и функции ткани, происходит нарушение пролиферации (деления клеток) и физиологической циклической трансформации эндометрия. В связи с этим возможно нарушение нормальной имплантации эмбриона при беременности.
Существует аутоиммунная теория патогенезе хронического эндометрита. Она говорит о том, что при длительном воздействии инфекционного агента на иммунную систему происходит вторичное повреждение эндометрия. При этом нарушается процесс апоптоза (запрограммированной гибели клетки) [11] .
Классификация и стадии развития эндометрита
Эндометрит можно разделить на острую и хроническую форму.
Острый эндометрит возникает при абортах, диагностических манипуляциях, выскабливании, развивается быстро, воспаление сопровождается острыми или ноющими болями и повышением температуры. Наиболее частый путь инфекции при нём — восходящий. Распространение инфекции из влагалища в верхние отделы репродуктивного тракта происходит при несостоятельности барьера шейки матки. Воспаление может локализоваться в эндометрии, а также переходить на миометрий. При несвоевременном и неполноценном лечении возможно развитие пельвиоперитонита (воспаление оболочки брюшины в области малого таза).
Отдельно выделяется острый послеродовый эндометрит — начинается на 2-4 сутки после родов, ему может предшествовать хориоамнионит (инфицирование оболочек плода и жидкости).
При хроническом эндометрите симптоматика сглажена. Характерны периодические обострения и рецидивы после переохлаждения и воспаления другой локализации урогенитального тракта.
По клиническим проявлениям эндометрит подразделяется на клиничеcки выраженную и субклиническую форму.
По характеру воспалительного процесса эндометрит можно разделить на:
- Катаральную форму (поражение поверхностных слоев слизистой оболочки матки и выделение слизистого экссудата).
- Катарально-гнойную форму.
- Гнойную форму.
- Некротическую форму.
- Гангренозную форму.
По морфологическим признакам:
- Атрофический эндометрит — наблюдается атрофия желез эндометрия, фиброз стромы, инфильтрация лимфоидными элементами;
- Кистозный эндометрит — сдавление протоков желез фиброзной тканью, образование кистозных элементов в эндометрии;
- Гипертрофический эндометрит — характеризуется гипертрофией желез эндометрия в результате хронического воспаления [5] .
Осложнения эндометрита
Осложнения у эндометрита могут быть достаточно серьёзными.
Метротромбофлебит (тромбоз тазовых вен) развивается через 2-3 недели от начала заболевания эндометритом. Пациентки отмечают общие симптомы воспаления, сохраняющуюся повышенную температуру тела, тянущие или острые боли внизу живота, выделения из половых путей [1] [2] .
Параметрит — воспаление околоматочной клетчатки. После внедрения инфекционного возбудителя в параметрий возможно образование диффузного воспалительного инфильтрата. При отсутствии лечения происходит нагноение и переход в хроническое течение. При переходе на всю клетчатку развивается пельвиоцеллюлит (воспаление клетчатчки малого таза) [2] [9] [10] .
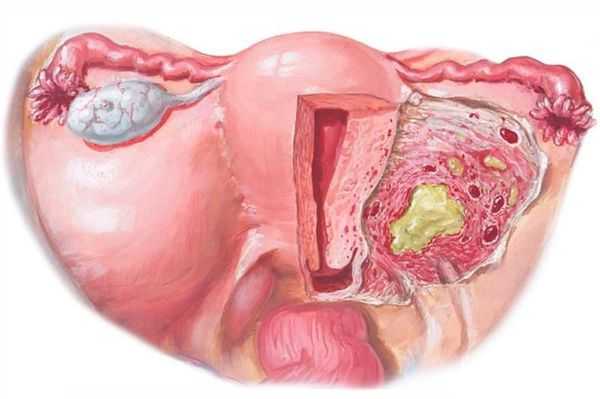
Пельвиоперитонит — воспаление выходит за пределы матки, в процесс вовлекаются листки брюшины. Пациентки отмечают резкое повышение температуры, симптомы интоксикации, тошноту, рвоту, интенсивные боли внизу живота (основная локализация ниже пупка), симптом раздражения брюшины ( резкое усиление боли в животе при быстром надавливании и снятии руки).
Сальпингоофорит — воспалительный процесс в маточных трубах и яичнике. Наиболее частые осложнения при несвоевременном лечении: пиовар (гнойное воспаление яичника) и туюоовар (формирование единого гнойного конгламерата из воспаленного яичника и маточной трубы). Все вышеперечисленные осложнения требуют оперативного лечения [2] [9] [10] .
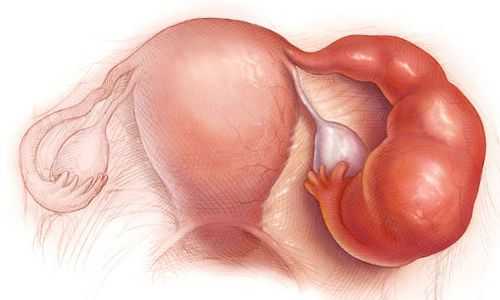
Другими осложнениями могут быть бесплодие, нарушение менструального цикла, выкидыши, внематочная беременность, спаечный процесс в малом тазу [1] [2] [3] .
В некоторых случаях возникает септический шок — угрожающее жизни осложнение, в условиях которого критически нарушается кровоснабжение тканей и клеточный метаболизм. Главные симптомы сепсиса — высокие показатели температуры тела, симптомы интоксикации, снижение давления и тахикардия, изменения в общих анализах крови, обильное потоотделение, спутанность сознания [8] [9] .
Диагностика эндометрита
Диагностика хронического эндометрита должна быть основана на комплексном подходе анализа жалоб пациентки, анамнеза, симптомов, результатов эхографических исследований, лабораторной диагностики, данных морфологического исследования эндометрия и иммунного статуса.
Пайпель-биопсия эндометрия
Хронический эндометрит диагностируют прежде всего с помощью морфологического исследования [8] .
Гистологический материал получают при выскабливании стенок полости матки под контролем гистероскопа или пайпель-биопсии. Пайпель-биопсия — это получение гистологического материала с помощью тонких канюль при аспирации (удалении) эндометрия. Данный метод имеет большую диагностическую ценность в амбулаторных условиях.
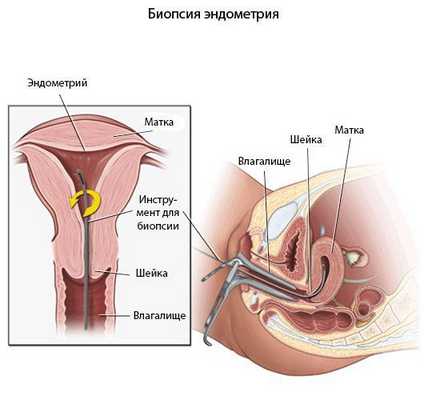
Критериями хронического эндометрита является наличие очаговых или диффузных лимфоидных инфильтратов, склероз стенок спиральных артерий, фиброз стромы и наличие плазматических клеток. При этом к абсолютным признакам хронического эндометрита относят плазматические клетки.
Микробиологическое исследование
Микробиологические посевы используются для выявления возбудителя воспалительного процесса.
Иммуногистохимическое исследование
Иммуногистохимическое исследование при эндометрите заключается в исследовании биоптата слизистой оболочки матки с целью определения мембранного белка, который является маркером плазматических клеток. Информативность гистологического исследования при этом возрастает до 85-90%, можно установить и иммунный характер повреждения эндометрия [5] [7] [8] .
УЗИ при эндометрите
При эхографии (УЗИ) хронический эндометрит определяют по:
- изменениям в структуре эндометрия;
- участкам повышенной эхогенности различной формы и величины в зоне М-Эхо;
- наличию сниженной эхогенности в эндометрии;
- наличию жидкости в полости матки;
- присутствию мелких кальцинатов 1-3 мм в эндометрии;
- участкам фиброза в эндометрии разной степени;
- наличию внутриматочных синехий.
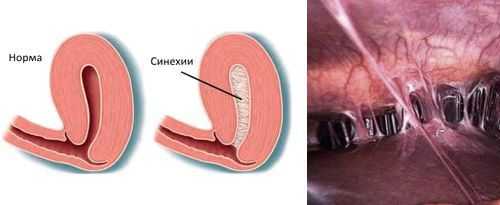
Гистероскопия при эндометрите
При гистероскопии определяются следующие признаки хронического эндометрита: гиперемия слизистой оболочки матки, неровномерная толщина эндометрия, полипообразные образования, кровоизлияния, очаговая гиперплазия эндометрия.
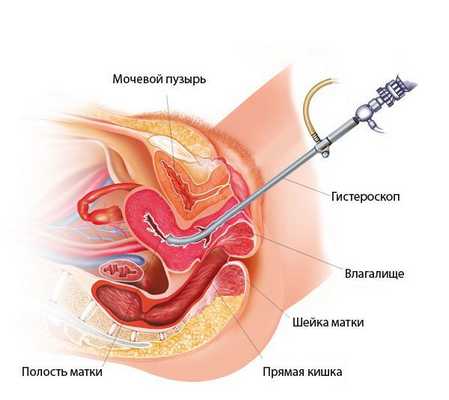
Лечение эндометрита
Лечение эндометрита на первом этапе заключается в устранении бактериального или грибкового возбудителя, а для эндометрита вирусной этиологии — снижении вирусной нагрузки [7] . Для этого проводят комплексное лечение, включающее в себя антибактериальную терапию, анаэробные средства, противовоспалительные и противовирусные лекарственные средства [5] [6] [8] .
Второй этап заключается в восстановлении рецептивности эндометрия и его функциональности. Успешное восстановление рецепторного аппарата эндометрия должно происходить без снижения пролиферации (размножения, разрастания) клеток. Устраняются последствия ишемии, склеротические процессы, восстановливается отток крови. Длительность и объёмы терапии зависят от тяжести воспалительного процесса и сопутствующей гинекологической патологии. После проведения основных этапов лечения необходим курс реабилитации (физио-терапевтическое лечение) [7] [8] [10] .
Иммуностимулирующую терапию применяют при комплексном лечении хронического эндометрита, если выявлена вирусная инфекция: вирус папилломы человека, герпеса, Эпштейна — Барр, цитомегаловирус.
Гормональную терапию используют для подготовки эндометрия, чаще всего перед ЭКО. Для применения гормональных препаратов необходимо гистологическое подтверждение патологии эндометрия.
Контрольные критерии эффективности терапии хронического эндометрита:
- допплерометрическое исследование сосудов матки с ЦДК во 2 фазу менструального цикла;
- определение ангиогенных факторов;
- клиническое улучшение.
Рекомендации по диагностике и лечении эффективны лишь у половины больных, а частота рецидивов остается на уровне 25 % [13] .
Прогноз. Профилактика
При своевременном и полноценном лечении прогноз благоприятный. Пациентки отмечают улучшение состояния в течении двух суток. При запоздалом лечении эндометрита возможно развитие септического шока.
Атипическая гиперплазия эндометрия
Атипическая гиперплазия эндометрия - это патологическое разрастание внутреннего слоя матки с появлением атипических клеток. Провоцируется избытком эстрогенов и недостатком прогестерона. Рассматривается, как предраковое заболевание. Может развиваться в любом возрасте, однако чаще выявляется после 45 лет. Сопровождается нарушениями менструального цикла и маточными кровотечениями (меноррагиями, метроррагиями). Диагноз устанавливается на основании жалоб, анамнеза и данных дополнительных исследований. Лечение - гормонотерапия, выскабливание или абляция слизистой оболочки.



Атипическая гиперплазия эндометрия - усиленная пролиферация эндометрия, сопровождающаяся изменением морфологии клеток. Данные о распространенности отсутствуют. Патология чаще выявляется у женщин в возрасте 45-55 лет. Длительная повторяющаяся гиперплазия в период климакса и менопаузы рассматривается как предраковое заболевание. Вероятность злокачественного перерождения в зависимости от формы болезни колеблется от 8 до 29%. Атипическая гиперплазия эндометрия нередко сочетается с другими заболеваниями репродуктивной системы. Тактика лечения определяется в зависимости от возраста больной, ее желания иметь детей, наличия или отсутствия сопутствующей генитальной и экстрагенитальной патологии. Лечение осуществляют специалисты в области клинической гинекологии и онкологии.
Причины
Развитие данного заболевания обусловлено увеличением уровня эстрогенов, уменьшением уровня прогестерона и наличием или отсутствием овуляции. Эстрогены и прогестерон участвуют в регуляции циклических изменений эндометрия. В первой фазе менструального цикла эстрогены обеспечивают пролиферацию клеток. Во второй фазе прогестерон подавляет пролиферацию и стимулирует секрецию. При отсутствии овуляции, относительной или абсолютной гиперэстрогенемии фаза секреции либо не наступает, либо проявляется недостаточно ярко. Клетки функционального слоя эндометрия продолжают разрастаться, возникает гиперплазия.
Факторы риска
Предрасполагающими факторами развития атипической гиперплазии эндометрия являются:
- возрастные изменения уровня половых гормонов;
- раннее начало менструаций;
- позднее начало климакса;
- заболевания и состояния, сопровождающиеся ановуляцией и нарушением функции яичников (синдром поликистозных яичников, гормонпродуцирующие опухоли яичников);
- соматические патологии: ожирение, гипертоническая болезнь, сахарный диабет и другие болезни эндокринной системы;
- воспалительные заболевания и врожденные аномалии репродуктивной системы;
- множественные аборты и диагностические выскабливания;
- наследственная предрасположенность;
- прием эстрогенсодержащих препаратов и тамоксифена.

Патогенез
Атипическая гиперплазия эндометрия характеризуется патологическим разрастанием функционального слоя слизистой оболочки матки, при этом железистая ткань эпителия подвергается более выраженным изменениям по сравнению с элементами стромы. В процессе гистологического исследования выявляется увеличение количества желез и отек стромы. Железы располагаются близко друг к другу. Сосуды расположены неравномерно. Клетки эпителия с гиперхромными ядрами. Определяются многочисленные патологические митозы.
В зависимости от особенностей расположения железистых клеток различают две формы атипической гиперплазии эндометрия: простую и аденоматозную. При простой форме наблюдается увеличение количества и избыточное разрастание клеток без изменения структуры слизистой оболочки. При аденоматозной форме из железистых клеток формируются особые структуры, отсутствующие в эндометрии здоровой матки. Эти структуры могут быть расположены на всем протяжении эндометрия (диффузная форма) или образовывать отдельные очаги (очаговая форма). Кроме того, участки аденоматозной гиперплазии могут обнаруживаться в области полипов матки.
Симптомы
Основным симптомом данного заболевания являются маточные кровотечения. У большинства пациенток такие кровотечения возникают на фоне задержки менструации сроком на 1-3 месяца. Реже (как правило, при отсутствии ожирения и явной эндокринной патологии) наблюдаются регулярные циклы при продолжительности меноррагии более 7 дней. Примерно у четверти больных с атипической гиперплазией эндометрия выявляются ановуляторные маточные кровотечения. В 5-10% случаев диагностируются метроррагии. Возможны скудные кровянистые выделения в середине менструального цикла либо при отсутствии менструаций.
Диагностика
Диагноз устанавливают на основании жалоб, данных анамнеза и результатов инструментальных исследований. В ходе опроса гинеколог выясняет возраст менархе, устанавливает длительность цикла, продолжительность и обильность менструаций, уточняет, были ли задержки цикла и кровянистые выделения. Затем врач осуществляет гинекологический осмотр и назначает на трансвагинальное УЗИ для оценки состояния эндометрия (его структуры, толщины, однородности) и выявления патологических изменений яичников (признаков опухоли, кисты или СПЯ).
Точность диагностики гиперпластических процессов при проведении УЗИ составляет 60-70%, однако подтвердить или опровергнуть атипию эндометрия с помощью ультразвукового исследования обычно не удается. Больную направляют на УЗИ на 5-7 день цикла. При длительных кровотечениях УЗИ назначают вне зависимости от фазы цикла. В норме в детородном возрасте толщина слизистой оболочки матки составляет не более 7 мм, при постменопаузе длительностью менее 5 лет - не более 5 мм, при постменопаузе длительностью более 5 лет - не более 4 мм. Увеличение толщины, неоднородность структуры и наличие эхогенных включений позволяют заподозрить гиперплазию эндометрия.
В ряде случаев после УЗИ осуществляют аспирационную биопсию с последующим гистологическим или цитологическим исследованием аспирата. Эта процедура относится к категории скрининг-тестов и выполняется в амбулаторных условиях. Однако золотым стандартом диагностики атипической гиперплазии эндометрия является гистероскопия и раздельное диагностическое выскабливание. Информативность исследования составляет более 90%.
При подозрении на СПЯ и метаболический синдром назначают анализы крови для определения уровня прогестерона, тестостерона, эстрадиола, ЛГ, ФСГ, гормонов надпочечников и щитовидной железы. Выполняют маммографию. При частых рецидивах проводят лапароскопию с биопсией или клиновидной резекцией яичников и последующим гистологическим исследованием материала.
Атипическую гиперплазию эндометрия дифференцируют с другими заболеваниями, провоцирующими маточные кровотечения:
- аденомиозом;
- полипозом;
- подслизистой фибромой матки;
- злокачественными опухолями слизистой оболочки матки (аденокарциномой, раком тела матки).

Лечение атипической гиперплазии эндометрия
Лечение данной патологии может быть как консервативным, так и оперативным, проводиться амбулаторно или в условиях стационара. Показанием к плановой госпитализации в репродуктивном возрасте являются кровотечения и кровянистые выделения, в постменопаузе - кровотечения, продолжительные водянистые или гнойные выделения. Экстренная госпитализация показана при обильных кровотечениях. Тактика лечения атипической гиперплазии эндометрия определяется с учетом возраста больной, ее желания иметь детей, наличия соматических заболеваний и болезней репродуктивной системы (особенно - аденомиоза или миомы), формы атипической гиперплазии эндометрия и количества рецидивов.
- Остановка кровотечения. При наличии метроррагии или меноррагии на первом этапе проводят мероприятия по остановке кровотечения и восполнению кровопотери. Выполняют выскабливание эндометрия, назначают окситоцин и холод на низ живота. Применяют препараты железа. При необходимости переливают кровь и кровезаменители. Осуществляют инфузионную терапию с использованием изотонического раствора, раствора глюкозы, желатиноля или декстрана для восстановления водно-электролитного баланса и улучшения реологических свойств крови.
- Фармакотерапия. Больным с атипической гиперплазией эндометрия в течение 3-6 месяцев проводят гормональную терапию, направленную на подавление пролиферации слизистой оболочки. В последующем назначают гормональные препараты для восстановления двухфазного менструального цикла или достижения стойкой менопаузы. Гормонотерапию осуществляют на фоне приема витаминов, гипосенсибилизирующих препаратов и гепатопротекторов.
- Хирургическое лечение. В качестве показаний к оперативному лечению рассматривают все случаи атипической гиперплазии эндометрия в постклимактерическом периоде, а также наличие противопоказаний к гормональной терапии, отсутствие эффекта от консервативной терапии и рецидивы заболевания у женщин репродуктивного возраста. Выполняют абаляцию эндометрия - малоинвазивное хирургическое вмешательство, целью которого является разрушение или удаление всей толщи слизистой оболочки. Операцию проводят гистероскопически с использованием высокочастотных токов.
Диспансерное наблюдение после консервативного лечения осуществляют в течение 5 лет, после хирургического вмешательства - в течение 6 месяцев.
Прогноз
Прогноз при атипической гиперплазии эндометрия зависит от возраста, склонности болезни к рецидивированию, наличия сопутствующей генитальной и экстрагенитальной патологии. Возможно полное выздоровление с сохранением репродуктивной функции, выздоровление с утратой репродуктивной функции или перерождение в злокачественную опухоль эндометрия. В последнем случае потребуется гистерэктомия или пангистерэктомия (удаление матки совместно с аднексэктомией). Прогностически неблагоприятными считаются сочетания атипической гиперплазии эндометрия с любыми обменными нарушениями и заболеваниями эндокринной системы, особенно - в возрасте старше 45 лет. Риск злокачественного перерождения при простой форме заболевания составляет 8%, при аденоматозной - 29%.
2. Лечение атипической гиперплазии эндометрия/ Е.Г. Новикова, О.В. Чулкова, С.М. Пронин// Практическая онкология. - 2004 - Т.5, №1.
3. Атипическая гиперплазия эндометрия (диагностика, клиника и лечение)/ Пушкарев В.А., Кулавский Е.В., Хуснутдинов Ш.М., Мустафина Г.Т.// Креативная хирургия и онкология. - 2010.
Железистая гиперплазия эндометрия: симптомы, диагностика и лечение

Железистая гиперплазия эндометрия — следствие активации пролиферативных процессов (разрастание тканей) слизистой оболочки маточной полости. Гиперплазия имеет серьезные патологические последствия, начиная с нарушения репродуктивной функции женщины, заканчивая злокачественной трансформацией клеток с последующим развитием рака матки.
СТОИМОСТЬ НЕКОТОРЫХ УСЛУГ ГИНЕКОЛОГА В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ

*Клиника имеет лицензию на оказание этих услуг
При этом следует понимать, что окончательный диагноз относительно вида изменений эндометрия определяется только на основании лабораторных гистологических анализов образца ткани, поэтому, увидев такой диагноз под вопросом, паниковать не нужно.
Особенности заболевания
Гиперплазией эндометрия называется разрастание эндометрия (внутреннего слоя матки), которое имеет доброкачественный характер, вызывает увеличение и утолщение слоя. Это заболевание может захватить только определенные участки слизистой оболочки матки (очаговая гиперплазия) или поразить всю площадь.
При железистой гиперплазии разрастается и увеличивается в объеме именно железистая ткань эндометрия. Заболевание может развиться у женщины в любом возрасте.
Этот процесс доброкачественный и перерождается в рак только в 1% случаев, но лечение гиперплазии все равно необходимо, так как следствие патологии — маточные кровотечения, анемия, бесплодие.
Ключевой фактор, стимулирующий развитие этой патологии, всевозможные гормональные перестройки. Особенно наглядно это проявляется в период возрастных и физиологических изменений гормонального фона: половое созревание, беременность, лактация, климакс и т.д. При этом железистая гиперплазия эндометрия развивается чаще всего на фоне повышения уровня эстрогенов и одновременно пониженного показателя прогестерона.
Выделяют несколько категорий сопутствующих патологических процессов, которые также провоцируют гиперпластические изменения структуры эндометрия.
- Генитальные патологические процессы - миома матки, эндометрит, эндометриоз, синдром поликистозных яичников.
- Экстрагенитальные патологические процессы - в эту категорию относят такие эндокринные расстройства, как сахарный диабет, ожирение, заболевания щитовидной железы и т.д.
- Оперативные вмешательства - внутриматочные гинекологические манипуляции, аборты, диагностические выскабливания и т.д.
Почему железистая гиперплазия матки возникает у женщин в менопаузе?
Главная причина гиперплазии любого типа — гормональный дисбаланс, поэтому эта болезнь особенно часто встречается у пациенток в менопаузе.
В норме у женщины после овуляции вырабатываются гормоны гестагены, которые препятствуют разрастанию тканей и подготавливают организм к началу менструации. Если этого не происходит, организм продолжает производить эстрогены, вызывающие разрастание слизистой.
В тесной маточной полости железистым клеткам расти некуда, поэтому они начинают прорастать “сами в себя”, образуя деформированные извитые железы с кистозным содержимым (секретом). В результате маточные слои утолщаются и отторгаются, процесс сопровождается кровотечением. В этот период можно наблюдать кровь со сгустками, состоящими из недозревших клеток внутреннего маточного слоя.
Спровоцировать патологию могут воспаления в матке, миомы и фибромиомы, резкий отказ от гормональной контрацепции, хирургические аборты и выскабливания, поздняя менопауза.
Формы железистой гиперплазии
Различают три основные формы:
- Простую, в ее очагах имеется множество желез, сплетённых между собой;
- Кистозную, состоящую из разросшихся железистых тканей и кист;
- Смешанную, объединяющую в себе два вида. Как правило, на стенках матки образуются очаги простой гиперплазии, а на дне и углах — кистозной.
Все типы железистой гиперплазии могут очень долго не давать симптомов, в этих случаях обнаружить патологию можно, лишь посетив гинеколога “на всякий случай”.
В норме слизистую оболочку, выстилающую полость матки, можно условно разделить на базальный и функциональный слои. В процессе развития железистой гиперплазии такое разделение стирается, и наблюдается увеличение количества железистых структур.
В случае, когда железы имеют кистозные изменения, медики говорят о железисто-кистозной гиперплазии. Оба эти диагноза характеризуются относительно положительным прогнозом, так как данные трансформации слизистой оболочки чаще всего не сопровождаются злокачественным перерождением.
Основными симптомами подобной патологии считаются кровотечения, возникающие в межменструальный период. Эти кровянистые выделения могут быть как умеренными, так и обильными, сопровождающимися сгустками. При этом иногда подобные кровотечения могут носить цикличный, повторяющийся характер.
Кровянистая «мазня» может начаться при железистой гиперплазии в любой день цикла. Это происходит потому, что не все ткани отторгаются полностью. Оставшиеся клетки продолжают расти, опять вызывая кровотечение. Постоянная кровопотеря угнетает женщину, лишает сил и приводит к депрессии.
Профилактика болезни заключается в периодических профилактических гинекологических осмотрах. Это позволит рано выявить и вылечить железистую гиперплазию эндометрия.
Можно ли забеременеть при гиперплазии?
Беременность при этой патологии невозможна, потому что в принципе отсутствует нормальный менструальный цикл. Яйцеклетка не может созреть и выйти из яичника.
Поскольку кровотечение является симптомом многих болезней, железистую гиперплазию определяют с помощью УЗИ и биопсии. Для получения образцов тканей проводится диагностическое выскабливание или вакуум-аспирация (отсос содержимого). Полученный аспират сдают в лабораторию для подтверждения диагноза и исключения рака матки. Гиперплазия диагностируется с точностью 94,5%.
- Выявление патологии начинается со сбора подробного анамнеза пациентки, включающего наследственные факторы.
- Далее специалист проводит гинекологический осмотр и трансвагинальное УЗИ (с введением датчика во влагалище).
- Далее, если требуется, назначается гистероскопия, которая предполагает визуальный осмотр полости матки посредством специального оптического прибора.
Для определения типа гиперпластических изменений и онкогенности проводят аспирационную биопсию эндометрия (взятие тканей из матки) и выскабливание. Последнее часто совмещается с гистероскопией. После выполнения гистологического исследования врач назначает необходимую гормональную терапию.
Обязательно ли проводится выскабливание или есть другие методы лечения?
Оставлять гиперплазию эндометрия без лечения крайне опасно, так как атипичная форма способна перейти в рак эндометрия, стать причиной развития бесплодия, спровоцировать хроническую анемию, поэтому выскабливание обязательно проводится, если для этого есть показания.
Выбор метода зависит от количества очагов и их размеров. При небольшом поражении можно обойтись без выскабливания. Женщине назначают гестагенные препараты, ликвидирующие гормональный дисбаланс.
Если с помощью консервативных мер остановить кровотечение не удается, прибегают к выскабливанию или вакуум-экстракции, удаляя разросшуюся слизистую. Стимулирующими лекарствами восстанавливают овуляцию.
У женщин в климактерическом возрасте применяют агонисты гонадотропин-рилизинг-гормона (аГнРГ). Они создают в организме состояние искусственной менопаузы.
К удалению матки (гистерэктомии) прибегают в крайнем случае, если высок риск рака. Такая операция допустима только у женщин, не собирающихся иметь детей.
Показания к медицинскому выскабливанию
Гинекологическое выскабливание — самое эффективное средством лечения гиперплазии эндометрия.
О необходимости лечебно-диагностического выскабливания полости матки могут говорить следующие симптомы.
- Во время менструации наблюдаются продолжительные и чересчур обильные кровянистые выделения.
- У женщины в период климакса возникают кровянистые выделения (из влагалища).
- У пациентки присутствуют влагалищные кровянистые выделения, не относящиеся к месячным.
Кроме того, к гинекологу необходимо обратиться если наблюдаются симптомы анемии, то есть, утомляемость, постоянная слабость, обмороки, головокружения, отсутствие аппетита и так далее.
Лечение: диагностическое выскабливание эндометрия
Раздельное хирургическое выскабливание полости матки и гистероскопия - самый эффективный оперативный метод лечения гиперплазии эндометрия. Посредством выскабливания маточной полости врач с помощью кюретки удаляет гиперплазированный эндометрий, это делается под визуальным наблюдением гистероскопа, что обеспечивает точность манипуляции. Разумеется, выскабливание проводится под наркозом, который может быть общим или местным.
Проведение раздельного диагностического выскабливания позволяет подтвердить предположительный диагноз «гиперплазия эндометрия», который ставится по результатам анализов и гинекологического осмотра.
Соскоб, который берется в результате диагностического выскабливания, обязательно подвергается гистологическому исследованию, которое позволяет точно установить тип гиперплазии. Информативность гистероскопии, которая проводится при гиперплазии эндометрия, врачами оценивается приблизительно в 94,5%.
До и после выскабливания
Подготовка к выскабливанию эндометрия обязательно включает в себя сдачу основных анализов, которые пациентке назовет врач.
Приблизительно в течение 3-10 дней после проведения выскабливания у пациентки могут наблюдаться небольшие кровянистые выделения, это полностью соответствует норме. Помимо кровянистых выделений частички резецированных тканей также способны выходить наружу после операции, это нормально.
На протяжении послеоперационного периода женщина не должна допускать физических и эмоциональных перегрузок, не допускаются сексуальные контакты. Также опасность представляют такие факторы как перегрев и переохлаждение, несоблюдение правил интимной гигиены.
Диагностическое выскабливание в большинстве случаев повторяется спустя полгода после прохождения лечебного курса, это позволяет оценить результативность комплексной терапии гиперплазии.
Где обследоваться и вылечить гиперплазию эндометрия в Санкт-Петербурге и сколько стоит диагностическое выскабливание
Цены выскабливания при гиперплазии эндометрия можно посмотреть в прайсе сети медицинских центров «ДИАНА» или уточнить у консультанта по телефону.
Медицинский центр «Диана» гарантирует безопасность диагностики железистой гиперплазии эндометрия, а также разработку и организацию эффективной терапевтической стратегии, позволяющей избавиться от гиперпластических изменений навсегда.
Читайте также:
- Чем опасно солнце? Какие болезни может вызвать летнее солнце?
- Местное действие алкилирующих соединений. Общерезорбтивное действие алкилирующих соединений
- Этапы рентгенографии. Методика изготовления рентгеновских снимков больного
- Допплерометрия при гемолитической болезни плода. Оценка гематокрита плода
- Гипоплазия зубов: причины, симптомы и лечение
