Феохромоцитома: клиника, механизмы развития патологии
Добавил пользователь Владимир З. Обновлено: 02.02.2026
В обзорной статье проанализированы современные данные о этиологии, патогенезе, клинике, генетической диагностике феохромоцитом/параганглиом. Представлены методы инструментального обследования и современные рекомендации лечения.
Актуальные проблемы
Специализации
- Premium
- Аллергология
- Бронхопульмонология
- Вакцинопрофилактика
- Гастроэнтерология
- Гепатология
- Гинекология
- Дерматовенерология
- Иммунология
- Инфекции
- Кардиология
- ЛОР-патология
- Медтехника
- Неотложная помощь
- Нутрициология
- Онкология
- Педиатрия
- Психоневрология
- Ревматология
- Сезонная аллергия
- Терапия
- Уронефрология
- Фармакология
- Эндокринология
- ИТ в здравоохранении
Календарь событий:
Вебинар «Тревога и сердечно-сосудистые заболевания» дата окончания: 26 Октября 2022 Место проведения: Онлайн
V Всероссийский форум «Россия - территория заботы» дата окончания: 03 Ноября 2022 Место проведения: Онлайн
Феохромоцитома ( Хромаффинома )
Феохромоцитома - это опухоль с преимущественной локализацией в мозговом веществе надпочечников, состоящая из хромаффинных клеток и секретирующая большие количества катехоламинов. Феохромоцитома проявляется артериальной гипертензией и катехоламиновыми гипертоническими кризами. С целью диагностики феохромоцитомы проводят провокационные пробы, определение содержания катехоламинов и их метаболитов в крови и моче, УЗИ надпочечников, КТ и МРТ, сцинтиграфию, селективную артериографию. Лечение феохромоцитомы заключается в выполнении адреналэктомия после соответствующей медикаментозной подготовки.
МКБ-10
Общие сведения
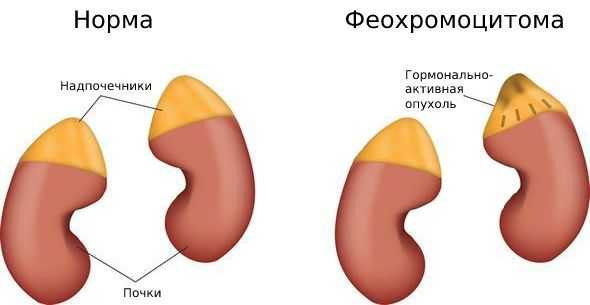
Феохромоцитома (хромаффинома) - доброкачественная или злокачественная гормонально-активная опухоль хромаффинных клеток симпатико-адреналовой системы, способная продуцировать пептиды и биогенные амины, включая норадреналин, адреналин, дофамин. В 90% наблюдений феохромоцитома развивается в мозговом слое надпочечников; у 8% пациентов локализуется в области аортального поясничного параганглия; в 2% случаев - в грудной или брюшной полости, в малом тазу; крайне редко (менее 0,1%) - в области головы и шеи.
В клинической эндокринологии описаны феохромоцитомы с интраперикардиальной и миокардиальной локализацией, с преимущественным расположением в левых отделах сердца. Обычно феохромоцитома выявляется у лиц обоего пола в возрасте 20-40 лет; у детей чаще встречается среди мальчиков (60% наблюдений). Феохромоцитома является частой причиной артериальной гипертонии и выявляется примерно в 1% случаев у больных с устойчиво повышенным диастолическим артериальным давлением.
Злокачественные феохромоцитомы составляют менее 10% случаев, они, как правило, имеют вненадпочечниковую локализацию и продуцируют дофамин. Метастазирование злокачественных феохромоцитом происходит в регионарные лимфоузлы, мышцы, кости, печень и легкие.
Причины феохромоцитомы
Довольно часто феохромоцитома является компонентом синдрома множественных эндокринных неоплазий 2А и 2В типов, наряду с медуллярной карциномой щитовидной железы, гиперпаратиреозом и нейрофиброматозом. В 10% случаев наблюдается семейная форма заболевания с аутосомно-доминантным типом наследования и высокой степенью вариабельности в фенотипе. В большинстве случаев этиология хромаффинных опухолей остается не известной.
Патогенез
Клиническая симптоматика феохромоцитомы связана с действием на организм избыточно продуцируемых опухолью катехоламинов. Кроме катехоламинов (норадреналина, адреналина, дофамина) феохромоцитома может секретировать АКТГ, кальцитонин, серотонин, соматостатин, вазоактивный интестинальный полипептид, сильнейший вазоконстриктор - нейропептид Y и другие активные вещества, вызывающие многообразные эффекты.
Феохромоцитома представляет инкапсулированную опухоль с хорошей васкуляризацией, размером около 5 см и средней массой до 70 г. Встречаются феохромоцитомы как больших, так и меньших размеров; при этом степень гормональной активности не зависит от величины опухоли.
Симптомы феохромоцитомы
Наиболее постоянным симптомом феохромоцитомы служит артериальная гипертензия, протекающая в кризовой (пароксизмальной) или стабильной форме. Во время катехоламинового гипертонического криза АД резко повышается, в межкризовый период держится в пределах нормы или остается стабильно повышенным. В некоторых случаях феохромоцитома протекает без кризов с постоянно высоким АД.
Гипертонический криз при феохромоцитоме сопровождается сердечно-сосудистыми, желудочно-кишечными, нервно-психическими проявлениями, обменными нарушениями. Развитие криза характеризуется беспокойством, чувством страха, дрожью, ознобом, головной болью, бледностью кожных покровов, потливостью, судорогами. Отмечаются боли в сердце, тахикардия, нарушение ритма; возникают сухость во рту, тошнота и рвота. Характерными изменениями со стороны крови при феохромоцитоме служат лейкоцитоз, лимфоцитоз, эозинофилия, гипергликемия.
Криз может продолжаться от нескольких минут до 1 и более часов; типично его внезапное окончание с резким снижением АД вплоть до гипотензии. Завершение пароксизма сопровождается профузным потоотделением, полиурией с выделением до 5 л светлой мочи, общей слабостью и разбитостью. Кризы могут провоцироваться эмоциональными расстройствами, физической нагрузкой, перегреванием или переохлаждением, проведением глубокой пальпации живота, резкими движениями тела, приемом лекарственных препаратов или алкоголя и другими факторами.
Частота возникновения приступов различна: от одного в течение нескольких месяцев до 10 - 15 в день. Исходом тяжелого криза при феохромоцитоме может явиться кровоизлияние в сетчатку глаза, инсульт, отек легких, инфаркт миокарда, почечная недостаточность, расслаивающая аневризма аорты и др. Злокачественная феохромоцитома (феохромобластома) сопровождается болями в животе, значительным похуданием, метастазирование в отдаленные органы.
Осложнения
Наиболее тяжелым осложнением клинического течения феохромоцитомы служит катехоламиновый шок, проявляющийся неуправляемой гемодинамикой - беспорядочной сменой эпизодов гипер- и гипотензии, не поддающихся коррекции. У беременных феохромоцитома маскируется под токсикозы беременности, преэклампсию и эклампсию и часто приводит к неблагоприятному исходу родов.
Стабильная форма феохромоцитомы характеризуется стойко высоким АД с постепенным развитием изменений со стороны почек, миокарда и глазного дна, изменчивостью настроения, повышенной возбудимостью, утомляемостью, головными болями. Обменные нарушения (гипергликемия) у 10 % больных приводят к развитию сахарного диабета. Заболеваниями, часто сопутствующими феохромоцитоме, являются ЖКБ, болезнь Реклингхаузена (нейрофиброматоз), синдром Иценко-Кушинга, синдром Рейно и др.
Диагностика
При оценке физикальных данных пациентов с феохромоцитомой обращает внимание повышение АД, ортостатическая гипотония, тахикардия, бледность кожи лица и груди. Попытка пальпации объемного образования в брюшной полости или в области шеи может спровоцировать катехоламиновый криз. У 40% пациентов с артериальной гипертензией обнаруживается гипертоническая ретинопатия различной степени, поэтому больные с феохромоцитомой должны быть проконсультированы офтальмологом. Диагностический стандарт включает:
- Лабораторные исследования. Биохимическими критериями феохромоцитомы служат повышение содержания катехоламинов в моче, катехоламинов в крови, хромогранина А в сыворотке крови, глюкозы крови, в некоторых случаях - кортизола, кальцитонина, паратиреоидного гормона, АКТГ, кальция, фосфора и др.
- Фармакопробы. Важное дифференциально-диагностическое значение имеют провокационные и супрессивные фармакологические пробы. Тесты направлены либо на стимуляцию секреции катехоламинов феохромоцитомой, либо на блокирование периферического вазопрессорного действия катехоламинов, однако при проведении проб можно получить как ложноположительные, так и ложноотрицательные результаты.
- Методы инструментальной диагностики. С целью топической диагностики феохромоцитомы выполняются УЗИ надпочечников и томография (КТ или МРТ) надпочечников, экскреторная урография, селективная артериография почечных и надпочечниковых артерий, сцинтиграфия надпочечников, рентгеноскопия или рентгенография органов грудной клетки (для исключения внутригрудного расположения опухоли). Изменения на ЭКГ неспецифичны, разнообразны и обычно носят временный характер, обнаруживаясь во время приступов.
Дифференциальную диагностику феохромоцитомы проводят с гипертонической болезнью, неврозами, психозами, пароксизмальной тахикардией, тиреотоксикозом, заболеваниями ЦНС (инсультом, преходящей ишемией головного мозга, энцефалитом, ЧМТ), отравлениями.
Лечение феохромоцитомы
Консервативная терапия
Основной метод лечения феохромоцитомы - хирургический. Пред планированием операции проводится медикаментозное лечение, направленное на снятие симптомов криза, уменьшения тяжести проявлений заболевания. Для снятия пароксизмов, нормализации АД и купирования тахикардии назначают сочетание a-адреноблокаторов (феноксибензамин, тропафен, фентоламин) и b-адреноблокаторов (пропранолол, метопролол). При развитии гипертонического криза показано введение фентоламина, нитропруссида натрия и др. При злокачественной феохромоцитоме с распространенными метастазами назначается химиотерапия (циклофосфамид, винкристин, дакарбазин).
Хирургическое лечение
В ходе операции по поводу феохромоцитомы используется только лапаротомический доступ ввиду высокой вероятности множественных опухолей и вненадпочечниковой локализации. На протяжении всего вмешательства осуществляется контроль гемодинамики (ЦВД и АД). Обычно при феохромоцитоме выполняется тотальная адреналэктомия. Если феохромоцитома является частью множественной эндокринной неоплазии, прибегают к двусторонней адреналэктомии, что позволяет избежать рецидивов опухоли на противоположной стороне.
Обычно после удаления феохромоцитомы АД снижается; в случае отсутствия снижения артериального давления следует думать о наличии эктопированной опухолевой ткани. У беременных с феохромоцитомой после стабилизации АД выполняется прерывание беременности или кесарево сечение, а затем удаление опухоли.
Прогноз
Удаление доброкачественных феохромоцитом приводит к нормализации показателей АД, регрессу патологических проявлений. 5-летняя выживаемость после радикального лечения доброкачественных опухолей надпочечников составляет 95%; при феохромобластоме - 44%. Частота рецидивов феохромоцитомы составляет около 12,5%. С целью раннего обнаружения рецидивов пациентам показано наблюдение эндокринолога с ежегодным проведением необходимого обследования.
Феохромоцитома - симптомы и лечение
Что такое феохромоцитома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лукьянова Сергея Анатольевича, онколога со стажем в 18 лет.
Над статьей доктора Лукьянова Сергея Анатольевича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Феохромоцитома — это злокачественная гормонально-активная опухоль, которая выделяет катехоламины: адреналин и в меньших количествах норадреналин. В 90 % случаев она образуется в мозговом веществе надпочечников. Основные симптомы заболевания: рост артериального давления, головная боль и повышенная потливость.
Ранее феохромоцитомы относили как к доброкачественным, так и к злокачественным опухолям, но по последней классификации (ВОЗ, 2017), они все считаются злокачественными [37] .
Что такое надпочечники
Надпочечники — это парные эндокринные железы, расположенные над верхней частью почек. Каждый из них состоит из двух слоёв: коркового и мозгового. В корковом слое образуются кортикостероиды, среди которых — эстрогены и андрогены. В мозговом слое вырабатываются катехоламины: норадреналин, адреналин и дофамин [33] .
Распространённость
Ежегодная заболеваемость феохромоцитомами составляет 0,4-9,5 случаев на 1 миллион населения [29] . Они могут возникнуть в любом возрасте, но чаще всего выявляются в 20-50 лет. Среди мужчин и женщин феохромоцитомы встречаются примерно с одинаковой частотой.
До 60 % опухолей обнаруживаются случайно при ультразвуковом исследовании (УЗИ) и мультиспиральной компьютерной томографии (МСКТ) брюшной полости.
Причины феохромоцитомы
Единственная известная причина феохромоцитомы — наследственная предрасположенность [34] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Большинство симптомов вызвано избыточным производством катехоламинов с последующим их высвобождением в кровоток.
Клинические проявления
Основной симптом феохромоцитомы — артериальная гипертензия.
Другие признаки феохромоцитомы:
Катехоламиновые кризы
Катехоламиновый криз — это патологическое состояние, вызванное выбросом катехоламинов. При этом повышается артериальное давление, возникает головная боль и сердцебиения, усиливается потоотделение.
Катехоломиновый криз — наиболее опасное проявление феохромоцитомы, которое часто становится причиной тяжёлых осложнений: отёка лёгких, инфаркта миокарда, инсульта и смерти пациента. Чтобы предотвратить эти последствия требуется немедленное лечение [36] .
Спровоцировать криз могут различные факторы - физические нагрузки, психоэмоциональные переживания, переохлаждения и т. д.
Феохромоцитома у беременных
Феохромоцитома при беременности встречается крайне редко. У 87 % пациенток она сопровождается значительным повышением артериального давления. Однако оно может расти и при гестационной гипертонии, преэклампсии и эклампсии, поэтому отличить гормонально-активную опухоль от этих заболеваний по клиническим симптомам очень сложно [7] [8] [11] .
Феохромоцитому можно заподозрить при сочетании артериальной гипертензии с головной болью, сердцебиением, потливостью, повышенным уровнем глюкозы в крови и кардиомиопатией, а также при наличии следующих заболеваний и симптомов:
- медуллярный рак щитовидной железы;
- первичный гиперпаратиреоз (при деформации скелета);
- ганглионейроматоз;
- гемангиомы ЦНС и сетчатки;
- кисты и нейроэндокринные опухоли поджелудочной железы;
- опухоль эндолимфатического мешочка среднего уха;
- папиллярная цистаденома придатка яичка и широкой связки матки;
- гиперпигментация подмышечной и/или паховой области;
- пигментные пятна цвета "кофе с молоком";
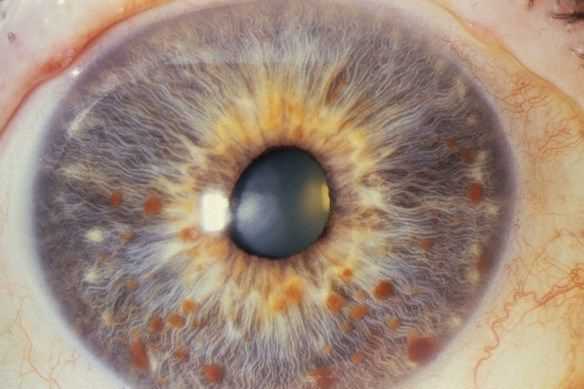
- гамартомы радужной оболочки глаза (узелки Лиша) [8][9] .
Патогенез феохромоцитомы
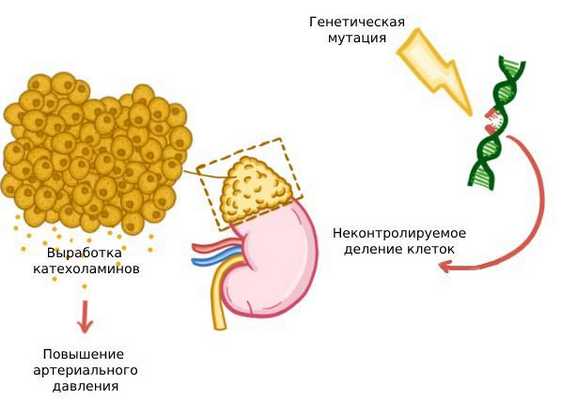
У пациентов с опухолями часто выявляется генетическая предрасположенность к их развитию. Появление феохромоцитом связано со следующими генам: протоонкогеном RET, генами супрессоров опухоли фон Гиппеля — Линдау (VHL), нейрофиброматоза типа 1 (NF1), TMEM127 и MAX, а также генами, кодирующими комплексные субъединицы сукцинатдегидрогеназы (SDHА, SDHB, SDHC и SDHD) и фактора её сборки (SDHAF1 и SDHAF2) [32] . Мутации в генах семейства SDH — наиболее распространённая причина наследственной формы заболевания.
Основные патофизиологические изменения в организме при феохромоцитоме связаны с высоким уровнем катехоломинов в крови. Они вырабатываются клетками опухоли, а некроз её ткани, изменение кровотока и другие причины приводят к их выбросу.
Взаимосвязь феохромоцитомы с другими опухолями
Обнаружена взаимосвязь феохромоцитомы с аденомой гипофиза, почечно-клеточным раком и опухолью желудочно-кишечного тракта. Эти открытия позволят с помощью молекулярно-генетического типирования выявить предрасположенность и предупредить развитие в будущем других опухолей. Такой подход называется персонализированной медициной.
Классификация и стадии развития феохромоцитомы
По локализации:
- Надпочечниковые (90 % случаев):
- двусторонние;
- односторонние.
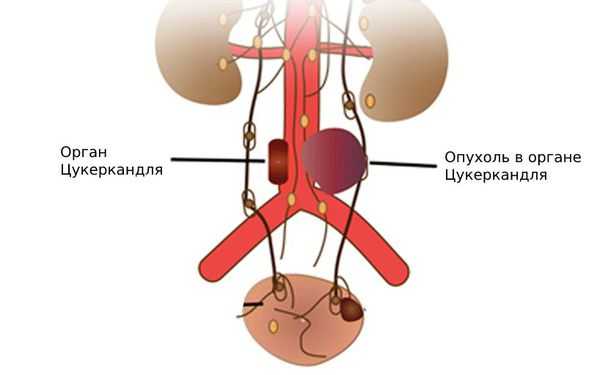
- Вненадпочечниковые:
- в околопозвонковых симпатических ганглиях — скоплениях нервных клеток, которые проходят по обе стороны спинного мозга ;
- в брюшной полости — 53 % вненадпочечниковых феохромоцитом выявляются в органе Цукеркандля, расположенном на брюшной аорте у начала нижней брыжеечной артерии [31] ;
- в области шеи .
По клиническому течению:
- Бессимптомная:
- "немая" форма — артериальное давление и уровень катехоламинов в норме;
- "скрытая" форма — повышенный уровень катехоламинов и нормальное артериальное давление.
- Клинически выраженная форма:
- пароксизмальная — артериальная гипертензия с кризами, возникает примерно у половины взрослых пациентов;
- персистирующая — постоянная артериальная гипертензия, встречается у 50 % взрослых и у 60 - 90 % детей [30] ;
- смешанная.
- Атипичная форма:
- с пониженным артериальным давлением;
- в сочетании с гиперкортицизмом — повышенным уровнем глюкокортикоидов.
По тяжести течения:
- лёгкое — бессимптомная форма или с редкими кризами;
- среднее — частые кризы, но без осложнений;
- тяжёлое — осложнения со стороны почек, сердечно-сосудистой и центральной нервной системы, развитие сахарного диабета.
Осложнения феохромоцитомы
- острое нарушение мозгового кровообращения; ;
- отёк лёгких;
- во время беременности: отслойка плаценты, гипоксия и задержка роста плода, его смерть и/или матери.
Помимо осложнений, причиной летального исхода при феохромоцитоме может стать распространение опухолевого процесса в другие органы. Чаще всего феохромоцитома метастазирует в кости и печень.
Диагностика феохромоцитомы
Лабораторные анализы
Самый надёжный лабораторный тест для выявления феохромоцитомы — определение уровня метанефринов мочи [11] . Для подтверждения диагноза феохромоцитомы значение метанефрина или норметанефрина должно минимум в два раза превышать верхнюю границу нормы. Однако его незначительное повышение может быть ложноположительным, особенно на фоне приёма метилдопы и лабеталола.
В большинстве случаев причиной ложноположительного результата является нарушение техники проведения исследования, что требует повторной сдачи анализов. При повторном незначительном повышении метанефринов возможно проведение подавляющего теста с клонидином [10] .
Инструментальные методы исследования
Для визуализации феохромоцитомы применяется компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
Также используется функциональная визуализация с помощью сцинтиграфии 123I-МИБГ (с метайодбензилгуанидином). При сцинтиграфии в организм вводят радиоактивные изотопы, испускаемое ими излучение позволяет получить двухмерное изображение.
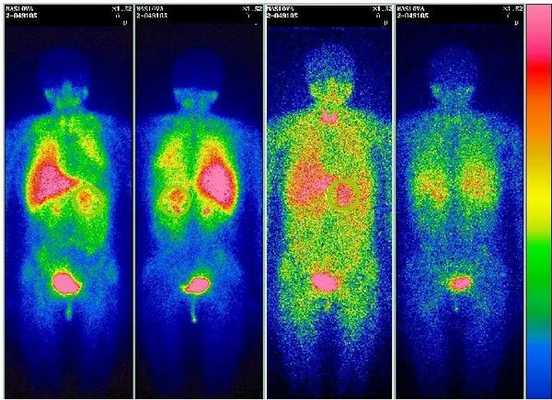
Метод обладает высокой чувствительностью и специфичностью и помогает подтвердить диагноз в спорных случаях. Он предпочтителен для выявления метастазов феохромоцитомы или дополнительных параганглиом — опухолей вненадпочечниковой ткани, выделяющих катехоламины.
Новое направление функциональной диагностики — позитронно-эмиссионная томография (ПЭТ/КТ) с препаратами 18F-FDOPA и 68Ga-DOTATATE. С их помощью можно обнаружить даже микроскопические опухоли, но эти методы ещё изучаются и широко не распространены.
Генетические тесты при феохромоцитоме
Наследственные мутации присутствуют у 30-100 % больных феохромоцитомой. По этой причине генетические исследования рекомендовано проводить всем пациентам с этой опухолью, и особенно беременным женщинам — это позволит информировать их о риске передачи ребёнку повреждённого гена [13] [14] .
Современные технологии позволяют выполнить экстракорпоральное оплодотворение (ЭКО) с генетической диагностикой до имплантации и исключить рождение ребёнка с мутантным геном [12] .
Дифференциальная диагностика
Проводится, прежде всего, с гипертонической болезнью , которая возникла по неизвестной причине. Чётких симптомов, позволяющих их различить, нет.
Медикаментозное лечение
Лечение феохромоцитомы только хирургическое. Медикаментозная терапия используется для подготовки к операции. Для этого минимум за 10 - 14 дней до неё назначают безопасные селективные α-адреноблокаторы. Цель лечения — постепенно снизить артериальное давление, при необходимости плавно увеличивая дозу препарата [7] [11] [18] . Если, несмотря на приём α-адреноблокаторов, тахикардия сохраняется, то назначают β-адреноблокаторы или блокаторы кальциевых каналов.
По возможности следует прекратить приём глюкокортикоидов, опиоидов, метоклопрамида, тиопентала, кетамина и эфедрина, так как они могут спровоцировать гипертонический криз [10] [21] .
Для лечения метастазов феохромоцитомы показана терапия радиоактивными изотопами, а именно 131I-МЙБГ (метайодбензилгуанидином, меченным йодом-131).
В большинстве случаев можно применять радиотаргетную терапию препаратами 177Lu-DOTA-octreotate и 90Y-DOTA-octreotate. В отличие от химиотерапии, которая воздействует на все клетки организма, таргетное лечение блокирует только определённые факторы роста опухоли.
Для хирургического лечения используется адреналэктомия — удаление одного или обоих надпочечников. Операция может проводиться:
- ретроперитонеоскопическим доступом — хирургические инструменты вводятся через поясничную область без вскрытия брюшной полости;
- лапароскопическим — через небольшие разрезы.
При больших размерах опухоли, метастазах и опухолевых тромбах допустима открытая операция. При выявлении двухсторонних феохромоцитом для снижения риска осложнений адреналэктомию можно выполнять в два этапа с интервалом в 2 - 3 месяца [26] .
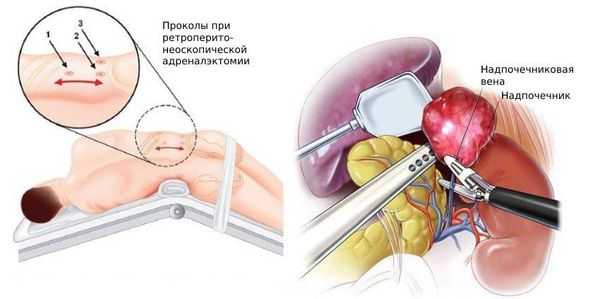
После двухсторонней адреналэктомии пациенты вынуждены пожизненно принимать заместительную терапию — глюкокортикоиды.
Противопоказания к операции
Удалить опухоль нельзя лишь в одном случае — когда она неоперабельная, то есть проросла в соседние органы, сосуды, имеется множество метастазов. В такой ситуации показана симптоматическая терапия, направленная на снижение артериального давления.
Прогноз. Профилактика
Прогноз зависит от возможности удалить феохромоцитому и её генетического профиля. Единственный надёжный метод лечения — полное удаление опухоли.
Наследственные мутации SDHB связаны с самым высоким риском метастазирования, имеют худший прогноз и более низкую продолжительность жизни, чем другие генетические нарушения.
Если феохромоцитома выявлена и удалена до того, как распространилась на другие органы, пятилетняя выживаемость составляет 95 %, при появлении метастазов — 34-60 % и, как правило, менее пяти лет, если они поражают печень или лёгкие [15] .
Местное распространение опухоли является плохим прогностическим фактором, её неполное удаление или разрушение капсулы при операции может привести к рецидиву.
Поэтому до операции запрещено проводить биопсию любых новообразований надпочечников, чтобы не повредить капсулу опухоли, если она окажется феохромоцитомой.
Раннее генетическое тестирование на наследственные мутации поможет подобрать подходящие таргетные методы лечения метастазов.
Профилактика заболевания не разработана. Генетические тесты могут выявить мутантные гены, повышающие вероятность развития феохромоцитомы, а технология ЭКО поможет не передать их потомству.
Феохромоцитома/параганглиома у детей и подростков: причины, патогенез, клиника, диагностика, лечение
Pheochromocytoma/paraganglioma in children and adolescents: causes, pathogenesis, clinics, diagnostics, treatment (part 2)
In the survey article, modern data on etiology, pathogenesis, clinics, genetics and diagnostics of pheochromocytomas/paragangliomas are analyzed. It also presents methods of instrumental examination and current recommendations for treatment.
Дифференциальный диагноз
У детей с артериальной гипертензией распространенность феохромоцитом/параганглиом составляет около 1,7% [15]. Гиперфункции симпатико-адреналовой системы при феохромоцитоме является составляющей частью многих заболеваний, протекающих c артериальной гипертензией.
АГ при гипоталамическом синдроме пубертатного периода связывают с гемодинамическими изменениями: увеличением объема циркулирующей крови, ударного и сердечного выброса при «неадекватно нормальном» периферическом сопротивлении. При вторичной форме она усугубляется гиперпродукцией АКТГ и кортизола. Клинически АГ может проявляться в виде умеренного повышения артериального давления; у некоторых больных могут развиваться гипертонические кризы.
Механизмы развития АГ при сахарном диабете (СД) 1 и 2 типов различаются. При СД 1 типа АГ в 90% случаев формируется вследствие диабетической нефропатии (ДН). Микроальбуминурия (ранняя стадия ДН) выявляется у больных СД 1 типа с длительностью болезни менее 5 лет, а повышение АД, как правило, развивается через 10-15 лет от дебюта СД 1 типа.
АГ при гиперпаратиреозе обусловлена действием избыточного количества ионизированного кальция на тонус сосудов. Для сокращения гладкомышечных клеток сосудов необходимы ионы кальция, которые поступают в цитоплазму клеток и взаимодействуют с белком кальмодулином. Образующийся комплекс (кальций + кальмодулин) активирует киназу легких цепей миозина, результатом чего является сокращение гладких мышечных волокон.
Абдоминальное ожирение, ассоциированное с метаболическим синдромом, является ключевым механизмом в формировании АГ. Жировая ткань занимает второе место после печени по образованию ангиотензиногена. При ожирении в адипоцитах повышено содержание ренина, активность ангиотензинпревращающего фактора, увеличено содержание ангиотензина II (АТ11), повышена экспрессия рецепторов АТ II типа 1 (АТ1-рецепторов). Активность тканевой РААС тесно связана с продукцией адипокинов жировой тканью.
Повышение АД и высокий тонус симпатической нервной системы характерны для тиреотоксикоза. Тиреоидные гормоны непосредственно связываются с кардиомиоцитами, оказывая положительный инотропный эффект. Они повышают чувствительность и экспрессию адренорецепторов и, как следствие, повышают чувствительность к катехоламинам. Происходит увеличение частоты сердечных сокращений, ускоряется кровоток. Систолическое АД нарастает.
АГ при тиреотоксикозе называют синдромом высокого выброса, при этом гипертрофия левого желудочка отсутствует. Последнее объясняют снижением диастолического АД. Повышение систолического АД и тенденция к снижению диастолического АД сопровождаются увеличением пульсового АД.
Для тиреотоксикоза не свойственны кризы с повышением АД, подобные феохромоцитоме. Выделение катехоламинов при тиреотоксикозе может быть повышено за счет экскреции норадреналина, но не достигает уровня, характерного для больных феохромоцитомой.
При дифференциальном диагнозе феохромоцитомы и другой причины артериальной гипертензии следует прежде всего обратить внимание на пароксизмальный характер гипертонии [16]. Опухоль мозгового слоя надпочечников особенно следует иметь в виду при обследовании детей, страдающих стойкой гипертонией. При ФХЦ больные, как правило, худеют, эффект от проводимой гипотензивной терапии отсутствует. При феохромоцитоме наряду с головной болью, болями за грудиной, которые могут наблюдаться и при гипертонической болезни, нередко отмечается боль и в области опухоли (в животе, поясничной области).
Феохромоцитомный криз может сопровождаться существенным повышением основного обмена и температуры (даже до 40 °C). Провоцировать криз может физическая нагрузка и травма.
Определенное дифференциально-диагностическое значение имеет ортостатическая проба: при феохромоцитоме может быть резкая гипотония, а у больных с гипертензий другой этиологии при переходе в положение стоя давление повышается.
Может помочь в дифференциальной диагностике феохромоцитомы и гипертонической болезни определение содержания хромогранина А в сыворотке крови. Уровень хромогранина А в сыворотке крови значительно повышен у больных феохромоцитомой, тогда как у больных с гипертонической болезнью он может незначительно превышать его содержание у практически здоровых лиц. Хромогранин А высвобождается из мозгового слоя надпочечников и симпатических нейрональных гранул вместе с катехоламинами.
Хромогранин А является также маркером пептидобразующих нейроэндокринных опухолей.
Диагностика
Для подтверждения диагноза феохромоцитомы измеряют уровень свободных метанефринов в плазме или фракционированных метанефринов в суточной моче. Они повышены у большинства больных. Наиболее достоверным для постановки диагноза является определение метанефрина, норметанефрина, метокситирамина методом электрохимического анализа или жидкостной хроматографии с масс-спектрометрией [15, 17].
Определение концентрации ванилилминдальной кислоты в суточной моче простой и доступный метод, но он наименее надежен, поскольку часто дает ложноотрицательные или ложноположительные результата [18, 19].
Всем больным с повышенными показателями метанефринов следует проводить исследование глазного дна, ЭКГ, ЭхоКГ, хромогранина А, кортизола, кальцитонина, паратиреоидного гормона, АКТГ, кальция, фосфора.
Для определения локализации опухоли применяются:
1) УЗИ надпочечников;
2) томография (КТ или МРТ) надпочечников;
3) экскреторная урография;
4) селективная артериография почечных и надпочечниковых артерий;
5) при атипичной локализации опухоли для ее верификации проводят сцинтиграфию с метайодбензилгуанидином (МЙБГ);
6) для исключения параганглиом рекомендуется МРТ головы, шеи.
В случаях выявления компонентов семейных синдромов проводят генетические исследования больных и ближайших родственников [9].
Лечение
Радикальным способом лечения феохромоцитомы является хирургическое удаление новообразования.
Важным условием удачной операции является назначение α- и β-адреноблокаторов до оперативного вмешательства.
Для стабилизации артериального давления используются α1- и β1-адреноблокаторы (тропафен, фентоламин, празозин, доксазозин и др.). Одним из наиболее распространенных препаратов является феноксибензамин* (Дибензилин). Схема его применения может быть различна. Начальная доза обычно не превышает 10 мг 2-3 раза в день. В дальнейшем эта доза может быть увеличена до 20-40 мг до достижения оптимального эффекта. Критерием эффективности лечения считается появление у больного ортостатической реакции в ответ на изменение положения тела. Некоторые клиницисты считают, что при этой пробе артериальное давление не должно быть ниже 80/45 мм рт. ст. и не превышать 160/90 мм рт. ст., на ЭКГ в течение 2 недель не должно быть отрицательной динамики сегмента ST6 и зубца Т, а экстрасистолы возникали бы не чаще одной в течение 5 мин наблюдения.
При назначении адреноблокаторов следует учитывать возможность коллапса у больных даже при выраженной гиперфункции хромаффинной ткани [15].
Избирательными α-адреноблокаторами являются празозин, теразозин, доксазозин. Они лишены некоторых недостатков феноксибензамина. Наибольшее применение нашел празозин. Этот препарат является блокатором постсинаптических α1-адренорецепторов, препятствует сосудосуживающему влиянию катехоламинов. Понижает АД за счет уменьшения ОПСС, уменьшает постнагрузку на сердце. Расширяет периферические вены, уменьшая также преднагрузку на сердце. Он назначается в дозе 2-5 мг 3-4 раза в день [9].
Избирательная блокада постсинаптических рецепторов не приводит к тахикардии и имеет короткий период действия. Поэтому ускоряется подбор оптимальной дозы препарата, уменьшается период послеоперационной гипотонии.
Принимая во внимание особенности клинических проявлений АГ при различных формах заболевания, лекарственная терапия должна подбираться индивидуально. В частности, при пароксизмальной форме с редкими кризами АГ следует отдавать предпочтение антагонистам кальция (нифедипин, дилтиазем, верапамил и др.). Эти препараты не приводят к резкой гипотонии и ортостатическому коллапсу. Они могут быть использованы у больных с нормальным артериальным давлением для предупреждения кризов при их провокации.
Многообещающими представляются результаты применения у больных феохромоцитомой α-метилпаратирозина (Метирозин*, Демсер*). Этот препарат блокирует гидроксилирование тирозина, соответственно, приводит к снижению синтеза катехоламинов. Лечение рекомендуется начинать с дозы 250 мг каждые 6 часов, затем доза увеличивается на 250-500 мг в день, иногда до 4 г в сутки. Введение его в дозе 500-2000 мг/сут ликвидирует гиперкатехоламинемию и дает возможность с меньшим риском для больного провести операцию.
При наличии тахикардии или нарушении ритма сердца применяют β-адреноблокаторы, при этом предпочтительно использовать селективные β1-адреноблокаторы. Назначение этих препаратов допустимо после осуществления α-блокирующего результата, т. к. в противном случае возможно парадоксальное повышение давления вследствие устранения дилатирующего эффекта адреналина, реализующегося через β2-адренорецепторы.
Действие этих препаратов избирательно и направлено на блокаду β1-адренорецепторов (не влияют на β2-рецепторы), при этом наблюдаются преимущественно кардиальные эффекты. Они снижают силу и уменьшают частоту сердечных сокращений, подавляя проводимость через атриовентрикулярный узел, снижают возбудимость сердца. К этой группе относятся препараты атенолол (Атенобене, Принорм и др.), бисопролол (Конкор, Бисомор и др.), бетаксолол (Глаокс, Керлон и др.). За день до плановой операции адреноблокаторы отменяют [20].
В процессе предоперационной подготовки весьма важен динамический контроль за состоянием больного. Недооценка активно секретирующей опухоли связана с высоким риском во время и после операции развития гипертензивных кризов, отека легких, синдрома «неуправляемой гемодинамики», острой сердечной недостаточности.
Настоятельное выполнение этого условия диктуется все той же особенностью опухоли, связанной с гиперпродукцией катехоламинов, не допускающей не только грубых манипуляций при ее удалении, но даже осторожного давления на нее.
Хирургическая тактика при множественной феохромоцитоме окончательно не отработана. При невозможности удаления злокачественной опухоли, рецидиве ее или мультицентричном росте феохромоцитомы, когда невозможна радикальная операция, имеются данные об успешном применении при лечении α-метилпаратирозина феохромоцитомы. Этот препарат в дозе 1-2 г в день приводил к уменьшению опухоли, снижению уровня катехоламинов в плазме и к нормализации артериального давления [9, 15].
После удаления феохромоцитомы артериальное давление быстро нормализуется. Сохранение АД после оперативного вмешательства требует исключения остатков опухоли или наличия эссенциальной гипертензии. Радикальное оперативное вмешательство приводит к практически полному выздоровлению большинства больных. У пациентов с доброкачественной опухолью прогноз наиболее благоприятный, если иметь в виду угрозу повторного развития опухоли. Вероятность появления ее в здоровом надпочечнике или в других тканях организма невелика. При этом наибольшая опасность наблюдается у детей с множественными и эктопическими опухолями.
Литература
В. В. Смирнов 1 , доктор медицинских наук, профессор
Н. С. Баронина
ФГБОУ ВО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
Феохромоцитома/параганглиома у детей и подростков:причины, патогенез, клиника, диагностика, лечение (часть 2)/ В. В. Смирнов, Н. С. Баронина
Феохромоцитома
Феохромоцитома - опухоль из хромаффинной ткани надпочечниковой или вненадпочечниковой (параганглиомы) локализации, продуцирующая и секретирующая катехоламины - норадреналин, адреналин и дофамин [1].
ВВОДНАЯ ЧАСТЬ
| МКБ-10 | |
| Код | Название |
| Е27.5 | Гиперфункция мозгового слоя надпочечников |
Дата разработки/пересмотра протокола: 2013 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
| АГ | - | артериальная гипертензия |
| АД | - | артериальное давление |
| ВМК | - | ванилилминдальная кислота |
| КТ | - | компьютерная томография |
| МЙБГ | - | метайодбензилгуанидин |
| МРТ | - | магнитно-резонансная томография |
| МЭН | - | множественная эндокринная неоплазия |
| ПЭТ | - | позитронно-эмиссионная томография |
| ФДГ | - | фтордезоксиглюкоза |
| ФДОФА | - | фтордофамин |
| ФХЦ/ПГ | - | феохромоцитома и параганглиома |
| ЧСС | - | частота сердечных сокращений |
| ЦНС | - | центральная нервная система |
| УЗИ | - | ультразвуковое исследование |
| ЭЭГ | - | электроэнцефалограмма |
| ЭКГ | - | электрокардиография |
| ЭХО-КГ | - | Эхокардиография |
| HU | - | единица Хаунсфилда |
| NF1 | - | нейрофиброматоз I типа |
| SDH | - | сукцинатдегидрогеназа |
| VHL | - | болезнь фон Гиппеля-Линдау |
Пользователи протокола: врачи общей практики, эндокринологи, терапевты, кардиологи, хирурги, сосудистые хирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
1. Бессимптомное течение
А) «Немая» форма (не регистрировались изменения АД и уровня катехоламинов; при гистологическом исследовании выявлена опухоль хромаффинной ткани);
Б) Скрытая форма (лабораторно выявляется повышенный уровень катехоламинов при нормальных значениях АД).
2. Клинически выраженное течение:
А) Пароксизмальная форма (кризовые подъемы АД, в межприступный период нормальные цифры АД);
Б) Персистирующая форма (постоянно повышенное АД);
В) смешанная форма (на фоне постоянно повышенного АД периодически повторяются приступы еще большего подъема АД).
3. Атипичное течение:
А) гипотоническая форма;
Б) протекающее под клинической «маской», связанной с полигормональной продукцией (гиперкортицизм и т.д.) [2].
По тяжести:
- Легкое (редкие кризы или бессимптомная форма);
- Средней тяжести (частые кризы, осложнения отсутствуют);
- Тяжелое (наличие осложнений со стороны ЦНС, сердечно-сосудистой системы, почек; сахарный диабет).
По локализации:
- Надпочечниковые: односторонние, двусторонние.
- Вненадпочечниковые: в паравертебральных симпатических ганглиях; внутри и внеорганные скопления хромаффинной ткани (одна из самых частых локализаций - опухоль Цукеркандля, исходящая из парааортального скопления симпатической ткани, расположенного в области отхождения от аорты нижней брыжеечной артерии); хемодекомы (внутреннее ухо, glomus capotis);
По морфологическому строению:
- доброкачественные (трабекулярный, альвеолярный, дискомплексированный, смешанный типы);
- злокачественные (инвазирующие; метастазирующие);
- мультицентрические (тотальное генетическое поражение мозгового вещества надпочечников) [1].
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Жалобы:
- головные боли;
- головокружение;
- нарушение зрения;
- учащенное сердцебиение;
- потливость;
- чувство тревоги и страха;
- перебои в работе сердца (тахикардия);
- профузная потливость;
- сухость во рту;
- тремор конечностей во время кризов АГ;
- похудание.
Анамнез:
- артериальная гипертензия;
- резистентность к стандартной гипотензивной терапии;
- молодой возраст, нехарактерный для развития АГ с кризовым течением, раннее развитие осложнений АГ;
- похудание;
- наличие инциденталомы надпочечника (инциденталомы (случайно выявленные образования) надпочечника (независимо от наличия артериальной гипертензии));
- отягощенный семейный анамнез (наличие ФХЦ/ПГ);
- наличие любых компонентов наследственных синдромов, ассоциированных с ФХЦ/ПГ;
- АГ в детском возрасте.
NB! Вышеуказанные симптомы могут быть спровоцированы медикаментозно (антагонисты допамина, опиоиды, ингибиторы моноаминоксидазы, ингибиторы обратного захвата норадреналина и серотонина, кортикостероидыи т.д.) или при повышении давления в брюшной полости (пальпация, мочеиспускание, дефекация). Наличие любых компонентов наследственных синдромов, ассоциированных с ФХЦ/ПГ и отягощенный семейный анамнез могут свидетельствовать о МЭН 2А, МЭН 2Б, болезнь фон Гиппеля-Линдау (VHL-синдром), нейрофиброматоз I типа [3].
Физикальное обследование:
Во время симпато-адреналовых кризов:
- бледность кожных покровов и слизистых;
- потливость, тремор конечностей;
- сухость языка и слизистых;
- повышение АД, сменяющееся гипотонией;
- тахикардия;
- нарушения сердечного ритма;
- расширение границ сердца влево (в динамике);
Амбулаторно:
Лабораторные исследования:
- общий анализ крови (лейкоцитоз (выше 9,2х109/л у мужчин и выше 10,4х109/л у женщин);
- определение гликемии (гипергликемия натощак выше 7,0 ммоль/л по плазме в венозной крови, выше 11,1 ммоль/л - в любое время суток.), гликолизированного гемоглобина;
- биохимический анализ крови: электролиты;
- определение уровня адреналина и норадреналина во время приступа;
- определение свободных метанефринов плазмы (повышение уровня метанефрина плазмы крови до диагностических значений);
- определение фракционированных метанефринов суточной мочи (повышение экскреции метанефрина (в норме
NB! Для исследования адреналина, норадреналина забор крови необходимо проводить в момент опухолевого выброса, так как свободные катехоламины быстро разрушаются и выводятся из плазмы в течение 1-5 мин, поэтому надежность определения этих показателей крайне мала.
Измерение катехоламинов мочи и ванилилминдалевой кислоты (ВМК) компрометировало себя множеством ложноотрицательных результатов (чувствительность 57,7%) [2].
Инструментальные исследования:
- УЗИ органов брюшной полости и забрюшинного пространства, УЗИ надпочечников;
- ЭКГ, ЭХО-КГ;
- Глазное дно;
- Неврологическое обследование;
- Топическая диагностика: КТ (при хромаффинных опухолях органов грудной клетки, брюшной полости и малого таза), МРТ (при параганглиомах головы и шеи, а также при противопоказаниях к лучевой нагрузке).
В стационаре:
Лабораторные исследования:
• Проведение ортостатической пробы.
• Проведение пробы с клонидином (фармакологические пробы с осторожностью, только в случае резидуальных проявлений пароксизмальной гипертензии после оперативного лечения).
NB! Положительная проба с клонидином, принятым внутрь в дозе 0,3 г. Считается положительной, если через 3 часа после приема клонидина уровень норадреналина в крови не снижается по сравнению с уровнем до пробы (в норме происходит снижение не менее 30-50% от исходного).
• Определение уровня свободных метанефринов плазмы крови, фракционированных метанефринов суточной мочи.
Дополнительные:
• Генетическое исследование (поиск мутации NF1, RET, VHL, SDHD, SDHC, SDHB, EGLN1/PHD2, KIF1β, SDH5/SDHAF2, IDH1, TMEM127, SDHA, MAX и HIF2α).
- Топическая диагностика: КТ (при хромаффинных опухолях органов грудной клетки, брюшной полости и малого таза), МРТ (при параганглиомах головы и шеи, а также при противопоказаниях к лучевой нагрузке).
- Сцинтиграфия надпочечников: сцинтиграфия с 123I- или 131I-метайодбензилгуанидином (I-МЙБГ);
- ПЭТ с 18F-ФДГ, 18F-ФДОФА и сканирование рецептора соматостатина с 111In-пентетриотидом;
NB! Для топической диагностики вненадпочечниковых хромаффином применяют УЗИ сердца (перикарда), мочевого пузыря, МРТ с исследованием паравертебральных и парааортальных зон на аксиальных срезах. Для выявления внутригрудных опухолей рекомендуется рентгенография и КТ грудной клетки.
Сцинтиграфия с 123I- или 131I-метайодбензилгуанидином (I-МЙБГ) показана при подозрении на метастатическое поражение, вненадпочечниковую (за исключением ФХЦ/ПГ головы и шеи) или рецидивирующую ФХЦ/ПГ [3].
Позитронно-эмиссионная томография с 18F-фтордезоксиглюкозой в сочетании с КТ (ПЭТ/КТ-18F-ФДГ) обладает большей чувствительностью при метастатической ФХЦ/ПГ по сравнению со сцинтиграфией с 123I-МЙБГ.
Показания для консультации специалистов:
Читайте также:
