Флегмона подчелюстной области. Флегмона окологлоточного пространства
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
Флегмона околочелюстная - гнойное расплавление подкожной клетчатки в челюстно-лицевой зоне. Чаще всего имеет одонтогенный характер, но может быть обусловлена проникновением инфекции из пораженных стоматитом участков или гнойничковых элементов на коже. Характеризуется резкой болезненностью в челюсти, ограниченным, затрудненным открыванием рта и глотанием, припухлостью лица и шеи, тяжелым общим состоянием, лихорадкой с высокой температурой тела. Показано хирургическое вскрытие флегмоны. Околочелюстная флегмона представляет грозную опасность в распространении инфекции на средостение (медиастинит) или мозговые оболочки (менингит), что нередко приводит к гибели больных.
Общие сведения
Околочелюстная флегмона - это воспаление подкожной, подслизистой или межфасциальной клетчатки челюстно-лицевой области. Воспаление носит характер гнойного расплавления тканей, при этом здоровая ткань не отграничена от пораженной.
Причины околочелюстных флегмон
Если инфекция проникает в мягкие ткани через дефекты твердых и мягких тканей зуба и краевого периодонта, то такие флегмоны являются одонтогенными. Остеогенные околочелюстные флегмоны возникают из-за одонтогенного остеомиелита, их называют остеофлегмонами, они значительно осложняют течение остеомиелита. В околочелюстную зону инфекция может попасть через повреждения кожных покровов лица; гнойничковые заболевания, такие как фурункулез, сиаладенит и язвенный стоматит тоже могут стать причиной флегмон.
Стрептококки, стафилококки, зубная спирохета и другие анаэробные микроорганизмы являются основной причиной околочелюстных флегмон. Особенности лифмотока и оттока венозной крови в околочелюстной зоне способствует попаданию инфекции в глубокие слои. Аллергическая предрасположенность и изменения неспецифической реактивности организма повышают вероятность возникновения околочелюстных флегмон в случае инфицирования. Классифицируют околочелюстные флегмоны в зависимости от места локализации в челюстно-лицевой зоне.
Клинические проявления околочелюстных флегмон
Заболевание начинается остро, с коротким продромальным в периодом, в котором пациенты отмечают общие симптомы воспалительных процессов: повышенная утомляемость, недомогание и слабость. Симптомы гнойно-резорбтивной лихорадки и местные проявления быстро нарастают. Так как при околочелюстных флегмонах очаг воспаления не отграничен от здоровой ткани, то продукты распада быстро становятся причиной аутоинтоксикации организма. Синдром интоксикации проявляется нарушениями сна, потерей аппетита, общей слабостью, головной болью и повышением температуры тела до субфебрильных и фебрильных значений.
Внешне околочелюстная флегмона выглядит как диффузный болезненный инфильтрат, кожа и слизистая над ним отечна, гиперемирована и воспалена. При отсутствии лечения инфильтрат увеличивается в размерах, становится более плотным. В центральных отделах воспаления, где гнойное расплавление тканей более выражено, отмечается зона флюктуации. Если же гнойное воспаление располагается в глубоких слоях, то местные симптомы проявляются не столь ярко.
Пациенты отмечают болезненность и повышенное слюноотделение во время жевания и во время разговора. У некоторых пациентов появляются проблемы с подвижностью челюсти. Из-за воспаления лицо становится асимметричным; в зависимости от локализации флегмоны может быть затруднено дыхание. В клиническом анализе крови присутствуют характерные для гнойного воспаления изменения: лейкоцитоз, нейтрофилез и резко увеличенная СОЭ. При исследовании сыворотки крови обнаруживается С-реактивный белок.
Наиболее опасными осложнениями околочелюстных флегмон являются асфиксия и тромбоз вен лица гнойными массами. При отсутствии лечения происходит диссеминации инфекции, что проявляется сепсисом, менингитом и медиастенитом.
Диагностика околочелюстных флегмон
Диагноз ставится стоматологом на основании клинических проявлений, субъективных жалоб пациента и тщательного опроса. Лабораторные исследования позволяют судить о тяжести процесса и о состоянии организма на текущий момент, также лабораторная диагностика позволяет оценивать эффективность проводимой терапии. Если околочелюстные флегмоны располагаются поверхностно, то диагностика не представляет трудностей, тогда как при глубоком расположении гнойников требуется проведение диагностической пункции.
Околочелюстные флегмоны и абсцессы необходимо дифференцировать с фурункулами и карбункулами лица в начальной стадии, с рожистым воспалением, с воспалениями околоушных и поднижнечелюстных слюнных желез. Клинические проявления флегмон так же схожи с нагноительными процессами кист шеи. Иногда опухолевидные образования и специфические хронические воспалительные процессы имеют похожую симптоматику, что и флегмоны.
Лечение околочелюстных флегмон
Флегмоны в околочелюстной области требуют комплексной терапии. И, если на этапе формирования очага гнойного расплавления возможно обойтись без хирургического вмешательства, то на этапе появления зоны флюктуации оперативное лечение является обязательным. В этом случае проводится хирургическая обработка воспалительного очага, очищение раны от гноя и устанавливается дренаж для оттока гноя. Параллельно проводят антибактериальную, дезинтоксикационную и десенсибилизирующую терапию. Показан прием иммунокоррегирующих и общеукрепляющих препаратов. Для скорейшей регенерации тканей после оттока гноя проводят физиолечение: токи УВЧ, УФО, магнитотерапию и микроволновую терапию.
При своевременно начатом лечении прогноз благоприятный, однако, если флегмоны имеют гнилостный характер и при присоединившихся осложнениях прогноз сомнительный.
Околочелюстная флегмона

Движение инфекционного агента происходит в толще подкожно-жировой клетчатки, вследствие чего не возникает ограничения воспалительного процесса от здоровых тканей. Воспалительный экссудат при этом пропитывает клетчатку, расслаивает элементы ткани, вызывая их некроз. Зависимо от характера, выраженности процесса, различат гнойную, гнилостную, серозную, некротическую формы флегмон. Данная патология может наблюдаться у любого человека, однако чаще страдают люди с ослабленной иммунной системой: пациенты, страдающие наркоманией, алкоголизмом, иммунодефицитом.
Осложнения околочелюстных флегмон
- асфиксия гнойными массами;
- тромбоз вен лица гноем;
- сепсис;
- менингит;
- медиастинит.
Причины возникновения околочелюстных флегмон
Возникновению флегмоны челюстно-лицевой области может послужить проникновение стафилококковой, стрептококковой инфекции, синегнойной, кишечной палочки, протея вульгарного, зубной спирохеты и др. Важное значение для течения заболевания и прогноза имеет вирулентность микроорганизмов.
Этиологический фактор зависит от первичной локализации воспалительного очага.
- Выделяют одонтогенный путь возникновения флегмоны — в этом случае инфекция попадает через дефекты твердых или мягких тканей, краевого периодонтита, пульпита.
- Остеогенные флегмоны возникают на фоне остеомиелита, значительно осложняют лечение основного заболевания. На образование флегмоны может повлиять наличие гнойничковых заболеваний на поверхности кожи.
- Также инфекционный агент может попадать в толщу тканей гематогенным, лимфогенным путем.
Клинические проявления околочелюстных флегмон
Выделяют группу общих симптомов, а также жалобы, относящиеся непосредственно к локальным изменениям.
К общим симптомам относятся:
- общая слабость;
- утомляемость;
- недомогание;
- потливость;
- повышение температуры тела;
- снижение трудоспособности;
- головная боль;
- боль в глазных яблоках;
- тошнота;
- одышка смешанного характера;
- бессонница;
- отсутствие аппетита.
- болевые ощущения в месте воспаления;
- повышенное слюноотделение;
- нарушение подвижности нижней челюсти;
- отечность в месте воспаления;
- увеличение региональных лимфатических узлов;
- гиперемия в месте воспаления;
- флюктуация в области распространения гнойного процесса;
- нарушение голоса;
- болезненность при глотании, жевании пищи;
- нарушение дыхания;
- асимметрия лица.
Достаточно часто образование флегмоны происходит внезапно, от нескольких часов и до 2-3 суток. Место инфильтрации плотное при пальпации, в дальнейшем, при расплавлении тканей, воспалительный инфильтрат размягчается может наблюдаться симптом флюктуации, присоединяются общие, местные симптомы. Клиническая картина зависима от этиологического фактора, тяжести, длительности процесса, напряженности иммунитета.
Диагностика околочелюстной флегмоны
Прежде всего, для диагностики околочелюстной флегмоны необходим тщательный сбор жалоб, истории заболевания, жизни, осмотр места поражения. Очень важно выяснить длительность течения заболевания, лечение, которое принимал пациент до обращения к врачу. При осмотре врач, как правило, выделяет основные признаки воспаления: отечность/ инфильтрацию, гиперемию пораженного участка, местное повышение температуры, боль при пальпации челюстно-лицевой области, нарушение функции данной части лица (болезненность при открытии рта, нарушение акта глотания, изменение голоса). Также при осмотре можно выделить область флюктуации (наличие гноя в подкожном пространстве вызывает его колебание при перкуссии пальцем в зоне поражения).
Лабораторные исследования
Диагностический алгоритм включает в себя забор клинического, биохимического анализа крови. В клиническом анализе крови проявляется лейкоцитоз, сдвиг лейкоцитарной формулы влево и увеличение СОЭ. При продолжительном течении заболевания может наблюдаться анемия, токсическая зернистость нейтрофилов. В биохимическом анализе крови наблюдается повышение уровня С реактивного белка, серомукоида, сиаловых кислот. В тяжелых случаях наблюдается диспротеинемия, повышение печеночных, почечных показателей.
Аппаратные методики исследования
В некоторых случаях целесообразно проведение ультразвукового исследования пораженного участка, рентгенографии челюсти (при остеомиелите). Проиводится посев крови на стерильность на высоте лихорадки для определения тяжести процесса (наличие септического поражения крови). При глубоком расположении гнойника нередко проводится пункция с целью верификации диагноза. В случае расхождения гноя за пределы челюстно-лицевой области, проводят компьютерную томографию пораженной области (шея, грудная клетка) с целью определения уровня расплавления мягких тканей, движения гнойных масс.
Дифференциальная диагностика
Дифференциальная диагностика околочелюстной флегмоны проводится с абсцессом, карбункулом, фурункулом, рожистым воспалением, нагноившимися кистами челюстно-лицевой, шейной областей, воспалением околоушных, поднижнечелюстных слюнных желез.
Лечение околочелюстных флегмон
Ведение пациентов с околочелюстными флегмонами предполагает консервативные или хирургические методы лечения.
Консервативное лечение:
- десенсибилизирующая терапия;
- дезинтоксикационные препараты;
- антибактериальное лечение (назначаются две и более группы антибиотиков, в зависимости от тяжести протекания заболевания);
- иммуностимуляторы;
- общеукрепляющие препараты.
Хирургические методы лечения
Хирургическое лечение предполагает санацию очага воспаления с последующим дренированием с целью определения количества выделяемого гноя. Методика оперативного лечения будет зависеть от локализации воспалительного процесса. Если распространение инфекции произошло за пределы челюстно-лицевой области, то проводят широкий доступ с дренированием шейной области. Осложнение околочелюстной флегмоны медиастинитом предполагает проведения торакотомии.
В современных клиниках лечение околочелюстной флегмоны проходит успешно, однако присоединение дополнительной инфекции, развитие осложнений значительно ухудшает прогноз заболевания.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Флегмона шеи
Флегмона шеи - это гнойно-воспалительное заболевание, которое характеризуется вовлечением в патологический процесс глубоких клетчаточных пространств шеи и органов средостения, представляет опасность для жизни пациента. Проявляется быстро увеличивающимся уплотнением, локальным повышением температуры, покраснением кожи, симптомами общей интоксикации. Боли значительно ограничивают подвижность головы, процесс глотания и дыхания. Поставить диагноз врачу помогают данные осмотра, результаты КТ и МРТ мягких тканей шеи. Лечение заключается в широком вскрытии пораженной области, промывании раны антисептическими растворами, установке дренажей, назначении антибиотиков.
МКБ-10

Количество пациентов с гнойно-воспалительными заболеваниями области шеи в стоматологических стационарах и отделениях челюстно-лицевой хирургии достигает трети от общего числа больных. 42% заболевших составляют люди в возрасте от 20 до 40 лет, 24% - пациенты в возрасте 40-60 лет. У мужчин гнойный процесс развивается в 2 раза чаще, чем у женщин. 30% всех мужчин и 50% женщин, страдающих флегмонами, имеют сопутствующую патологию, что утяжеляет течение основного заболевания. Преобладают очаги воспаления, которые локализуются в поднижнечелюстной и подбородочной областях, являются следствием хронических стоматологических заболеваний.
Причины
В подавляющем большинстве случаев источником флегмоны становятся бессимптомные или малосимптомные длительно существующие очаги бактериальной инфекции, по поводу которых пациенты нередко не обращаются за медицинской помощью. Лишь небольшой процент приходится на осложнения хирургической патологии. К числу основных причин развития флегмоны шеи относятся:
- Одонтогенная инфекция.Кариозные зубы - это хронический микробный очаг, который длительно существует в организме и при любом сбое в работе иммунной системы приводит к распространению бактерий в окружающие ткани. Причинный зуб не обязательно болит или доставляет неприятные ощущения. При развитии пульпита нервы гибнут, затем воспалительный процесс в тканях зуба протекает абсолютно безболезненно.
- Тонзиллогенная инфекция. Небные миндалины выполняют функцию местной защиты от проникновения микробов, пока в результате хронического воспаления лимфоидная ткань не заменится соединительной. Затем миндалины сами становятся постоянным источником гноеродной инфекции. Вероятность формирования флегмоны повышает наличие пери- или паратонзиллярного абсцесса.
- Инородные тела гортаноглотки. Внутренняя поверхность полых органов шеи никогда не бывает полностью стерильной. Ее заселяют условно-патогенные микроорганизмы, которые на поверхности слизистых конкурентно подавляют размножение патогенных бактерий. Наличие раневого канала приводит к развитию разлитого очага воспаления глубоко в толще тканей.
- Осложнения хирургических вмешательств. Проникновению инфекции могут способствовать такие врачебные манипуляции как прямая ларингоскопия, аденотомия, удаление инородных тел трахеи, операции на пищеводе, поэтому после перечисленных вмешательств с профилактической целью часто назначаются антибактериальные средства.
Повышают вероятность развития флегмоны, способствуют ее более тяжелому течению сахарный диабет, ожирение, гормонально зависимая бронхиальная астма. Предрасполагающими факторами являются хронический алкоголизм, пристрастие к наркотикам. Осложняют лечение, увеличивают риск осложнений хроническая почечная недостаточность, гепатит и цирроз печени, ВИЧ-инфекция.
Патогенез
Проникновение гноеродных бактерий в ткани шеи вызывает развитие воспалительного процесса, который в течение короткого времени распространяется вширь и вглубь под влиянием постоянных колебательных волн, которые создают пищевод, кровеносные сосуды и органы дыхания. Активное вовлечение глубоких тканей препятствует оттоку гноя, который не может прорваться наружу. Быстрое распространение гноя в тканях шеи и клетчаточных пространствах средостения связано с особенностями анатомического строения указанных областей.
Расположенные в несколько уровней соединительнотканные прослойки разделяют мышцы, сосуды, нервы и внутренние органы на отдельные «отсеки», которые содержат большое количество рыхлой жировой клетчатки. Жировые тяжи спускаются с шеи в средостение, что создает условия для беспрепятственного перехода флегмоны с одной анатомической области на другую. Определенную роль в перемещении гноя в область средостения играет присасывающее действие грудной клетки, в которой создается отрицательное давление на вдохе.
Классификация
Разработано и применяется несколько классификаций флегмон шеи. Челюстно-лицевые хирурги разделяют воспалительные процессы на одонтогенные и неодонтогенные. По характеру микрофлоры выделяют анаэробные, гнилостные и другие флегмоны. Существует топографо-анатомическая классификация флегмон и абсцессов мягких тканей. Наибольший интерес исследователей и практикующих врачей вызывает систематизация, учитывающая тип поражения и определяющая наиболее эффективные методы хирургического лечения:
- Первый тип. Воспаление охватывает глубокие пространства шеи и спускается вниз до уровня яремной вырезки.
- Второй тип. Воспаление с области шеи распространяется на средостение.
- Третий тип. Гнойные очаги определяются в средостении независимо от степени поражения тканей шеи.
Симптомы флегмоны шеи
Заболевание развивается остро. В течение нескольких часов, иногда суток общее состояние больного ухудшается, температура тела повышается до 38 о C и более. В подбородочной области или по одной из сторон шеи постепенно нарастает припухлость, присоединяются боли и затруднение глотания. Усиление болей провоцирует попытка сместить пальцами органокомплекс шеи, пальпация проекции сосудисто-нервного пучка. При выраженном отеке выявляются нарушения дыхания, расширение подкожных вен шеи. В тяжелых случаях развивается функциональная кривошея, что является достоверным признаком флегмоны.
На пике активности процесса кожа над очагом воспаления гиперемированная, напряженная, горячая на ощупь. Прикосновение к шее в проекции гнойника резко болезненно. Пациент отмечает интенсивные боли в состоянии покоя, ограничение подвижности шеи. Нехарактерная клиническая картина заболевания может наблюдаться в случае формирования флегмоны в ретрофарингеальном и ретровисцеральном пространствах шеи, быстром переходе воспаления на заднее средостение.
В результате нарастающей интоксикации состояние пациента достаточно быстро может ухудшиться от среднетяжелого до агонального. Нарастает частота дыхания, учащается пульс, прогрессируют нарушения водно-электролитного обмена. О развитии вторичного медиастинита свидетельствует появление болей в области грудной клетки, их усиление при запрокидывании головы (симптом Герке), ригидность мышц спины (симптом Равич-Щербо).
Осложнения
В структуре причин развития вторичного медиастинита (поражения средостения) 62% случаев составляют флегмоны шеи одонтогенного происхождения. Смертность на фоне медиастинита наблюдается в 60% случаев, присоединившегося сепсиса - в 90%. По другим данным, порядка 95% тотальных некротических флегмон шейной зоны на ранних стадиях осложняется формированием вторичного нисходящего некротизирующего медиастинита с переходом воспаления на органы грудной клетки.
К числу неблагоприятных последствий флегмоны шеи также относят тромбоз глубоких вен нижних конечностей, поражение органов дыхательной системы (пневмонию, эмпиему плевры, пиопневмоторакс), перикардит. Особо стоит упомянуть синдром диссеминированного внутрисосудистого свертывания, который является одной из основных причин смертности пациентов с запущенным медиастинитом и флегмоной шеи в первые часы после поступления в стационар.
Диагностика
Особенностью диагностики флегмон шеи является недостаточная чувствительность инструментальных методов исследования на ранних этапах развития патологии. Диагноз устанавливается на основании комплексного обследования, проведенного стоматологом или челюстно-лицевым хирургом. Пациенту назначаются следующие диагностические процедуры:
- Лабораторные анализы крови. Изменения в общем анализе крови неспецифичны, характерны для воспалительных заболеваний любой локализации. Отмечается лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. По показателям биохимического анализа можно судить о нарушении функций внутренних органов пациента, что может быть связано с развитием флегмоны, сопутствующими заболеваниями.
- Микробиологическое исследование. На анализ берется отделяемое из раны, экссудат, полученный по дренажам в ходе активной аспирации. Интерес для хирурга представляет состав микрофлоры, чувствительность микроорганизмов к антибиотикам. Исследование проводится многократно, так как микробный спектр в ходе лечения может меняться.
- Методы медицинской визуализации. Изменения на обзорной рентгенограмме шеи, снимках, полученных в ходе выполнения мульти-спиральной компьютерной или магнитно-резонансной томографии области шеи, грудной клетки и средостения подтверждают наличие воспаления, но отстают от реальной клинической картины заболевания. Интерпретация результатов может быть затруднена, что связано с условиями проведения исследования.
- Ультразвуковое исследование. УЗИ органов грудной клетки показано при подозрении на наличие свободной жидкости в плевральной полости, поражении органов средостения, в частности - при развитии перикардита. В диагностике флегмоны шеи метод имеет вспомогательное значение.
Лечение флегмоны шеи
Эффективное излечение больного возможно только при его своевременном обращении за специализированной медицинской помощью. Гнойно-воспалительный процесс быстро прогрессирует, что с каждым часом ухудшает прогноз, увеличивает вероятность развития осложнений и риск летального исхода. Врачебная тактика при флегмоне предполагает проведение экстренного хирургического вмешательства, назначение антибактериальных и противовоспалительных средств, проведение дезинтоксикационной терапии.
Консервативное лечение
Консервативная терапия проводится преимущественно в послеоперационном периоде с целью ускорения очищения и заживления ран, профилактики нарушений работы сердечно-сосудистой системы и внутренних органов. Назначение инфузионной терапии, энтеральное и парентеральное применение лекарственных препаратов целесообразно в следующих случаях:
- Коррекция гиповолемических расстройств. Тяжелое состояние больного, низкое артериальное давление требуют проведения инфузий на этапе подготовки к вскрытию флегмоны для снижения риска интра- и послеоперационных осложнений. Введение солевых растворов, раствора глюкозы в сочетании с диуретиками дополнительно способствует уменьшению уровня интоксикации.
- Послеоперационная лекарственная терапия. В стационаре назначаются антибиотики широкого спектра действия, после получения результатов бактериологического исследования в схему терапии вводят препараты с максимальной чувствительностью выделенной флоры. По показаниям применяются противовоспалительные, обезболивающие и другие лекарственные средства.
Хирургическое лечение
Единственный способ остановить распространение инфекции в тканях - создание оптимальных условий для оттока гноя путем широкого вскрытия фегмоны. Объем оперативного вмешательства определяется степенью распространения гнойно-воспалительного процесса, вовлечением средостения и включает следующие обязательные этапы:
Экспериментальное лечение
Состояние пациента при формировании флегмоны шеи во многом определяется высокой концентрацией продуктов распада некротизированных тканей, жизнедеятельности бактерий. Токсины выводятся через кровь и лимфу, соотношение вклада обоих путей дезинтоксикации составляет 1:6. В связи с этим разрабатываются и применяются методики коррекции функций лимфатической системы путем непрямой эндолимфатической инфузии лекарственных препаратов. Метод используется как вспомогательный по отношению к хирургическому лечению.
Прогноз и профилактика
Прогноз определяется своевременным поступлением в стационар. От 4 до 12% всех пациентов с выявленной флегмоной шеи и средостения погибает до операции. Еще до 21-30% больных умирает после операции от осложнений. Согласно статистике, на долю одонтогенных и тонзиллогенных флегмон зоны шеи приходится 87,8% всех случаев заболевания. Это означает, что полноценный гигиенический уход за полостью рта, своевременное лечение кариеса, удаление небных миндалин при наличии показаний являются эффективными мерами предотвращения развития патологии.
1. Оптимизация диагностики и лечения больных вторичным острым медиастинитом различной этиологии/ Чикинев Ю.В., Дробязгин В.А., Колесникова Т.С.// Сибирский научный медицинский журнал - 2015.
2. Новый подход в лечении пациентов с разлитыми флегмонами шеи, осложненными острым медиастинитом/ Ситникова В.М., Никитина Ю.П., Чесноков А.С., Попова Л.Д., Веселова Н.А.// Бюллетень ВСНЦ СО РАМН - 2005 - №3.
3. Новый способ дренирования заднего средостения при флегмонах шеи, осложненных медиастинитом/ Высоцкий А.Г., Вегнер Д.В., Тахтаулов В.В., Филахтов Д.П., Ковалева Е.С.// Вестник, украинской медицинской стоматологической академии - том 9, выпуск 1.
4. Особенности хирургического лечения анаэробных инфекций глубоких пространств шеи, осложненных медиастинитом/ Лишов Е.В., Харитонов А.А., Путинцев А.М.// ACTA Biomedica Scientifica - 2017 - Т. 2, №6.
Одонтогенная инфекция
Одонтогенная инфекция - это любой вторичный инфекционный процесс, источником которого служит воспаление околозубных тканей. Включает такие нозологии как одонтогенный периостит, остеомиелит, синусит, флегмоны головы и шеи, лимфаденит и др. Проявляется общей (интоксикация, лихорадка) и местной симптоматикой (боль, припухлость пораженной области, гнойные выделения, затруднение жевания и глотания). Патология диагностируется на основании стоматологического осмотра, рентгенологических данных, УЗИ, КТ, микробиологических посевов. Лечение - санация полости рта, антибиотикотерапия, дезинтоксикация, вскрытие и дренирование гнойных очагов.



Одонтогенные инфекции (ОИ) - это острые или хронические гнойно-воспалительные заболевания, причиной которых становятся патологические процессы в тканях зуба (периодонте). Из стоматогенного очага микроорганизмы могут распространяться не только на близлежащие структуры (надкостницу, челюстную кость, придаточные пазухи), но и на органы и ткани, удаленные от источника инфекции (шею, средостение, оболочки головного мозга). Частота острых одонтогенных процессов среди инфекционных поражений ЧЛО достигает 69,5%. Одонтогенные инфекции являются предметом изучения клинической стоматологии, ЧЛХ, отоларингологии.

Микробная флора, вызывающая одонтогенную инфекцию, чаще представлена кокками (β-гемолитическим стрептококком, пептострептококком, золотистым стафилококком, превотеллами, фузобактериями). Также из очагов инфекции могут высеваться бактероиды, актиномицеты, спирохеты, протей, клостридии, кандиды. Микробный пейзаж при одонтогенных инфекциях обычно носит смешанный характер.
Источниками ОИ выступают различные локальные патологические процессы в полости рта. Чаще всего ими становятся дефекты твердых зубных тканей и периодонта:
- глубокий кариес;
- абсцессы полости рта: пульпарный (гнойный пульпит), пародонтальный, периапикальный;
- хронический гангренозный пульпит;
- острый апикальный или хронический периодонтит;
- нагноившаяся киста зуба, одонтома;
- перикоронарит;
- альвеолит.
Иногда спровоцировать манифестацию одонтогенной инфекции могут стоматологические манипуляции: эндодонтическое лечение, травматичное удаление зуба, синус-лифтинг, дентальная имплантация. При неправильном проведении эти процедуры способствуют перфорации верхнечелюстной пазухи, попаданию в синусы инородных предметов (осколков зубов, пломбировочных материалов), образованию незаживающих ороантральных свищей, поддерживающих инфекционный процесс.
Факторы риска
Пусковыми факторами, приводящими к развитию одонтогенных патологических процессов, могут являться переохлаждение, переутомление, стрессы, кровопотеря, инсоляция. ОИ чаще развиваются у пациентов с отягощенным соматическим фоном. Наибольшее значение имеют следующие сопутствующие патологии:
- сахарный диабет;
- ХНЗЛ;
- инфекции (грипп, туберкулез, гепатит, ВИЧ);
- онкологические заболевания;
- химические зависимости (алкогольная, наркотическая, токсическая).

На развитие одонтогенной инфекции влияют вирулентность и количество микроорганизмов в первичном очаге, а также состояние макроорганизма. Распространение инфекционных патогенов из первичного стоматогенного очага в большинстве случаев происходит контактным путем. При определенных условиях (высокая степень патогенности, снижение местной и общей резистентности) возбудители проникают в лимфатическое и кровеносное русло, мигрируют по организму.
В области инфекционного очага в полости рта создаются условия для беспрепятственного размножения микроорганизмов (венозный застой, отек, ишемия тканей). Через верхушку корня зуба патогены могут выходить за пределы очага через межмышечное, поднадкостничное, клетчаточное пространство. Так возникают одонтогенные периоститы, оститы, гаймориты, остеомиелиты.
Кроме этого, микробные токсины вызывают усиление сосудистой проницаемости, что в условиях хорошей васкуляризации околочелюстных тканей облегчает проникновение бактериальных агентов в сосудистое русло. Таким путем формируются околочелюстные абсцессы и флегмоны. Оседание микроорганизмов в лимфатических узлах при нарушении барьерной функции последних сопровождается развитием регионарного лимфаденита.
Симптомы одонтогенной инфекции
Одонтогенный периостит
В зависимости от клинического течения периостит может быть острым (серозным, гнойным) либо хроническим (простым, гиперпластическим). В области пораженного зуба - вероятного источника инфекции - ощущается боль, иррадиирущая в ухо, висок. Нередко визуально заметна припухлость щеки, асимметрия лица за счет одностороннего отека мягких тканей. Затруднено открывание рта.
При одонтогенном периостите страдает общее самочувствие: беспокоит слабость, фебрильная температура, головная боль, нарушение сна и приема пищи. Регионарные лимфоузлы увеличены и болезненны.
Одонтогенный остеомиелит
Чаще диагностируется у мужчин в возрастной группе 20-40 лет, в 68% случаев поражает нижнюю челюсть. На фоне резко выраженного интоксикационного синдрома беспокоит интенсивная локальная боль в зубе или разлитая боль во всей челюсти, которая распространяется на соответствующую половину головы. Конфигурация лица изменена за счет припухлости на стороне воспаления.
Отмечаются трудности при открывании рта, боль при пережевывании и глотании пищи, нарушение речевой функции, парестезии верхней или нижней губы. Может ощущаться гнилостный запах изо рта. Температурная кривая при одонтогенном остеомиелите колеблется от 37,5 до 39-40°С.
Одонтогенный синусит
На долю одонтогенного гайморита приходится от 10 до 30% случаев всех инфекций верхнечелюстных пазух. Острый синусит манифестирует с головной боли, температурной реакции, ощущения давления в проекции соответствующей пазухи. Нарастает отечность полости носа, затрудняется дыхание, снижается обоняние. Через некоторое время из пазухи начинает отделяться слизисто-гнойный или гнойный секрет. Мягкие ткани подглазничной области и щеки выглядят припухшими.
Одонтогенные абсцессы и флегмоны
Около 57% гнойных инфекций мягких тканей головы и шеи имеют стоматогенную этиологию. Одонтогенные абсцессы обычно локализуются в подглазничной, щечной, подчелюстной, околоушной области. Сопровождаются появлением припухлости в области лица или шеи, гиперемией кожи над гнойником. При поверхностном абсцессе ощущается симптом флюктуации. Отмечается локальная боль и пульсация в проекции гнойника. Признаки интоксикации выражены умеренно.
По локализации выделяют одонтогенные флегмоны дна полости рта, подчелюстного, подподбородочного, окологлоточного пространства, области шеи. Возникает припухлость мягких тканей без четких границ с наличием плотного болезненного инфильтрата. Боль самопроизвольная, разлитая, присутствует постоянно. В зависимости от локализации флегмоны нарушается жевание, глотание, дыхание, речь. Характерно выраженное ухудшение общего самочувствия, фебрильная лихорадка, ознобы.
Одонтогенный лимфаденит
Обычно развивается в области подчелюстных или шейных лимфоузлов. Характеризуется их локальной припухлостью, болезненностью, плотной консистенцией. Возникает асимметрия лица. При абсцедировании лимфоузлов повышается температура тела, появляется озноб, недомогание. При пальпации гнойного очага ощущается флюктуация.
Одонтогенные инфекции могут становиться источником тяжелых септических заболеваний. При нагноении лимфоузлов развивается аденофлегмона, а при хронизации воспаления - подкожная одонтогенная гранулема. Инфекции верхней челюсти чреваты формированием флегмоны глазницы, которая может привести к панофтальмиту и слепоте. Инфекционные процессы в области нижней челюсти выступают причиной гнойного медиастинита.
Крайне опасными по своим последствиям являются одонтогенные внутричерепные осложнения: абсцесс мозга, менингит, тромбоз пещеристого синуса. Из кардиальных осложнений наиболее часто развивается бактериальный эндокардит. Любой очаг ОИ может послужить источником одонтогенного сепсиса.
Одонтогенные инфекции диагностируются на основании выявления их связи с заболеваниями зубов (запущенный кариес, пульпит, периодонтит) или стоматологическими манипуляциями/операциями. Пациенты нуждаются в консультации стоматолога-терапевта, стоматолога-хирурга, челюстно-лицевого хирурга, врача-отоларинголога. В зависимости от клинической картины одонтогенной инфекции выполняется:
- Стоматологический осмотр. В полости рта удается обнаружить первичный очаг, повлекший за собой прогрессирование гнойного воспаления. Это может быть сильно разрушенный зуб, воспаленная лунка, воспалительный инфильтрат с флюктуацией или без, свищ на десне с гнойным отделяемым и т.д. При этом пальпация и перкуссия области поражения болезненна, десна отечна, гиперемирована (иногда цианотична), зубы подвижны.
- Рентген. Для оценки местных изменений зубных и костных тканей выполняется ОПТГ, рентгенография челюсти, придаточных синусов, мягких тканей шейной области. При планировании оперативного вмешательства рентгеновская диагностика дополняется КТ и МРТ соответствующих областей.
- ЛОР-осмотр. Наряду с рентгеновской визуализацией выполняется эндоскопическое обследование: риноскопия, эндоскопия носа, синусоскопия. При необходимости прибегают к диагностической пункции верхнечелюстной пазухи.
- Сонография. При развитии гнойного лимфаденита, флегмон, медиастинита осуществляют УЗИ лимфоузлов, околоносовых пазух, мягких тканей, средостения. Для исключения поражения сердца выполняют ЭхоКГ.
- Лабораторные анализы. При любых одонтогенных инфекциях исследуется общий анализ крови, маркеры воспаления (прокальцитонин, СРБ, фибриноген и др.). Производится забор и бакпосев материала из инфекционного очага, посев крови на гемокультуру.
При подозрении на одонтогенное инфицирование мягких тканей необходимо исключить неодонтогенные патологические процессы: рожистое воспаление, фурункулы и карбункулы, сиаладенит, аденофлегмоны и лимфадениты иной этиологии. Остеомиелиты челюстей дифференцируют посттравматическими, гематогенными формами заболевания. Также исключают синуситы риногенного, травматического, аллергического генеза.

Лечение одонтогенных инфекций
Лечение любых форм ОИ необходимо начинать с устранения первичного патологического очага. При этом может выполняться лечение пульпита или периодонтита, удаление зуба или импланта, вскрытие абсцесса, резекция верхушки корня. В дальнейшем проводится активное лечение вторичной патологии. При необходимости осуществляется госпитализация пациента в отделение челюстно-лицевой хирургии.
Консервативная терапия
Параллельно с хирургическими мероприятиями назначают массивную антибиотикотерапию с учетом выделенной микрофлоры, по показаниям вводят антимикотические препараты. Не утратили своей актуальности при одонтогенных инфекциях сульфаниламиды, нитрофураны. Проводят дезинтоксикационную, десенсибилизирующую терапию, витаминотерапию. В рамках иммунокоррекции вводят нативную и гипериммунную плазму, гамма-глобулин, осуществляют аутогемотерапию.
Своевременное комплексное лечение предопределяет благоприятный исход одонтогенной инфекции. Генерализация гнойно-воспалительного процесса чревата формированием тяжелейших по своим последствиям осложнений. Существенное влияние на прогноз оказывает противоинфекционная резистентность организма, общее состояние здоровья. Профилактика одонтогенных инфекций заключается в регулярном санировании полости рта, ликвидации очагов стоматогенной инфекции, выполнении стоматологических манипуляций в строгом соответствии с протоколом.
1. Одонтогенная инфекция: существующие проблемы/ Матчин А.А.// Оренбургский медицинский вестник. - 2015.
2. Одонтогенные инфекции головы и шеи/ М. Тримарки, А. Галли, П. Каппаре и др.// Journal of Osseointegration. - 2019;11(1).
3. Совершенствование диагностики тяжелых осложнений острой одонтогенной инфекции/ Харитонов Ю.М., Громов А.Л.// Актуальные проблемы медицины. - 2011.
4. Клинико-функциональная характеристика пациентов с острыми одонтогенными воспалительными заболеваниями/ Романенко И.С., Конев С.С., Гандылян К.С., Караков К.Г., Карпова Е.Н., Апагуни А.Э.// Современные проблемы науки и образования. - 2015. - №4.
Флегмона поднижнечелюстной области — причины развития патологии, клиническая картина, принципы и способы лечения
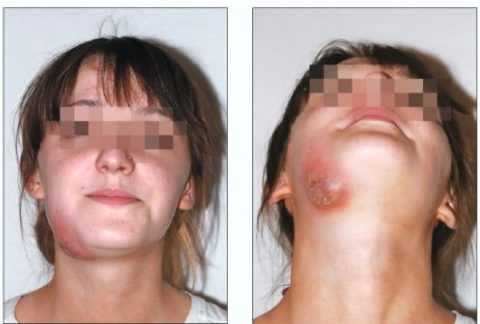
Флегмона поднижнечелюстной области — это разлитое гнойно-воспалительное поражение подкожной клетчатки и мышц в зоне нижней челюсти. Это заболевание характеризуется интенсивным распространением патологического процесса, который с самого начала имеет диффузное течение.
В стоматологической практике принято различать несколько видов флегмон. Это могут быть одонтологические, аденофлегмона и остеофлегмона. По статистике соотношение абсцессов и флегмон челюстно-лицевой области составляет 4:1.
Этиология болезни
Подчелюстная флегмона развивается в результате распространения инфекции из таких источников:
- одонтогенный -гангренозные корни и зубы;
- интооссальный, при гнойном поражении костных тканей в виде остеомиелитов, кист и периоститов челюсти;
- гингивальный, который предусматривает наличие в ротовой полости разлитого воспаления десен и пародонта;
- мукостоматогенный — острое или хроническое воспаление слизистой оболочки десен и языка;
- тонзиллярно-глоточный, который включает распространение патологических микроорганизмов из горла и глотки.
Такое строгое разделение этиологических факторов необходимо для проведения тщательной диагностики и комплексной терапии гнойного заболевания.
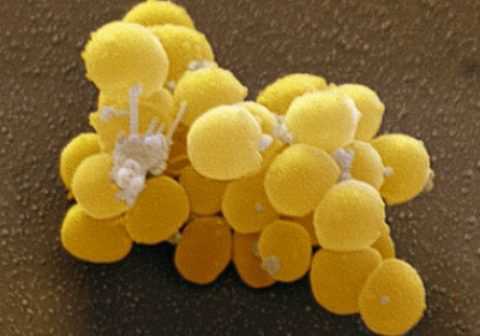
Непосредственными возбудителями воспалительных процессов мягких тканей челюстно-лицевой области считаются кокки (стафилококк и стрептококк), которые соединяются с кишечной палочкой. Очень часто одонтогенная флегмона подчелюстной области провоцируется золотистым стафилококком.
Патогенез заболевания
Околочелюстные гнойные патологии, преимущественно, наблюдаются у пациентов в возрасте 20-30 лет. Специалисты это связывают с высокой интенсивностью кариозного процесса и щатрудненного прорезывания зубов мудрости.
В организме человека существует динамическое равновесие между полезными и патологическими микроорганизмами ротовой полости. Активация болезнетворной микрофлоры и развитие гнойно-воспалительного процесса происходит при снижении уровня местного и общего иммунитета.
Дальнейшее распространение инфекции с первичного очага происходит следующими путями:
- Контактный способ. До недавнего времени врачи считали поэтапное воспаление мягких и твердых тканей полости рта ключевым механизмом образования околочелюстных абсцессов и флегмон. Но на практике разлитое нагноение мышечных пространств развивается в течение считанных часов, а для контактного способа распространения необходимо 2-4 суток.
- Геметогенный и лимфогенный. Современные медицинские исследования показали, что большинство флегмон и абсцессов являются следствием распространения болезнетворных микроорганизмов по лимфатическим и кровеносным сосудам.
Границы поднижнечелюстной области
Поднижнечелюстная флегмона локализуется в следующих границах:
| Границы | Ткани лица |
| внешняя | внутренняя часть кости нижней челюсти |
| Передняя и задняя | двубрюшная мышца |
| верхняя | глубокая фасция шеи |
| нижняя | поверхностный листок шейной фасции |
Клиническая картина заболевания
Разлитое нагноение поднижнечелюстного участка проявляется такими симптомами:
- отек мягких тканей околочелюстного участка;
- периодические приступы боли в зоне припухлости, которые усиливаются во время приёма пищи или разговора.
- образование ограниченного участка гиперемии кожного покрова;
- наличие болезненного инфильтрата в подкожном слое;
- ограниченное открывание рта;
- прогрессирующее распространение гнойного процесса на соседние участку челюсто-лицевой области;
- Воспалитеьное поражение слизистой оболочки дна ротовой полости.
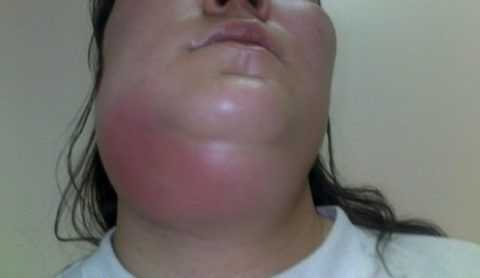
Общие признаки разлитого гнойного поражения околочелюстных тканей включают следующие симптомы:
В некоторых случаях у пациентов развивается аденофлегмона поднижнечелюстной области, которая представляет собой обширное нагноение лимфатических узлов. Причина заболевания кроется в одонтогенном распространении кокковой инфекции из воспалительного очага в ротовой полости.
Патологические микроорганизмы проникают в региональные лимфоузлы с током лимфы. Дальнейшая клиническая картина данной патологии идентична течению околочелюстной флегмоне.
Диагностика флегмоны поднижнелюстной области
Установление окончательного диагноза требует проведения следующих мероприятий:
- Сбор анамнеза болезни. Во время первичного стоматологического обследования специалист выясняет характер жалоб больного и выраженность основных симптомов заболевания. Таким образом, заполняется история болезни «флегмона подчелюстной области», где врач указывает субъективные жалобы пациента и порядок развития патологии.
- Визуальный осмотр и пальпация зоны нагноения. При этом хирург-стоматолог оценивает только видимые симптомы флегмоны.
- Инструментальный осмотр ротовой полости. Во время такого исследования врачи пытаются установить первичную причину развития разлитого гнойного воспаления.
- Рентгенологическое обследование повреждённого участка тела. Рентгенологический снимок, как правило, необходим для установления причины одонтологической флегмоны;
- Ультразвуковое исследование, которое проводится по определенным показаниям.
- Общий и развёрнутый анализ крови. Флегмона, преимущественно, сопровождается увеличением количества лейкоцитов и увеличением СОЭ.
Методы лечения заболевания
Лечение флегмоны подчелюстной области направлено на скорейшую ликвидацию первичного инфекционного источника и восстановление функции тканей челюстно-лицевого отдела.
Патогенетическая терапия основывается на таких принципах:
- прямое действие на возбудителя;
- применение общеукрепляющих средств, которые повышают уровень иммунитета;
- динамическая коррекция функция органов ротовой полости.
Больные с гнойно-некротическим поражением околочелюстных тканей требуют незамедлительной госпитализации в хирургический стационар, где врачи проведут ему радикальное вскрытие флегмоны.
Снижение активности патологического процесса достигается посредством дренирования гнойника и удалением причинного зуба. Через специальную дренажную трубку из флегмоны выделяется гной с частью болезнетворных бактерий и продуктов их распада. Чем раньше проведено оперативное вмешательство, тем благоприятнее прогноз болезни.
Хиругическое лечение флегмоны
Инструкция оказания хирургической помощи в стоматологической клинике требует осуществления следующей последовательности мероприятий:
- Обезболивание. Для осуществления хирургической операции по вскрытию абсцессов и флегмон лица целесообразным будет применить наркоз. Общее обезболивание, как правило, проводит врач-анестезиолог. В стоматологической практике, преимущественно, применяют поверхностный наркоз с эффекто быстрого пробуждения. Для вскрытия флегмон данный вид анестезии должен обеспечивать свободный доступ специалиста к операционному полю и сохранять полную проходимость верхних дыхательных путей. Всем этим требованиям соответствует инъкционный наркоз.
- Оперативное рассечение кожного покрова и подкожной клетчатки. Перед выполнением разреза хирург намечает линию рассечения и обрабатывает данный участок антисептическим раствором.
- Вскрытие гнойника и дренирование раны. После рассечения кожи хирур-стоматолог тупым инструментом вскрывает полость флегмоны и выпускает её содержимое. Затем врач промывает операционное поле антисептиком и устанавливает дренаж. В таких случаях дренажными средствами могут быть полиэтилеовые выпускники, резиновые или хлопчатобумажные полоски. Лучшее выделение гнойных масс при этом обеспечивает внешняя антисептическая повязка.
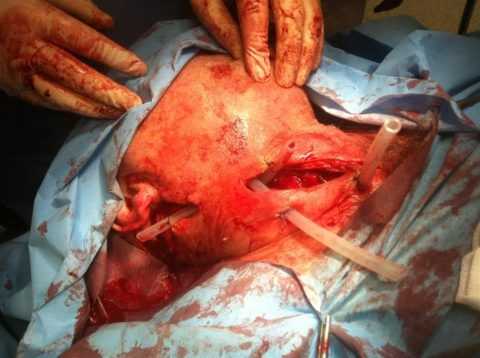
Послеоперационный период
После радикального вмешательства на флегмону и установления дренажа стоматолог даёт пациенту следующие рекомендации:
- больной должен соблюдать щадящую диету: исключить употребление твердой и жесткой пищи, но при этом принимать достаточное количество белков, витаминов и микроэлементов;
- придерживаться режима умеренной физической нагрузки;
- не прикладывать к операционному пою сухое тепло.
- ежедневно посещать врача-стоматолога для смены антисептической повязки и промывания раны.
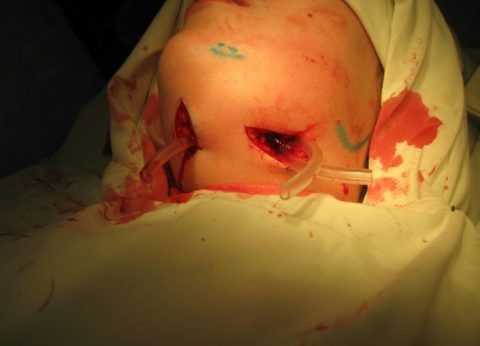
Медикаментозная терапия
Консервативное лечение флегмон подижнечелюстной области включает следующие положения:
- Антибактериальная терапия. При поступлении человека в челюстно-лицевое отделение ему предписывают приём антибиотиков широкого спектра действия. Во время хирургической операции у пациента врач осуществляет забор бактериальной флоры из гнойника для бактериологического анализа и подбора оптимального вида антибиотика. Это позволяет через несколько дней откорректировать антибиотикотерапию. В современных стоматологических центрах часто приём антибактериальных препаратов сочетают с сульфаниламидами и анальгетиками (болеутоляющими средствами).
- Гипосенсебилизирующая терапия. При остров гнойном воспалении часто бурная местная реакция мягких тканей сочетается с прогрессирующим ухудшением общего самочувствия пациента. Для снижения активности воспалительного процесса врачи прибегают к применению антигистаминных препаратов (диазолин, тавегил, супрастин), пиразолона, кальцийсодержащих средств и производных салициловой кислоты.
- Медикаментозные препараты по разжижению и улучшению свойств крови. Это способствует скорейшему выведению токсических продуктов из организма больного.
- Стимуляция защитных свойств организма. Для повышения специфического и неспецифического иммунитета у пациентов с гнойными воспаления врачи применяют адаптогены (инъекции расвора дибазола в течение 5-10 дней).
- Протеолитические ферменты. Местное очищение раневой поверхности от некротических масс осуществляется протеолитическими ферментами.
- Физиотерапия и лечебная гимнастика. Эти методики дополнительной терапии используются исключительно в период реабилитации больного, когда у него отсутствуют признаки гнойного поражения и гипертермии.
Цена хирургического и консервативного лечения флегмоны поднижнечелюстной области зависит от распространённости патологического процесса, уровня стоматологической клиники и квалификации хирурга.
Прогноз заболевания
Прогноз абсцессов и флегмон челюстно-лицевого отдела, как правило, благоприятный. Позитивные результаты терапии наблюдаются при своевременном обращении пациента за стоматологической помощью.
Это позволяет своевременно вскрыть гнойник и избежать нежелательного распространения гноя в грудную полости и более глубокие зоны шеи. Только комплексное лечение флегмоны обеспечивает полное выздоровление больного.
Читайте также:
- Механизм гибели клетки при повышении проницаемости наружной мембраны митохондрий (МОМР)
- Экосистемный уровень эпидемического процесса. Социальный уровень эпидемического процесса.
- Синдром Маллори-Вейсса (Mallory-Weiss)
- Рентгенограмма, КТ при раке тонкой кишки (аденокарциноме)
- Синдром Клаттона (Clutton)
