Синдром Маллори-Вейсса (Mallory-Weiss) - синонимы, авторы, клиника
Добавил пользователь Alex Обновлено: 22.01.2026
Хирургическое отделение №2
(городской центр гастродуоденальных
кровотечений язвенной этиологии)
врач-хирург Палеев C. А.
Синдром Мэллори-Вэйса («банкетный пищевод») представляет собой острое хирургическое заболевание, проявляющееся надрывом стенки желудка или пищевода.
ПРИЧИНЫ РАЗВИТИЯ СИНДРОМА МЭЛЛОРИ-ВЭЙСА
Основной причиной описываемой болезни считают сильную многократную рвоту при переполненном желудке. Создается избыточное давление, оказывающее действие на одну и ту же часть желудка и пищевода, вследствие чего стенка органа перерастягивается. Данное состояние при наличии располагающих условий может привести к частичному или полному ее разрыву.
Чаще всего при синдроме Мэллори-Вэйса наблюдается разрыв только слизистой - внутренней оболочки органа. Иногда может разрываться и средний - мышечный - слой, а в наиболее тяжелом случае наступает полный разрыв стенки органа с выходом его содержимого в брюшную полость либо (редко) в средостение, с развитием перитонита или медиастенита.
Иногда непосредственной причиной появления описываемого синдрома может стать кашель или подъем тяжести.
Очень часто (у 80% больных) предрасполагающим фактором развития данной болезни становится регулярное употребление спиртных напитков. Это связано с тем, алкоголь провоцирует развитие гастрита, что приводит к истончению слизистой. Это означат, что слизистая становится менее устойчивой к разрыву.
ПРИЗНАКИ СИНДРОМА МЭЛЛОРИ-ВЭЙСА
Клиническая картина данного синдрома зависит от количества и глубины разрывов стенки желудка и/или пищевода, интенсивности и длительности сопутствующего кровотечения и некоторых других факторов.
В наиболее типичном случае на фоне многократной рвоты (наступившей после переедания и/или употребления алкоголя) на пике очередного рвотного позыва возникает резкая боль в области желудка. При полном разрыве стенки органа боль достаточно интенсивная и постепенно распространяется по всему животу. Последующая рвота происходит с выделением того или иного количества крови (как правило, свежей, несвернувшейся) вместе с рвотными массами.
При поверхностных разрывах, которые сопровождаются незначительным кровотечением, примесь крови может быть не видна.
Если рвотные массы по цвету напоминают кофейную гущу, это может быть признаком старого кровотечения.
ДИАГНОСТИРОВАНИЕ СИНДРОМА МЭЛЛОРИ-ВЭЙСА
Для диагностики описываемого синдрома в первую очередь применяют эндоскопическое исследование (эзофагогастроскопию). Данное обследование дает возможность четко увидеть локализацию и глубину дефекта стенки органа.
Для оценки величины кровопотери при синдроме Мэллори-Вэйса проводят лабораторное исследование крови.
При подозрении на полный разрыв стенки делается обзорная рентгенография органов брюшной полости.
МЕТОДЫ ЛЕЧЕНИЯ СИНДРОМА МЭЛЛОРИ-ВЭЙСА
В подавляющем большинстве случаев данный синдром лечится консервативно.
Кровотечение останавливают эндоскопическим методом, а при значительной кровопотере проводят медикаментозное лечение для поддержания деятельности сердечно-сосудистой системы.
Важный элемент лечения синдрома - угнетение желудочной секреции для скорейшего заживления образовавшегося дефекта.
При неэффективности консервативного лечения, глубоких дефектах или полном разрыве стенки проводится хирургическое лечение описываемого синдрома.
ПРОФИЛАКТИКА СИНДРОМА МЭЛЛОРИ-ВЭЙСА
Мерами профилактики развития синдрома считается отказ от злоупотребления спиртными напитками, недопущение переедания, а также своевременное выявление и лечение заболеваний пищеварительного тракта.
Синдром Меллори-Вейса ( Желудочно-пищеводный разрывно-геморрагический синдром )
Синдром Меллори-Вейса — линейные разрывы слизистой кардиоэзофагеальной зоны, возникшие на фоне рвоты, позывов на рвоту, икоты. Проявляется наличием крови в рвотных массах, эпигастральными или загрудинными болями, артериальной гипотензией, тахикардией. Диагностируется с помощью эзофагогастроскопии, обзорной рентгенографии брюшной полости. Для лечения применяется гемостатическая, кровезаместительная терапия, противорвотные препараты, сердечные аналептики, ингибиторы протонной помпы, Н2-гистаминоблокаторы, антациды. При необходимости выполняется эндоскопический гемостаз, терапевтическая эмболизация, гастротомия для ушивания повреждений.
МКБ-10
Общие сведения
Впервые клиника разрывно-геморрагического синдрома была описана в 1929 году американскими патологами Дж.К. Меллори и С. Вейсом. В настоящее время заболевание является одной из ведущих причин неязвенных кровотечений из верхних отделов пищеварительного тракта. Распространенность патологии достигает 5-10%. Болезнь Меллори-Вейса выявляется преимущественно у 45-60-летних пациентов, злоупотребляющих спиртными напитками. У мужчин разрывы желудочной и пищеводной слизистой возникают в 7 раз чаще, чем у женщин. У 79-80% больных поражается эзофагогастральный переход, у 16-17% — стенка пищевода, у 3-5% — кардиальная оболочка. Длина разрывов обычно составляет 0,4-4,5 см. В 77-78% случаев повреждения являются единичными, в 22-23% — множественными.
Причины
Продольные разрывы слизистой в области пищеводно-желудочного перехода возникают при локальном повышении давления у пациентов со сниженной резистентностью эпителиального слоя. Предпосылками к развитию разрывно-геморрагического гастроэзофагеального синдрома служат патологические процессы, при которых повреждаются эпителиоциты или наблюдается повышенное кровенаполнение сосудов верхних отдела ЖКТ: асептическое воспаление слизистой при частом употреблении спиртных напитков, воспалительные заболевания ЖКТ (эзофагиты, гастриты), длительный прием НПВС, кортикостероидов, скользящая грыжа пищеводного отверстия диафрагмы, расширение пищеводных вен при портальной гипертензии у больных с гепатитами, жировым гепатозом, фиброзом, циррозом печени. Непосредственными причинами болезни Меллори-Вейса являются:
- Рвота, неукротимая икота. У 80-85% пациентов развитие рвоты связано с алкогольным опьянением. Провоцирующими факторами также становятся рвота беременных, диспепсические расстройства при патологии пищеварительного тракта (язвенной болезни, панкреатите, холецистите), отравления, уремия.
- Длительный интенсивный кашель. В редких случаях разрывно-геморрагический синдром провоцируется острыми и хроническими респираторными заболеваниями. Линейное повреждение слизистой пищевода, верхних отделов желудка может осложнить коклюш, ОРВИ, хронический бронхит, бронхиальную астму.
- Ятрогенные воздействия. Повреждение стенки пищевода, желудка возможно при грубом выполнении эндоскопических манипуляций (гастроскопии, эзофагогастродуоденоскопии), введении желудочного зонда. Иногда разрывы слизистой возникают при проведении сердечно-легочной реанимации.
В спорадических случаях повышение давления, приводящее к разрыву эпителиального слоя, вызывается другими факторами — подъемом тяжестей, интенсивными физическими нагрузками с резким напряжением мышц брюшного пресса, тупой травмой живота. Крайне редко заболевание осложняет течение судорожного синдрома при эпилепсии, опухолях головного мозга, энцефалопатиях, менингите, энцефалите, эклампсии.
Патогенез
Пусковым моментом разрыва пищеводно-желудочной слизистой обычно становится многократная рвота, резкое повышение абдоминального давления при переполненном желудке или кардиоэзофагеальном спазме, реже — прямые механические воздействия. Возникновение избыточного давления в кардиальном отделе желудка способствует перерастяжению стенки органа. При морфологической несостоятельности эпителия, вызванной воспалительными процессами, растянутая слизистая желудка, пищевода разрывается в наиболее истонченном или патологически измененном участке. Обычно разрыв распространяется не глубже эпителиального и подслизистого слоя. В тяжелых случаях повреждается мышечная, серозная желудочная либо адвентициальная пищеводная оболочки с выходом агрессивного содержимого в средостение или брюшную полость.
Классификация
- I стадия. Повреждение слизистой желудочно-пищеводного перехода и дистальной трети пищевода. Встречается у 36-37% пациентов. В большинстве случаев кровотечение прекращается спонтанно.
- II стадия. Дефекты расположены в той же зоне, однако их глубина достигает подслизистого слоя. Выявляется у 52-53% больных. Обычно проводится консервативная гемостатическая терапия.
- III стадия. Глубокие зияющие разрывы с вовлечением мышечной оболочки и интенсивным кровотечением. Наблюдаются в 9-11% случаев. Необходим эндоскопический или хирургический гемостаз.
- IV стадия. Редко диагностируемое тяжелое повреждение с разрушением всех оболочек гастроэзофагеального участка ЖКТ. Осложняется медиастинитом, перитонитом, пневмотораксом.
Симптомы синдрома Меллори-Вейса
Клинические проявления заболевания обычно развиваются на фоне многократной рвоты. Основным признаком синдрома является выделение ярко-красной крови с рвотными массами (гематемезис), которое может иметь различную интенсивность - от нескольких капель до профузного кровотечения. Возникает резкая боль в эпигастральной области или за грудиной. Вследствие кровопотери у больного формируется острый анемический синдром, для которого характерны головокружение, бледность кожных покровов, мелькание «мушек» перед глазами, падение артериального давления, значительное учащение сердцебиения. При массивном кровотечении возможна потеря сознания.
Осложнения
Острая кровопотеря при симптомокомплексе Меллори-Вейса может привести к развитию геморрагического шока с тяжелыми нарушениями микроциркуляции, изменениями реологических свойств крови, прогрессирующей гипоксией. При отсутствии лечения шок переходит в декомпенсированную стадию, сопровождающуюся полиорганной недостаточностью. Наиболее тяжелым осложнением синдрома является тотальный разрыв стенки брюшного отдела пищевода, распространяющийся выше уровня диафрагмы. При этом у пациента возникает приступ одышки, цианоз кожи, сильнейшие боли в грудной клетке. Такое осложнение, известное как синдром Бурхаве, в 20-40% случаев заканчивается летальным исходом. Попадание содержимого желудка в средостение, полость брюшины провоцирует развитие медиастинита, перитонита.
Диагностика
Постановка диагноза при синдроме Мэллори-Вейса может быть затруднена, что обусловлено стремительным нарастанием клинической картины и необходимостью оказания пациенту экстренной медицинской помощи. Диагностика заболевания предполагает комплексное инструментальное обследование пищеварительного тракта для выявления первопричины кровавой рвоты. Наиболее информативными являются:
- Эзофагогастроскопия. Введение гибкого эндоскопа через ротовую полость позволяет оценить состояние эпителиальной оболочки верхних отделов ЖКТ и обнаружить линейные разрывы, которые обычно локализованы в области перехода пищевода в желудок. С помощью визуального осмотра удается установить глубину поражения стенки пищевода или желудка.
- Обзорная рентгенография брюшной полости. Проведение рентгенологического исследования информативно при подозрении на разрыв полого органа. Основной признак перфорации - наличие свободного газа в полости брюшины (симптом «серпа»). На рентгенограмме также можно обнаружить другие болезни ЖКТ, которые являются первопричиной патологии Меллори-Вейса.
В клиническом анализе крови определяются изменения, характерные для анемического синдрома — уменьшения содержания эритроцитов и гемоглобина, снижение показателя гематокрита. Для исключения хронического кишечного кровотечения проводится реакция Грегерсена, позволяющая обнаружить скрытую кровь в кале. При выраженном диспепсическом синдроме может выполняться бактериологический посев кала для выявления патогенных микроорганизмов.
Дифференциальная диагностика синдрома осуществляется с легочным кровотечением, отеком легких, сердечной астмой, кровотечением из язвы желудка, варикозным расширением пищеводных вен, острым гастроэнтеритом, кишечными инфекциями, распадом опухоли желудка или пищевода, синдромом Рандю-Ослера. Кроме осмотра хирурга и гастроэнтеролога пациенту могут потребоваться консультации гематолога, инфекциониста, пульмонолога, кардиолога, гематолога, гепатолога.
Лечение синдрома Меллори-Вейса
Пациент подлежит неотложной госпитализации в хирургический стационар. На начальном этапе больному обеспечивается покой, холод на область желудка, при позывах на рвоту применяются блокаторы дофаминовых и серотониновых рецепторов с противорвотным эффектом. Назначается консервативное лечение и малоинвазивные манипуляции, направленные на остановку кровотечения, восполнение объема циркулирующей крови. При резком падении АД терапию дополняют введением средств для поддержания гемодинамики. Пациентам с болезнью Меллори-Вейса показаны:
- Инфузионная терапия. При умеренной кровопотере проводятся внутривенные вливания коллоидных и кристаллоидных растворов. При массивном кровотечении переливается эритроцитарная масса или взвесь, нативная и свежезамороженная плазма, реже — донорская кровь.
- Гемостатические препараты. Для медикаментозного гемостаза используют стимуляторы свертывающей системы крови. Эффективность кровоостанавливающей терапии повышается при парентеральном введении препаратов кальция, синтетических аналогов витамина К.
- Эндоскопический гемостаз. При продолжающемся кровотечении с помощью эндоскопа обкалывают место повреждения средствами с сосудосуживающим эффектом, вводят склерозанты, лигируют или клипируют сосуды. Возможно выполнение аргоноплазменной или электрокоагуляции.
- Терапевтическая эмболизация. Для прекращения кровотечения из поврежденных сосудов в них под контролем ангиографии вводят смесь эмболов с физиологическим раствором. Альтернативным методом является редко применяемое внутриартериальное вливание жировых суспензий.
Баллонная зондовая тампонада используется ограниченно из-за возможного усугубления разрывов. Важным условием быстрого восстановления поврежденной стенки является угнетение желудочной секреции при помощи ингибиторов протонной помпы, блокаторов Н2-гистаминорецепторов. Прием секретолитиков дополняют назначением невсасывающихся антацидов, препаратов коллоидного висмута. Хирургические методы лечения геморрагического разрывного синдрома показаны при неостанавливающихся или рецидивирующих кровотечениях, глубоких дефектах, полном разрыве пищеводной или желудочной стенки. Рекомендованным вмешательством является гастротомия с прошиванием надрывов, кровоточащих сосудов, ушиванием дефектов, иногда — перевязкой левой желудочной артерии.
Прогноз и профилактика
Исход патологического состояния зависит от величины кровопотери и тяжести основного заболевания пациента. В 90% случаев кровотечение останавливается самопроизвольно или консервативными способами. Прогноз синдрома относительно неблагоприятный при потере больше 10% ОЦК и наличии сопутствующей патологии. Меры профилактики при заболевании Меллори-Вейса заключаются в отказе от злоупотребления алкоголем, своевременном устранении провоцирующих факторов, выявлении и лечении болезней желудочно-кишечного тракта, соблюдении техники проведения инвазивных медицинских манипуляций на пищеводе, желудке.
2. Лечение разрывно-геморрагического синдрома (синдрома Маллори-Вейсса) в специализированном Центре: автореферат диссертации/ Чередников Е.Е. - 2011.
Синдром Меллори-Вейса
Синдром Меллори-Вейса
МКБ-10 коды
Описание
Синдром Меллори-Вейсса. Линейные разрывы слизистой оболочки кардиоэзофагеальной зоны, возникшие при рвоте, с позывом на рвоту и икоту. Это проявляется наличием крови при рвоте, эпигастральной или загрудинной боли, артериальной гипотензии, тахикардии. Поставлен диагноз: эзофагогастроскопия, рентгенография брюшной полости. Для лечения используются гемостатики, заместительная кровь, противорвотные препараты, сердечные анальгетики, ингибиторы протонной помпы, блокаторы гистамина Н2 и антациды. При необходимости проводят эндоскопический гемостаз, терапевтическую эмболизацию, гастротомию при повреждениях шва.
Дополнительные факты
Клиника синдрома взрывного кровоизлияния была впервые описана в 1929 году. Американскими патологами Дж. Мэллори и С. Вайс. В настоящее время заболевание является одной из основных причин не кровоточащих желудочно-кишечных кровотечений. Заболеваемость патологией достигает 5-10%. Болезнь Меллори-Вейса в основном выявляется у пациентов в возрасте 45-60 лет, злоупотребляющих алкоголем. У мужчин разрыв слизистой оболочки желудка и пищевода происходит в 7 раз чаще, чем у женщин. У 79-80% больных происходит переход в пищевод, у 16-17% - стенка пищевода, у 3-5% - сердечная мембрана. Длина перерывов обычно составляет 0,4-4,5 в 77-78% случаев повреждение единичное, в 22-23% - многократное.
Продольные разрывы слизистой оболочки в зоне перехода пищевод-желудок возникают у пациентов с пониженной резистентностью эпителиального слоя при локальном повышении давления. Предпосылками развития разрыва и геморрагического гастроэзофагеального синдрома являются патологические процессы, при которых эпителиальные клетки повреждаются или кровеносные сосуды в верхних отделах желудочно-кишечного тракта: асептическое воспаление слизистой оболочки при частом употреблении алкогольных напитков, воспалительные заболевания желудочно-кишечного тракта, эзофагит, продление НПВП, кортикоз, гастрит, грыжа пищевода, расширение вен пищевода с портальной гипертензией у больных гепатитом, жировой гепатит тоз, фиброз, цирроз печени. Непосредственными причинами болезни Меллори-Вейса являются:
• Рвота, неукротимая икота. У 80-85% пациентов развитие рвоты связано с отравлением алкоголем. К провоцирующим факторам относятся рвота у беременных, диспепсические расстройства при патологии желудочно-кишечного тракта (язва желудка, панкреатит, холецистит), отравление и уремия.
• Длительный сильный кашель. В редких случаях взрывной геморрагический синдром вызывается острыми и хроническими заболеваниями дыхательных путей. Линейное повреждение слизистой оболочки пищевода, верхнего отдела желудка может осложнить коклюш, острые респираторные вирусные инфекции, хронический бронхит, бронхиальную астму.
• ятрогенные эффекты. Повреждение стенки пищевода, желудка возможно при приближенном выполнении эндоскопических манипуляций (гастроскопия, эзофагогастродуоденоскопия), введении в желудочный зонд. Иногда разрывы слизистой оболочки происходят во время сердечно-легочной реанимации.
В отдельных случаях повышение давления, которое приводит к разрыву эпителиального слоя, вызвано другими факторами - поднятием тяжестей, интенсивными физическими усилиями с сильным напряжением в мышцах живота, тупой травмой живота. Крайне редко заболевание осложняет течение приступа, синдром при эпилепсии, опухолях головного мозга, энцефалопатии, менингите, энцефалите, эклампсии.
Повторная рвота, заметное повышение давления в брюшной полости на полный желудок или спазм кардиоэзофагеальной области обычно становятся триггерной точкой разрыва слизистой оболочки пищевода и желудка, реже - прямого механического воздействия. Чрезмерное давление в области сердца желудка способствует чрезмерному растяжению стенки органа. При морфологической несостоятельности эпителия, вызванной воспалительными процессами, слизистая оболочка вытянута из желудка, пищевод разрывается в наиболее разбавленной или патологически измененной области. Обычно разрыв не распространяется глубже, чем эпителиальный и подслизистый слои. В тяжелых случаях мышечные мембраны, серозная адвентиция желудка или пищевода повреждаются с выделением агрессивного содержимого в средостении или в брюшной полости.
Клиническая картина
Клинические проявления заболевания обычно развиваются на фоне повторной рвоты. Основным симптомом этого синдрома является выделение ярко-красной крови со рвотой (гематемезис), которая может иметь различную интенсивность - от нескольких капель до сильного кровотечения. Острая боль возникает в эпигастральной области или за грудиной. У больного развивается анемический синдром из-за кровопотери, который характеризуется головокружением, бледностью кожи, мерцанием перед глазами, падением артериального давления и значительным увеличением частоты сердечных сокращений. При сильном кровотечении возможна потеря сознания.
Ассоциированные симптомы: Боль в грудной клетке. Икота. Кашель. Мелена. Мелькание мушек перед глазами. Металлический привкус во рту. Одышка. Рвота. Рвота с кровью. Судороги. Эритропения.
Возможные осложнения
Острое кровоизлияние с симптомокомплексом Меллори-Вейса может привести к развитию геморрагического шока с тяжелыми нарушениями микроциркуляции, изменениям реологических свойств крови и прогрессирующей гипоксии. Если не лечить, шок входит в декомпенсированную фазу, сопровождающуюся недостаточностью нескольких органов. Наиболее серьезным осложнением синдрома является полный разрыв стенки брюшной полости пищевода, распространяющийся выше уровня диафрагмы. В этом случае у больного появляется одышка, цианоз кожи, сильные боли в груди. Такое осложнение, известное как синдром Бурхейва, в 20-40% случаев заканчивается смертью. При проглатывании содержимого желудка в средостение, брюшная полость провоцирует развитие медиастинита, перитонита.
Диагностика синдрома Мэллори-Вейса может быть затруднена из-за быстрого увеличения клинической картины и необходимости оказания неотложной медицинской помощи пациенту. Диагноз заболевания включает комплексное инструментальное обследование пищеварительного тракта для определения первопричины кровавой рвоты. Наиболее информативными являются:
• Эзофагогастроскопия. Введение гибкого эндоскопа через полость рта позволяет оценить состояние эпителиальной мембраны верхних отделов желудочно-кишечного тракта и выявить линейные разрывы, которые обычно расположены в зоне перехода пищевода в желудок. При визуальном осмотре можно определить глубину поражения стенки пищевода или желудка.
• Рентгенография брюшной полости. Рентгенологическое исследование является информативным, если есть подозрение на сломанный орган. Основным признаком перфорации является наличие свободного газа в брюшной полости (симптом «серпа»). На рентгенограмме вы также найдете другие желудочно-кишечные расстройства, которые являются основной причиной патологии Мэллори-Вейса.
Клинический анализ крови определяет изменения, характерные для анемического синдрома - уменьшение содержания эритроцитов и гемоглобина, уменьшение гематокрита. Чтобы исключить хроническое кишечное кровотечение, проводят реакцию Грегерсена, чтобы обнаружить скрытую кровь в кале. При тяжелом диспепсическом синдроме бактериологическую культуру кала можно проводить для выявления патогенных микроорганизмов.
Дифференциальная диагностика синдрома проводится с легочным кровотечением, отеком легких, сердечной астмой, кровотечением из язвенной болезни, варикозным расширением вен пищевода, острым гастроэнтеритом, кишечными инфекциями, коллапсом опухоли желудка или пищевода, синдромом Ранду-Ослера , Помимо осмотра хирурга и гастроэнтеролога, пациенту может потребоваться консультация гематолога, инфекциониста, пульмонолога, кардиолога, гематолога, гепатолога.
Лечение
Пациент госпитализирован в больницу скорой медицинской помощи. На начальном этапе пациенту дают отдых, простуду в желудке, головокружение и блокаторы серотониновых рецепторов с противорвотным эффектом при рвоте. Рекомендуются консервативное лечение и минимально инвазивные манипуляции, направленные на то, чтобы остановить кровотечение и пополнить объем циркулирующей крови. В случае резкого падения артериального давления терапия дополняется введением средства для поддержания гемодинамики. Пациентам с болезнью Мэллори-Вейса показаны:
• Инфузионная терапия. При умеренной кровопотере проводят внутривенные вливания коллоидных и кристаллоидных растворов. В случае массивного кровотечения наливается масса или суспензия эритроцитов, нативная и свежезамороженная плазма, редко сдается кровь.
• Кровоостанавливающее лекарство. Стимуляторы системы свертывания используются для лекарственного гемостаза. Эффективность гемостатической терапии повышается при парентеральном введении кальциевых добавок, синтетических аналогов витамина.
• Эндоскопический гемостаз. Если кровотечение продолжается с помощью эндоскопа, поврежденную область прокалывают вазоконстрикторными агентами, вводят склерозирующие агенты, лигируют или отрезают сосуды. Возможна аргоновая плазма или электрокоагуляция.
• Терапевтическая эмболизация. Чтобы остановить кровотечение из поврежденных сосудов, смесь эмболов и физиологического раствора вводится в них под контролем ангиографии. Альтернативным методом является редко используемая внутриартериальная инфузия жировых суспензий.
Тампонада с баллонным зондом используется в ограниченной степени из-за возможного ухудшения слез. Важным условием быстрого восстановления поврежденной стенки является ингибирование желудочной секреции с помощью ингибиторов протонного насоса, блокаторов Н2-гистаминовых рецепторов. Прием секретолитиков дополняется назначением нерассасывающихся антацидов, препаратов коллоидного висмута. Хирургические методы лечения синдрома геморрагического разрыва показаны при неудержимом или рецидивирующем кровотечении, глубоких дефектах, полном разрыве пищевода или стенки желудка. Рекомендуемое вмешательство - гастротомия со швами слез, кровеносных сосудов, дефектов швов, иногда с перевязкой левой желудочной артерии.
Список литературы
Желудочно-пищеводный разрывно-геморрагический синдром (K22.6)
Желудочно-пищеводный разрывно-геморрагический синдром (синдром Маллори-Вейсса) представляет собой внезапные сильные пищеводно-желудочные кровотечения, возникающие в результате образования продольных надрывов слизистой оболочки пищевода и желудка, подслизистого слоя на фоне упорной рвоты и резкого повышения внутрибрюшного давления.
Впервые описан в 1929г. Q.K.Mallory и S.Weiss.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация соответствует известной эндоскопической классификации активности кровотечений из язв пищеварительного тракта (по Forrest ):
Этиология и патогенез
В качестве причины разрывов или трещин может выступать многократная форсированная рвота, сопровождающаяся повышением внутрижелудочного (или внутрибрюшного) давления, кардиоэзофагеальным спазмом. Предрасполагающие факторы: переполнение желудка; предшествующие хронические воспалительные заболевания верхнего отдела пищеварительного тракта (эзофагит, ХГ, язвы пищевода и кардиального отдела желудка); грубые диетические погрешности с употреблением алкогольных напитков.
Трещины и разрывы располагаются продольно, проникают глубоко, поражая в основном слизистую оболочку, реже - подслизистый и мышечный слои. Сопровождаются разрывом кровеносных сосудов и развитием острого пищеводно-желудочного кровотечения.
Эпидемиология
Признак распространенности: Распространено
Соотношение полов(м/ж): 2
Среди причин кровотечений из верхних отделов желудочно-кишечного тракта с индром Маллори-Вейсса встречается с частотой 4-4,5% у детей и 6,4% у взрослых. Чаще возникает у мужчин.
Данный синдром превалирует среди пациентов в возрасте 40-50 лет, но может возникать и в другом возрасте.
Факторы и группы риска
Факторами риска выступают:
- хронические воспалительные заболевания верхнего отдела пищеварительного тракта (эзофагит, хронический гастрит, язвы пищевода и кардиального отдела желудка);
- употребление алкоголя;
- беременность;
- булимия Булимия - патологическое, резко усиленное чувство голода, нередко сопровождающееся общей слабостью и болями в животе.
;
- сильный кашель;
- частые приступы сильной икоты;
- грыжа пищеводного отверстия диафрагмы.
Заболевание чаще возникает среди пациентов, у которых отмечается повышенное давление и застой крови в венах, идущих к печени, - такое состояние называется портальной гипертензией (Портальная гипертензия - K76.6).
Клинические критерии диагностики
Cимптомы, течение
Основное клиническое проявление синдрома Мэллори-Вейсса - наличие светлой или темной крови в рвотных массах, которая обычно появляется после предшествующей многократной рвоты или сильного кашля. При выраженном кровотечении у больных могут отмечаться бледность, слабость и снижение артериального давления.
В дальнейшем наблюдается черный дегтеобразный стул или мелена Мелена - выделение кала в виде липкой массы черного цвета; обычно признак желудочно-кишечного кровотечения.
Подробно (в зависимости от количества и темпа продвижения проглоченной крови по желудочно-кишечному тракту).
Лабораторная диагностика
Лабораторные критерии диагностики отсутствуют. Целью лабораторных исследований является выявление ассоциированных заболеваний, осложнений, дифференциальная диагностика, определение величины кровопотери.
Обязательные исследования :
- общий анализ крови с определением тромбоцитов, ретикулоцитов, гематокрита;
- коагулограмма;
- определение группы крови и резус-фактора.
Дополнительные исследования:
- биохимический анализ крови (общий белок, альбумин, глюкоза, АлАТ, АсАТ, билирубин, амилаза, ЩФ ЩФ - щелочная фосфатаза
, мочевина, креатинин, электролиты);
- кал на реакцию Грегерсена.
Дифференциальный диагноз
Дифференциальный диагноз заключается в определении места кровотечения и диагностике причин, способствующих развитию пищеводно-желудочного кровотечения: цирроз печени, ангиодисплазия сосудов желудка (болезнь Вебера-Ослера-Рендю), гипертрофический полиаденоматозный гастрит (болезнь Менетрие ), нарушения свертываемости крови и другие.
Осложнения могут быть связаны с кровопотерей, инфицированием, нарушением питания.
Немедикаментозное лечение. После купирования пищеводно-желудочного кровотечения назначают диета №1а по Певзнеру. Пища не должна быть очень холодной или горячей. Рекомендуется 4-5-разовый прием пищи, в процессе еды следует медленно и тщательно пережевывать пищу. Больным необходимо избегать переедания, горизонтального положения тела после приема пищи, а также предпочтителен сон в полусидячем положении. Диета расширяется постепенно.
Медикаментозное лечение. Используется кровоостанавливающая и кровозаместительная терапия. Основной целью является стабилизация АДсист. Абсолютное показание к переливанию крови - гемоглобин ниже 80 г/л. После купирования кровотечения назначают секретолитики (ИПП, блокаторы Н2-гистаминовых рецепторов), препараты коллоидного висмута, невсасывающиеся антациды и другие.
Хирургическое лечение. Применяют эндоскопические методы остановки кровотечения (лазеротерапия, мультиполярная электрокоагуляция, термокоагуляция, введение сосудосуживающих средств и др.), выполняющиеся немедленно после стабилизации гемодинамики.
Прогноз
У 90% больных с синдромом Маллори-Вейсса, при отсутсвии тяжелой сопутсвующей патологии, кровотечение прекращается спонтанно, у остальных 10% хорошие результаты дают медикаментозные и эндоскопические методы лечения.
Госпитализация
Больным с признаками желудочно-кишечного кровотечения показана срочная госпитализация, лечение проводят исключительно в стационаре.
От Мэллори-Вейсса до Бурхавэ один шаг
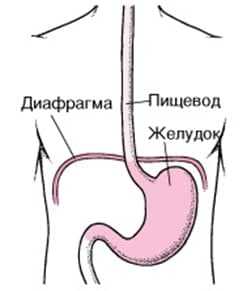
Пищевод — часть пищеварительного канала в виде полой мышечной трубки, соединяющей глотку и желудок. Пищеводная стенка похожа на слоеный пирог и представлена четырьмя слоями — слизистой оболочкой, подслизистой основой, мышечным слоем и адвентицией. Слизистая оболочка очень нежная и может легко травмироваться. Но возможны и более глубокие повреждения. Продольный разрыв слизистой оболочки и подслизистого слоя пищевода и пищеводно-желудочного (кардио-эзофагеального) перехода, называется синдром Мэллори-Вейсса. Кровотечения, связанные с данным синдромом, занимают лидирующее место среди причин гастродуоденальных кровотечений (из верхних отделов ЖКТ).
Механизм развития разрывов слизистой оболочки пищеводно-желудочного перехода — резкое нарастание внутрибрюшного и внутрижелудочного давления, нарушение функции кардиального и пилорического сфинктеров и возникающая в результате рвота.
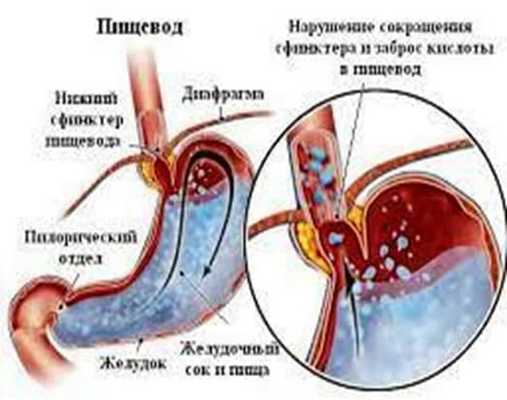
Предрасполагающие факторы для развития синдрома Мэллори-Вейса это алкогольная интоксикация, переедание, недостаточность кардии, грыжа пищеводного отверстия диафрагмы, рефлюкс-эзофагит. В результате данных заболеваний в зоне кардиоэзофагеального перехода развиваются структурные изменения в виде утолщения артериальных стенок подслизистого слоя, вены подслизистого слоя расширяются и в мышечном слое происходит разрастание рубцовой ткани. Эти изменения понижают устойчивость слизистой оболочки кардиоэзофагеального перехода к резкому повышению внутрибрюшного давления и при рвоте приводят к возникновению синдрома Мэллори-Вейса.
В клинической картине на первое место выходит рвота кровью. Рвота сопровождается выделением содержимого желудка, но на 2-5 позывы рвоты появляется обильное выделение неизменной крови.
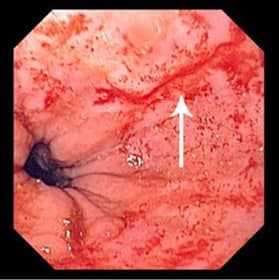
Окончательный диагноз Синдром Мэллори-Вейса ставится во время проведения ЭГДС. Как правило кровотечение останавливается самостоятельно за 24—48 часов. Иногда требуется эндоскопическое лечение. Открытое вмешательство выполняется при тяжелой степени кровопотери и безуспешности эндоскопического гемостаза, выраженных анатомических поражениях кардиального жома.
Если же разрыв пищевода распространяется глубже (на мышечный слой и адвентицию), то синдром Мэллори Вейса преобразуется в спонтанный разрыв пищевода, именуемый как Синдром Бурхаве.
Классическая клиническая картина при Синдроме Бурхаве включает в себя триаду Маклера — рвота желудочным содержимым; подкожная эмфизема в шейно-грудной области (возникает из-за скопления воздуха в подкожно-жировой клетчатке); сильная режущая боль в грудной клетке, усиливающаяся в момент приступа рвоты.
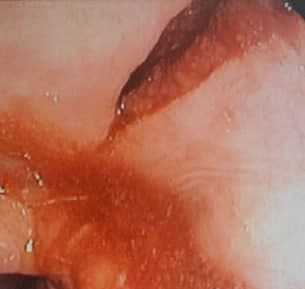
Для диагностики Синдрома Бурхаве наиболее информативно рентгенографическое исследование с водорастворимым рентгеноконтрастным водорастворимым веществом. ЭГДС информативна для определения степени поражения пищевода и диагностики сопутствующей патологии желудка и двенадцатиперстной кишки, но при доказанном спонтанном разрыве не является безопасной, так как может усугубить состояние пациента.
Процент летальности при Синдроме Бурхаве очень высок. Спонтанный разрыв пищевода лечится оперативно. Смысл операции сводится к ушиванию дефекта пищевода или резекции пищевода, также необходимо обеспечить энтеральное питание с «выключением» пищевода.

Как уже указывалось, чрезмерное употребление алкоголя и последующая рвота при алкогольной интоксикации являются основным предрасполагающим фактором обоих заболеваний. Стенка пищевода эластична, но достаточно тонкая - всего 5 мм! И у нее есть предел прочности ценой в жизнь. Помните, от Меллори-Вейсса до Бурхаве один шаг, точнее один позыв на рвоту. Берегите свое здоровье, не злоупотребляйте алкоголем, не переедайте и своевременно обращайтесь к врачу если вас появились симптомы болезни.
Читайте также:
- Этапное лечение туберкулезных каверн. Эффективность дренирования каверн легких
- Современная молекулярная диагностика в стоматологии. Ценность молекулярной диагностики
- Синдром Гренова (Groenouw)
- Предоперационная подготовка детей. Согласие детей на операцию
- Вторичные ампутации. Показания к вторичным ампутациям. Виды рассечения тканей при ампутации. Гильотинная ампутация.
